-
Medical journals
- Career
Endokarditidy 2007: Výsledky multicentrické studie o výskytu a vlastnostech infekční endokarditidy
Authors: J. Beneš; R. Baloun; O. Džupová
Authors‘ workplace: Klinika infekčních nemocí 3. lékařské fakulty UK a FN Na Bulovce Praha, přednosta doc. MUDr. Jiří Beneš, CSc. a skupina hlásících lékařů Romana Balková (Nemocnice s poliklinikou Česká Lípa, a. s. ), Marián Branný (Nemocnice Třinec – Podlesí, s. r. o. )
Published in: Vnitř Lék 2011; 57(2): 147-154
Category: Original Contributions
Overview
Cíl:
Zjistit incidenci a epidemiologické charakteristiky infekční endokarditidy (IE) na území České republiky.Metodika:
Prospektivní multicentrická observační studie, která sledovala výskyt a charakteristiky IE v průběhu jednoho roku v 29 nemocnicích. V každé nemocnici jeden lékař hlásil pomocí jednotného formuláře všechny případy IE, které se v určené době vyskytly v oblasti předem definovaného spádového území. Údaje o pacientech byly anonymizovány. Pacienti byli do studie zařazováni podle modifikovaných Duke kritérií.Výsledky:
Bylo hlášeno 134 případů IE, což odpovídá incidenci 3,4 případů/100 000 obyvatel ročně. Postižení aortální chlopně mírně převažovalo nad postižením mitrální chlopně (45,5 % vs 40,3 %). Nejčastěji zjištěným původcem endokarditid byl Staphylococcus aureus (29,9 %), ve 45 případech (33,6 %) se nepodařilo etiologii určit, většinou kvůli předcházejícímu podávání antibiotik. Nejvýznamnějšími okolnostmi, predisponujícími k vzniku IE, byly purulentní infekce, zejména v oblasti dolních končetin, a předchozí invazivní výkony na srdci. Operace srdce v průběhu léčby byla provedena u 36 nemocných (26,9 %). Celková smrtnost v našem souboru činila rovněž 26,9 %. Smrtnost byla signifikantně vyšší v nemocnicích bez jícnové echokardiografie (TEE).Závěry:
Skutečný výskyt IE v České republice je pravděpodobně vyšší než incidence zjištěná v naší studii. V diskuzi jsou rozebrány možné příčiny podhlášenosti.Klíčová slova:
infekční endokarditida – incidence – predispozice – echokardiografieÚvod
Údaje o incidenci infekční endokarditidy (IE) se ve světové literatuře značně liší. Do přelomu století převládal názor, že zatímco etiologie, disponující faktory a klinický průběh nemoci se v průběhu posledních 50 let podstatně změnily, incidence endokarditidy zůstává pozoruhodně stálá a pohybuje se v rozsahu 1,6–4,3/100 000 obyvatel/rok [1–3]. Tato stanoviska vycházela z četných studií provedených v 70.–90. letech minulého století, hlavním argumentem však byly výsledky dlouhodobě a precizně vedené databáze v oblasti Rochesteru, Minnesota, USA. Podle těchto statistik činila incidence IE ve 3 dekádách od roku 1950 do roku 1980 postupně 4,3–3,3–3,9 případů/100 000 obyvatel/rok [4].
Nicméně v poslední době se stále častěji objevují zprávy o incidenci přesahující 5/100 000 obyvatel/rok [5–9], v ojedinělých případech dokonce nad 10/100 000 obyvatel/rok [10]. Většina uvedených dat pochází z USA a zemí západní Evropy. Proto považujeme za vhodné rozšířit znalost aktuální epidemiologie IE i na jiné populační skupiny. Domníváme se, že naše práce je první studií o incidenci IE z oblasti střední Evropy.
Z území České republiky byly dosud publikovány 2 velké klinické studie popisující soubory o více než 100 pacientech [11,12] a jedna velká studie patologická [13,14]. Všechny 3 jmenované práce však dokumentují pouze zkušenosti jediného pracoviště, bez udání spádové oblasti. Nelze je proto využít k určení incidence nemoci.
Na Slovensku se počátkem 90. let minulého století zformovala pracovní skupina, která sledovala výskyt IE formou multicentricentrické studie [15,16]. Výsledky tohoto výzkumu přinesly mnohé zajímavé poznatky, nicméně ani ony nemohly určit incidenci endokarditidy, protože výběr pacientů nebyl vztažen k určitému definovanému regionu.
Metodika
Naše studie představuje prospektivní multicentrickou sondu, která soustřeďuje informace o pacientech z předem definovaných regionů, u nichž byla diagnostikována infekční endokarditida v průběhu 12 měsíců (únor roku 2007 až leden roku 2008).
Nemocnice byly vybírány primárně podle databáze UZIS. Hledali jsme zejména větší oblastní nemocnice, s přirozeně definovaným spádovým územím přesahujícím 100 000 obyvatel. Naopak vyhýbali jsme se velkým fakultním nemocnicím, kde jsme se obávali, že jeden hlásící lékař by nedokázal zjistit informace o pacientech na všech relevantních odděleních.
V každé nemocnici působil vždy jeden hlásící lékař (internista, kardiolog nebo infektolog), který pracoval na oddělení, kde se endokarditidy hospitalizují. Každý hlásící lékař měl za úkol v celé nemocnici podle místních poměrů aktivně vyhledávat pacienty s prokázanou nebo i možnou infekční endokarditidou; kromě klinických pracovišť to znamenalo průběžně kontaktovat i mikrobiologické a patologické oddělení. Kritéria pro zařazení pacienta do souboru byla definována následovně:
- případ splňuje charakteristiky jisté nebo možné infekční endokarditidy podle modifikované Duke klasifikace [17].
- pacient má trvalé bydliště na předem definovaném spádovém území dané nemocnice. Měl-li pacient trvalé bydliště na spádovém území jiné nemocnice, která však byla rovněž zavzata do studie, byl přijat do celkového souboru, ale ve výsledcích je vykazován podle místa bydliště.
- diagnóza IE byla stanovena v době 1. 2. 2007–31. 1. 2008. Datum stanovení diagnózy se obvykle kryje s datem zahájení odpovídající antibiotické léčby. U pacientů, kteří byli již předem léčeni vysokými dávkami účinných antibiotik s podezřením na jinou příčinu nemoci, je za datum stanovení diagnózy považován den, v němž byly echokardiograficky prokázány vegetace na srdečních chlopních. Jestliže byla endokarditida zjištěna až při pitvě, je den pitvy totožný s datem stanovení diagnózy.
U každého zjištěného případu vyplňoval hlásící lékař po ukončení hospitalizace jednotný jednostránkový dotazník, zaměřený především na výskyt disponujících okolností, výsledky hemokultivací, echokardiografický nález a výsledky léčby. Hlášení o každém pacientovi bylo anonymní.
Vyplněné dotazníky byly shromažďovány na Klinice infekčních nemocí 3. LF UK ve FN Na Bulovce a zde podrobně hodnoceny. Některé otázky byly voleny tak, aby umožňovaly zpětnou kontrolu. V případě pochybností byl hlásící lékař znovu kontaktován.
Výsledky
Do studie se zapojili lékaři z 29 nemocnic, jejichž spádové území dohromady pokrývá 3 934 000 obyvatel, tj. 37,7 % populace České republiky. Počet případů IE hlášených z jednotlivých nemocnic byl značně nerovnoměrný a pohyboval se od 0 do 9 (tab. 1). Zjištěná průměrná incidence činí 3,4 případů/100 000 obyvatel/rok.
Table 1. Pracoviště, která se zúčastnila studie Endokarditidy 2007. 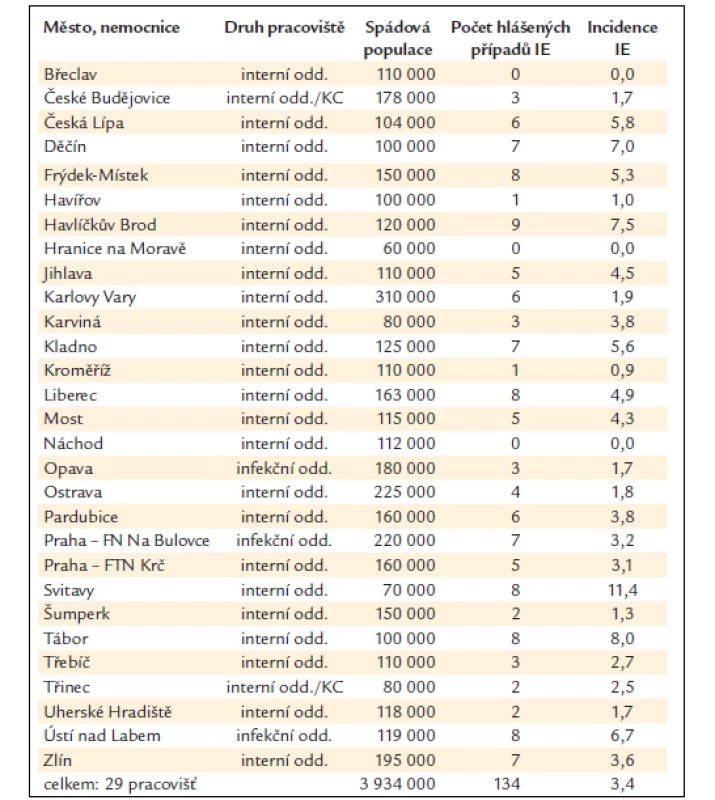
KC – kardiocentrum Charakteristika souboru pacientů
Celkem byly ve sledovaném období hlášeny 134 případy IE, které se vyskytly u 132 pacientů. Z tohoto počtu bylo 80 mužů a 52 žen. Věkový medián činil 63 let, rozmezí 18–98 let. Ze 134 případů IE splňovalo 114 kritéria „jisté IE“ a 20 kritéria „možné IE“ podle upravených Duke kritérií [17].
Lokalizace endokarditidy
Frekvenci postižení jednotlivých chlopní nebo jiných oblastí endokardu ukazuje tab. 2. Vegetace byly nejčastěji nalezeny na aortální (38,8%) a mitrální (35,8 %) chlopni, případně na obou těchto chlopních současně (4,5 %).
Table 2. Lokalizace vegetací u hlášených případů infekční endokarditidy. 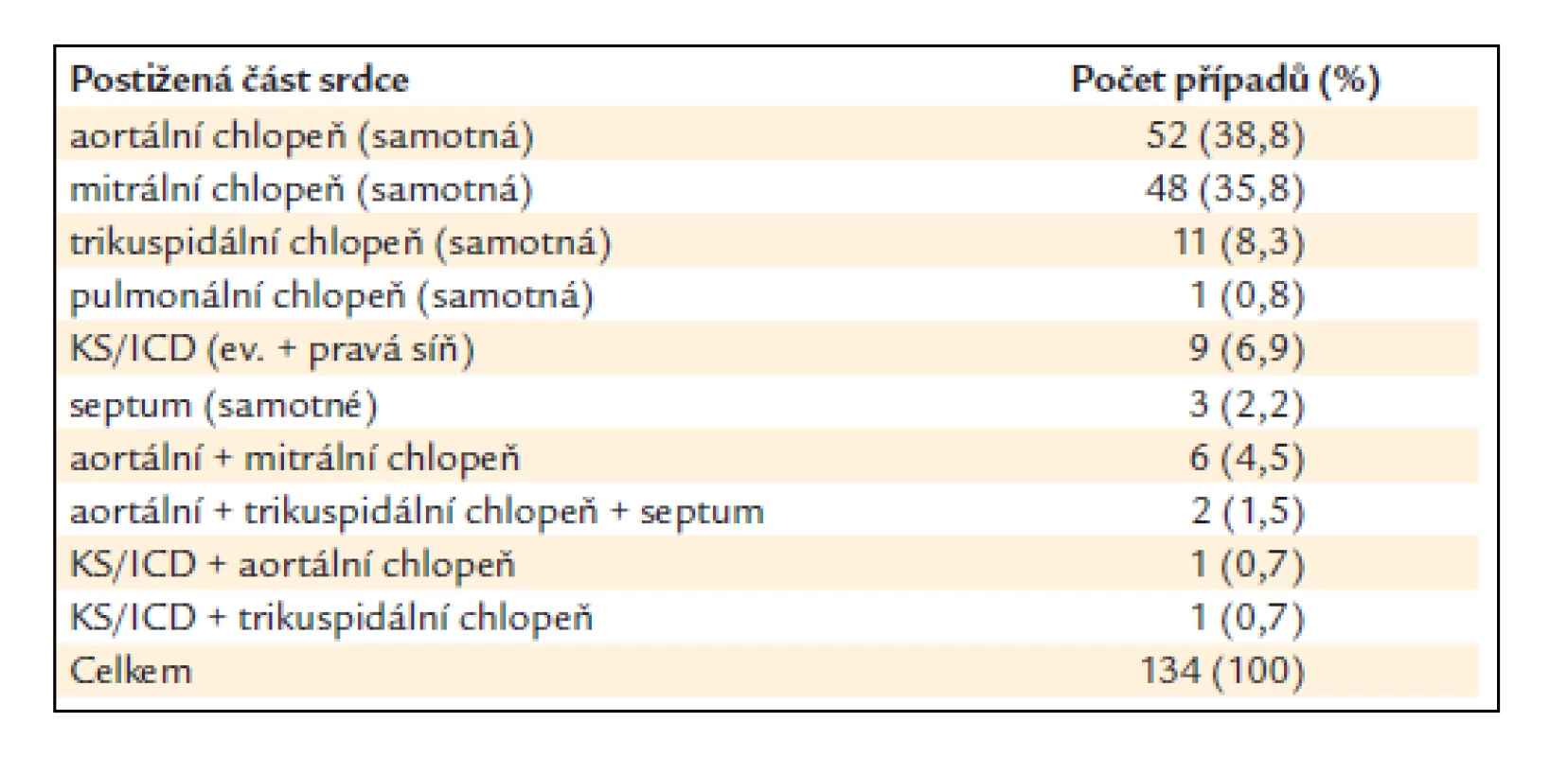
KS – kardiostimulátor, ICD – intrakardiální defi brilátor Etiologie
Zastoupení jednotlivých původců nemoci je dokumentováno v tab. 3. Nejčastěji zjištěným původcem byl Staphylococcus aureus (29,9%). Nebyla zjištěna žádná mykotická endokarditida. Ve 45 případech (33,6 %) zůstala etiologie neurčena. Z tohoto počtu u 35 pacientů byly hemokultury odebrány až po zahájení antibiotické léčby, v dalších 2 případech nebyly hemokultury odebrány vůbec (diagnóza byla stanovena až při pitvě).
Table 3. Etiologie hlášených případů infekční endokarditidy. 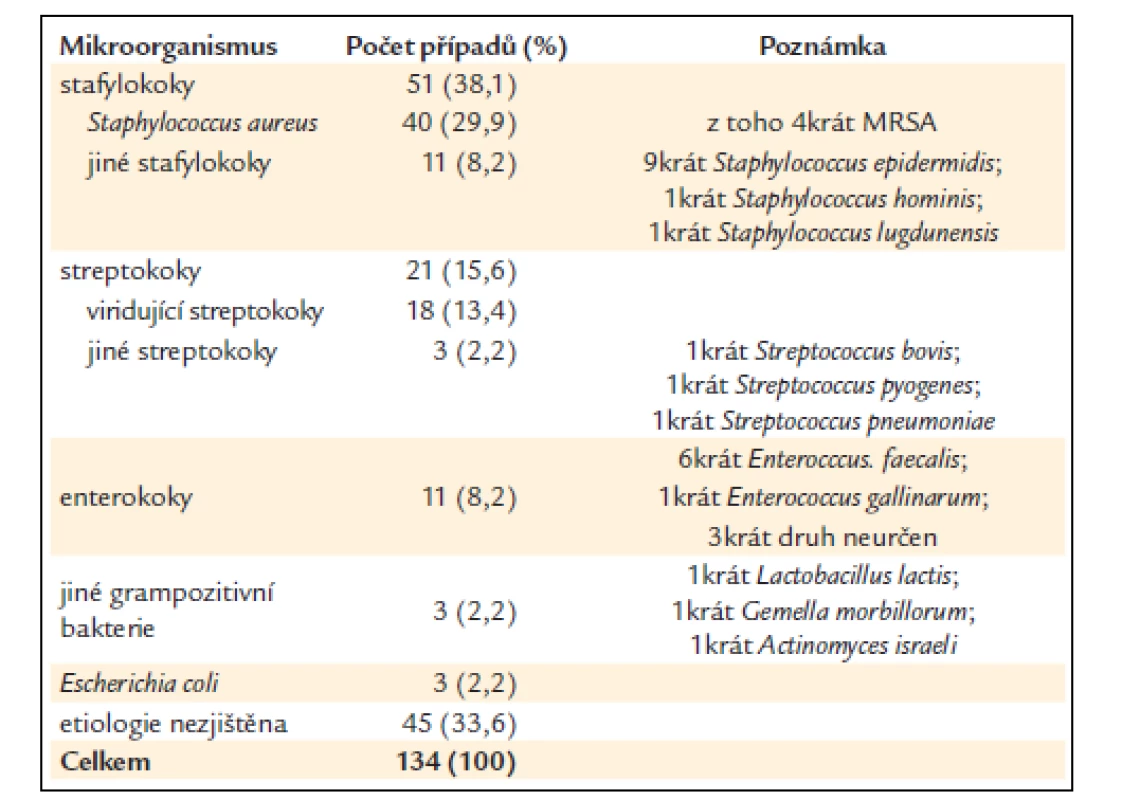
MRSA – meticilin-rezistentní Staphylococcus aureus Disponující okolnosti
Brali jsme v úvahu jen relevantní údaje: např. jestliže měl pacient chlopenní náhradu v aortální pozici a přitom vegetace byly zjištěny jen na mitrální chlopni, neuváděli jsme chlopenní náhradu jako disponující faktor. Podobně jsme posuzovali i údaje o možném zdroji mikroorganizmů. Poznámku o předcházející infekci močových cest jsme považovali za adekvátní jedině tehdy, jestliže endokarditida byla vyvolána bakteriemi, které se v močových cestách mohou množit – tj. např. Enterokoky nebo Escherichia coli. Možný dentální zdroj infekce jsme uznávali v případech, kdy hlásící lékař konstatoval u pacienta „defektní chrup“, „devastovaný chrup“ nebo „zubní fokusy“, ale ne při „kariézním chrupu“, protože karies sám o sobě nevede k bakteriemii; další podmínkou byl nález mikrobů, které se běžně vyskytují v dutině ústní (viridující streptokoky, bakterie skupiny HACEK) v hemokulturách, případně nezjištěná etiologie.
Disponující okolnosti jsme rozdělili na kardiální a extrakardiální.
Kardiální dispozice zahrnují různé stavy, které mohou být spojeny s poruchou endoteliální výstelky a které představují nejpravděpodobnější místo pro uchycení mikroorganizmů. Přehled těchto faktorů udává tab. 4. Jednotlivé položky v této tabulce jsou navzájem nezávislé, takže např. pacientka, která měla vrozenou vadu mitrální chlopně a byla jí v dětství provedena plastika této chlopně, je vykazována ve 2 položkách. Podobně pacient, který měl chlopenní náhrady v mitrální i aortální pozici a na obou byly nalezeny vegetace, je v tabulce vykazován 2krát.
Table 4. Kardiální predisponující faktory, podle lokalizace vegetací 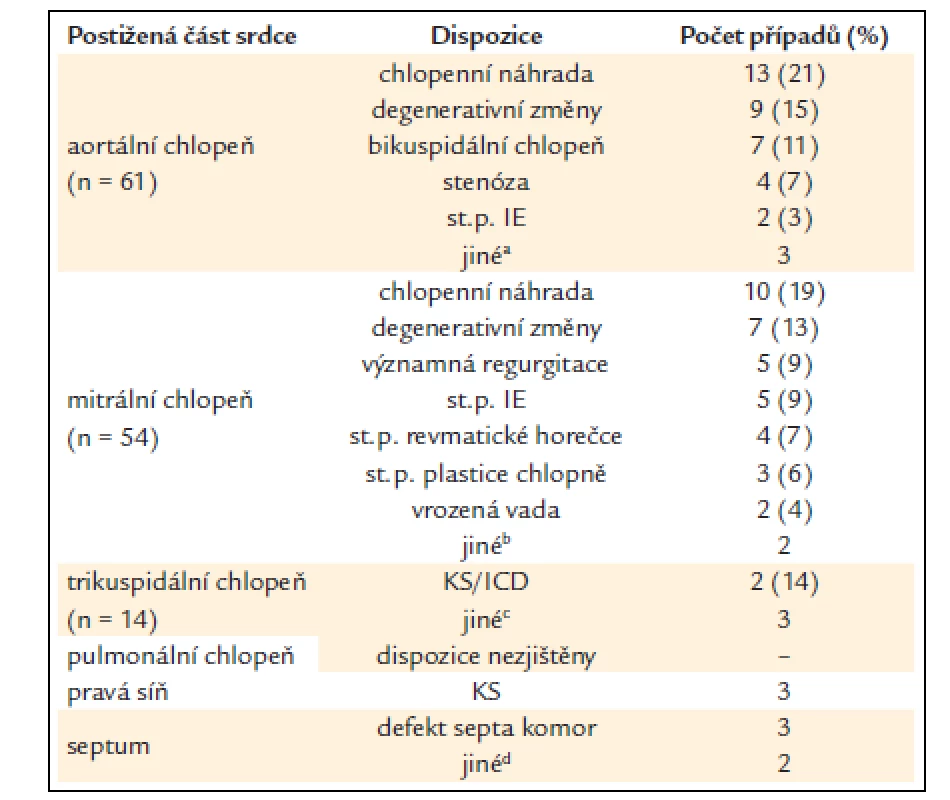
IE – infekční endokarditida, KS – kardiostimulátor, ICD – intrakardiální defi brilátor a aortální insufi cience; st.p. plastice chlopně; st.p. revmatické horečce b kombinovaná vada s převahou stenózy; biventrikulární ICD c st.p. plastice chlopně; st.p. IE; defekt septa komor d st.p.radiofrekvenční ablaci; KS Pozn.: Jednotlivé položky v tabulce jsou navzájem nezávislé Přítomnost alespoň jedné disponující kardiální okolnosti jsme zjistili u 78 nemocných (58,2%). U endokarditid postihujících aortální nebo mitrální chlopeň byly nejčastějšími disponujícími příčinami chlopenní náhrady a degenerativní vady. U nemocných s postižením trikuspidální chlopně byla zjištěna možná kardiální příčina jen ve 36%; většinu případů v této skupině tvořili intravenózní toxikomané bez kardiální dispozice. Revmatickou horečku v anamnéze mělo pouze 5 nemocných (3,7%). Téměř polovina pacientů ze souboru byla dispenzarizována u kardiologa (54 osob ze 130; u 4 nemocných údaj nebyl znám).
Do skupiny extrakardiálních disponujících okolností patří různé infekce a stavy, které mohly být příčinou kritické bakteriemie – tab. 5. Přítomnost aspoň jedné takové dispozice jsme zjistili u 54 pacientů (40,3%). Nejčastěji se jednalo o hnisavé infekce pojivových tkání, od pyodermie až po diabetickou gangrénu nebo osteomyelitidu (17 pacientů). U 11 z těchto 17 pacientů byla infekce lokalizována na dolních končetinách, 2 pacienti měli chronické dekubity a další 2 spondylodiscitidu.
Table 5. Extrakardiální predisponující faktory. 
Pozn.: Jednotlivé položky v tabulce jsou navzájem nezávislé Přijetí do nemocniční péče
Přehled oddělení, na které byli nemocní s infekční endokarditidou nejdříve přijati, ukazuje tab. 6. Je zřejmé, že nemocní s endokarditidou se při prvním kontaktu dostávají na různé typy pracovišť. Na interní oddělení bylo primárně přijato jen 60,4 % nemocných. Více než 10% nemocných bylo dále přijato na infekční oddělení a také na neurologii. Jako kuriózní se jeví případ pacienta, který trpěl chronickou tonzilitidou, a byl proto přijat nejprve na ORL oddělení. Pacient přijatý původně na psychiatrii byl nitrožilní toxikoman.
Table 6. Oddělení, na něž byli nemocní s infekční endokarditidou nejdříve přijati. 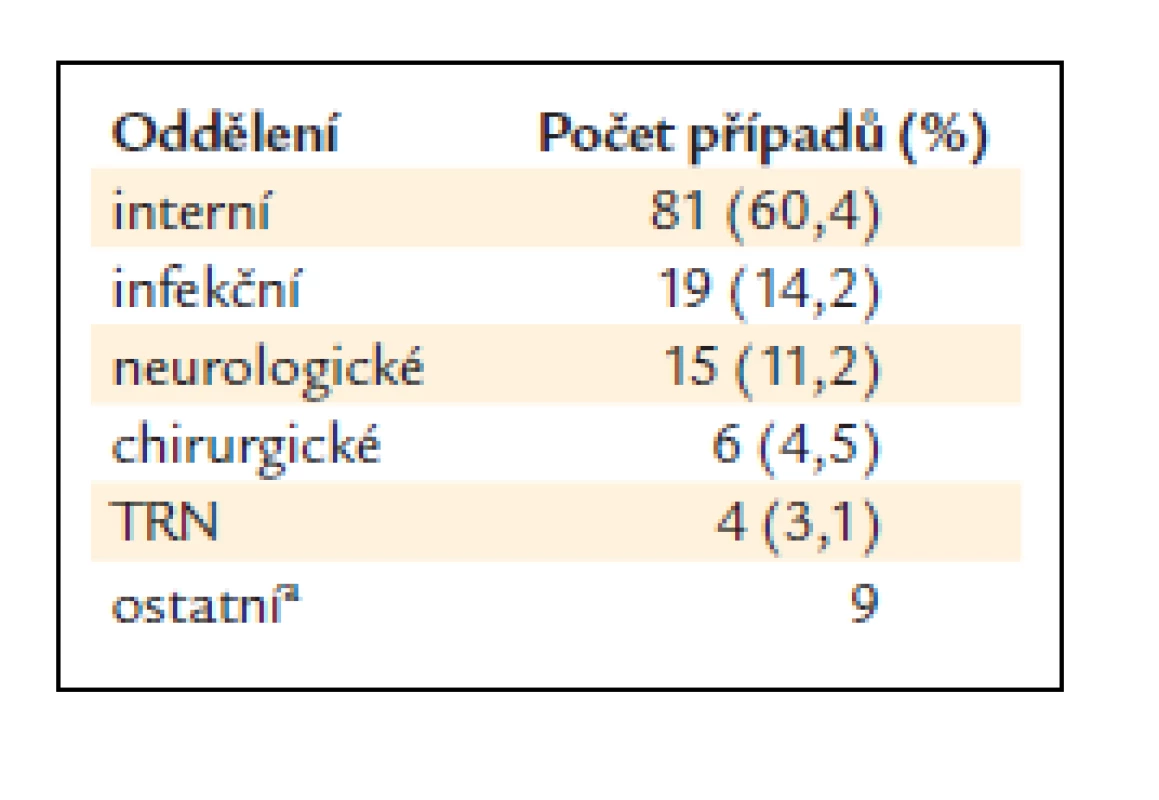
a ARO 2; dětské 2; ortopedie 2; onkologie 1; ORL 1; psychiatrie 1 (toxikoman) Průběh hospitalizace a její výsledky
Doba od přijetí do nemocnice do stanovení diagnózy IE a zahájení adekvátní léčby byla u poloviny pacientů kratší než 3 dny, u 6 nemocných však překračovala 30 dní. U 16 pacientů byla diagnóza zjištěna až při pitvě; to odpovídá 11,9 % ze všech hlášených případů IE.
Pouze 35 nemocných (26,1 %) bylo léčeno výhradně na standardních lůžkách; většina pacientů strávila část hospitalizace na jednotkách intenzivní péče.
Operace v průběhu antibiotické léčby byla provedena u 36 nemocných (26,9 %); do tohoto počtu nejsou zavzaty transdermální extrakce dlouhodobě implantovaných elektrod. V pooperačním období zemřel pouze 1 pacient ve věku 61 let. Tento muž měl infekční endokarditidu způsobenou Streptococcus bovis; vegetace velikosti 20 × 10 mm byla lokalizována na prstenci mitrální náhrady, další vegetace se nacházely na aortální chlopni a subaortálně. Stav se jevil jako konzervativně nezvládnutelný, operace byla provedena z vitální indikace jako ultimum refugium.
Celkem v průběhu hospitalizace zemřelo 36 pacientů, smrtnost tedy dosahovala 26,9%. Smrtnost byla signifikantně vyšší v nemocnicích, v nichž nebylo možné provést jícnovou echokardiografii (41,4 % vs 22,6 %; p < 0,05; χ2 test) (tab. 7). Další osudy nemocných propuštěných domů nebo do zařízení následné péče nebyly dohledávány.
Table 7. Význam vybavenosti nemocnic. 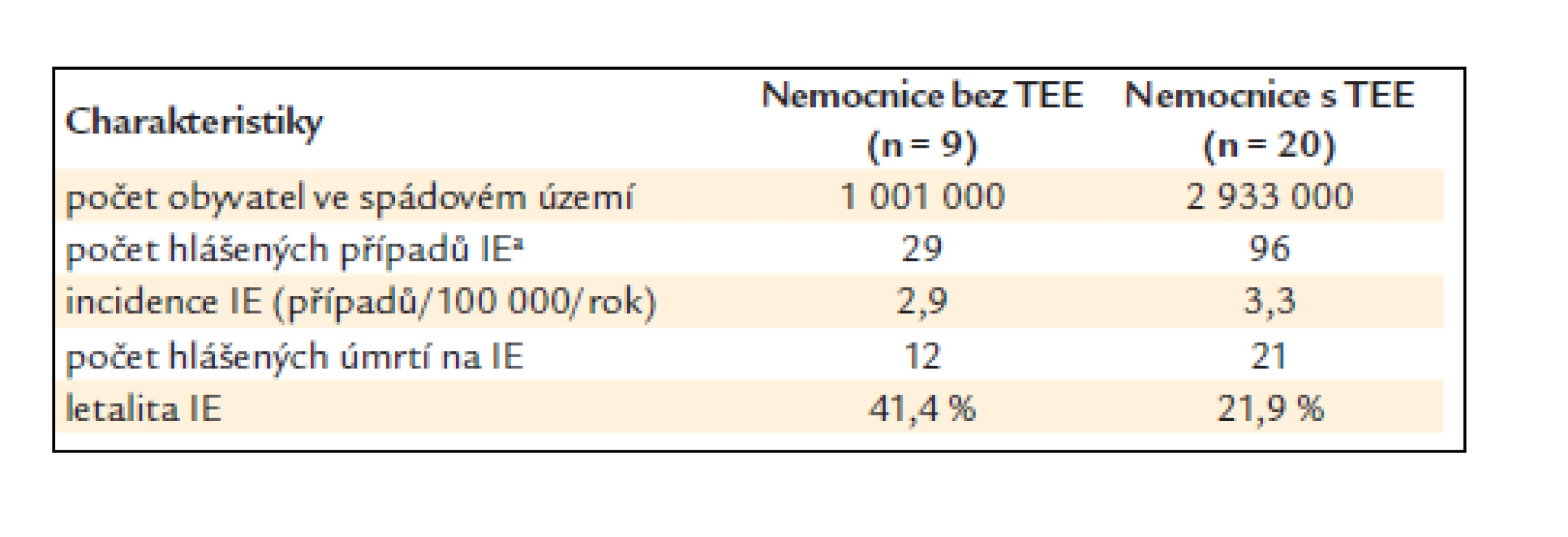
TEE – transezofageální echokardiografi e, IE – infekční endokarditida a Do tohoto výčtu jsou zařazeni jen pacienti, kteří ve své spádové nemocnici byli hospitalizováni aspoň 3 dny. Diskuze
Incidence
Četnost 3,4/100 000 obyvatel/rok by měla být považována spíše za dolní hranici skutečné incidence. Skutečná incidence bude pravděpodobně vyšší, protože musíme počítat s určitou mírou podhlášenosti. Příčiny úniku některých případů ze systému hlášení přitom mohly být rozličné:
a) Jako první se nabízí nedostatečná motivace hlásících lékařů. Naše studie byla zcela dobrovolná, nepodporovaná odbornou společností ani finančními zdroji, proto by bylo docela pochopitelné, kdyby práce na studii byla zastíněna jinými prioritami. O to cennější je fakt, že naprostá většina hlásících lékařů výborně spolupracovala a byla ochotna nejen posílat hlášení, ale také reagovat na různé zpětné dotazy a požadavky z pražského centra.
b) Druhou příčinou mohla být nedostatečná spolupráce mezi odděleními v kterékoli nemocnici. Hlásící lékaři se rekrutovali z interních nebo infekčních oddělení (tab. 1), byli však na počátku studie instruováni, aby si zajistili dobré kontakty na další oddělení (zejména patologii, mikrobiologii a ARO), aby jim skutečně žádný případ nemoci neunikl. Postavení hlásícího lékaře bylo tedy poněkud problematické: čím vyšší místo v hierarchii nemocnice tento lékař zastával, tím více měl úkolů a organizačních povinností, které znemožňovaly soustředit se na takovouto dlouhodobou práci. Naopak lékaři na úrovni řadového sekundáře někdy neměli dostatek zkušeností ve vyhledávání možných případů ani dostatek kontaktů na jiná oddělení a chyběla jim také autorita, které by mohli využít.
c) Třetí příčina mohla spočívat v odčerpávajícím vlivu velkých nemocnic v dosažitelném okolí. V roce 2007, kdy pracovníci FN Na Bulovce mohli vykázat pouhých 7 pacientů za vlastní region (tab. 1), bylo na Klinice infekčních nemocí v téže nemocnici hospitalizováno celkem 15 pacientů s endokarditidou, přičemž 5 z nich patřilo do spádových oblastí jiných nemocnic spolupracujících na studii. Těchto 5 pacientů je v tab. 1 vykazováno podle místa trvalého bydliště. Zdá se tedy pravděpodobné, že přinejmenším u některých nemocných z Náchodska byla infekční endokarditida diagnostikována a léčena v Hradci Králové, podobně někteří nemocní z Břeclavska skončili v Brně, nemocní z Havířova v Ostravě a nemocní z Kroměříže a z Hranice na Moravě v Olomouci.
d) Naopak u nemocnic s příliš rozsáhlou spádovou oblastí je možné, že někteří pacienti – zejména s nerozpoznanou endokarditidou – byli hospitalizováni jen v některé menší oblastní nemocnici. S tím souvisí ještě další problém, a sice omezená propitvanost. Podle údajů hlásících lékařů se propitvanost ve spolupracujících nemocnicích pohybovala v rozmezí 10–80%, s mediánem 25%. Část případů tedy mohla zůstat nerozpoznána i z tohoto důvodu.
Některé vlivy jsme se snažili podle možnosti eliminovat dodatečnými dotazy. Oslovili jsme s žádostí o pomoc pracovníky Pediatrické kliniky ve FN Motol Praha, kde by pravděpodobně byly soustředěny děti s endokarditidou ze všech českých krajů, a rovněž primářku Infekčního oddělení ve FN Motol Praha, které se specializuje na léčbu infekcí u toxikomanů [18]. Tak se podařilo počet endokarditid ve studii rozšířit o další 3 případy. Domníváme se proto, že k významnému úniku pediatrických pacientů ani toxikomanů v naší studii nedošlo.
Na závěr je nutné připomenout, že žádnou ze spolupracujících nemocnic nelze jednoduše hodnotit podle počtu hlášených případů. Kromě možných výše uvedených vlivů se totiž vždy uplatňovala i náhoda, resp. chyba malých čísel. Statistickou významnost mají pouze souhrnné výsledky, nikoli dílčí údaje.
Etiologie
Z výsledků studie jednoznačně vyplývá převaha endokarditid vyvolaných Staphylococcus aureus nad endokarditidami jiného původu. Uvedené závěry však nejsou zcela hodnověrné. Je totiž velmi pravděpodobné, že mnoho streptokokových endokarditid se skrývá v kategorii „kultivačně negativní endokarditida“. Stafylokoky jsou obecně odolnější vůči antibiotikům než streptokoky, proto bývají často zachyceny z krve ještě několik dní po zahájení antibiotické léčby. Naopak streptokoky jsou velmi citlivé a již jediná dávka antibiotika může způsobit dlouhodobou negativitu hemokultur. V naší studii nebyla zjištěna etiologie přibližně u 1/3 případů, nelze tedy vyloučit, že streptokokových endokarditid bylo ve skutečnosti stejně jako stafylokokových, anebo dokonce ještě více.
Není pravděpodobné, že by se na vysokém podílu kultivačně negativních hemokultur významně podílela jiná příčina než předchozí antibiotická léčba. V literatuře se sice vyskytují práce popisující endokarditidy způsobené coxsielami, bartonelami a jinými špatně kultivovatelnými nebo nekultivovatelnými patogeny [19]. V ČR však dlouhodobě není přítomna Q-horečka a pravděpodobnost výskytu endokarditidy neobvyklé etiologie je jistě velmi nízký. V sousedním Slovensku stoupl podíl endokarditid nezjištěné etiologie až na hodnotu 55,4 %, rovněž v důsledku předčasného podávání ATB [16].
Zbývá dodat, že v naší studii nebylo rozlišováno, kde byla antibiotická léčba zahájena. V mnoha případech nepochybně podal antibiotika praktický lékař. Avšak i takové podávání orálních antibiotik, navzdory klinické neúčinnosti, stačí k inhibici růstu citlivějších bakterií z hemokultur.
Disponující okolnosti
Získané výsledky jsou v několika ohledech překvapivé. Jako nejvýznamnější kardiální dispozice pro vznik endokarditid vycházely invazivní zákroky na srdci (operace srdce, ať už spojená s implantací chlopenní náhrady, nebo pouze s plastikou chlopně, a dále implantace kardiostimulátoru/defibrilátoru). Přitom podle došlých hlášení zjevně nešlo o bezprostřední komplikace uvedených výkonů, tj. o klasické nozokomiální infekce [20], nýbrž jen o zvýšenou vnímavost k infekci v důsledku dříve provedených výkonů.
Z extrakardiálních příčin se na první pozici umístily hnisavé infekce, lokalizované nejčastěji na dolních končetinách. Většina těchto infekcí měla subakutní či chronický charakter. Peridentální infekce byly podstatně méně významné. Tyto výsledky jsou v souladu s českými i americkými doporučenými postupy, v nichž jsou hnisavé infekce kůže a pojivových tkání uvedeny mezi indikacemi pro antibiotickou profylaxi [21,22]. Starší evropská a americká doporučení pojednávala jen o profylaxi u lékařských výkonů v dutině ústní, respiračním a trávicím traktu, a nebezpečí z infekcí kůže a pojivových tkání pomíjela.
Důležitým disponujícím faktorem jsou i opakované hemodialýzy, které umožňují přímý přestup bakterií do centrálních žil. Nebezpečí chronické dialyzační péče jako rizikového faktoru endokarditidy byl popsán četnými zahraničními autory [23–25].
Naopak revmatická horečka, stále tradovaná v učebnicích, se v naší populaci jeví jako málo významná příčina IE. Všech 5 pacientů, kteří měli revmatickou horečku v anamnéze, bylo ve věku 62–77 let. Je však třeba připustit, že skutečný počet porevmatických vad mohl být větší. Při echokardiografickém vyšetření chlopní obvykle není možné určit, jestli patologické změny jsou degenerativní nebo porevmatické povahy.
Přijetí do nemocniční péče
Z tab. 6 vyplývá, že téměř 75% pacientů s infekční endokarditidou je v našich podmínkách přijímáno na interní nebo infekční oddělení. Oba tyto typy pracovišť dokáží diagnostikovat endokarditidu efektivně (medián doby od přijetí pacienta k hospitalizaci do stanovení diagnózy činil 1–2 dny). Ojedinělé případy dlouhého intervalu mezi přijetím a stanovením správné diagnózy je nutné přičíst několika polymorbidním a obtížně vyšetřitelným pacientům.
U nemocných přijatých na neurologická nebo chirurgická oddělení bylo dosaženo správné diagnózy v průměru až po 7 dnech. Zejména u nemocných přijatých na neurologická oddělení je třeba toto zjištění hodnotit jako závažné. Důvodem přijetí na neurologii je obvykle časná embolizace do CNS, která proběhne pod obrazem cévní mozkové příhody. Tento druh komplikací je u IE poměrně běžný [26] a byl zdokumentován i v české literatuře [11,27]. Zdá se však, že na některých neurologických pracovištích nejsou lékaři zvyklí s touto eventualitou počítat, přestože embolizace do CNS je stav bezprostředně ohrožující život.
Průběh hospitalizace a její výsledky
Je nutné zdůraznit, že studie nebyla určena k tomu, aby hodnotila poskytovanou léčbu v jednotlivých případech. V souhrnu lze říci, že smrtnost dosahující 26,9% je vyšší, než by odpovídalo současným normám. Smrtnost 20–30% byla považována za adekvátní před asi 20 lety, kdy nebyly dobré podmínky pro operativu na otevřeném srdci. Při využití možností moderní kardiochirurgie může průměrná smrtnost v průběhu léčby (in-hospital mortality) klesnout na hodnoty 15–20% [28]. V našem souboru bylo v průběhu úspěšně operováno 35 pacientů, z tohoto hlediska tedy podmínky pro nízkou letalitu v našem souboru byly naplněny.
Tab. 7 ukazuje, že nemocnice bez jícnové echokardiografie vykazovaly významně vyšší smrtnost než nemocnice, které toto vybavení měly. Bylo by však chybou domnívat se, že samotné pořízení přístroje rozhoduje o prognóze nemoci. Přítomnost či nepřítomnost jícnové echokardiografie totiž nepochybně souvisí i s dalšími faktory, které jsou pro osud nemocného důležitější, ale není snadné je objektivizovat. Mezi tyto faktory patří zejména aktivita lékařů v dané nemocnici a jejich zkušenost s touto skupinou nemocí. Nejde jen o včasné stanovení diagnózy, ale také o monitorování průběhu terapie a včasný záchyt různých komplikací.
Lze říci, že výsledky naší studie ukazují na potřebu soustřeďovat léčbu pacientů s endokarditidou do větších nemocnic, které mají dostatečné vybavení a jejichž personál (nejen lékařský, ale i sesterský) má nejen potřebné znalosti, ale i dostatečné praktické zkušenosti s touto nemocí. Toto doporučení obsahují i výše zmíněné české doporučené postupy z roku 2007 [21]. Bohužel mnohé velké nemocnice nejeví ochotu přebírat nemocné s endokarditidou z hůře vybavených pracovišť, ať již pro nedostatečnou kapacitu, nebo pro nevýhodný systém úhrad za léčbu.
Poslední poznámka se týká údaje o tom, že u 11,9% nemocných byla diagnóza IE stanovena až při pitvě. Podle doprovodných komentářů hlásících lékařů se neschopnost stanovit zaživa diagnózu objevovala především ve dvou situacích. Jednak při perakutním průběhu IE, který přes veškerou intenzivní péči vedl během několika dní k smrti. Pacienti s tímto průběhem nemoci byli většinou v kritickém stavu a jen velmi obtížně transportovatelní k provedení transezofageální echokardiografie. Běžná transtorakální echokardiografie bývá u ventilovaných pacientů velmi málo výtěžná. Jestliže ani hemokultivace nebyly pozitivní (viz výše), bylo velmi obtížné IE prokázat. Druhou skupinu tvořili polymorbidní, velmi staří a/nebo dementní nemocní, u nichž choroba probíhala s nespecifickými projevy (subfebrilie, slabost, nechutenství, změny chování). Diferenciální diagnostika v této skupině pacientů je velmi široká a přitom vyšetřovací možnosti bývají omezené pro špatnou spolupráci.
Závěry
Léčba infekční endokarditidy v České republice je na solidní, ne však na výborné úrovni. Hlavními zjištěnými nedostatky jsou léčba endokarditidy na nedostatečně personálně či materiálně vybavených pracovištích a zbrklé zahajování antibiotické léčby ještě před odběrem hemokultur. Negativní výsledky hemokultivací mohou oddálit zjištění správné diagnózy.
Infekční endokarditida se relativně často objevuje u nemocných přijatých na neurologická oddělení pro obraz cévní příhody mozkové, u pacientů hemodialyzačních oddělení a také u pacientů s kardiální predispozicí, kteří trpí chronickými hnisavými záněty pojivových tkání. Není jisté, zda příslušní specialisté jsou na možnost infekční endokarditidy u svých nemocných dostatečně připraveni.
Velmi dobré výsledky má v naší studii kardiochirurgická léčba, pro jednoznačné hodnocení by však bylo potřeba znát osud pacientů v dlouhodobém sledování. Odpovědi na tyto otázky jsou zčásti obsaženy v nedávno publikovaném výtisku Cor et Vasa [29–31].
doc. MUDr. Jiří Beneš, CSc.
www.fnb.cz
e-mail: benes.infekce@seznam.czDoručeno do redakce: 5. 10. 2010
Přijato po recenzi: 7. 11. 2010
Sources
1. Bayer AS, Scheld WM. Endocarditis and intravascular infections. In: Mandell GL, Bennett JE, Dolin R (eds). Principles and Practice of Infectious Diseases. 5th ed. New York: Churchill Livingstone 2000 : 857–902.
2. Eggimann P, Francioli P. L’endocardite infectieuse. Premiere partie: Epidemiologie, facteurs predisposants, pathogenese, agents etiologiques. Med Mal Infect 1993; 23 : 774–780.
3. Miró JM, Wilson WR. Endocarditis infectiosa: Perspectivas hacia el 2000. Med Clin (Barc) 1995; 104 : 55–58.
4. Griffin MR, Wilson WR, Edwards WD et al. Infective endocarditis. Olmsted County, Minnesota, 1950 through 1981. JAMA 1985; 254 : 1199–1202.
5. Walpot J, Blok W, van Zwienen J et al. Incidence and complication rate of infective endocarditis in the Dutch region of Walcheren: a 3-year retrospective study. Acta Cardiol 2006; 61 : 175–181.
6. Tleyjeh IM, Steckelberg JM, Murad IS et al. Temporal trends in infective endocarditis: a population-based study in Olmsted County, Minnesota. JAMA 2005; 293 : 3022–3028.
7. Hogevik H, Olaison L, Andersson R et al. Epidemiologic aspects of infective endocarditis in an urban population. A 5-year prospective study. Medicine 1995; 74 : 324–339.
8. Lee CH, Tsai WC, Liu PY et al. Epidemiological features of infective endocarditis in Taiwanese adults involving native valves. Am J Cardiol 2007; 100 : 1282–1285.
9. de Sa DD, Tleyjeh IM, Anavekar NS et al. Epidemiological trends of infective endocarditis: a population-based study in Olmsted County, Minnesota. Mayo Clin Proc 2010; 85 : 422–426.
10. Berlin JA, Abrutyn E, Strom BL et al. Incidence of infective endocarditis in the Delaware Valley, 1988–1990. Am J Cardiol 1995; 76 : 933–936.
11. Beneš J, Kabelková M, Džupová O et al. Infekční endokarditida – pacienti hospitalizovaní na Infekční klinice Fakultní nemocnice Bulovka v letech 1990–1999. Cor Vasa 2000; 42 : 389–396.
12. Pazdernik M, Baddour LM, Pelouch R. Infective endocarditis in the Czech Republic: eight years of experience at one of the country’s largest medical centers. J Heart Valve Dis 2009; 18 : 395–400.
13. Šteiner I, Pácalt J. Infekční endokarditida – studie 153 případů. Česk Patol 1994; 30 : 43–46.
14. Steiner I. Nonbacterial thrombotic versus infective endocarditis: A necropsy study of 320 cases. Cardiovasc Pathol 1995; 4 : 207–209.
15. Hricak V, Kovacik J, Marx P et al. Etiology and risk factors of 180 cases of native valve endocarditis. Report from a 5-year national prospective survey in Slovak Republic. Diagn Microbiol Infect Dis 1998; 31 : 431–435.
16. Hricak V, Liska B, Kovackova J et al. Trends in risk factors and etiology of 606 cases of infective endocarditis over 23 years (1984–2006) in Slovakia. J Chemother 2007; 19 : 198–202.
17. Li JS, Sexton DJ, Mick N et al. Proposed modifications to the Duke criteria for the diagnosis if infective endocarditis. Clin Infect Dis 2000; 30 : 633–638.
18. Vitouš A, Hobstová J. Infekční onemocnění problémových uživatelů drog hospitalizovaných na infekčním oddělení FN Motol v období 2002–2005. Klin Mikrobiol Inf Lék 2007; 13 : 70–75.
19. Fournier PE, Thuny F, Richet H et al. Comprehensive diagnostic strategy for blood culture-negative endocarditis: a prospective study of 819 new cases. Clin Infect Dis 2010; 51 : 131–140.
20. Horan TC, Andrus M, Dudeck MA. CDC/NHSN surveillance definition of health care-associated infection and criteria for specific types of infections in the acute care setting. Am J Infect Control 2008; 36 : 309–332.
21. Beneš J, Gregor P, Mokráček A. Infekční endokarditida. Doporučené postupy diagnostiky, léčby, dispenzarizace a profylaxe. Cor Vasa 2007; 49: K157–K171. Available from: http://www.kardio-cz.cz/index.php?&desktop=clanky&action=view&id=684.
22. Wilson W, Taubert KA, Gewitz M et al. Prevention of infective endocarditis: guidelines from the American Heart Association: a guideline from the American Heart Association Rheumatic Fever, Endocarditis and Kawasaki Disease Committee, Council on Cardiovascular Disease in the Young, and the Council on Clinical Cardiology, Council on Cardiovascular Surgery and Anesthesia, and the Quality of Care and Outcomes Research Interdisciplinary Working Group. J Am Dent Assoc 2007; 138 : 739–745, 747–760.
23. Kamalakannan D, Pai RM, Johnson LB et al. Epidemiology and clinical outcomes of infective endocarditis in hemodialysis patients. Ann Thorac Surg 2007; 83 : 2081–2086.
24. Ruiz M, Sánchez MP, Domínguez JC et al. Infective endocarditis in patients receiving chronic hemodialysis: clinical features and outcome. J Heart Valve Dis 2005; 14 : 11–14.
25. Spies C, Madison JR, Schatz IJ. Infective endocarditis in patients with end-stage renal disease: clinical presentation and outcome. Arch Intern Med 2004; 164 : 71–75.
26. Francioli P. Central nervous system complications of infective endocarditis. In: Scheld WM, Whitley RJ, Durack DT (eds). Infections of the Central Nervous System. New York: Raven Press 1991 : 515–568.
27. Schildberger J, Voháňka S, Brychta T et al. Neurologické komplikace u infekční endokarditidy. Prakt Lék 2002; 82 : 731–734.
28. Murdoch DR, Corey GR, Hoen B et al. Clinical presentation, etiology, and outcome of infective endocarditis in the 21st century: the International Collaboration on Endocarditis-Prospective Cohort Study. Arch Intern Med 2009; 169 : 463–473.
29. Čanádyová J, Mokráček A, Rezler M et al. Záchovné operácie aortálnej chlopne. Naše skúsenosti a strednedobé výsledky. Cor Vasa 2010; 52 : 307–309.
30. Laca B, Páleníčková J, Kučerová S et al. Výsledky chirurgické léčby infekční endokarditidy. Cor Vasa 2010; 52 : 332–339.
30. Pol J, Černý J, Ondrášek J et al. Diagnostika a výsledky chirurgické léčby infekční endokarditidy. Cor Vasa 2010; 52 : 340–346.
31. Němec P, Frélich M, Štětka F et al. Izolované výkony na trikuspidální chlopni. Cor Vasa 2010; 52 : 347–352.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2011 Issue 2-
All articles in this issue
- Endokarditidy 2007: Výsledky multicentrické studie o výskytu a vlastnostech infekční endokarditidy
- Chronická tromboembolická plicní hypertenze – editorial
- Výskyt infekční endokarditidy a některé problémy její diagnostiky – editorial
- Genetická determinace věku diagnózy diabetes mellitus 2. typu? Revidovaná koncepce „střádavého genotypu“ – editorial
- Pankreatický karcinom – vztah k diabetes mellitus a kouření – editorial
- Význam a možnosti screeningu v diagnostice celiakie – editorial
- Diagnostika a léčba BCR/ABL-negativních myeloproliferativních onemocnění – editorial
- Chronická tromboembolická pľúcna hypertenzia v spádovej nemocnici
- Vzťah polymorfizmov génov CDKAL1 a KCNQ1 k veku diagnózy diabetu 2. typu v populácii Slovenska
- Pankreatický karcinom – vztah k diabetes mellitus a kouření
- Alkoholová kardiomyopatia – diagnóza stále aktuálna
- Hodnotenie kvality života a funkčného stavu u pacientov s reumatoidnou artritídou
- Bikuspidální aortální chlopeň – etiopatogeneze a přirozený vývoj
- Význam a možnosti skríningu v diagnostike celiakie
- Diagnostika a léčba BCR/ABL-negativních myeloproliferativních onemocnění – principy a východiska doporučení CZEMP
- Selhání ledvin u pacientky s chronickou B-lymfocytární leukemií (B-CLL) vzniklé na podkladě tvorby odlitkových válců v tubulech ledvin z monoklonálních volných lehkých řetězců (cast nephropathy). Přínos stanovení volných lehkých řetězců imunoglobulinů pro
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Bikuspidální aortální chlopeň – etiopatogeneze a přirozený vývoj
- Alkoholová kardiomyopatia – diagnóza stále aktuálna
- Diagnostika a léčba BCR/ABL-negativních myeloproliferativních onemocnění – principy a východiska doporučení CZEMP
- Hodnotenie kvality života a funkčného stavu u pacientov s reumatoidnou artritídou
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

