-
Medical journals
- Career
Hladiny cholesterolu v závislosti na věku
: J. Špinar 1; O. Ludka 1; M. Šenkyříková 1; J. Vítovec 2; L. Špinarová 2; L. Dušek 3
: Interní kardiologická klinika Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Jindřich Špinar, CSc., FESC 1; Interní kardio-angiologická klinika Lékařské fakulty MU a FN u sv. Anny Brno, přednosta prof. MUDr. Jiří Vítovec, CSc., FESC 2; Institut biostatistiky a analýz Lékařské fakulty a Přírodovědecké fakulty MU Brno, přednosta doc. RNDr. Ladislav Dušek, Ph. D. 3
: Vnitř Lék 2009; 55(9): 724-729
: 80th Birthday - prof. MUDr. Miloš Štejfa, DrSc., FESC
V průběhu let 2005–2008 byla prováděna měření cholesterolu na veřejných prostranstvích (nejčastěji v obchodních domech). Odběry byly prováděny náhodně na základě dobrovolnosti bez předchozích dietních opatření. Celkem bylo vyšetřeno 14 539 osob. Nenalezli jsme významnější rozdíly mezi pohlavími (celkový medián je 5 mmol/l, muži 4,9 mmol/l a ženy 5,1 mmol/l). Menší podíl žen mělo hladinu cholesterolu nižší než 5,0 mmol/l než mužů (muži 53,0 %, ženy 45,2 %). U obou pohlaví hladina cholesterolu s věkem narůstá, a v určitém bodě začíná stagnovat a následně klesá; v tomto bodě jsme zjistili zásadní rozdíl mezi muži a ženami – u mužů začíná růst hladiny cholesterolu stagnovat po 50. roce věku, zatímco u žen až mezi 65–70 roky. Po 65. roce věku hladina cholesterolu klesá s rostoucím věkem u obou pohlaví. Do 50. roku života cholesterol narůstá s rostoucím věkem u obou pohlaví a tento rostoucí trend je stejný (tedy v nárůstu není významný rozdíl mezi pohlavími, p = 0,687); avšak u věkových kategorií nad 55. rokem života je hladina cholesterolu statisticky významně vyšší u žen než u mužů (rozdíl v mediánu hodnot je až 0,8–0,9 mmol/l). Tento rozdíl se udrží až do vysokého věku > 75 let.
Klíčová slova:
cholesterol – věk – pohlavíMotto: Buňka potřebuje dostatečný přívod cholesterolu, aby měla z čeho zpevnit membránu.
prof. MUDr. Miloš Štejfa, DrSc.
Úvod
Kardiovaskulární choroby jsou vedoucí příčinou úmrtnosti. V České republice na ně zemře více osob než na všechna ostatní onemocnění dohromady. Epidemiologické studie definovaly základní rizikové faktory kardiovaskulárních onemocnění (KVO), intervenční studie pak prokázaly nejdříve to, jak lze ten který rizikový faktor ovlivnit, a posléze i to, jaký odraz má léčba v ovlivnění počtu kardiovaskulárních příhod. Vysoká hodnota cholesterolu patří k významným rizikovým faktorům KVO [1]. Framinghamská studie, studie MR FIT a mnohé další epidemiologické studie ukázaly zřetelný vztah mezi hladinou cholesterolu a kardiovaskulární morbiditou a mortalitou.
Léčba statinem představuje jeden z nosných principů sekundární prevence všech vaskulárních chorob. Metaanalýza 14 intervenčních statinových studií zahrnující celkem 90 056 subjektů prokázala, že každý pokles LDL o 1 mmol/l spojený s léčbou statinem je provázen kromě dalších parametrů také 19% poklesem rizika úmrtí z kardiovaskulární příčiny či 26% poklesem rizika nefatálního infarktu myokardu [2]. Nová generace statinových studií (PROVE-IT, TNT, IDEAL, AtoZ) [3–7] znovu otevřela důležitou otázku vztahu použité dávky statinu a dosaženého dlouhodobého benefitu. Jedna z posledních intervenčních studií – JUPITER – nastolila otázku, zda vstupní hodnota cholesterolu má nějaký význam při rozhodování se o léčbě statinem [8].
V naší práci jsme se pokusili zhodnotit hladiny cholesterolu u náhodně vybrané populace dobrovolníků.
Metodika
V průběhu let 2005–2008 byla prováděna měření cholesterolu na veřejných prostranstvích (nejčastěji v obchodních domech). Vyšetření byla prováděna zdravotnickým personálem odběrem krve z prstu a cholesterol byl měřen z kapilární krve na přístroji Reflotron (Roche). Odběry byly prováděny náhodně na základě dobrovolnosti bez předchozích dietních opatření. Celá akce byla organizována a sponzorována firmou Unilever (výrobce Flory pro.activ) a agenturou Quent za podpory České kardiologické společnosti. Konkrétně se jednalo o akce:
- Flora pro.activ bus 2005 (měření na veřejných prostranstvích po celé ČR spojené s nutričním poradenstvím Floraporaden, distribucí informačních materiálů)
- Zdravé srdce 2006 (měření na veřejných prostranstvích po celé ČR spojené s nutričním poradenstvím Floraporaden, distribucí informačních materiálů)
- Florabus 2007 (měření na veřejných prostranstvích po celé ČR spojené s nutričním poradenstvím Floraporaden, distribucí informačních materiálů)
- Instore 2008 (měření cholesterolu bez spolupráce s Floraporadnami)
Nutriční terapeutky na základě naměřených hodnot každému zájemci určily riziko srdečně-cévních onemocnění a poradily i s úpravou jídelníčku a celkové životosprávy. Součástí projektu byl i dotazník „Šance pro Vaše srdce“, s jehož pomocí se zjišťuje, do jaké míry při současném životním stylu bude moci respondent prožít aktivní stáří. Bližší informace naleznete na www.flora.cz.
Statistické zpracování bylo provedeno Institutem biostatistiky a analýz MU Brno. K sumarizaci primárních hodnot byly využity standardní nástroje popisné analýzy dat. Základním cílem měření bylo popsat populační charakteristiky, využili jsme při popisu primárních dat především robustní pořadové sumární statistiky, jako je medián, 5–95% kvantil a zobrazení výběrové distribuční funkce. Sumarizace dat pro srovnávací testy je postavena na odhadu aritmetického průměru a jeho 95% intervalu spolehlivosti. Hladina cholesterolu vykazovala výběrové normální rozdělení pravděpodobnosti, a tudíž byl v následných srovnávacích analýzách využit model ANOVA jednocestného třídění, zakončený celkovým F testem a post-hoc LSD testem pro dílčí srovnání variant. Pro srovnání hodnot cholesterolu a věku mezi dvěma variantami byl využit standardní t-test pro dva nezávislé výběry.
Výsledky
Celkem bylo vyšetřeno 14 539 osob, jejich rozdělení podle pohlaví, místa vyšetření a roku vyšetření ukazuje tab. 1.
1. Rozdělení souboru podle pohlaví, místa vyšetření a roku vyšetření. 
Procentuální zastoupení mužů a žen podle hodnot cholesterolu ukazuje obr. 1.
1. Procentuální zastoupení mužů a žen podle hodnot cholesterolu. 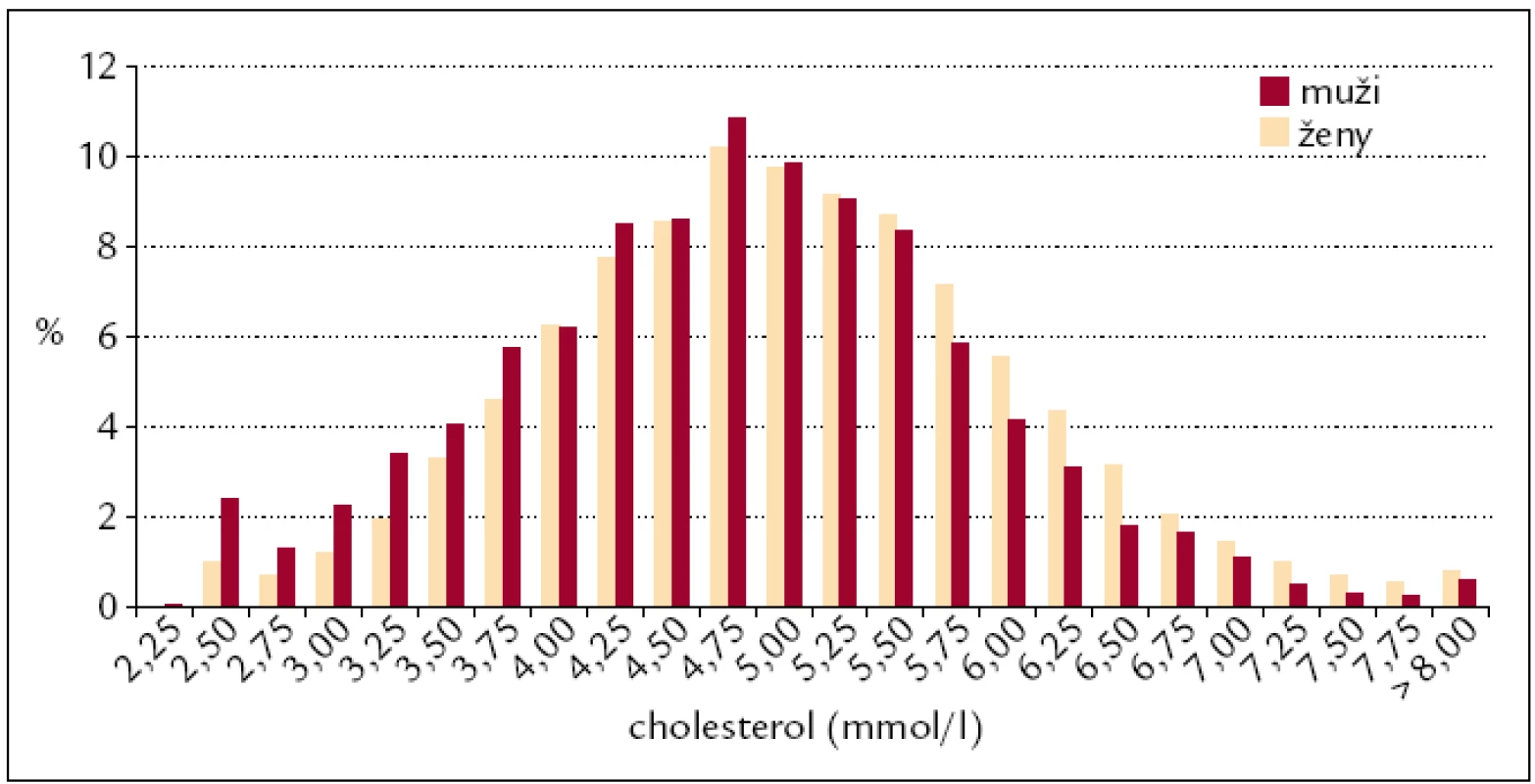
Kumulativní podíl mužů a žen podle hodnot cholesterolu ukazuje obr. 2.
2. Výběrové distribuční funkce pro cholesterol u mužů a žen. 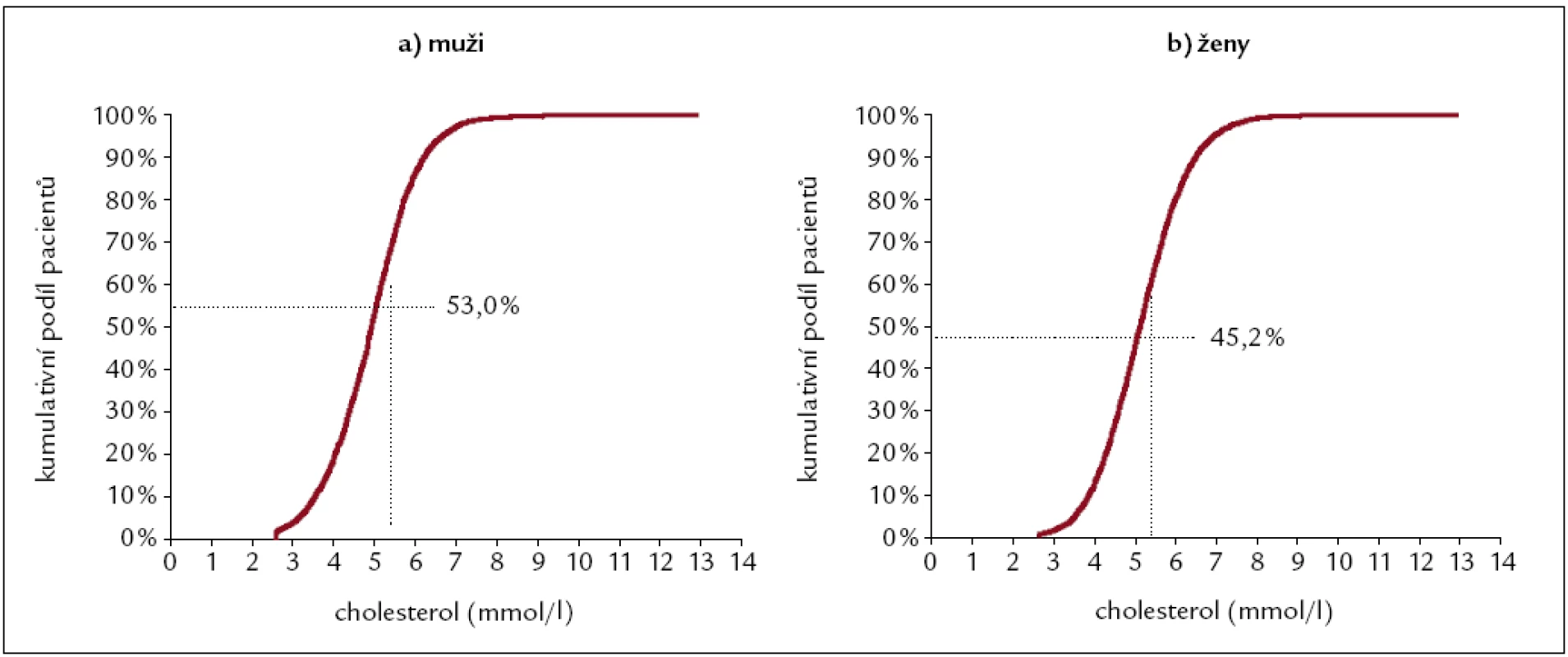
Průměrné hodnoty cholesterolu podle pohlaví a věku uvádí tab. 2 a obr. 3.
2. Průměrné hodnoty cholesterolu podle pohlaví a věku. 
3. Průměrné hodnoty cholesterolu podle pohlaví a věku. 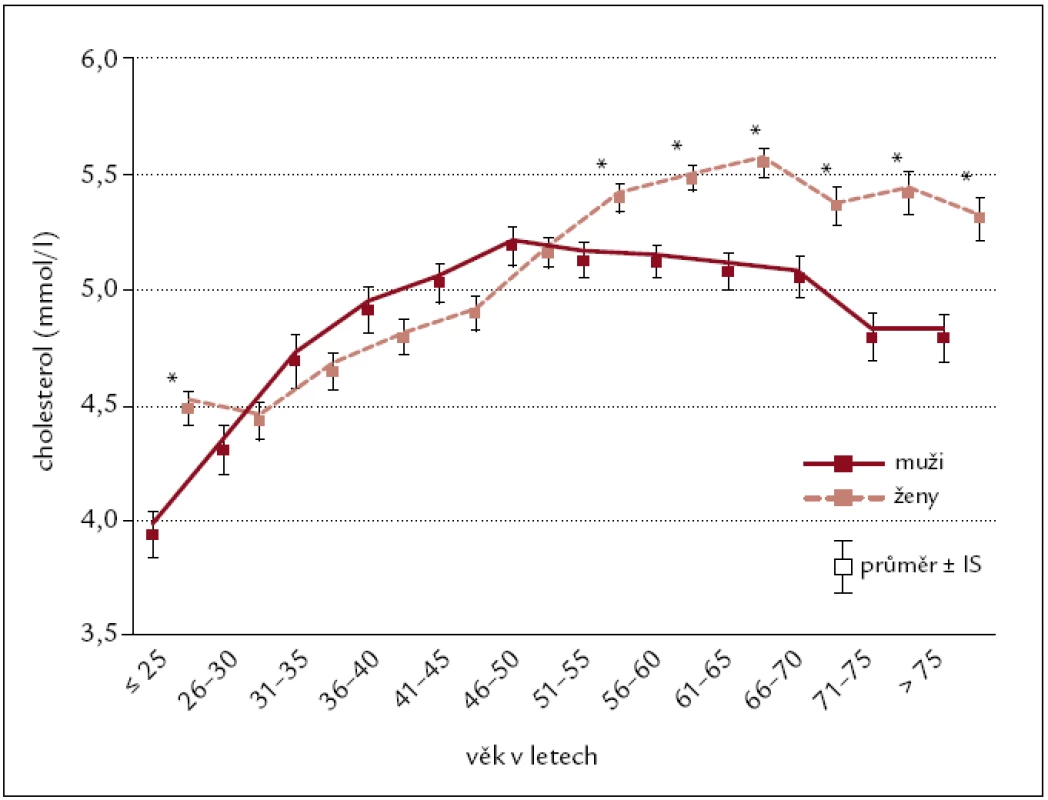
Základní srovnání hladiny cholesterolu mezi ženami a muži přináší následující výsledky:
- Srovnáváme-li hodnoty bez ohledu na věkové kategorie, není mezi pohlavími žádný podstatný rozdíl (celkový medián je 5 mmol/l, muži 4,9 mmol/l a ženy 5,1 mmol/l – tab. 1).
- Menší podíl žen než mužů má hladinu cholesterolu nižší než 5,0 mmol/l (obr. 1 – distribuce cholesterolu u mužůa žen, obr. 2 – podíl osob s hladinou pod 5,0 mmol/l: muži 53,0 %, ženy 45,2 %).
- U obou pohlaví hladina cholesterolu s věkem narůstá a v určitém bodu začíná stagnovat a následně klesá; v tomto bodu jsme zjistili zásadní rozdíl mezi muži a ženami – u mužů začíná růst hladiny cholesterolu stag-novat po 50. roce věku, zatímco u ženaž mezi 65–70 roky.
- Po 65. roce věku hladina cholesterolu klesá s rostoucím věkem u obou pohlaví.
- Do 50. roku života cholesterol narůstá s rostoucím věkem u obou pohlavía tento rostoucí trend je stejný (tedy v nárůstu není významný rozdíl mezi pohlavími, p = 0,687); avšak u věkových kategorií nad 55. rokem života je hladina cholesterolu statisticky významně vyšší u žen než u mužů (rozdílv mediánu hodnot je až 0,8 až 0,9 mmol/l). Tento rozdíl se udrží až do vysokého věku > 75 let.
- Rozdíl mezi pohlavími < 25 let považujeme za náhodný nález, bez klinického významu. Hodnoty jsou jasně v mezích normy.
Diskuze
Výsledky nejsou překvapující a jsou v souladu s literaturou. Ve věku do 50 let jsou průměrné hladiny cholesterolu v mezích normy a jsou statisticky nevýznamně vyšší u mužů než u žen, což je dáno pravděpodobně hormonální výbavou. Rozdílné chování hladin cholesterolu u obou pohlaví > 50 let má zřejmě čtyři základní aspekty:
- cholesterol v menopauze
- cholesterol a chronická onemocnění
- cholesterol ve stáří
- cholesterol a jeho farmakologické ovlivnění
Cholesterol v menopauze
Je všeobecně uznávané, že menopauza vede k hormonálním změnám, změnám metabolizmu a profilu lipidů. Agrinier et al provedli metaanalýzu deseti zkřížených a devíti dlouhodobých klinických studií sledujících hladiny lipidů u postmenopauzálních žen a prokázaly, že tyto ženy mají vyšší cholesterol, LDL-cholesterol a triglyceridy a že tyto změny přetrvávají i po adjustaci na věk. Zajímavé bylo, že na tyto rozdíly neměla vliv hormonální léčba estrogeny [9].
Rozsáhlý průzkum byl proveden ve 2. polovině 20. století i v Norsku [10]. V letech 1985–1988 pozvali všechny ženy ve věku 40–54 let ze tří oblastí k preventivnímu vyšetření. Dostavilo se 83 % pozvaných a z toho byl identifikován soubor 24 085 žen, které neměly žádnou hormonální farmakologickou léčbu. Zajímavé je, že polovina z nich (12 736) se podobného průzkumu zúčastnila již v letech 1974–1978 a 1977–1983 a data mohla být porovnána. Celkový cholesterol a poměr celkový cholesterol/HDL-cholesterol byl statisticky vysoce významně vyšší u postmenopauzálních žen. Naopak HDL-cholesterol mírně narůstal až do menopauzy. U žen, které měly menopauzu dříve, byl ve stejné věkové kategorii po 5 letech rozdíl v celkovém cholesterolu dvojnásobný než u žen, které byly dosud premenopauzální.
V polské studii u 2 204 žen byl nalezen podobný nárůst v hladinách cholesterolu po menopauze a tento nárůst byl navíc v těsné korelaci s nárůstem body mass indexu po menopauze [11].
Ve studii WHILA v oblasti Lundu (Švédsko) vyšetřili 6 908 žen ve věku 50–59 let z celkového počtu 10 766 žen v tomto věku žijících v této oblasti [12]. Tyto ženy rozdělili na premenopauzální (PM), postmenopauzální bez hormonální léčby (PM0) a postmenopauzální s hormonální léčbou (PMT). Celkový cholesterol rostl s věkem jak u PM0(p < 0,001), tak u PMT (p < 0,001), obdobně rostl i LDL-cholesterol u PM0(p < 0,001) a o trošku méně u PMT (p < 0,007). Počet žen s celkovým cholesterolem > 7,0 mmol/l a triglyceridy > 2,0 mmol/l se snižoval s věkem u PM, ale významně rostl jak u PM0, tak u PMT. Celkový cholesterol rostl s věkem u všech skupin, u PM ale dík nárůstu HDL-cholesterolu a u PM0 a PMT dík nárůstu LDL-cholesterolu.
Cholesterol a chronická onemocnění
Cholesterol u chronických onemocnění je intenzivně zkoumán především u pacientů s malignitami a u chronického srdečního selhání. U těchto onemocnění může (ale nemusí) mít cholesterol úzký vztah ke stavu výživy a ke kachetizaci.
Na našem pracovišti jsme sledovali po dobu pěti let nemocné hospitalizované s diagnózou chronického srdečního selhání v roce 2002 [13]. Z celkem 2 345 nemocných tuto diagnózu mělo 320 pacientů. 28 (8,8 %) nemocných zemřelo za hospitalizace a 292 bylo propuštěno do domácího ošetřování. Pětiletá mortalita těchto nemocných byla 55 % (162 nemocných). Se špatnou prognózou těsně korelovala nízká hladina cholesterolu a po přidání hodnot krevního tlaku měli nejhorší prognózu nemocní s doporučovanou hodnotou cholesterolu a doporučovanou hodnotou systolického krevního tlaku pro primární prevenci (obr. 4, 5). Pro pacienty se srdečním selháním platí tedy inverzní doporučení a čím vyšší je hladina cholesterolu, tím lepší je jejich prognóza. K podobným závěrům dospěli i ve Velké Británii, kdy v práci Rauchhause byla zvyšující se hladina cholesterolu významným prediktorem pro přežití (HR 0,64, CI 0,48–0,86) [14].
4. Mortalita na srdeční selhání podle výšky cholesterolu. 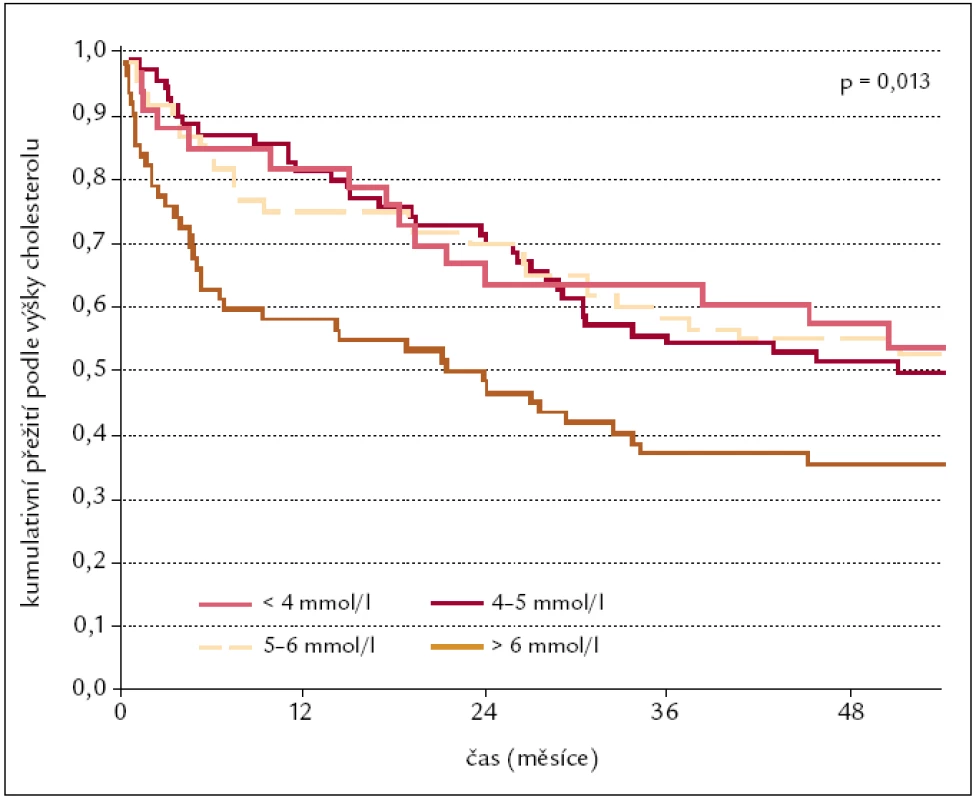
5. Mortalita na srdeční selhání podle výšky cholesterolu a systolického krevního tlaku. 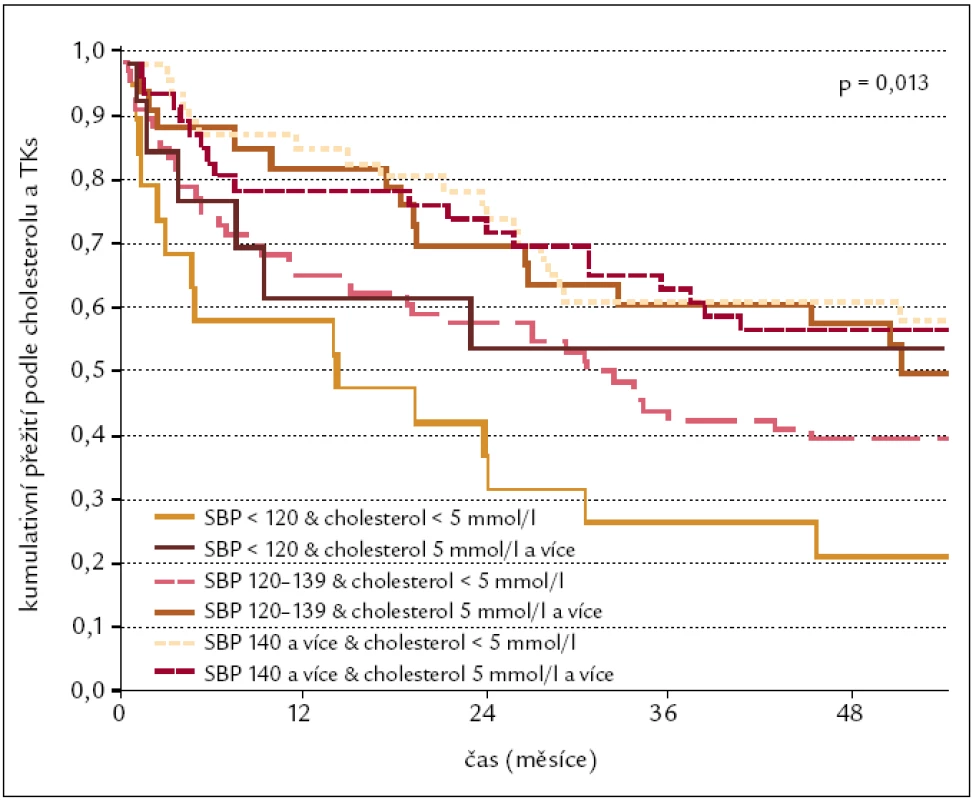
Největší z této oblasti je práce Horwicha, který sledoval 1 134 nemocných se srdečním selháním [15]. Nízké hodnoty cholesterolu byly spojeny s nízkou ejekční frakcí, nízkou hladinou albuminu a především s vysokou mortalitou.
Vztah mezi nízkou hodnotou cholesterolu u nemocných se závažným onemocněním a vysokou mortalitou byl popsán i u nemocných po těžkých traumatech, rozsáhlých chirurgických operacích, multiorgánovém selhání či u dialyzovaných nemocných [16–18].
Existuje řada nesmírně zajímavých mechanizmů, které mohou tato pozorování vysvětlit, a pokud budou více objasněny, mohly by vést k pochopení patofyziologie chronických onemocnění, včetně chronického srdečního selhání [19].
Cholesterol ve stáří
Nízký cholesterol úzce souvisel i s vyšší mortalitou u osob vyššího věku, a to bez ohledu na přidružená onemocnění v registru z Honolulu [20]. Na druhé straně v americkém registru National Heart, Lung and Blood Institute (NHLBI) byla nízká hladina cholesterolu spojena s nižší mortalitou u osob pod 65 let, ale i nad 65 let, i když u žen nad 65 let tato korelace již nedosáhla statistické významnosti [21]. V Cardiovascular Health Study bylo sledováno 5 888 osob starších 65 let ve čtyřech centrech [22]. Po dobu sledování (4,8 let) bylo zaznamenáno 302 koronárních příhod. Koronární příhody byly mnohem častější u mužů a úzce korelovaly s věkem. Byla zjištěna statisticky významná souvislost se systolickým krevním tlakem a glykemií, nebyla však nalezena žádná korelace s hladinou cholesterolu. Obdobně v multietnické populaci 2 556 osob ve věku 65–103 let byla sledována souvislost mezi cholesterolem a celkovou mortalitou [23]. Osoby v nejnižším kvartilu cholesterolu měli 2krát vyšší pravděpodobnost úmrtí než osoby v nejvyšším kvartilu a toto bylo nejvíce vyjádřeno u bělochů a nejméně u hispánců. Zdá se tedy, že u osob > 65 let přestává být vysoký cholesterol kardiovaskulárním rizikovým faktorem, a naopak nízká hladina cholesterolu je asociována s vyšší úmrtností.
Cholesterol a jeho farmakologické ovlivnění
Naše národní doporučení pro diagnostiku a léčbu dyslipidemií říkají, že vysoký LDL-cholesterol (resp. celkový cholesterol) jsou nezávislé parametry spojené s kardiovaskulárním rizikem [24]. Snížení LDL-cholesterolu o 1 % sníží riziko ICHS o 1–2 %. Doporučují stanovovat cholesterol u mužů nejpozději ve 40 letech a u žen v 50 letech a následně každých pět let. S přibývajícím věkem přibývá množství osob s indikací k hypolipidemické léčbě [25]. V České republice se odhaduje, že jsou asi dva miliony hypertoniků, 800 000 nemocných s ischemickou chorobou srdeční a 800 000 osob s diabetes mellitus a výskyt těchto onemocnění rostes věkem [25,26]. Všichni tito nemocníjsou indikováni k hypolipidemické léčbě,a je tedy velmi pravděpodobné, že preskripce hypolipidemické léčby bude výrazně narůstat s věkem. V našem souboru 2 000 nemocných po infarktu myokardu (registr BRNO) průměrného věku 67,5 let mělo 89 % nemocných statin a v souboru 8 000 hypertoniků (studie CORD) průměrného věku 60 let mělo 39 % nemocných statin [27,28]. Zvýšená preskripce hypolipidemické léčby bude pravděpodobně mít taktéž vliv na klesající hodnoty cholesterolu a možná by částečně mohla vysvětlit i fakt, proč u mužů je pozorován pokles dříve, poněvadž u mužů dochází k manifestaci ischemické choroby srdeční, a tedy indikaci k hypolipidemické léčbě asi o 5 let dříve než u žen.
Závěr
Náš průzkum ukázal srovnatelné hodnoty cholesterolu u mužů i žen s postupným nárůstem do asi 60 let, kdy po padesátce stoupá výrazně hodnota cholesterolu především u žen, pravděpodobně v důsledku menopauzy. Od 65 let cholesterol u obou pohlaví klesá, na tomto se podílí jednak výskyt chronických onemocnění, jednak s věkem narůstající hypolipidemická léčba. Zda jsou ale indikace k hypolipidemické léčbě u seniorů stejné jako v mladších věkových kategoriích, není zcela jasné, poněvadž nízká hladina cholesterolu u seniorů je špatným prognostickým parametrem.
Práce byla podpořena VVZ MŠMT 0021 622 402.
prof. MUDr. Jindřich Špinar, CSc., FESC
www.fnbrno.cz
e-mail: jspinar@fnbrno.cz
Doručeno do redakce: 29. 6. 2009
Sources
1. Graham I, Atar D, Borch-Johnsen K et al. European guidelines on cardiovascular disease prevention in clinical practice: executive summary. Fourth Joint Task Force of the European Society of Cardiology and other societies on cardiovascular disease prevention in clinical practice (constituted by representatives of nine societies and by invited experts). Eur J Cardiovasc Prev Rehabil 2007; 14 (Suppl 2): E1–E40.
2. Baigent C, Keech A, Kearney PM et al. Cholesterol Treatment Trialists’ (CTT) Collaborators. Efficacy and safety of cholesterol-lowering treatment: prospective meta-analysis of data from 90,056 participants in 14 randomised trials of statins. Lancet 2005; 366 : 1267–1278.
3. Cannon CP, Braunwald E, McCabe CH et al. Comparison of intensive and moderate lipid lowering with statins after acute coronary syndroms. N Engl J Med 2004; 350 : 1495–1502.
4. LaRosa JC, Grundy SM, Waters DD et al. Treating to New Targets Investigators. Intensive lipid lowering with atorvastatin in patients with stable coronary disease. N Engl J Med 2005; 352 : 1425–1435.
5. de Lemos JA, Blazing MA, Wiviott SD et al. A to Z Investigators. Early intensive vs. a delayed conservative simvastatin strategy in patients with acute coronary syndromes: phase Z of the A to Z trial. JAMA 2004; 292 : 1307–1316.
6. Pedersen TR, Faergeman O, Kastelein JJ et al. Incremental Decrease in End Points Through Aggressive Lipid-Lowering Study Group. High-dose atorvastatin versus usual-dose simvastatin for secondary prevention after myocardial infarction: the IDEAL study: a randomized controlled trial. JAMA 2006; 294 : 2437–2445.
7. Cannon CP, Steinberg BA, Murphy SA et al. Meta-analysis of cardiovascular outcomes trials comparing intensive versus moderate statin therapy. J Am Coll Cardiol 2006; 48 : 438–445.
8. Ridker PM, Danielson E, Fonseca FA et al. JUPITER Study Group. Rosuvastatin to prevent vascular events in men and women with elevated C-reactive protein. N Engl J Med 2008; 359 : 2195–2207.
9. Agrinier N, Cournot M, Ferrières J. Dyslipdemia in women after 50: Age, menopause or both. Ann Cardiol Angeiol (Paris) 2008; 58 : 159–164.
10. Graff Iversen S, Thelle DS, Hammar N.Serum lipids, blood pressure and body weight around the age of the menopause. Eur J Cardiovasc Prev Rehabil 2008; 15 : 83–88.
11. Skrzypczak M, Szwed A. Assessment of the body mass index and selected physiological parameters in pre - and post menopausal women. Homo 2005; 56 : 141–152.
12. Nerbrand C, Lidfeldt J, Nyberg P et al. Serum lipids and lipoproteins in relation to endogenous and exogenous female sex steroids and age. The Women’s Health in the Lund Area (WHILA) study. Maturitas 2004; 48 : 161–169.
13. Spinar J, Ludka O, Musil V et al. The profile and prognosis of patients hospitalised with heart failure. The value of discharge blood pressure and cholesterol. Int Heart J 2008; 49 : 691–705.
14. Rauchhaus M, Clark AL, Doehner W et al. The relationship between cholesterol and survival in patients with chronic heart failure. J Am Coll Cardiol 2003; 42 : 1933–1940.
15. Horwich TB, Fonarow GC, Hamilton MA et al. Low serum total cholesterol is associated with marked increase in mortality in advanced heart failure. J Card Fail 2002; 8 : 216–224.
16. Elliot DC, Wales CE. Low lipid concentration in critical illness: hypercholesterolemia among trauma patients. Crit Care Med 1994; 22 : 1437–1439.
17. Gui D, Spada PL, De Gaetano A et al. Hypercholesterolemia and risk of death in the critically ill surgical patients. Intensive Care Med 1996; 22 : 790–794.
18. Fraunberger P, Nagel D, Walli AK et al. Serum cholesterol and mortality in patients with multiple organ failure. Crit Care Med 2000; 28 : 3574–3575.
19. Fonarow GC, Horwich TB. Cholesterol and mortality in heart failure. The bad gone good? J Am Coll Cardiol 2003; 42 : 1641–1643.
20. Schatz IJ, Masaki K, Yano K et al. Cholesterol and all cause mortality in elderly people from the Honolulu Heart Program: a cohort study. Lancet 2001; 358 : 351–355.
21. Manolio TA, Pearson TA, Wenger NK et al. Cholesterol an heart disease in older persons and women. Ann Epidemiol 1992; 2 : 161–167.
22. Psaty BM, Furberg CD, Kuller LH et al. Traditional risk factors and subclinical disease measures as predictors of first myocardial infarction in older adults. Arch Intern Med 1999; 159 : 1339–1347.
23. Akerblom JL, Costa R, Luchsinger JA et al. Relation of plasma lipids to all-cause mortality in Caucasian, African-American and Hispanic elders. Age Ageing 2007; 37 : 207–213.
24. Vaverková H, Soška V, Rosolová H et al. Doporučení pro diagnostiku a léčbu dyslipidemií v dospělosti vypracované výborem České společnosti pro aterosklerózu. Cor Vasa 2007; 49: K73–K86.
25. Widimský J jr, Cífková R, Špinar J et al. Doporučení diagnostických a léčebných postupů arteriální hypertenze – verze 2007. Doporučení České společnosti pro hypertenzi. Vnitř Lék 2008; 54 : 101–118.
26. Špinar J, Hradec J, Meluzín J et al. Doporučení pro diagnostiku a léčbu srdečního selhání ČKS 2006. Cor Vasa 2007; 49: K5–K33.
27. Špinar J, Sepši M, Ludka O. Registr Brno – Farmakoterapie po infarktu myokardu. Cor Vasa 2009; 51 : 128–130.
28. Špinar J, Vítovec J, Souček M et al. CORD investigators CORD. COmparison Of Recommended Doses of ACE inhibitors and angiotensin II receptor blockers. Vnitř Lék 2009; 55 : 481–488.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2009 Issue 9-
All articles in this issue
- Myocarditis
- Heart transplantation
- Hypertension combination therapy with rennin-angiotenzin system blockers
- Cholesterol levels according to age
- Echocardiography in patients with ischemic heart disease
- Transplantation of haematopoietic cells
- B-cell chronic lymphocytic leukaemia and the similar states
- Tako-tsubo cardiomyopathy
- Reducing food salt content – a neglected approach to hypertension prevention and treatment in the population
- To treat or not to treat with statins patients with chronic heart failure?
- How to improve response to cardiac resynchronization therapy?
- Monitoring of cardiovascular risk factors in patients with diabetes type 2
- Prediabetes – 2009
- Some current views on chronic ischemic heart disease
- Target values in hypertension treatment. Will they apply in older patients with hypertension, diabetics and in patients with IHD?
- AT1-blockers in the treatment of hypertension
- The importance of autologous transplantation in multiple myeloma
- Liver cirrhosis and its treatment
- Surgical treatment of pulmonary embolism
- The most common heart valve diseases: aortic stenosis and mitral regurgitation. A few comments on guidelines and recommendations by societies of cardiology
- Diabetes and vascular diabetic disease
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Cholesterol levels according to age
- B-cell chronic lymphocytic leukaemia and the similar states
- Liver cirrhosis and its treatment
- Transplantation of haematopoietic cells
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

