-
Medical journals
- Career
Endoskopické nálezy v horním trávicím traktu u pacientů s jaterní cirhózou
Authors: P. Svoboda 1; J. Ehrmann 2; P. Klvaňa 1; E. Machytka 1; M. Rydlo 1; V. Hrabovský 1
Authors‘ workplace: Interní klinika FN Ostrava, přednosta doc. MUDr. Arnošt Martínek, CSc. 1; II. interní klinika Lékařské fakulty UP a FN Olomouc, přednosta doc. MUDr. Vlastimil Procházka, Ph. D. 2
Published in: Vnitř Lék 2007; 53(9): 968-971
Category: Original Contributions
Overview
Prospektivně bylo vyšetřeno 151 pacientů s jaterní cirhózou, u kterých bylo provedeno endoskopické vyšetření horního trávicího traktu. Nejčastějším nálezem byly jícnové varixy (64,9 %), portální hypertenzní gastropatie (45,7 %) a peptický vřed gastroduodena (25,8 %). Normální nález při endoskopii horního trávicího traktu byl shledán jen v 8,6 %. Mezi ostatní nálezy patřila refluxní ezofagitida (13,2 %), brániční hiátová kýla (12,6 %), duodenogastrický reflux (8,6 %), eroze žaludečního antra (4,6 %), aftózní gastropatie (3,3 %), ragáda kardie (2 %), polyp žaludku (1,3 %), mykotická ezofagitida, karcinom žaludku, karcinom jícnu a achalázie jícnu (vždy po 0,7 %). Dále jsou diskutovány možné příčiny vysokého výskytu peptického vředu u nemocných s jaterní cirhózou. Všechny nálezy jsou korelovány s literárními údaji.
Klíčová slova:
jaterní cirhóza - endoskopické nálezy - portální hypertenze - peptický vřed - Helicobacter pyloriÚvod
Jaterní cirhózu lze definovat morfologicky, v histologickém obraze bývá popisována nekróza, fibróza a tvorba uzlů. V klinické praxi se diagnostika tohoto onemocnění často opírá o dva základní klinické projevy, o hepatocelulární selhání a portální hypertenzi se všemi jejich důsledky. Při portální hypertenzi dochází k patologickým změnám v horním trávicím traktu (dále jen horní GIT), zejména se objevují varixy, ať již jícnové, žaludeční nebo vzácněji duodenální, a zpravidla vzniká i portální hypertenzní gastropatie. V praxi však často při ezofagogastroduodenoskopii bývají diagnostikovány i jiné abnormality. V odborné literatuře, zejména české, je vztah jaterní cirhózy a endoskopických nálezů v horním GIT zmiňován jen okrajově, nenašli jsme jedinou českou původní práci z posledních 15 let, která by se zabývala touto problematikou. Dali jsme si proto za cíl zjistit strukturu endoskopických nálezů v horním GIT u pacientů s jaterní cirhózou.
Metodika
Prospektivně byli vyšetřeni pacienti s jaterní cirhózou, kteří byli hospitalizováni na interní klinice FN v Ostravě v letech 2003-2005 a kteří podstoupili alespoň jedno endoskopické vyšetření horního GIT. Za indikaci k endoskopii byla považována: dyspepsie, průkaz varixů, krvácení a anémie. Všichni tito pacienti dále absolvovali vyšetření klinické, laboratorní, zobrazovací (minimálně sonografie dutiny břišní), ev. biopsii jaterní a další dle potřeby, aby u nich byla stanovena diagnóza jaterní cirhózy, určena její etiologie a pokročilost (vyjádřená Child-Pughovým skórem). U jednotlivých pacientů byl zaznamenán výsledek endoskopického vyšetření a ureázového testu nebo histologického vyšetření na přítomnost Helicobacter pylori, klinické symptomy, indikace k endoskopii, medikace, věk, pohlaví, ev. další důležitá data. Při hodnocení popisu jednotlivých endoskopických nálezů bylo přihlíženo k endoskopické klasifikaci dle Mařatky [1]. Přítomnost portální hypertenze byla stanovována pomocí nepřímých metod, jako je endoskopický průkaz varixů či portální hypertenzní gastropatie, sonografie s určením splenomegalie, ev. i s dopplerometrií vena portae apod.
Soubor pacientů
Sledovaný soubor zahrnoval 151 pacientů s jaterní cirhózou, z toho přibližně 2/3 byli muži a 1/3 ženy. Průměrný věk činil 62 let, s širokým rozmezím od 24 do 89 let. Smutnou skutečností je, že v 73 % se jednalo o alkoholickou jaterní cirhózu, kdežto virová hepatitida B či C tvořila dohromady 13 %, ostatní příčiny byly již minoritní: autoimunitní hepatitida, kardiální cirhóza, hemochromatóza, deficit α-1-antitrypsinu a primární sklerozující cholangiitida (vždy 0,7 %), jak je uvedeno v tab. 1. U 11 % pacientů nebyla etiologie jaterní cirhózy došetřena (ztratili se ze sledování) nebo zjištěna (kryptogenní jaterní cirhóza). Důvod vysokého počtu alkoholických jaterních cirhóz v našem souboru může být do jisté míry ovlivněn tím, že v naší nemocnici jsou dispenzarizovány chronické virové hepatitidy klinikou infekčních chorob a tito nemocní se na interní kliniku dostávají až v období, kdy u nich převládá gastroenterologická problematika. Rozložení pacientů dle Child-Pughova skóre ve sledovaném souboru bylo téměř rovnoměrné: A 45 (30 %), B 53 (35 %), C 53 (35 %). Portální hypertenze byla prokázána u 124 pacientů, tj. v 82 % případů.
Charakteristiky souborů a zastoupení jednotlivých indikací endoskopických vyšetření uvádí tab. 2, resp. tab. 3.
Table 1. Etiologie jaterní cirhózy v našem souboru 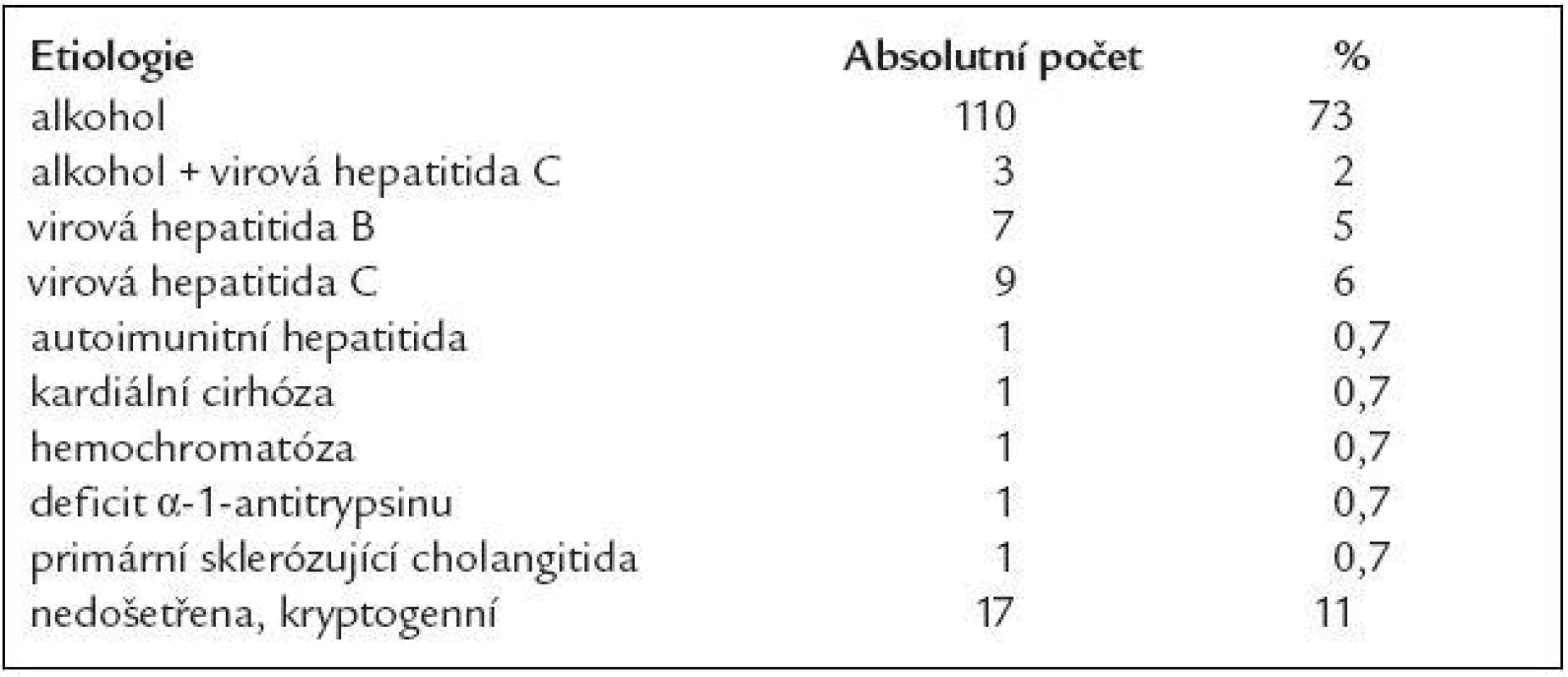
Table 2. Sledovaný soubor pacientů. 
Table 3. Indikace k endoskopii horního GIT. 
Výsledky
Endoskopické nálezy v horním GIT u pacientů s jaterní cirhózou mohou být rozděleny do dvou skupin. Do té první lze zařadit nálezy, které přímo souvisejí s portální hypertenzí a jsou pro ni do jisté míry specifické, jako jsou varixy a portální hypertenzní gastropatie. Druhou skupinu představují ostatní nálezy, které se mohou vyskytovat i u pacientů bez jaterního onemocnění.
Nejznámějším projevem portální hypertenze v horním GIT jsou jistě varixy. Jícnovými varixy jsou označovány mohutné dilatované žilní kmeny začínající v oblasti kardie a táhnoucí se různě vysoko jícnem. V našem souboru byly přítomny u 98 pacientů, tedy téměř v 65 %. Varixy se mohou nacházet i v žaludku a v duodenu, jejich endoskopická diagnostika je však obtížnější, neboť je v některých případech nelze zcela odlišit od slizničních řas, v této situaci je pak velmi přínosná endosonografie. Duodenální varixy v našem souboru nebyly endoskopicky prokázány u žádného pacienta, žaludeční jen u 14 z nich (9,3 %). Existuje několik klasifikací varixů, u jícnových se nejčastěji používá hodnocení dle Paqueta. Vzhledem k její poměrné složitosti se doporučuje dělit jícnové varixy na malé a velké (do 5 a nad 5 mm). V případě žaludečních varixů je nejpoužívanější klasifikace dle Sarina (tab. 4).
Table 4. Klasifikace žaludečních varixů dle Sarina. 
Portální hypertenzní gastropatie (PHG) představuje spektrum slizničních změn, jejichž prevalence dosáhla v našem sledování 46 % (69 pacientů). Nejčastěji se jedná o obraz mozaiky (růžová sliznice rozdělená retikulární sítí na políčka), tento nález hodnotíme jako PHG I. stupně. U těžké PHG (II. stupně) dochází ke splývání, skvrny nabírají červené barvy.
Třetím nejčastějším nálezem při horní endoskopii u těchto nemocných byly peptické vředy žaludku a duodena s 13,9 %, resp. 11,9 %. Celkem byly přítomny u 39 pacientů, což je téměř 26 %. Zajímavým zjištěním je, že v 67 % (26 pacientů) byly vředy asymptomatické, tzn. že pacienti netrpěli bolestmi břicha či dyspeptickým syndromem. Tyto klinicky němé vředy byly zjištěny buď náhodně (12; 46 %), kdy endoskopie byla indikována k průkazu varixů, nebo jejich prvním projevem bylo krvácení (14; 54 %). V této souvislosti se nelze nezmínit o infekci Helicobacter pylori. Vyšetření k průkazu Helicobacter pylori nebylo provedeno u všech nemocných. U 107 pacientů s jaterní cirhózou byla prokázána ve 44 případech (41 %), peptický vřed gastroduodena byl Helicobacter pylori pozitivní 21krát (54 %).
Velice blízkou jednotkou vředové chorobě je bulbitida, jež byla nalezena u dalších 15 pacientů (10 %), s pozitivitou Helicobacter pylori v 5 případech (33 %).
Dalším častým nálezem byla refluxní ezofagitida. Přítomna byla u 20 nemocných (13,2 %). Podobně tomu bylo i u hiátové brániční kýly, která se vyskytla 19krát (12,6 %).
Ostatní nálezy již byly minoritní s hodnotou výskytu pod 10 %: duodenogastrický reflux žluči (13; 8,6 %), eroze žaludečního antra (7; 4,6 %), aftózní gastropatie (5; 3,3 %), ragáda kardie (3; 2 %), polyp žaludku (2; 1,3 %), mykotická ezofagitida (1; 0,7 %), karcinom žaludku (1; 0,7 %), karcinom jícnu (1; 0,7 %), achalazie jícnu (1; 0,7 %).
Velmi zajímavým zjištěním bylo, že ze 151 pacientů s jaterní cirhózou, kteří podstoupili endoskopii horního GIT, mělo jen 13 (8,6 %) negativní endoskopický nález. Z toho vyplývá, že tito nemocní mají patologické změny v uvedené oblasti velmi často, navíc jsou většinou přítomny dva i více nálezů současně.
Diskuse
Na základě výše uvedeného je zřejmé, že se jedná o zajímavou problematiku, která navíc v poslední době v českém písemnictví nebyla podrobněji zpracována. V naší literatuře, jak již bylo uvedeno, se setkáme jen s okrajovým konstatováním některých skutečností, podrobnější informace jsme pak nuceni hledat v zahraničních studiích.
Souhrnné porovnání výskytů jednotlivých endoskopických nálezů v horním GIT u pacientů s jaterní cirhózou v našem souboru s literárními údaji uvádí tab. 5.
Table 5. Zastoupení jednotlivých endoskopických nálezů v horním GIT. 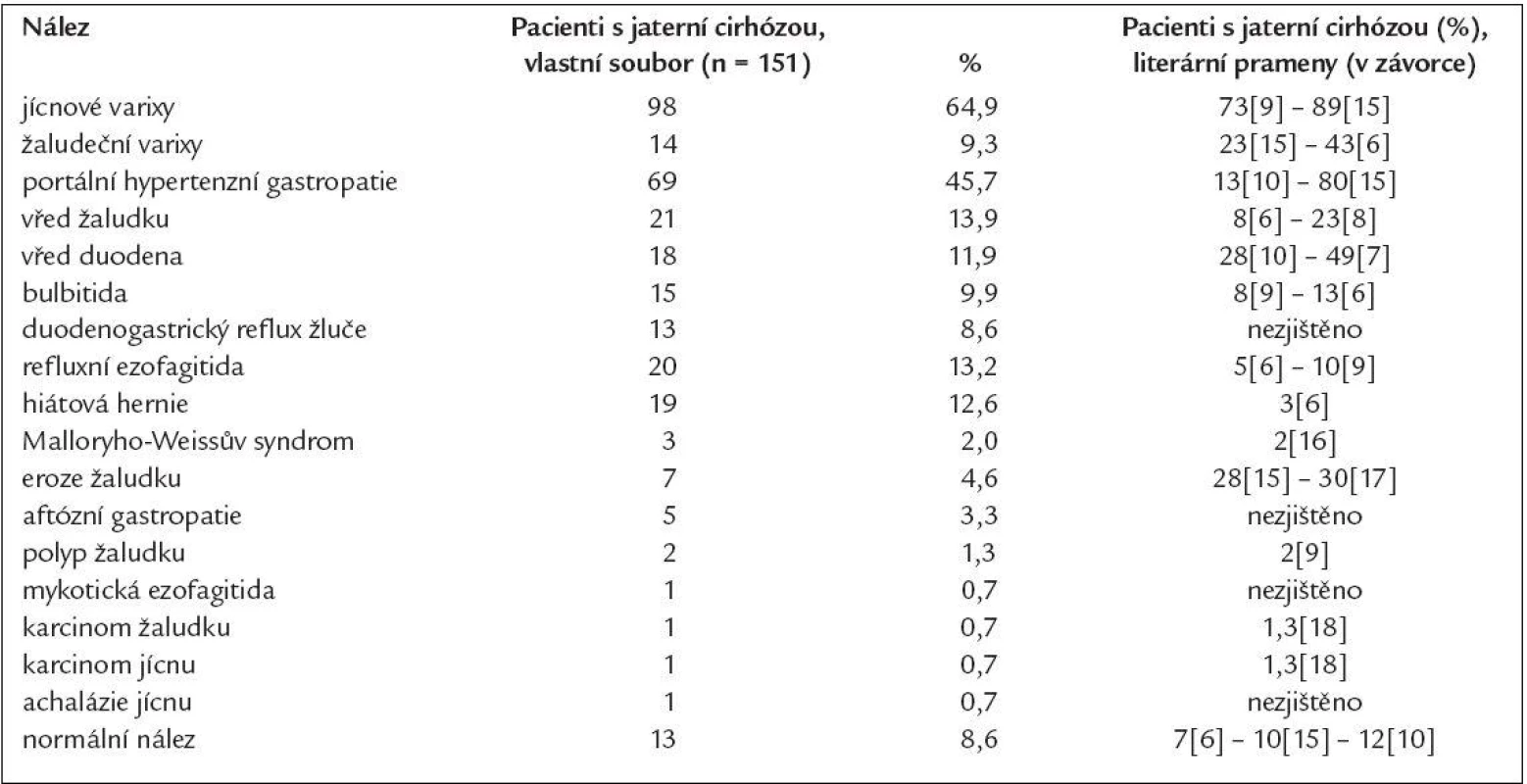
Jaterní cirhóza představuje hlavní příčinu portální hypertenze (ve více než 80 %) [2]. Portální hypertenze se vyvíjí asi u 2/3 pacientů s jaterní cirhózou. V našem případě byla prokázána v 82 %, rozdíl se dá vysvětlit skutečností, že se jedná o soubor hospitalizovaných nemocných, kteří přicházejí zpravidla pro komplikace jaterní cirhózy, mezi které patří i portální hypertenze. U čistě ambulantních nemocných by jistě výskyt portální hypertenze byl nižší.
Peptický vřed gastroduodena představoval třetí nejčastější nález. I když se všeobecně udává, že peptické vředy, často označované jako „hepatogenní“ [3], jsou při jaterní cirhóze častější, jejich vysoká prevalence nás překvapila. Celková prevalence dosáhla téměř 26 % (39 pacientů). Pokud by k těmto nemocným byli přičteni i ti, kteří měli v minulosti prokázanou vředovou chorobu (28; 18 %), dostáváme se k tzv. prevalenci za život (prevalence/life) se 44 %. Výskyt vředové choroby v běžné populaci se udává v rozmezí 3-10 % [3]. Na základě toho lze shrnout, že se peptický vřed u pacientů s jaterní cirhózou vyskytuje přibližně 4-15krát častěji než v běžné populaci. Neméně zajímavým zjištěním bylo, že u 26 pacientů (67 %) byly vředy „asymptomatické“, tj. nebyly doprovázeny bolestmi či jinými dyspeptickými projevy. Co je příčinou němého průběhu vředů při cirhóze, není zcela jasné. Jedním z možných faktorů je poměrně časté užívání antiulcerózních léků nebo nesteroidních antirevmatik, která mohou ovlivnit symptomy, pacienty s jaterní cirhózou, i když po vyloučení těchto pacientů se výskyt asymptomatických vředů příliš nemění (22; 56 %). K podobným závěrům dospěl i Siringo [4]. Další podíl na často klinicky němém průběhu by mohla mít i hypoacidita žaludeční šťávy, která je u jaterní cirhózy častá [5]. Jsou-li porovnány naše výsledky s literárními, lze konstatovat, že si odpovídají. Výskyt peptického vředu udávaný zahraniční literaturou sice kolísá od 8,7 % [6] do 49 % [7], ale většina studií se pohybuje na úrovni 25 % [8,9]. Přesná souvislost peptického vředu a jaterní cirhózy není známa. Jak je uvedeno, Helicobacter pylori pozitivní vředy v našem souboru byly v 54 %, což se výrazněji neliší od běžné populace a Helicobacter pylori u cirhózy není jediným faktorem v jejich patogenezi [10]. Pouze 5 (12 %) pacientů s peptickým vředem v našem souboru užívalo NSAID. V literatuře je zmiňováno několik faktorů poškozujících sliznici gastroduodena a činící ji tak náchylnější k tvorbě vředů. Patří mezi ně: portální hypertenze s tvorbou arteriovenózních zkratů [11], abúzus alkoholu [12], hyperkatabolický stav doprovázející jaterní cirhózu, snížená proliferace epitelu v terénu portální hypertenze [13]. Otázka prostaglandinů, které hrají klíčovou roli v obranných mechanizmech sliznice, zůstává nedořešena, neboť výsledky jednotlivých studií jsou kontroverzní [5,12,14].
Ve sledovaném souboru byl zaznamenán normální endoskopický obraz horního GIT jen u 13 pacientů (8,6 %). Toto zjištění opět není v rozporu s literárními údaji [15].
Ostatní nálezy již byly méně časté, jejich porovnání s literárními údaji uvádí tab. 5.
Z výše uvedeného je zřejmé, že pacienti s jaterní cirhózou mají až v 90 % patologický nález při horní endoskopii, který bývá velmi často vícečetný. Překvapivým zjištěním byl u těchto nemocných vysoký výskyt peptických vředů, což by si jistě zasloužilo podrobnější prozkoumání. Domníváme se, že získaná data vytvářejí rámcový obraz této problematiky a mohou napomoci nejen gastroenterologům, ale i lékařům z jiných oborů.
MUDr.Pavel Svoboda
www.fnspo.cz
e-mail: pavel.sv@seznam.cz
Doručeno do redakce: 30. 1. 2007
Přijato po recenzi: 10. 4. 2007
Sources
1. Mařatka Z. Illustrated terminology, definitions and diagnostic criteria in digestive endoscopy. Normed Verlag 1992.
2. Lata J, Dítě P, Hůlek P et al. Portální hypertenze při jaterní cirhóze a její důsledky. 1. ed. Plzeň: GAAN CZ 2000.
3. Mařatka Z. Gastroenterologie. 1. ed. Praha: Karolinum 1999.
4. Siringo S, Burroughs AK, Bolondi K et al. Peptic ulcer and its course in cirrhosis: an endoscopic and clinical prospective study. J Hepatol 1995; 22 : 633-641.
5. Weiler H, Weiler Ch, Gerok W. Gastric mucosal prostaglandin E2 levels in cirrhosis and portal hypertension. J Hepatol 1990; 11 : 58-64.
6. Rabinovitz M, Yoo YK, Schade RR et al. Prevalence of endoscopic findings in 510 consecutive individuals with cirrhosis evaluated prospectively. Dig Dis Sci 1990; 35 : 705-710.
7. Tsai ChJ. Helicobacter pylori infection and peptic ulcer disease in cirrhosis. Dig Dis Sci 1998; 43 : 1219-1225.
8. Auroux J, Lamarque D, Roudot-Thoraval F et al. Gastroduodenal ulcer and erosions are related to portal hypertensive gastropathy and recent alcohol intake in cirrhotic patients. Dig Dis Sci 2003; 48 : 1118-1123.
9. Zaman A, Hapke R, Flora K et al. Prevalence of upper and lower gastrointestinal tract findings in liver transplant candidates undergoing screening endoscopic evaluation. Am J Gastroenterol 1999; 94 : 895-899.
10. Chen JJ, Changchien ChS, Tai DI et al. Role of Helicobacter pylori in cirrhotic patients with peptic ulcer, a serological study. Dig Dis Sci 1994; 39 : 1565-1568.
11. Wu ChS, Lin ChY, Liaw YF. Helicobacter pylori in cirrhotic patients with peptic ulcer disease: a prospective, case controlled study. Gastrointestinal Endosc 1995; 42 : 424-427.
12. Payen JL, Cales P, Pienkowski P et al. Weakness of mucosal barrier in portal hypertensive gastropathy of alcoholic cirrhosis. Effect of propranolol and enprostil. J Hepatol 1995; 23 : 689-696.
13. Kitano S, Dolgor B. Does portal hypertension contribute to the pathogenesis of gastric ulcer associated with liver cirrhosis? J Gastroenterol 2000; 35 : 79-86.
14. Arakawa T, Satoh H, Fukuda T et al. Endogenous prostaglandin E2 in gastric mucosa of patients with alcoholic cirrhosis and portal hypertension. Gastroenterology 1987; 93 : 135-140.
15. Taranto D, Suozzo R, Romano M et al. Gastric endoscopic features in patients with liver cirrhosis: correlation with esophageal varices, intravariceal pressure, and liver dysfunction. Digestion 1994; 55 : 115-120.
16. Gostout ChJ, Viggiano TR, Balm RK. Acute gastrointestinal bleeding from portal hypertensive gastropathy: prevalence and clinical features. Am J Gastroenterol 1993; 88 : 2030-2033.
17. Sacchetti C, Capello M, Rebecchi P et al. Frequency of upper gastrointestinal leasions in patients with liver cirrhosis. Dig Dis Sci 1988; 33 : 1218-1222.
18. Cheung RC, Cooper S, Keeffe EB. Endoscopic gastrointestinal manifestations of liver disease. Gastrointest Endosc Clin N Am 2001; 11 : 12-44.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2007 Issue 9-
All articles in this issue
- Výsledek celotělového FDG-PET vyšetření predikuje osud nemocných s difuzním velkobuněčným lymfomem jak při použití v intermediárním stagingu, tak při použití na konci standardní chemoterapie
- Dlouhodobé sledování pacientů s klinickými známkami krvácení do horní části trávicího traktu a negativním endoskopickým nálezem
- Včasné hemodynamické zmeny po rádiofrekvenčnej ablácii predsieňovokomorového spojenia
- Immodin v léčbě imunoparalýzy nemocných v intenzivní péči
- Sérová hladina retinol-binding proteinu 4 u obéznych s inzulínovou rezistenciou a jedincov s diabetom 2. typu liečených metformínom
- QT dynamicita v rizikové stratifikaci u pacientů po infarktu myokardu
- Endoskopické nálezy v horním trávicím traktu u pacientů s jaterní cirhózou
- Intraabdominální hypertenze na jednotkách intenzivní péče
- Únavový syndrom u onkologického pacienta: možnosti diagnostiky a léčby
- Současné možnosti robotické kardiochirurgie
- Časná diagnostika invazivních mykotických infekcí u hematoonkologických nemocných pomocí sérologických metod
- Primárny aldosteronizmus
- Inkretinová strategie léčby diabetes mellitus 2. typu - DPP-IV
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Intraabdominální hypertenze na jednotkách intenzivní péče
- Únavový syndrom u onkologického pacienta: možnosti diagnostiky a léčby
- Primárny aldosteronizmus
- Včasné hemodynamické zmeny po rádiofrekvenčnej ablácii predsieňovokomorového spojenia
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

