-
Medical journals
- Career
Bolesti břicha ve stáří
Authors: MUDr. Emmanuela Fernandová; prof. MUDr. Hana Matějovská Kubešová, CSc.
Authors‘ workplace: FN Brno ; Klinika interní, geriatrie a praktického lékařství LF MU
Published in: Geriatrie a Gerontologie 2020, 9, č. 1: 23-27
Category: Review Article
Overview
Diagnostika bolestí břicha u seniorské populace bývá mnohdy pro lékaře velmi svízelná a dopátrat se správné etiologie není vždy jednoduché.Bývá to způsobeno specifickými rysy chorob ve stáří, kdy pacienti často bývají multimorbidní a užívají velké množství léků, čímž jsou mnohé symptomy zastřeny nebo se projevují atypicky. Nejčastější etiologií neakutní bolesti břicha u seniorů je infekce močových cest a zácpa. Z pohledu nutnosti chirurgické intervence je nejčastější příčinou akutní bolest pankreato-biliárního původu. Vzhledem k demografickým aspektům a stárnutí populace bude pacientů v akutních příjmových ambulancích neustále přibývat, a proto je klíčová diagnostika a co nejkomplexnější přístup. Článek se věnuje převážně přehledu akutních bolestí břicha v seniorském věku, jejich etiologií, klinickému obrazu, diagnostice a léčbě.
Klíčová slova:
bolest břicha – stáří – atypický průběh
Úvod
Problematika bolestí břicha u nemocného člověka vyššího věku je specifická v důsledku vzájemného působení vlastního procesu stárnutí, probíhajících komorbidit a užívané medikace. Největším rizikem je podcenění závažnosti stavu ze strany samotného nemocného, ale i ze strany zdravotníků při nepříliš zřetelně vyjádřených příznacích. Onemocnění ve vyšším věku má svá specifika, a to především charakteristický atypický obraz i průběh. Mezi další rysy patří sklon ke komplikacím a chronicitě, vzdálené příznaky, multimorbidita, polyfarmakoterapie, vzájemná podmíněnost zdravotní a sociální situace, ale také minimální příznaky choroby tzv. fenomén ledovce(1). U dlouhodobě probíhajících chorob je pro seniora klíčové zachovat si co největší míru soběstačnosti a po rekonvalescenci se vrátit zpět do vlastního prostředí.
V diagnostice hraje důležitou roli stav kognice, poruchy sluchu či přidružená psychiatrická onemocnění. Nemožnost nebo ztížené podmínky pro odebrání anamnézy komplikuje proces stanovení správné diagnózy. U starších pacientů často vídáme netypický fyzikální nález jako je nepřítomnost svalového stažení při ochablosti břišní stěny, malá lokální bolestivost, velmi často leukocytóza a normální teplota a to i při rozsáhlém nitrobřišním nálezu (2).
Afebrilní obraz můžeme vidět u 20–30 % starších pacientů, a to v důsledku snížené bazální teploty a sekundárně snížené regulace centrálního nervového systému. Dalším charakteristickým jevem ve stáří je snížená motilita střev a povolené pánevní dno vedoucí k často vídané zácpě. Tabulka 1 ukazuje přehled vyšetřovacích metod a jejich výhody a nevýhody u diagnostiky bolestí břicha u geriatrického pacienta. U většiny vyšetřovacích metod je důležitá a nutná spolupráce nemocného (3).
Podle literatury si břišní obtíže u starších pacientů vyžadují 2× častější hospitalizace a akutní chirurgické výkony než u mladších pacientů. Mortalitu a morbiditu starších pacientů zvyšují přidružené komorbidity, opožděné vyšetření chirurgem a pozdní stanovení diagnózy. Na pooperační mortalitu mají 3× větší podíl příčiny interní než chirurgické, zejména kardiorespirační selhání a infekční komplikace (2).
Nechirurgická bolest břicha
Jak v pediatrické, tak i v geriatrické populaci se velké množství extraabdominálních patologií manifestuje bolestí břicha. Přehled nejčastějších extraabdominálních příčin bolestí břicha v geriatrické populaci najdeme v tabulce 1 (3).
Table 1. Extraabdominální příčiny bolestí břicha u seniorů 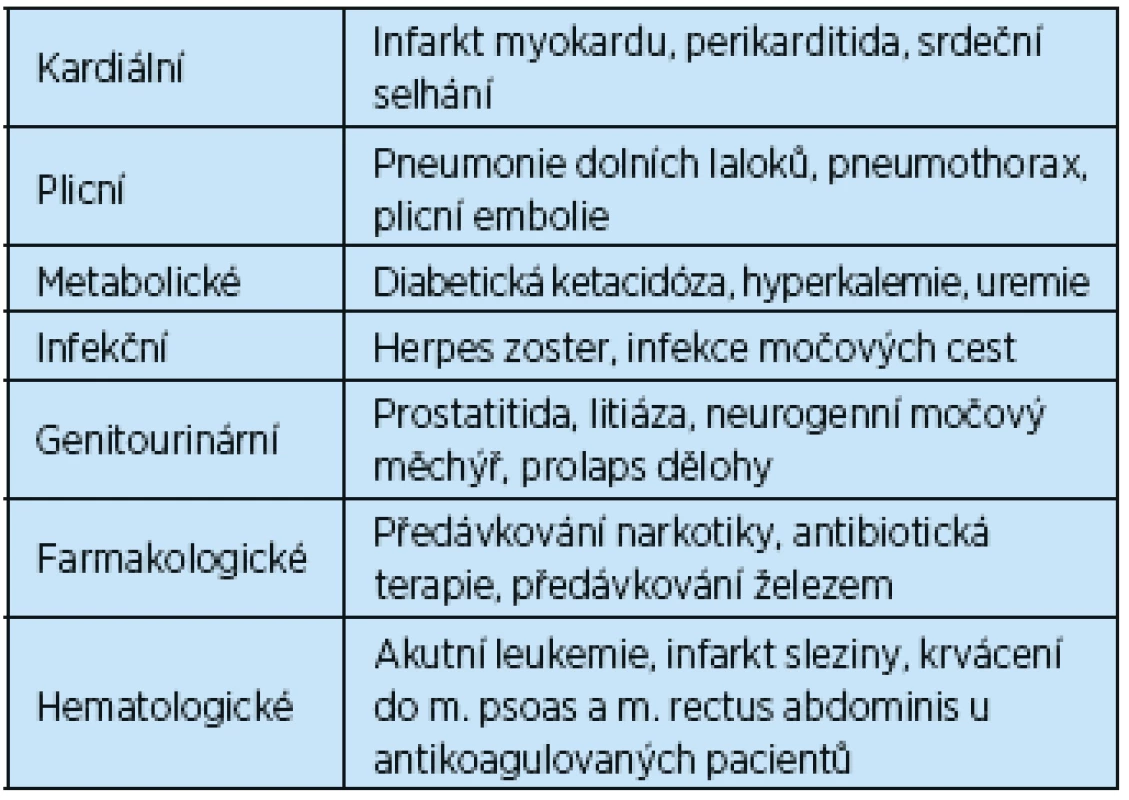
Zdroj: Magidson, Phillip D, Martinez JP. Abdominal Pain in the Geriatric Patient. Emergency Medicine Clinics of North America [online]. 2016; 34(3): 559–574. Infekce močových cest a genitourinární příčiny
Výskyt infekce močových cest (IMC) ve starší populaci je velice častý a zodpovídá za 25 % všech geriatrických infekcí (4). U starších pacientů je obtížné odlišit asymptopatickou bakteriurii (ABU) od symptomatické IMC s typickými příznaky. Mezi největší rizikové faktory IMC u starších jedinců řadíme obstrukci močových cest a zavedené katétry (5). Nejčastějším patogenem v geriatrické populaci je Escherichia coli (E. coli). U pacientů nad 65 let s nekomplikovaným průběhem dominuje ve 2/3 případů (6). Klinický obraz je rozmanitý od asymptomatického průběhu přes typické dysurie po bolest břicha, febrilie až delirium. Léčba u nekomplikované IMC je stejná jako u mladších jedinců. V důsledku četných komorbidit, interakcí léků a CHRI je často nutná úprava dávky antibiotika.
Mezi další genitourinární příčiny bolesti břicha patří močová retence, která se může objevit u různých patologických stavů. Časté jsou obstrukční příčiny, neurologická dysfunkce močového měchýře či medikamentózně způsobená retence – antihistaminiky či anticholinergiky. U mužů nesmíme opominout na možný zánět prostaty, kde vyšetření per rektum nás navede ke správné diagnóze (7).
Obstipace
Zácpu lze definovat jako méně než 3 stolice za týden nebo obtížné vyprazdňování tuhé stolice či neúplné spontánní vyprázdnění (8). U starších jedinců je velmi častá a postihuje až 1/3 osob nad 84 let (9). Etiopatogeneze zácpy je velmi komplexní, u starších jedinců je to zejména kombinací imobility, farmakoterapie (opiáty, kalciové blokátory, diuretika, preparáty železa, antiparkinsonika a anticholinergika) přidružených onemocnění, dehydratace a následkem pomalého tranzitu obsahu tračníkem. Mezi klinické příznaky zácpy řadíme dyspepsie, nechutenství, bolesti břicha a u pacientů s kognitivním deficitem až alteraci psychického stavu či delirium. V terapii a prevenci zácpy se snažíme odstranit příčinu, pokud je to tedy možné. U funkčních poruch se snažíme pacienta edukovat o správném životním stylu – dostatečném pohybu, hydrataci a nácviku defekace. Z farmakoterapie doporučujeme zejména laxativa (8, 10).
Kardiální příčiny
Jedna z nejčastějších a nejzávažnějších extraabdominálních příčin bolestí břicha je příčina kardiální. U mnoha starších jedinců se manifestuje infarkt myokardu (IM) atypicky, kdy gastrointestinální příznaky a bolest v epigastriu bývají hlavním příznakem. Jedna studie uvádí, že u 45 % žen nad 75 let se IM manifestoval pouze bolestmi břicha bez přítomnosti stenokardií (11). Tyto případy jsou ještě častější u diabetiků, u nichž si musíme dávat obzvlášť velký pozor. Jako další kardiální příčinu bolestí břicha můžeme zmínit srdeční selhání, kdy charakter bolesti je popisován jako tupý a pacient má pocit plnosti (7).
Plicní příčiny
Atypicky se může projevovat i počínající pneumonie dolních laloků, kdy pacient vnímá křečovité bolesti horní poloviny břicha již několik desítek hodin před klasickou manifestací zápalu plic. Toto je vysvětlováno postižením jater či sleziny v rámci mimoplicních příznaků pneumonie (12). Mezi další plicní příčiny bolestí břicha řadíme plicní embolii, pneumotorax či empyém.
Metabolické příčiny
Metabolické abnormity se též mohou manifestovat abdominalgiemi, a to zejména dekompenzovaný diabetes, kde v klinice dominuje nauzea, zvracení a difúzní bolest břicha, tento stav nazýváme pseudoperitonitisdiabetica (1). Abdominalgiemi se též může projevithyperkalémie či uremie (3). Výše zmíněné patologické stavy nám v zásadě odhalí laboratorní vyšetření, která provádíme v základním diagnostickém algoritmu v dif. dg. bolestí břicha.
Infekční příčiny
Za zmínku stojí také kožní výsev infekce virem herpes zoster, který se manifestuje neuralgickými bolestmi postiženého dermatomu. Až 60 % případů postihuje trup seniora (13).Výsev typického herpetického exantému se s latencí objevuje často u pacienta již kompletně vyšetřeného s negativním abdominálním nálezem.
Farmakologické příčiny
Bolesti břicha bývají jedny z nejčastějších nežádoucích účinků farmakoterapie jako takové. Častá bývá zejména u antibiotické terapie či při nadužíváním preparátů železa či u předávkování omamných látek (3).
Hematologické příčiny
Mezi hematologické příčiny bolestí břicha řadíme akutní leukémie, infarkt sleziny či krvácivé stavy do musculuspsoas či musculusrectusabdominis. Tento velice vzácný stav vzniká důsledkem ruptury epigastrických cév. Riziko mortality u tohoto stavu je 4 %, ale u antikoagulovaných pacientů se zvyšuje na 25 % (14). Veškeré krvácivé stavy nesmíme opomenout zejména v případě zjištění, že pacient je antikoagulován.
Psychogenní příčiny
V poslední řadě je namístě zmínit i depresi a somatizaci jako jedny z možných extraabdominálních příčin (7). Po této skutečnosti musíme pátrat u pacientů s negativními klinickými vyšetřeními a přetrvávajícími bolestmi.
Chirurgická bolest břicha:
Akutní bolest pankreato-biliárního původu
V důsledku vysokého výskytu cholelitiázy v populaci musíme myslet na akutní cholecystitidu jako jednu z nečastějších akutních příčin bolestí břicha. Klinický obraz nabývá často rozmanitých a atypických podob. Čím více epizod v minulosti proběhlo, tím pravděpodobněji mohou procesy jizvení ovlivňovat klinický obraz (15). Diagnostika cholangoitidy ve stáří je často ztížená nepřítomností typické Charcotovy triády (1. septická horečka s třesavkou a zimnicí, 2. žloutenka obstrukčního typu, 3. tlaková bolest v pravém nadbřišku). Podle studií je přítomna u 30–45% geriatrických pacientů, a to i u rozvinutého zánětu (16, 17). Z důvodu častých komplikací je důležitá promptní širokospektrá antibiotická terapie a brzké chirurgické zhodnocení daného jedince. Při zaklínění konkrementu v ústí Vaterské papily dochází k regurgitaci sekretu do pankreatických cest, a tím rozvoji iritace pankreatu. Terapie je zde nejčastější endoskopická papilosfinkterotomie, při níž dojde k odstranění zaklíněného konkrementu. Čím je věk pokročilejší, tím je horší prognóza, letalita u starší populace je 20–25 % v porovnání s 8–10 % u celé populace (2).
Divertikulitida
Divertikulární nemoc je v západním světě častý jev v důsledku nízkého přísunu vlákniny ve stravě, jejíž deficit se podílí na tvorbě slizničních výchlipek tlustého střeva. Divertikulóza se vyskytuje u 50–80 % populace nad 65 let (2). Klinicky se projevuje bolestí v levé polovině břicha doprovázenou pocitem plnosti a diskomfortu s celkovou deteriorací stavu seniora – slabostí, nestabilitou, oslabením dolních končetin až ztrátou mobility. Komplikace divertikulitidy – perforace, abscesy a ileózní stavy vždy vyžadují chirurgickou intervenci. Z antibiotické medikace se používá metronidazol v kombinaci se širokospektrým antibiotikem, ale i rifaximin má zejména v prevenci své místo. V dnešní době je trendem v léčbě divertikulitidy tzv. tailoredapproach, při němž se pacientovi snažíme nastavit léčbu na míru a chirurgická intervence se stává jednou z léčebných metod (18).
Apendicitida
Apendicitida se vyskytuje u 5–10 % populace starší 65 let. Mortalita je u těchto pacientů naopak velmi vysoká – je to až polovina všech úmrtí na tuto diagnózu. Apendicitida se u geriatrických pacientů klinicky projevuje často iniciální gastroenteritidou, která odvede pozornost od správné diagnózy, a to až u 35 % starších nemocných (2). Podle literatury je CT vyšetření velice citlivá diagnostická metoda, běžně užívaná u starších pacientů, a umožňuje minimalizovat chirurgické výkony. Senzitivita dosáhla 91–99 % (19).
Mezenteriální ischemie
Akutní mezenteriální ischemie (AMI) tvoří 1% pacientů nad 65 let došetřovaných pro bolesti břicha a z toho 67 % jsou pacienti nad 80 let. Mortalita AMI je vysoká, literatura udává okolo 80 %, přičemž velkou roli hraje časový faktor – čím pozdější diagnóza, tím vyšší je mortalita (20). S prodlužující se délkou života se vyšší podíl populace dožívá stupně aterosklerózy atakující i mezenteriální řečiště. Etiologicky je nejčastější embolická příhoda v důsledku fibrilace síní či chlopenních vad (21). AMI se rozděluje do čtyř skupin: nejčastější je embolie do arteriamesenterica superior – 50 % případů. Mezi další patří neokluzivní AMI, která se vyskytuje u dialyzovaných pacientů. Tvoří 20 % případů a jsou to zejména septické stavy a kardiogenní šok, které způsobí hypoperfuzi střeva (22). Trombotizace arterie mezenteriky superior v důsledku aterosklerotických plátů řečiště je též méně častým jevem AMI a vyskytuje se v 20 % případů. Poslední a nejméně častou skupinu je trombóza venamesenterica superior, kterou tvoří 5–10 % případů. Etiologicky se na trombóze podílí hyperkoagulační stav pacienta, jenž je způsobený zejména sepsí, malignitami, jaterním onemocněním či je podmíněný farmakologicky. Mortalita je zde ze všech AMI nejnižší (23).
Klinicky se AMI projevuje akutními velkými bolestmi lokalizovanými v centrální nebo levé polovině břicha doprovázenými průjmy s příměsí krve a rychle se rozvíjejícím šokovým stavem (15). Diagnostika je obvykle nesnadná, kromě elevace zánětlivých markerů může být na prostém rtg snímku břicha zpočátku přítomna chudá pneumatizace, později se objevují typické známky paralytického ileu. Nekróza střevní stěny může vést k pneumoperitoneu.
Klíčem k úspěšné léčbě je včas indikovaný chirurgický zákrok obvykle s nutností resekce nekrotické části střeva a dle lokalizace a stavu stěny střevní anastomóza či stomie. Teprve v posledních letech se objevují zprávy o možnostech revaskularizačních zákroků endovaskulárních či otevřených (24).
Aneurysma abdominální aorty
Největším rizikovým faktorem aneurysmatu abdominální aorty (AAA) je věk pacienta. Proto na tuto skutečnost u geriatrických pacientů musíme myslet při diferenciální diagnostice bolestí břicha. Výskyt je častější u mužů – až 10 % mužů starších 65 má diagnostikované AAA (25). Klinický obraz může být zpočátku asymptomatický a nemocný si mnohdy sám nahmatá pulsující útvar v břiše. Klasická triáda bolestí zad doprovázená bolestmi břicha, hypotenze a pulzující hmatný útvar v břiše bývá patrný u 25–50 % pacientů. Až v 30 % bývá diagnóza zaměněna za renální koliku (26). Objevení se bolestí může být způsobeno usurací obratlů, případně počínající rupturou. Urgentní chirurgické intervence rupturujícího aneurysmatu u nemocných vysokého věku mají prognózu velmi nejistou a mortalita dosahuje až 90 % (27).
Elektivní chirurgický zákrok provádíme u aneurysmat nad 5 cm v průměru nebo s nárůstem 0,5 cm za rok. V současné době jsou elektivní chirurgická řešení velmi úspěšná s minimem komplikací, pokud jsou dobře naplánovaná a nemocný je adekvátně připraven (1).
Obstrukce střeva
Střevní obstrukci dělíme na obstrukci tenkého střeva a obstrukci tlustého střeva. U starších pacientů vídáme častěji obstrukci v oblasti tlustého střeva. Nejčastější etiologií obstrukce tenkého střeva bývá intraabdominální adheze či hernie. Klinicky je patrná difuzní bolestivost, distenze břicha, zvracení a paradoxně vídáme někdy i průjem. U případů, kde není indikována akutní chirurgická intervence, je základem terapie zavedení nasogastrické sondy, rehydratace a nic per os. U obstrukce tlustého střeva myslíme etiologicky nejdříve na tumor či divertikulitidu méně často vídáme sigmoidální volvulus, který mívá časté recidivy (7).
Vzhledem k pozdější diagnostice má obstrukce tlustého střeva mortalitu okolo 12–50 % (28). Stejně jako u obstrukce tenkého střeva klinicky je parná bolestivost, distenze, zvracení, zácpa a v některých případech i průjem. U starších dlouhodobě hospitalizovaných či institucionalizovaných pacientů častěji mužů můžeme vídat tzv. Ogilvieho syndrom – pseudoobstrukční ileus, při němž dochází k zástavě peristaltiky bez patrné obstrukce. Původem těchto obtíží je zvýšená sympatikotonie a porucha mikrocirkulace v důsledku šokového stavu pacienta při chirurgických výkonech či respiračním selhání (29). Terapie je zpočátku symptomatická: medikamentózní spočívá v podávání neostigminu a při komplikacích se přistupuje k chirurgickému výkonu – cékostomii (30).
Vředová choroba gastroduodena a krvácení do horního GIT
Vředová choroba gastroduodena (VCHGD) je u starších pacientů velmi častá a až polovina těchto případů je ztížená komplikací, jako jsou perforace či krvácení. Nejčastějším rizikovým faktorem je užívání nesteroidních antiflogistik (NSA) a přítomnost infekce Helicobacterpylori, která bývá přítomná až u 80 % ulcerací u seniorů (7). V kombinaci s užíváním perorálních antikoagulancií a kortikosteroidů se riziko krvácivých komplikací ještě zvyšuje. Riziko krvácení u pacientů nad 70 let je 14× vyšší než u pacientů po 40. roku věku, čímž se zvyšuje také mortalita, která je u starší populace až 100× vyšší (31). Diagnostika může být svízelná také z důvodu nepřítomnosti typických bolestí epigastria a příznaky krvácivé komplikace VCHGD mohou být zjevně až rozvinutou melénou. Současné možnosti endoskopických výkonů umožňují v případě gastroduodenální hemoragie i finální ošetření, což je zejména pro sníženou zátěž seniora velmi příznivé. Suverénní léčbou z hlediska zhojení ulcerace jsou blokátory protonové pumpy, v seniorské populaci s nutným aspektem možných lékových interakcí.
Table 2. Akutní příčiny bolestí břicha u seniorů 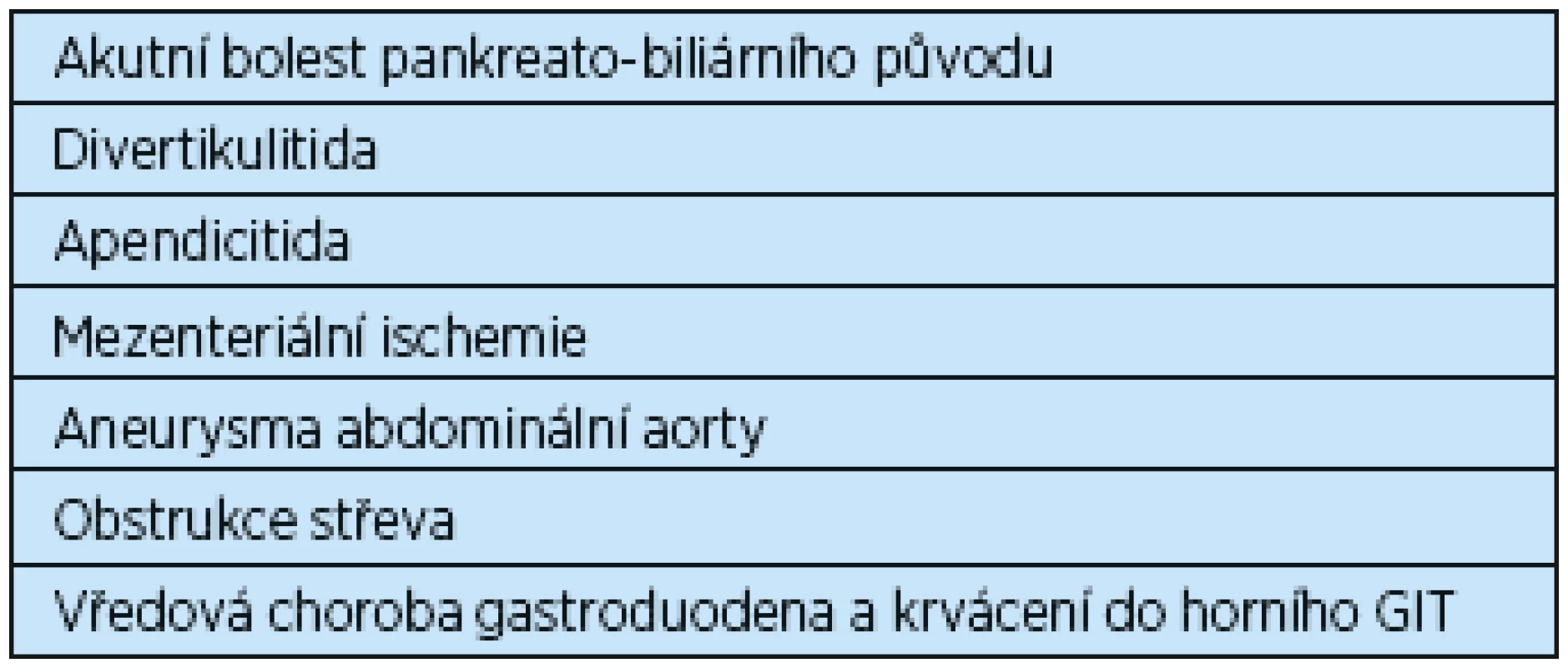
Závěr
Vzhledem k přibývajícímu množství geriatrických pacientů v našich ambulancích je správná diagnostika bolestí břicha velkou výzvou. Měli bychom svým pacientům věnovat nutnou míru svého drahocenného času, nepodceňovat atypické symptomy a nepřehlížet varovné signály. Studie ukazují, že až 60 % geriatrických pacientů s bolestmi břicha potřebuje chirurgickou intervenci a mortalita je 10× vyšší než u mladší populace. Lékař, který je připraven věnovat staršímu pacientovi potřebnou péči, čas a úsilí, docílí těch nejlepších diagnosticko-terapeutických výsledků, a to je jistě cílem každého z nás.
Table 3. Zobrazovací metody pro diagnostiku bolestí břicha u geriatrického pacienta 
Zdroj: Magidson, Phillip D, Martinez JP. Abdominal Pain in the Geriatric Patient. Emergency Medicine Clinics of North America [online]. 2016; 34(3): 559–574. MUDr. Emmanuela Fernandová, prof. MUDr. Hana Matějovská Kubešová, CSc.
Klinika interní, geriatrie a praktického lékařství LF MU a FN Brno
Sources
1. Matějovská Kubešová H. Gerontolog. In: Lukáš K a kol. Bolesti Břicha. Mladá fronta 2019.
2. Šváb J a kol. Náhlé příhody břišní. In: Chirurgie vyššího věku. Praha: Grada Publishing 2008.
3. Magidson PD, Martinez JP. Abdominal Pain in the Geriatric Patient. Emergency Medicine Clinics of North America [online]. 2016; 34(3): 559–574.
4. Ruben FL, Dearwater CW, Norden LH,et al. Clinical infections in the noninstitutionalized geriatric age group: methods utilized and incidence of infections. The Pittsburgh Good Health Study. American Journal of Epidemiology [online] 1995; 141(2); 145–157.
5. Fedorko M, Pacík D. Zánětlivá onemocnění močových cest v geriatrické populaci. Geriatrie a Gerontologie 2015; 4(4): 181–186.
6. Weiner LM, Webb AK, Limbago B, et al. Antimicrobial-Resistant Pathogens Associated With Healthcare-Associated Infections: Summary of Data Reported to the National Healthcare Safety Network at the Centers for Disease Control and Prevention 2011–2014. Infection Control and Hospital Epidemiology[online] 2016; 37(11): 1288–1301.
7. Leuthauser A, Vane B. Abdominal Pain in the Geriatric Patient. Emergency Medicine Clinics of North America [online] 2016; 34(2): 363–375.
8. Berková M, Berka Z,Topinková E. Obstipace ve stáří. Geri a Gero 2016; 5(4): 209–216.
9. Mugie SM, Benninga MA, Di Lorenzo C. Epidemiology of constipation in children and adults: a systematic review. Best Practice & Research. Clinical Gastroenterology[online] 2011;25(1): 3–18.
10. Dítě P. Onemocnění zažívacího ústrojí. In: Souček M. Vnitřní lékařství. Praha: Grada Publishing 2011.
11. Milner KA, Vaccarino V, Arnold AL, et al. Gender and age differences in chief complaints of acute myocardial infarction (Worcester Heart Attack Study). The American Journal of Cardiology[online] 2004; 93(5): 606–608.
12. Kolek V a kol. Pneumologie. In: Češka R. Interna. Triton 2015.
13. Yawn BP, Saddier P, Wollan PC, et al. Apopulation-based study of the incidence and complication rates of herpes zoster before zoster vaccine introduction. Mayo Clinic Proceedings[online] 2007; 82(11): 1341–1349.
14. Osinbowale O, Bartholomew JR. Rectus sheath hematoma. Vascular Medicine (London, England) [online]. 2008, 13(4), 275–279.
15. Weber P, Matějovská Kubešová H. Kritické stavy trávicího ústrojí ve stáří. In: Akutní stavy v geriatrii. Praha: Galén 2009.
16. Sharma BC, Kumar R, Agarwal N, Sarin SK. Endoscopic biliary drainage by nasobiliary drain or by stent placement in patients with acute cholangitis. Endoscopy [online]. 2005; 37(5): 439–443.
17. Agarwal N, Sharma BC, Sarin SK. Endoscopic management of acute cholangitis in elderly patients. World Journal of Gastroenterology[online] 2006;12(40): 6551–6555.
18. Trna J. Kolopatie ve stáří. In: Matějovská Kubešová H a kol.Vybrané klinické stavy u seniorů. Mladá fronta 2015.
19. Pooler BD, Lawrence EM, Pickhardt PJ. MDCT for suspected appendicitis in the elderly: diagnostic performance and patient outcome. Emergency Radiology [online] 2012;19(1): 27–33.
20. Oldenburg WA, Lau LL, Rodenberg TJ, et al. Acute mesenteric ischemia: a clinical review. Archives of Internal Medicine[online] 2004;164(10): 1054–1062.
21. Vitin AA, Metzner JI. Anesthetic management of acute mesenteric ischemia in elderly patients. Anesthesiology Clinics[online] 2009;27(3): 551–567.
22. Diamond SM, Emmett M, Hendrich WL. Bowel infarction as a cause of death in dialysis patients. JAMA 1986;256(18): 2545–2547.
23. Clavien PA, Dürig M, Harder F. Venous mesenteric infarction: a particular entity. The British Journal of Surgery[online] 1988;75(3): 252–255.
24. Acosta S. Mesenteric ischemia. Current Opinion in Critical Care [online] 2015;21(2): 171–178.
25. Cosford PA, Leng GC. Screening for abdominal aortic aneurysm. The Cochrane Database of Systematic Reviews [online] 2007; 2: CD002945.
26. Marston WA, Ahlquist R, Johnson G, Meyer AA. Misdiagnosis of ruptured abdominal aortic aneurysms. Journal of Vascular Surgery [online] 1992;16(1): 17–22.
27. Assar A, Zarins CK. Ruptured abdominal aortic aneurysm: a surgical emergency with many clinical presentations. Postgraduate Medical Journal[online] 2009;85(1003): 268–273.
28. Bak MP, Boley SJ. Sigmoid volvulus in elderly patients. American JournalofSurgery[online] 1986; 151(1): 71–75.
29. Batke M, Cappell MS. Adynamic ileus and acute colonic pseudo-obstruction. The Medical Clinics of North America [online] 2008;92(3): 649–670.
30. Kayani B, Spalding DR, Jiao LR, et al. Does neostigmine improve time to resolution of symptoms in acute colonic pseudo-obstruction? International Journal of Surgery (London, England) [online] 2012;10(9): 453–457.
31. Ragsdale L, Southerland L. Acute abdominal pain in the older adult. Emergency Medicine Clinics of North America[online] 2;29(2): 429–448.
Labels
Geriatrics General practitioner for adults Orthopaedic prosthetics
Article was published inGeriatrics and Gerontology

2020 Issue 1-
All articles in this issue
- Vážení kolegové, milí čtenáři,
- Normokalcemická primární hyperparatyreóza u starších nemocných. Klinické projevy a vývoj laboratorních parametrů
- Redukce nevhodné a neúčelné farmakoterapie – deprescribing
- Metabolický stav a nutrice u seniorů s renálním onemocněním a operační výkon
- Bolesti břicha ve stáří
- Orální zdraví seniorů
- Řešení poruch příjmu potravy u geriatrických pacientů cestou PEG: zkušenosti z Centra následné péče FN Motol
- Vznik prvního standardu ČANT nutriční péče v geriatrii – je důležitá multioborová spolupráce?
- Standard nutriční péče v geriatrii – obecné principy nutriční péče
- Test MM - Standard nutriční péče v geriatrii – obecné principy nutriční péče
- Nárůst počtu seniorů – hrozba, nebo výzva pro současnou medicínu?
- Geriatrics and Gerontology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Bolesti břicha ve stáří
- Řešení poruch příjmu potravy u geriatrických pacientů cestou PEG: zkušenosti z Centra následné péče FN Motol
- Orální zdraví seniorů
- Normokalcemická primární hyperparatyreóza u starších nemocných. Klinické projevy a vývoj laboratorních parametrů
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

