-
Medical journals
- Career
„Krátká baterie pro testování fyzické zdatnosti seniorů“ a její využití pro diagnózu geriatrické křehkosti v klinické praxi
: E. Topinková; M. Berková; P. Mádlová; J. Běláček
: Geriatrická klinika 1. LF UK a VFN Praha 1; Ústav biofyziky a informatiky 1. LF UK Praha 2
: Geriatrie a Gerontologie 2013, 2, č. 1: 43-49
: Review Article
Stárnutí přináší postupný úbytek funkční orgánové kapacity, jde však o změny asynchronní a individualizované. Proto jsou senioři velmi heterogenní skupinou z hlediska zdravotního stavu i funkční zdatnosti. Klinickou manifestací klesající zdatnosti je narůstající vulnerabilita a omezená schopnost vyrovnat se se zátěžovými situacemi podmíněná multiorgánovou kumulací deficitů označovaná jako geriatrická křehkost (frailty). Přestože koncept křehkosti je obecně přijímaný, neexistuje jednotná definice a jednotný nástroj pro diagnózu křehkosti v běžné klinické praxi. Krátká baterie pro testování fyzické zdatnosti seniorů, Short Physical Performance Battery (SPPB), ověřená na našem pracovišti, v současnosti představuje vhodný nástroj pro identifikaci seniorů ohrožených syndromem geriatrické křehkosti (tzv. „pre-frail“) a s již rozvinutým syndromem, především v oblasti fyzické křehkosti. Práce shrnuje výsledky první pilotní studie s SPPB v ČR a přináší doporučení pro využití SPPB. Provádění SPPB je vhodné zejména u geriatrických pacientů dosud bez zdravotního postižení, kteří budou profitovat z cílené preventivní intervence. SPPB lze dále doporučit jako doplněk ke standardnímu vyšetření u onkologických pacientů a pacientů před elektivními chirurgickými výkony, u kterých přispívá k rozvaze o modifikaci léčby a přínosu komplexního vyšetření geriatrem.
Klíčová slova:
Krátká baterie pro hodnocení fyzické zdatnosti seniorů – SPPB – syndrom geriatrické křehkosti – frailtyKlinický obraz a definice geriatrické křehkosti
Geriatrická křehkost (frailty) je v současnosti jedním z nových významných témat gerontologie a geriatrie. Jde o nejzávažnější geriatrický syndrom, multikauzálně podmíněný stav organismu, který je důsledkem vlastního fyziologického procesu stárnutí, dalších komorbidit a zevních vlivů. Nacházíme akumulaci funkčních orgánových deficitů, multisystémovou dysregulaci především v oblasti endokrinní, metabolické a imunologické. Klinickou manifestací je zhoršující se potenciál zdraví s nízkou celkovou vitalitou, tj. nízkou zdatností, odolností a adaptabilitou, klesajícím funkčním potenciálem a opakovanými dekompenzacemi funkčního stavu v souvislosti s vnitřními i zevními stresory(1). V české terminologii se setkáme i s termínem „stařecké chátrání“ nebo též „geriatrická deteriorace“, která je ve svém konečném důsledku již nevratná či terminální, vedoucí ke smrti(2). Význam křehkosti narůstá s populačním stárnutím, neboť nejvíce křehkých osob je ve věku nad 80 let a křehcí senioři jsou mnohem častěji ohroženi rozvojem disability, plné závislosti na péči druhých osob, opakujícími se hospitalizacemi, nutností trvalé ústavní péče a úmrtím(3). Křehkost však není trvalý stav, ale dynamický proces, který je výslednicí endo - i exogenních faktorů a tedy potenciálně ovlivnitelný intervencí(4).
Možnosti diagnostiky křehkosti
Kritéria seniorské křehkosti definovala Friedová a spol. v roce 2001 na základě studia více než 5300 amerických seniorů nad 65 let v Cardiovascular Health Study. Podle Friedové je křehkost přítomna, jsou-li splněna 3 a více z níže uvedených kritérií(5).
Kritéria seniorské křehkosti podle Friedové a kol. (2001)
- Neúmyslná ztráta tělesné hmotnosti (více než 4,5 kg za poslední rok).
- Subjektivně vnímaná vyčerpanost, únava (jakákoli činnost je vykonávána s námahou/obtížemi).
- Nízká úroveň pohybové aktivity (< 383 kcal/týden pro muže, < 270 kcal/týden pro ženy).
- Pomalá chůze (vzdálenost 4,6 metru ujde za 6 a více sekund, při výšce pod 159 cm u žen a pod 173 cm u mužů za více než 7 sekund).
- Svalová slabost (nízká síla stisku ruky hodnocená dynamometrem vztažená k BMI a pohlaví).
Neúplný klinický obraz s přítomností 1–2 kritérií je označován jako stav předcházející křehkosti tzv. „pre-frail“ stav; jde o seniory ohrožené rozvojem křehkosti. Procento seniorů křehkých i pre-frail narůstá s věkem. Ve skupině 65–74 letých splňovalo kritéria křehkosti pouze 5 %, zatímco ve věkové skupině nad 80 let již 22 % a dalších 60 % kritéria pre-frail. Další studie potvrdily častější, až dvojnásobný výskyt křehkosti u žen ve srovnání s muži. Důvody jsou jak fyziologické (nižší svalová hmota a rozdíly hormonální a neuroendokrinní) tak sociální a behaviorální (nižší úroveň fyzické aktivity, nižší kalorický příjem)(6).
Kritéria podle Friedové jsou nejčastěji používána ve vědeckých studiích(7), avšak byla kritizována jako obtížně aplikovatelná v běžné klinické praxi. Navíc kritéria Friedové a spol. zahrnují především fyzickou/tělesnou křehkost a opomíjejí psychosociální rozměr křehkosti (mentální funkce, afekt, psychickou stabilitu, motivaci, podpůrné aktivity). V roce 2008 Bergman se spolupracovníky rozšířili klinický obraz křehkosti a jeho definici o další biologické, psychosociální, klinické a environmentální determinanty. Navrhli hodnotit sedm znaků křehkosti v oblasti výživy, mobility, fyzické aktivity, svalové síly, vytrvalosti, kognice a nálady(8). Oba zmíněné modely používají pro diagnostiku syndromu křehkosti vybrané fenotypické znaky/projevy.
Nejednotnost přístupu k definici křehkosti dokumentuje i alternativní model křehkosti, navržený Rockwoodem a kol., který vychází z konceptu postupného hromadění zdravotních deficitů se stoupajícím věkem. Diagnóza křehkosti je stanovena komplexním multidimenzionálním posouzením pacienta (Comprehensive Geriatric Assessment) s výpočtem tzv. indexu křehkosti (Frailty Index, FI), který roste s rostoucím počtem přítomných deficitů(9–11). Index křehkosti v různých modifikacích hodnotí přítomnost 36–70 zdravotních deficitů, což mohou být subjektivní příznaky (např. dušnost, slabost, nedobré subjektivní zdraví), fyzikální nálezy (poruchy rovnováhy), onemocnění, zdravotní postižení (ADL nebo IADL závislost, kognitivní deficit) nebo laboratorní patologické nálezy (nízký hemoglobin nebo hladina vitaminu D). Index křehkosti tak umožňuje lépe posoudit celkovou zdatnost a vitalitu pacienta na stupnici od „vysoce zdatný“ (very fit) po „těžkou křehkost” (severely frail)(12). FI stoupá s věkem a dobře předpovídá riziko nežádoucích událostí – pádů, hospitalizací, institucionalizace a úmrtí(13,14).
Oba zmíněné přístupy k diagnostice geriatrické křehkosti narážejí na obtíže s jejich použitím v klinické praxi. Proto několik mezinárodních skupin (IANA Task Force, IAGG) pracuje na vývoji a validaci markerů umožňujících jednotně diagnostikovat a monitorovat přítomnost a vývoj křehkosti a to jak ve výzkumu, tak především v klinické praxi. Týká se to nejen specializované geriatrické diagnostiky, ale i dalších lékařských oborů včetně primární péče(15–17). Jedním z nově navržených postupů vhodných pro klinickou praxi, který vychází z fenotypu křehkosti podle Friedové, je model FRAIL, publikovaný v roce 2011 skupinou vedenou Morleyem(18). Zahrnuje pět klinických charakteristik – nadměrnou subjektivně pociťovanou únavu, nízkou fyzickou zdatnost a aerobní kapacitu, polymorbiditu a úbytek hmotnosti (tab. 1).
1. Kritéria seniorské křehkosti FRAIL doporučená pro klinickou praxi podle Morley et al.: 2011<sup>(18)</sup> 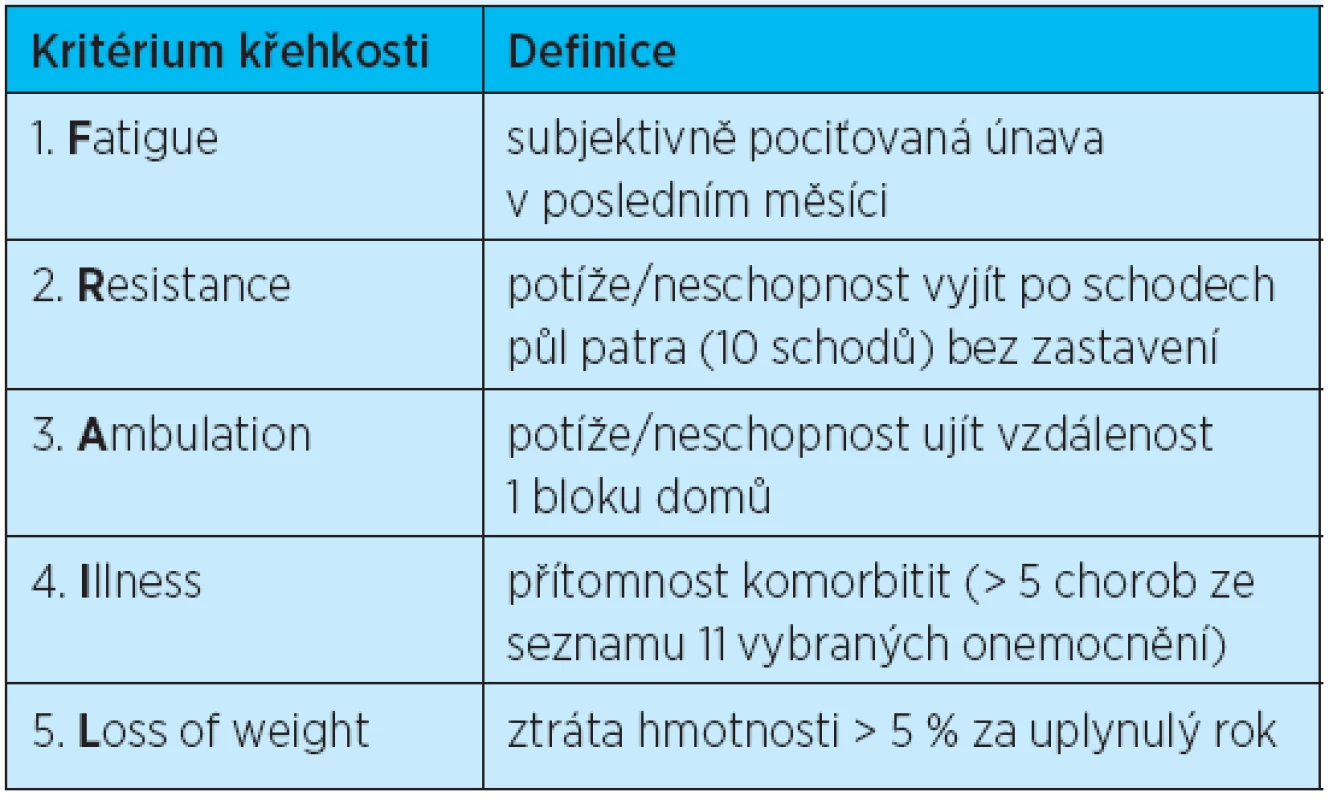
Přestože bylo ve výzkumu geriatrické křehkosti dosaženo řady nových poznatků, dosud nemáme jednotnou operační definici a odborný konsensus pro univerzálně přijímaná diagnostická kritéria křehkosti(19).
Výkonové testy a jejich vztah k syndromu křehkosti
Vzhledem k definici syndromu křehkosti jako poklesu celkové zdatnosti, adaptability a funkčnosti, používají někteří autoři pro screening, predikci či diagnózu křehkosti výkonové testy („performance measures“). Některé výkono-vé testy, především testy zaměřené na fyzickou zdatnost, mají úzký vztah k syndromu křehkosti a mají v mnoha případech schopnost predikce budoucích zdravotních rizik – očekávanou délku dožití, rozvoj fyzického omezení a budoucí disability.
Nejvíce publikovaných prací využívá testování rychlosti chůze. Jde nejčastěji o „obvyklou rychlost chůze“ (usual walking speed) nebo „maximální rychlost chůze“ na vzdálenost obvykle 4 nebo 6 metrů. Vyjadřuje se v metrech za sekundu a odráží dobře celkový zdravotní stav (rychlost chůze pacient přizpůsobuje především celkové kardiorespirační zdatnosti, pohybovým motorickým, neurologickým či senzorickým hendikepům i kognitivně-behaviorálním faktorům). Tabulka 2 zachycuje kontinuum rychlosti chůze ve vyšším věku, kdy podle rychlosti chůze lze stratifikovat seniory do skupiny extrémně zdatných (rychlost chůze více než 1,3 m/s), zdravých bez poruchy soběstačnosti (1,0 m/s); s dalším poklesem rychlosti pod 0,8–1,0 m/s narůstá riziko nežádoucích zdravotních událostí (disability, pádů, mortality), chůze pomalejší než 0,6 m/s již predikuje potřebu dlouhodobé péče včetně trvalého umístění(20).
2. Rychlost chůze a funkční stav seniora (upraveno podle<sup>20</sup>) 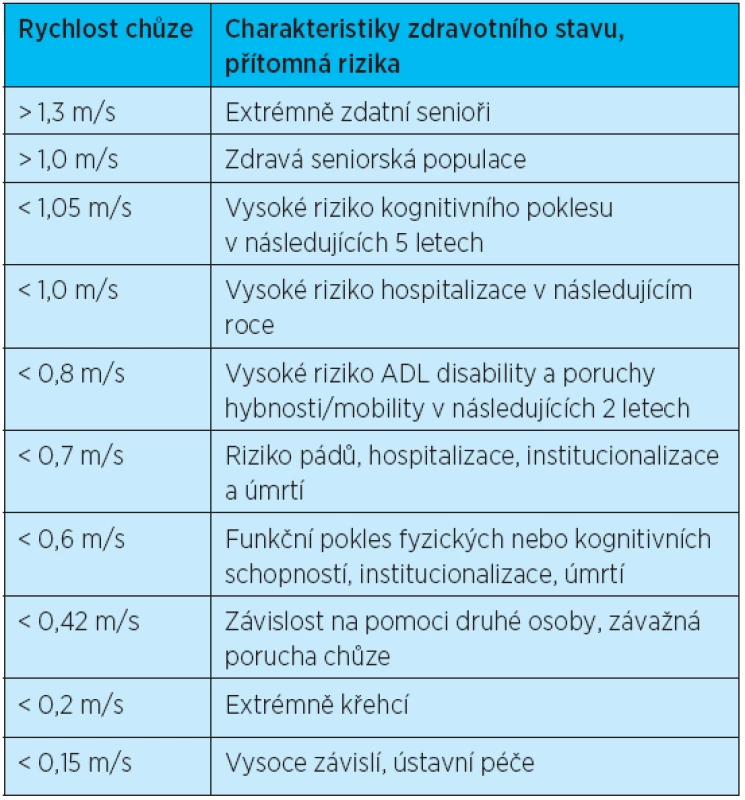
Nové informace přinesla i recentní metaanalýza 9 kohortových studií, které hodnotily rychlost chůze u více než 34 000 osob starších 65 let sledovaných po dobu až 21 let, publikovaná v prestižním časopise JAMA Stephanií Studenski a spolupracovníky. Výsledky jsou zachyceny v grafu 1. Se stoupajícím věkem se rychlost chůze s věkem snižuje u všech sledovaných mužů i žen, avšak v jednotlivých věkových kohortách dobře predikuje očekávanou délku dožití(21).
1. Očekávaný medián přežití v letech v závislosti na věku a na rychlosti chůze a) muži, b) ženy podle<sup>(21)</sup> 
Měření rychlosti chůze jako jednoduchého nástroje pro posouzení křehkosti u seniorů před kardiochirurgickými výkony využili Afialo a spol. Rychlost chůze korelovala velmi dobře s pooperační morbiditou a predikovala i časnou pooperační mortalitu, a to lépe než tradiční skórovací systém pro hodnocení rizika STS (Society of Thoracic Surgeons) Americké společnosti hrudních chirurgů(22).
Rozšířenou modifikací testu chůze je v geriatrii používaný test „vstaň a jdi“ (Get up and go), hodnotící komplexní pohybovou aktivitu – postavení se ze sedu na židli, ujití 3–4 metrů, otočení se na konci dráhy, chůze zpět a posazení se, s měřením času v sekundách, který pacient potřebuje k provedení úkolu. Pro aktivnější pacienty pak jsou určeny náročnější testy chůze, např. čas potřebný k ujití 400 metrů, chůze do schodů na čas apod. V českém písemnictví byla popsána a pilotována také komplexní baterie „Senior Fitness Test“ (SFT) zahrnující šest aktivit – postavování ze sedu, flexe v lokti s břemenem, chůze na místě – vše v určeném časovém limitu, test “vstaň a jdi“, flexibilita kyčelních a ramenních kloubů – předklon a dotyk prstů za zády (23). Bohužel tento test není primárně určen pro hodnocení křehkosti ani nebyla sledována jeho prediktivní hodnota k negativním zdravotním událostem.
Dalším parametrem odrážejícím celkovou fyzickou zdatnost je měření svalové síly. Standardně se měří svalová síla měřením síly stisku ruky na dominantní ruce dynamometrem (tzv. „grip test“) v kilogramech v přepočtu k pohlaví a k BMI. Alternativou je měření svalové síly dolních končetin (extenze DK tzv. „bench press“), který však vyžaduje speciální vybavení. Současné měření rychlosti chůze a hand grip testu lze využít jako prognostický test pro stanovení rizika úmrtí, a to jak celkové mortality, tak kardiovaskulárních úmrtí(24).
„Krátká baterie pro testování fyzické zdatnosti seniorů“ (SPPB)
K výkonovým testům hodnotícím fyzickou zdatnost, obratnost, neuromotorickou koordinaci, schopnost udržení rovnováhy a stability a motivace patří „Krátká baterie pro testování fyzické zdatnosti seniorů“ („Short Physical Performance Battery“, SPPB), kterou navrhli a publikovali Guralnik a kol. v roce 1994(25).
„Krátká baterie pro testování fyzické zdatnosti seniorů“ (příloha 1) testuje 3 funkční oblasti. Každá je ohodnocena 0–4 body. Celkové skóre SPPB je v rozmezí 0–12 bodů, nižší skóre signalizuje zhoršenou fyzickou zdatnost, respektive křehkost. Všechny části SPPB jsou časově limitovány, čas provedení každého úkolu je měřen stopkami. První část baterie zahrnuje vyšetření rovnováhy ve stoji spojném, semitandemovém a tandemovém (obr. 1). Úkolem pacienta je vydržet v požadovaných pozicích vždy po dobu 10 sekund, hodnotí se skutečně dosažený čas. Druhá část testu hodnotí rychlost chůze na vzdálenost 4 m. Test chůze se provádí dvakrát, započítá se kratší dosažený čas. Třetí část SPPB posuzuje schopnost opakovaného vstávání ze židle co nejrychleji bez opory rukou, celkem 5x za sebou s rukama zkříženýma na prsou. Podrobný popis SPPB je uveden v publikaci Berkové a spol 2013, uvádějící výsledky pilotní a validizační studie z našeho pracoviště (26). Potvrdili jsme vhodnost SPPB testu na výběrovém vzorku 145 starších osob průměrného věku 80,4 let (54–101 let) v celém spektru fyzické zdatnosti (SPPB 0–12 bodů), kdy výsledek 10–12 bodů odpovídá dobré fyzické zdatnosti, hodnota 7–9 bodů znamená sníženou fyzickou zdatnost („pre-frailty“) a bodové skore 6 bodů a méně signalizuje přítomnost křehkosti a vysoké riziko nesoběstačnosti.
Příloha 1. Krátká baterie pro testování fyzické zdatnosti seniorů a skórování jednotlivých položek 
1. Stoj spojný, semitandemový a tandemový 
Podle očekávání jsme v našem souboru prokázali snižování fyzické zdatnosti se stoupajícím věkem. Nejsenzitivnější z jednotlivých položek SPPB pro diagnózu křehkosti/disability je úkon vstávání ze židle a tandemový stoj, které se ukazují být pro seniory nejobtížnější.
Test vnitřní konzistence pro celkový SPPB test (Cronbachovo α = 0,821, Spearmanovy korelační koeficienty) i jeho jednotlivé položky dosahují hodnot svědčících o vysokém stupni vnitřní konzistence. To znamená, že všechny tři hodnocené oblasti testovací baterie SPPB spolu vzájemně úzce souvisejí, avšak jejich výpovědní hodnota není identická. Celkový skór SPPB v našem souboru statisticky významně koreloval s dalšími geriatrickými funkčními testy: se skórem stavu výživy (s použitím Mini-Nutritional Assessment testu-krátká verze, MNA-SF), se soběstačností v základní sebeobsluze (Activities of Daily Living, ADL) a kognitivním výkonem (Mini Mental State Examination, MMSE) – korelace dle Spearmana: ρ = 0,51; 0,53 a 0,38].
Zahraniční i naše výsledky ukazují, že SPPB lze dobře využít v klinické praxi. SPPB test je časově a materiálově nenáročný a bezpečný. Nebyly hlášeny a ani v naší studii jsme nezaznamenali žádné závažné nežádoucí příhody při jeho provádění. SPPB podává okamžitou informaci o fyzické kondici starších osob a lze jej použít v ambulanci i na lůžkovém oddělení. SPPB je vhodný nejen k vyhledání seniorů se syndromem křehkosti a jeho rizika, ale i k hodnocení efektu intervence (tzv. „outcome measure“), například ve studiích sledujících účinnost nutriční intervence nebo fyzické aktivity u seniorů.
Význam hodnocení křehkosti pro klinickou praxi
Geriatrická křehkost byla definována Friedovou před více než deseti lety(5). V České republice však tomuto problému byla věnována jen malá pozornost a mimo obor geriatrie není tento geriatrický syndrom dostatečně známý(3). V klinické praxi (a to ani geriatrické) není běžně rozpoznáván také proto, že v našem odborném písemnictví chybí vhodná metoda pro rychlou a jednoduchou diagnózu syndromu křehkosti. Proto bylo cílem našeho pracoviště zavést do praxe SPPB test, který je jednoduchý a nevyžaduje specializované instrumentárium (např. dynamometr, bioimpedance).
Test SPPB je určen především pro geriatry a nelékařské zdravotnické pracovníky v geriatrii. Hlavním důvodem je skutečnost, že v současnosti až 95 % práce geriatra představuje péče o již závislé seniory(16,17). I když senioři s disabilitou budou stále tvořit podstatnou část klientely oboru geriatrie, je třeba přesunout naši pozornost na seniorskou populaci bez disability a identifikovat seniory, kteří jsou ještě bez zdravotního postižení, ale ohrožení syndromem křehkosti, nebo již vykazují známky křehkosti. Právě zde by mělo být těžiště práce geriatra a preventivní geriatrie. Vzhledem k omezeným zdrojům musí být naše intervence nikoli plošná, ale přísně cílená na ty seniory, u nichž dosáhneme maximálního benefitu ve smyslu prevence disability a uchování zdatnosti a vitality.
Pacienti a často i zdravotničtí pracovníci přítomnost křehkosti podceňují, bagatelizují, i když je jednoznačným signálem, červeným praporkem ohrožení seniora a vyžaduje podrobnou diagnózu. V řadě lékařských oborů, především všeobecné interny, onkologie a chirurgie, narostl počet nemocných vyšších a nejvyšších věkových skupin, kde je obvyklá multimorbidita a polyfarmakoterapie. Intervenční výkony u této skupiny seniorů představují výzvu pro současnou medicínu. Na jedné straně při neposkytnutí diagnostické či léčebné intervence z důvodů věku nebo polymorbidity lékař riskuje obvinění z ageistické diskriminace a poškození pacienta omezením přístupu k léčbě. Na druhé straně provedení intervence u těchto nemocných, i když je v souladu s doporučeními a guidelines, představuje vysoké riziko komplikací a negativních výsledků léčby (které měly být předvídány). Doporučeným přístupem pro usnadnění rozhodování a zvážení poměru přínos/riziko u seniorů je provedení komplexního posouzení zdravotního a funkčního stavu geriatrem formou komplexního geriatrického hodnocení(27–29).
Řada studií potvrdila efektivitu tohoto přístupu pro predikci délky přežití a stratifikaci rizik.
Příkladem je stratifikace nemocných do následujících skupin:
- a) profitujících z plánované intervence (např. elektivních kardiologických, chirurgických nebo ortopedických výkonů, z agresivní chemoterapie u onkologických pacientů, z indikace biologické léčby u revmatologických, gastroenterologických či onkologických pacientů apod.)
- b) vulnerabilních (křehkých) pacientů, kteří budou vyžadovat modifikovaný postup
- c) nemocných, nesoběstačných s krátkou očekávanou dobou přežití, kteří s ohledem na délku efektu zvažované intervence budou profitovat z konzervativního řešení, paliativních postupů, které nezatíží pacienta náročným výkonem, ale umožní optimální kvalitu (zbývajícího) života.
Bohužel počet specialistů – geriatrů v ČR (ale ani v jiných evropských zemích) nepostačuje k provedení komplexního vyšetření všech potřebných geriatrických pacientů. Proto je třeba nabídnout lékařům dalších oborů jednoduché screeningové metody k rozpoznání křehkosti a stratifikaci nemocných, ale i k identifikaci těch, které mají odeslat ke specialistovi v geriatrii.
Křehkost a onkologický pacient
Zkušenosti z výše uvedeného přístupu se uplatňují například v onkologii. Mezinárodní společnost pro geriatrickou onkologii (SIOG) iniciovala pracovní skupinu Task Force on Comprehensive Geriatric Assessment(30), která publikovala doporučení pro provádění CGA v onkologii již v roce 2005(31). Vědecké studie potvrdily, že běžně užívané indexy komorbidit, Karnofského indexu funkčních schopností ani ECOG klasifikace nejsou dostatečně senzitivní k odhalení pacientů vyžadujících modifikovaný přístup. Přítomnost křehkosti (jejich fenotypických anebo biologických markerů s využitím FI) může pomoci predikovat toxicitu chemoterapie(32, 33) a stanovit výši rizika chirurgické agresivní léčby(34).
Křehkost a kardiometabolická onemocnění
Také u pacientů s kardiometabolickými chorobami – skupinou onemocnění zvyšujících riziko kardiovaskulárních příhod, diabetu 2. typu a chronických onemocnění ledvin – je vhodné diagnostikovat současně přítomnou křehkost, protože doprovází tyto choroby a společně sdílejí některé patogenetické mechanismy (např. chronický zánět a inzulinovou rezistenci). Výsledky Canadian Study of Health and Aging u 2305 osob nad 70 let s diabetem prokázaly, že přítomnost křehkosti přesněji predikuje riziko celkové mortality než vlastní diagnóza diabetu a indexy komorbidit. Křehkost byla nejvýznamnějším prediktorem úmrtí (HR 2,72; 95% CI 2,34–3,16) a komplikací diabetu a to nezávisle na věku, pohlaví a délce trvání diabetu. U křehkých diabetiků byly komplikace diabetu 2,62x častější (95% CI 1,36–5,06) a medián přežití pouze 23 měsíců (95% CI 18–28 měsíců)(35).Podobně akumulace deficitů a rostoucí FI zvyšují jednoroční mortalitu pacientů po akutním infarktu myokardu (Cooperative Cardiovascular Project 2001)(36) a po perkutánních revaskularizačních výkonech(37). Studie publikovaná v loňském roce skupinou vedenou Afilalem potvrdila, že křehkost a disabilita predikovaly lépe riziko úmrtí a závažných komplikací u seniorů, kteří podstupují chirugický výkon na otevřeném srdci než běžně užívané hodnocení „Cardiac Surgery Risk Score(38).
Závěr
- Křehkost ve stáří je významný klinický fenomén se závažnými dopady na kvalitu života postižených a i na současné zdravotnictví. Identifikace seniorů ohrožených křehkostí a s již rozvinutým syndromem křehkosti je potřebná pro plánování zdravotních služeb, preventivních a léčebných programů.
- I když mechanismy rozvoje křehkosti nejsou dosud plně objasněné, potřebujeme již nyní dostatečně senzitivní a specifické metody pro diagnostiku křehkosti. V současnosti existuje několik diagnostických nástrojů pro odhalení křehkosti, ale žádný není dostatečně komplexní k postižení multidimenzionálních změn a současně jednoduchý pro rutinní použití v klinické praxi(39).
- Jednotlivé výkonové testy, například rychlost chůze nebo síla stisku ruky, jsou jednoduše použitelné a korelují s klinickými výstupy, ale nemohou plně nahradit komplexnější diagnostické modely vycházející z hodnocení mnohočetných deficitů, které dosahují větší diagnostické přesnosti (10, 40).
- V současnosti se doporučují jednoduché baterie testů fyzické zdatnosti, vhodná je “Krátká baterie pro testování fyzické zdatnosti seniorů”, která kombinuje 3 výkonové testy a představuje praktický, v klinice jednoduše proveditelný test pro hodnocení křehkosti i s vědomím jisté simplifikace a interpretačních omezení. Pro výzkumné účely je vhodné používat komplexnější modely hodnocení křehkosti a kombinovat několik diagnostických testů(16).
Práce vznikla s částečnou podporou grantu 7. RP Evropské komise MID-FRAIL HEALTH–F2–2012–278803, MŠMT 7E12078 a VZ Prvouk P25/lf1/2
prof. MUDr. Eva Topinková, CSc.1
MUDr. Marie Berková, Ph.D.1
MUDr. Pavla Mádlová1
RNDr. Jaromír Běláček, CSc.2
1Geriatrická klinika 1. LF UK a VFN Praha
2Ústav biofyziky a informatiky 1. LF UK Praha
prof. MUDr. Eva Topinková, CSc.
e-mail: Eva.Topinkova@vfn.cz
Od roku 2001 je přednostkou Geriatrické kliniky 1. LF UK a VFN v Praze a od r. 1997 vedoucí Subkatedry geriatrie IPVZ. Od 80. let rozvíjí obory vnitřní lékařství, geriatrii a gerontologii na 1. LF UK jako klinik, pedagog a vědecký pracovník. Zavedla výuku geriatrie do magisterského studia lékařství a řady bakalářských studijních programů, iniciovala a je předsedkyní OR postgraduálního doktorandského studia Gerontologie, předsedkyní AK MZ ČR pro obor geriatrie a specializačního vzdělávání LF. Je vědeckou sekretářkou ČGGS, prezidentkou klinické sekce IAGG-ER, členkou Akademické rady EUGMS a dalších mezinárodních organizací (interRAI, UEMS, SIOG), expertem EK pro oblast „Aging and Disability“. Je řešitelkou a koordinátorkou řady mezinárodních výzkumných projektů oblasti epidemiologie, dysability, klinických, sociálních a etických aspektů geriatrické péče.
Sources
1. Kulminski A, Yashin A, Arbeev K et al.: Cumulative index of health disorders as an indicator of aging–associated processes in the elderly: Results from analyses of the National Long Term Care Survey. Mech Ageing Dev 2007; 128 : 250–258.
2. Kalvach Z, Holmerová I: Geriatrická křehkost – významný klinický fenomén. Med pro Praxi 2008; 5(2): 66–69.
3. Kalvach Z a kol.: Křehký pacient a primární péče. Praha 2011, Grada Publishing, 399 s.
4. Gill TM, Gahbauer EA, Allore HG et al.: Transitions between frailty states among community-living older persons. Arch Intern Med 2006; 166 : 418–423.
5. Fried LP, Tangen CM, Walston J, et al.: Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci 2001, 56: M146–156.
6. Syddall H, Roberts HC, Evandrou M et al.: Prevalence and correlates of frailty among community-dwelling older men and women: Findings from the Herffordshire Cohort Study. Age Ageing 2010; 39(2): 197–203.
7. Drey M, Pfeifer K, Sieber C et al.: The Fried frailty criteria as inclusion criteria for a randomized controlled trial: Personal experience and literature review. Gerontology 2011; 57 : 11–18 (DOI: 10.1159/000313433.
8. Bergman H, Hogan D, Karunananthan S: Frailty: A clinically relevant concept? Can J Geriatrics 2008; 11 : 124–128.
9. Rockwood K, Mitnitski A.: Frailty in relation to the accumulation of deficits. J Gerontol A Biol Sci Med Sci 2007; 62A: 722–727.
10. Rockwood K, Andrew M, Mitnitski A: A comparison of two approaches to measuring frailty in elderly people. J Gerontol A Biol Sci Med Sci 2007; 62A: 738–743.
11. Jones D, Song X, Mitnitski A et al.: Evaluation of a frailty index based on a comprehensive geriatric assessment in a population based study of elderly Canadians. Aging Clin Exp Res 2005; 17 : 465–471.
12. Searle SD, Mitnitski A, Gahbauer EA et al.: A standard procedure for creating a frailty index. BMC Geriatr 2008; 8 : 24.
13. Mitnitski A, Song X, Skoog I et al.: Relative fitness and frailty of elderly men and women in developed countries and their relationship with mortality. J Am Geriatr Soc 2005; 53 : 2184–2189.
14. Ensrud KE, Ewing SK, Cawthon PM et al.: A comparison of frailty indexes for the prediction of falls, disability, fractures, and mortality in older men. J Am Geriatr Soc 2009; 57 : 492–498.
15. Abellan van Kan G, Rolland Y, Bergman H et al.: The I.A.N.A Task Force on frailty assessment of older people in clinical practice. J Nutr Health Aging 2008; 12 : 29–37.
16. Berrut G, Andrieu S, Araujo de Carvalho I et al.: Promoting access to innovation for old persons. IAGG workshop, JNHA in press.
17. Vellas B, Cestac P, Morley JE: Implementing frailty into clinical practice: we cannot wait. J Nutr Health Aging 2012; 16(7): 599–600.
18. Morley JE, Abbatecola AM, Argiles JM et al.: Sarcopenia with limited mobility: An international consensus. J Am Med Dir Assoc 2011; 12(6): 403–409.
19. Rodriguez-Manas L, Feart C, Mann G et al.: Searching for an operational definition of frailty: A delphi method based consensus statement. The frailty operative definition-consensus conference project. J Gerontol A Biol Sci Med Sci 2012; 68(1): 62–67.
20. Abellan van Kan G, Rolland Y, Andrieu S et al.: Gait speed at ususal pace as a predictor of adverse outcomes in community dwelling older people. An International Academy on Nutrition and Aging (IANA) Task Force. J Nutr Health Aging 2009; 13 : 881–889.
21. Studenski S, Perera S, Patel K et al.: Gait speed and survival in older adults JAMA 2011; 305(1): 50–58.
22. Afilalo J, Eisenberg MJ, Morin JF et al: Gait speed as an incremental predictor of mortality and major morbidity in elderly patients undergoing cardiac surgery. J Am Coll Cardiol 2010, 56 : 1668–1676.
23. Macháčová K, Bunc V, Vaňková H et al.: Zkušenosti s hodnocením tělesné zdatnosti seniorů metodou „Senior Fitness Test“. Čes ger rev 2007; 5(4): 248–253.
24. Chen PJ, Lin MH, Peng LN et al.: Predicting Cause-Specific Mortality of Older Men Living in the Veterans Home by Handgrip Strength and Walking Speed: A 3-Year, Prospective Cohort Study in Taiwan. J Am Med Dir Assoc 2012; 13(6): 517–21.
25. Guralnik JM, Simonsick EM, Ferrucci L et al.:A short physical performance battery assessing lower extremity function: association with self-reported disability and prediction of mortality and nursing home admission. J Gerontol. 1994; 49(2): M85–94.
26. Berková M, Topinková E, Mádlová P a kol.: „Krátká baterie pro testování fyzické zdatnosti seniorů“ – pilotní studie a validizace testu u starších osob v České republice Vnitř Lék 2013, v tisku.
27. Jones D, Song X, Mitnitski A et al.: Evaluation of a frailty index based on a comprehensive geriatric assessment in a population based study of elderly Canadians. Aging Clin Exp Res 2005; 17 : 465–471.
28. Topinková E: Geriatrie pro praxi, Galén, Praha 2010, dotisk, s. 5–12.
29. Topinková E, Neuwirth J: Funkční geriatrické vyšetření – komplexní pohled na starého člověka. Sanquis 2002, 20 : 19.
30. SIOG Task Force on Comprehensive Geriatric Assessment (CGA) http://www.siog.org/index.php?option=com_content&view=article&id=151&Itemid=92.
31. Extermann M, Aapro M, Bernabei R et al.: Use of Comprehensive Geriatric Assessment in cancer patients. Recommendations from the Task Force on CGA of the International Society of Geriatric Oncology (SIOG). Crit Rev Oncol Hematol 2005; 55(3): 241–252.
32. Retornaz F, Monette J, Batist G et al.: Usefulness of frailty markers in the assessment of the health and functional status of older cancer patients referred for chemotherapy: a pilot study. J Gerontol Med Sci 2008; 63A: 518–522.
33. Hurria A, Togawa K, Mohile SG et al: Predicting chemotherapy toxicity in older adults with cancer: a prospective multicenter study.J Clin Oncol 2011; 29 : 3457–3465.
34. Tan KY, Kawamura YJ, Tokomitsu A, Tang T: Assessment for frailty is useful for predicting morbidity in elderly patients undergoing colorectal cancer resection whose comorbidities are already optimized. Am J Surg 2012; 204(2): 139–43.
35. Hubbard RE, Andrew MK, Fallah N et al.: Comparison of the prognostic importance of diagnosed diabetes, co-morbidity and frailty in older people. Diabet Med 2010; 27 : 603–606.
36. Krumholz HM, Chen J, Chen YT et al.: Predicting one-year mortality among elderly survivors of hospitalization for an acute myocardial infarction: results from the Cooperative Cardiovascular Project. J Am Coll Cardiol 2001, 38 : 453–459.
37. Singh M, Rihal CS, Lennon RJ et al.: Influence of frailty and health status on outcomes in patients with coronary disease undergoing percutaneous revascularization. Circ Cardiovasc Qual Outcomes 2011, 4 : 496–502.
38. Afilalo J, Mottillo S, Eisenberg MJ et al: Addition of frailty and disability to cardiac surgery risk scores identifies elderly patients at high risk of mortality or major morbidity. Circ Cardiovasc Qual Outcomes 2012, 5 : 222–228.
39. de Vries NM, Staal JB, van Ravensberg CD et al.: Outcome instruments to measure frailty: a systematic review. Ageing Res Rev 2011, 10 : 104–114.
40. Kulminski AM, Ukraintseva SV, Kulminskaya IV et al.: Cumulative deficits better characterize susceptibility to death in elderly people than phenotypic frailty: Lessons from the Cardiovascular Health Study. J Am Geriatr Soc 2008; 56 : 898–903.
Labels
Geriatrics General practitioner for adults Orthopaedic prosthetics
Article was published inGeriatrics and Gerontology

2013 Issue 1-
All articles in this issue
- The rational pharmacotherapy in older patients: the expert consensus 2012 on medications and treatments potentially inappropriate in the old age in Czech Republic
- Oral antithrombotic treatment in 2013 – review of drugs, indications and complications management
- The „Short Physical Per-formance Battery“ and its use for evaluation of geriatric frailty in clinical practice
- Actual view on the non-steroidal anti-inflammatory drugs in geriatrics treatment
- Symptomatic slow acting drugs for osteoarthritis (SYSADOA)
- Depression in old age and its treatment
- Pleiotropic effect of citalopram in geriatric patiens
- Geriatrics and Gerontology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Symptomatic slow acting drugs for osteoarthritis (SYSADOA)
- Depression in old age and its treatment
- The „Short Physical Per-formance Battery“ and its use for evaluation of geriatric frailty in clinical practice
- The rational pharmacotherapy in older patients: the expert consensus 2012 on medications and treatments potentially inappropriate in the old age in Czech Republic
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


