-
Medical journals
- Career
Možnosti využití standardizovaného dotazníku k odhalení nedoslýchavosti
Authors: M. Kovalová 1; M. Škerková 1; T. Rychlý 1; H. Tomášková 1; R. Maďar 1; N. Gottfriedová 1; J. Mynář 1,3; E. Mrázková 1,2,3
Authors‘ workplace: Ostravská univerzita, Ostrava, Lékařská fakulta, Ústav epidemiologie a ochrany veřejného zdraví, Vedoucí: doc. MUDr. Rastislav Maďar, PhD., MBA, FRCPS 1; Nemocnice Havířov, Oddělení ORL a chirurgie hlavy a krku, Primářka: MUDr. Eva Mrázková, Ph. D. 2; Centrum pro poruchy sluchu a rovnováhy, Ostrava, Vedoucí: MUDr. Eva Mrázková, Ph. D. 3
Published in: Prakt. Lék. 2022; 102(6): 302-310
Category: Of different specialties
Overview
Úvod: Nedoslýchavost je třetí nejčastější chronickou nemocí u seniorů a je jednou z nejčastějších příčin poklesu kognitivních funkcí ve vyšším věku. Cílem práce bylo zjistit, zda je zkrácená verze standardizovaného dotazníku Hearing Handicap Inventory (HHI-S) schopna odhalit problémy se sluchem u dospělých v ordinaci praktického lékaře.
Metodika: Sluch byl vyšetřen pomocí vysokofrekvenční audiometrie a byla vyplněna zkrácená verze dotazníku sluchového postižení Hearing Handicap Inventory (HHI-S). Pro zjištění schopnosti dotazníku odhalit sluchový hendikep byli probandi dále rozděleni na osoby s průměrnou ztrátou sluchu na lépe slyšícím uchu v jednotlivých frekvenčních skupinách do 25 dB (normální sluch) a na větší než 25 dB (nedoslýchavost). Byly zvoleny celkem čtyři frekvenční skupiny (0,5–4 kHz, 6–8 kHz, 9–12,5 kHz a 14–16 kHz).
Výsledky: Bylo vyšetřeno 240 mužů (47,7 %) a 263 žen (52,3 %) ve věku 18–64 let, kteří nebyli sledováni v ordinaci ORL lékaře pro nedoslýchavost. Soubor byl rozdělen na dvě skupiny: od 18 do 39 let (244 osob) a nad 40 let (259 osob). Nejvyššího průměrného skóre v dotazníku dosahovaly osoby u obou věkových skupin na nejnižších hodnocených frekvencích (0,5–4 kHz). Do 40 let dosahovaly osoby průměrně 8 bodů a nad 40 let 9 bodů. Bylo zjištěno, že osoby mladší mají lepší průměrné skóre bodů oproti osobám starším, a to jak u osob s normálním sluchem, tak u osob s nedoslýchavostí (p < 0,001). Průměrný počet bodů z dotazníku HHI-S při normálním sluchu neroste s vyššími frekvencemi, ale zůstává téměř totožný. U nedoslýchavých však průměrné skóre se zvyšujícími se frekvencemi klesá.
Závěr: Včasné odhalení nedoslýchavosti významně zlepší kvalitu života a sníží riziko ztráty kognitivních funkcí. Dotazník HHI-S se jeví v ordinaci praktického lékaře jako jeden z rychlých, levných a jednoduchých nástrojů k odhalení sluchové vady zejména u osob s nediagnostikovanou nedoslýchavostí. U mladších osob s normálním sluchem, ale s přítomností rizikových faktorů však dotazník nemá tak vysokou citlivost, proto by bylo vhodné zvážit audiometrické vyšetření k odhalení počínající ztráty sluchu.
Klíčová slova:
nedoslýchavost – vysokofrekvenční audiometrie – HHI-S
ÚVOD
Při audiometrickém vyšetření považujeme za normální sluch, když je sluchový práh na všech měřených frekvencích v rozmezí 20–25 dB. Je-li sluchový práh vyšší, označujeme sluchovou poruchu jako hypakuzi neboli nedoslýchavost (1). Nedoslýchavost je neviditelným, velmi stigmatizujícím chronickým onemocněním a má významný zdravotní a sociální dopad nejen na nemocného a jeho rodinu, ale i celou společnost. Je uváděno, že nedoslýchavost je třetí nejčastější chronickou nemocí u seniorů (po hypertenzi a artritidě) a je nejčastější a nejzávažnější smyslovou vadou u lidí (1). Poškození sluchu je běžným, ale nedostatečně hlášeným problémem u starších lidí (2–8). Pokud není vada odhalena včas, pak se jedinec postupně vyčleňuje z mluvící společnosti. Důsledkem pak je ztráta zaměstnání a prohlubující se sociální izolace. Nedoslýchavost se také pojí se zvýšeným rizikem deprese, s neschopností vykonávat těžké domácí práce, může být rizikovým faktorem pro rozvoj demence a je příčinou nárůstů pracovních úrazů (8–13). Nedoslýchavost je jednou z nejčastějších příčin poklesu kognitivních funkcí ve vyšším věku. Středně závažná porucha kognice je diagnostikována u 30 % nedoslýchavých (14). I lehká porucha sluchu může způsobovat významný sluchový hendikep a zhoršovat jeho kognitivní funkce (15, 16).
Po 30. roce věku se zhoršuje porozumění řeči, které se stává klinicky zjevné před 50. až 60. rokem života a již po 40. roce života dochází k postupnému stárnutí sluchového aparátu. Přibližně ⅓ osob nad 65 let postihuje ztráta sluchu. Nejvyšší míra nedoslýchavosti u osob nad 65 let je pak dle Světové zdravotnické organizace (WHO) v Subsaharské Africe, Pacifiku a v jižní Asii. Nad 80 let mají sluchovou poruchu téměř všechny osoby (14, 17). Nedoslýchavost je často podceňována a špatně zvládnuta, protože je na ní pohlíženo jako na součást normálního stárnutí. Výzkumy ukazují, že ačkoliv lékaři převážně ví, že nedoslýchavost negativně ovlivňuje kvalitu života u starších lidí, mnozí běžně u svých pacientů sluch nevyšetřují (11, 18, 19).
V současné době je v diagnostice sluchových vad nejvíce využíváno vyšetření pomocí tónové prahové audiometrie (TPA) dle metodiky WHO. Rozsah frekvencí vyšetřených pomocí konvenční audiometrie je 0,125–8 kHz a probíhá ve specializovaných ambulancích zejména ORL lékařů. Vzhledem k rozsahu sluchového pole člověka (až do 20 kHz) je možné využít vysokofrekvenční audiometrii (VFA), která je schopna změřit sluchový práh na velmi vysokých frekvencích (9 kH až 16 kHz), a odhalit tak počínající sluchovou vadu, a to zejména u mladých lidí a osob rizikových (pracujících v riziku hluku, užívajících ototoxické léky, osob s metabolickými nemocemi, jako např. diabetes mellitus, hypertenze, chronické onemocnění ledvin, plic, jater, u pacientů s viscerální obezitou aj.) (20). Vysokofrekvenční audiometrie byla zkoumána již před několika desítkami let, ale nedostatek komerčně dostupného vybavení a normalizace kalibračních doporučení na dlouhou dobu omezily její využívání (21). Dnes už je použití vysokofrekvenční tónové audiometrie velmi podobné konvenční tónové audiometrii. Obě metody jsou však časově, přístrojově, prostorově a personálně náročné. Proto tato vyšetření nelze využít pro plošné vyšetření sluchu u dospělé populace. Tónová prahová audiometrie je schopna nám říci, jaký je stav sluchu jedince, avšak není schopna nám říci, jak je člověk schopen rozumět a porozumět lidské řeči. Rychlým a jednoduchým nástrojem pro zjištění schopnosti porozumět lidskému slovu je subjektivní standardizovaný dotazník Hearing Handicap Inventory (HHI). Používá se pro možnost rychlého zjištění subjektivního rozumění a vnímání řeči pro osoby s postižením i bez postižení sluchového aparátu. Poprvé byl použit a publikován v roce 1990 Newmanem, Weinsteinovou a Jacobsonem. Od té doby byl přeložen do několika jazyků a pro screeningové účely také zkrácen (zkrácená verze dotazníku HHI-S). Původně byl dotazník určen a vytvořen pouze pro dospělé osoby do 65 let, kde je již jedním z dobře ověřených nástrojů screeningu. Dle novějších výzkumů je vhodné a možné použít jej i u osob nad 65 let. V České republice byla publikována přeložená verze dotazníku HHI-S v roce 2014 Blanařem a kol. (22–24). Při primární zdravotní péči by měl tedy být podporován screening pacientů a používání HHI-S (9, 25). Alternativou k vyšetření sluchu pomocí tónové prahové audiometrie a dotazníku HHI-S je slovní audiometrie a audiometrie v šumu. Tyto podávají lepší informace o rozumění mluvenému slovu, nejen v tichém prostředí, ale i v hluku. Ta je však stejně jako TPA a VFA časově, přístrojově, prostorově a personálně velmi náročná.
Cílem práce bylo zjistit, zda je zkrácená verze standardizovaného dotazníku HHI-S schopna odhalit problémy se sluchem u dospělých v ordinaci praktického lékaře a zda je možné pomocí dotazníku odhalit problémy se sluchem i na velmi vysokých frekvencích (měřených pomocí VFA).
SOUBOR PACIENTŮ A METODIKA
Data k analýze byla sesbírána v rámci proběhlého grantu TJ04000059 – Zlepšení kvality života včasným záchytem nedoslýchavosti pomocí vysokofrekvenční audiometrie podporovaného technickou agenturou České republiky (TAČR). Sběr dat probíhal od roku 2020 do konce roku 2021. Všem účastníkům byl sluch vyšetřen pomocí vysokofrekvenční audiometrie a dalších vyšetřovacích metod (otoskopické vyšetření, tympanometrie, měření třmínkových reflexů, slovní audiometrie aj.). Součástí sběru dat bylo vyplnění dotazníku sestaveného pro účely této studie, kde probandi odpovídali na otázky týkající se rodinné anamnézy, zdravotního stavu aj. Zároveň vyplnili také standardizovaný SES dotazník (socioekonomický status) a zkrácenou verzi dotazníku sluchového postižení HHI-S. Tento dotazník je vhodné použít pro možnost rychlého zjištění subjektivního rozumění a vnímání řeči pro osoby s postižením i bez postižení sluchového aparátu. HHI-S se skládá ze dvou částí: emoční a sociální. Původní (originální) dotazník se skládá z 30 otázek (maximální skóre 120 bodů), nicméně pro účely této studie byla použita zkrácená verze dotazníku (pouze 10 otázek, maximální skóre 40 bodů), která se jeví, dle proběhlých studií, jako možná jednoduchá a rychlejší forma zjištění stavu sluchu pacientů. Pacienti mají v dotazníku možnost k otázce odpovědět ano (4 body), občas (2 body), ne (0 bodů). Vyplněním dotazníku lze zjistit subjektivně nejen emoční a sociální skóre, ale také celkové skóre dotazníku, ze kterého je vycházeno pro konečné hodnocení stavu sluchu. Dle konečného výsledného skóre lze následně zjistit tíži hendikepu. Skóre méně nebo rovno 8 znamená, že osoba je bez hendikepu, skóre větší nebo rovno 26 znamená, že osoba má těžký hendikep. Osoby, které se nacházejí v rozmezí hodnot, jsou osoby s lehkým až středně těžkým hendikepem. Tento dotazník je využíván celosvětově a byl přeložen do několika jazyků (22–24). Všichni probandi byli podrobně seznámeni s průběhem vyšetření a souhlas se zařazením do studie stvrdili podpisem písemného informovaného souhlasu vytvořeného pro tuto studii.
Celkem bylo vyšetřeno 503 osob. Ke zjištění stanoveného cíle práce byl soubor rozdělen dle věku (osoby do 39 let a nad 40 let) a byly vypočítány průměrné výsledné body z dotazníku HHI-S. Pro zjištění schopnosti dotazníku HHI-S odhalit sluchový hendikep byli probandi dále rozděleni na osoby s normálním sluchem (průměrné ztráty na lépe slyšícím uchu v jednotlivých frekvenčních skupinách nepřesahovaly 25 dB) a osoby s nedoslýchavostí (průměrné ztráty na lépe slyšícím uchu v jednotlivých frekvenčních skupinách byly větší než 25 dB). Byly zvoleny celkem čtyři frekvenční skupiny, a to 0,5–4 kHz, 6–8 kHz, 9–12,5 kHz a 14–16 kHz.
Sesbíraná data byla zpracována v programu Microsoft Excel 2017 (Microsoft; USA). Pro statistickou analýzu byl použit online program Open Source Epidemiologic Statistics for Public Health – OPENEPI (Dean AG, Sullivan KM, Soe MM. OpenEpi; USA) verze 3.01 a program Statistica v. 14 (Tibco; Česká republika). K popisu souboru byla použita základní popisná statistika, pro statistické porovnání metrických znaků byl použit Studentův t-test (normalita dat byla ověřena pomocí Shapirova-Wilkova testu), pro porovnání kvalitativních znaků byl použít chí-kvadrát test a pro porovnání průměrných bodů mezi skupinami byl použit neparametrický Mannův-Whitneyův test. Byla zvolena 5% hladina významnosti.
VÝSLEDKY
Celkem bylo vyšetřeno 503 osob, z toho bylo 240 mužů (47,7 %) a 263 žen (52,3 %), kteří nebyli sledováni v ordinaci ORL lékaře pro nedoslýchavost. Věkové rozmezí probandů bylo od 18 let do 64 let. Pro analýzu byl soubor rozdělen na dvě věkové skupiny. V první věkové skupině byly osoby od 18 do 39 let včetně (244 osob), ve druhé skupině byly osoby nad 40 let (259 osob). V rozložení mužů a žen v souborech nebyl zjištěn statisticky významný rozdíl (p = 0,333), průměrné body HHI-S byly u mužů i žen téměř totožné (pro věkovou skupinu do 40 let byly průměrné body u mužů 1,67 a u žen 1,86, pro druhou věkovou skupinu u mužů 3,65 a u žen 3,40, proto nebylo v další části analýzy zvlášť hodnoceno pohlaví, ale bylo pohlíženo pouze na věkové skupiny. Nejvyššího průměrného skóre dosahovaly osoby s nedoslýchavostí u obou věkových skupin na nejnižších hodnocených frekvencích – frekvencích lidské řeči od 0,5 kHz do 4 kHz. Do 40 let měly osoby průměrně 8 bodů a nad 40 let 9 bodů. Nejnižšího počtu bodů naopak dosahovaly osoby s normálním sluchem, a to ve všech frekvenčních skupinách konstantně (v rozmezí hodnot 1,71–1,85). Bylo také zjištěno (se statistickou významností p < 0001), že osoby mladší mají lepší průměrné skóre bodů oproti osobám starším, a to jak u osob s normálním sluchem, tak u osob s nedoslýchavostí. Z výsledků dále vyplývá, že průměrný počet bodů z dotazníku HHI-S při normálním sluchu (v obou věkových skupinách) neroste s vyššími frekvencemi, ale zůstává téměř totožný. Naopak u osob s nedoslýchavostí průměrné body HHI-S s vyššími frekvencemi klesají. Na nízkých frekvencích je hodnota bodů vysoká a dále je vidět trend klesajícího počtu bodů s vyššími frekvencemi (tab. 1, graf 1).
Table 1. Průměrné body HHI vztažené k prahům sluchu, věku a počtu osob 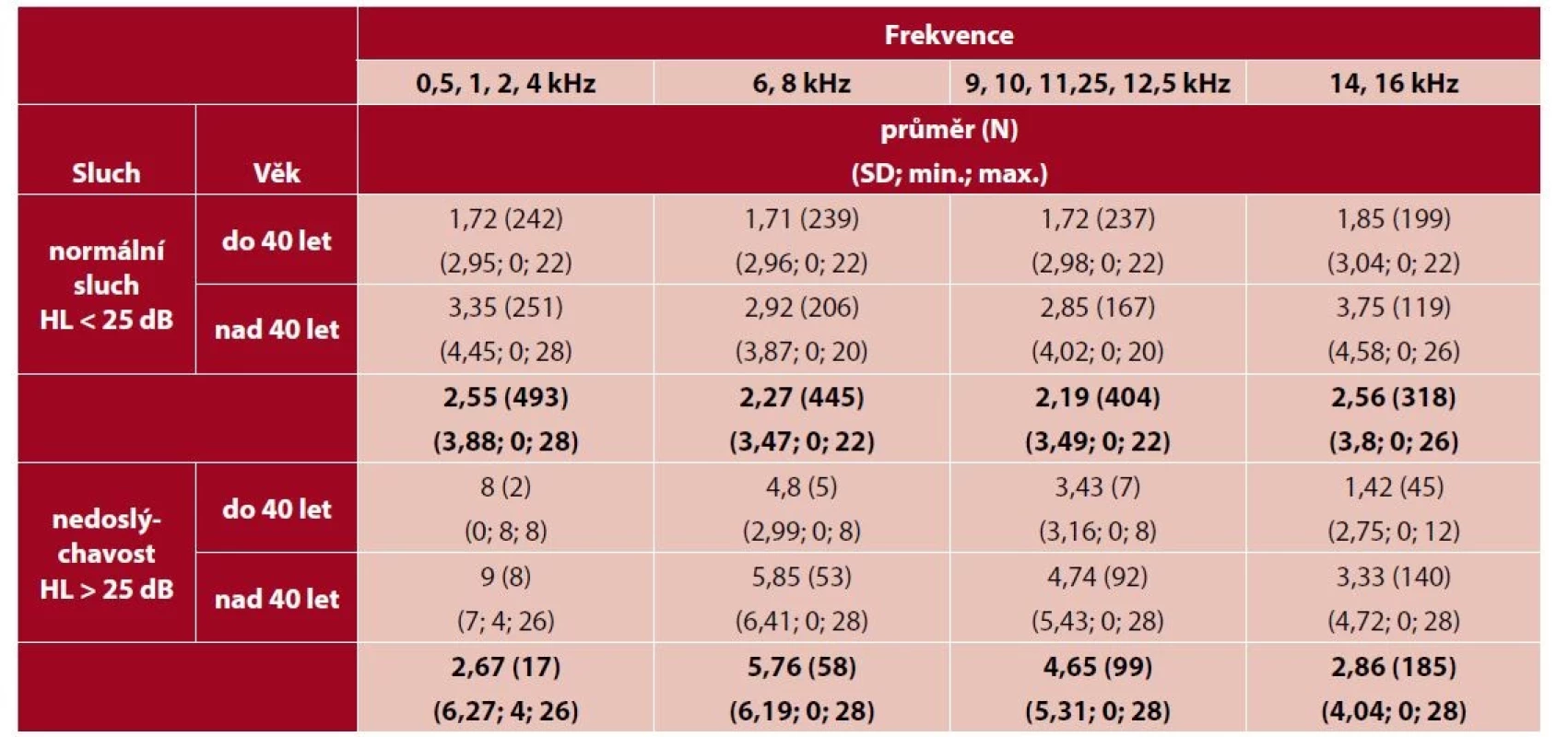
N – počet, SD – směrodatná odchylka, HL – sluchové ztráty Graph 1. Průměrná hodnota HHI dle nedoslýchavosti WHO 
V grafech 2 a 3 s průměrnými body HHI-S vypočtenými v závislosti nejen na nedoslýchavosti a normálním sluchu, ale také v závislosti na věku, lze vidět, že průměrné body HHI-S jsou u osob s normálním sluchem ve věkové skupině do 40 let velmi podobné (kolem průměrného počtu bodů 1,75). U osob s nedoslýchavostí jsou hodnoty mnohem vyšší na nízkých frekvencích oproti osobám s normálním sluchem. Se zvyšujícími se frekvencemi pak klesá rozdíl mezi výsledkem HHI-S a na nejvyšších frekvencích je dokonce HHI-S u osob s nedoslýchavostí nižší než u osob s normálním sluchem. Podobný trend je viditelný i u osob nad 40 let (u této věkové skupiny jsou všechny průměrné body vyšší oproti mladší skupině). Dalším zjištěním v rámci této studie byl viditelný trend klesajícího počtu osob s dobrým výsledkem dotazníku HHI-S (do 8 bodů) se zvyšující se frekvencí u osob s normálním sluchem. Při porovnání rozložení probandů v jednotlivých skupinách bodů nebyl zjištěn statisticky významný rozdíl (p = 0,6235). Naopak u osob s nedoslýchavostí je u dobrého výsledku dotazníku HHI-S trend opačný – více osob s nedoslýchavostí má dle HHI-S dobrý výsledek na vysokých frekvencích. V rozložení nedoslýchavých osob dle počtu bodů byl zjištěn statisticky významný rozdíl (p = 0,0024). Špatný výsledek HHI-S (nad 10 bodů) má podobný počet osob ve všech frekvenčních skupinách v souborech nedoslýchavých i s normálním sluchem. V rozložení dat lze pozorovat, že je vždy procentuálně vyšší počet osob, které mají HHI-S vyšší než 10 bodů u osob nedoslýchavých, oproti osobám s normálním sluchem, a to na všech frekvencích. Čím vyšší jsou frekvence, tím se rozdíl zmenšuje.
Graph 2. Průměrná hodnota HHI dle nedoslýchavosti WHO do 40 let 
Graph 3. Průměrná hodnota HHI dle nedoslýchavosti WHO nad 40 let 
U hodnot HHI-S vyšších než 10 bodů u osob s normálním sluchem včetně zůstává trend téměř neměnný, a to na všech frekvencích (graf 4). Dotazník se jeví jako vhodný nástroj k odhalení sluchových ztrát na řečových frekvencích (do 4 kHz), pokud je však ztráta sluchu v počátcích a pouze na vysokých frekvencích, schopnost dotazníku takovéhoto člověka odhalit klesají.
Graph 4. Klasifikace poškození WHO 
DISKUZE
Sluch je velmi důležitým lidským smyslem. Více než 5 % populace má takovou ztrátu sluchu, která je omezuje v běžném životě a vyžaduje kompenzaci. Z tohoto počtu je 432 milionů dospělých. Počet se nadále zvyšuje. Dle WHO bude do roku 2030 na světě 630 milionů osob nedoslýchavých a je odhadováno, že v roce 2050 bude mít nedoslýchavost jeden z deseti lidí (1, 15). Systematický přehled populačních reprezentativních vzorků od roku 1990 do roku 2019 s následným vytvořením metaregresního modelu pro specifickou prevalenci je však mnohem závažnější. Dle výpočtů mělo již v roce 2019 celosvětově ztrátu sluchu s různou závažností 1,57 miliardy osob (nejvíce osob se střední až úplnou ztrátou sluchu žilo v regionu západního Pacifiku). Dle predikce tohoto systematického přehledu bude v roce 2050 na světě celkem 2,45 miliard lidí s různě závažnou ztrátou sluchu (26).
Zásadní v diagnostice a léčbě dospělých je včasné zavedení účinných metod a programů screeningu sluchu již u mladých dospělých (1, 26–29). Pokud je totiž vada sluchu objevena příliš pozdě, nedochází k její kompenzaci včas a již má tato vada negativní dopady psychosociální i ekonomické. Nedoslýchavost, pokud není identifikována a řešena, může mít dalekosáhlé důsledky, nepříznivě ovlivnit vývoj jazyka, psychosociální pohodu, kvalitu života, dosažené vzdělání a ekonomickou nezávislost v různých fázích života. U jedinců s nedoslýchavostí dochází ke zhoršení či ztrátě schopnosti komunikovat ve společnosti a vyloučení z mezilidské komunikace může mít významný dopad na život jedince. Mohou se dostavit pocity osamělosti, izolace a frustrace. Je tedy nezbytné jednak načasování vyšetření sluchu, ale také správně zvolit metodu ve vztahu k věkové skupině a místě testování.
Cílem screeningu sluchu u dospělých by měla být včasná detekce nedoslýchavosti s následnou včasnou rehabilitací sluchu. Již několik organizací vydalo prohlášení o screeningu ztráty sluchu u starších dospělých. Americká akademie rodinných lékařů odkazuje na prohlášení americké pracovní skupiny pro preventivní služby (USPSTF) z roku 2012 pro screening ztráty sluchu u asymptomatických dospělých ve věku 50 let nebo starších. American Speech-Language-Hearing Association doporučuje, aby byli dospělí vyšetřeni audiologem jednou za 10 let a každé 3 roky po dosažení věku 50 let nebo častěji u těch, u kterých je známa expozice hluku v rámci pracovního prostředí nebo jsou známy rizikové faktory spojené se ztrátou sluchu (pacienti s hypertenzí, diabetem mellitus, chronickým onemocněním ledvin, plic, jater, viscerální obezitou, užívajících ototoxické léky, popřípadě používajících osobních poslechových zařízení s hlasitým poslechem). Spojené království naopak screening sluchu nedoporučuje (30–33). V posledním desetiletí s rozvojem elektronizace, nejen ve zdravotnictví, jsou diskutovány metody vyšetření sluchu pomocí PC anebo chytrých mobilních telefonů a tabletů, tzv. e-Health. V této oblasti došlo k vývoji rychlých, jednoduchých a spolehlivých technik s nízkými náklady v oblasti screeningu sluchu. Dospělí a starší lidé obvykle pociťují sníženou schopnost sluchu v prostředí s hlukem v pozadí nebo při řeči více osob (34, 35), a proto nově vyvinuté screeningové testy spoléhají hlavně na rozpoznání řečových podnětů v hluku (35–37). Vývoj e-Health a telemedicíny otevírá možnost vyhodnotit stav sluchu na dálku v domácím prostředí. Dosud byly využívány dva způsoby distribuce sluchového testu, a to pomocí běžných telefonních sítí (kromě mobilních sítí) a internetu. Tyto testy jsou dnes dostupné v přibližně deseti zemích v Evropě, Severní Americe a Austrálii. Internet poskytuje rychlý způsob oslovení mnoha lidí, což jej činí velmi použitelným pro screening sluchu dospělých. Nejnovějším trendem ve vývoji je používání chytrých telefonů (iPhone a Android), do kterých jde pomocí aplikací nainstalovat tzv. aplety (malé programy), které mohou být využity k samovyšetření sluchu. Několik studií již posuzovalo audiometrické aplikace určené pro tablet a bylo zjištěno, že pro detekci středně těžké ztráty sluchu (> 40 dB) byla senzitivita těchto apletů udávána mezi 68 % a 100 % a specificita mezi 87 % a 89 % (33, 38, 39). Jejich plošné využití však naráží na nejednotnost technických parametrů pro jednotlivá zařízení. Proto je v současné době nelze použít jako objektivní standardizovaný nástroj vyšetření. Rozvojem těchto zařízení a dalšími výzkumy v této oblasti dojde ke standardizaci metod a dostupnosti vyšetření, ale je třeba tuto oblast ještě nadále zkoumat.
V současnosti se HHI-S jeví jako možný screeningový nástroj v rámci preventivních prohlídek u praktického lékaře z důvodu možného včasného odhalení sluchové vady na frekvencích lidské řeči (1–3 kHz). V naší studii využívající zkrácené verze standardizovaného dotazníku HHI-S bylo zjištěno, že výsledky dotazníku korelují se ztrátami sluchu na frekvencích 0,5–4 kHz při vyšetření konvenční tónovou audiometrií. Mnoho studií posuzovalo přesnost zkrácené verze dotazníku HHI-S, kdy senzitivita se pohybovala od 34 % do 58 % a specificita od 76 % do 95 % (33, 38, 39). Zlatým standardem v oblasti vyšetření sluchu u specialisty (ORL lékaře) je tónová prahová audiometrie, která může být provedená v každém věku (od 3 let věku). Vysokofrekvenční audiometrie (VFA) by poté měla být doporučena a provedena u rizikových skupin do 35 let věku (s rizikovými faktory). Samozřejmě by bylo ideální, kdyby byl screening sluchu dělán plošně pro všechny dospělé již od určité hranice věku (např. 30+, 40+). Bohužel toto není možné z mnoha důvodů, např. proto, že screening sluchu je drahý. Z analýzy americké pracovní skupiny pro preventivní služby (US Preventive Services Task Force – USPSTF) vyplývá, že přínosy screeningu sluchu u dospělých (50+) jsou nejisté a je vydáno doporučení k pokračování v dalším výzkumu. Novější analýza z roku 2021 opět potvrdila, že výsledky studií (zejména u osob nad 50 let) stále nejsou dostačující a souhlasí nadále s prohlášením a doporučením z roku 2012, tzn. screening plošně neprovádět (33). Naopak analýza efektivnosti nákladů publikována Dubnem et al. v roce 2022 ukázala, že průměrné náklady na pacienta jsou sice nejvyšší ve skupině pacientů, u kterých bylo provedeno komplexní vyšetření sluchu, ale poskytnutí tohoto komplexního vyšetření sluchu u starších dospělých je nákladově velmi efektivní a přináší větší odhadované přínosy ve smyslu zlepšení kvality života (40).
Navzdory potížím spojených s neléčenou ztrátou sluchu čeká v průměru jedinec 8,9 let, než sám podnikne kroky k řešení svého hendikepu se sluchem (41, 42). Dotazování starších pacientů na potíže se sluchem během preventivních lékařských prohlídek významně zvyšuje identifikaci (a následné audiologické doporučení) jedinců s rizikem ztráty sluchu (41, 43). Zavádění rutinních screeningů sluchu může zlepšit identifikaci, diagnostiku a léčbu ztráty sluchu u dospělých (41, 44, 45).
DOPORUČENÍ PRO PRAXI
Minimální požadavky na screening sluchu u dospělých by měly být: vyplnění dotazníku HHI-S s 10 otázkami v rámci standardních preventivních prohlídek u praktického lékaře u všech pacientů. Tištěná forma v ordinaci, kterou pacient vyplní v čekárně a lékař či zdravotní sestra vyhodnotí (maximální doba 10 minut), popřípadě on-line forma v rámci internetového objednávání k vyšetření. Pacient vyplní doma elektronicky a vyhodnocení elektronicky spolu s objednávkou k vyšetření dojde k praktickému lékaři.
Záznam o provedení výsledku screeningu sluchu u dospělých registrující lékař zapíše do své dokumentace a předá prostřednictvím lékařské zprávy pacientovi, eventuálně otolaryngologovi či foniatrovi, kam pacienta referuje při pozitivním výsledku HHI-S. Za pozitivní výsledek se považuje jakákoliv tíže sluchového hendikepu, tzn. skóre HHI-S nabývá hodnoty 9 a výše. Za negativní výsledek (pacient bez sluchového hendikepu) se pak považuje skóre v rozmezí 0–8 bodů (schéma 1).
Schéma 1 Doporučení v péči o sluch v ordinaci praktického lékaře (diagram) 
ZÁVĚR
Moderní medicína zajišťuje delší dobu života ve zdraví. Včasné odhalení nedoslýchavosti významně zlepší jeho kvalitu a sníží riziko ztráty kognitivních funkcí. HHI-S se jeví v ordinaci praktického lékaře jako jeden z rychlých, levných a jednoduchých nástrojů k odhalení sluchové vady u osob s nediagnostikovanou nedoslýchavostí. V postcovidové době se hledají možnosti využití e-Health nejen pro preventivní programy. Tento dotazník má v ordinaci praktického lékaře potenciál pro toto využití. U mladších osob s normálním sluchem, ale s přítomností rizikových faktorů však dotazník nemá tak vysokou citlivost, proto by bylo vhodné zvážit vyšetření pomocí vysokofrekvenční audiometrie k odhalení počínající ztráty sluchu.
Poděkování
K analýze byla využita data z grantu TJ04000059 – Zlepšení kvality života včasným záchytem nedoslýchavosti pomocí vysokofrekvenční audiometrie (5/2020–4/2022).
Účast ve studii byla dobrovolná a osoby zařazené do studie podepsaly písemný informovaný souhlas vytvořený k tomuto grantu. Schválení pro tuto studii prošlo řádným jednáním etické komise Ostravské univerzity.
Konflikt zájmů: žádný.
adresa pro korespondenci:
Mgr. Martina Kovalová, Ph.D.
Ústav epidemiologie a ochrany veřejného zdraví LF OU
Syllabova 19, 703 00 Ostrava 3
e-mail: martina.kovalova@osu.cz
Sources
1. Cechnerová A, Bouček J. Nedoslýchavost v ordinaci praktického lékaře. Med Praxi 2011; 8(6): 272–274.
2. WHO. Addressing the rising prevalence of hearing loss. Geneva: World Health Organization, 2018 [online]. Dostupné z: https:// apps.who.int/iris/bitstream/handle/10665/260336/978924155 0260-eng.pdf?fbclid=IwAR0tQbo1bvObm8h5_hD0PBPmfPowiHLiQIDAJqJcnV1ThYnDy1fnb - q9flc [cit. 2022-10-21].
3. Cosh S, Helmer C, Delcourt C, et al. Depression in elderly patients with hearing loss: current perspectives. Clin Interv Aging 2019; 14 : 1471–1480.
4. Durga J, Verhoef P, Anteunis LJC, et al. Effects of folic acid supplementation on hearing in older adults. Ann Intern Med 2007; 146(1): 1–9.
5. Han W, Kim G, Na W, et al. The development and standardization of self-assessment for hearing screening of the elderly. Clin Interv Aging 2016; 11 : 787–795.
6. Gates GA, Murphy M, Rees TS, Fraher A. Screening for handicapping hearing loss in the elderly. J Fam Pract 2003; 52(1): 56–62.
7. Wu HY, Chin JJ, Tong HM. Screening for hearing impairment in a cohort of elderly patients attending a hospital geriatric medicine service. Singapore Med J 2004; 45(2): 79–84.
8. Stenklev NC, Laukli E. Transient evoked otoacoustic emissions in the elderly: Emisiones otoacústicas evocadas transitorias en el anciano. Int J Audiol 2009; 42(3): 132–139.
9. Valete-Rosalino CM, Rozenfeld S. Auditory screening in the elderly: comparison between self-report and audiometry. Re Bras Otorrinolaringol 2005; 71(2): 193–200.
10. Barbosa MR, de Sousa Medeiros D, Rossi-Barbosa LAR, et al. Self-perception of the hearing-impaired elderly before and after hearing-aid fittings. Geriatr Gerontol Int 2015; 15(8): 977–982.
11. Bentur N, Valinsky L, Lemberger J, et al. Primary care intervention programme to improve early detection of hearing loss in the elderly. J Laryngol Otol 2012; 126(6): 574–579.
12. Chou R, Dana T, Bougatsos C, et al. Screening for hearing loss in adults ages 50 years and older: a review of the evidence for the U.S. Preventive Services Task 72 Force. Ann Intern Med 2011; 154(5): 347–355.
13. Löhler J, Walther L, Schlattmann P. Der Mini-Audio-Test (MAT). Screening-Fragebogen zur Ermittlung einer relevanten Schwerhörigkeit ab dem 50. Lebensjahr. Laryngo-Rhino-Otologie 2013; 92(12): 815–822.
14. Solheim J, Hickson L. Hearing aid use in the elderly as measured by datalogging and self-report. Int J Audiol 2017; 56(7): 472–479.
15. Hear-it. Prevalence of hearing loss in different countries, 2015 [online]. Dostupný z: http://www.hear-it.org/hearing-loss-ineurope [cit. 2022-10-21].
16. Livingston G, Huntley J, Sommerlad A, et al. Dementia prevention, intervention, and care: 2020 report of the Lancet Commission. Lancet 2020; 396 : 413–446.
17. Škerková M, Kovalová M, Mrázková E. High-frequency audiometry for early detection of hearing loss: a narrative review. Int J Environ Res Public Health 2021; 18(9): 4702.
18. WHO. WHO global estimates on prevalence of hearing loss: mortality and burden of diseases and prevention of blindness and deafness. Geneva: World Health Organization, 2012 [online]. Dostupné z: http://www.who.int/pbd/deafness/WHO_GE_HL.pdf [cit. 2022-10-21].
19. Arnold ML, Hyer K, Small BJ, et al. Hearing aid prevalence and factors related to use among older adults from the Hispanic community health study/study of Latinos. JAMA Otolaryngol Head Neck Surg 2019; 145(6): 501–508.
20. Phan NT, McKenzie JL, Huang L, et al. Diagnosis and management of hearing loss in elderly patients. Aust Fam Physician 2016; 45(6): 366–369.
21. Olusanya BO, Neumann KJ, Saunders JE. The global burden of disabling hearing impairment: a call to action. Bull World Health Organ 2014; 92(5): 367–373.
22. Malucelli DA, Malucelli FJ, Fonsec VR, et al. Estudo da prevalência de hipoacusia em indivíduos com diabetes mellitus tipo 1. Braz J Otorhinolaryngol 2012; 78(3): 105–115.
23. Newman CW, Weinstein BE, Jacobson GP. The Hearing Handicap Inventory for Adults: psychometric adequacy and audiometric correlates. Ear Hear 1990; 11(6): 430–433.
24. Newman CW, Weinstein BE, Jacobson GP, Hug GA. Test-retest reliability of Hearing Handicap Inventory for Adults. Ear Hear 1991; 12(5): 355–357.
25. Blanař V, Mejzlík J., Pellant A, a kol. Česká verze dotazníku Hearing Handicap Inventory for Adults. Otorinolaryngol Foniatr 2014; 63(1): 50–54.
26. GBD 2019 Hearing Loss Collaborators. Hearing loss prevalence and years lived with disability, 1990–2019: findings from the Global Burden of Disease Study 2019. Lancet 2021; 397(10278): 996–1009.
27. National Guideline Centre (UK). Hearing loss in adults: assessment and management. London: National Institute for Health and Care Excellence (UK), 2018 [online]. Dostupné z: https://www. ncbi.nlm.nih.gov/books/NBK513208/ [cit. 2022-10-21].
28. Scudder SG, Culbertson DS, Waldron CM, Stewart J. predictive validity and reliability of adult hearing screening techniques. J Am Acad Audiol 2003; 14(1): 9–19.
29. Smith PA, C. Davis A, Pronk M, et al. Adult hearing screening: What comes next? Int J Audiol 2011; 50(9): 610–612.
30. American Academy of Family Physicians. Clinical Preventive Service Recommendation: Hearing, 2021 [online]. Dostupné z: https://www.aafp.org/family-physician/patient-care/clinical-recommendations/ all-clinical-recommendations/hearing.html [cit. 2022-10-21].
31. UK National Screening Committee. UK NSC Adults Recommendation. Hearing Loss (adult), 2016 [online]. Dostupné z: https://view-health-screening-recommendations.service.gov. uk/hearing-loss-adult/ [cit. 2022-10-21].
32. American Speech-Language-Hearing Association (ASHA). Preferred practice patterns for the profession of audiology. ASHA Supl 2006 [online]. Dostupné z: https://www.asha.org/policy/ pp2006-00274/ [cit. 2022-10-21].
33. US Preventive Services Task Force, Krist AH, Davidson KW, Mangione CM, et al. Screening for hearing loss in older adults: US Preventive Services Task Force recommendation statement. JAMA 2021; 325(12): 1196–1201.
34. Pichora-Fuller MK, Souza PE. Effects of aging on auditory processing of speech. Int J Audiol 2003; 42(2): 2S11–2S16.
35. Stenfelt S, Janssen T, Schirkonyer V, Grandori F. e-Health technologies for adult hearing screening. Audiol Res 2011; 1(1): e14.
36. Killion MC, Niquette PA. What can the pure-tone audiogram tell us about a patient’s SNR loss? Hear J 2000; 53(3): 46–53.
37. Paglialonga A, Tognola G, Grandori F. SUN-test (Speech Understanding in Noise): a method for hearing disability screening. Audiol Res 2011; 1(1): e13.
38. Feltner C, Wallace IF, Kistler CE, et al. Screening for hearing loss in older adults: an evidence review for the U.S. Preventive Services Task Force. Rockville (MD): Agency for Healthcare Research and Quality (US), 2021. Report No. 20-05269-EF-1.
39. Feltner C, Wallace IF, Kistler CE, et al. Screening for hearing loss in older adults: updated evidence report and systematic review for the US Preventive Services Task Force. JAMA 2021; 325(12): 1202–1215.
40. Dubno JR, Majumder P, Bettner JP, et al. A pragmatic clinical trial of hearing screening in primary care clinics: cost-effectiveness of hearing screening. Cost Eff Resour Alloc 2022; 20(1): 26.
41. ASHA. Adult hearing screening, 2022 [online]. Dostupné z: https:// www.asha.org/practice-portal/professional-issues/adult-hearing - screening [cit. 2022-10-21].
42. Simpson AN, Matthews LJ, Cassarly C, Dubno JR. Time from hearing-aid candidacy to hearing-aid adoption: A longitudinal cohort study. Ear Hear 2019; 40(3): 468–476.
43. Zazove P, Plegue MA, McKee MM, et al. Effective hearing loss screening in primary care: The Early Auditory Referral–Primary Care study. Ann Fam Med 2020; 18(6): 520–527.
44. Bennett RJ, Conway N, Fletcher S, Barr C. The role of the general practitioner in managing age-related hearing loss: A scoping review. Am J Audiol 2020; 29(2): 265–289.
45. Yueh B, Shapiro N, MacLean CH, Shekelle PG. Screening and management of adult hearing loss in primary care: Scientific review. JAMA 2003; 289(15): 1976–1985.
Labels
General practitioner for children and adolescents General practitioner for adults
Article was published inGeneral Practitioner

2022 Issue 6-
All articles in this issue
- Indikace, načasování a zahájení mobilní specializované paliativní péče a úloha praktického lékaře
- Pohybová aktivita prodlužuje život ve zdraví, ale opatrnosti nezbývá Případ Jima Fixxe (1932–1984)
- Kvalita života a rizikové faktory pacientů podstupujících resekci plic z pohledu hrudní chirurgie
- Multidisciplinární tým v primární péči – spolupráce ergoterapeuta a praktického lékaře
- Možnosti využití standardizovaného dotazníku k odhalení nedoslýchavosti
- Domácí ošetřovatelská péče po cévní mozkové příhodě z pohledu pacientů
- Kapitoly z moderní medicínské historie řeckého ostrova Paros
- Mezinárodní spolupráce pro zlepšení diagnostiky a léčby cholangiokarcinomu
- Hana Skálová/Jitka Abrahámová První dáma české onkologie
- General Practitioner
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Domácí ošetřovatelská péče po cévní mozkové příhodě z pohledu pacientů
- Multidisciplinární tým v primární péči – spolupráce ergoterapeuta a praktického lékaře
- Indikace, načasování a zahájení mobilní specializované paliativní péče a úloha praktického lékaře
- Možnosti využití standardizovaného dotazníku k odhalení nedoslýchavosti
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

