-
Medical journals
- Career
Specifika na důkazech založených doporučených postupů pro oblast veřejného zdravotnictví a návrh algoritmu pro jejich tvorbu a evaluaci
Authors: M. Špačková 1,2; Kateřina Ivanová 1; R. Líčeník 3
Authors‘ workplace: Ústav veřejného zdravotnictví Lékařské Fakulty Univerzity Palackého, Olomouc, Vedoucí: prof. MUDr. Dagmar Horáková, Ph. D. 1; Státní zdravotní ústav Praha, Centrum epidemiologie a mikrobiologie, Oddělení epidemiologie infekčních nemocí, Vedoucí: MUDr. Jan Kynčl, Ph. D. 2
Published in: Prakt. Lék. 2021; 101(6): 291-300
Category: Reviews
Overview
Veřejné zdravotnictví založené na důkazech (evidence-based public health) integruje nejlepší dostupné důkazy se znalostmi a úsudky odborníků a dalších dotčených subjektů za účelem zlepšení zdraví a ochrany populace před infekčními a environmentálními riziky. Kvalitní doporučené postupy pro veřejné zdravotnictví by měly vždy stanovit a zohlednit kvalitu procesu vzniku důkazu (například design a kvalitu provedené studie), transparentnost metod a procesů použitých k získání důkazů a zohlednit, zda byla hodnocena síla podpůrných důkazů. Mezi základní nástroje získávání důkazů pro veřejné zdravotnictví patří systematické přehledy (SR), hodnocení rizik, ekonomické analýzy (studie cost-efektivity), surveillance a expertní panely či konsenzuální konference. SR představují nejvýznamnější a nejhodnotnější typy studií. Shrnují všechen dosud publikovaný výzkum, hodnotí jeho kvalitu a stanovují sílu doporučení a tím poskytují pravomoci k rozhodování odborným pracovníkům v oblasti veřejného zdraví i tvůrcům politik. Tento článek si klade za cíl popsat základní zaměření doporučených postupů ve veřejném zdravotnictví a představuje stručný návrh algoritmu pro tvorbu, adaptaci, implementaci a evaluaci na důkazech založených doporučených postupů ve veřejném zdravotnictví.
Klíčová slova:
doporučené postupy – veřejné zdravotnictví – veřejné zdravotnictví založené na důkazech – zdravotní politika
ÚVOD
Vzhledem k tomu, že se praxe založená na důkazech nadále vyvíjí ve všech oblastech medicíny, čelí odborníci v oblasti veřejného zdravotnictví (VZ) rostoucímu tlaku, aby také jejich rozhodnutí a doporučení byla podpořena spolehlivými důkazy. Veřejné zdravotnictví založené na důkazech (evidence-based public health – EBPH) integruje nejlepší dostupné důkazy se znalostmi a úsudky odborníků a dalších dotčených subjektů za účelem zlepšení zdraví a ochrany populace před infekčními a environmentálními riziky. Výslovně a systematicky by měly být prezentovány a hodnoceny silné a slabé stránky důkazů, které stojí za každou veřejně-zdravotnickou radou nebo rozhodnutím. Opatření by měla být založena na systematicky sbíraných a vyhodnocovaných důkazních datech (1).
Doporučené postupy (DP) mohou vznikat cestou 1. expertní, 2. konsenzuální anebo 3. mohou být založené na důkazech, tj., vznikají systematickou metodologií pomocí hodnocení kvality a validity důkazů (2). Kvalitní DP pro VZ by měly vždy stanovit a zohlednit kvalitu procesu vzniku důkazu (například design a kvalitu provedené studie), transparentnost metod a procesů použitých k získání důkazů a zohlednit, zda byla hodnocena síla podpůrných důkazů. DP by měly mít standardní formát prezentace a obsahu a měly by zahrnovat konkrétní doporučení/výstupy (1). Důkazy v oblasti VZ se mohou týkat rozložení zdraví a nemoci v populaci (demografické, epidemiologické, sociální a ekonomické charakteristiky), determinant zdraví, genetických faktorů, životního stylu, úrovně zdravotnictví, kvality životního prostředí, následků zdraví a nemoci pro společnost, možností a metodiky změn v oblasti determinant zdraví a také ekonomické dostupnosti a efektivity navrhovaných programů (cost-benefit, cost-effectiveness analýzy aj.) (obr. 1) (3).
Image 1. Doporučené postupy ve veřejném zdravotnictví, podle S. Telleen (4) 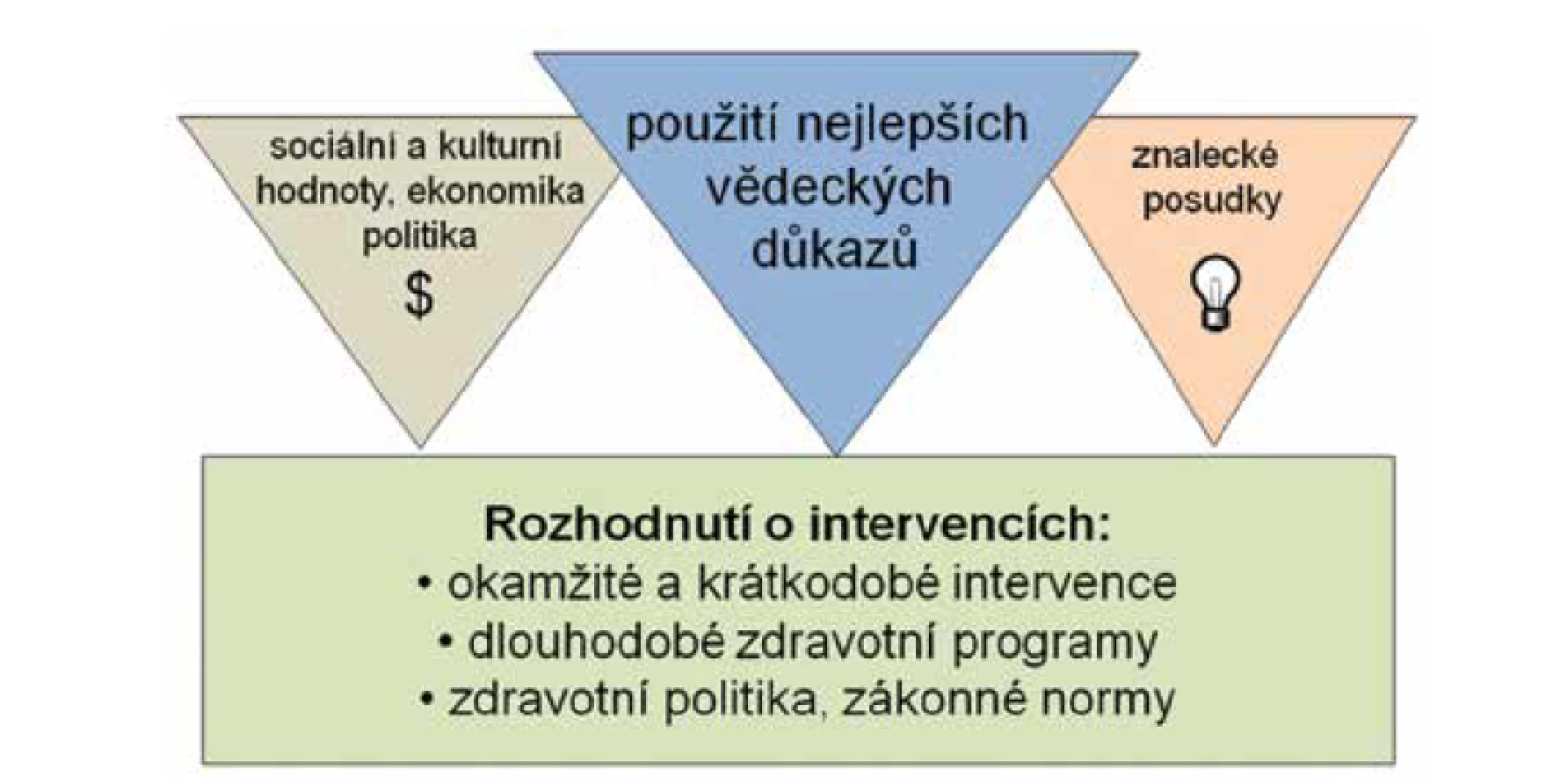
Jsou popsány tři úrovně doporučení a opatření zaváděných ve VZ:
1. Analytická data určují významnost zdravotního problému, která je dána jednak určitou mírou asociace či kauzality mezi nemocí a rizikovým či preventabilním faktorem, přičemž je hodnocena velikost (počet, incidence, prevalence), závažnost (morbidita, mortalita, disabilita) a preventabilita (možná preventivní intervence) problému. Data nám říkají, že „něco musí být uděláno“, například zavedení očkování. Jedná se o „evidenci prvního typu“.
2. Druhá úroveň („evidence druhého typu“) poukazuje na relativní účinnost konkrétních intervencí ve vztahu ke konkrétní populaci a situacím. Ukazuje že „konkrétně toto by mělo být uděláno“, například srovnává efektivitu možnosti zavedení povinného očkování proti možnosti provádění imunizačních dnů (5).
3. Třetí úroveň důkazů pro VZ je zaměřena na design opatření, způsob jejich implementace a výstup, ve smyslu jak bylo opatření přijato – zabývá se tedy sociologickým hlediskem a odpovídá otázku „jak by to nejlépe mělo být uděláno, jakým způsobem“ (6). Na základě okolností řešeného problému a získaných důkazů může vzniknout buď DP nový (full-process guideline) anebo adaptovaný, který vychází z již existujících, kvalitních, na důkazech založených postupů.
Mezi základní nástroje získávání důkazů pro VZ patří systematická review (SR), hodnocení rizik, ekonomické analýzy (studie cost-efektivity), surveillance a expertní panely či konsenzuální konference. Tyto expertní panely se podílejí na hodnocení kvality odborných studií a tvorbě doporučení a programů VZ (7). SR představují nejvýznamnější a nejhodnotnější typy studií. Shrnují všechen dosud publikovaný výzkum, hodnotí jeho kvalitu a stanovují sílu doporučení a tím poskytují pravomoci k rozhodování odborným pracovníkům v oblasti veřejného zdraví i tvůrcům politik. Hrají tak klíčovou roli při volbě na důkazech založených intervencí. Dobře provedený SR literatury také přináší spolehlivý odhad dopadů konkrétní intervence či politiky. Zároveň identifikuje mezery v existujícím vědění a poskytuje informaci o vypovídací hodnotě dostupných poznatků či kvalitě provedených výzkumů (8). Účinnost jednotlivých populačních intervencí dokumentuje formou SR například „The Guide to Community Preventive Services“ (The Community Guide) (9).
Hlavním cílem na důkazech založených DP ve VZ je zlepšování kvality a efektivity péče. Měly by být koncipovány tak, aby omezovaly nesprávné postupy a zbytečné náklady – takové, jež nejsou zdůvodněny vědeckými důkazy (10). Rozhodování za nejistoty, při nedostatečném množství kvalitních důkazů, je součástí procesu VZ. Tento fakt je třeba výslovně řešit a informovat tvůrce politik a veřejnost o nejistotách a „o tom, co nevíme“ transparentně a čestně. Za důvody nejistoty v oblasti VZ jsou považovány především: 1. absence vysoce kvalitních vědeckých důkazů pro rozhodování, 2. nepřesná hranice míry rizika a benefitů (risk-benefit), 3. nesoulad v preferovaných výstupech podle hodnot jednotlivců činných v rozhodovacím procesu, 4. malá efektivita a 5. přínos, který nepřevyšuje náklady, včetně nákladů na implementaci. Zejména poslední bod je z etického hlediska velmi obtížně uchopitelný (11). Nejistoty mohou nastat ve všech krocích a fázích procesu vývoje doporučení. Snahou EBPH je snížit míru nejistoty na minimum, avšak výjimečně i v několika velmi dobře provedených Cochranových SR existují rozhodnutí založená finálně na subjektivním úsudku. Rozhodování v oblasti VZ je často složité, stupňovité a multifaktoriální (12). Čím více faktorů se podílí na rozhodovacím procesu, tím více potenciálních nejistot vzniká, a čím méně času na stanovení opatření je k dispozici, tím náročnější je se s nejistotami vypořádat (1).
ZAMĚŘENÍ DOPORUČENÝCH POSTUPŮ VE VEŘEJNÉM ZDRAVOTNICTVÍ
DP lze obecně klasifikovat z hlediska jejich cílů a obsahu na postupy: organizační, procesní, klinické a DP pro VZ. Poslední jmenované mohou obsahovat klinický DP doplněný o organizační nebo procesní postupy. Mohou také obsahovat doporučení pro vzdělávání či pro informování pacientů, společnosti aj. Formy DP používaných v oblasti VZ se velice různí. Může se jednat o doporučení: k provádění surveillance (tab. 1), jejímu vyhodnocování a sdílení dat, k provádění rychlého hodnocení rizik, k provádění screeningových programů, k zavedení očkování, k zavedení výživových doporučení, k provádění jednotného šetření, vyhodnocování a hlášení epidemií aj. V oblasti zamezení přeshraničního šíření onemocnění jsou v rámci DP používány nástroje rychlého hodnocení rizik, a také doporučení pro jednotné šetření epidemií na národní a nadnárodní úrovni.
Table 1. Zaměření surveillance v rámci veřejného zdravotnictví, podle AA. Haghdoosta (13) 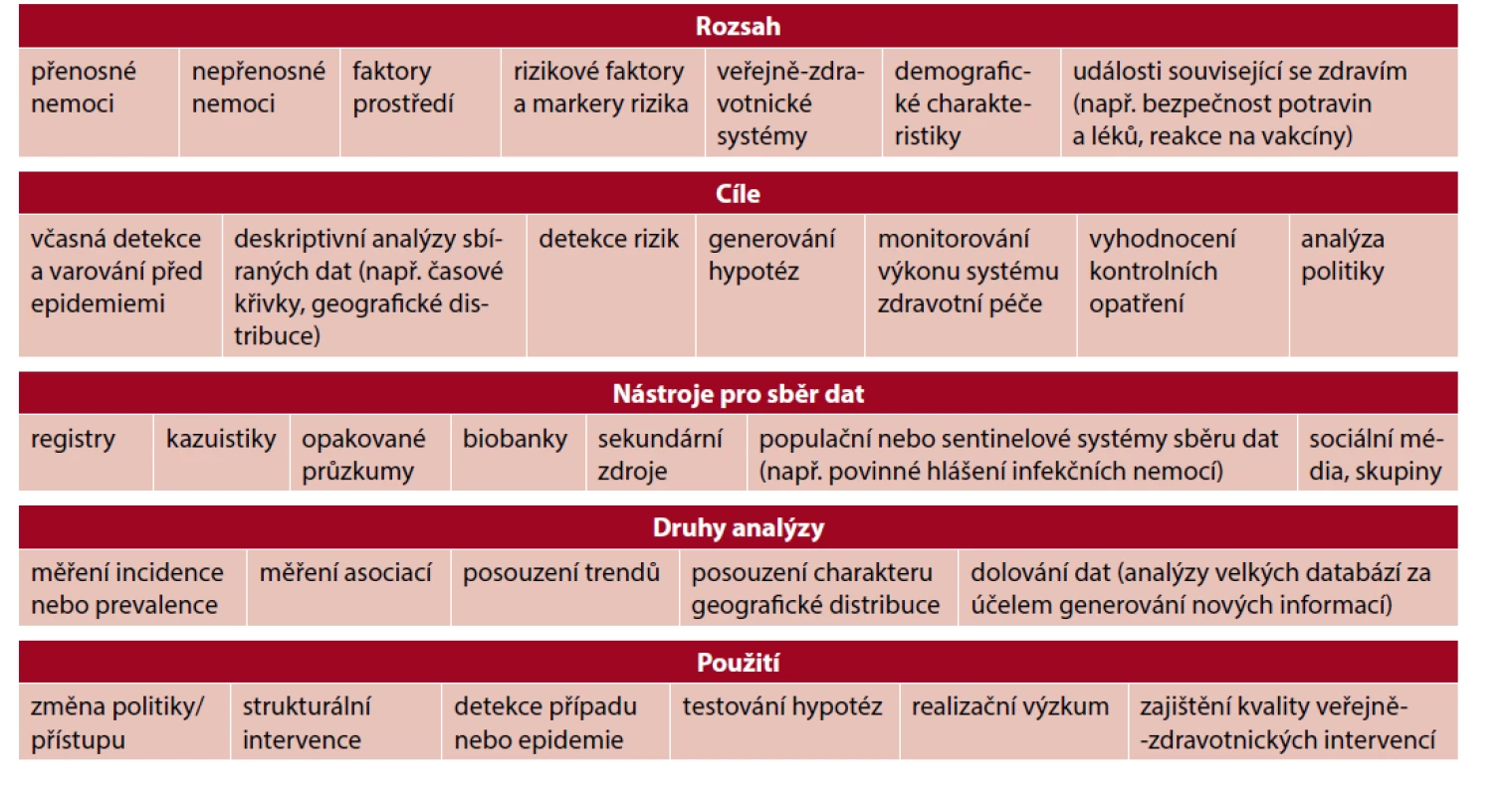
SPECIFIKA DOPORUČENÝCH POSTUPŮ A INTERVENCÍ VE VEŘEJNÉM ZDRAVOTNICTVÍ
Existuje několik důležitých rozdílů mezi DP založenými na důkazech ve VZ a v klinické medicíně (14). Uvedené rozdíly brání jednoduchému převzetí metodik z jedné oblasti do druhé. Ve srovnání s dostupnými důkazy v klinické medicíně jsou například důkazy ve VZ obecně výsledkem složitějších interakcí nejlepších dostupných důkazů získaných výzkumem a důkazů získaných z jiných epidemiologických zdrojů v kombinaci s expertním úsudkem (úsudky) o potřebách, východiscích, místních podmínkách a etických a právních dopadech zamýšlených intervencí (15). Je třeba adekvátně a komplexně posoudit vědeckou kvalitu a riziko bias u těch typů studií, které tvoří základní důkazní břemeno pro prevenci a kontrolu přenosných nemocí: sem řadíme především epidemiologická šetření ohnisek nákaz a důkazy získané z observačních studií. Základní charakteristiky jednotlivých infekčních agens (např. inkubační doba, reprodukční číslo, R0) a řada stávajících doporučení pro prevenci v oblasti VZ jsou často vyvozeny z observačních studií a epidemiologických šetření ohnisek nákaz (při nichž by k ověření hypotézy měly být ideálně provedeny kohortové studie a/nebo studie případů a kontrol). Interpretace observačních studií má zvláštní úskalí, zejména pokud jsou požadovány závěry ve smyslu určení kauzality mezi zkoumaným faktorem (expozicí) a následkem. Pokud se studie týká vzácných jevů s charakteristickými rysy, pak je nutné věnovat pečlivou pozornost alternativním vysvětlením jevů a k vyhodnocení kauzality je obvykle využíváno vícero designů různých studií zkoumajících stejný jev, anebo je asociace testována na několika odlišných populacích. Závěr, který je kombinovaným výsledkem několika studií, je potom považován za velmi pravděpodobný (1). Dále jsou ve VZ využívány data získaná z průřezových a kvazi-experimentálních studií. Méně je používán tzv. „zlatý standard“ randomizované kontrolované studie (randomized controlled trials – RCTs), které se uplatní především při tvorbě DP v klinické medicíně. Pro rozhodování v oblasti VZ často chybí kontrolní srovnávací skupina a interpretace výsledků studií musí zohledňovat četné limitace. Spolehlivost výsledků je pak do značné míry závislá na kvalitě a výběru designu studie, důslednosti provedení a vhodnosti použité statistické analýzy získaných údajů (1). Můžeme rovněž hovořit o několika typech důkazů. Jsou to jednak důkazy typu rozložení zdraví v populaci (demografické údaje), determinanty zdraví (genetické faktory, životní styl, úroveň zdravotnictví a kvalita životního prostředí), následky zdraví jedinců pro společnost a metody změny determinant zdraví.
Rozhodování o doporučeních a intervencích ve VZ je složitý proces, a to především z důvodu mnohočetných vstupů, skupinového rozhodování o výstupech a uplatňování intervencí v celé populaci, jejíž jednotliví členové mohou mít odlišné osobní preference (12). Intervence bývají zřídka omezeny na jediný zásah a často zahrnují rozsáhlé environmentální nebo politické změny, které by měly vyváženě reflektovat potřeby a preference velkých, avšak různorodých skupin lidí (16). Problematiku a metodiku tvorby DP velmi podrobně zpracovávají velká mezinárodní centra (např. Cochrane a Campbell Collaboration, Joanna Briggs Institute, NICE aj.), nicméně i tyto svou činnost historicky soustředily více na klinické DP, u nichž je výzkumná otázka většinou jasnější a lépe formulovatelná a oblast zaměření DP není tak široká. V oblasti VZ, konkrétně přenosných onemocnění, se problematice aplikace metod medicíny založené na důkazech (evidence-based medicine – EBM) věnuje mj. Evropské středisko pro prevenci a kontrolu nemocí (European Centre for Disease Prevention and Control – ECDC). V roce 2011 byly přednostně řešeny dva významné VZ problémy, které současné systémy EBM nezvládly plně zpracovat: 1. posouzení vědecké kvality těch typů studií, které tvoří důkazní základnu v rámci epidemiologie infekčních nemocí (tj. observačních studií, v nejlepším případě studií případů a kontrol, nebo kohortových studií) a 2. podpora přístupů založených na důkazech i v situacích, kdy je čas na vytvoření výstupů omezený. Byla zjištěna potřeba přizpůsobení nástrojů EBM pro prostředí VZ, hodnocena užitečnost stávajících nástrojů pro tvorbu doporučení a vhodnost použití konsenzuálních metod. Specifikem pro EBPH praxi v oblast přenosných onemocnění, ale také dalších akutních zdravotních hrozeb, je možnost stanovení doporučení na základě rychlého hodnocení rizik, metodou konsenzu anebo při nedostatku důkazů a času také na základě zásady předběžné opatrnosti podle článku 191 Smlouvy o fungování Evropské Unie. Toto pravidlo lze uplatnit, jestliže určitý jev, produkt či postup může mít potenciálně nebezpečné účinky zjištěné odborným a objektivním hodnocením, pokud takové hodnocení neumožňuje riziko stanovit s dostatečnou jistotou. Využití zásady spadá do obecného rámce analýzy rizik (která kromě vyhodnocení rizik zahrnuje jejich řízení a oznamování), konkrétněji do rámce řízení rizik, které odpovídá rozhodovací fázi. Řídí se třemi specifickými podmínkami: 1. co nejúplnější odborné hodnocení a co nejpřesnější stanovení míry vědecké nejistoty, 2. hodnocení rizik a potenciálních důsledků nečinnosti, 3. účast všech zainteresovaných stran na přezkoumání opatření předběžné opatrnosti, jakmile jsou k dispozici výsledky odborného hodnocení a/nebo hodnocení rizik. Při využití zásady předběžné opatrnosti zůstávají v platnosti obecné zásady řízení rizik: úměrnost učiněných opatření vzhledem k požadované úrovni ochrany, nediskriminace při uplatňování opatření, konzistentnost opatření s opatřeními již učiněnými v podobných situacích či využívajícími podobných přístupů, posouzení přínosů a nákladů (v případě učinění a neučinění opatření) a přezkoumání opatření vzhledem k vědeckému vývoji.
Shrnutí všech možných metod pro tvorbu DP předkládáme v návrhu algoritmu pro tvorbu, adaptaci, implementaci a evaluaci na důkazech založených DP pro oblast VZ (příloha).
V oblasti DP jsou vyvíjeny rovněž různé praktické nástroje pro všechny fáze procesu tvorby DP (plánování, realizace, publikace, implementace, evaluace a revize). Například americké Centrum pro kontrolu a prevenci nemocí (Centers for Disease Control and Prevention – CDC) vytvořilo a pravidelně aktualizuje online nástroj „Community Health Assessment and Group Evaluation – CHANGE) (17) pro hodnocení a plánování zdraví komunit. Nástroj poskytuje šablony v Microsoft Excel pro sběr dat v pěti sektorech: komunita jako celek, komunitní instituce a organizace, zdravotnictví, škola a pracoviště. Účelem tohoto nástroje pro zlepšení veřejného zdraví je popsat zdravotní stav dané komunity, identifikovat a pochopit její potřeby a silné stránky a stanovit oblasti pro zlepšení zdraví v dané komunitě. Po definování potřeb jsou vypracovány komunitní populační strategie, které vytvářejí zdravější prostředí (např. zvýšená fyzická aktivita, lepší výživa, snížené užívání a expozice tabáku a léčba chronických onemocnění). Environmentální vědy o zdraví a toxikologii lze považovat za další složku veřejně-zdravotnické problematiky zabývající se nejen měřením expozice, ale také novými látkami a jejich potenciálními účinky na lidské zdraví a životní prostředí. Velká Británie například vydala DP k identifikaci environmentálních příčin nemocí při provedení neexperimentálních studií (18). Hodnocení rizik v této oblasti a vyjádření míry nejistoty je jedním z hlavních problémů těchto oborů. Pracovní zásady „Codex Alimentarius“ (19) pro analýzu rizik uvádějí, že „omezení, nejistoty a předpoklady, které mají dopad na posouzení rizik, by měly být výslovně zohledněny v každém kroku a transparentně zdokumentovány“. Vyjádření nejistoty nebo variability s odhadem na rizika může být kvalitativní nebo kvantitativní, ale mělo by být kvantifikováno v rozsahu, který je vědecky dosažitelný. Detailní operační metodika pro rychlé hodnocení rizik byla vypracována britskou agenturou ochrany zdraví (Health Protection Agency – HPA) a dále upravena pracovní skupinou ECDC (1).
DP v oblasti EBPH tedy zahrnují širokou škálu intervencí, programů, plánů a politik. Hlavní odlišnost oproti klinickým DP jsou mnohočetné vstupy, včetně faktorů ekologických, sociálních, ekonomických či politických, různorodé a z odborného i sociologického hlediska často obtížně uchopitelné menší i větší intervenované subpopulace, dlouhodobé a finančně nákladné intervence na velkých skupinách lidí. O doporučených intervencích pak často nerozhodují pouze odborníci spolu s intervenovanou populací, ale zejména také často vrcholní státní úředníci, politici a vláda.
PRÁVNÍ DOPADY DOPORUČENÝCH POSTUPŮ VE VEŘEJNÉM ZDRAVOTNICTVÍ
DP formulujeme jako co nejjednoznačněji popsané odborné stanovisko, které se může stát předmětem dalšího využití, např.:
1. Některá doporučení se mohou stát součástí jiného dokumentu s vyšší právní závazností (například požadavek na 15minutovou dojezdovou dobu zdravotnické záchranné služby).
2. Některá doporučení mohou být převedena na interní směrnici a ta pak zavedena do praxe konkrétní organizace.
3. Dodržování doporučení se také může stát předmětem smluvního vztahu mezi plátcem a poskytovatelem.
DP samy o sobě nemohou být „právně“ závazné. Přesto však může být váha dokumentu a jeho vliv na kvalitu zdravotní péče vysoká. Právní závaznost daného dokumentu je dána výhradně formou, jakou je dokument vydán. Dokument vydaný ve Sbírce zákonů jako zákon má právní závaznost jako zákon. Může být vydán jako vyhláška a platí totéž. Jednotlivá doporučení mají různou míru závažnosti, přesnosti i kvality vědeckého důkazu.
KOMUNIKACE RIZIK
K zabránění šíření onemocnění je nezbytné nejen rizika poznat, ale také je vhodně komunikovat. Komunikace rizik a jejich vnímání úzce souvisí s faktory kulturními, socioekonomickými a environmentálními a je ovlivněna přístupem, znalostmi, vírou a hodnotami rizikové populace. Klíčem k efektivní komunikaci rizik je podle Světové zdravotnické Organizace (World Health Organization – WHO) identifikovat všechny rizikové skupiny a porozumět jejich potřebám (20). Evropská agentura ECDC si klade za cíl včas identifikovat, vyhodnotit a vhodně komunikovat současné a vznikající hrozby přenosných nemocí pomocí systémů včasného varování (1).
Za nejdůvěryhodnější a nejvyhledávanější zdroj informací lidé považují zdravotníky, ačkoliv některé studie naznačují, že právě oni ne vždy informují dostatečně a korektně. Zdravotnický personál udává nedostatek času pro edukaci pacientů, nedostatečné znalosti aktuálních nových informací a chybějící DP (20). V rámci dalších edukačních možností jsou pacienty často využívány a velmi kladně hodnoceny také edukační letáky a brožury určené pro čekárny ordinací. Bylo by žádoucí, aby letáky obsahovaly také analýzu rizik, možnosti prevence a dále citace použité literatury (21). Nedílnou součástí komunikačních kanálů jsou média, sociální sítě a sociální skupiny (rodina, kolektiv aj.). Aktuálním problémem jsou dezinformační kampaně. Odborníci by měli být alespoň minimálně proškoleni v umění komunikace i ve schopnosti relevantně posoudit kvalitu přijímaných informací.
ZÁVĚR
Při rozhodování a plánování intervencí v oblasti VZ je využívána pestrá škála zdrojů informací. Běžně používanými zdroji důkazů pro VZ jsou odborné časopisy, knihy, konference a abstrakta, dizertační práce a teze, vládní a politická ustanovení, zákony, analýzy dat systému surveillance, bulletiny, systémy včasného varování, internetové zdroje, znalosti a názory odborníků. Nedostatek informací není odborníky vnímán jako problém. Naopak, často je zmiňován pocit přesycení informacemi. Odborní zaměstnanci ve veřejné správě mnohdy pracují v časové tísni a příliš se nezabývají otázkou kvality informací (8). Dostupné důkazy bývají v těchto situacích hodnoceny nesystematicky, implicitně a netransparentně (5). Za hlavní problém je považována heterogenita metod používaných v jednotlivých publikovaných studiích, přičemž je následně obtížné porovnat kvalitu a validitu uváděných výsledků. Pro zavedení intervencí či vydání doporučení v oblasti VZ je však nejlepší dostupná evidence nutná a měla by být vyžadována. Interní i externí validita důkazů má být hodnocena systematicky (22). Pro zamýšlenou cílovou populaci jsou hodnověrnější a přijatelnější co nejlépe odborně podložená veřejně-zdravotnická „doporučení“, tj. na základě předložení odborných výkladů existujících důkazů a doporučení s výslovným odkazem na jejich výstupy, hodnoty a záměry, než tvrdá „nařízení“ autoritativního konsenzuálního charakteru (1). Finální rozhodnutí by dále mělo kromě kvalitních důkazů zohledňovat otázky etiky, práva, ekonomiky, epidemiologického, sociálního a politického kontextu a preferencí cílové skupiny (23). Chceme-li, aby byl proces tvorby doporučení a rozhodování v oblasti VZ založen na důkazech, měl by zahrnovat systematické používání datových a informačních systémů k rutinnímu vyhledávání nejlepších důkazů, uplatňování funkčních rámců pro plánování zdravotních programů, zapojení komunity a řady zúčastněných stran do hodnocení a rozhodování, provádění kvantitativního a kvalitativního hodnocení již zavedených intervencí a transparentní diseminaci poznatků. K tomu je nezbytná rychlá a bezpečná mezinárodní spolupráce, zejména formou mezinárodních sítí (23).
Znalosti epidemiologické situace v konkrétní zemi nebo oblasti a v daném časovém období, stejně jako modelování dalšího možného vývoje situace, jsou pro tvorbu relevantních doporučení zásadní. Využívána jsou zejména data získaná v rámci surveillance programů a v oblasti epidemiologie infekčních nemocí také zkušenosti z předchozích epidemií (1). K šetření epidemií lze stále častěji využít elektronické systémy sběru a vyhodnocování dat a různý software pro provádění epidemického dohledu v reálném čase. Například se jedná o SORMAS digitální infrastrukturu pro včasné řízení a kontrolní opatření k ověření případů onemocnění v rámci epidemií infekčních nemocí (24), anebo „business intelligence“ software, který by měl usnadňovat vkládání dat a umožnit jejich rychlou agregaci a analýzu (25).
Dohled nad veřejným zdravím je základním kamenem veřejně-zdravotnických oborů, přičemž daleko přesahuje oblast infekčních chorob. Každá země nebo cílová geografická oblast mají odlišné demografické i epidemiologické, environmentální, ale také ekonomické a společenské charakteristiky, a zamýšlené veřejně-zdravotnické intervence by měly být cíleny přesně, tedy až po zvážení všech relevantních okolností. V rámci přípravy DP je nutné znát a evaluovat všechny tyto okolnosti, včetně standardní metodiky sběru a hodnocení dostupných dat. V období klidné epidemiologické situace by pak měly být zaváděny a evaluovány preventivní zdravotní programy a měla by rovněž probíhat příprava na nenadálé události. Pravidelně by mělo probíhat vyhodnocení zdravotních rizik na základě všech dostupných informací, po vyhodnocení jejich pravdivosti, relevance a kvality. Správně prováděná surveillance po vyhodnocení sbíraných dat poukazuje na stávající problémy v oblasti veřejného zdraví (26) a její výsledky jsou základem pro podporu zdraví a blahobytu lidí (welfare) na populační úrovni.
Pro účelnou tvorbu a implementaci doporučených postupů ve veřejném zdravotnictví je zároveň nutné podpořit základní i kontinuální vzdělávání, udržet a budovat personální i odborné kapacity. Základním principem všech zdravotnických směrů založených na důkazech by měla být etická odborná péče o pacienta i populační skupiny.
Střet zájmů: žádný.
adresa pro korespondenci:
MUDr. Michaela Špačková, Ph.D.
Státní zdravotní ústav
Oddělení epidemiologie infekčních nemocí, CEM
Šrobárova 49/48, 100 00 Praha 10
e-mail: michaela.spackova@szu.cz
PŘÍLOHA
Návrh algoritmu pro tvorbu, adaptaci, implementaci a evaluaci na důkazech založeného doporučeného postupu (DP) ve VZ v ČR.
Proces sestává z fází: plánování, realizace, publikace, implementace, evaluace a revize DP. Za „zlatý standard“ je považován přístup GRADE, existují však i jiné možnosti.
Fáze plánování
1) Definovat požadovanou oblast zaměření DP (na základě zevrubné znalosti veřejně-zdravotnické situace vyjasnit jeho potřebnost a účel).
2) Zjistit, zda už doporučené postupy na dané téma existují: provést systematické review (SR) v hierarchii nejvýše postavených dostupných důkazů podle stávající výzkumné otázky: jako důkazy ve veřejném zdravotnictví slouží mj. výstupy systémů surveillance, odhady rizik (risk assessment), studie nákladovosti (cost-effectiveness analysis), anebo konsenzuální důkazy.
K hodnocení kvality důkazů a síly doporučení použít ideálně nástroj GRADE, nebo lze zvolit jiný (například GRADEpro, AMSTAR, NOS aj.)
3) Sestavit (multidisciplinární) panel tvůrců na základě stanovení potřebných personálních i jiných zdrojů a dovedností jednotlivců.
4) Připravit jednací řád a prohlášení po střetu zájmů všech zúčastněných.
5) Předložit uvažovanou metodu procesu konsenzu.
6) Rozhodnout autorství.
7) Představit diseminační a implementační strategii.
Všechno musí být zdokumentováno v plánu.
Fáze realizace
a) Pokud je v rámci vstupní rešerše databází SR identifikováno kvalitní a relevantní SR vzhledem k výzkumné otázce, nebo již existující relevantní DP, můžeme jej adaptovat. Adopce a adaptace již existujícího vysoce kvalitního DP založeného na GRADE metodice představuje nejjednodušší a časově nejméně náročnou metodu tvorby DP.
K usnadnění procesu adaptace je nejvhodnější použít nástroj ADAPTE.
b) Pokud neexistují kvalitní a relevantní SR, tvoříme DP de novo.
DP je zpravidla tvořen multidisciplinární skupinou odborníků (panel) s využitím GRADE metodiky.
Obvykle zahrnuje:
- formulaci jasné výzkumné otázky (panel), lze využít různé nástroje pro tvorbu (PICO, PICo, PIPOH, PICOT, PICOS aj.)
- vytvoření vyhledávací strategie (metodici, knihovník)
- určení prioritních výstupů a zhodnocení jejich kritičnosti z hlediska preferencí pacientů/ populačních skupin (panel)
- identifikaci a kritické zhodnocení relevance důkazů (ideálně ve formě SR), nebo jejich tvorbu (metodici)
- hodnocení kvality získaných vědeckých důkazů (metodici)
- formulaci na důkazech založených doporučení (panel)
- doporučení implementace DP na základě konsenzu (panel)
Finální doporučení musí být prezentováno společně se stupněm kvality vědeckých důkazů a z ní vycházející síly doporučení (GRADE) prostřednictvím „evidence to decision framework“. DP má obsahovat specifikaci perspektivy, ideálně včetně „cost benefit“ analýzy, sekci pro praxi (specifikuje, jakým způsobem bude ovlivněna současná situace), sekci pro zdravotní politiku (specifikuje, jakým způsobem je doporučeno provést změnu), sekci pro další výzkum (specifikuje stávající mezery ve znalostech nebo zavedené praxi). Nutná je transparentní dokumentace každého kroku tvorby a stanovení potřeby jeho aktualizace (intervaly a datum první revize).
Specifické pro veřejné zdravotnictví založené na důkazech je při nedostatku důkazů také stanovení doporučení na základě zásady předběžné opatrnosti podle článku 191 Smlouvy o fungování EU. Využití zásady spadá do obecného rámce analýzy rizik. Při vypuknutí nenadálých událostí s dopadem na veřejné zdraví je tedy možné DP tvořit na základě rychlého hodnocení rizik (2019):
- Fáze 0: Příprava. Výstražné a sledovací systémy fungující v období klidné epidemiologické situace, hodnocení systémů surveillance, aktualizace SR, publikace závěrečných zpráv z terénních šetření ohnisek nákaz a jejich evaluace.
- Fáze 1: Ověření incidentu. Aktivní hodnocení zachycených výstražných signálů o vypuknutí nenadálých událostí s dopadem na veřejné zdraví epidemickými zpravodajskými jednotkami.
- Fáze 2: Posouzení rizika. Vzít v úvahu ohrožení populace jako celku a rizika pro jednotlivé populační skupiny, problém komunikovat s dalšími odborníky, i mimo obor. Syntéza důkazů, dat a expertních názorů musí být provedena rychle, s minimalizací zkreslení. Je nutné dodržet reprodukovatelné, transparentní a explicitní rámce syntézy důkazů, důkazy klasifikovat a zaznamenat hodnocení jejich kvality. Přiznat mezery ve znalostech. Důkazy organizovat podle míry důležitosti pro veřejnost a tvůrce politik.
- Fáze 3: Poradenství. Důraz je kladen na otevřenost. Hodnotové úsudky musí být výslovné, s přihlédnutím k názorům veřejnosti.
Je nutné posoudit situační kontext a specifika dotčené populace a v tomto smyslu upravit rozsah uvažovaných opatření a časový rámec. Tam, kde chybí důkazy o účinnosti intervencí, zřetelně formulovat východiska, možnosti a očekávané relativní výhody. Lze použít nástroje pro hodnocení důkazů a hodnocení nejistot. Nejistoty, které mají dopad na posouzení rizik, mají být v každém kroku zohledněny a transparentně zdokumentovány.
- Fáze 4: Implementace. Pro efektivní implementaci musí být doporučení rámováno požadavky cílových skupin. Mělo by zahrnovat zvážení veřejného vnímání rizika i chápání doporučení a možnosti vhodné komunikace tak, aby veřejnost byla pokud možno s opatřením v co největším souladu a spolupracovala (lze využít metody konsenzu). Je nutné vysvětlit rychle se měnící situaci a hrozbu pro veřejné zdraví, objasnit existující důkazy a připustit nejistoty prozatímního opatření. Pro vhodnou komunikaci je vhodné mít připraven seznam klíčových bodů a tyto jasně prezentovat.
- Fáze 5: Monitorování a hodnocení. Účinnost opatření musí být systematicky evaluována, včetně posouzení stupně přijatelnosti implementace. Má být proveden rychlý audit a hodnocení pomocí zpětné vazby. Doporučení je průběžně aktualizováno v závislosti na nově nabytých poznatcích a v souvislosti se změnou situace.
Tvorba DP metodou konsenzu má splňovat následující kroky: 1) definování výzkumné otázky, výběr příslušných zdrojů dat a typu důkazů, 2) určení, které výsledky jsou rozhodující pro hodnocení důkazů a pro informování o síle doporučení, 3) převedení souhrnu vědeckých důkazů do návrhů DP, 4) revize návrhu na základě externích konzultací a 5) schválení závěrečných DP. Nejčastěji používanými metodami konsenzu jsou Delfská metoda a techniky nominální skupiny.
Tvorba DP pomocí AGREE II. V oblasti veřejného zdravotnictví byl nástroj hodnocen jako vhodný pro hodnocení i tvorbu DP, proces má však své limitace.
Pozn.: Lze využít také adolopment, který kombinuje prvky tvorby nového DP, adopci a adaptaci.
Fáze publikace
Hotový DP publikujeme. Síť EQUATOR je mezinárodní iniciativa propagující transparentní a přesné publikování zpráv původních studií, SR a DP s cílem zlepšení kvality a spolehlivosti publikovaného výzkumu. Je jediným doporučeným zdrojem, který má být používán autory a redaktory lékařských časopisů při přípravě vědecké publikace. V současné době jsou pro DP k dispozici dva nástroje pro tvorbu a kontrolu správnosti publikovaných DP: kontrolní nástroj AGREE (2016) a nástroj RIGHT (2017). Měly by sloužit jako sada pokynů pro „správné“ publikování DP. Neměří kvalitu doporučení, pouze kvalitu jejich publikování. Jsou podobné a je vhodné je doplňovat.
Další možnosti pro zlepšení kvality publikací lze použít nástroje:
- STROBE: observační studie, kohortové studie a studie případů a kontrol
- MOOSE: metaanalýzy a SR observačních studií
- STROME-ID: oblast molekulární epidemiologie infekčních nemocí
- CONSORT: pro oblast klinické medicíny
- TREND: pro nerandomizované studie
Fáze implementace
Intervence jsou typicky skupinové, populační, preventivní či organizační a jsou pro ně charakteristické zásahy do životního prostředí, sociálního prostředí, způsobu života apod. Existují různé modely a rámce pro implementaci. O doporučených intervencích nerozhodují pouze odborníci spolu s intervenovanou populací (multidisciplinární panel), ale často také vrcholní státní úředníci, politici a vláda. Lze využít metody konsenzu. Právní závaznost doporučení je dána výhradně formou, jakou je dokument vydán. Úspěšná implementace DP vyžaduje definování kritérií úspěšnosti a atributů jejich měření předem. Měření mohou být změny kvalitativní, v kontextu s cíli DP. Při zavádění nového nebo adaptovaného DP je většinou nejdříve provedeno jeho pilotní testování (tzv. formativní hodnocení).
Fáze evaluace
Výsledné hodnocení úspěšnosti implementace stanoví míru nutnosti změn a rychlosti aktualizace DP. V průběhu realizace DP probíhá hodnocení procesu a vyhodnocení změn směrem k výsledkům (hodnocení výsledků).
Pro hodnocení kvality DP je optimální nástroj AGREE II, anebo pro účely hodnocení kvality doporučených postupů v rámci prevence přenosných onemocnění jeho kratší a upravená verze GET5 (2011).
Další nástroje k vyhodnocování efektivity programů péče založených na vědeckých důkazech probíhá například pomocí stanovení:
- „disability-adjusted life years“ (DALY)
- „quality-adjusted life years“ (QALY)
- „randomised controlled trials“ (RCTs), proveditelné jen u některých intervencí
- „cost-effectiveness analysis“ s výpočtem „incremental cost-effectiveness ratio“ (ICER) nebo „incremental net benefits“ (INB)
- data z dobře fungujících surveillance systémů mohou být použita k hodnocení účinnosti preventivních programů
- výjimečně lze použít také data analyzovaná při šetření epidemií (viz hodnocení účinnosti opatření pro tlumení ohnisek norovirů v letních táborech pomocí míry snížení reprodukčního čísla, Heijne a kol.)
Fáze revize
DP mají být revidovány, vždy když dojde ke změně epidemiologické situace cílové populace, jsou objeveny nové preventivní či terapeutické možnosti, technologie, nové relevantní informace. I při nezměněné situaci musí být pravidelně (interval má být stanoven při tvorbě DP) revidovány důkazy, na nichž jsou DP postaveny. Revizi provede stanovený panel odborníků v dané problematice spolu s metodiky. Výsledky revize posoudí a schválí multidisciplinární panel.
Etické aspekty
DP mají zohledňovat doporučení v oblasti klíčových etických otázek shrnutých v „Pokynech Světové zdravotnické organizace o etických otázkách při dozoru nad veřejným zdravím“.Pokyny vymezují základní problémy, které by osoby činné v provádění dohledu (surveillance) a zavádění doporučení ve veřejném zdravotnictví (včetně úředníků ve vládních agenturách, zdravotnických pracovníků, nevládních organizací a soukromého sektoru) měly pečlivě zvážit před implementací DP či jiného veřejně-zdravotnického opatření. Země mají zajistit provádění těchto pokynů a pravidelně je sledovat.
Dalšími doporučeními Světové zdravotnické organizace k vymezení etického rámce pro kontrolu nemocí v oblasti veřejného zdravotnictví jsou „Pokyny k řešení etických problémů při propuknutí infekčních nemocí“, které se obecně vztahují na ohniska infekčních nemocí, a „Etické pokyny pro provádění strategie Konec tuberkulózy“, jež se zaměřují na nejdůležitější problémy při snižování počtu případů a úmrtí na tuberkulózu.
Sources
1. European Centre for Disease Prevention and Control. Evidence-based methodologies for public health – How to assess the best available evidence when time is limited and there is lack of sound evidence. Stockholm: ECDC 2011; Monografie.
2. Líčeník R. Klinické doporučené postupy II. 1. vydání. Olomouc. Univerzita Palackého 2013.
3. Kebza V. Psychosociální determinanty zdraví. 1. vydání. Praha: Academia 2005.
4. Telleen S, Simpson H. Identifying evidence-based resources in public health [online]. MPH Skills Building Session March 5, 2006 Association of Maternal and Child Health Programs Annual Conference. Identifying Evidence-Based Practices in Public Health.; Dostupné z: https://www.slideserve.com/poppy/ identifying-evidence-based-resources-in-public-health-powerpoint - ppt-presentation [cit. 2019-05-19].
5. Brownson RC, Gurney JG, Land GH. Evidence-based decision making in public health. J Public Health Manag Pract 1999; 5(5): 86–97.
6. Rychetnik L, Hawe P, Waters E, et al. A glossary for evidence based public health. J Epidemiol Community Health 2004; 58(7): 538–545.
7. Thomas P. Guide to Clinical Preventive Services: Report of the US Preventive Services Task Force. JAMA 1996; 276(11): 923–924.
8. Nekola M, Ochrana F, Tollarová B, Veselý A. Metodika systematického přehledu poznatků pro tvorbu a evaluaci veřejných strategií. Centrum pro sociální a ekonomické strategie. Praha: FSV UK 2017.
9. Pappaioanou M, Evans Jr C. Development of the guide to community preventive services: a US Public Health Service initiative. J Public Health Manag Pract 1998; 4(2): 48–54.
10. Suchý M, Bednařík J, Škoda O, a kol. Vývoj Národní sady klinických standardů a ukazatelů zdravotní péče a první výsledky v oboru neurologie. Cesk Slov Neurol N 2010; 73/106(5): 569–577.
11. Klugar M, Pokorná A, Klugarová J, a kol. Metodické postupy pro vytvoření a posuzování nově vytvořených KDP [online]. Verze 2.1, leden 2020. Dostupný na: https://kdp.uzis.cz/res/file/metodika/ metodicke-postupy-pro-vytvoreni-a-posuzovani-nove-vytvorenych - kdp_v2.1.pdf [cit. 2021-03-19].
12. Brownson RC, Fielding JE, Green LW. Building capacity for evidence-based public health: reconciling the pulls of practice and the push of research. Annu Rev Public Health 2018; 39 : 27–53.
13. World Health Organization. WHO guidelines on ethical issues in public health surveillance [online]. Dostupné z: https://apps. who.int/iris/bitstream/handle/10665/255721/9789241512657-e ng.pdf [cit. 2021-10-19].
14. Brownson RC, Fielding JE, Maylahn CM. Evidence-based public health: a fundamental concept for public health practice. Annual Rev Public Health 2009; 30 : 175–201.
15. Brownson R, Baker E, Leet T, Gillespie K. Evidence-based public health. New York: Oxford University Press 2003; 3–23.
16. Jacobs JA, Jones E, Gabella BA, et al. Tools for implementing an evidence-based approach in public health practice. Prev Chronic Dis 2012; 9: E116.
17. Centers for Disease Control and Prevention. Division of Nutrition, Physical Activity, and Obesity. About CHANGE [online]. Dostupné z: https://www.cdc.gov/nccdphp/dnpao/state-local - programs/change-tool/about.html [cit. 2021-10-19].
18 Rutter M. Identifying the environmental causes of disease: how should we decide what to believe and when to take action? London: Academy of Medical Sciences 2007.
19. Büthe T, Harris N. Codex alimentarius commission. In: Hale T, Held D. (eds.) The Handbook of Transnational Governance: New Institutions and Innovations. Cambridge: Polity Press 2011.
20. Food and Agriculture Organization of the United Nations. Risk communication applied to food safety: handbook [online]. Dostupné z: https://www.fao.org/3/i5863e/I5863E.pdf [cit. 2021 - 10-19].
21. de Gaudry DK, Grede N, Motschall E, Lins S. Analysis of German nutrition brochures for pregnant women with evidence-based patient information criteria. Patient Educ Couns 2015; 98(2): 207–212.
22. Gray JAM. Evidence-based healthcare and public health: how to make decisions about health services and public health. Oxford: Oxford University Press 2009.
23. Brownson CA, Allen P, Yang SC, et al. Scaling up evidence-based public health training. Prev Chronic Dis 2018; 15 : 180315.
24. Helmholtz Centre for Infection Research. SORMAS. The real - time software for outbreak and epidemic surveillance [online]. 2020. Dostupné z: https://sormas.org/ [cit. 2021-10-19].
25. Sallam RL, Tapadinhas J, Parenteau J, et al. Magic quadrant for business intelligence and analytics platforms. Gartner RAS core research notes G00173700. Stamford, CT: Gartner 2014.
26. Ministerstvo zdravotnictví České Republiky. Strategický rámec Zdraví 2030 [online]. Dostupný na: https://zdravi2030.mzcr.cz/ [cit. 2021-10-19].
Labels
General practitioner for children and adolescents General practitioner for adults
Article was published inGeneral Practitioner

2021 Issue 6-
All articles in this issue
- Specifika na důkazech založených doporučených postupů pro oblast veřejného zdravotnictví a návrh algoritmu pro jejich tvorbu a evaluaci
- EU a reakce na přeshraniční zdravotní hrozby ve světle pandemie COVID-19
- Obchod s mezenchymálními kmenovými buňkami – důležitost informovaného souhlasu
- Kvalita života pacientů po ortotopické transplantaci jater provedené pro alkoholickou cirhózu
- Mohou praktičtí lékaři usnadnit obtížnou situaci neformálních pečovatelů?
- Z medika polárním badatelem Roald Amundsen (1872–1928) před 110 lety dosáhl jako první jižního pólu
- General Practitioner
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Kvalita života pacientů po ortotopické transplantaci jater provedené pro alkoholickou cirhózu
- Mohou praktičtí lékaři usnadnit obtížnou situaci neformálních pečovatelů?
- Specifika na důkazech založených doporučených postupů pro oblast veřejného zdravotnictví a návrh algoritmu pro jejich tvorbu a evaluaci
- Obchod s mezenchymálními kmenovými buňkami – důležitost informovaného souhlasu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

