-
Medical journals
- Career
Raritní příčina biliární obstrukce – kazuistika
Authors: Chrobok I. 1; M. Loveček 2; Fritzová D. 3; M. Sedláček 4; P. Vítek 5,6
Authors‘ workplace: Interní oddělení – endoskopie, Nemocnice Havířov, p. o. 1; I. chirurgická klinika LF UP a FN Olomouc 2; Ústav klinické a molekulární patologie FN Olomouc 3; Chirurgické oddělení, Nemocnice Havířov, p. o. 4; Beskydské Gastrocentrum, Interní oddělení, Nemocnice ve Frýdku-Místku, p. o. 5; Katedra interních oborů, LF OU, Ostrava 6
Published in: Gastroent Hepatol 2022; 76(3): 223-227
Category:
doi: https://doi.org/10.48095/ccgh2022223Overview
Prezentujeme kazuistiku 47leté ženy s cholecystolitiázou, u které bylo v rámci diagnostiky obstrukčního ikteru zjištěno solidně-cystické subhepatální ložisko s útlakem žlučových cest. Po doplnění zobrazovacích metod (UZ, CT, MR) a endoskopické retrográdní cholangiopankreatikografii (ERCP) s drenáží žlučových cest duodenobiliárním stentem byla pacientka přímo indikována k resekčnímu výkonu, předoperačně byla zvažována především mucinózní neoplazie žlučových cest či jejich cystická anomálie. Při operaci byla provedena resekce ložiska společně s přilehlým žlučníkem a žlučovými cestami. Histologie z resekátu překvapivě prokázala nenádorovou afekci – adenomyomatózu extrahepatálních žlučových cest.
Klíčová slova:
benigní biliární obstrukce – adenomyomatóza žlučníku a žlučových cest
Úvod
Bolestivý ikterus je stavem vyžadujícím z medicínského hlediska vždy brzkou diagnostiku a pokud možno i včasný terapeutický zásah. Ve většině případů, po zhodnocení klinických symptomů pacienta a doplnění laboratorních vyšetření, následuje transabdominální sonografické vyšetření. Při nejasnostech (i za účelem upřesnění nálezu) je v dalším sledu často pokračováno břišním CT. Nález dilatace extrahepatálních, popř. také intrahepatálních žlučových cest, často s ne vždy jasně viditelnou obstrukcí, bývá indikací k provedení ERCP vyšetření, nezřídka v terénu léčené koincidující cholangitidy. Následné zajištění duodenobiliární transpapilární drenáže nám poskytne buď samotné terapeutické řešení, nebo alespoň potřebný čas k naplánování dalšího postupu v závislosti na zjištěné příčině. Zdaleka ne vždy je však zjevná příčina biliární obstrukce spolehlivě identifikována a je nutno další došetření. Formou této kazuistiky prezentujeme jeden z raritnějších případů této oblasti, který nakonec dospěl k operačnímu řešení s následným neobvyklým histologickým závěrem.
Popis případu
Pacientka (47 let), dosud bez vážnějších interních komorbidit, byla přijata v průběhu října 2021 na chirurgické oddělení s bolestmi v pravém hypochondriu a známkami obstrukčního ikteru. Potíže nabývaly na intenzitě celkem asi 9 dní před přijetím do nemocnice, byl i pruritus, teploty se neobjevily. Anamnesticky pacientka přiznávala již dříve možné proběhlé epizody biliárních kolik. V minulosti byla operována pro appendicitidu a absolvovala 1x císařský řez. Ve vstupním laboratorním vyšetření dominovaly známky progredující ikterické cholestázy (bilirubin 130–199 μmol/ l, GMT 6,53 μkat/ l, ALP 5,03 μkat/ l, rovněž lehká elevace aminotransferáz), nebyly zvýšeny zánětlivé parametry ani hodnoty pankreatických enzymů, hodnoty Ca 19-9 byly mírně zvýšené (93 U/ ml). Antibiotická (ATB) léčba nebyla indikována. Transabdominální sonografie (obr. 1) a CT břicha (obr. 2) prokázaly elongovaný žlučník s duplexní cholecystolitiázou bez rozšíření stěny a dále ohraničené okrouhlé solidně-cystické ložisko velikosti 65 x 55 x 55 mm, lokalizované subhepatálně do oblasti jaterního hilu a odtlačující žlučník, distální žlučovod, hlavu slinivky a duodenum. Intrahepatální žlučovody a proximální choledochus byly výrazně dilatované. Na základě uvedených vyšetření bylo indikováno ERCP (obr. 3) vyšetření, které ukázalo masivní, místy až cystickou dilataci intrahepatálních žlučových cest se zevním útlakem terminálního choledochu. Nález byl řešen provedením endoskopické papilosfinkterotomie s následným zajištěním drenáže plastovým duodenobiliárním stentem do povodí pravého ductus hepaticus. Choledocholitiáza zjištěna nebyla. V rámci diferenciální diagnostiky byly zvažovány především nález mucinózní neoplazie žlučových cest či hlavy pankreatu, cysty choledochu, eventuálně rovněž Caroliho nemoc. Klinický stav pacientky se po výkonu postupně zlepšil s poklesem bilirubinu a jaterních obstrukčních enzymů, ikterus odezněl. K upřesnění dosud nejasného subhepatálního nálezu bylo rozhodnuto o doplnění magnetické rezonanční cholangiopankreatikografie (MRCP) (obr. 4), která ukázala objemné ložisko výše uvedené lokality velikosti 7 x 5 x 6 cm s vícečetnými cystickými v T2W výrazně hypersignálními porcemi, odtlačující distální choledochus, pankreas a duodenum a velmi pravděpodobně také dilatovaný ductus cysticus (šíře 7 mm), směřující k ložisku, ale bez viditelného ústí do choledochu. Nález na intrahepatálních žlučových cestách byl již bez dilatace při zavedeném stentu, ductus Wirsungi rovněž nebyl rozšířen. Případ byl průběžně konzultován pankreatobiliárním chirurgem a vzhledem k jasné indikaci k resekčnímu výkonu bylo upuštěno od provedení EUS-FNAB (endoskopická ultrasonografie – aspirační biopsie tenkou jehlou) k histologické verifikaci onemocnění a pacientka byla směřována k brzkému elektivnímu operačnímu řešení (naplánováno na leden 2022). V mezidobí, s odstupem měsíce od první hospitalizace, proběhlo kontrolní sonografické vyšetření, které neprokázalo progresi velikosti subhepatálního ložiska, což bylo v souladu s předpokládanou benigní etiologií. Během operace byla provedena exstirpace výše uvedeného cystického ložiska spolu s přilehlým žlučníkem a žlučovými cestami (obr. 5), zavedena dočasná zevní biliární drenáž. Makroskopicky byl v resekátu po prokrájení identifikován tumorózní útvar velikosti 12 x 6 x 3 mm, prominující a vyplňující lumen proximálního choledochu a zároveň komunikující s opouzdřenou multilokulární cys tickou dutinou o velikosti 45 x 50 x 45 mm (obr. 6). Obsah cysty byl smíšeného serózně-mucinózně-želatinózního charakteru. Její pouzdro vzhledově odpovídalo stěně choledochu, byla zvažována možnost cysticky změněného ductus cysticus (komunikace i se žlučníkem). Z histologického hlediska resekát obsahoval ztluštělou stěnu žlučovodu s cysticky dilatovanými žlázkami biliárního původu bez dysplazie a dále hojné fibrózní stroma s disperzně smíšeným zánětlivým infiltrátem a hypertrofickou hladkou svalovinou (SMA+ a caldesmon+). Histopatologicky byl nález hodnocen jako adenomyomatóza extrahepatálních žlučových cest bez nálezu struktur maligního nádoru (obr. 7).
Image 1. Transabdominální sonografie: vícečetná cholecystolitiáza v krčku a nasedající solidně-cystické ložisko.
Fig. 1. Transabdominal sonography: multiple cholecystolithiasis in the neck and an onset solid-cystic lesion.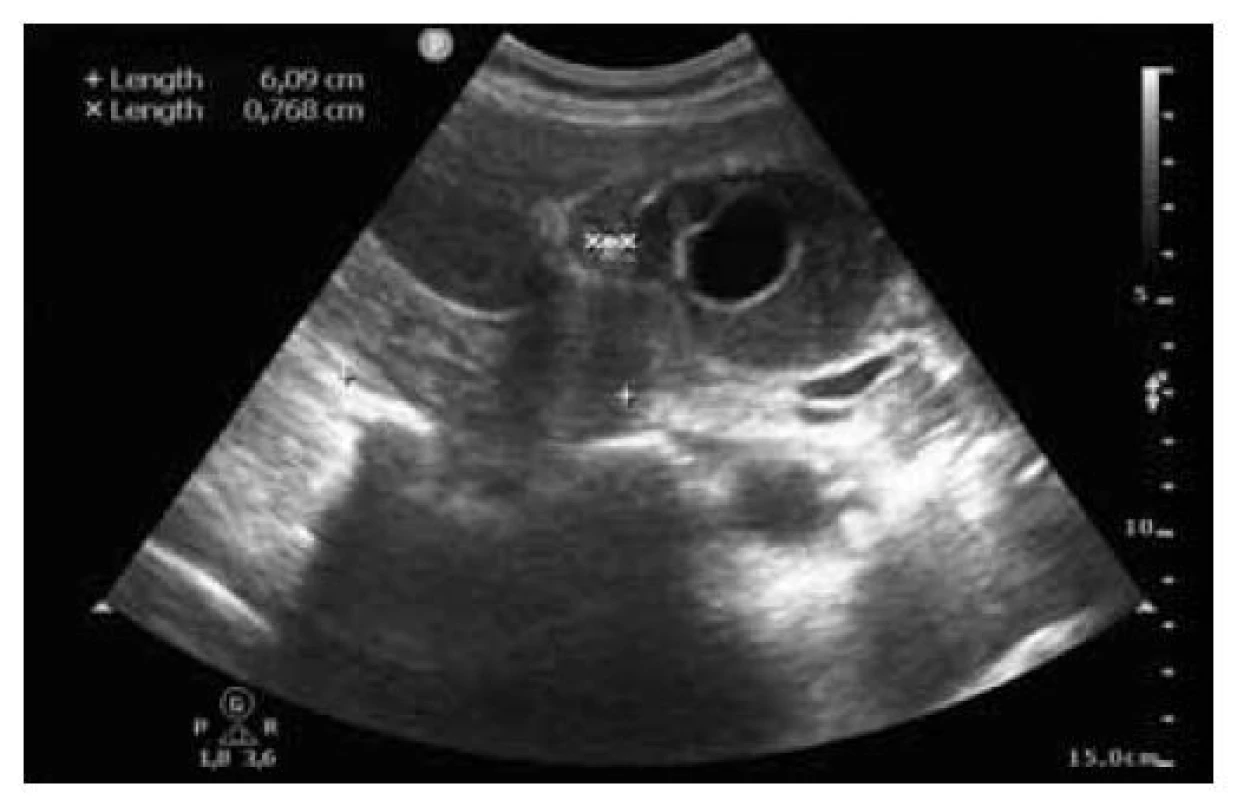
Image 2. CT břicha: solidně-cystické ložisko subhepatálně s útlakem žlučovodu.
Fig. 2. CT of the abdomen: solid-cystic lesion subhepatic with bile duct oppression.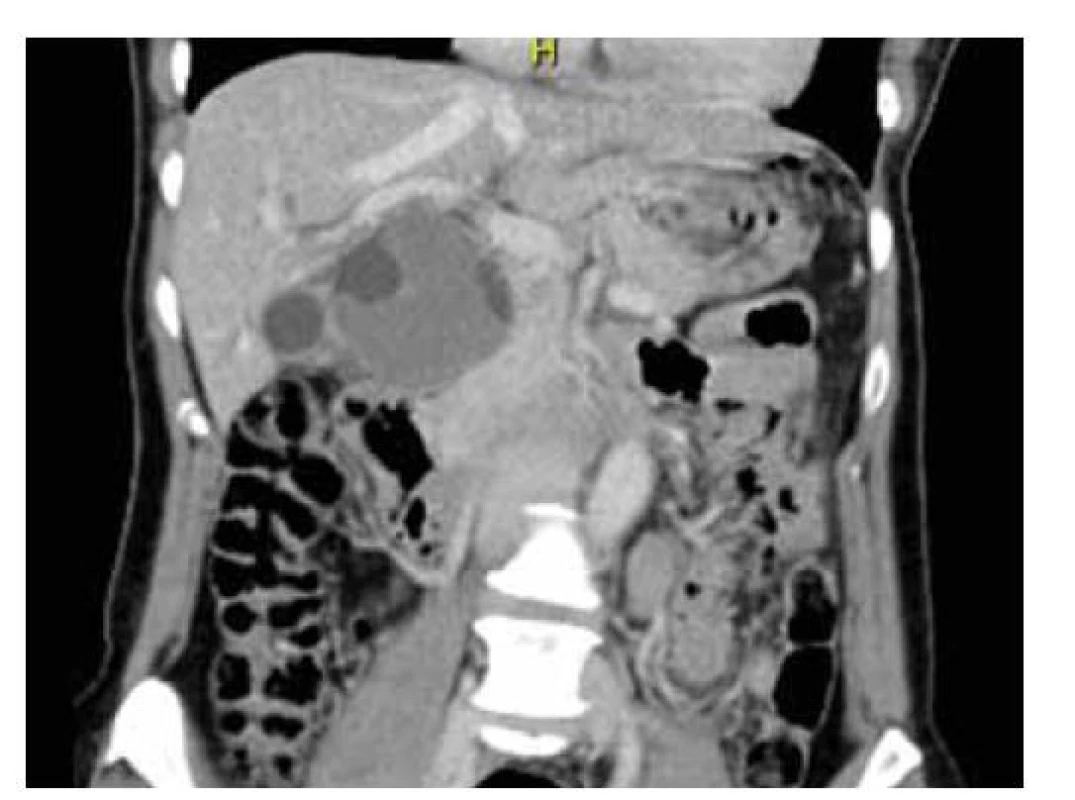
Image 3. ERCP: masivní dilatace intrahepatálních žlučových cest se zevním útlakem terminálního choledochu.
Fig. 3. ERCP: massive dilatation of intrahepatic bile ducts with external oppression of the terminal choledochus.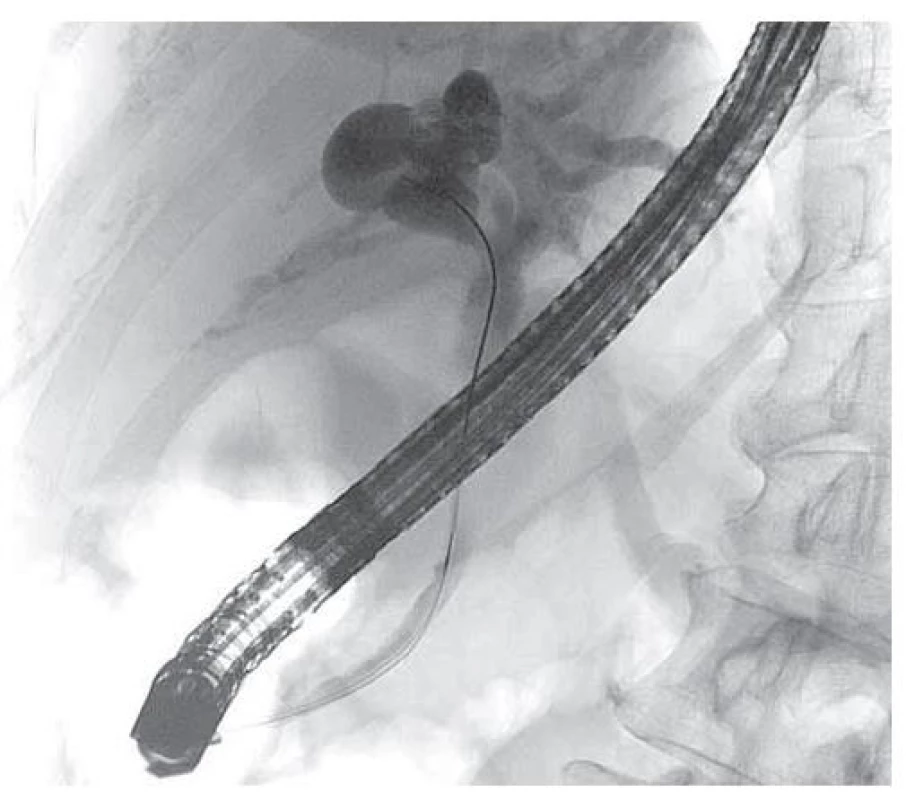
Image 4. MR: cystické ložisko utlačující d. choledochus s vícečetnými T2W hypersignálními porcemi.
Fig. 4. MRI: cystic lesion oppressing the d. choledochus with multiple T2W hypersignal portions.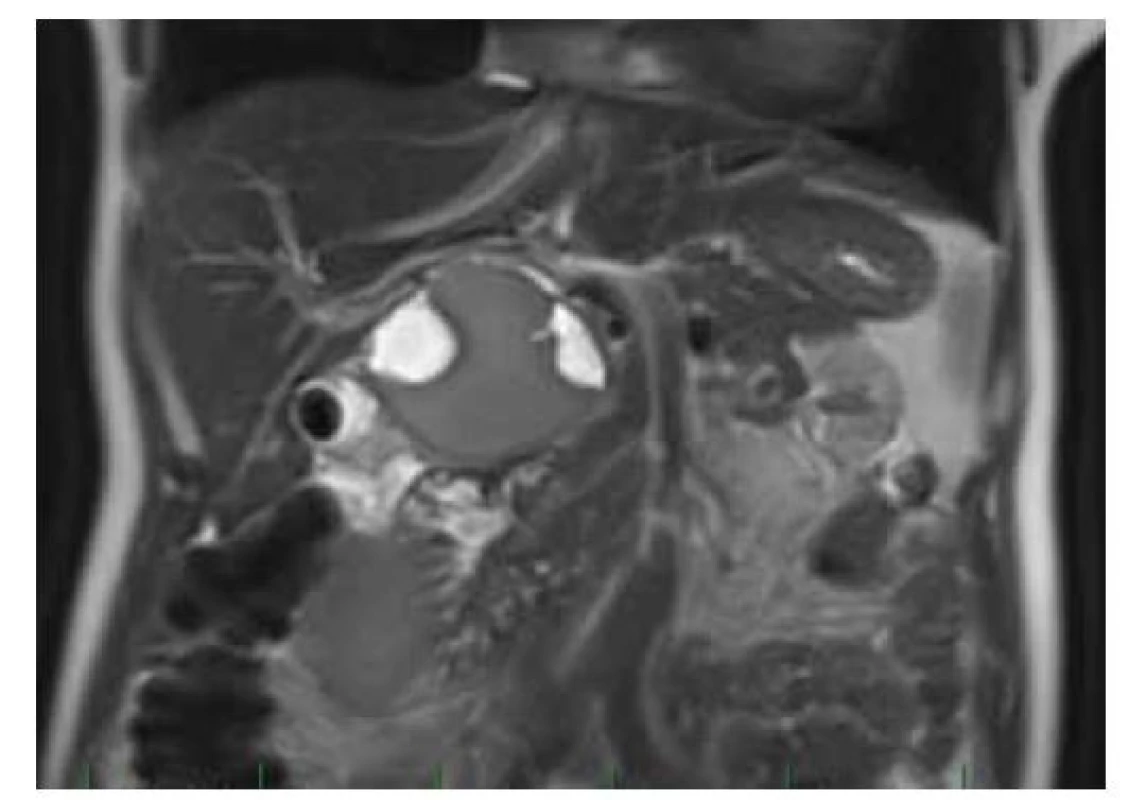
Image 5. Operace: exstirpace ložiska s přilehlým žlučníkem a žlučovými cestami.
Fig. 5. Surgery: extirpation of the lesion with the adjacent gallbladder and bile ducts.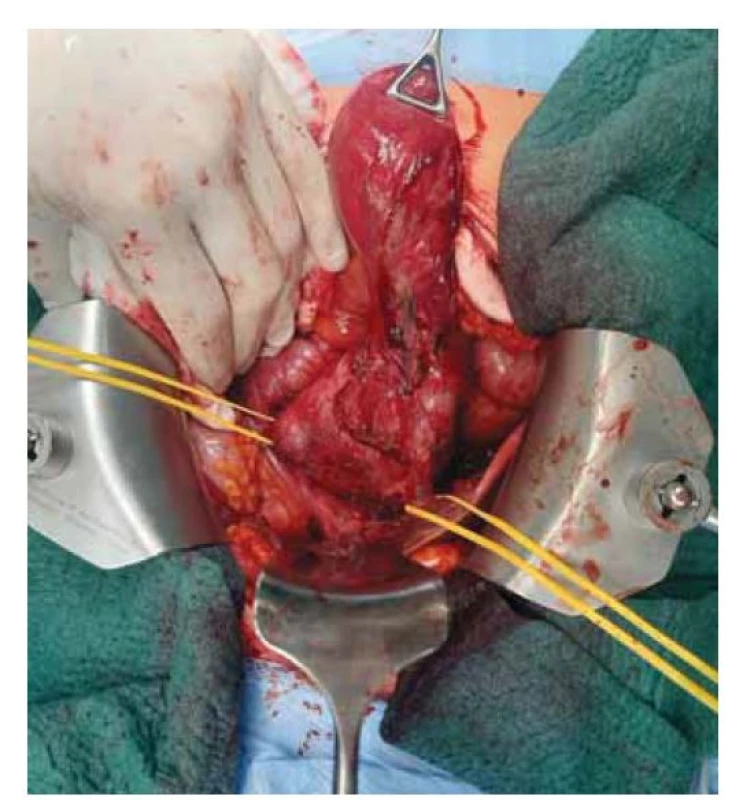
Image 6. Resekát s viditelným plastovým stentem.
Fig. 6. Resection with visible plastic stent.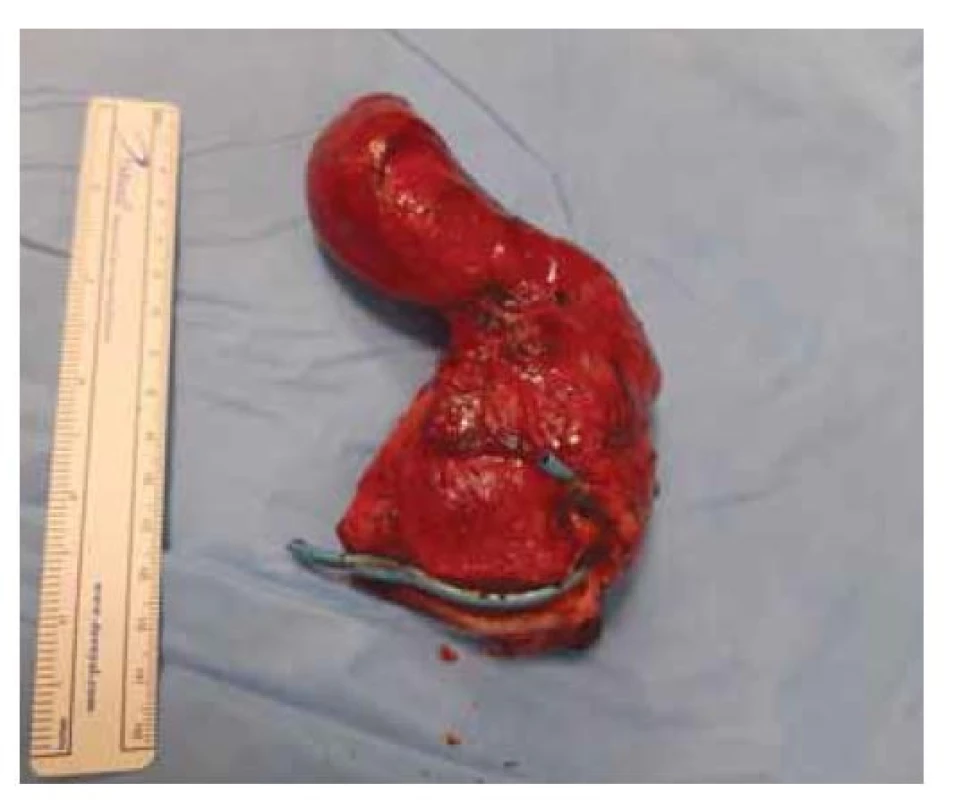
Image 7. Hypertrofická hladká svalovina adenomyomatózy (SMA+).
Fig. 7. Hypertrophic smooth muscle adenomyomatosis (SMA+).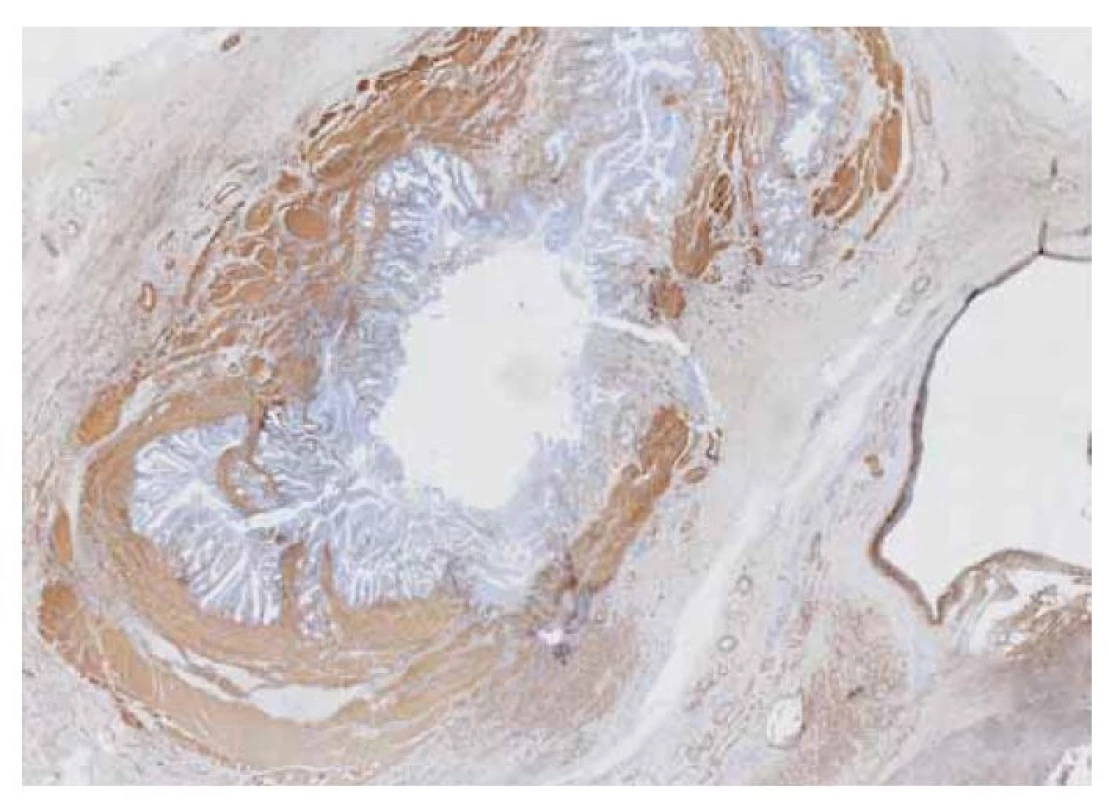
Pooperační průběh byl bez komplikací, pacientka je nyní sledována v gastroenterologické ambulanci.
Diskuze
Adenomyomatóza (ADM) biliární lokality je z histopatologického hlediska méně frekventní nález, nicméně v běžné klinické praxi o to víc raritní. Jde o benigní získané onemocnění, výrazně častěji postihující žlučník než extrahepatální žlučové cesty. Dle ně kte rých studií je však její výskyt teoreticky možný kdekoli ve žlučovém stromu (dokonce včetně Vaterské papily) [1,2]. Terminologie této diagnostické jednotky měla určitý historický vývoj. Před rokem 1960 se onemocnění objevovalo pod názvy jako hyperplastická adenomyóza, adenomyom, adenofibromyom, cystická cholecystitida, proliferativní glandulární cholecystitida či intramurální divertikulóza. Tuto nejednotnost se pokusil (alespoň v případě žlučníku) zjednodušit Jutras [3], jenž definoval ADM souhrnně jako degenerativně proliferativní onemocnění žlučníku. V současné době se v anglosaské (a také asijské) literatuře ponejvíc užívá termínu adenomyomatóza či jeho synonyma adenomyóza. Incidence popisovaných benigních tumorózních lézí žlučníku a extrahepatálních žlučových cest je obecně nízká. Jedním z důvodů je jistě fakt, že navzdory často podobnému histologickému obrazu, jenž je většinou kombinovaný a poměrně složitý, jej mohou různí patologové popsat odlišně. Tedy například jako papilomatózní nebo polypoidní adenom, adenomyom, méně často nálezy mezenchymálního původu jako fibrom, leiomyom, neurom, karcinoid či lipom [2]. Je tudíž obtížné zjistit skutečnou frekvenci jednotlivých typů. A právě adenomyomy žlučového stromu patří mezi vzácnější léze. Bývají složené z lalůčků obsahujících kromě ductů lemovaných epitelem také hojnou příměs prokládaných snopců hladké svaloviny. Na patologickém řezu (především, avšak nejen u žlučníku) bývá dominantní zejména celkově rozšířená stěna s hypertrofií epitelu, sliznice a hladké svaloviny. Častým nálezem jsou také divertikly nebo Rokitansky-Aschoffovy sinusy (RAS) ve stěně [4]. Ty byly poprvé popsány v letech 1842 a 1905 a jedná se o invaginace sliznice do svaloviny. Pro tuto diagnózu nejsou zcela patognomonické, neboť mohou být popsány také u xantogranulomatózní cholecystitidy, nicméně u ADM bývají hlubší a jsou asociovány s celkovým rozšířením stěny. Mohou rovněž pokračovat hlouběji skrz svalovinu. Histologická diagnostika, a tedy určení terapie musí být v případě ADM vždy potvrzována opatrně. Zejména s ohledem na vyloučení malignity, jež může často koexistovat (zejména v případě žlučníkové lokalizace). Z epidemiologického hlediska toto onemocnění postihuje obě pohlaví přibližně stejně s mediánem věku 50–60 let v době diagnózy.
Biliární ADM jako taková bývá v naprosté většině případů asymptomatická nebo oligosymptomatická. Velmi vzácně se může projevit biliární kolikou s bolestmi v pravém hypochondriu a určitým stupněm cholestázy. Jindy zase mohou dominovat spíše nespecifické GIT symptomy, jako jsou nauzea, vomitus, flatulence nebo intolerance tučných jídel. Diagnóza ADM může být rovněž objevena jakožto první ataka akalkulózní cholecystitidy. Situaci mimo jiné komplikuje fakt, že odhadem až 50 % pacientů s odhalenou ADM mívá současně objevenou cholecystolitiázu [5]. Nicméně nejčastěji, vzhledem k výrazně frekventnějšímu postižení žlučníku oproti žlučovým cestám, bývá toto onemocnění zjištěno zcela náhodně ať už při zobrazovacích vyšetřeních, nebo v sekčních řezech po cholecystektomii z jiné indikace (cholecystolitiáza, cholecystitida, polyp). Literatura uvádí tento trend většinou v 1–9 % resekátů, což ostatně koreluje s dřívější prací Brickera a Halperta z roku 1963 [6], jež referovali prevalenci 7 %. Patogeneticky není vznik ADM dosud zcela spolehlivě objasněn. Dlouhodobě se spekuluje, že hlavní roli mohou hrát poruchy motility žlučového stromu (neuromuskulární hyperaktivita), popř. spazmus sfinkteru ductus cysticus se sekundárně zvýšeným intraluminálním tlakem a protruzí epitelu sliznice do svaloviny stěny. Několik prací [7,8], poukazovalo také na možnou souvislost anomálie biliopankreatického spojení se sekundární chronickou expozicí žlučového epitelu pankreatickým sekretům, a tím existencí chronické cholestázy s následným rozvojem chronické cholecystitidy. Ta je tedy (přinejmenším v této nejčastější lokalizaci) pravděpodobně rizikovým faktorem jak pro vznik ADM, tak např. karcinomu žlučníku [9]. Data se týkají především dospělé populace.
Většina prací popisuje diagnostiku ADM při zobrazovacích vyšetřeních hlavně s ohledem na žlučníkovou lokalizaci. V minulosti se užívala především orální cholecystografie s typickým obrazem „perlového náhrdelníku“ nebo „přesýpacích hodin“. V dnešní době se používá v první řadě transabdominální sonografie (akustické stíny obrazu „comet tail“, popřípadě s pseudocystami intramurálně a ztluštělou stěnou) [10]. Dle ně kte rých studií může být ADM dokonce příčinou více než 25% ztluštění stěn žlučníku při klasické sonografii (šíře > 3 mm). Po USG většinou následuje CT vyšetření, jeho scany nicméně i přes podrobnější zobrazení nejsou k spolehlivému odlišení od malignity žlučníku natolik specifické a i senzitivita není v případě tohoto onemocnění nejvyšší. Vyšší senzitivitu v tomto ohledu dle většiny prací přece jen prokázala sonografie s vysokým rozlišením (sonda 2,5–7 MHz) [11,12], kontrastní USG [13] nebo EUS, které však není vhodné jako vyšetření první volby pro svou invazivitu. Ani tato vyšetření však často diagnózu spolehlivě nestanoví. Za „zlatý standard“ k diagnóze ADM a jeho odlišení od malignity s nejvyšší senzitivitou i specificitou se považuje cholangio-MR, případně MRCP (zejména jeho T2W sekvence) s obrazem hypersignálu opět vzhledu „pearl necklasse“ ve stěně žlučníku, což je považováno za patognomonické spolu s dalšími chybějícími znaky typickými pro případnou malignitu, jako je např. chybění arteriálního sycení, pericholecystický infiltrát nebo invaze do okolí.
Pokud je, v rámci výše uvedeného diagnostického algoritmu, suspekce na ADM žlučníku, většinou se k cholecystektomii přistupuje především u symptomatických pacientů. Rovněž často u segmentární či difuzní formy adenomyomatózy s ohledem na obtížnější odlišení od malignity. Při diagnostických pochybách navzdory MR vyšetření se rovněž často přistupuje k operativnímu řešení s peroperačním histologickým zhodnocením. U náhodně zjištěných pooperačních ADM většinou není nutné další sledování nebo léčba pacienta. V případě vzácnější lokalizace uvnitř extrahepatálního žlučového stromu se další postup řídí zejména vztahem léze k okolí a symptomatikou pacienta, nicméně spolehlivou diagnostiku ADM zcela nelze odlišit od jiných potenciálně maligních lézí této lokality jinak než operativně.
Závěr
Touto kazuistikou jsme chtěli poukázat na velmi neobvyklou příčinu zjištěné obstrukce extrahepatálních žlučových cest. Výskyt adenomyomatózy v této lokalitě, jenž by vedl k manifestní symptomatice, je v klinické praxi vzácný, a to nejen v našich krajích, to však zcela nelze prohlásit o nálezech ADM ve žlučníku. V těchto případech se však jedná většinou o náhodné pooperační nálezy, bez nutnosti dalšího sledování nebo léčby. Nicméně je nutno na tuto diagnostickou jednotku pomýšlet a v rámci diferenciální diagnostiky se ji snažit odlišit především od možné malignity této oblasti.
ORCID autorů
M. Loveček ORCID 0000-0001-9775-9643,
M. Sedláček ORCID 0000-0002-0193-3772,
P. Vítek ORCID 0000-0001-6387-0378.
Doručeno/ Submitted: 7. 4. 2022
Přijato/ Accepted: 28. 4. 2022
MUDr. Ivo Chrobok
Interní oddělení – endoskopie Nemocnice Havířov, p. o.
Dělnická 1132/ 24
736 01 Havířov
Sources
- Čolovic R, Micev M, Markovic J et al. Adenomyoma of the common hepatic duct: case report. HPB (Oxford) 2002; 4(4): 187–190. doi: 10.1080/ 13651820260503864.
- Ishida Y, Okabe Y, Hisaka T et al. Mass-forming adenomyomatosis in extrahepatic bile duct. Gastrointest Endosc 2021; 93(2): 522–524. doi: 10.1016/ j.gie.2020.09.001.
- Jutras JA. Hyperplastic cholecystoses; Hickey lecture, 1960. Am J Roentgenol Radium Ther Nucl Med 1960; 83 : 795–827.
- Golsea N, Lewin M, Rodec A et al. Gallbladder adenomyomatosis: diagnosis and management: mini review. J Visc Surg 2017; 154(5): 345–353. doi: 10.1016/ j.jviscsurg.2017.06.004.
- Nishimura A, Shirai Y, Hatakeyama K. Segmental adenomyomatosis of the gallbladder predisposes to cholecystolithiasis. J Hepatobiliary Pancreat Surg 2004; 11(5): 342–347. doi: 10.1007/ s00534-004-0911-x.
- Bricker DL, Halpert B. Adenomyoma of the gallbladder. Surgery 1963; 53 : 615–620.
- Tanno S, Obara T, Maguchi H et al. Association between anoma-lous pancreaticobiliary ductal union and adenomyomatosis ofthe gall - -bladder. J Gastroenterol Hepatol 1998; 13(2): 175–180. doi: 10.1111/ j.1440-1746.1998.tb00 634.x.
- Chang LY, Wang HP, Wu MS et al. Anomalous pancre-aticobiliary ductal union – an etiologic association of gallbladder cancer and adenomyomatosis. Hepatogastroenterology 1998; 45(24): 2016–2019.
- Ootani T, Shirai Y, Tsukada K et al. Relationship between gallbladder carcinoma and the segmental type of adenomyomatosis of the gallbladder. Cancer 1992; 69(11): 2647–2652. doi: 10.1002/ 1097-0142(19920601)69 : 11<2647::aid-cncr2820691105>3.0.co;2-0.
- Lafortune M, Gariépy G, Dumont A et al. The V-shaped artifact of the gallbladder wall. AJR Am J Roentgenol 1986; 147(3): 505–508. doi: 10.2214/ ajr.147.3.505.
- Bang SH, Lee JY, Woo H et al. Diff erentiating between adeno-myomatosis and gallbladder cancer: revisiting a comparative study of high-resolution ultrasound, multidetector CT, and MR imaging. Korean J Radiol 2014; 15(2): 226–234. doi: 10.3348/ kjr.2014.15.2.226.
- Joo I, Lee JY, Kim JH et al. Diff erentiation of adenomyomatosis of the gallbladder from early-stage, wall-thickening-type gallbladder cancer using high-resolution ultrasound. Eur Radiol 2013; 23(3): 730–738. doi: 10.1007/ s00 330-012-2641-9.
- Gerstenmaier JF, Hoang KN, Gibson RN. Contrast-enhanced ultrasound in gallbladder disease: a pictorial review. Abdom Radiol (NY) 2016; 41(8): 1640–1652. doi: 10.1007/ s00261-016-0729-4.
Labels
Paediatric gastroenterology Gastroenterology and hepatology Surgery
Article was published inGastroenterology and Hepatology

2022 Issue 3-
All articles in this issue
- Editorial
- Gastroscopy – quality standards of the Czech Society of Gastroenterology
- Prevention of pancreatic fistula in laparoscopic left-sided pancreatectomies
- Sub-squamous neoplasia after radiofrequency ablation of Barrett’s oesophagus
- A rare cause of biliary obstruction – a case study
- Endoscopic therapy of gastroesophageal reflux disease using radiofrequency energy (Stretta procedure) – treatment of the first patients in the Czech Republic
- Short-term and long-term results of pneumatic dilation in the treatment of patients with esophageal achalasia: 16 years of experience
- 42nd Czech and Slovak Endoscopic Days and ESGE Days 2022
- Report on the holding of the international gastroenterology congress in full-time form during the pandemic period
- Some notes on mesalazine treatment in patients with ulcerative colitis and Crohn‘s disease
- The selection from international journals
- Prof. Julius Špičák, MD, PhD, jubilant
- Can IBD be predicted and possibly prevented?
- Subcutaneous Infliximab – the beginning of the era of biobetters in the treatment of immune-mediated inflammatory diseases
- Kreditovaný autodidaktický test: digestivní endoskopie
- 11th Symposium of portal hypertension 17.–18. June 2022 Banská Štiavnica
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Endoscopic therapy of gastroesophageal reflux disease using radiofrequency energy (Stretta procedure) – treatment of the first patients in the Czech Republic
- Gastroscopy – quality standards of the Czech Society of Gastroenterology
- A rare cause of biliary obstruction – a case study
- Prof. Julius Špičák, MD, PhD, jubilant
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

