-
Medical journals
- Career
Výskyt diabetickej nefropatie v populácii pacientov s diabetes mellitus na Slovensku: výsledky prieskumu NEFRITI
: Emil Martinka 1; Peter Ponťuch 2; Michaela Mišaníková 1; Jozef Lacka 3; Barbara Martinková 1; Anna Kováčová 1; Silvia Dókušová 1; Adrián Okša 4
: Národný endokrinologický a diabetologický ústav, Ľubochňa, primár doc. MUDr. Emil Martinka, PhD. 1; IV. interná klinika LFUK a UN Bratislava, Nemocnica sv. Cyrila a Metoda, Bratislava, prednosta prof. MUDr. Peter Ponťuch, CSc. 2; Diabetologická ambulancia, Trnava 3; Nefrologická ambulancia, Poliklinika Slovenskej zdravotníckej univerzity, Bratislava 4
: Forum Diab 2015; 4(3): 198-207
: Main Theme: Review
Cieľ práce:
Posúdiť: a) výskyt diabetickej nefropatie (DNeF) v populácii pacientov s DM na Slovensku, b) vyšetrovanosť funkčných parametrov obličiek (GFR, albuminúria) využívaných pre hodnotenie renálnych funkcií a prítomnosti DNeF, c) podiel pacientov podľa jednotlivých štádií chronického renálneho ochorenia obličiek (CKD) a albuminúrie, d) výskyt mikrovaskulárnych, makrovaskulárnych/kardiovaskulárnych a nádorových ochorení v závislosti od štádia CKD a intenzity albuminúrie, e) podiel pacientov s glomerulárnou filtráciou (GFR) < 60 ml/min/1,73 m2 pri normálnych hodnotách kreatinínu v sére a f) porovnať výskyt DNeF uvádzanej v dokumentácii pacientov a DNeF zistenou na základe klinických a laboratórnych údajov (UACR, GF, retinopatia, trvanie DM).Materiál and metódy:
Randomizovaný multicentrický epidemiologický prieskum na vzorke 1 948 pacientov s diabetes mellitus (117 pacientov s diabetes mellitus 1. typu – DM1T a 1 831 pacientov s diabetes mellitus 2. typu – DM2T. Výber centier bol uskutočnený spôsobom, aby sa dosiahlo primerane rovnomerné geografické rozvrstvenie pacientov na území Slovenska. Albuminúria bola stanovaná turbidimetricky, odhad glomerulárnej filtrácie GFR (eGFR) pomocou vzorca CKD-EPI.Výsledky:
(DM1T vs DM2T): muži 51,6 % vs 46,5 %, vek 44,27 vs 63,85 ± 9,48 rokov, trvanie diabetu 17,57 vs 9,28 ± 7,21 rokov, HbA1c 8,5 ± 1,7 vs 7,5 ± 1,6 medián 7,2 % (DCCT), BMI 26,2 ± 7,3 vs 31,5 kg/m2, artériová hypertenzia 41,8 vs 82,1 %, dyslipidémia 43,7 vs 76,8 % kreatinín v sére 81,8 ± 77,9 vs 80,3 ± 44,0 µmol/l, GFR (MDRD-4) 96,6 ± 25,7 vs 87,2 ± 27,7 ml/min/1,73 m2, UACR 7,1 ± 47,9 vs 8,1 ± 36,0 medián 1,14 mg/mmol. Podiel pacientov s normálnou albuminúriou (nA), resp. mikroalbuminúriou (miA), resp. makroalbuminúriou (maA) bol 78,8 %, resp. 18,8 %, resp. 2,4 % u pacientov s DM1T a 69,1 %, resp. 25,7 %, resp. 5,2 % u pacientov s DM2T. Podiel pacientov podľa štádia CKD bol nasledovný (DM1T vs DM2T): CKD1 60 % vs 42,9 %, CKD2 34,5 % vs 42,8 %. CKD3a 2,61 % vs 9,4 %, CKD3b 1,78 % vs 3,3 %, CKD40 % vs 1,2 % aCKD50,9 % vs 0,39 %. Výskyt DNeF (DM1T vs DM2T) podľa záznamov v dokumentácii predstavoval 25,6 % vs 23 %, Výskyt DNeF s makroalbuminuriou predstavoval 2,4 % vs 5,1 %, výskyt DNeFa možnej DNeF stanovený na základe prítomnosti MaA alebo miA, GFR > 30 ml/min/1,73 m2 bez ohľadu na prítomnosť retinopatie a trvanie DM1T predstavoval 21,2 % vs 32 % a výskyt DNeF stanovený na základe prítomnosti MaA alebo miA, GFR >30ml/min/1,73 m2, diabetickej retinopatie a trvania DM1T > 10 rokov predstavoval 14,1 % vs 12,3 %. Výskyt DNeF vo všetkých prípadoch narastal s trvaním diabetu. Výskyt komplikácií diabetu a nádorových ochorení progresívne narastal so štádiom CKD a intenzitou albuminúrie.Súhrn:
Vyšetrovanosť albuminúrie, resp. GF na Slovensku predstavuje 90,6 % (71,8 % formou UACR), resp. 94 % u pacientov s DM1T a 92,9 (76,6 % formou UACR), resp. 97 % u pacientov s DM2T. Výskyt DNeF stanovený na základe prítomnosti MaA alebo miA, GFR > 30 ml/min/1,73 m2, diabetickej retinopatie a trvania DM1T > 10 rokov predstavoval 14,1 % vs 12,3 %. Progresia štádia CKD ako aj albuminúrie sa združovali s progresívnym nárastom výskytu komplikácií diabetu a nádorových ochorení. Normálne hodnoty kreatinínu v sére boli zistené u 35,4 % of pacientov s GFR < 60 ml/min/1,73 m2. Obzvlášť u starších žien.Kľúčové slová:
diabetická nefropatia – glomerulárna filtrácia – UACR – výskytÚvod
Diabetes mellitus (DM) sa v Európe a USA stal najčastejšou príčinou chronického zlyhania obličiek (end-stage renal disease – ESRD), a to najmä z dôvodu narastajúcej prevalencie DM, kumulácie pacientov s dlhším trvaním ochorenia pri predlžujúcom sa veku dožitia a akceptáciou týchto pacientov pre liečbu dialýzou a transplantáciou v porovnaní s minulosťou, keď takýto spôsob liečby sa u pacientov s ochorením diabetes mellitus nepovažoval za indikovaný [1,2]. Diabetická nefropatia (DNeF) sa podľa literárnych údajov rozvinie u 20–40 % pacientov s DM a podieľa sa na asi 40 % nových príčin renálneho zlyhania, pričom progresia do renálneho zlyhania je vyššia u pacientov s diabetes mellitus 1. typu (DM1T) v porovnaní s pacientmi s diabetes mellitus 2. typu (DM2T) [10,15,25,36].
DNeF je častá a závažná komplikácia DM. Okrem hlavnej príčiny renálneho zlyhania významne zvyšuje aj celkovú morbiditu a mortalitu pacientov s DM [7,8,11]. Prítomnosť, progresia a trvanie DNeF urýchľuje rozvoj aj iných komplikácií DM, obzvlášť riziko kardiovaskulárnej morbidity a mortality [32], ktoré sa signifikantne zvyšujú tak s progresiou poklesu glomerulárnej filtrácie (GFR) ako aj stúpajúcou albuminúriou [5]. Znalosť renálnych funkcií (vyšetrenie mikroalbuminurie a výpočet GFR) u pacientov s DM a ich pravidelné vyšetrovanie (skríning aspoň raz ročne) sú preto dôležité nielen z hľadiska včasnej diagnózy a manažmentu samotnej DNeF [20,21,27,33], ale aj z hľadiska celkovej prognózy pacienta, vplyvu na metabolickú kontrolu ako aj limitáciu podávania viacerých farmák s renálnym metabolizmom. DNeF sťažuje interpretáciu glykemickej kontroly, zvyšuje riziko hypoglykémie, limituje možnosti glykemickej kontroly, a obrátene, zlá glykemická kontrola diabetu zhoršuje morbiditno mortalitnú prognózu pacientov s chronickou obličkovou chorobou (CKD) [7,9,16,22,24,30]. Na druhej strane, je všeobecne známe a akceptované, že včasná diagnóza a adekvátna liečba spomaľuje rozvoj a progresiu nefropatie [2].
Podľa údajov Národného centra zdravotníckych informácií (NCZI) za rok 2013 [23] je prevalencia DNeF u pacientov s DM na Slovensku 12,9 % (výkaz činnosti diabetologických ambulancií 2013), resp. 9,14 % pacientov s DM bolo paralelne sledovaných na nefrologických ambulanciách s 32,6% podielom na liečbe dialýzou (výkaz činnosti nefrologických ambulancií 2013). Nie je však celkom jasné, ako je táto komplikácia v štatistikách definovaná a teda akí pacienti sú do tejto skupiny vykazovaní, a kedy sú odosielaní na nefrologické ambulancie, obzvlášť ak predošlé skúsenosti poukazovali, že kľúčové klinické markery DNeF ako GFR a albuminúria, resp. pomer u-albumín/u-kreatinín (UACR) boli v prieskumoch SDS z predošlých rokov vykazované iba asi u polovice pacientov. V roku 2012 Slovenská nefrologická spoločnosť (SNS) a Slovenská diabetologická spoločnosť (SDS) vydali spoločné odporúčané postupy [25], cieľom ktorých bolo optimalizovať medicínsku starostlivosť o pacientov s DNeF, predovšetkým v zmysle včasnej diagnostiky tejto komplikácie a medziodborovej spolupráce. V roku 2014 SDS zrealizovala epidemiologický prieskum NEFRITI primárne zameraný na problematiku DNeF [18,19].
Cieľom prieskumu bolo posúdiť: a) vyšetrovanosť funkčných parametrov obličiek (GFR a UACR, resp. albuminúria), využívaných pre hodnotenie renálnych funkcií a prítomnosti DNeF, b) podiel pacientov podľa jednotlivých štádií CKD a stupňa albuminúrie, c) výskyt DNeF v populácii pacientov s DM na Slovensku, d) porovnať výskyt DNeF uvádzanej v dokumentácii pacientov a DNeF zistenou na základe klinických a laboratórnych údajov (UACR, GFR, retinopatia, trvanie DM), e) výskyt mikrovaskulárnych, makrovaskulárnych (kardiovaskulárnych) a nádorových ochorení v závislosti od štádia CKD a intenzity albuminúrie a f) podiel pacientov s GFR < 60 ml/min/1,73 m2 pri normálnych hodnotách sérového kreatinínu.
Súbory a metódy
Randomizovaný, multicentrický epidemiologický prieskum na vzorke 1 948 pacientov (117 pacientov s DM1T a 1 831 pacientov s DM2T). Výber centier bol uskutočnený spôsobom, aby sa dosiahlo geograficky rovnomerné rozvrstvenie pacientov. Prieskum sa realizoval formou vyplnenia údajov dotazníka spádovým diabetológom, v ktorom boli zisťované antropometrické údaje, základné klinické a metabolické údaje pacienta, výskyt diabetických komplikácií a liečba pacienta (v tejto práci liečba nie je uvádzaná). V párny (resp. nepárny) deň sa zaznamenávali pacienti, ktorí boli v ambulantnej knihe zaznamenaní pod párnym (resp. nepárnym) číslom v počte do maximálne troch pacientov za deň. Prieskum bol odsúhlasený etickou komisiou. Každý pacient vyplnil informovaný súhlas so zberom údajov. Výskyt diabetickej nefropatie bol hodnotený podľa odporučenia konsenzu SDS a SNS z roku 2012 [25]. Podľa tohto materiálu sa u väčšiny diabetikov s CKD dá predpokladať jej diabetický pôvod, ak je prítomná: a) makroalbuminúria, alebo b) mikroalbuminúria s GFR > 30 ml/min/1,73 m2 spolu s diabetickou retinopatiou, resp. mikroalbuminúria pri DM1T trvajúcom aspoň 10 rokov (tab. 1). V ostatných prípadoch je potrebné uvážiť možnosť prítomnosti nediabetickej nefropatie, ktorá vyžaduje odlišný terapeutický postup.
1. Hodnotenie prítomnosti diabetickej nefropatie u pacienta podľa albuminúrie a glomerulárnej filtrácie) [24] ![Hodnotenie prítomnosti diabetickej nefropatie u pacienta podľa albuminúrie a glomerulárnej
filtrácie) [24]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/b5a837b6f0221966ee27b3c2fa2d058c.png)
* ženy UACR – pomer albumínu a kreatinínu v moči CKD – chronická choroba obličiek Albumín bol stanovený v rannej vzorke moču turbidimetrickou metódou u 1 402 pacientov. Odhad glomerulárnej filtrácie eGFR bol vypočítaný pomocou vzorca CKD-EPI u 1 780 pacientov.
V práci sa uvádza výskyt DNeF podľa nasledových podkladov hodnotenia:
- DNeF podľa záznamov v dokumentácii
- DNeF s makroalbuminúriou
- DNeF a možná DNeF s makroalbuminúriou alebo mikroalbuminúriou bez ohľadu na súčasnú prítomnosť retinopatie (UACR > 2,5, resp. > 3,5 mg/mmol) s eGFR > 30 ml/min/1,73 m2
- DNeF s makroalbuminúriou alebo mikroalbuminúriou + retinopatiou s eGFR > 30 ml/min/1,73 m2 a pri DM1T s trvaním aspoň 10 rokov (tab. 1)
Štatistické metódy
Pri biometrickom spracovaní sme použili na vyhodnotenie významnosti rozdielov medzi premennými v dvoch skupinách nepárový Studentov t-test a pri nespojitých veličinách χ2-test.
Výsledky
Základné antropometrické údaje, klinické a metabolické ukazovatele sú zobrazené na tab. 2. Renálne parametre sú zobraztené na tab. 3. Všetky hodnoty sú vyjadrené ako aritmetický priemer ± SD.
2. Základné antropometrické údaje, základné klinické a metabolické ukazovatele. Hodnoty sú vyjadrené ako aritmetický priemer ± SD. 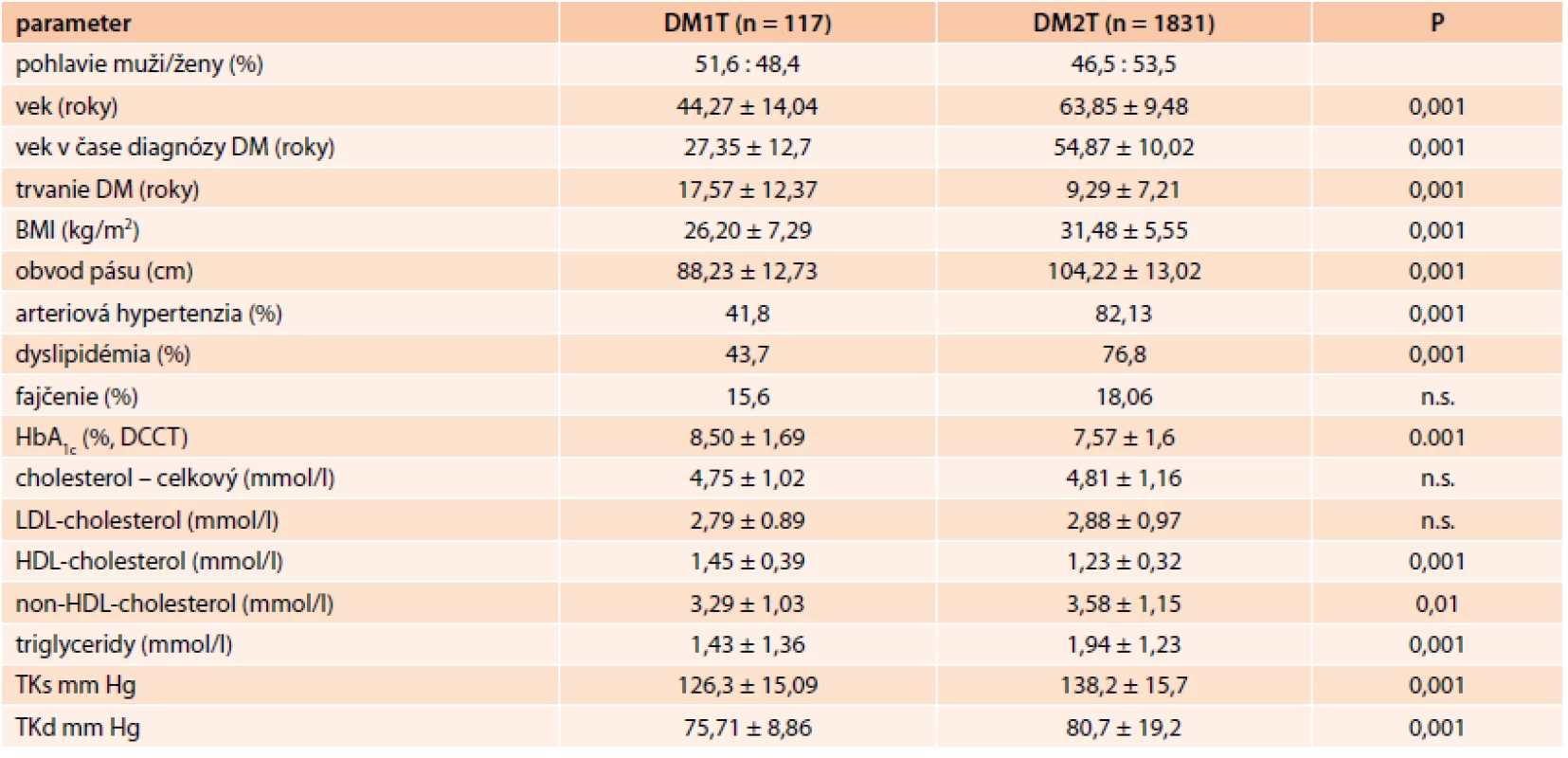
DM – diabetes mellitus TKs – systolický krvný tlak TKd – diastolický krvný tlak 3. Renálne parametre. Hodnoty sú vyjadrené ako aritmetický priemer ± SD 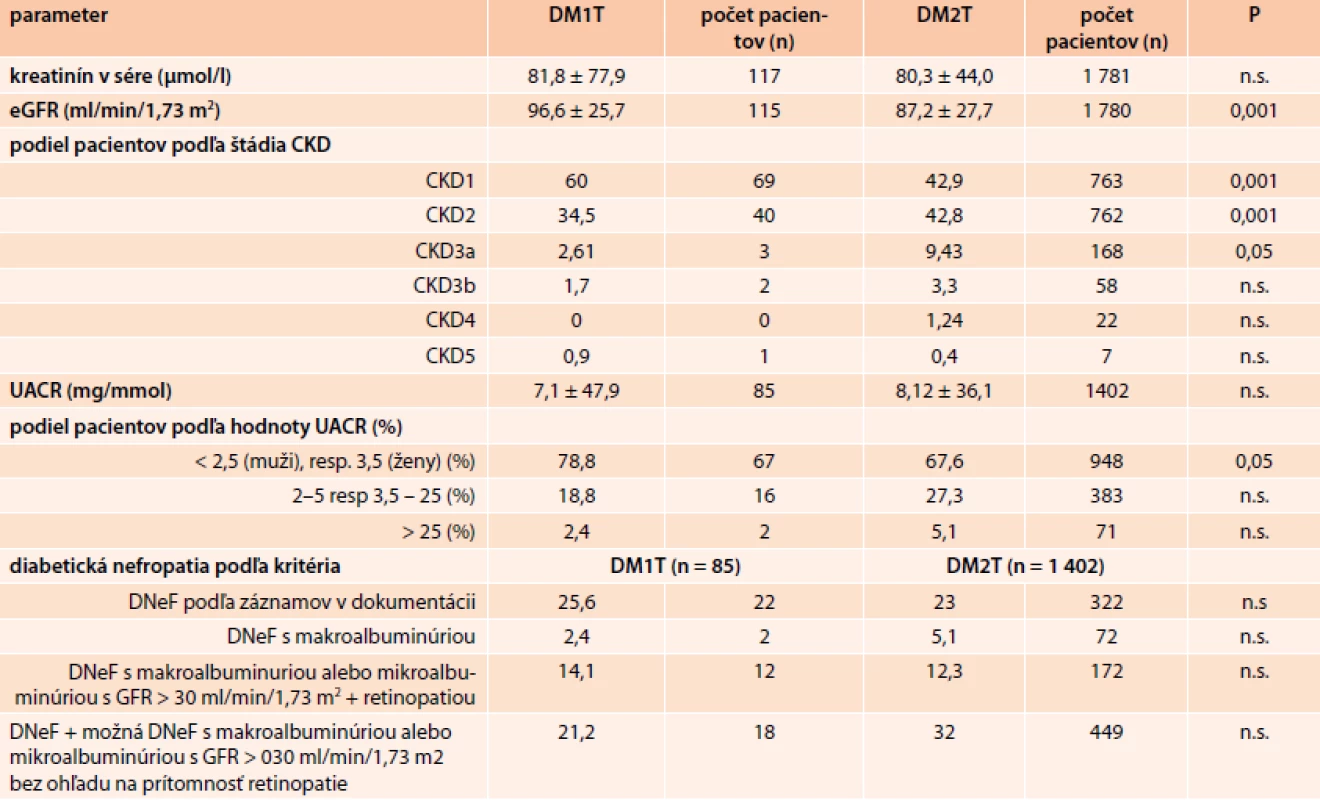
DM1T – diabetes mellitus 1. typ DM2T – diabetes mellitus 2. typ eGFR – odhad glomerulárnej filtrácie podľa CKD-EPI UACR – pomer u-albumín/u-kreatinín CKD – chronická obličková choroba DNeF – diabetická nefropatia Pacienti s DM2T boli starší, s vyšším vekom v čase diagnózy, s kratším priemerným trvaním choroby, vyšším BMI a obvodom pásu, častejším výskytom hypertenzie, dyslipidémie. Hodnoty HbA1c boli signifikantne vyššie u pacientov s DM1T, hodnoty HDL boli signifikantne nižšie a hodnoty LDL a triglyceridov boli signifikantne vyššie u pacientov s DM2T. U pacientov s DM2T boli signifikantne vyššie aj hodnoty krvného tlaku.
Vyšetrovanosť funkčných parametrov obličiek využívaných pre hodnotenie renálneho poškodenia a prítomnosti DNeF
Ukazovatele renálnych funkcií a poškodenia obličiek ako albuminúria (UACR, alebo zberaný moč), resp. eGFR (podľa CKD-EPI) boli zaznamenané u 90,6 % (71,8 % UACR + 18,8 % albuminúria v zberanom moči), resp. 94 % (eGFR) pacientov s DM1T a 92,9 % (76,6 % UACR + 16,3 % albuminúria v zberanom moči), resp. 97 % (eGFR) pacientov s DM2T.
Podiel pacientov podľa jednotlivých štádií chronického renálneho ochorenia (CKD) a albuminúrie (vyhodnotenej podľa UACR)
Pacienti s DM2T mali v porovnaní s pacientmi s DM1T signifikantne nižšie priemerné hodnoty eGFR (87,2 ± 27,7 vs 96,6 ± 25,7 ml/min/1,73 m2), ale v priemerných hodnotách UACR nebol signifikantný rozdiel, (8,12 ± 36,1 vs 7,1 ± 47,9 mg/mmol) (tab. 3). Podiel pacientov s normálnou albuminúriou bol v skupine DM1T signifikantne vyšší v porovnaní s pacientmi s DM2T (78,8 % vs 69,1 %). Podiel pacientov s mikroalbuminúriou (18,8 % vs 25,7 %) alebo makroalbuminúriou (2,4 % vs 5,2 %) bol medzi pacientmi s DM1T a DM2T porovnateľný (tab. 3).
Podiel pacientov s eGFR v štádiu CKD1 bol signifikantne vyšší u pacientov s DM1T (60 % vs 42,9 %) zatiaľ čo podiel pacientov v štádiu CKD2 (34,5 % vs 42,8 %) a CKD3a (2,61 % vs 9,43 %) bol signifikantne vyšší u pacientov s DM2T. Podiel pacientov s CKD3b (1,7 % vs 3,3 %), CKD4 (0 % vs 1,24 %) a CKD5 (0,9 % vs 0,4 %) bol medzi oboma typmi DM porovnateľný (tab. 2).
Výskyt diabetickej nefropatie v populácii pacientov s diabetes mellitus
Výskyt DNeF podľa dokumentácie predstavoval 25,6 % u pacientov s DM1T a u 23 % pacientov s DM2T. Výskyt DNeF s makroalbuminúriou predstavoval 2,4 % u pacientov s DM1T a 5,1 % u pacientov s DM2T. Výskyt DNeF + možnej DNeF hodnotený na základe pozitívnej makroalbuminúrie alebo mikroalbuminúrie s eGFR > 30 ml/min/1,73 m2 ale bez ohľadu na súčasnú retinopatiu bol výskyt pri DM1T 21,2 % a pri DM2T 31,9 %. Ak sa výskyt DNeF hodnotil na základe pozitívnej makroalbuminúrie alebo mikroalbuminúrie s eGFR > 30 ml/min/1,73 m2 a súčasnej prítomnosti diabetickej retinopatie, resp. trvania DM1T viac ako 10 rokov (pri DM1T), predstavoval 14,1 % u pacientov s DM1T a 12,3 % u pacientov s DM2T (nesignifikantné rozdiely). Výskyt DNeF vo všetkých prípadoch posudzovania narastal s trvaním diabetu (graf 1). V práci sú uvádzané iba hodnoty u pacientov s DM2T vzhľadom k relatívne nízkemu počtu pacientov s DM1T). Výskyt chronického renálneho zlyhania a dialýzy (0,9 % vs 0,5 %) bol numericky nie však štatisticky vyšší u pacientov s DM1T.
Výskyt DNeF uvádzanej podľa záznamov v dokumentácii pacientov a DNeF zistenej na podklade klinických a laboratórnych údajov (UACR, eGFR, retinopatia) u pacientov s DM2T
Pri porovnaní pacientov s DM2T s pozitívnou diagnózou DNeF podľa dokumentácie a podľa diagnózy DNeF na základe hodnôt UACR, eGFR a prítomnosti retinopatie uvádzaných v prieskume NEFRITI, bola nezhoda vo viac ako 60 % pozitívnych diagnóz. To znamená, že veľká časť pacientov, u ktorých bola DNeF uvádzaná v dokumentácii sa nezhodovala s pacientmi, u ktorých bola DNeF vyhodnotená na podklade sledovaných parametrov (tab. 4). Zhoda neprítomnosti DNeF predstavovala viac ako 95 %.
4. Zhoda/nezhoda v diagnóze diabetickej nefropatie (DNeF) podľa zápisu z dokumentácie a podľa aktuálnych hodnôt UACR s ohľadom na eGFR a retinopatiu (iba pacienti s DM2T) 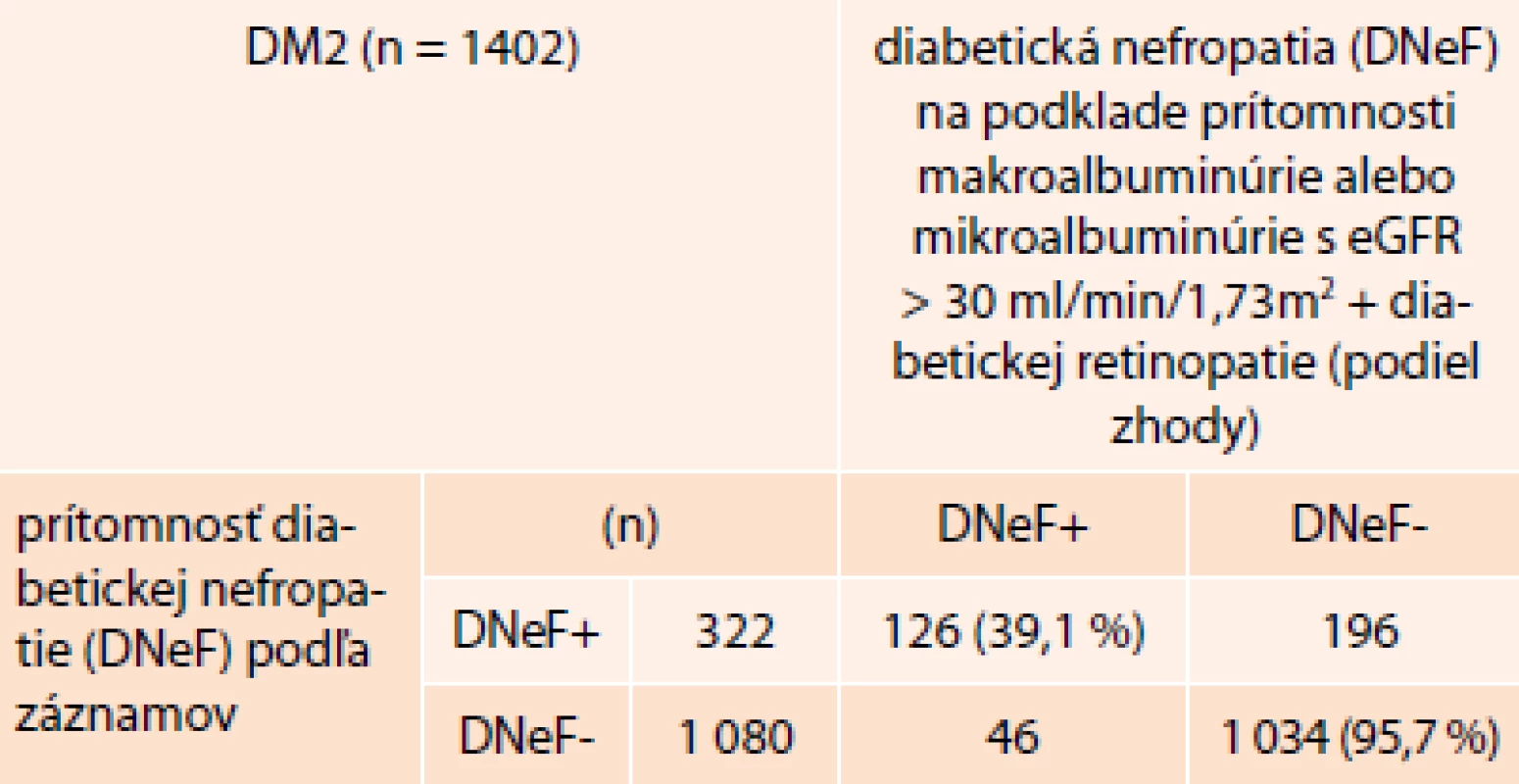
Podiel pacientov s GFR < 60 ml/min/1,73 m2 s normálnou hodnotou kreatinínu v sére
Celkom 35,4 % pacientov s GFR < 60 ml/min/1,73 m2 malo normálne hodnoty kreatinínu v sére (graf 2), pričom medzi takýmito pacientmi boli najmä starší pacienti a najmä ženy.
1. Vzťah medzi hodnotou sérového kreatinínu a eGFR v skupine CKD3 (30–60 ml/min/1,73 m<sup>2</sup>), n = 226 
Výskyt mikrovaskulárnych a makrovaskulárnych(kardiovaskulárnych) komplikácií a iných vybratých ochorení v závislosti od štádia CKD a prítomnosti albuminúrie
S progresiou poklesu GFR, resp. štádia CKD (graf 3) a stupňa albuminúrie (UACR)(graf 4) stúpal výskyt všetkých mikrovaskulárnych aj makrovaskulárnych komplikácií diabetu a iných sledovaných ochorení. Obzvlášť výrazný bol nárast komplikácie diabetickej nohy s defektom, amputácií na nohe, ischemickej choroby srdca, srdcového zlyhávania, cievnej mozgovej príhody, akútneho koronárneho syndrómu, očných komplikácií (neproliferatívnej a proliferatívnej retinopatie), neuropatie ako aj nádorových ochorení.
2. Progresia poklesu glomerulárnej filtrácie (CKD) a výskyt komplikácií 
3. Progresia albuminúrie a výskyt komplikácií 
Diskusia
Napriek významu pravidelného skríningu na prítomnosť mikroalbuminúrie [1,2,20,21,27,33], v mnohých krajinách, kde sa o pacientov s DM starajú všeobecní lekári, toto vyšetrenie stále nie je realizované ako bežná rutinná prax. Napríklad, v štúdii s viac ako 1 000 všeobecnými lekármi 86 %, resp. 82 % z nich vykonalo viac ako u polovice svojich pacientov s DM1T, resp. DM2T vyšetrenie na prítomnosť makroalbuminúrie (poväčšine prúžkami) avšak iba 17 %, resp. 12 % skrínovalo viac ako polovicu svojich pacientov s DM1T, resp. s DM2T na prítomnosť mikroalbuminúrie [17]. V štúdii NEFRITI na Slovensku boli ukazovatele renálnych funkcií a poškodenia obličiek ako albuminúria (UACR), resp. eGFR zaznamenané u 90,6 % (71,8 % UACR + 18,8 % albuminúria v zberanom moči), resp. 94 % (eGFR) pacientov s DM1T a 92,9 % (76,6 % UACR + 16,3 % albuminúria v zberanom moči), resp. 97 % (eGFR) pacientov s DM2T, čo nasvedčuje pre dobrú klinickú prax slovenských diabetológov.
Nižšie priemerné hodnoty eGFR u pacientov s DM2T napriek kratšiemu známemu trvaniu ochorenia v porovnaní s pacientmi s DM1T (9,3 vs 17,6 rokov) pravdepodobne súviseli s vyšším priemerným vekom pacientov s DM2T, nakoľko vek je súčasťou vzorca pre výpočet CKD-EPI. Podobne, numericky ale nesignifikantne vyššie priemerné hodnoty UACR napriek kratšiemu známemu trvaniu ochorenia u pacientov s DM2T zas pravdepodobne súviseli s vyšším výskytom hypertenzie, ktorá je u pacientov s DM2T veľmi častá, pričom výskyt mikroalbuminúrie je pri hypertenzii zvýšený [2]. Podiel pacientov s normálnou albuminúriou podľa UACR bol v skupine s DM1T signifikantne vyšší v porovnaní s pacientmi s DM2T (78,8 % vs 69,1 %). Podiel pacientov s mikroalbuminúriou (18,8 % vs 25,7 %) alebo makroalbuminúriou (2,4 % vs 5,2 %) bol medzi pacientmi s DM1T a DM2T porovnateľný a bol porovnateľný, resp. nižší aj v porovnaní s údajmi v literatúre. Pre porovnanie, v štúdii s počtom 32 208 pacientov s DM2T z 33 krajín celková prevalencia mikroalbuminúrie, resp. makroalbuminúrie bola 38,8 %, resp. 9,8 %, pričom Aziati, resp. Hispánci mali vyššiu prevalenciu mikroalbuminúrie (43,2 %, resp. 43,8 %) ako aj makroalbuminúrie (12,3 %, resp. 10,3 %), zatiaľ čo kaukazoidná populácia mala nižšiu prevalenciu mikroalbuminúrie (33,3 %) aj makroalbuminúrie (7,6 %) [26]. V štúdii NHANES z USA prevalencia albuminúrie v populácii pacientov s DM predstavovala 23,7 % [6]. V štúdii indických autorov prevalencia mikroalbuminúrie u pacientov s DM2T predstavovala 26,9 % [31] a v štúdii japonských autorov u pacientov s DM2T na vzorke 8 897 pacientov s DM2T sa uvádza prevalencia mikroalbuminúrie 31,6 % [35]. U pacientov v UK s DM2T v štúdii UKPDS predstavovala incidencia mikroalbuminúrie 2,0 % za rok a prevalencia 10 rokov od diagnózy bola 25 % [3]. V európskej štúdii EURODIAB predstavovala kumulatívna incidencia mikroalbuminúrie u pacientov s DM1T počas 7,3 rokov 12,6 % [14] a v dánskej štúdii počas 18 rokov sledovania asi 33 % [12]. Proteinúria (makroalbuminúria) sa uvádza u 15–40 % pacientov s DM1T s vrcholom incidencie okolo 15.–20. roku trvania DM [4,12,34]. U pacientov s DM2T sú údaje veľmi variabilné v rozsahu 5–20 % [3,32]. Na Slovensku sa výskytu DNeF venovala epidemiologická štúdia MPHS z roku 2004 na vzorke 664 pacientov s DM2T z 8 ambulancií na Slovensku. Normálna albuminúria bola zistená u 66,2 %, mikroalbuminúria u 22,7 % (výsledky teda boli veľmi blízke výsledkom NEFRITI 69,1 %, resp. 25,7 %). Makroalbuminúria bola zistená u 11,1 % pacientov s DM2T [28,29], čo bolo viac než v štúdii NEFRITI (5,2 %) a mohlo by poukazovať na priaznivý trend v starostlivosti o pacientov s DM.
Podiel pacientov s eGFR v štádiu CKD1 bol v štúdii NEFRITI signifikantne vyšší u pacientov s DM1T, zatiaľ čo podiel pacientov v štádiu CKD2 a CKD3a bol signifikantne vyšší u pacientov s DM2T. Podiel pacientov s CKD3b, 4 a 5 bol medzi oboma typmi DM porovnateľný a bol v súlade s údajmi v literatúre. Výskyt chronického renálneho zlyhania a dialýzy bol numericky nie však štatisticky významne vyšší u pacientov s DM1T v porovnaní s DM2T (0,9 % vs 0,4 %). Celkový podiel pacientov s CKD 3 a viac (tj. < 60 ml/min/1,73 m2) u pacientov s DM1T predstavoval 5,21 % a u pacientov s DM2T predstavoval 14,37 %, čo je opäť údaj porovnateľný, resp. nižší v porovnaní s údajmi v literatúre. V štúdii Parvinga et al malo GFR < 60 ml/min/1,73 m2 22 % pacientov s DM [26] a v štúdii z USA prevalencia GF < 60ml/min/1,73 m2 bola 17,7 % [6], v japonskej štúdii 10,5 % [35] a v štúdii Huang et al [13] na vzorke 71 092 pacientov s DM2T 34,8 %.
Výsledky prieskumu NEFRITI v tejto časti ukazujú na dva poznatky. Po prvé, hodnoty albuminúrie (podľa UACR) a eGFR v slovenskej populácii sa javia priaznivejšie než údaje v literatúre, čo pravdepodobne súvisí s aplikáciou moderných terapeutických postupov a dobrým manažmentom na ambulanciách slovenských diabetológov. Po druhé, aj keď progresia do samotného renálneho zlyhania je všeobecne vyššia u pacientov s DM1T v porovnaní s pacientmi s DM2T, pacienti s DM2T sú z hľadiska poškodenia obličiek a rizika rozvoja DNeF vysoko rizikovou skupinou aj pri kratšom trvaní ochorenia. Ako ukazujú aj grafy 3 a 4, už aj včasnejšie štádiá sa v priekume NEFRITI združovali so stúpajúcou morbiditou, keď s progresiou eGFR, resp. štádia CKD a intenzity albuminúrie (UACR) stúpal výskyt všetkých mikrovaskulárnych aj makrovaskulárnych komplikácií. Obzvlášť výrazný bol nárast komplikácií diabetickej nohy s defektom, amputácií, ICHS, srdcového zlyhávania, CMP, akútneho koronárneho syndrómu, očných komplikácií a neuropatie. Toto pozorovanie je známe aj z literatúry a zdôrazňuje potrebu pravidelného monitorovania renálnych funkcií u pacientov s DM aj z hľadiska stratifikácie morbiditno-mortalitného rizika a individualizácie liečby.
Diabetická nefropatia je klinický syndróm zvyčajne definovaný ako makroalbuminúria s exkréciou albumínu do moču > 300 mg/24 hodín potvrdená aspoň pri 2 odberoch s odstupom 3–6 mesiacov, alebo mikroalbuminúria a abnormálne renálne funkcie reprezentované abnormalitami kreatinínu v sére, vypočítaného klírensu kreatinínu, alebo odhadu glomerulárnej filtrácie. Klinicky diabetickú nefropatiu charakterizuje progresívny nárast proteinúrie a pokles GFR, hypertenzia a vysoké riziko kardiovaskulárnej morbidity a mortality. Diabetická nefropatia (DNeF) sa podľa literárnych údajov rozvinie cca u 20–40 % pacientov s DM [1,2,6,25] a podieľa sa na cca 40 % nových príčin renálneho zlyhania s potrebou dialýzy, resp. transplantácie obličky, pričom progresia do koncového štádia (ESRD) je vyššia u pacientov s DM1T v porovnaní s pacientmi s DM2T a v priebehu 20 rokov trvania DM1T sa rozvinie u 2,2 % a v priebehu 30 rokov trvania 7,8 % pacientov s DM1T, zatiaľ čo pri DM2T do štádia chronického renálneho zlyhania progreduje cca 2,3 % pacientov s makroalbuminúriou [10].
V štúdii NEFRITI, pokiaľ sa výskyt DNeF hodnotil len na základe makroalbuminúrie, jej výskyt u pacientov s DM1T, resp. DM2T predstavoval 2,4 %, resp. 5,1 %. Ak sa do úvahy brali aj pacienti s mikroalbuminúriou s eGFR > 30 ml/min/1,73 m2 a súčasnou prítomnosťou diabetickej retinopatie a u pacientov s DM1T aj trvanie ochorenia aspoň 10 rokov, výskyt DNeF stúpol na 14,1 % (DM2T), resp. 12,3 % (DM2T). Ak sa do úvahy brala aj možná DNeF, a teda DNeF sa hodnotila len na základe pozitívnej makroalbuminúrie a mikroalbuminúrie s eGFR > 30 ml/min/1,73 m2 ale bez ohľadu na súčasnú retinopatiu, bol jej výskyt 21,18 % (DM1T) a 31,92 % (DM2T), pričom rozdiely medzi DM1T a DM2T nedosiahli štatistický význam. Významný poznatok štúdie NEFRITI z hľadiska klinickej praxe je tiež pozorovanie, keď pri porovnaní pacientov s DM2T s pozitívnou diagnózou DNeF podľa dokumentácie a podľa diagnózy DNeF na základe hodnôt UACR a GFR a prítomnosti retinopatie sa zistila zhoda iba v cca 39 % pozitívnych diagnóz. To znamená, že viacerí pacienti, u ktorých bola DNeF uvádzaná v dokumentácii, sa nezhodovali s pacientmi, u ktorých bola DNeF vyhodnotená na podklade sledovaných parametrov. Tento nález však môže byť do určitej miery spôsobený celým radom faktorov, ako je vplyv liečby (inhibítory ACE, sartany, glykemická kontrola), faktory ovplyvňujúce laboratórne výsledky albuminúrie a GFR, skutočnosť že v štúdii NEFRITI sa vychádzalo iba z aktuálnych hodnôt UACR a eGFR (zatiaľ čo pre diagnózu DNeF sa vyžaduje nález mikroalbuminúrie potvrdenie aspoň v 2 vzorkách z 3 odobratých v rozmedzí 3–6 mesiacov) a tiež nebolo možné vylúčiť interferencie (falošnú pozitivitu) v čase realizácie vyšetrení na ambulanciách (fyzická záťaž, uroinfekcia, výrazná hyperglykémia, hypertenzia, srdcové zlyhávanie a pod). Zhoda v negatívnom náleze DNeF však presahovala 95 %. Výskyt DNeF vo všetkých hodnotených prípadoch v súlade s literatúrou výrazne súvisel s trvaním ochorenia, keď narastal s jeho dĺžkou (graf 1).
4. Výskyt diabetickej nefropatie podľa trvania DM2T 
Výsledky štúdie NEFRITI tiež poukázali ešte na jeden z klinického hľadiska veľmi dôležitý poznatok. Ak by sa pri posudzovaní renálnych funkcií vychádzalo iba z hodnôt kreatinínu v sére, mohli by sa ako „renálne bezproblémoví“ javiť aj mnohí pacienti už s eGFR < 60 ml/min/1,73 m2 (graf 2), pričom z pohľadu klinickej praxe je významné, že medzi takýmito pacientmi sú najmä starší ľudia a ženy (vek a pohlavie sú súčasťou vzorca pre výpočet aGFR). U viacerých z týchto pacientov bol v liečbe zaznamenaný metformín, ktorého použitie je však hodnotou GFR limitované. Všetky tieto fakty zdôrazňujú význam pravidelného stanovovania a monitorovania GFR a albuminúrie, resp. UACR u každého pacienta s DM a okrem sledovania a realizácie príslušných odporučených vyšetrení podľa štádia CKD stratifikovať aj morbiditno-mortalitné riziko, reagovať naň a zosúladiť podávanie farmák s ich SPC.
Silnou stránkou štúdie NEFRITI je rozsah zozberaných klinických a laboratórnych údajov a počet pacientov s DM2T. Slabou stránkou je nízky počet pacientov s DM1T. Z tohto dôvodu pri hodnotení všetkých vyššie uvedených parametrov u pacientov s DM1T a teda aj pri porovnávaní výsledkov od pacientov s DM1T s výsledkami pacientov s DM2T môžu byť tieto zaťažené chybou, resp. nepresnosťou pre relatívne nízky počet pacientov s DM1T. Z rovnakého dôvodu boli niektoré výsledky ako výskyt DNeF podľa trvania ochorenia, výskyt komplikácií v závislosti od CKD a UACR či porovnanie nálezov DNeF na základe dokumentácie na základe klinických a laboratórnych parametrov uvádzané len pri pacientoch s DM2T.
doc. MUDr. Emil Martinka, PhD.
martinka@nedu.sk
Národný endokrinologický a diabetologický ústav
www.nedu.sk
Doručené do redakcie 7. 9. 2015
Prijaté po recenzii 30. 9. 2015
Sources
1. Molitch ME, DeFronzo RA, Franz MJ. American Diabetes Association. Nephropathy in Diabetes. Diabetes Care 2004; 27(Suppl 1): S79-S83.
2. American Diabetes Association. Standards of medical care in diabetes – 2015. Diabetes Care 2015; 38(Suppl 1): S58-S66.
3. Adler AI, Stevens RJ, Manley SE et al.: Development and progression of nephropathy in type 2 diabetes: the United Kingdom Prospective Diabetes Study (UKPDS 64). Kidney Int 2003; 63(1): 225–232.
4. Andersen AR, Christiansen JS, Andersen JK et al.: Diabetic nephropathy in type 1 (insulin-dependent) diabetes: an epidemiological study. Diabetologia 1983; 25(6): 496–501.
5. Astor BC, Hallan SI, Miller ER 3rd et al. Glomerular Filtration Rate, Albuminuria, and Risk of Cardiovascular and All-Cause Mortality in the US Population. Am J Epidemiol 2008; 167(10): 1226–1234.
6. de Boer IH, Rue TC, Hall YN et al. Temporal trends in the prevalence of diabetic kidney disease in the United States. JAMA 2011; 305(24): 2532–2539.
7. Carrero JJ, de Mutsert R, Axelsson J et al. Sex differences in the impact of diabetes on mortality in chronic dialysis patients. Nephrol Dial Transplant 2011; 26(1): 270–276.
8. Collins AJ, Li S, Gilbertson DT et al. Chronic kidney disease and cardiovascular disease in the Medicare population. Kidney Int 2003; (87): S24–S31.
9. Davis TM, Brown SG, Jacobs IG et al. Determinants of Severe Hypoglycemia Complicating Type 2 Diabetes: The Fremantle Diabetes Study. J Clin Endocrinol Metab 2010; 95(5): 2240–2247.
10. Finne P, Reunanen A, Stenman S et al. Incience of end-stage renal disease in patients with type 1 diabetes. JAMA 2005; 294(14): 1782–1787.
11. Groop PH, Thomas MC, Moran JL et al. The presence and severity of chronic kidney disease predicts all-cause mortality in type 1 diabetes. Diabetes 2009; 58(7); 1651–1658.
12. Hovind P, Tarnow L, Rossing P et al. Predictors of the development of microalbuminuria and macroalbuminuria in patients with type 1 diabetes: inception cohort study. BMJ 2004; 328(7448): 1105.
13. Huang ES, Liu JY, Moffet HH et al. Glycemic control, complications, and death in older diabetic patients: the diabetes and aging study. Diabetes Care 2011; 34(6):1329–1336.
14. Chaturvedi N, Bandinelli S, Mangili R et al. Microalbuminuria in type 1 diabetes: rates, risk factors and glycemic threshold. Kidney Int 2001; 60(1): 219–227.
15. Chen J. Diabetic Nephropathy: Scope of the Problem In: Lerma EV, Batuman V (eds). Diabetes and Kidney Disease. Springer Science+Business Media: New York 2014. Dostupné z DOI: <http://dx.doi.org/10.1007/978–1-4939–0793–9_2>.
16. Inaba M, Okuno S, Kumeda Y et al. Glycated Albumin Is a Better Glycemic Indicator than Glycated Hemoglobin Values in Hemodialysis Patients with Diabetes: Effect of Anemia and Erythropoietin Injection. J Am Soc Nephrol 2007; 18(3): 896–903.
17. Kraft S, Lazaridis E, Qiu C et al. Screening and treatment of diabetic nephropathy by primary care physicians. J Gen Intern Med 1999; 14(2): 88–97.
18. Martinka E, Pontuch P. The prevalence of diabetic nephropathy in patients with type 2 diabetes mellitus in Slovakia: the NEFRITI Study. EASD Stockholm, Sweden, 2015. ePoster A1117. Dostupné z WWW: <http://www.easdvirtualmeeting.org/resources/the-prevalence-of-diabetic-nephropathy-in-patients-with-type-2-diabetes-mellitus-in-slovakia-the-nefriti-study--3>.
19. Martinka E. III. Renálne parametre. In: NEFRITI. Randomizovaný multicentrický prieskum zameraný na výskyt diabetickej nefropatie a jej štádií u pacientov s diabetes mellitus na Slovensku. Dostupné z WWW: <http://www.euni.cz/files/fileUploader/download/eds_sk/nefriti_3.pdf>.
20. Mogensen CE, Christensen CK. Predicting diabetic nephropathy in insulin-dependent patients. N Engl J Med 1984; 311(2): 89–93.
21. Mogensen CE. Microalbuminuria predicts clinical proteinuria and early mortality in maturity-onset diabetes. N Engl J Med 1984; 310(6): 356–360.
22. Nakao T, Matsumoto H, Okada Tet al. Influence of erythropoietin treatment on hemoglobin A1c levels in patients with chronic renal failure on hemodialysis. Intern Med 1998; 37(10): 826–830.
23. Činnosť diabetologických ambulancií v SR 2013. Činnosť nefrologických ambulancií. Národné centrum zdravotníckych informácií. Edícia zdravotnícka štatistika. NCZI 2014; (14). Dostupné z WWW: <http://www.nczisk.sk/Documents/publikacie/2013/zs1411.pdf>.
24. Oomichi T, Emoto M, Tabata T et al. Impact of glycemic control on survival of diabetic patients on chronic regular hemodialysis: a 7-year observational study. Diabetes Care 2006; 29(7): 1496–1500.
25. Okša A, Ponťuch P, Spustová V et al. Diabetická nefropatia – diagnostika, prevencia a liečba. Odporúčané postupy Slovenskej nefrologickej spoločnosti a Slovenskej diabetologickej spoločnosti. Diabetes a obezita 2012; 12(24): 99 a 101–107. Dostupné z WWW: <http://www.diaslovakia.sk/contentData/0227/Diabeticka_nefropatia_SNS_a_SDS.pdf>.
26. Parving H, Lewis J, Ravid M et al. Prevalence and risk factors for microalbuminuria in a referred cohort of type II diabetic patients: a global perspective. Kidney Int 2006; 69(11): 2057–2063.
27. Parving HH, Oxenbøll B, Svendsen PA et al. Early detection of patients at risk of developing diabetic nephropathy: a longitudinal study of urinary albumin excretion. Acta Endocrinol (Copenh) 1982; 100(4): 550–555.
28. Ponťuch P, Hozlárová M, Bučková E et al. Skupina DIANEBA. Prevalencia diabetickej nefropatie u diabetikov 1. typu v Bratislave. Diabetes a obezita 2002; 2(3): 37–41.
29. Ponťuch P, Lištiaková D, Černá K et al. Výskyt mikroalbuminúrie, klinickej proteinúrie a artériovej hypertenzie u diabetikov 2. typu na Slovensku. Diabetes a obezita 2004; 4 : 41–48.
30. Schernthaner G, Stummvoll KH, Muller MM. Glycosylated haemoglobin in chronic renal failure. Lancet 1979; 1(8119): 774.
31. Unnikrishnan RI, Rema M, Pradeepa R et al. Prevalence and risk factors of diabetic nephropathy in an urban South Indian population: the Chennai Urban Rural Epidemiology Study (CURES 45). Diabetes Care 2007; 30(8): 2019–2024.
32. Valmadrid CT, Klein R, Moss SE et al. The risk of cardiovascular disease mortality associated with microalbuminuria and gross proteinuria in persons with older-onset diabetes mellitus. Arch Intern Med 2000; 160(8): 1093–1100.
33. Viberti GC, Hill RD, Jarrett RJ et al. Microalbuminuria as a predictor of clinical nephropathy in insulin-dependent diabetes mellitus. Lancet 1982; 1(8287):1430–1432.
34. Wong TY, Shankar A, Klein R et al. Retinal vessel diameters and the incidence of gross proteinuria and renal insufficiency in people with type 1 diabetes. Diabetes 2004; 53(1):179–184.
35. Yokoyama H, Sone H, Oishi M et al. Japan Diabetes Clinical Data Management Study Group. Prevalence of albuminuria and renal insufficiency and associated clinical factors in type 2 diabetes: the Japan Diabetes Clinical Data Management study (JDDM15). Nephrol Dial Transplant 2009; 24(4):1212–1219.
36. Young BA, Maynard C, Boyko EJ. Racial differences in diabetic nephropathy, cardiovascular disease, and mortality in a national population of veterans. Diabetes Care 2003; 26(8):2392–2399.
Labels
Diabetology Endocrinology Internal medicine
Article was published inForum Diabetologicum

2015 Issue 3-
All articles in this issue
- Patients with diabetes as viewed by clinical nephrologist
- Early screening and treatment slow the progression of diabetic nephropathy
- Possibilities of using DPP4 inhibitors and SGLT2 inhibitors in patients with type 2 diabetes mellitus with impaired renal function
- A view on the cardiorenal syndrome
- The most frequent infectious complications in diabetic patients and their treatment
- Risk factors of the origin and progression of diabetic retinopathy
- Obesity – Key risk factor for diabetes mellitus after kidney transplantation
- Difficulty of hypertension control in diabetic nephropathy
- Incidence of diabetic nephropathy in a population of patients with diabetes mellitus in Slovakia: results of the NEFRITI investigation
- Forum Diabetologicum
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- A view on the cardiorenal syndrome
- The most frequent infectious complications in diabetic patients and their treatment
- Incidence of diabetic nephropathy in a population of patients with diabetes mellitus in Slovakia: results of the NEFRITI investigation
- Early screening and treatment slow the progression of diabetic nephropathy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

