-
Medical journals
- Career
Preventivní opatření, rizikové chování a nejčastější zdravotní obtíže u českých cestovatelů: prospektivní dotazníková studie u pacientů ošetřených na ambulanci cestovní medicíny
Authors: V. Grebenyuk 1,2; J. Lhoťan 2; T. Rudová 2; L. Richterová 3,4,5; H. Roháčová 2; F. Stejskal 1,2,6,7; M. Trojánek 1,2,8
Authors‘ workplace: Klinika infekčních nemocí, 2. lékařská fakulta, Univerzita Karlova, Praha 1; Klinika infekčních, parazitárních a tropických nemocí, Nemocnice Na Bulovce, Praha 2; Oddělení klinické mikrobiologie, Nemocnice Na Bulovce, Praha 3; Klinika infekčních a tropických nemocí, 1. lékařská fakulta, Univerzita Karlova, Praha 4; Ústav laboratorní diagnostiky, 3. lékařská fakulta, Univerzita Karlova, Praha 5; Ústav imunologie a mikrobiologie, 1. lékařská fakulta, Univerzita Karlova, Praha 6; Infekční oddělení, Krajská nemocnice Liberec, Liberec 7; Katedra infekčního lékařství, IPVZ, Praha 8
Published in: Epidemiol. Mikrobiol. Imunol. 70, 2021, č. 1, s. 32-41
Category: Original Papers
Overview
Cíl práce: Cílem předkládané studie bylo zhodnotit přístup českých cestovatelů k dostupným možnostem prevence, rizikové chování během pobytu a spektrum zdravotních obtíží u pacientů po návratu z rizikových oblastí tropů či subtropů.
Materiál a metodiky: Do prospektivní studie byli zařazeni cestovatelé všech věkových skupin se zdravotními obtížemi, kteří byli ošetřeni do 2 měsíců po návratu z rizikové oblasti na Klinice infekčních, parazitárních a tropických nemocí Nemocnice Na Bulovce v období od února 2009 do června 2018. Sběr dat probíhal prostřednictvím standardizovaných dotazníků a nemocničního informačního systému.
Výsledky: Z celkového počtu 934 pacientů bylo 473 mužů (50,6 %) a 461 žen (49,4 %), věkový medián ve studii byl 32 let (IQR 27–39). Mezi nejčastěji navštívené regiony patřila jihovýchodní Asie (332, 35,5 %), jižní Asie (176; 18,8 %) a subsaharská Afrika (172; 18,4 %). Většinu tvořily turistické (772; 82,7 %) či pracovní pobyty (111; 11,9 %). Chronická onemocnění udávalo celkem 317 pacientů (33,9 %). Zdravotní konzultaci před cestou vyhledalo 415 pacientů (44,4 %), avšak pouze 312 (33,4 %) bylo řádně očkováno. Antimalarická chemoprofylaxe byla indikována u 151 cestovatelů (16,2 %), užita byla pouze v 44/151 (29,1 %) případech. Rizikové stravování udávalo 832 pacientů (89,1 %) a 525 (56,2 %) připouštělo rizikové podmínky ubytování. Mezi nejvíce zastoupené klinické syndromy patřila akutní a chronická průjmová onemocnění (266; 28,5 %), horečnaté stavy (240; 25,7 %) a kožní léze (166; 17,8 %). Tropické infekce byly diagnostikovány u 199 nemocných (21,3 %) a celkem 63 pacientů (6,7 %) prodělalo onemocnění preventabilní očkováním nebo malárii.
Závěry: Výsledky prezentované studie poukazují na nedostatečnou adherenci českých cestovatelů k možnostem prevence a časté rizikové chování během pobytu. Infekce preventabilní očkováním představovaly pouze nepatrný podíl z celkové nemocnosti cestovatelů, z čehož vyplývá potřeba komplexnějšího interdisciplinárního přístupu k problematice „předvýjezdového“ poradenství.
Klíčová slova:
cestovní medicína – očkování– antimalarika – nemoci spojené s cestováním
ÚVOD
Podle údajů Světové turistické organizace (UNWTO) dochází v posledních letech k celosvětovému nárůstu počtu cestovatelů, který v roce 2018 již přesáhl 1,4 miliardy. Významný je zejména stoupající počet turistických nebo pracovních výjezdů do epidemiologicky, klimaticky či socioekonomicky rizikových oblastí tropů a subtropů, přičemž obdobný trend pozorujeme i v České republice [1, 2].
S cestováním jsou však spojena i specifická zdravotní rizika. Uvádí se, že 20–70 % všech cestovatelů postihnou zdravotní obtíže, které u 3–5 % vyžadují lékařské ošetření [3]. Tyto údaje se však značně liší v závislosti na sledované populaci, preventivních opatřeních, nebo rizikovém chování během pobytu [4]. Mezi nejčastější zdravotní obtíže patří horečnaté stavy, akutní průjmová onemocnění, kožní léze a respirační infekce. Riziko možných zdravotních obtíží je ovlivněno nejen destinací a délkou pobytu, ale také účelem a charakterem cesty. Významnou roli hrají i demografické charakteristiky konkrétního cestovatele včetně věku a přítomnosti chronických onemocnění [5–9]. Mezi potenciálně ovlivnitelné faktory patří adherence k preventivním opatřením (včetně očkování a antimalarické chemoprofylaxe), stravovací návyky, podmínky ubytování, expozice zevnímu prostředí a klimatu i jiné druhy rizikového chování během pobytu [5, 7, 10, 11].
Role cestovní medicíny spočívá v diagnostice, léčbě a zejména v prevenci všech druhů zdravotních obtíží souvisejících s cestováním do zahraničí. Podstatnou část problematiky tvoří importované tropické nákazy, které mohou v řadě případů probíhat velice komplikovaně a vést k rozvoji život ohrožujících stavů. Navíc, vzhledem k možnému mezilidskému přenosu mohou být ohroženy i osoby, které necestovaly. Některým z těchto onemocnění lze účinně předejít očkováním či chemoprofylaxí, avšak ve většině případů jsou možnosti preventivní intervence omezeny pouze na režimová opatření, zdravotní edukaci a modifikaci návyků cestovatelů [10–14].
Cílem předkládané dotazníkové studie bylo zhodnotit přístup českých cestovatelů k dostupným možnostem prevence, četnost rizikového chování během pobytu a spektrum nejčastějších zdravotních obtíží u pacientů po návratu z tropů či subtropů.
MATERIÁL A METODY
Prospektivní dotazníková studie byla provedena v období od února 2009 do června 2018 na Klinice infekčních, parazitárních a tropických nemocí Nemocnice Na Bulovce v Praze, která poskytuje vysoce specializovanou péči pro pacienty po návratu z tropů a rizikových oblastí s nadregionální působností. Do studie byli zařazeni pacienti s rizikovou cestovatelskou anamnézou, kteří byli ošetřeni na akutní ambulanci naší kliniky a vyplnili studijní dotazník. Riziková cestovní anamnéza pro potřeby této studie byla definovaná jako návrat z tropické nebo subtropické oblasti v posledních 60 dnech.
Dotazníky byly volně dostupné v čekárně ambulancí po celou dobu průběhu studie a o jejím konání byli pacienti informováni pomocí vývěsky a zdravotnickým personálem. Dotazník obsahoval základní informace o studii a jeho prostřednictvím jsme žádali o poskytnutí údajů týkajících se místa pobytu, způsobu stravování, ubytování a možného rizikového chování či expozice během pobytu v tropech (pobyt ve volné přírodě, kontakt se zvířaty, koupání v přírodních zdrojích sladké vody, poštípání hmyzem, kontakt s místním obyvatelstvem – sdílení domácnosti). Mezi další zjišťované informace patřila preventivní opatření před cestou včetně „předvýjezdové“ zdravotní konzultace, očkování a užívání antimalarické profylaxe. Závěrečná část dotazníku byla zaměřena na zdravotní obtíže a jejich symptomy. Poskytnutím svých osobních údajů a uvedením kontaktů respondenti zároveň vyjadřovali svůj souhlas s navazujícím prospektivním sledováním jejich zdravotního stavu.
Zbylé informace byly získány z elektronického informačního systému Nemocnice Na Bulovce. Jejich prostřednictvím byly doplněny údaje o komorbiditách, užívané chronické medikaci, předchozích pobytech v zahraničí, závěrečných diagnózách, ambulantních kontrolách, délce a průběhu případné hospitalizace. Údaje o proběhlém očkování poskytnuté formou dotazníků byly porovnávány se záznamy v databázích a zároveň byla ověřená platnost všech očkování neposkytujících trvalou ochranu. Antimalarická chemoprofylaxe či vybrané očkování bylo považováno za indikované, pokud bylo uvedeno jako doporučené v aktuálních doporučeních Centrum für Reisemedizin (CRM, Düsseldorf) [15]. Za tropické infekce byly považovány nákazy s endemickým výskytem v oblastech tropů nebo subtropů. Souvislost zdravotních obtíží s pobytem byla posuzována na základě srovnání časových údajů o průběhu udávaného onemocnění s poznatky o inkubačních dobách příslušných nákaz.
Pro analýzu získaných údajů byly použity standardní statistické metody. Spojité proměnné jsou prezentovány jako medián s interkvartilovým rozpětím a k jejich srovnání byl užit Mannův-Whitneyův test nebo metoda analýzy rozptylu (ANOVA). K porovnání nespojitých proměnných byl užit chí-kvadrát nebo Fisherův exaktní test. Statistická analýza byla provedena v programu GraphPad Prism 8.3.
VÝSLEDKY
Demografická data
Do studie bylo zařazeno celkem 934 respondentů, z toho 473 mužů (50,6 %) a 461 žen (49,4 %). Věkový medián ve studii byl 32 let (IQR 27–39), přičemž muži byli starší [33 let (IQR 28–40)] než ženy [30 (IQR 27–38)], p < 0,001. Celkem 39 cestovatelů (4,2 %) bylo starších 60 let a 23 pacientů (2,4 %) mladších 18 let.
Nejčastěji udávaným důvodem pro cestu byl turistický (772; 82,7 %) nebo pracovní pobyt (111; 11,9 %). Podrobné demografické charakteristiky podle typu pobytu jsou uvedeny v tabulce 1. Medián délky pobytu v rizikové oblasti byl 18 dnů (IQR 14–28) a byl signifikantně delší u osob, které cestovaly pracovně (p < 0,001) nebo jako dobrovolníci (p < 0,001) ve srovnání s turistickými pobyty. Celkem 54 (5,8 %) cestovatelů pobývalo v zahraničí déle než 90 dní a 24 (2,6 %) méně než 7 dnů, v 7 případech (0,7 %) nebyla délka pobytu zjištěna. Celkem 450 osob (48,2 %) cestovalo do rizikových oblastí opakovaně.
Table 1. Základní demografické údaje
Table 1. Basic demographics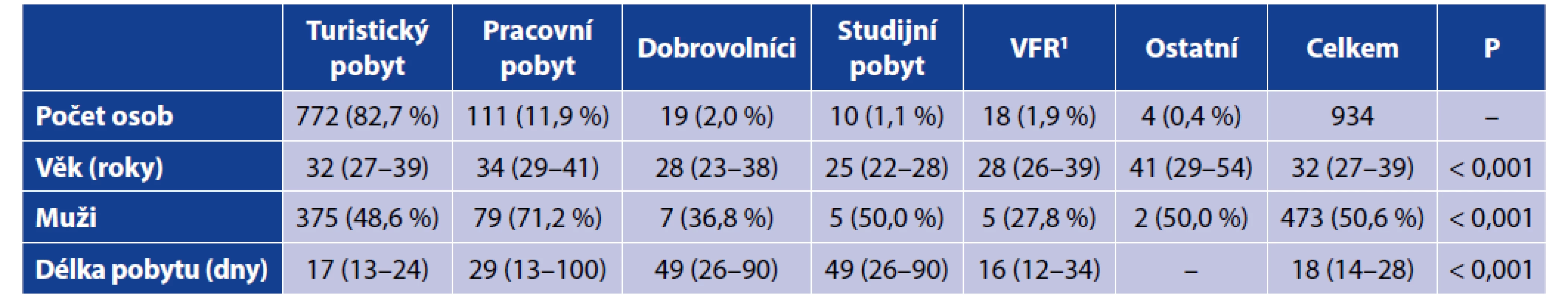
1osoba navštěvující známé a příbuzné
1person visiting acquaintances and relativesNejvíce cestovatelů navštívilo jihovýchodní Asii (332; 35,5 %), jižní Asii (176; 18,8 %), subsaharskou Afriku (172; 18,4 %) a Latinskou Ameriku (133; 14,2 %). Turisté nejčastěji pobývali v jihovýchodní Asii (309/772; 40,0 %). Subsaharská Afrika byla nejčastější destinací u pracovních pobytů (44/111; 39,6 %), dobrovolníků (14/19; 73,7 %) a osob navštěvujících své známé či příbuzné, tzv. VFR (8/18; 44,4 %). Celkem 206 respondentů (22,1 %) navštívilo 2 či více různých zemí během jedné cesty a 32 (3,4 %) z nich pobývalo ve více než jednom regionu. Přehled nejčastěji navštívených zemí uvádí tabulka 2.
Table 2. Nejčastěji navštívené oblasti a země podle typu pobytu
Table 2. The most frequently visited destinations and countries by travel type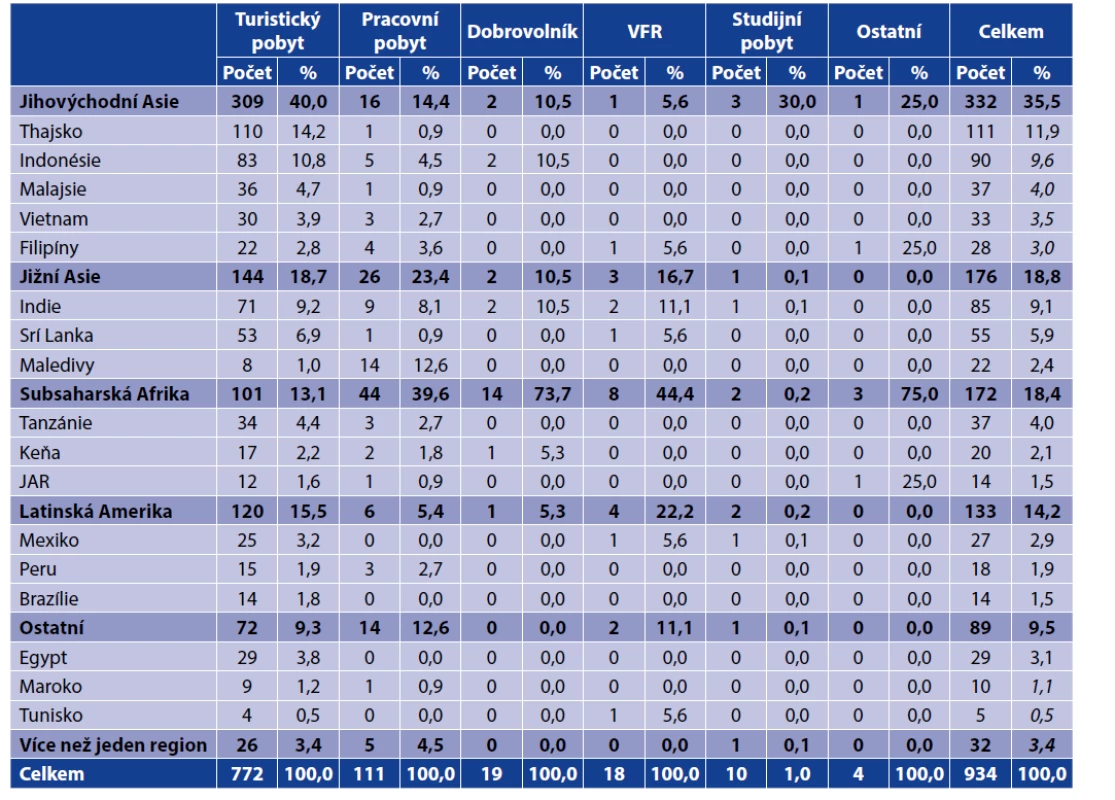
Chronická onemocnění
Celkem 317 cestovatelů (33,9 %) udávalo chronické onemocnění, z toho nejčastější byla alergická onemocnění (147/317; 46,4 %), thyreopatie (50/317; 15,8 %), arteriální hypertenze (49/317; 15,5 %), nemoci gastrointestinálního traktu (42/317; 13,2 %), astma bronchiale (34/317; 10,7 %) a psychiatrická onemocnění (21/317; 9,8 %). Celkem 12/461 pacientek bylo gravidních (2,6 %), 9 z 317 cestovatelů bylo sledováno pro významný imunodeficit (2,8 %), 8 pro diabetes mellitus (2,5 %) a 6 udávalo trombofilní mutaci či anamnézu prodělané tromboembolické nemoci (1,9 %). Trvalou chronickou medikaci užívalo v době cesty 159 (17,0 %) cestovatelů. Skupinu cestovatelů nad 50 let věku tvořilo celkem 116 (12,4 %) jedinců. V této podskupině byl výskyt chronických onemocnění signifikantně vyšší než u ostatních cestovatelů a činil 45,7 % (53/116, p=0,001), přičemž mezi nejčastější komorbidity patřila arteriální hypertenze (29/53; 54,7 %), dyslipidémie (13/53; 24,5 %) a thyreopatie (13/53; 24,5 %).
Předvýjezdová konzultace, očkování, rizikové chování
Odborné poradenství před cestou vyhledalo celkem 415 respondentů (44,4 %). Podrobná data o adherenci cestovatelů k preventivním opatřením uvádí tabulka 3. Řádně očkováno bylo pouze 312 (33,4 %) cestovatelů, přičemž u zbylých 622 cestovatelů, kteří nebyli považováni za řádně očkované podle platných doporučení, chybělo ve 204 případech pouze očkování proti vzteklině (32,7 %). Další údaje o očkování uvádí graf na obrázku 1. Antimalarická chemoprofylaxe byla indikována u 151 pacientů (16,2 %), avšak užívalo jí pouze 44/151 pacientů (29,1 %), nejčastěji atovachon/proguanil (26/43; 60,5 %) a meflochin (9/43; 20,9 %). Mezi cestovateli, kteří vyhledali předvýjezdové poradenství, bylo více řádně očkovaných [200/415 (48,2 %) versus 112/514 (21,8 %), p = 0,001], avšak vliv na užívání antimalarik nebyl prokázán [10/53 (18,9 %) u konzultovaných oproti 32/98 (32,7 %) u nekonzultovaných, p = 0,088], přestože ve skupině konzultovaných cestovatelů bylo významně více pobytů v malarických oblastech [98/415 (23,6 %) versus 53/514 (10,3 %), p < 0,001]. Výskyt preventabilních infekcí byl v obou skupinách nízký, aniž by mezi nimi byl zaznamenán významný rozdíl [30/415 (7,2 %) versus 33/514 (6,4 %), p = 0,694]. Podrobné informace o rizikovém chování během pobytu uvádí tabulka 4.
Table 3. Adherence k preventivním opatřením dle účelu pobytu a navštívené oblasti
Table 3. Adherence to preventive measures by travel type and destination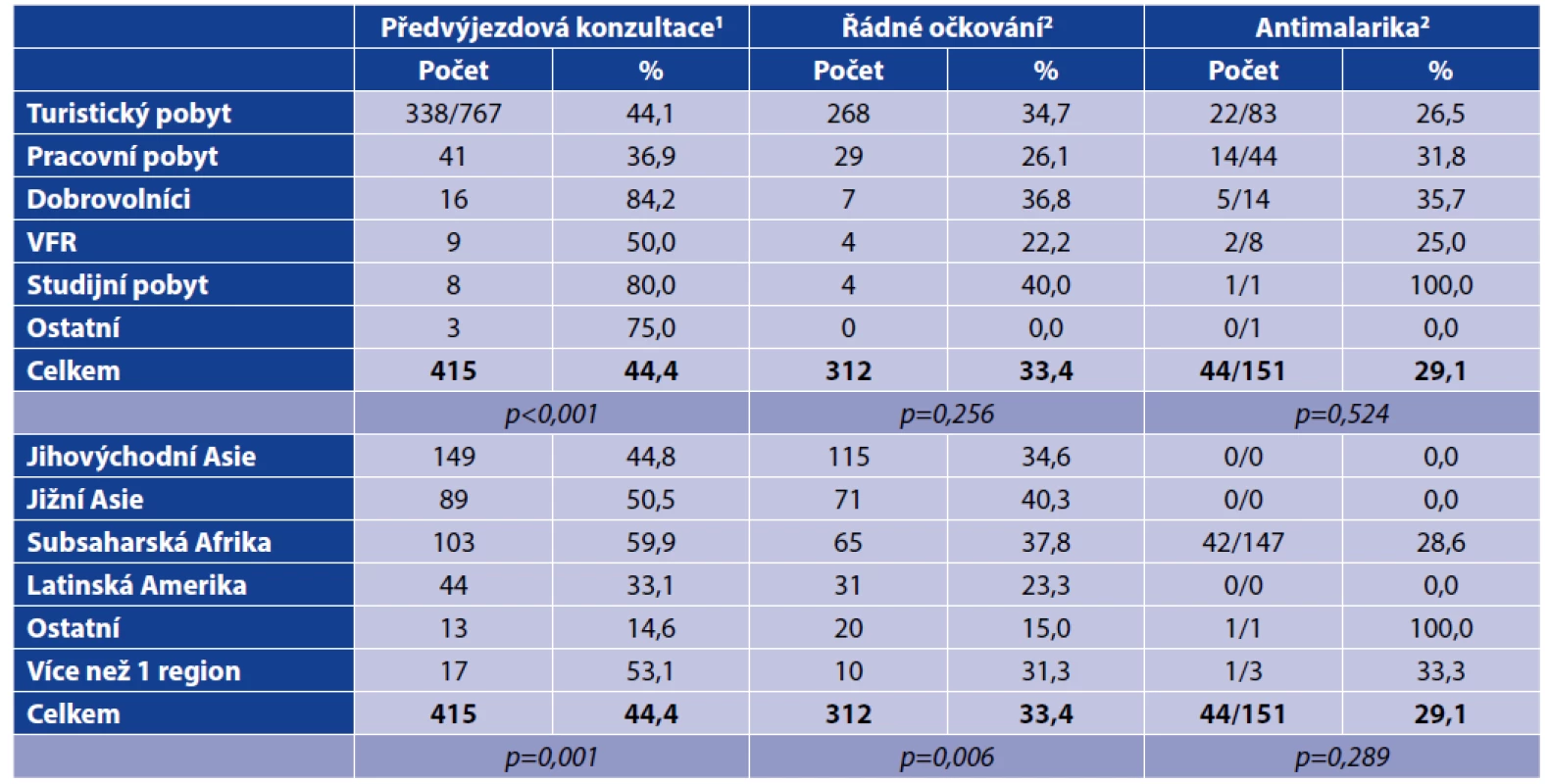
1U 5 turistů se nepodařilo dohledat informaci o předvýjezdovém poradenství, 2podle doporučení CRM [15]
15 tourists could not find information about pre-departure counseling, 2according to CRM recommendations [15]Image 1. Očkování před cestou
Figure 1. Pre-travel vaccinations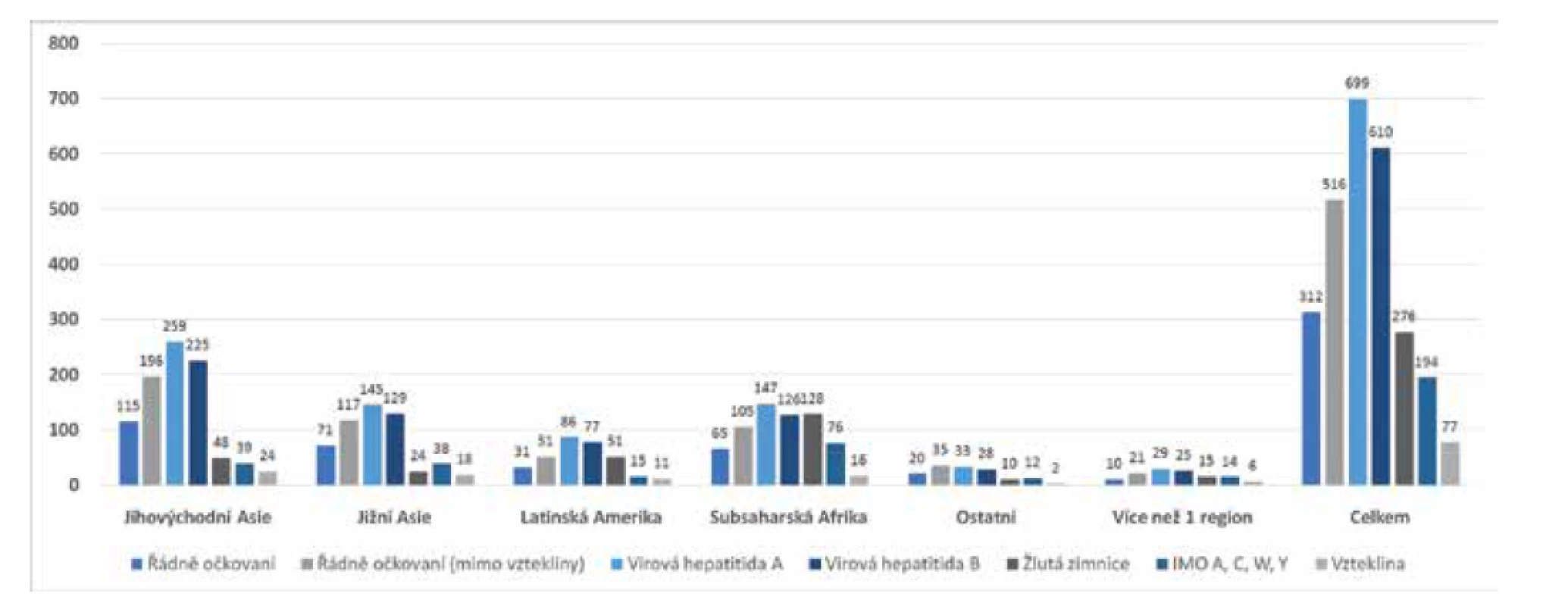
Table 4. Rizikové chování během pobytu
Table 4. Risky behaviour when travelling
Zdravotní obtíže po návratu
Nejčastěji diagnostikované zdravotní obtíže u pacientů v našem souboru jsou uvedeny v tabulce 5. Z celkového počtu 934 pacientů bylo v 713 případech (76,3 %) prokázáno onemocnění, které vzniklo v souvislosti s pobytem v zahraničí. Tropická infekční nákaza byla diagnostikována u 199 cestovatelů (21,3 %), přičemž největší podíl tropických infekcí byl zjištěn u cestovatelů, kteří se navrátili z jihovýchodní Asie (88/332, 26,5 %). Většina pacientů byla ošetřena ambulantně (832; 89,1 %) a pouze 102 (10,9 %) vyžadovalo hospitalizaci. Medián délky hospitalizace činil 5 dnů (IQR 3-7). Nejčastějším důvodem přijetí na lůžko byla malárie (24/102; 23,5 %), horečka dengue (12/102; 11,8 %), akutní průjmová onemocnění (12/102; 11,8 %) a zajištění postexpoziční antirabické profylaxe (9/102; 8,8 %).
Table 5. Přehled zdravotních obtíží po návratu
Table 5. Post-travel health problems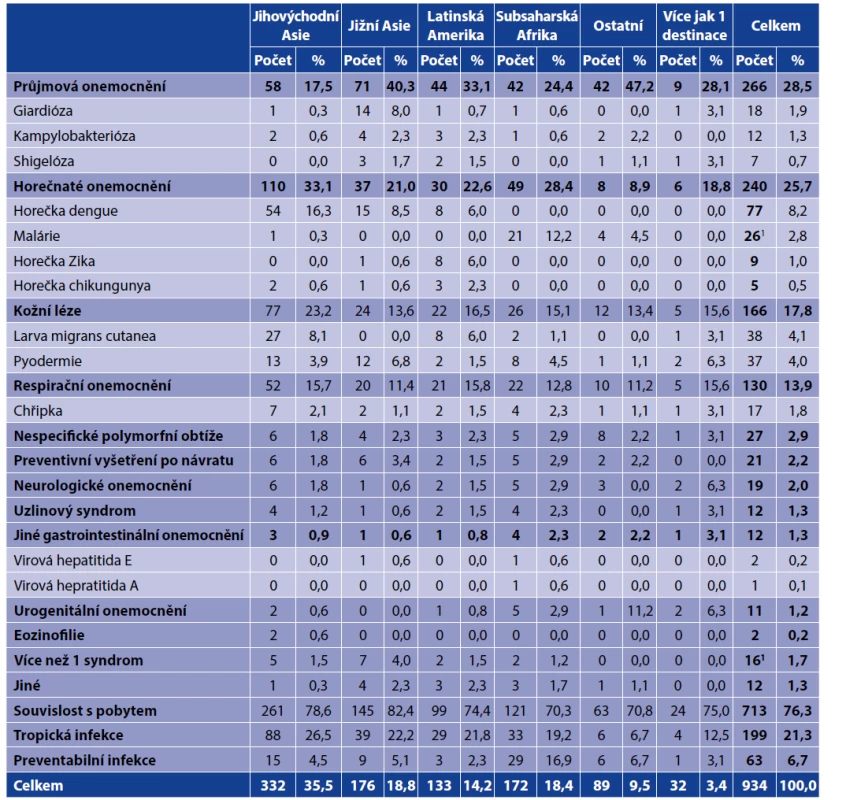
1V 1 případě malárie byla diagnostikována jako koinfekce se salmonelózou.
1In 1 case malaria was diagnosed as a coinfection with salmonellosis.Mezi nejčastější udávané symptomy po návratu z tropů patřila zvýšená teplota či horečka (574; 61,5 %), zimnice (438; 46,9 %), bolesti hlavy (502; 53,7 %), bolesti svalů (397; 42,5 %) a průjem (409; 43,8 %).
Průjmové onemocnění prodělalo 266 (28,5 %) z celkového počtu 934 cestovatelů, přičemž u 178 z nich (66,9 %) se jednalo o akutní a u 41 (15,4 %) o chronické průjmové onemocnění bez zjištěného etiologického agens. Nejčastěji diagnostikované infekce představovala giardióza (18/266; 6,8 %), kampylobakterióza (12/266; 4,5 %) a shigelóza (7/266; 2,6 %). Nejvyšší zastoupení akutních či chronických průjmů bylo popsáno u cestovatelů po návratu z jižní Asie a severní Afriky. Předvýjezdová konzultace neměla vliv na výskyt akutních či chronických průjmových onemocnění: prodělalo je 29,6 % (123/415) respondentů udávajících návštěvu lékaře a 29,8 % (153/514) zbylých cestovatelů, p=0,966.
Horečnaté onemocnění prodělalo celkem 240/934 (25,7 %) cestovatelů. Ve většině případů se jednalo o nespecifické virové onemocnění bez prokázané etiologie. Horečnaté infekce byly nejčastěji diagnostikovány u cestovatelů, kteří pobývali v jihovýchodní Asii (110/332; 33,1 %) a v subsaharské Africe (49/172; 28,4 %). Mezi nejčastěji importované febrilní tropické infekce patřily arbovirózy, především horečky dengue (77/240; 32,1 %), Zika (9/240; 3,8 %) a chikungunya (5/240; 2,1 %). V našem souboru bylo zachyceno celkem 27 případů malárie (13,6 %), přičemž nejčastějším původcem bylo Plasmodium falciparum (22/27; 81,5 %), 18 případů tropické malárie bylo importováno ze subsaharské Afriky, 3 případy z Blízkého východu (Omán) a jeden z jihovýchodní Asie (Indonésie). Malárie vyvolaná P. vivax (3/27; 11,1%) byla importována z Keni, Ugandy a Papuy Nové Guiney. Poslední dva případy malárie byly importovány ze subsaharské Afriky a jejich původcem bylo v jednom případě P. malariae a ve druhém se jednalo i kombinovanou infekci P. malariae a P. ovale.
Kožní léze a dermatitidy představovaly třetí nejčastější příčinu zdravotních obtíží (166/934; 17,8 %). Nejvíce zastoupenou diagnózou byl syndrom larva migrans cutanea (38/166; 22,9 %), přičemž onemocnění bylo nejčastěji importováno z jihovýchodní Asie (27/38; 71,1 %), především z Thajska (15/38; 39,5 %). Mezi další časté kožní obtíže patřily pyodermie (37/166; 27,2 %), poštípaní hmyzem nebo jinými členovci (23/166; 13,9). Myiáze byla diagnostikována celkem u 4 pacientů (2,4 %), kožní leishmanióza a cerkáriová dermatitida shodně v jednom případě (0,6 %).
Respirační onemocnění prodělalo celkem 130/934 (13,9 %) pacientů. Ve většině případů se jednalo o virové infekce horních cest dýchacích bez prokázané etiologie (77/130; 59,2 %). Mezi nejčastěji identifikovaná agens patřil virus chřipky (17 případů; 13,1 %), Mycoplasma pneumoniae a Streptococcus pyogenes (shodně 4 případy; 2,4 %).
Preventabilní infekční onemocnění prodělalo celkem 63 pacientů (6,7 %), přičemž ve 27 případech (42,9 %) se jednalo o malárii. Infekce preventabilní očkováním byly diagnostikovány u 23 pacientů (36,5 %): chřipka (17/23; 73,9 %), epidemická parotitida (3/23; 13,0 %), břišní tyfus, virová hepatitida A a zarděnky (shodně 1 případ; 4,3 %). Zbylých 13 pacientů (20,6 %) vyžadovalo postexpoziční profylaxi proti vzteklině z důvodu rizikového poranění.
Tropické nákazy byly diagnostikovány celkem u 199 (21,3 %) pacientů. Nejčastější byly tropické horečnaté nákazy, avšak v našem souboru byly prokázány i méně časté infekce. U dvou pacientů po návratu z jihovýchodní Asie byla diagnostikována nákaza vyvolaná měchovci Ancylostoma/Necator. Akutní schistosomózu (horečku Katayama) prodělal jeden pacient po návratu z Ugandy. Infekce vyvolaná Trichuris trichiura byla diagnostikována u pacientky po návratu z Tanzánie. U HIV pozitivní pacientky původem ze Střední Ameriky, která byla vyšetřována po návratu z Filipín, byla prokázána diseminovaná histoplazmóza.
Celkem 14 (1,5 %) pacientů z našeho souboru muselo vyhledat lékařské ošetření pro dekompenzaci či první manifestaci interního onemocnění. Dalších 19 (2,0 %) cestovatelů prodělalo neurologická onemocnění či syndromy neinfekční etiologie, nejčastěji se jednalo o tenzní bolesti hlavy či migrény nebo nespecifické parestezie.
Odlišnosti mezi jednotlivými skupinami cestovatelů
Při srovnání osob, které cestovaly z turistických nebo pracovních důvodů, nebyl prokázán významný rozdíl v četnosti předvýjezdové konzultace [338/767 (44,1 %) versus 41/111 (36,9 %), p = 0,156], ani v počtu řádně očkovaných [268/772 (34,7 %) versus 29/111 (26,1 %), p = 0,085]. Adherence k antimalarické chemoprofylaxi v indikovaných případech byla obecně nízká jak u turistů (22/83; 26,5 %), tak u osob, které cestovaly z pracovních důvodů (14/44; 31,8 %), avšak u pracovních výjezdů byl významně častěji udáván pobyt v malarické oblasti [83/772 (10,8 %) versus 48/111 (43,2 %), p < 0,001]. Nejčastější diagnózou u osob, které cestovaly z pracovních důvodů, bylo akutní průjmové onemocnění bez prokázaného agens (20/111; 18,0 %), horečka dengue (12/111; 10,8 %) a neurčená febrilní virová onemocnění (9/111; 8,1 %). Celkem 9 (8,1 %) z 111 pacientů, kteří cestovali z pracovních důvodů, prodělalo preventabilní infekci: malárii (6/111; 5,4 %), chřipku, virovou hepatitidu A a epidemickou parotitidu (shodně 1 případ; 0,9 %).
Osoby, které cestovaly jako dobrovolníci nebo za účelem návštěvy svých známých či příbuzných, udávaly častěji při srovnání s turistickými pobyty rizikový charakter ubytování [426/772 (55,2 %) u turistů versus 17/19 (89,5 %) u dobrovolníků, p = 0,004 a 17/18 (94,4 %) u VFR, p <0,001] a pobyt v malarické oblasti [83/772; 10,8 % u turistů versus 14/19 u dobrovolníků (73,7 %) a 8/18 (44,4 %) u VFR, shodně p < 0,001]. Nejčastější oblastí pobytu dobrovolníků byla subsaharská Afrika (14/19; 73,7 %). Malárie byla nejčastější diagnózou v této skupině (4/19; 21,0 %). Většina (11/19; 57,9 %) pobývala v tropech opakovaně a celkem 16 (84,2 %; p < 0,001) udávalo lékařskou konzultaci před cestou, avšak pouze 7/19 (36,8 %) bylo řádně očkováno. Antimalarika v indikovaných případech užívalo pouze 5/14 (35,7 %) dobrovolníků, ani v tomto případě nebyl zaznamenán signifikantní rozdíl ve srovnání s turistickými pobyty [22/83 (26,5 %), p = 0,525].
Cestovatelé, kteří navštěvovali své známé a příbuzné, častěji ve srovnání s turisty udávali opakovaný pobyt v rizikových oblastech [15/18 (83,3 %) versus 357/772 (46,2 %), p = 0,003). Nejčastěji navštíveným regionem byla subsaharská Afrika (8/18; 44,4 %), z toho ve 4 případech Nigérie (22,2 %). Předvýjezdové poradenství absolvovalo celkem 9 osob (50,0 %), řádně očkováni však byli pouze 4 cestovatelé [4/18 (22,2 %) versus 268/772 (34,7 %)] u turistů, p = 0,325) a indikovaná antimalarika užívali pouze 2 z 8 (25,0 %).
DISKUSE
Předkládaná studie, která hodnotila přístup cestovatelů k preventivním opatřením a jejich nejčastější zdravotní obtíže po návratu, představuje první studii obdobného rozsahu provedenou v České republice. Pracoviště, na kterém byla zpracována, poskytuje jedinečnou příležitost pro sběr unikátních dat v rozsáhlém souboru cestovatelů, neboť patří mezi největší centra cestovní medicíny v České republice. Přínosem dotazníkového průzkumu je zhodnocení přístupu jednotlivých skupin cestovatelů k předvýjezdovému poradenství, očkování a antimalarické chemoprofylaxi v našich podmínkách. Zařazení pacientů po návratu z tropů umožnilo zhodnotit i nejčastější zdravotní obtíže u cestovatelů a význam předvýjezdového poradenství v jejich prevenci. Získaná data mohou pomoci optimalizovat současné strategie předvýjezdového poradenství, přičemž jejich výhodou je lokální charakter, který oproti jiným publikovaným údajům lépe charakterizuje specifika české populace.
Výsledky naší studie poukazují na všeobecně nízký podíl cestovatelů, kteří vyhledávají zdravotní konzultaci před odjezdem do rizikových oblastí. Výsledky obdobných zahraničních studií uvádějí podobná data a podíl konzultovaných cestovatelů se v nich pohybuje mezi 22–59 % [14, 16–19]. Relativně vyšší podíl cestovatelů, kteří vyhledali zdravotní konzultaci před cestou, byl u osob, které cestovaly jako dobrovolníci a ze studijních důvodů. Předvýjezdové poradenství má prokazatelný vliv na zvýšení proočkovanosti cestovatelů, avšak bohužel v této studii nebyl prokázán vliv konzultace na užívání antimalarik v jednoznačně indikovaných případech. Toto zjištění považujeme za zcela zásadní, neboť z hlediska možných preventabilních infekčních rizik představuje malárie jedno z nejčastěji importovaných tropických onemocnění s možným závažným až život ohrožujícím průběhem. V této studii byla dále prokázána velmi nízká adherence cestovatelů k zásadám bezpečného stravování, včetně těch, kteří absolvovali předvýjezdové poradenství, což je však ve shodě s dříve publikovanými studiemi [3, 11, 14, 16–19].
Pouze třetina všech cestovatelů v naší studii byla řádně očkovaná podle mezinárodně platných racionálních doporučení [15]. Tento podíl byl dokonce méně než poloviční i v subpopulaci cestovatelů, kteří udávali předvýjezdovou konzultaci, avšak ve většině případů chybělo pouze očkování proti vzteklině. Přestože toto očkování u nás není cestovateli rutinně akceptováno, jedná se o očkování s velmi dobrou nákladovou efektivitou, neboť rizikové poranění zvířetem s rizikem přenosu vztekliny představuje častý důvod konzultace cestovatelů a vždy vyžaduje řádnou postexpoziční profylaxi, která může být v tropických oblastech obtížně dostupná, případně v oblíbených turistických oblastech finančně nákladná [11, 20–22]. Součástí předvýjezdového poradenství by měla být i kontrola stavu pravidelného očkování proti běžným kosmopolitně se vyskytujícím nákazám jako např. tetanus, spalničky, příušnice, dávivý kašel, chřipka či pneumokokové nákazy u starších nebo rizikových osob, případně zjištění anamnestických údajů o prodělání vakcínami preventabilních infekcí (plané neštovice). Adherence k užívání antimalarické profylaxe byla nízká napřič všemi skupinami cestovatelů. Rizikové jsou však zejména pracovní pobyty, jelikož mezi nimi je významně vyšší zastoupení dlouhodobých pobytů v malarických oblastech [23 až 25].
Nejčastějším chronickým onemocněním v našem souboru cestovatelů byly alergie, což je ve shodě s dříve publikovanými studiemi s podobným věkovým složením [7, 26–29]. S narůstajícím věkem cestovatelů však přibývá pacientů s interními komorbiditami a u osob nad 50 let věku již tvoří většinu všech chronických onemocnění a představují jistá zdravotní rizika při cestě. Pro cestovatele vyššího věku je proto zcela nezbytné mezioborové pojetí problematiky předvýjezdového poradenství, na kterém by se kromě odborníků z oblasti cestovní medicíny a infekčního lékařství měli podílet také praktičtí lékaři a internisté. Součástí kvalitní předvýjezdové konzultace by mělo být i poučení cestovatele o případném postupu při dekompenzaci či zhoršení chronického stavu, vydání receptů na pohotovostní léčiva a o nutnosti zajištění cestovního připojištění, které pokrývá i výdaje spojené s chronickým onemocněním.
Přestože preventabilní infekční onemocnění představují relativně malý podíl na zdravotních obtížích cestovatelů po návratu z tropů či subtropů, patří mezi ně zejména malárie, která je českými cestovateli a mnohdy i odbornou veřejností podceňována. V souboru izraelských cestovatelů bylo zastoupení preventabilních infekcí obdobně nízké, avšak autoři upozorňují na skutečnost, že právě tato onemocnění tvořily naprostou většinu akutních život ohrožujících stavů [30]. Při předvýjezdovém poradenství je nutné věnovat pozornost i běžným kosmopolitním nákazám, kterým lze předejít očkováním, přičemž v naší studii byly nejčastěji prokázány případy chřipky, ale i virové hepatitidy A, příušnic či zarděnek.
Nejčastější zdravotní obtíže v naší skupině představovala průjmová onemocnění, horečnaté stavy a kožní léze, což je plně ve shodě s dříve publikovanými zahraničními studiemi [4, 5, 10, 31–34]. Některým z těchto nemocí lze zabránit dodržením režimových opatření, jako například řádným užíváním repelentů, dodržováním zásad bezpečného stravování, vyhýbáním se chůzi na boso či kontaktu se stojatou sladkou vodou v přírodě. Bohužel adherence cestovatelů k těmto doporučením i po absolvování předvýjezdového poradenství je velmi nízká. Evropská studie z center sítě EuroTravNet hodnotila účinnost předvýjezdového poradenství v širším kontextu celkové morbidity spojené s cestováním [10]. Výsledky studie potvrzují hypotézu o efektivitě konzultace v prevenci malárie, avšak poukazují také na zdánlivě paradoxní účinek na výskyt průjmových onemocnění, jejichž incidence byla dokonce vyšší u konzultovaných cestovatelů. Obdobná situace byla zjištěna i v našem souboru, kde poradenství mělo zcela opačný efekt na rizikové stravování a ubytování, než by bylo žádoucí. Možným vysvětlením tohoto fenoménu by mohlo být častější vyhledávání předvýjezdového poradenství těmi cestovateli, jejichž plánovaný pobyt je spojen s více riziky (např. dobrovolnické pobyty či VFR). Novou výzvu pro obor cestovní medicíny bude jistě představovat i výskyt infekce covid-19, včetně zajištění poradenství a dostatečných kapacit pro vyžadované testování osob, které překračují hranice.
Někteří z cestovatelů byli vyšetřeni na naší klinice pro zdravotní obtíže, které byly vyvolány neinfekčním onemocněním, zejména interního či neurologického původu. Vzhledem k charakteru našeho pracoviště se pravděpodobně jedná o zkreslení výchozích dat a u celkové populace cestovatelů lze předpokládat větší zastoupení právě těchto diagnóz. Zastoupení úrazů a nehod mezi příčinami nemocnosti cestovatelů bylo podstatně vyšší v dříve publikovaných souborech. Infekční onemocnění se udávají jako příčina úmrtí cestovatelů pouze v 1–2 % případů, zatímco největší podíl na úmrtnosti podle literatury mají nehody a dekompenzace interních onemocnění [6, 35–37]. Limitací naší studie je absence dat o rizikových sexuálních praktikách a o výskytu pohlavně přenosných chorob. Vzhledem k jejich citlivému charakteru jsme museli počítat s možnou neochotou respondentů poskytovat tyto informace. K posouzení skutečného výskytu úrazů, interních onemocnění a sexuálně přenosných nákaz by bylo nutné doplnit náš soubor o data z příslušných specializovaných pracovišť. Další limitací naší studie je zařazení pouze cestovatelů, kteří byli ochotni vyplnit studijní dotazník, což může vést k systematické chybě a zkreslení výsledků. Zároveň vzhledem k tomu, že do studie byli zařazeni jenom cestovatelé, kteří byli ošetřeni pro zdravotní obtíže, nelze na základě výsledků naší studie hodnotit efektivitu samotného předvýjezdového poradenství a preventivních opatření.
ZÁVĚR
Předkládaná studie poskytuje zcela unikátní údaje o nejčastějších zdravotních obtížích českých cestovatelů a jejich přístupu k možnostem prevence. Závěrem lze uvést, že naši cestovatelé předvýjezdové poradenství využívají nedostatečně a jejich adherence k případným doporučením pro bezpečné chování v tropech je relativně nízká. Problém představují zejména pracovní pobyty, jejichž společnou charakteristikou je delší doba pobytu v tropech, častěji udávané rizikové chování a vysoký podíl příjezdů do subsaharské Afriky. Nejčastěji opomíjeným preventivním opatřením je zejména řádné užívání antimalarické chemoprofylaxe a nízká proočkovanost cestovatelů proti vzteklině, přičemž i v našem souboru byla antirabická postexpoziční profylaxe jedním z častých důvodů zdravotní konzultace. V případě očkování cestovatelů je nezbytné řádně zvažovat nejen význam a přínos pro pacienta, ale i finanční náklady. Mimo běžně doporučovaných očkování je vhodné pomýšlet i na doplnění očkování proti kosmopolitně se vyskytujícím nákazám, přičemž v našem souboru byla jako nejčastější očkováním preventabilní infekce prokázána chřipka. Předvýjezdová péče vyžaduje širší interdisciplinární přístup zaměřený kromě doporučení cestovního očkování také na uspokojivou kompenzaci interních komorbidit, prevenci úrazů a vysvětlení rizik plynoucích z nedodržení nespecifických režimových opatření. Zastoupení jednotlivých zdravotních obtíží a syndromů po návratu z tropů v této studii odpovídá zkušenostem ze zahraničních center s převažujícími turistickými či pracovními pobyty. Prezentovaná lokální data mohou pomoci rozšířit naše znalosti o charakteristice pobytu českých cestovatelů v tropických a subtropických oblastech, čímž mohou přispět ke zlepšení rutinní praxe v cestovní medicíně.
Do redakce došlo dne 9. 4. 2020.
Adresa pro korespondenci:
MUDr. Milan Trojánek, Ph.D.
Klinika infekčních nemocí, 2. LF UK
Budínova 2
180 81 Praha 8
e-mail: milan.trojanek@bulovka.cz
Sources
1. World Tourism Organisation. UNWTO Tourism Highlights: 2018 Edition [online]. Madrid, UNWTO, Aug 2018 [cit. 2019-12-26]. Dostupné na www:< https://www.e-unwto.org/doi/pdf/10.18111/9789284419876>.
2. World Tourism Organization. European Union Tourism Trends, Madrid, UNWTO, Apr 2018 [cit. 2019-12-26]. Dostupné na www: https://www.e-unwto.org/doi/book/10.18111/9789284419470.
3. Ryan ET, Wilson ME, Kain KC. Illness after international travel. N Engl J Med, 2002; 347 : 505–516.
4. Angelo KM, Kozarsky PE, Ryan ET, et al. What proportion of international travellers acquire a travel-related illness? A review of the literature. J Travel Med, 2017;24(5):1–8.
5. Griffiths KM, Savini H, Brouqui P, et al. Surveillance of travel-associated diseases at two referral centres in Marseille, France: a 12-year survey. J Travel Med, 2018;25(1):1–9.
6. Chen LH, Wilson ME, Davis X, et al. Illness in long-term travelers visiting GeoSentinel clinics. Emerg Infect Dis, 2009;15(11):1773–1782.
7. Han CT, Flaherty G. Profile of Travelers with Preexisting Medical Conditions Attending a Specialist Travel Medicine Clinic in Ireland. J Travel Med, 2015;22(5):312–317.
8. Winer L, Alkan M. Incidence and Precipitating Factors of Morbidity among Israeli Travelers Abroad. J Travel Med, 2006;9(5):227–232.
9. Rack J, Wichmann O, Kamara B, et al. Risk and spectrum of diseases in travelers to popular tourist destinations. J Travel Med, 2005;12(5):248–253.
10. Schlagenhauf P, Weld L, Goorhuis A, et al. Travel-associated infection presenting in Europe (2008–2012): An analysis of EuroTravNet longitudinal, surveillance data, and evaluation of the effect of the pre-travel consultation. Lancet Infect Dis, 2015;15(1):55–64.
11. Hill DR. Health Problems in a Large Cohort of Americans Traveling to Developing Countries. J Travel Med, 2006;7(5):259–266.
12. Belderok SM, van den Hoek A, Kint JA, et al. Incidence, risk factors and treatment of diarrhoea among Dutch travellers: Reasons not to routinely prescribe antibiotics. BMC Infect Dis, 2011;11(1):295.
13. Leroy H, Arvieux C, Biziragusenyuka J, et al. A retrospective study of 230 consecutive patients hospitalized for presumed travel-related illness (2000-2006). Eur J Clin Microbiol Infect Dis, 2008;27(11):1137–1140.
14. La Dahlgren A, DeRoo L, Steffen R. Prevention of travel-related infectious diseases: Knowledge, practices and attitudes of Swedish travellers. Scand J Infect Dis, 2006;38(11–12):1074–1080.
15. Jelinek T, Haditsch M, ed. CRM Handbuch Reisemedizin. Ausgabe 55. Düsseldorf: CRM Centrum für Reisemedizin, 2018. ISBN 978-3-941386-26-6.
16. Al-Abri SS, Abdel-Hady DM, Al-Abaidani IS. Knowledge, attitudes, and practices regarding travel health among Muscat International Airport travelers in Oman: Identifying the gaps and addressing the challenges. J Epidemiol Glob Health, 2016;6(2):67–75.
17. Aziz MM, Abd El-Megeed HS, Abd Ellatif MAM. Pre-travel health seeking practices of Umrah pilgrims departing from Assiut International Airport, Egypt. Travel Med Infect Dis, 2018;23 : 72–76.
18. Wilder-Smith A, Khairullah NS, Song JH, et al. Travel Health Knowledge, Attitudes and Practices among Australasian Travelers. J Travel Med, 2004;11(1):9–15.
19. Rolling T, Mühlenpfordt M, Addo MM, et al. Pre-travel advice at a crossroad: Medical preparedness of travellers to South and Southeast-Asia – The Hamburg Airport Survey. Travel Med Infect Dis, 2017;18 : 41–45.
20. Steffen R, Behrens RH, Hill DR, et al. Vaccine-preventable travel health risks: What is the evidence – What are the gaps? J Travel Med, 2015;22(1):1–12.
21. Jentes ES, Blanton JD, Johnson KJ, et al. The global availability of rabies immune globulin and rabies vaccine in clinics providing direct care to travelers. J Travel Med, 2013;20(3):148–158.
22. Sibunruang S, Tepsumethanon S, Raksakhet N, et al. Rabies immunization of travelers in a Canine rabies endemic area. J Travel Med, 2013;20(3):159–164.
23. Chen LH, Leder k, Barbre KA, et al. Business travel-associated illness: A GeoSentinel analysis. J Travel Med, 2018;25(1):1–10.
24. Bühler S, Rüegg R, Steffen R, et al. A profile of travelers – An analysis from a large Swiss travel clinic. J Travel Med, 2014;21(5):324–331.
25. Selcuk EB, Kayabas U, Binbasioglu H, et al. Travel health attitudes among Turkish business travellers to African countries. Travel Med Infect Dis, 2016;14(6):614–620.
26. Darrat M, Flaherty GT. Retrospective analysis of older travellers attending a specialist travel health clinic. Trop Dis Travel Med Vaccines, 2019;5(1):1–8.
27. Stienlauf S, Streltsin B, Meltzer E, et al. Chronic illnesses in travelers to developing countries. Travel Med Infect Dis, 2014;12(6):757–763.
28. Hochberg NS, Barnett ED, Chen LH, et al. International travel by persons with medical comorbidities: Understanding risks and providing advice. Mayo Clin Proc, 2013;88(11):1231–1240.
29. Wieten RW, Leenstra T, Goorhuis A, et al. Health risks of travelers with medical conditions-a retrospective analysis. J Travel Med, 2012;19(2):104–110.
30. Avni C, Stienlauf S, Meltzer E, et al. Region-specific, life-threatening diseases among international travelers from Israel, 2004–2015. Emerg Infect Dis, 2018;24(4):790–793.
31. Dam Larsen F, Jespersen S, Wejse C, et al. One-sixth of inpatients in a Danish infectious disease ward have imported diseases: A cross-sectional analysis. Travel Med Infect Dis, 2017;20 : 43–48.
32. Ansart SS, Perez L, Vergely O. Illnesses in travelers returning from the tropics: a prospective study of 622 patients. J Travel Med, 2005;12(6):312–318.
33. Freedman DO, Weld LH, Kozersky PE, et al. Spectrum of disease and relation to place of exposure among ill returned travelers. N Engl J Med, 2006;354(2):119–130
34. Marks M, Armstrong M, Whitty CJM, Doherty JF. Geographical and temporal trends in imported infections from the tropics requiring inpatient care at the Hospital for Tropical Diseases, London – A 15 year study. Trans R Soc Trop Med Hyg, 2016;110(8):456–463.
35. Wadhwaniya S, Hyder AA. Pre-Travel Consultation Without Injury Prevention Is Incomplete. J Travel Med., 2013;20(4):217–220.
36. Stewart BT, Yankson IK, Afukaar F, et al. Road Traffic and Other Unintentional Injuries Among Travelers to Developing Countries. Med Clin North Am., 2016;100(2):331–343.
37. Hargarten SW, Baker TD, Guptill K. Overseas fatalities of United States citizen travelers: An analysis of deaths related to international travel. Ann. Emerg. Med., 1991;20(6):622–626.
Labels
Hygiene and epidemiology Medical virology Clinical microbiology
Article was published inEpidemiology, Microbiology, Immunology

2021 Issue 1-
All articles in this issue
- Opakovaně negativní PCR u pacientů s projevy covid-19: Mají či nemají infekci SARS-CoV-2?
-
Invazivní pneumokoková onemocnění u dospělých pacientů hospitalizovaných v Nemocnici Na Bulovce:
sérotypový replacement po zavedení plošné vakcinace dětí - Zkušenosti s léčbou virové hepatitidy C u injekčních uživatelů návykových látek v programu substituční léčby metadonem
- Analýza invalidity pro onemocnění HIV za roky 2010–2018
- Preventivní opatření, rizikové chování a nejčastější zdravotní obtíže u českých cestovatelů: prospektivní dotazníková studie u pacientů ošetřených na ambulanci cestovní medicíny
- Listerióza – analýza výskytu humánních případů v České republice v letech 2008–2018
- Enzymová léčba infekcí kůže a měkkých tkání
- Potenciálny problém spoločného výskytu pandemického covidu-19 a sezónnej chrípky
-
Zemřel MUDr. Vladimír Zikmund, CSc.
(27. 5. 1925–18. 10. 2020) - Za MUDr. Vladimírem Verhunem
- Reinfekce covidem-19
- Prvé laboratórne potvrdené invazívne meningokokové ochorenie séroskupiny C s abdominálnou klinickou prezentáciou na Slovensku, 2019
- Epidemiology, Microbiology, Immunology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Opakovaně negativní PCR u pacientů s projevy covid-19: Mají či nemají infekci SARS-CoV-2?
- Listerióza – analýza výskytu humánních případů v České republice v letech 2008–2018
- Reinfekce covidem-19
- Enzymová léčba infekcí kůže a měkkých tkání
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

