-
Medical journals
- Career
Infekční a další somatická komorbidita problémových uživatelů drog – výsledky průřezové studie s lékařským vyšetřením
: V. Mravčík 1,2,3; Z. Florián 4; V. Nečas 2,3; J. Štolfa 5,6
: Klinika adiktologie, 1. lékařská fakulta, Univerzita Karlova v Praze a Všeobecná fakultní nemocnice v Praze 1; Národní ústav duševního zdraví 2; Národní monitorovací středisko pro drogy a závislosti 3; FOCUS – Centrum pro sociální a marketingovou analýzu 4; Výukové pracoviště praktického lékařství, 2. lékařská fakulta, Univerzita Karlova v Praze 5; Katedra všeobecného praktického lékařství, Institut postgraduálního vzdělávání ve zdravotnictví v Praze 6
: Epidemiol. Mikrobiol. Imunol. 65, 2016, č. 1, s. 56-62
: Original Papers
Východiska:
Problémové užívání drog je spojeno s vyšším výskytem infekčních a dalších somatických onemocnění vyplývajících především z injekčního způsobu aplikace drogy.Materiál a metodika:
Na konci roku 2013 bylo provedeno celkové anamnestické a fyzikální lékařské vyšetření 40 problémových uživatelů drog rekrutovaných ze 4 nízkoprahových adiktologických programů v Praze, z nichž bylo 30 mužů a 10 žen, průměrný věk byl 35,5 let (muži 37,0 a ženy 30,9). Ze 40 vyšetřených bylo 37 bývalých nebo současných injekčních uživatelů drog, především metamfetaminu (pervitinu) a v nižší míře buprenorfinu.Výsledky:
Lékař označil zdravotní stav 35 vyšetřených za dobrý či uspokojivý, 5 vyšetřených (12,5 %) za neuspokojivý. Nejvyšší výskyt patologického nálezu byl zaznamenán u stavu chrupu (36 osob, tj. 90,0 %), kůže (15,0 %). U chrupu nejčastěji šlo o karies, postižení kůže se týkalo především trofických změn na bércích a bércových vředů a infekcí v místě vpichu. Gynekologický patologický nález byl zaznamenán u dvou žen z deseti. Nejčastěji postavenou diagnózou byla (chronická) VHC, stav po VHA, VHB, chronický zubní kaz, nekompletní chrup, otoky bérců a trofické změny na bércích po tromboflebitidě, hnisavé kožní defekty a vředová choroba gastroduodena. Většina vyšetřovaných osob byli kuřáci. Všichni vyšetření byli lékařem doporučeni k dalšímu vyšetření nebo do další péče různých odborností, nejčastěji šlo o stomatologii, dále hepatologii nebo gastroenterologii a internu nebo všeobecné praktické lékařství. V realitě je však účast v léčbě u této skupiny nízká kvůli řadě specifických faktorů a potřeb souvisejících s užíváním drog, které dostupnost léčby komplikují.Závěr:
Mezi problémovými uživateli je významný výskyt somatické komorbidity různého charakteru vyžadující řádnou všeobecnou zdravotní péči. Dominuje problematika infekční, kožní a stomatologická. V místech s vysokým výskytem problémového užívání drog je vhodné uvažovat o realizaci speciálního programu komplexní somatické péče, který by zohlednil specifika této cílové skupiny.Klíčová slova:
somatická komorbidita – infekční nemoci – problémové užívání drog – injekční užívání drog – metamfetamin – buprenorfin – lékařské vyšetření – lékařská péčeÚVOD
Problémové užívání nelegálních návykových látek je kromě psychiatrické komorbidity spojeno s výraznou somatickou nemocností, zejména jde o poruchy z okruhu infekčních nemocí, trávicího systému, úrazy a další vnější příčiny nemocnosti [např. 12, 54]. Zejména zvýšený výskyt krví přenosných infekcí, jako HIV a virových hepatitid související s injekční aplikací drog, je všeobecně znám a dobře popsán [např. 24, 25, 30, 38, 53, 55, 56, 58].
Poměrně častou komplikací injekčního užívání drog jsou abscesy v místě vpichu a další akutní a chronické infekce kůže, jejichž typickými původci jsou komenzálové Staphylococcus aureus a Streptococcus pyogenes [8, 13]. V různých zemích je výskyt infekce v místě vpichu v souborech injekčních uživatelů drog (IUD) na úrovni 55–60 %, v posledním roce přibližně u třetiny jedinců [21, 44]. Pokud jde o typ poruch kůže a měkkých tkání, Coull et al. na vzorku 200 současných nebo bývalých injekčních uživatelů drog ve Skotsku zjistili, že 60 % mělo v minulosti nějaký kožní problém – nejčastěji se jednalo o abscesy (75 % těch, co měli kožní problém), rezistence v podkoží (48 %), rány po injekční aplikaci (47 %), bércový vřed (25 %) nebo jinou chronickou afekci (23 %) a další kožní symptomatologii jako kontuze různého stupně, nebo flebitidu (8 %) [3]. Chronickou ránu (definovanou jako otevřenou nezhojenou poruchu kůže trvající 8 a více týdnů) mělo 19,7 % ze 152 klientů mobilního výměnného programu jehel a stříkaček v Baltimoru v USA [51].
IUD jsou také ohroženi systémovými infekcemi, např. pneumonií [např. 29] nebo pravo - i levostrannou infekční endokarditidou, nejčastěji způsobenou infekcí Staphylococcus aureus [1, 11, 20, 35]. Injekční aplikace je rovněž příčinou dalších klinicky závažných akutních infekcí měkkých tkání, jejichž původci bývají Clostridium novyi, botulinum, tetani, histolyticum, nebo Bacillus cereus [2, 8, 27, 32, 43] anebo antraxem po aplikaci drogy kontaminované sporami Bacillus anthracis [17].
Injekční užívání je také spojeno s riziky spojenými s přítomností příměsí v aplikovaných drogách. Například při injekčním užívání tablet léků, které obsahují jako pojivo talek, vzniká plicní talkóza, která může imitovat plicní embolii [23, 28]. Nerozpuštěné části tablet (např. buprenorfinu) mohou být při náhodné nebo záměrné aplikaci do artérií příčinou embolizace včetně cévní mozkové příhody [26]. Injekční aplikace tablet, které byly předtím kontaminovány kandidami v dutině ústní, může být příčinou kandidové endoftalmitidy, velmi závažné akutní infekce nitroočních tkání často vedoucí k oslepnutí [18].
Pravděpodobnost výskytu nemocí spojených s injekční aplikací drog roste s vyšším věkem, délkou a frekvencí injekční aplikace, sdílením jehel a pomůcek pro přípravu drogy, při subkutánní nebo muskulární injekční aplikaci, při aplikaci do neobvyklých míst (do ruky, třísla nebo jiných lokalit na dolní končetině), při injekčním užití tablet a bez použití dezinfekce před vpichem a nehygienické, non lege artis aplikaci [např. 7, 21, 44, 49].
Dalším problémem, se kterým je spojeno časté a dlouhodobé užívání drog, je špatný stav chrupu, parodontu a dásní [47, 48]. Poškození chrupu a dutiny ústní s rozsáhlými kazy u chronických uživatelů metamfetaminu dosahuje až obrazu označovaného jako „metamfetaminová ústa“ (meth mouth) [např 6, 57].
Komplexní a závažný problém představuje nedostatečná gynekologická a porodnická péče o uživatelky drog, při které je s ohledem na zdravotní stav matky, ale i plodu či novorozence potřeba zvažovat také faktory užívání drog, problematiku infekčních onemocnění, psychiatrickou komorbiditu a celkovou psychosociální situaci rodičky [např. 22, 33, 42].
V listopadu 2013 byla provedena průřezová studie mezi klienty nízkoprahových zařízení pro uživatele drog v Praze. Cílem studie byla analýza somatických potíží, souvisejících léčebných potřeb a bariér při přístupu do léčby u aktivních uživatelů drog. Studie sestávala ze tří částí:
- Dotazníkového šetření mezi problémovými uživateli drog zaměřené na zdravotní komplikace a bariéry při využívání zdravotnických služeb.
- Celkového vyšetření vybraných uživatelů lékařem.
- Realizace dvou ohniskových skupin s aktivními uživateli drog na téma somatické komorbidity a využívání souvisejících zdravotních služeb.
Tento článek popisuje výsledky lékařského vyšetření. Výsledkům týkajícím se somatické komorbidity a bariér léčby z dotazníkového šetření a ohniskových skupin se věnují samostatné články.
MATERIÁL A METODIKA
Soubor tvořilo 40 problémových uživatelů drog – klientů čtyř nízkoprahových programů organizací SANANIM, PROGRESSIVE, Drop-In a mobilního terénního programu Sanitka, provozovaného organizací SANANIM. Z každého programu bylo rekrutováno 10 klientů. Vyšetření prováděl lékař se specializovanou způsobilostí v oboru vnitřní lékařství – interna. Vyšetření probíhala v jednotlivých programech v listopadu 2013 ve vyčleněných místnostech kontaktních center (SANANIM a PROGRESSIVE) a v přistaveném sanitním voze (Drop-In a projekt Sanitka). Účast ve studii byla dobrovolná, nábor prováděli pracovníci nízkoprahových programů a tazatelé paralelně probíhajícího dotazníkového průzkumu. Klienti byli k vyšetření motivováni jídelním kupónem v hodnotě 100 Kč. Vyšetřující lékař zhodnotil spolupráci klientů jako dobrou, zejména z důvodu možnosti zjištění a kontroly zdravotního stavu a finanční motivace.
Bylo provedeno celkové vyšetření skládající se z anamnestického vyšetření (rodinná a osobní anamnéza včetně historie užívání drog) a kompletního fyzikálního vyšetření s předem definovaným postupem, včetně vyšetření smyslů. Tlak byl měřen digitálním tonometrem, hmotnost byla měřena na přenosné osobní váze, výška byla zjišťována anamnézou a v případě nejasností orientačně skládacím metrem. Celkem 20 klientům bylo navíc provedeno orientační semikvantitativní biochemické vyšetření moče na pH, bílkoviny, ketony, urobilinogen, krev a hemoglobin; byly použity diagnostické proužky HEPTAPHAN Lachema.
Výsledky vyšetření byly lékařem zaznamenávány do formuláře, který obsahoval diagnostické závěry a doporučení vyšetřujícího lékaře. Získaná data byla přepsána do elektronické datové matice, analýza proběhla v programu IBM SPSS Statistics v. 20 a byla provedena základní deskriptivní analýza dat.
Kategorie krevního tlaku byly stanoveny jako: hypotenze < 100/60 mm Hg u žen a < 100/70 mm Hg u mužů, normotenze 120–129/80–84 mm Hg, vyšší normotenze 130–140/85–90 mm Hg, hypertenze > 140/90 mm Hg.
Srdeční frekvence nižší než 60 tepů za minutu byla hodnocena jako bradykardie, 60–90 jako normální, nad 90 tepů za minutu jako tachykardie.
Body Mass Index (BMI) byl vypočítán jako hmotnost (kg)/výška (m2). Kategorie BMI byly stanoveny takto: podváha < 18,5, norma 18,5–24,9, nadváha 25,0–29,9, obezita 1. stupně (mírná) 30,0–34,9, obezita 2. stupně (závažná) 35,0–39,9, obezita 3. stupně (těžká) ≥ 40,0.
VÝSLEDKY
Sociodemografické a uživatelské charakteristiky souboru
V souboru o celkovém počtu 40 klientů bylo 30 mužů a 10 žen ve věku 19–64 let, průměr 35,5, medián 33,0 roků (muži 22–64 let, průměr 37,0, medián 34,5 roků; ženy 19–49 let, průměr 30,9, medián 28,5 roků).
Ze 40 vyšetřených bylo 37 bývalých nebo současných injekčních uživatelů drog. Celkem 37 osob uvedlo v současnosti užívané drogy – 32 (86,5 %) užívalo metamfetamin (pervitin), 2 (5,4 %) heroin, 11 (29,7 %) buprenorfin. Užívání více drog současně uvedlo 9 osob (22,5 %), nejčastěji se jednalo o kombinaci pervitin-buprenorfin. 10 klientů (27,0 %) užívalo jiné drogy, především marihuanu, benzodiazepiny a v jednom případě braun a surové opium. Kuřáky bylo 33 (82,5 %) osob, v současnosti počet vykouřených cigaret činil 5–60 denně, průměrně 19,4 (muži 17,9, ženy 23,8).
Anamnestické vyšetření
Celkem 16 osob (40 %), z toho 13 mužů a 3 ženy, má za sebou minimálně jednu zkušenost s abstinenčně orientovanou léčbou závislosti a shodně 16 osob (z toho 11 mužů a 5 žen) bylo někdy zařazeno do opiátové substituční léčby, z nich 10 bylo v substituční léčbě i v době studie. Všichni vyšetření byli klienty některého z nízkoprahových programů zapojených do studie.
Z rodinné anamnézy vyplývá, že alkoholismus se vyskytl u otce v 7 a u matky v 6 případech, kouřilo 29 otců a 26 matek, užívání jiných návykových látek nebylo u otce či matky uvedeno. Výskyt patologického hráčství byl uveden u otce jednoho z vyšetřených. Další údaje z rodinné anamnézy nejsou prezentovány, neboť agregované výsledky za celý soubor nejsou relevantní.
V osobní anamnéze uvedlo proběhlé závažné onemocnění v důsledku užívání drog celkem 16 vyšetřených, z toho 6 osob bylo v současnosti dispenzarizováno na pracovištích různých odborností. Výskyt duševního onemocnění (jiného než závislosti) nebyl hlášen žádným z vyšetřených. Alespoň jednu operaci různého druhu prodělalo 19 (47,5 %) osob v souboru, z toho ve 4 případech se jednalo o operaci v dětství. Alespoň jeden úraz uvedlo 15 (37,5 %) osob, z toho minimálně ve 3 případech se jednalo o úraz v dětství.
Prodělání VHA hlásili 4 (10 %) vyšetření, VHB 9 (22,5 %) a VHC 26 (65 %) vyšetřených. HIV pozitivita nebyla uvedena žádným z vyšetřených. Některou z pohlavně přenosných nemocí prodělaly podle vlastních výpovědí 2 (5 %) osoby (1 muž a 1 žena).
V současnosti bylo bez jakýchkoliv subjektivních somatických potíží 24 (60 %) vyšetřených. Na bolesti kloubů nebo skeletu (kolena, kyčle, kotníky, bederní páteř) si stěžovali 4 vyšetření, na bolesti chrupu 3 vyšetření, na bolesti v oblasti břicha 2 vyšetření a ostatní hlásili ojedinělé polymorfní subjektivní potíže (potíže při močení, při dýchání, ztráta hmotnosti, absces v místě vpichu, mykóza nohou, uší apod.).
Z gynekologické anamnézy vyplynulo, že 3 z celkem 10 žen v souboru prodělaly 1–2 spontánní potraty, porodilo 6 žen (5 jednou, 1 dvakrát), pravidelnou menstruaci mělo 9 žen a kontraceptiva používala 1 žena.
Nějakou formu medikace (jinou než substituční léčbu) uvedlo v současné době 9 (22,5 %) osob, z toho v jednom případě se jednalo o antivirovou léčbu VHC, ve třech případech o antiepileptika, ve dvou případech o antiastmatika, ve dvou případech o antikoagulancia (v souvislosti s tromboflebitidou) a po jednom případě o antidepresivum a antacidum (v souvislosti s vředovou chorobou gastroduodena).
Fyzikální vyšetření
Normální krevní tlak mělo 27 (67,5 %) vyšetřených, nízký a zvýšený normální po 3 osobách (7,5 %), hypertenze byla naměřena u 7 (17,5 %) osob. Normální tepovou frekvenci mělo 34 (85,0 %) osob, tachykardii 6 (15,0 %) osob.
V pásmu normálního BMI bylo 29 vyšetřených (80 % žen a 70 % mužů), dvě ženy (20 % žen) byly v pásmu podváhy, 8 mužů bylo v pásmu nadváhy a 1 muž v pásmu mírné obezity (celkem 30 % mužů s nadnormální hmotností).
Výsledky somatického vyšetření shrnuje tabulka 1. Nejvyšší výskyt patologického nálezu byl zaznamenán u stavu chrupu (36 osob, tj. 90,0 %), kůže (6 osob, 15,0 %). U chrupu se nejčastěji jednalo o sanovaný nebo neléčený kaz, nekompletní chrup až úplnou extrakci zubů ve 3 případech. Postižení kůže se týkalo především trofických změn na bércích a bércových vředů a dalších lokálních infekcí kůže jako abscesů nebo pustul. V jednom případě byla nalezena mykóza v oblasti chodidla. U 3 osob byly nalezeny poruchy končetin (reziduální pravostranná hemiparéza po cévní mozkové příhodě, otok a prosáklé podkoží na bérci). Shodně u 2 vyšetřených byla nalezena patologie sluchové a zrakové soustavy. Příznaky gynekologických chorob byly nalezeny u 2 žen (suspektně vulvovaginitida). Příznaky poškození ostatních orgánů a orgánových systémů nebo systémových onemocnění byly nalezeny výjimečně nebo vůbec.
1. Počet a podíl somaticky vyšetřených s patologickým nálezem podle orgánu nebo orgánového systému (n = 40) Table 1. The number and percentage of problem drug users diagnosed with pathological conditions by organ or organ system (n = 40) 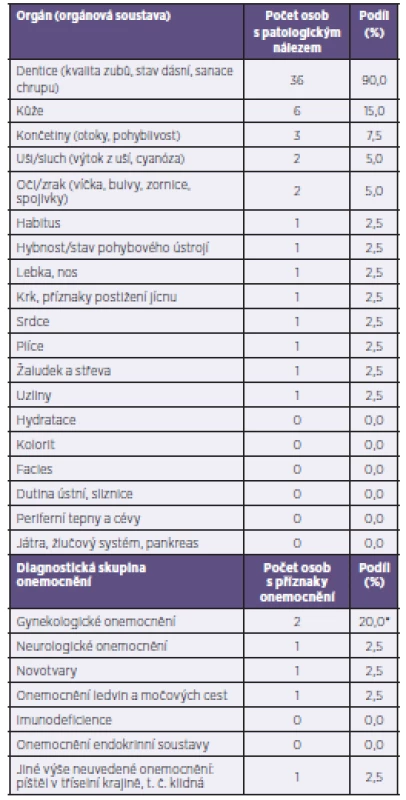
*Procentuální podíl je vypočítán z celkového počtu 10 žen. *The percentage is calculated from the total of 10 females. Kognitivně bylo 39 vyšetřených v normě, u jednoho muže (injekčního uživatele pervitinu) lékař orientačně diagnostikoval zpomalení kognitivních funkcí (bradypsychismus) a jednoduchou osobnost.
Orientační chemické vyšetření moči
U všech 20 osob, u kterých bylo provedeno orientační chemické vyšetření moči, bylo pH moči v normě. [Zvýšené nebo snížené pH mimo normu (5–7) je nespecifickým příznakem a může se vyskytnout u celé řady stavů a onemocnění.] Bílkoviny byly v normě (0,0–0,3 g/l) u 19 osob, 1 osoba měla zvýšenou koncentraci bílkovin (11 g/l). [Výskyt bílkoviny v moči (proteinurie) je nález nejčastěji při poškození glomerulů ledvin, méně při poškození kanálků ledvin; k fyziologické proteinurii může dojít při dlouhém stání (zvláště u hubených osob), intenzivní námaze, emocích, horečce, apod.] Ketolátky se neprokázaly u žádné osoby.[Ketolátky v moči (ketonurie) se nacházejí při vystupňovaném štěpení tuků – při dekompenzované cukrovce, hladovění, horečnatých stavech aj.] Urobilinogen v moči byl v normě (3–17 µmol/l) u 14 vyšetřených, negativní u 6 vyšetřených. [Normální hodnota urobilinogenu v moči je 3–17 µmol/l. Zvýšená hladina urobilinogenu v moči je při zvýšeném rozpadu hemoglobinu, zvýšené produkci urobilinogenu ve střevě, poškození jater, neúplném uzávěru žlučových cest, zánětech žlučových cest. Snížená hladina urobilinogenu je při uzávěru žlučových cest a nepřítomnosti normální bakteriální střevní flóry.] Koncentrace hemoglobinu byly zvýšeny u 3 osob. [Zvýšený počet červených krvinek (erytrocyturie) je při poškození ledvin nebo močových cest (norma je 0–10 erytrocytů na µl).]
CELKOVÉ ZHODNOCENÍ ZDRAVOTNÍHO STAVU
Lékař označil zdravotní stav 35 vyšetřených za dobrý či uspokojivý, 5 vyšetřených (12,5 %) za neuspokojivý. Nejčastěji stanovenou diagnózou byla (chronická) VHC, stav po VHA, VHB, chronický zubní kaz, nekompletní chrup, otoky bérců a trofické změny na bércích po tromboflebitidě, hnisavé kožní defekty, vředová choroba gastroduodena. Většina vyšetřených byla v době konání studie aktivními kuřáky cigaret.
Všichni vyšetření byli lékařem doporučeni k dalšímu vyšetření nebo do další péče různých odborností – tabulka 2. Nejčastěji se jednalo o péči na stomatologii, dále hepatologii nebo gastroenterologii (z důvodu hepatitidy nebo vředové choroby gastroduodena), interní ambulanci (z důvodu hypertenze, jiného nálezu nebo celkového stavu), dermatovenerologii (zejména z důvodu kožních defektů, ale také pro podezření z pohlavně přenosné infekce), u všeobecného praktického lékaře (z důvodu kontroly stavu, např. hypertenze), chirurgii (především z důvodu lokalizovaných kožních zánětů – abscesů, ale v souboru byl i jeden případ podezření na náhlou příhodu břišní, vyšetřený však odmítl převoz) nebo neurologii (stav po cévní mozkové příhodě nebo podezření na epilepsii).
2. Doporučení k dalšímu vyšetření (podle odborností) Table 2. Referrals by specialty 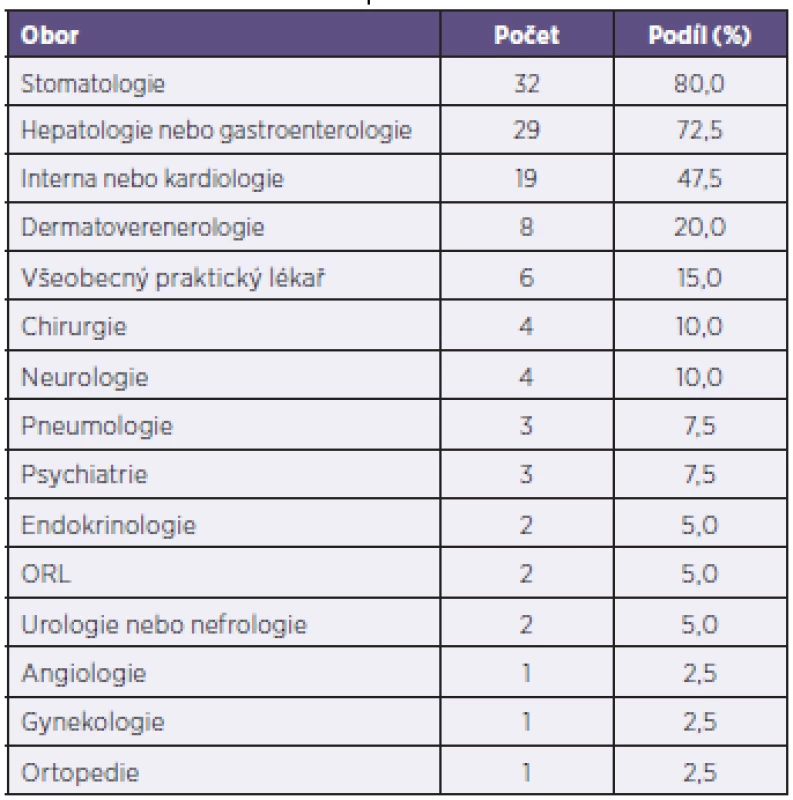
DISKUSE
Prezentovaná studie byla svým designem průřezová, provedená na nereprezentativním vzorku populace problémových (převážně injekčních) uživatelů drog z Prahy. Při zobecňování výsledku je tudíž potřeba dbát zvýšené opatrnosti, protože míra problémového užívání drog, rizikového chování a výskytu negativních dopadů injekčního užívání, jako jsou krví přenosné infekce, je v Praze vyšší než ve většině ostatních oblastí ČR [např. 40]. Výsledky do jisté míry zatěžuje informační bias, protože anamnestické údaje mají charakter „self-reported“ údajů a při jednorázovém vyšetření nemohly být nikterak verifikovány (např. údaje o promořenosti HIV, virových hepatitid).
Studie v zásadě simulovala průběh a výsledky periodické (preventivní) prohlídky u všeobecného praktického lékaře, pokud by uživatelé drog v jeho regulérní péči byli. I když se vstup uživatelů drog do péče všeobecných praktických lékařů zvýšil s možností rozšíření substituční léčby do všeobecného praktického lékařství [39], je zřejmé, že vstup do léčby a její průběh je u problémových uživatelů drog komplikován řadou faktorů na straně pacientů i poskytovatelů péče, jako jsou nedodržování léčebného režimu, zpoždění v poskytování péče a problémy s návazností péče, finanční faktory, strach z léčby a obavy z vedlejších účinků léčby, obavy o soukromí, strach z návratu k užívání drog, tíživá sociální situace a obtížné sociální fungování, nedostatek poradenství a informací o léčbě nebo stigmatizace kvůli užívání drog [např. 14–16, 41, 46, 47]. Je proto potřeba při léčbě somatické komorbidity uživatelů drog volit efektivní principy a nástroje, které Edlin [9] shrnul již před více než 10 lety při léčbě VHC a které lze do značné míry zobecnit na léčbu jiné somatické komorbidity. Patří k nim např. poskytovat informace o účincích léčby včetně nežádoucích, věnovat pozornost obavám pacienta, poskytovat poradenství směrem ke snížení bariér a zvýšení adherence, uctivý a starostlivý přístup, léčit psychiatrickou komorbiditu apod., a to v prostředí multidisciplinární týmové spolupráce.
Také v prezentované studii existovala řada faktorů, které bránily vyšší míře kontaktu se zdravotnickými službami. Podle vyšetřujícího lékaře neměli klienti až na výjimky doklad o zdravotním pojištění, někteří neměli doklady totožnosti. Lékařskou pomoc obvykle vyhledají až v případě výrazných zdravotních problémů prostřednictvím lékařské služby první pomoci, nebo lékařské pohotovostní služby specializovaných oddělení nemocnic. I když v okamžiku vyšetření většina klientů projevila zájem o svůj zdravotní stav a řešení zdravotních problémů, nebylo by realistické motivaci klientů přeceňovat, neboť subjektivně vnímaná absence problému a absence motivace změnit životní styl jsou faktory, které byly popsány u uživatelů drog bez ohledu na pohlaví, věk nebo etnický původ.
Výsledky vyšetření potvrdily údaje z jiných studií ze světa i z ČR. Chronická VHC nebo stav po prodělání jiných virových hepatitid byl nejčastějším diagnostickým závěrem. Nejvyšší výskyt patologického nálezu při vyšetření byl zaznamenán u stavu chrupu (90 %) a kůže (15 %). Kromě očekávaného výskytu abscesů a dalších infekčních komplikací v místě vpichu se ukázal poměrně vysoký výskyt patologického nálezu (kožních zánětů a defektů) na bércích, který by bez lékařského vyšetření nebyl zjištěn, protože v dalších dvou částech výzkumu somatické komorbidity (dotazníkovém šetření a ohniskových skupinách) se neobjevil – mimo jiné proto, že standardní nástroje použité v dotazníkovém šetření se problematikou patologie bérce nezabývají [5, 10]. Bércový vřed (ulcus cruris) je definován jako ztráta kožní substance mezi kolenem a kotníkem zasahující různě hluboko do podkožních tkání trvající čtyři a více týdnů. Pokladem vzniku bércového vředu je nejčastěji chronická žilní nedostatečnost, případně onemocnění kapilár a vasa vasorum velkých cév ischemického, metabolického (zejména diabetického), výjimečně jiného původu. V obecné populaci je výskyt bércových vředů u 0,3–1 % osob v produktivním věku a u 4–5 % osob ve věku nad 60 let [3, 45], zatímco mezi injekčními uživateli drog ve Skotsku byl výskyt pozorován u 15 % (celoživotně) a v době konání studie u 7 % [3]. Příčinou je pravděpodobně flebotrombóza po opakovaných injekčních aplikacích do femorální žíly, která často vede také k plicní embolizaci [31, 50].
Je ale jasné, že kromě výše zmíněných poruch a stavů se u problémových uživatelů vyskytuje široká paleta somatické komorbidity všeho druhu. Jako neuspokojivý byl zdravotní stav zhodnocen u přibližně desetiny vyšetřených, nicméně všichni vyšetření potřebovali další péči různých lékařských odborností. Některé potíže přitom nesouvisí bezprostředně s užíváním návykových látek, ale spíše s celkovým životním stylem a nezdravým způsobem života vyšetřených, nevyváženou stravou, nevhodnou nebo nedostatečnou pohybovou aktivitou apod. (např. vředová choroba gastroduodena, polyartralgie a polytopní vertebrogenní algický syndrom). U významné části problémových uživatelek drog je aktuální potřeba péče pro jejich gynekologické potíže a problémy spojené s reprodukčním chováním a zdravím.
Výsledky paralelně probíhajících výzkumů – dotazníkové studie a kvalitativní studie metodou ohniskových skupin [36, 37] – zjištěné údaje do značné míry doplňují a potvrzují, především neuspokojivý stav chrupu a vysoký výskyt infekční patologie, ať už se jedná o krví přenosné infekce a z nich vyplývající chronické potíže gastroenterologického charakteru nebo o infekce v místě vpichu a další kožní infekce a chronické rány. Potvrdil se také vysoký výskyt gynekologických potíží u problémových uživatelek drog. Rovněž se potvrdil problematický přístup problémových uživatelů drog ke zdravotní péči v oblasti somatické komorbidity, a to včetně stomatologické péče a gynekologické péče pro ženy.
Z jiných zdrojů byla problematika infekční a somatické komorbidity mezi uživateli drog popsána na souboru 436 uživatelů drog hospitalizovaných v Infekčním centru pro drogově závislé ve Fakultní nemocnici v Motole v Praze v letech 2002–2005 [19]. Důvodem k hospitalizaci byla především akutní virová hepatitida (44 %), infekce kůže a měkkých tkání, chronická virová hepatitida (shodně 15 %), dále to byly respirační a urogenitální infekce, sepse.
Ze studie provedené mezi pracovníky nízkoprahových programů v Praze [52] vyplývá, že somatickými potížemi, které pracovníci u klientů řeší, jsou nejčastěji drobná zahnisaná ložiska, abscesy, bércové vředy, bodné a řezné rány, odřeniny, omrzliny apod.
Specifickým problémem je výskyt nízké tělesné hmotnosti u problémových uživatelů pervitinu, u kterých je popsán i úbytek hmotnosti až 10 kg za měsíc a více [34]. Zejména se to týká žen, u kterých může být nízká tělesná hmotnost spojena s poruchami příjmu potravy [4].
ZÁVĚR
Výsledky studie ukázaly, že mezi problémovými uživateli drog se vyskytuje široká škála somatické komorbidity a že další zdravotní péče je indikována u všech vyšetřených. Dominuje problematika infekční, kožní a stomatologická, u žen gynekologická, ale široká škála potíží a problémů vyskytujících se u problémových uživatelů drog by si vyžadovala řádnou péči všeobecného praktického lékaře. Taková péče je však u této cílové skupiny komplikována nižší mírou starostlivosti o své zdraví, nedodržováním léčebného režimu a celou řadou dalších faktorů. Ve městech s významným výskytem problémového užívání drog je proto vhodné uvažovat o zřízení speciálního zařízení zaměřujícího se na komplexní řešení související somatické morbidity, které by tyto specifické faktory související s problémovým užíváním drog zohlednilo.
Poděkování: Tato studie by nevznikla bez ochoty a otevřenosti klientů účastnících se výzkumu, kterým tímto děkujeme. Za spolupráci děkujeme odborným pracovníkům Nízkoprahového střediska Drop In, o. p. s., Kontaktního a poradenského centra STAGE 5 PROGRESSIVE, o. p. s. a Kontaktního centra a Terénních programů SANANIM, z. ú. Studie proběhla ve spolupráci s agenturou FOCUS – Centrum pro sociální a marketingovou analýzu, která zajišťovala sběr a zpracování dat.
Grantová podpora: Tento článek byl podpořen institucionálním programem podpory PRVOUK-P03/LF1/9, projektem GAČR č. 14-07822S, projektem Ministerstva zdravotnictví ČR reg. č. 16-28157 A a projektem „Národní ústav duševního zdraví (NUDZ)“, registrační číslo CZ.1.05/2.1.00/03.0078, financovaného z Evropského fondu regionálního rozvoje.
Publikace tohoto článku byla podpořena společností Indivior PLC, která neměla žádnou roli v designu studie, sběru dat, analýze, interpretaci, tvorbě rukopisu nebo v rozhodnutí předložit rukopis k publikaci.
Do redakce došlo dne 29. 5. 2015.
Adresa pro korespondenci:
MUDr. Viktor Mravčík, Ph.D.
Národní monitorovací středisko pro drogy a závislosti
Úřad vlády ČR
Nábřeží E. Beneše 4
118 01 Praha 1
e-mail: mravcik.viktor@vlada.cz
Sources
1. Akinosoglou K, Apostolakis E, Marangos M, Pasvol G. Native valve right sided infective endocarditis. European journal of internal medicine, 2013;24(6):510–519.
2. Brett MM, Hood J, Brazier JS, Duerden BI, Hahne SJ. Soft tissue infections caused by spore-forming bacteria in injecting drug users in the United Kingdom. Epidemiol Infect, 2005;133(4):575582.
3. Coull A, Atherton I, Taylor A, Watterson A. Prevalence of skin problems and leg ulceration in a sample of young injecting drug users. Harm Reduction Journal, 2014;11(1):22.
4. Čejdová E. Komorbidita závislosti na nelegálních návykových látkách a poruch příjmu potravy (Klasifikovaná zápočtová práce pro předmět: Metodologie výzkumu v adiktologii 2) 2014.
5. Darke S, Ward J, Hall W, Heather N, Wodak A. The Opiate Treatment Index (OTI) Researcher’s Manual. National Drug and Alcohol Research Centre, Technical Report No. 11, 1991.
6. De-Carolis C, Boyd GA, Mancinelli L, Pagano S, Eramo S. Methamphetamine abuse and "meth mouth" in Europe. Med Oral Patol Oral Cir. Bucal, 2015;20(2):e205–210.
7. Dwyer R, Topp L, Maher L, Power R, Hellard M, Walsh N, et al. Prevalences and correlates of non-viral injecting-related injuries and diseases in a convenience sample of Australian injecting drug users. Drug Alcohol Depend, 2009;100(1–2):9–16.
8. Ebright JR, Pieper B. Skin and soft tissue infections in injection drug users. Infectious disease clinics of North America, 2002;16(3):697–712.
9. Edlin BR. Prevention and treatment of hepatitis C in injection drug users. Hepatology, 2002;36(5, Suppl. 1):S210–219.
10. EMCDDA. DRID Guidance Module: Example questionnaire for bio-behavioural surveys in people who inject drugs. Lisbon: European monitoring centre for drugs and drug addiction, 2013.
11. Fernandez Guerrero ML, Gonzalez Lopez JJ, Goyenechea A, Fraile J, de Gorgolas M. Endocarditis caused by Staphylococcus aureus: A reappraisal of the epidemiologic, clinical, and pathologic manifestations with analysis of factors determining outcome. Medicine, 2009;88(1):1–22.
12. Frasch K, Larsen JI, Cordes J, Jacobsen B, Wallenstein Jensen SO, Lauber C, et al. Physical illness in psychiatric inpatients: comparison of patients with and without substance use disorders. The International journal of social psychiatry, 2013;59(8):757–764.
13. Gordon RJ, Lowy FD. Bacterial infections in drug users. N Engl J Med, 2005;353(18):1945–1954.
14. Grebely J, Raffa JD, Lai C, Krajden M, Kerr T, Fischer B, et al. Low uptake of treatment for hepatitis C virus infection in a large community-based study of inner city residents. J Viral Hepat, 2009;16(5):352–358.
15. Gyarmathy VA, Giraudon I, Hedrich D, Montanari L, Guarita B, Wiessing L. Drug use and pregnancy – challenges for public health. Euro surveillance : bulletin Europeen sur les maladies transmissibles. European communicable disease bulletin, 2009;14(9):33–36.
16. Harris M, Rhodes T. Hepatitis C treatment access and uptake for people who inject drugs: a review mapping the role of social factors. Harm Reduct J, 2013;10 : 7.
17. Hicks CW, Sweeney DA, Cui X, Li Y, Eichacker PQ. An overview of anthrax infection including the recently identified form of disease in injection drug users. Intensive care medicine, 2012;38(7):1092–1094.
18. Hirsbein D, Attal P, Gueudry J, Guet I, Brasseur G, Vasseneix C. Endogenous Candida endophthalmitis in drug misusers injecting intravenous buprenorphine. Journal francais d'ophtalmologie, 2008;31(2):180–183.
19. Hobstová J, Vitouš A. Infekční komplikace uživatelů drog v České republice. Čas Lék čes, 2007;146(2):137–141.
20. Hobstová J. Infekční endokarditida u intravenózních uživatelů drog. Postgrad Med, 2010;Suppl. 1/2010.
21. Hope VD, Marongiu A, Parry JV, Ncube F. The extent of injection site infection in injecting drug users: findings from a national surveillance study. Epidemiol Infect, 2010;138(10):1510–1518.
22. Huber G, Seelbach-Gobel B. Substance abuse and pregnancy from an obstetric point of view. Z Geburtshilfe Neonatol, 2014;218(4):142–148.
23. Klochan SA, Taleb M, Hoover MJ, Mauro VF, Anandan V, Willey J, et al. Illicit narcotic injection masquerading as acute pulmonary embolism. Vascular medicine (London, England), 2013;18(2):92–94.
24. Klusoňová H, Štěpánová V, Čížek J, Plíšková L. Virové hepatitidy u problémových uživatelů návykových látek v ČR. Epidemiol Mikrobiol Imunol, 2004;53(2):47–54.
25. Krekulová L, Řehák V, Strumecký O, Němeček V. Situace a trendy v zastoupení genotypů viru hepatitidy C v populaci injekčních uživatelů drog. Epidemiol Mikrobiol Imunol, 2009;58(2):84–89.
26. Lim CC, Lee SH, Wong YC, Hui F. Embolic stroke associated with injection of buprenorphine tablets. Neurology, 2009;73(11):876–879.
27. Lonergan S, Rodriguez RM, Schaulis M, Navaran P. A case series of patients with black tar heroin-associated necrotizing fasciitis. The Journal of emergency medicine, 2004;26(1):47–50.
28. Marchiori E, Lourenco S, Gasparetto TD, Zanetti G, Mano CM, Nobre LF. Pulmonary talcosis: imaging findings. Lung, 2010;188(2):165–171.
29. Marks M, Pollock E, Armstrong M, Morris-Jones S, Kidd M, Gothard P, et al. Needles and the damage done: reasons for admission and financial costs associated with injecting drug use in a Central London Teaching Hospital. The Journal of infection, 2013;66(1):95–102.
30. Mathers B, Degenhardt L, Ali H, Wiessing L, Hickman M, Mattick R, et al. HIV prevention, treatment, and care services for people who inject drugs: a systematic review of global, regional, and national coverage. Lancet, 2010;375 : 1014–1028.
31. McColl MD, Tait RC, Greer IA, Walker ID. Injecting drug use is a risk factor for deep vein thrombosis in women in Glasgow. British journal of haematology, 2001;112(3):641–643.
32. McGuigan CC, Penrice GM, Gruer L, Ahmed S, Goldberg D, Black M, et al. Lethal outbreak of infection with Clostridium novyi type A and other spore-forming organisms in Scottish injecting drug users. Journal of medical microbiology, 2002;51(11):971–977.
33. Metz V, Kochl B, Fischer G. Should pregnant women with substance use disorders be managed differently? Neuropsychiatry, 2012;2(1):29–41.
34. Minařík J. Stimulancia. In: Kalina Kak, editor. Drogy a drogové závislosti 1 Mezioborový přístup. Praha: Úřad vlády České republiky, Národní monitorovací středisko pro drogy a drogové závislosti; 2003. p. 164–168.
35. Miro JM, del Rio A, Mestres CA. Infective endocarditis in intravenous drug abusers and HIV-1 infected patients. Infectious disease clinics of North America, 2002;16(2):273–295.
36. Mravčík V, et al. Bariéry léčby somatické komorbidity u problémových uživatelů drog. Připraveno k publikaci, 2015.
37. Mravčík V, et al. Somatická komorbidita problémových uživatelů drog – výsledky dotazníkového šetření. Připraveno k publikaci, 2015.
38. Mravčík V, Šebáková H, Kania A. Séroprevalence virových hepatitid typu A–C u injekčních uživatelů drog. Epidemiol Mikrobiol Imunol, 2000;49(1):19–23.
39. Mravčík V, Coufalová M, Popov P, Zábranský T, Procházka R. Dotazníková studie mezi praktickými lékaři zaměřená na zkušenosti a postoje k substituci opioidy. Epidemiol Mikrobiol Imunol, 2005;54(1):27–33.
40. Mravčík V, Chomynová P, Grohmannová K, Nečas V, Grolmusová L, Kiššová L, et al. Výroční zpráva o stavu ve věcech drog v České republice v roce 2013. Úřad vlády České republiky: Praha, 2014.
41. Mravčík V, Strada L, Reimer J, Schulte B. Hepatitis C treatment uptake and adherence among injecting drug users in the Czech Republic. Epidemiologie, mikrobiologie, imunologie, 2014;63(4):265–269.
42. Nechanská B, Mravčík V, Sopko B, Velebil P. Rodičky užívající alkohol, tabák a nelegální drogy. Česka gynekologie, 2012;77(5):457–469.
43. Palmateer NE, Hope VD, Roy K, Marongiu A, White JM, Grant KA, et al. Infections with spore-forming bacteria in persons who inject drugs, 2000–2009. Emerging infectious diseases, 2013;19(1):29–34.
44. Phillips KT, Stein MD. Risk practices associated with bacterial infections among injection drug users in Denver, Colorado. The American journal of drug and alcohol abuse, 2010;36(2):92–97.
45. Pospíšilová A, Švestková S. Bércový vřed – etiologie, diagnostika a léčba. Postgraduání medicína, 2002;6 : 604.
46. Rapp RC, Xu J, Carr CA, Lane DT, Wang J, Carlson R. Treatment barriers identified by substance abusers assessed at a centralized intake unit. J Subst Abuse Treat, 2006;30(3):227–235.
47. Robinson PG, Acquah S, Gibson B. Drug users: oral health-related attitudes and behaviours. Br Dent J, 2005;198(4):219–224.
48. Saini GK, Gupta ND, Prabhat KC. Drug addiction and periodontal diseases. Journal of Indian Society of Periodontology, 2013;17(5):587–591.
49. Salmon AM, Dwyer R, Jauncey M, van Beek I, Topp L, Maher L. Injecting-related injury and disease among clients of a supervised injecting facility. Drug Alcohol Depend, 2009;101(1–2):132–136.
50. Senbanjo R, Tipping T, Hunt N, Strang J. Injecting drug use via femoral vein puncture: preliminary findings of a point-of-care ultrasound service for opioid-dependent groin injectors in treatment. Harm Reduct J, 2012;9(1):6.
51. Smith ME, Robinowitz N, Chaulk P, Johnson KE. Self-care and risk reduction habits in older injection drug users with chronic wounds: a cross-sectional study. Harm Reduct J, 2014;11(1):28.
52. Spůrová N. Mapování a metodika zvládání somatických komplikací injekčních uživatelů drog. Univerzita Karlova v Praze, 1. lékařská fakulta, Klinika adiktologie: Praha, 2013.
53. Strathdee SA, Hallett TB, Bobrova N, Rhodes T, Booth R, Abdool R, et al. HIV and risk environment for injecting drug users: the past, present, and future. Lancet, 2010;376(9737):268–284.
54. Štolfa J, Hobstová J, Bencko V. Zdravotní komplikace zneužívání návykových látek a možnosti prevence v primární péči. Praktický lékař, 2009;89(6):295–300.
55. Trmal J, Kellerová J, Koblížková R, Krpálková H, Holasová J. Dopad výměnného programu injekčních jehel a stříkaček na šíření virové hepatitidy typu C. Epidemiol Mikrobiol Imunol, 1999;48(4):171–178.
56. Urbánek P. Virová hepatitida C. Adiktologie, 2010;10(2):102–109.
57. Wang P, Chen X, Zheng L, Guo L, Li X, Shen S. Comprehensive dental treatment for "meth mouth": A case report and literature review. Journal of the Formosan Medical Association, 2014;113(11):867–871.
58. Wiessing L, Ferri M, Grady B, Kantzanou M, Sperle I, Cullen KJ, et al. Hepatitis C Virus Infection Epidemiology among People Who Inject Drugs in Europe: A Systematic Review of Data for Scaling up Treatment and Prevention. PLoS ONE, 2014;9(7):e103345.
59. Xu J, Wang J, Rapp RC, Carlson RG. The Multidimensional Structure of Internal Barriers to Substance Abuse Treatment and Its Invariance Across Gender, Ethnicity, and Age. J Drug Issues, 2007;37(2):321–340.
Labels
Hygiene and epidemiology Medical virology Clinical microbiology
Article was published inEpidemiology, Microbiology, Immunology

2016 Issue 1-
All articles in this issue
- The prevalence of Candida pelliculosa, Candida utilis, and Candida fabianii in the Olomouc University Hospital: epidemiological study
- The benefit from mumps virus IgG antibody avidity testing in the population with high vaccine coverage in the context of other serological methods for laboratory diagnosis of mumps and the current epidemiological
- Assessment of invalidity as a result of infectious diseases
- Infectious and other somatic comorbidity in problem drug users – results of a cross-sectional study with medical examination
- Hepatitidis E virus
- Antibiotic treatment of clostridial colitis
- Prevalence of infectious complications in burn patients requiring intensive care: data from a pan-European study
- Influenza in the pediatric population in Istanbul: a one center experience 2009–2014
- Epidemiology, Microbiology, Immunology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Antibiotic treatment of clostridial colitis
- Infectious and other somatic comorbidity in problem drug users – results of a cross-sectional study with medical examination
- Hepatitidis E virus
- Assessment of invalidity as a result of infectious diseases
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

