-
Medical journals
- Career
Oboustranná adrenalektomie – u pacientů s Cushingovým syndromem při ektopické sekreci ACTH
Authors: Petr Hušek 1; Jaroslav Pacovský 1; Filip Gabalec 2; Josef Košina 1; Jan Čáp 2; Miloš Broďák 1
Authors‘ workplace: Urologická klinika FN a LF UK Hradec Králové 1; Interní klinika FN– oddělení klinické hematologie a endokrinologie Hradec Králové 2
Published in: Ces Urol 2012; 16(1): 67-72
Category: Case report
Overview
Prezentace tří pacientů, kterým byla provedena oboustranná adrenalektomie pro ACTH dependentní Cushingův syndrom a u kterých v době výkonu přes všechny dostupné vyšetřovací metody nebyl nalezen zdroj nadprodukce ACTH. Všechny výkony byly provedeny na našem pracovišti ve sledovaném období 2009–2011 z indikace endokrinologa. Jedná se o velmi závažné onemocnění, které může skončit letálně. U pacientů indikovaných k bilaterální adrenalektomii přinášejí metody miniivazivní chirurgie (laparoskopické či robotické) jednoznačný benefit.
Klíčová slova:
bilaterální adrenalektomie, Cushingův syndrom.ÚVOD
V naší práci prezentujeme případy tří pacientů, kteří mezi lety 2009 a 2011 prodělali oboustrannou adrenalektomii na našem oddělení. Jedná se o méně často prováděný výkon, který má jen omezený rozsah indikací. Indikací k výkonu byl ve všech případech ektopický Cushingův syndrom (tab. 1) bez záchytu primárního zdroje. Za předchozích 15 let – mimo tři prezentované případy – byl tento výkon ze stejné indikace na našem pracovišti prováděn pouze jednou.
Table 1. Typy Cushingova syndromu a jejich procentuální zastoupení (13, 16) Table 1. Type of Cushing’s syndrom and their percent representation (13, 16) 
Ektopická nadprodukce ACTH s hypersekrecí kortikoidů má zhoubný účinek na celý organismus. Medikamentózní léčba blokátory steroidogeneze má jen omezený efekt a mnoho závažných vedlejších účinků. Chirurgická léčba řešící maligní hyperkortikalismus nemá plnohodnotnou alternativu.
KAZUISTIKY
Kazuistika 1
Pacientka (60 let) byla vyšetřována pro těžkou hypokalémii 2,1 mmol/l a dekompenzovaný diabetes mellitus s glykémií 25 mmol/l, polydipsií a polyurií. Do této doby nebyla pacientka nijak léčena. Fyzikální vyšetření mimo mírnou hypertenzi neprokázalo žádnou abnormalitu. Ultrasonografie břicha, rentgenový snímek srdce a plic byly též bez patologického nálezu. Přes intenzivní suplementaci kalia zůstávala jeho plazmatická hladina nízká. Při následném endokrinologickém vyšetření byla odhalena plazmatická hladina kortizolu 3150 nmol/l (norma < 650 nmol/l), ACTH 250 pg /ml (norma < 50 pg/ml), odpad volného kortizolu v moči za 24 hodin 13630 nmol (norma > 270 nmol/24 h). Ostatní hormonální vyšetření byla již v normě. Byl zahájen dvoudenní dexametazonový supresní test (0,5 mg Dexametazonu každých 6 h), který nebyl dokončen, neboť došlo ke komplikacím a pacientka byla přeložena na chirurgickou kliniku pro spontánní perforaci divertiklu sigmatu při akutní divertikulitidě k operační revizi. Chirurgem byla provedena Hartmanova operace se založením terminální sigmoideostomie. Zkrácený supresní test nevedl k významnému poklesu hladiny kortizolu po podávání dexametazonu. Katetrizace petrózních splavů poukázala na ektopickou sekreci ACTH. Přes všechny provedené vyšetřovací metody – CT břicha, high resolution CT plic, magnetickou rezonanci (MRI) mozku, octreoscan a pozitronovou emisní tomografi í (PET) nebyl primární zdroj ACTH nalezen. Ke zmírnění příznaků byla zahájena medikamentózní léčba (etomidat, ketokonazol). Stav byl dále komplikován pneumonií a sepsí způsobenou Pseudocystis carinii. Po zaléčení ATB (trimetoprim a sulfametoxazol po dobu 3 týdnů) byla pacientka indikována k bilaterální adrenalektomii. Oboustranné odstranění hypertrofických nadledvin bylo provedeno v jedné době, pro předchozí chirurgickou operaci otevřeně transperitoneálním přístupem. Výkon proběhl bez komplikací s krevní ztrátou 150 ml, doba operace 160 minut. Po výkonu byly ponechány dva drény, které byly extrahovány 4. a 5. den po operaci. Pacientka byla propuštěna do domácí péče 15 dní po výkonu. V současnosti je pacientka bez obtíží na substituční hormonální terapii hydrocortisonem.
Kazuistika 2
Pacient (muž 20 let) byl vyšetřován pro těžkou osteoporózu a plicní selhání při salmonelové sepsi s nutností arteficiální plicní ventilace. Plazmatická hladina kortizolu byla > 1380 nmol/l, ACTH 370 pg/ml. Ke zmírnění příznaků během diagnostiky byla nasazena medikamentózní terapie (etomidat, ketokonazol). Léčba byla komplikována těžkou pneumocystovou pneumonií, opět s nutností dočasné umělé plicní ventilace. Dle MRI hypofýzy byl přítomen obraz adenomu, proto byl pacient indikován k provedení transsfenoidální adenektomie. Operační výkon však očekávaný efekt nepřinesl. Po výkonu nadále přetrvával hyperkortizolismus, navíc se rozvinul pooperační panhypopituitarismus. Přes plné dovyšetření pacienta primární zdroj ACTH nebyl nenalezen. Pro zhoršující se klinický stav byl pacient indikován k laparoskopické bilaterální adrenalektomii. Z důvodu malých zkušeností s tímto výkonem bylo rozhodnuto o dvoudobém laparoskopickém výkonu. Nejdříve byla odstraněna levá nadledvina (krevní ztráta 50 ml, doba operace 160 min, jeden drén na 3 dny). Ve druhé době s odstupem 8 dnů pak byla odstraněna i pravá nadledvina (krevní ztráta 100 ml, doba operace 150 min, jeden drén 3 dny). Pacient 3 dny po výkonu přeložen na onkologickou kliniku. Při dalším dovyšetřování pacienta bylo nalezeno na PET/ CT ložisko hypermetabolismu 18-fluorodeoxyglukózy (FDG) v obratli L4 (obr. 1). Z následné biopsie byla histologicky prokázána metastáza agresivního neuroendokrinního karcinomu s vysokou imunohistochemickou pozitivitou na ACTH. Primární ložisko nebylo nalezeno. Nyní je pacient po 2. linii paliativní chemoterapie s patrnou mírnou regresí metastáz dle PET/CT(1) a s mírným poklesem hladiny ACTH. Vzhledem k panhypopituitarismu je pacient odkázán ke komplexní doživotní substituční hormonální terapii (hydrocortison, fludrocortison, testosteron, desmopresin, hormony štítné žlázy).
Image 1. PET/CT ložisko hypermetabolismu FDG v obratli L4 Fig. 1. PET/CT site of hypermetabolism FDG in vertebra L4 
Kazuistika 3
Pacientka (34 let) byla vyšetřována pro Cushingův syndrom s neurologickými a psychiatrickými projevy. Byla prokázána vysoká hladina kortizolu bez suprese při supresním testu s dexamatazonem, vysoká hladina volného kortizolu v moči a lehce zvýšená hladina ACTH. Stejně jako u předchozích pacientů primární zdroj nadprodukce ACTH nebyl nenalezen i přes všechny provedené vyšetřovací metody, včetně MRI, PET, octreoscanu a katetrizace petrózních splavů. Pacientka byla přechodně léčena ketokonazolem, následně indikována k oboustranné adrenalektomii. Výkon byl již proveden jednodobě, laparoskopicky (doba operace 230 min, krevní ztráta 100 ml, celkově užito šest portů, 2 drény, extrahované 3. a 4. den po výkonu). Nejprve byla pacientka položena na levý bok a provedena pravostranná adrenalektomie ze čtyř portů (obr. 2). Port pro kameru u pupku byl zachován, jeden z laterálních portů byl zašit a druhý využit pro vyvedení drénu. Následně byla pacientka přetočena na pravý bok. Pod vizuální kontrolou byly založeny dva nové laterální porty a provedena i levostranná adrenalektomie. Jeden z laterálních portů byl opět využit na vyvedení drénu. Doba hospitalizace po výkonu byla 7 dní. Pacientka je po operaci bez obtíží na substituční hormonální terapii hydrocortisonem.
Image 2. Laparoskopická pravostranná adrenalektomie Fig. 2. Laparoscopic adrenalectomy on right side 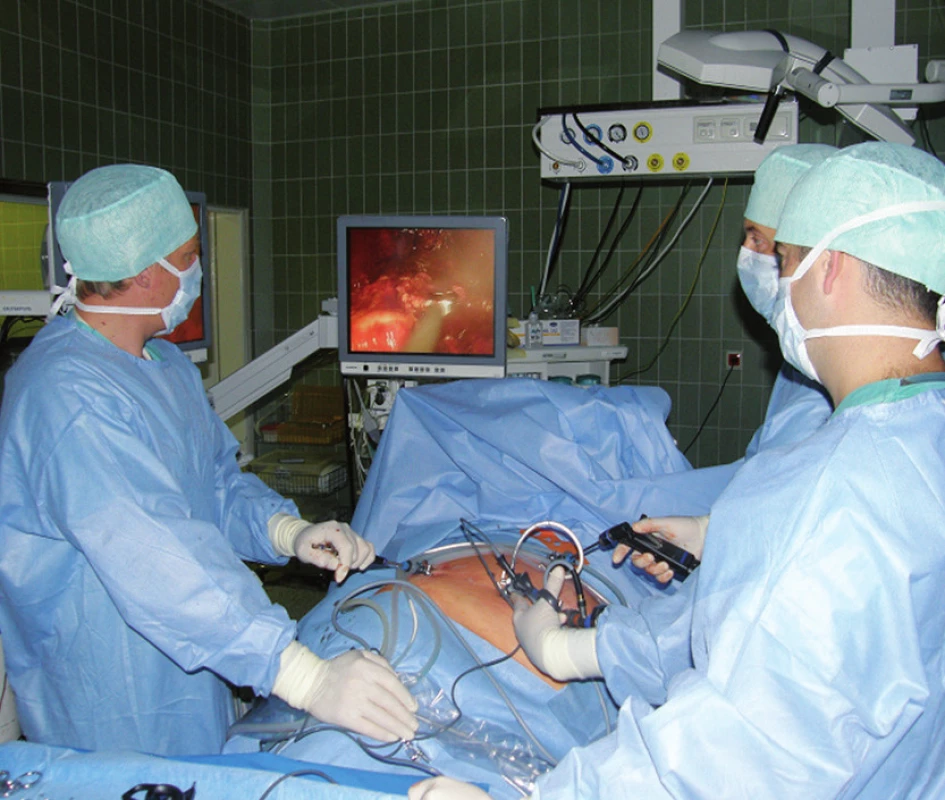
DISKUSE
Bilaterální adrenalektomie je málo frekventovaným výkonem z několika méně častých indikací. Cushingův syndrom z důvodu ektopické sekrece ACTH, kdy primární zdroj nelze odstranit nebo není nalezen, je nejčastějším důvodem tohoto výkonu. Mezi vzácnější indikace oboustranné adrenalektomie patří oboustranné feochromocytomy, oboustranný adenom nadledvin, bilaterální makronodulární hyperplazie nadledvin nebo metastatické postižení obou nadledvin.
Miniinvazivní chirurgické metody jsou již dnes zlatým standardem léčby. Dle zvyklostí či možností jednotlivých pracovišť laparoskopická či robotická oboustranná adrenalektomie je bezpečnou operační technikou přinášející výhody pro pacienty, jako jsou nižší krevní ztráta, menší operační rána, kratší doba rekonvalescence a délku pobytu pacienta v nemocničním zařízení (2–8). Laparoskopický výkon je možné provést z transperitoneálního či retroperitoneální přístupu. U většiny publikovaných případů je preferován transperitoneální přístup. Jsou však i pracoviště, která upřednostňují retroperitoneální přístup pro uváděnou menší krevní ztrátu a větší bezpečnost pro pacienta (9). U bilaterální laparoskopické (transperitoneální) adrenalektomie je uváděna různými autory průměrná délka operací od 245 min do 329,7 min a průměrná krevní ztráta od 87 ml do 138 ml (10–12). Techniky výkonu jsou odlišné dle zvyklostí operatéra. Na našem pracovišti při pravostranné adrenalektomii odklipujeme tkáně mezi nadledvinou a dolní dutou žílou pomocí hem-o locků, protože v této oblasti se obvykle nachází více suprarenálních žil ústících do dolní duté žily dorzolaterálně. Při levostranné adrenalektomii se nejprve vypreparuje suprarenální žíla ústící do renální žily, která se přeruší. Následně se pak dokončí odstranění nadledviny.
Nejčastější příčinou ektopické sekce ACTH jsou extrahypofyzární tumory (některé plicní nádory, nádory pankreatu, thymom atd.) (13). Léčba v těchto případech spočívá v odstranění patologického zdroje ACTH. Přes nejmodernější diagnostické metody nemusí být primární zdroj ACTH nalezen. U této skupiny pacientů nezbývá než odstranit cílový orgán působení ACTH, tedy nadledviny pacienta, které pod vlivem excesivní sekrece ACTH produkují nekontrolované množství steroidních hormonů kůry nadledviny (zejména glukortikoidů, ale i mineralokortikoidů a androgenů). Klinický obraz Cushingova syndromu je dán metabolickým působením hormonů kůry nadledviny (glukokortikoidů). Neléčená choroba má destruktivní účinek na celý organismus a vede ke smrti pacienta. Mezi typické příznaky patří redistribuce tuků, který se hromadí v obličeji (tzv. měsíčkovitý obličej), na hrudníku a na břiše. Zhoršuje se kvalita kůže, nehtů, je vyšší náchylnost k infekčním onemocněním. Dochází ke svalové atrofii, zvýšené únavnosti, rozvijí se porucha glukózové tolerance či steroidní diabetes. Dále mezi typické příznaky patří hypertenze, otoky DK, osteoporóza. Můžou se objevit i psychické změny jako poruchy spánku, deprese i halucinace (14). Nadbytek androgenů u žen vede k poruchám menstruačního cyklu a hirzutismu. Nelsonův (postadrenalektomický) syndrom je komplikace, se kterou se můžeme setkat u pacientů po bilaterální adrenalektomii. Příčinou je stimulace hypofýzy nadprodukcí hypotalamického CRH při narušení zpětnovazebné inhibice periferními hormony nadledvin. Důsledkem je narůstání objemu hypofýzy. Jedním z prvních projevů útlaku okolních struktur zvětšenou hypofýzou jsou výpadky zorného pole, dále pak zvracení a bolest hlavy. Profylaktické ozáření hypofýzy významně snižuje výskyt této komplikace. Léčba Nelsonova syndromu může být medikamentózní, radioterapie, vzácně hypofyzektomie (15). Dalším typickým příznakem u pacientů po bilaterální adrenalektomii je hyperpigmentace při stimulované nadprodukci melaninu. Jako substituční léčba u pacientů po bilaterálních adrenalektomiích většinou vystačí s hydrocortison v monoterapii pro jeho významný mineralokortikoidní účinek. Flodrocortizon je indikován u pacient se sklonem k hypotenzi.
ZÁVĚR
Oboustranná adrenalektomie z indikace ektopické nadprodukce ACTH je málo častým výkon. Jsou k ní indikováni pacienti pro maligní hyperkortizolismus ve spolupráci s endokrinology. Perorální léčba závažné nadprodukce kortikoidů je možná pouze dočasně a má mnoho vedlejších účinků. Chirurgické odstranění nadledvin je jedinou možností jak zabránit devastujícím účinkům dlouhodobého hyperkortizolismu na organismus, které mohou vést až k úmrtí nemocných. Miniivazivní chirurgické metody přinášejí pro pacienty jednoznačné výhody. V podmínkách našeho pracoviště je metodou volby v optimálních případech jednodobá, oboustranná, laparoskopická adrenalektomie. Pacienti jsou následně odkázáni k doživotní hormonální substituci.
Práce byla podpořena grantem IGA NT 11344-4/2010.
Došlo: 4. 1. 2012.
Přijato: 20. 2. 2012.
Kontaktní adresa
MUDr. Petr Hušek
Urologická klinika FN a LF UK
Sokolská 581, 500 05 Hradec Králové
e-mail: husek@fnhk.cz
Sources
1. Gabalec F, Zavřelová A, Havel E, Cerman J, Radocha J, Svilias I, Čáp J. Pneumocystis pneumonia during medicamentous treatment of Cushing’s syndom – a description of two cases. ACTA MEDICA (Hradec Králové) 2011; 54(3): 127–130.
2. Castillo O, Vitagliano G, Cortes O, Kerkebe M, Pinto I, Arellano L. Bilateral Laparoskopic Adrenalectomy. J Endourol 2007; 21(9): 1053–1058.
3. Th omson K, Haymen A, Ludlam W, Deveney C, Loriaux L, Sheppard C. Improved quality of life aft er bilateral laparoscopic adrenalectomy for Cushing’s disease: A 10-years experience. Annals of Surgery 2007; 245(5): 790–794.
4. Takata MC, Kebebew E, Clark OH, Duh QY. Laparoskopic bilateral adrenalectomy: results for 30 consecutive cases. Surg Endosc 2008; 22(1): 202–207.
5. Hawn M, Cook D, Deveney C, Sheppard B. Quality of life aft er laparoscopic bilateral adrenelectomy fo Cushing’s disease. Surgery 2002; 132(6): 1064–1069.
6. Kiriakopoulos A, Tsakaynis D, Linos D. Bilateral transeritoneal adrenalectomy in three children. J Laparoendosc Adv Surg Tech A 2006; 16(5): 534–539.
7. Castillo O, Foneron A, Vidal-More I, Sanchez-Salas R, Vitagliano G, Diaz M. Bilateral simultaneous laparoscopic adrenalectomy for congenital adrenal hyperlasia: Initial experience. Journal of Pediatric Urology 2011; 7(2): 174–177.
8. Mallex D, Boris R, Kaul s, Eun D, Muhletaler F, Rorges C, Narra V, Menon M. Synchronous Bilateral Adrenalectomy for Adrenoroticotropic-dependen Cushing’s Syndrome. JSLS 2008; 198–201.
9. Yuang Q, Li F. Laparoscopic Adrenalectomy in Pheochomocytoma: Retroperitoneal Approach Versus Transperitoneal Approach. Journal of endourology 2010; 24(9): 1441–1445.
10. Hasan, R, Herold K, Matthews B, Kercher K, Sing R, Heniford B. Outcomes for Laparoskopic Bilateral Adrenalectomy. J Laparoendoscopic Adv Surg Tech 2002; 12(4): 233.
11. Pugliese R, Boniardi M, de Carli S, Samsona F, Contanzi D, Ferrari GS, Di Lormia S, Loli P, Grossrubatscher E. Laparoscopic bilateral simultaneous adrenalectomy: results of 11operations. J Laparoendosc Adv Surg Tech A 2008; 18(4): 588–592.
12. Kawasaki Y, Ishidoya S, Kaiho Y, Ito A, Satoh F, Morimoto R, Nakagawa H, Arai Y. Laparoscopic simultaneous bilateral adrenalectomy: Assessement of feasibility and potential indications. Int J Urolog 2011.
13. Wein A, Kavoussi L, Novick A, Partin A, Peters C. Campbell-Walsh Urology, 9th ed. Saunders 2007 : 1830–1837.
14. Bureš J, Horáček J, et al. Základy vnitřního lékařství. Praha: Galén 2003; 534–536.
15. Cardenas A, Herrera M, Diaz-Polanco A, Rios J, Pantoja J. Nelson’s syndome aft erbilateraladrenalectomy for Cushing’s disease. Surgery 2007; 141(2): 147–152.
16. Ďurovcová V, Kršek M. Cushingův syndrom – charakteristika, diagnostika a léčba. Medicína pro praxi 2009; 6(6): 295–298.
Labels
Paediatric urologist Nephrology Urology
Article was published inCzech Urology

2012 Issue 1-
All articles in this issue
- Využití neuromodulace v léčbě dysfunkcí dolních močových cest
- Do akej miery je aktívne sledovanie malých nádorov obličiek bezpečná stratégia?
- Srovnání výsledků miniinvazivní léčby ženské stresové inkontinence metodou AjustTM a MiniArcTM
- Urologické komplikace po zavedení močového katétru po náhradách velkých kloubů u mužů
- Matematické modelování deformace penisu při induratio penis plastica po terapii rázovými vlnami (SWT)
- Možnosti intervenční radiologie při léčbě nádorů ledvin
- Korelace výsledku pozitronové emisní tomografie a nálezu při resekci reziduálních lézí po chemoterapii neseminomových germinálních nádorů
- Stanovení exprese SHB v tkáni karcinomu prostaty: využití v diagnostice a prognostice
- Oboustranná adrenalektomie – u pacientů s Cushingovým syndromem při ektopické sekreci ACTH
- Czech Urology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Urologické komplikace po zavedení močového katétru po náhradách velkých kloubů u mužů
- Do akej miery je aktívne sledovanie malých nádorov obličiek bezpečná stratégia?
- Využití neuromodulace v léčbě dysfunkcí dolních močových cest
- Oboustranná adrenalektomie – u pacientů s Cushingovým syndromem při ektopické sekreci ACTH
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

