-
Medical journals
- Career
Různé pohledy na problematiku hyperaktivního močového měchýře ze strany pacienta a ze strany lékaře – specialisty
Authors: Roman Zachoval 1; Jan Krhut 2; Miroslav Záleský 1; Vladimír Borovička 1
Authors‘ workplace: Urologické oddělení Fakultní Thomayerova nemocnice, Praha 1; Urologické oddělení, Fakultní nemocnice Ostrava 2
Published in: Ces Urol 2011; 15(1): 24-34
Category: Original article
Overview
Cíl:
Výrazný kvantitativní nárůst pozornosti o hyperaktivní močový měchýř (OAB) v poslední době vždy nedoprovázel adekvátní kvalitativní nárůst vědomostí ze strany odborné i laické veřejnosti. Z tohoto důvodu jsme mezi lékaři – specialisty a mezi pacienty provedli výzkum týkající se řady významných aspektů OAB.Materiál a metoda:
Primárními cíli práce bylo zjistit, jaký je komplexní pohled na problematiku OAB ze strany pacienta, jaký je komplexní pohled ze strany lékaře – specialisty, a porovnat tyto dva pohledy. Sekundárním cílem práce bylo zhodnotit, zda lékaři při léčbě OAB využívají celé spektrum terapie. K těmto účelům byly vytvořeny dva dotazníky, jeden pro pacienty, kteří se pro OAB léčí, a druhý pro jejich lékaře. Dotazníky byly v červenci 2009 celoplošně distribuovány lékařům – specialistům v ambulantní i nemocniční sféře (83 urologů, 17 urogynekologů) z databáze České urologické společnosti ČLS JEP a následně byly statisticky zpracovány.Výsledky:
Kompletně vyplněné dotazníky byly získány od 59 lékařů a 329 pacientů. Strukturu vzorku pacientů tvořili ze 77 % ženy a z 23 % muži, výskyt OAB stoupal od 40 let plynule v každém decéniu až do 70 let. Výskyt komorbidit v souboru pacientů byl vysoký, více než polovina pacientů trpěla kardiovaskulárními chorobami a přibližně u každého šestého pacienta byla přítomna chronická zácpa či demence.
Pacienti se nejvíc obávají inkontinence, a to mnohem více než tak závažných onemocnění a stavů, jako jsou rakovina, operace a ztráty zaměstnání. Pacienti mají od farmakologické léčby OAB velká očekávání, 95 % z nich očekává zlepšení svého stavu alespoň o 50 %, pouze u 31 % pacientů jsou však tato očekávání jednoznačně splněna. Nejnepříjemněji na farmakologické léčbě OAB je vnímán pocit suchosti v ústech (24 % pacientů) a dále nutnost používání více tablet denně (13 % pacientů). Velká většina pacientů (90 %) udává, že o problematice OAB existuje dostatek informací, ale 91 % pacientů očekává, že jim tyto informace poskytne lékař a nikoliv jiná média či multimédia.
Podle odhadů lékařů je výskyt komorbidit u pacientů mnohem menší, než tomu je ve skutečnosti. Preskribce jednotlivých anticholinergik 1. a 2. generace pro různé skupiny pacientů neodpovídá specifickým farmakologickým vlastnostem jednotlivých preparátů.Závěr:
Pohledy na řadu aspektů týkajících se OAB se ze strany pacientů a lékařů – specialistů významně liší. Z toho důvodu je nutné pokračovat v dalším získávání informací o tomto onemocnění od obou stran a navzájem tyto pohledy především pomocí lepší osvěty a komunikace s pacienty přibližovat.Klíčová slova:
hyperaktivní močový měchýř, očekávání, kvalita života.Úvod
Výskyt hyperaktivního močového měchýře (OAB – overactive bladder) je velmi vysoký, podle výsledků většiny velkých epidemiologických studií se pohybuje kolem 10–12 % ve věkové skupině obyvatelstva nad 40 let (1–3). Podle první velké epidemiologické studie provedené v loňském roce v České republice byla zjištěna prevalence OAB 11 %, z toho 13 % u žen a 8 % u mužů (4). Zájem odborné i laické veřejnosti o OAB výrazně stoupl v posledním desetiletí, zejména v souvislosti s objevením řady látek, které jsou schopny tento syndrom pozitivně ovlivnit, a zlepšit tak podstatným způsobem kvalitu života pacientů. Výrazný kvantitativní nárůst pozornosti o toto relativně nové téma však vždy nedoprovázel adekvátní kvalitativní nárůst vědomostí a znalostí. Proto v současné době mohou mít jak lékaři, tak i pacienti na problematiku OAB dosti odlišný pohled. Hlavní oblasti zájmu odborné a laické veřejnosti jsou:
- definice pojmu hyperaktivní močový měchýř a jeho příznaků,
- epidemiologie a množství výskytu u obou pohlaví,
- vlivu na kvalitu života a obav pacientů z progrese onemocnění,
- přítomnosti komorbidit u postižené populace,
- možností a využití jednotlivých druhů léčby,
- reálných očekávání od léčby a výskytu nežádoucích účinků,
- informovanosti odborné i laické veřejnosti, roli různých zdrojů informací a roli jednotlivých lékařských specializací v problematice OAB.
Z tohoto důvodu jsme jak mezi lékaři – specialisty, tak i mezi pacienty provedli výzkum, který by mohl přinést nové informace o výše uvedených aspektech problematiky OAB.
Materiál a metoda
Primárními cíli práce bylo zjistit, jaký je komplexní pohled na problematiku OAB ze strany pacienta, jaký je komplexní pohled ze strany lékaře – specialisty, a porovnat tyto dva pohledy. Sekundárním cílem práce bylo zhodnotit, zda lékaři při léčbě OAB využívají celé spektrum terapie. K těmto účelům byly vytvořeny dva dotazníky, jeden pro pacienty, kteří se pro OAB léčí, a druhý pro jejich lékaře. Dotazník pro pacienty byl rozdělen na dvě části. První obsahovala skutečné a objektivní údaje o daném pacientovi s OAB (vyplnil ošetřující lékař) (obr. 1a) a druhá subjektivní názory daného pacienta na různé aspekty problematiky OAB (vyplnil sám pacient) (obr. 1b). Ve druhé části dotazníku pro pacienty byly odpovědi na otázky postaveny buď formou spontánních odpovědí pacientů, nebo formou tzv. „multiple choice“ odpovědí, což mělo diferencovat mezi spontánními znalostmi problematiky OAB mezi pacienty a znalostmi s určitým stupněm nápovědy. Dotazník pro lékaře obsahoval otázky na různé aspekty problematiky OAB tak, jak je subjektivně ošetřující lékař vnímal (obr. 2). Dotazníky byly v České republice celoplošně distribuovány lékařům – specialistům v ambulantní i nemocniční sféře (83 urologů, 17 urogynekologů) z databáze České urologické společnosti ČLS JEP tak, aby pokud možno co nejlépe reprezentovaly spektrum poskytovatelů zdravotní péče (graf 1). Dotazníky byly vyplněny u všech vhodných pacientů léčených pro OAB, kteří se do ordinace lékařů dostavili v měsíci červenci 2009. Zpracovatelem projektu byla renomovaná firma STEM/ MARK zabývající se kromě jiného výzkumy veřejného mínění v různých oblastech.
Obr. 1b. Obr. 1. Pacientský dotazník: objektivní údaje o pacientech (a), subjektivní názory pacientů (b) Obr. 1. Questionnaire for patients: objective data from medical records (a), subjective attitudes (b) 
Obr. 2h. Obr. 2. Dotazník pro lékaře (a–h) Obr. 2. Questionnaire for doctors (a–h) 
Graph 1. Struktura pacientů zařazených do studie Graf 1. Structure of patients in the study 
Výsledky
Kompletně a validně vyplněné dotazníky byly získány od 59 lékařů a 329 pacientů.
Výsledky zpracování dotazníků pro pacienty
Strukturu vzorku pacientů tvořili ze 77 % ženy a z 23 % muži. Výskyt OAB stoupal od 40 let plynule v každém decéniu až do 70 let (graf 2).
Graph 2. Struktura lékařů provádějících studii Graf 2. Structure of doctors in the study 
Výsledky zpracování dotazníků pro pacienty – objektivní údaje o jednotlivých pacientech získané od lékařů
Výskyt komorbidit v souboru pacientů byl vysoký. Více než polovina pacientů trpěla kardiovaskulárními chorobami a přibližně u každého šestého pacienta byla přítomna chronická zácpa či demence (graf 3).
Graph 3. Výskyt komorbidit u pacientů Graf 3. Incidence of comorbidities in patients with OAB 
Nefarmakologický léčebný postup byl využíván pouze u 30 % pacientů, z toho u dvou třetin z nich se jednalo o jednu z forem rehabilitace pánevního dna (graf 4). V souboru užívalo 40 % pacientů anticholinergika tzv. 1. generace (jiná než tolterodin, fesoterodin a solifenacin), 26 % pacientů solifenacin, 19 % pacientů tolterodin a 15 % pacientů fesoterodin. Přibližně jedné třetině pacientů byla anticholinergika tzv. 2. generace (tolterodin, fesoterodin a solifenacin) nasazena jako primární léčba, u dvou třetin byly tyto preparáty nasazeny až po selhání léčby anticholinergiky 1. generace. Při volbě léčby anticholinergikem 1. nebo 2. generace nebyla zjištěna statistická významnost svědčící pro skutečnost, že by anticholinergika 2. generace byla preskibována pacientům s vyšším výskytem komorbidit (tab. 1) nebo ve vyšším věku (tab. 2).
Graph 4. Nefarmakologické postupy léčby OAB v souboru pacientů Graf 4. Non-pharmacological approaches in the treatment of OAB 
Table 1. Volba anticholinergika v závislosti na charakteristikách pacientů Table 1. Choice of antimuscarinic for the treatment of OAB according to comorbidities of patients 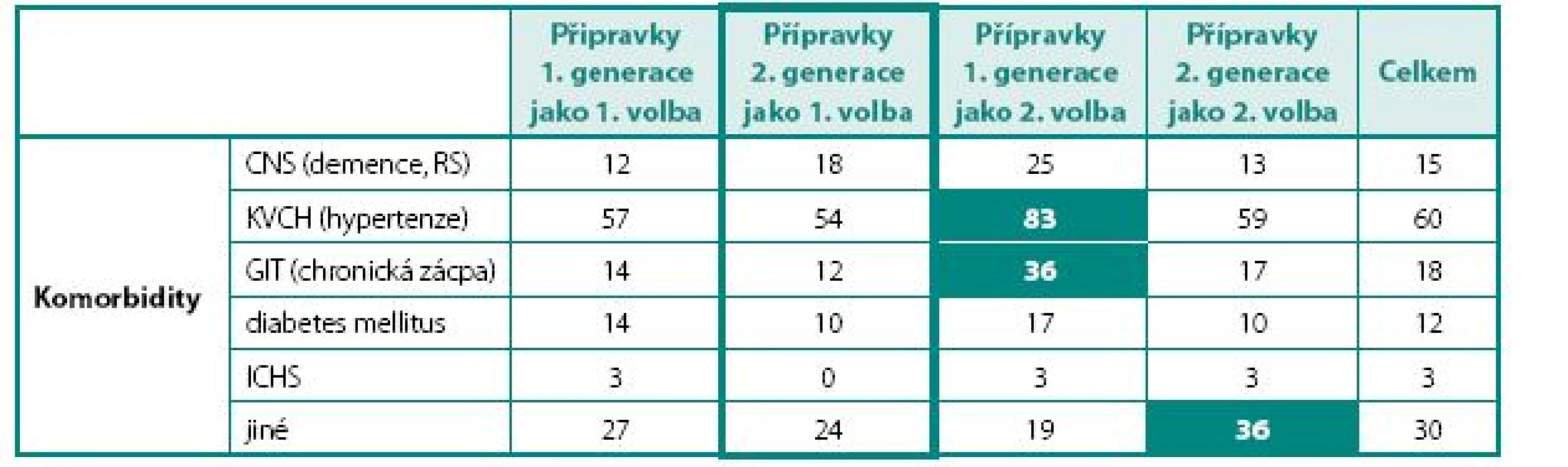
zeleně zvýrazněné pozadí = statistický významná korelace Table 2. Volba anticholinergika v závislosti na věku pacientů Table 2. Choice of antimuscarinic for the treatment of OAB according to age of patients 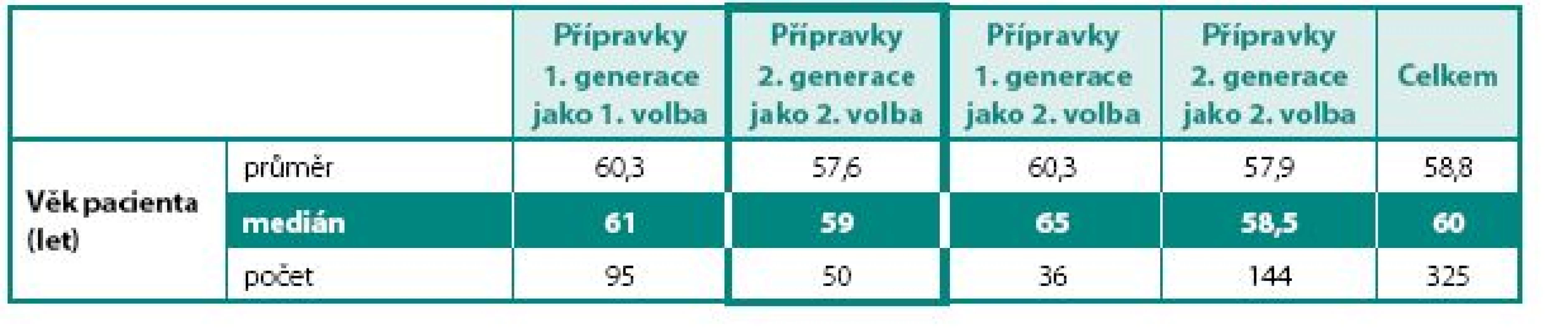
Výsledky zpracování dotazníků pro pacienty – subjektivní názory pacientů na problematiku OAB
Při vyhledávání informací o OAB pacienty nejčastěji spontánně napadly následující pojmy: únik moči, inkontinence a pomočování ve 23 %, časté močení v 11 % a nucení na močení pouze v 8 %. Pacienty podle jejich spontánních odpovědí k první návštěvě lékaře pro OAB vedl únik moči ve 25 %, časté močení v 18 %, zhoršení obtíží ve 14 %, urgentní močení ve 12 % a noční močení v 7 %. Pokud si pacienti mohli vybrat z multiple choice odpovědi na otázku, co je nejvíce na OAB obtěžuje, odpověděli prakticky vyrovnaně na všechny čtyři odpovědi: pomočování, vyšší frekvence močení přes den, vyšší frekvence močení přes den a nutkání na močení. Velmi důležitým poznatkem je skutečnost, že pacienti se podle spontánních odpovědí zdaleka nejvíc obávají inkontinence, a to mnohem více než tak závažných onemocnění a stavů, jako jsou rakovina, operace, ztráty zaměstnání atd. (graf 5).
Graph 5. Stavy, kterých se pacienti v souvislosti s OAB obávají Graf 5. The most feared conditions in relation to OAB 
Svůj současný stav hodnotí 90 % pacientů jako alespoň dobrý, ale 88 % pacientů by si přálo ještě další zlepšení. Ukázalo se, že pacienti mají od farmakologické léčby OAB velká očekávání, 95 % z nich očekává zlepšení svého stavu alespoň o 50 %. Pouze u 31 % pacientů jsou však tato očekávání jednoznačně splněna (graf 6), přičemž platí, že čím větší očekávání pacient má, tím větší může být jeho nespokojenost s výsledkem léčby.
Rychlost nástupu účinku léčby je dobrá, většinou do 4 týdnů od zahájení terapie, a je s ní spokojeno 81 % pacientů. Za největší úspěch farmakologické léčby OAB podle spontánních odpovědí pacientů jsou pokládány zlepšení kvality života, snížení frekvence močení a zlepšení úniku moči. Snížení urgencí jako úspěch léčby je podle spontánních odpovědí pacientů oproti tomu udáváno pouze v malém množství. Nejnepříjemněji na farmakologické léčbě OAB je podle spontánních odpovědí pacientů vnímán pocit suchosti v ústech (24 % pacientů) a dále nutnost používání více tablet denně (13 % pacientů). Mnohem méně často jsou nepříznivě vnímány další aspekty, jako je zácpa (8 % pacientů), nevolnost (1 % pacientů) či doplatky na lék (2 % pacientů). Velká většina pacientů (90 %) udává, že o problematice OAB existuje dostatek informací, ale 91 % pacientů očekává, že jim tyto informace poskytne lékař a nikoliv jiná media či multimedia (graf 7).
Graph 6. Očekávání pacientů od léčby OAB Graf 6. Expectations of patients treated for OAB 
Graph 7. Vhodné zdroje informací o OAB z pohledu pacientů Graf 7. Adequate sources of information about OAB 
První návštěva pacienta, který si stěžuje na OAB, vede v současné době ve 44 % k praktickému lékaři, ve 34 % k urologovi a ve 22 % ke gynekologovi. Pacienti si při vyšetření či konzultaci ohledně OAB nejvíce cení individuálního přístupu a teprve poté vysoké odbornosti či přátelské komunikace s lékařem.
Výsledky zpracování dotazníků pro lékaře
Podle odhadů lékařů je výskyt komorbidit u pacientů mnohem menší, než tomu je ve skutečnosti. Lékaři odhadují, že kardiovaskulární choroby se vyskytují přibližně u 30 % pacientů, zácpa u 10 % pacientů a demence také u 10 % pacientů. Porovnání těchto odhadů se skutečností zobrazuje tabulka 3.
Table 3. Porovnání výskytu komorbidit podle výpisu ze zdravotní dokumentace a podle subjektivního názoru lékařů Table 3. Comparing of incidence of comorbidities according to the objective medical records and subjective opinion of doctors 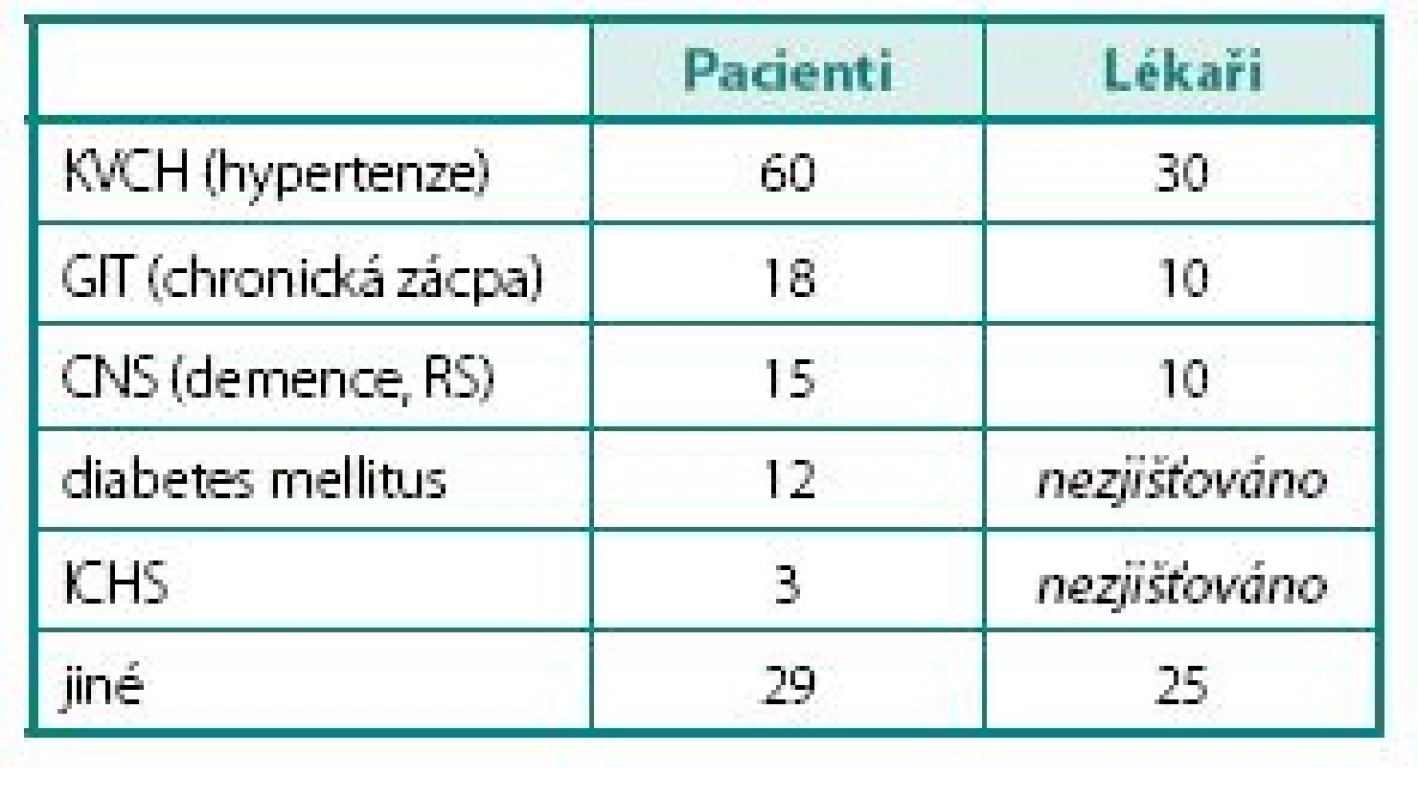
Preskribce jednotlivých anticholinergik 1. a 2. generace pro různé skupiny pacientů (např. pro starší pacienty, pro pacienty s kardiovaskulárními chorobami, pro pacienty se zácpou, pro pacienty s demencí atd.) neodpovídá specifickým farmakologickým vlastnostem jednotlivých preparátů. Z průzkumu tedy vyplývá, že lékaři při předepisování jednotlivých anticholinergik vůbec nerozlišují, pro jakého pacienta (různý věk a různé komorbidity) je preparát určen (tab. 4).
Table 4. Vztah léčby jednotlivými druhy anticholinergik k různým charakteristikám souboru pacientů Table 4. Relationship of different antimuscarinic treatment to different characteristics of patients 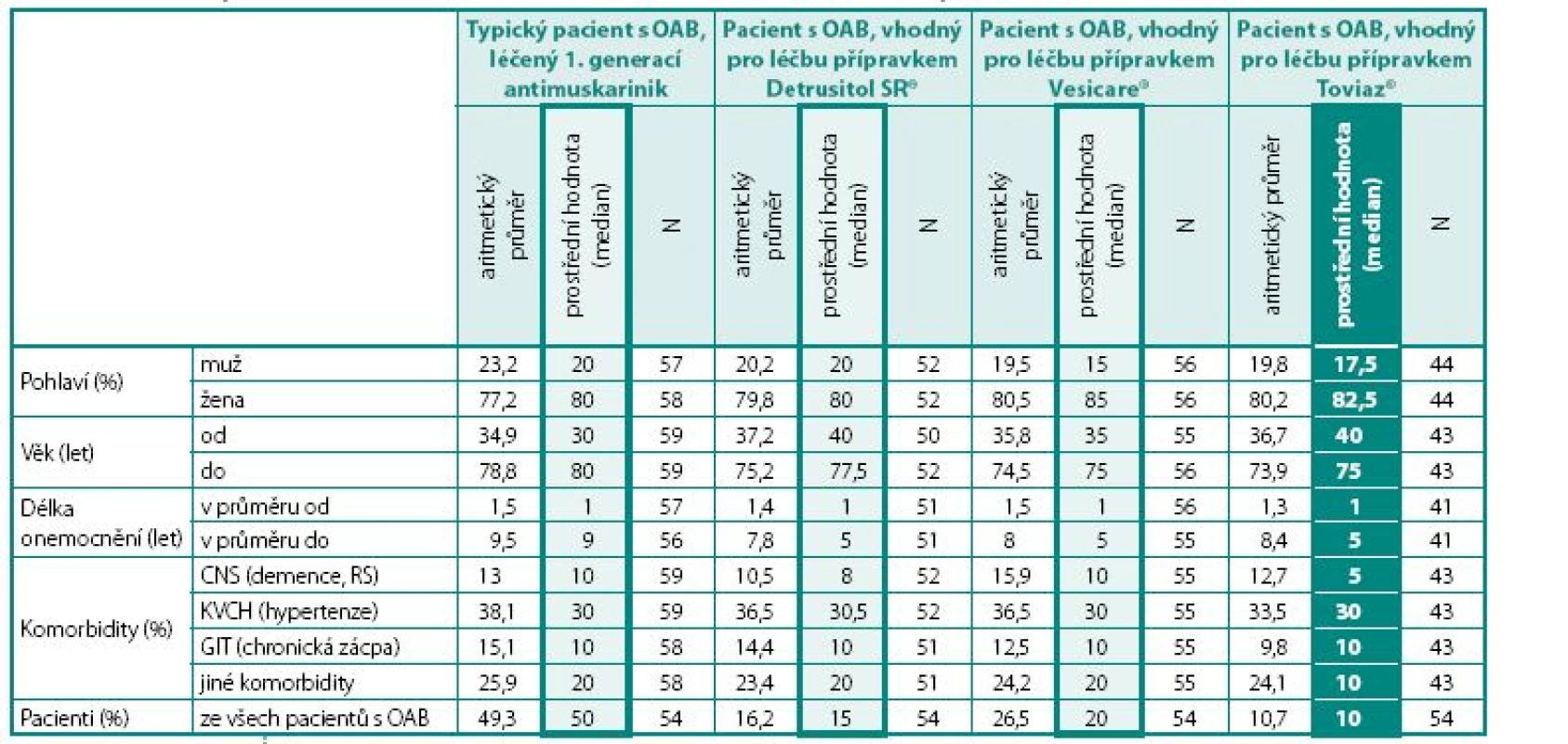
Podle názoru lékařů anticholinergika 1. generace charakterizuje především vyšší výskyt nežádoucích účinků a nízká cena, anticholinergika 2. generace charakterizuje především dobrá účinnost a nízký výskyt nežádoucích účinků. Při léčbě OAB anticholinergikem je pro lékaře nejdůležitější, jak daný preparát ovlivňuje urgentní inkontinenci, poté nykturie, dále urgence a nejméně frekventní močení přes den.
Diskuse
Výskyt hyperaktivního močového měchýře je velmi vysoký a zájem odborné i laické veřejnosti o tento syndrom výrazně stoupl v posledním desetiletí, zejména v souvislosti s objevením řady látek, které jsou schopny symptomatologii OAB pozitivně ovlivnit. Zdá se však, že nárůst pozornosti o OAB nedoprovází adekvátní kvalitativní nárůst vědomostí jak ze strany pacientů, tak i ze strany lékařů, a proto mohou mít tyto skupiny na řadu aspektů týkajících se problematiky OAB dosti odlišný pohled.
Průzkum informací na toto téma je nejen u nás, ale i celosvětově ojedinělý (5, 6), a proto jsme se k ozřejmení těchto skutečností rozhodli provést mezi lékaři – specialisty a mezi pacienty s OAB dotazníkový průzkum.
Z výsledků lékařské části dotazníku vyplývá, že lékaři si k léčbě OAB mnohem častěji vybírají ženy než muže (77 : 23 %), přestože všechny velké mezinárodní studie zabývající se epidemiologií OAB prokázaly, že výskyt OAB je u obou pohlaví přibližně stejný (1). Tuto skutečnost si vysvětlujeme dvěma možnými důvody. Za prvé je příčina symptomů dolních močových cest (LUTS) u mužů mnohem častěji, a tedy nesprávně, přičítána benigní hyperplazii prostaty (BHP). To je pravděpodobně ze značné části způsobeno historickým vývojem poznatků o LUTS u mužů. Mnohem dříve než poznatky o OAB a jeho léčbě byly známy informace o BHP a při léčbě BHP byla rovněž mnohem dříve k dispozici celá řada účinných medikamentózních preparátů. Můžeme proto spekulovat, že se určitá část lékařů z jisté „setrvačnosti“ stále domnívá, že LUTS u mužů jsou způsobeny především BHP a lze je dostatečně ovlivnit medikamentózní léčbou BHP. Za druhé se může jednat o obavy lékařů z léčby OAB u mužů anticholinergiky. Anticholinergika mohou u některých pacientů zhoršovat vyprazdňovaní funkci dolních močových cest, což může mít klinický význam především u mužů s již částečně alterovanou vyprazdňovací funkcí v důsledku obstrukce při BHP. U odborné veřejnosti stále existují obavy z možného nárůstu postmikčního rezidua a zvýšeného výskytu akutní retence moči, i když velké mezinárodní studie tuto skutečnost nepotvrdily. Výše zmíněné komplikace léčby anticholinergiky se u mužů s BHP buďto signifikantně častěji nevyskytují, anebo se vyskytují v minimálním množství (kolem 1 %) a pacienty lze dobře kontrolovat pravidelným sledováním (7).
Další významnou informací získanou z lékařského dotazníku je skutečnost, že lékaři odhadují procentuální výskyt závažných komorbidit (především kardiovaskulárních, gastrointestinálních a centrálních) u svých pacientů s OAB v mnohem menší míře (pouze 50 %), než je tomu ve skutečnosti. V této souvislosti vyplývá z dotazníků ještě závažnější závěr, a to že lékaři při předepisování různých preparátů na léčbu OAB vůbec jednotlivé komorbidity nezohledňují. Bylo přitom jasně prokázáno, že určité preparáty jsou z hlediska výskytu vedlejších účinků a možnosti dosáhnout lepšího efektu léčby jednoznačně výhodnější (8, 9). Přitom například již u jedné třetiny pacientů s OAB je primárně nasazena léčba „anticholinergiky 2. generace“, ale statisticky nebylo možné prokázat, že je tato léčba poskytována pacientům s komorbiditami, kteří by z tohoto druhu léčby měli profitovat.
Z porovnání lékařské a pacientské části dotazníků vyplývá, že obě skupiny mají odlišný pohled na závažnost jednotlivých symptomů OAB. Zatímco pro lékaře je nejvíce obtěžujícím symptomem urgentní inkontinence, urgence a nykturie, pro pacienty odpovídající pomocí spontánních odpovědí je to únik moči obecně a časté močení. Pokud však pacientům nabídneme možnost vybrat si odpovědi z „multiple choice“ otázek, popisují závažnost všech symptomů (frekvence, nykturie, urgence a urgentní inkontinence) přibližně ve stejné míře. Z toho vyplývá, že termíny urgence a urgentní inkontinence pacienty v souvislosti s OAB spontánně nenapadají a že je zde v tomto smyslu velký prostor pro zdravotní osvětu v oblasti terminologie mikčních obtíží a inkontinence. Podobné výsledky vlivu symptomů OAB na kvalitu života jako v naší studii popisují i jiní autoři, kteří zjistili, že pacienti jsou ochotni dobře tolerovat frekventní mikci přes den a jednu nykturii, ale velmi špatně snášejí únik moči a urgence (5).
Rovněž z pacientské části dotazníků vyplynula řada zajímavých výsledků. Pacienti se v souvislosti s OAB nejvíce obávají inkontinence, a to podstatně více než takových onemocnění a stavů, jako jsou rakovina, operace a ztráta zaměstnání.
Přestože u většiny pacientů má léčba OAB dobrý efekt, přeje si naprostá většina pacientů (88 %) další zlepšení svého stavu. Pacienti mají od léčby OAB anticholinergiky velice vysoká očekávání, 95 % pacientů očekává zlepšení symptomů alespoň o 50 %. To je ve shodě se zjištěním jiných autorů, kteří popisují u 24 % pacientů očekávání kompletního vyléčení a u 55 % pacientů očekávání významného zlepšení symptomů. Tato očekávání byla však v naší studii splněna pouze u 31 % pacientů, přičemž platí pravidlo, že čím více pacient od léčby OAB očekával, tím více byl výsledkem léčby zklamán. Na druhou stranu je velmi zajímavým faktem, že v České republice stále více pacientů s OAB spoléhá na samoléčbu, v roce 2009 byl oproti roku 2003 zaznamenán nárůst z 23 % na 55 % pacientů provádějících samoléčbu. Muži při léčbě preferují volně prodejné medikamenty, ženy spíše léčbu pomocí protektivních pomůcek. Pacienti s OAB také čím dál tím více oddalují první návštěvu u lékaře, dříve se k ní odhodlají spíše pacienti mladší a pacienti mužského pohlaví (4).
Podle údajů pacientů je na medikamentózní léčbě OAB nejméně příjemný nežádoucí účinek – sucho v ústech a ihned poté následuje nutnost používat více než jednu tabletu denně, což k použití upřednostňuje většinou „anticholinergika 2. generace“. Naproti tomu jiné studii zabývající se očekáváním pacientů od léčby OAB bylo nejvíce pacientů ochotno tolerovat právě sucho v ústech (65 %), zatímco jen 36 % pacientů bylo ochotno akceptovat rozmazané vidění a 20 % pacientů zácpu (5).
Pro odbornou veřejnost je velice důležité zjištění, že pacienti mají k dispozici relativní dostatek informací o OAB, ale rozhodně si přejí být informováni ještě lépe. Zásadním zdrojem informací pro pacienty i v současném multimediálním světě zůstává ošetřující lékař, jehož kvalitní erudice a individuální přístup znamená pro pacienty mnohem více než poznatky získané z televize, rozhlasu, internetu či od známých apod. V České republice vyhledávají muži s OAB jako prvního lékaře především urologa a praktického lékaře a ženy především gynekologa (4).
Závěr
Pohledy na řadu aspektů týkajících se OAB se ze strany pacientů a lékařů – specialistů významně liší. Z toho důvodu je nutné pokračovat v dalším získávání informací o tomto onemocnění od obou stran a navzájem tyto pohledy především pomocí lepší osvěty a komunikace s pacienty přibližovat.
Došlo: 6. 8. 2010.
Přijato: 22. 9. 2010.
Kontaktní adresa
doc. MUDr. Roman Zachoval, PhD.
Urologické oddělené FTN Vídeňská 800,
140 59 Praha 4
e-mail: roman.zachoval@ftn.cz
Tato práce vznikla s podporou firmy Pfizer spol. s r.o.
Sources
1. Irwin DE, Milsom I, Hunskaar S, et al. Popualation-based survey of urinary incontinence,
overactive bladder, and other lower urinary tract symptoms in five countries: results of the
EPIC study. Eur Urol 2006; 50(6): 1306–1314.
2. Steward WF, van Rooyen JB, Cundiff GW, et al. Prevalence and burden of overactive bladder
in the United States. World J Urol 2003; 20(6): 327–336.
3. Broďák M, Holub L, Košina J, et al. Prevalence symptomů dolních močových cest a hyperaktivního
močového měchýře u žen a mužů v běžné populaci. Urol pro Praxi 2008; 9(1): 16–20.
4. Kučera Z. Inkontinence u muže a ženy v různých fázích životního cyklu ve světle populačního
výzkumu. www.inco-forum.cz
5. Renganathan A, Robinson D, Cardozo L, et al. Do women with overactive bladder have
realistic expectations for therapy? Int Urogynecol J 2010; 21(4): 409–414.
6. Artibani W. Outcomes in overactive bladder treatment: patient perception – a key to success.
Eur Urol 2007; Suppl 6 : 17–22.
7. Athanasopoulos A, Mitropoulos D, Giannitsas K, Perimenis P. Safety of anticholinergics in
patients with benign prostatic hyperplasia. Expert Opin Drug Saf 2008; 7(4): 473–479.
8. Patel B, Bavendam T, Badlani G. Use of antimuscarinics in the elderly. Scientific World Journal
2009; 9 : 459–465.
9. Basra RK, Wagg A, Chapple C, et al. A review of adherence to drug therapy in patients with
overactive bladder. BJU Int 2008; 102(7): 774–779.
Labels
Paediatric urologist Nephrology Urology
Article was published inCzech Urology

2011 Issue 1-
All articles in this issue
- Exkurze do vědeckých lékařských informací – problematika přístupu do elektronických zdrojů
- Medicína založená na důkazech
- Glansektomie v léčbě karcinomu penisu
- Různé pohledy na problematiku hyperaktivního močového měchýře ze strany pacienta a ze strany lékaře – specialisty
- Urologické komplikace fraktur pánve
- Czech Urology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Medicína založená na důkazech
- Glansektomie v léčbě karcinomu penisu
- Urologické komplikace fraktur pánve
- Různé pohledy na problematiku hyperaktivního močového měchýře ze strany pacienta a ze strany lékaře – specialisty
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career









