-
Medical journals
- Career
Prevence poškození zdraví při sportu
Authors: Procházka Michal; Illinger Vojtěch; Pokorný Jan; Slabý Kryštof; Radvanský Jiří
Authors‘ workplace: Klinika rehabilitace a tělovýchovného lékařství, 2. lékařská fakulta, Univerzita Karlova a FN v Motole, Praha
Published in: Čes-slov Pediat 2024; 79 (1): 17-22.
Category: Prevention in pediatrics
doi: https://doi.org/10.55095/CSPediatrie2024/002Overview
Prevence poškození zdraví sportovce je významným medicínským i společenským tématem především z důvodu potenciální náhlé smrti. Ta bývá nejčastěji důsledkem onemocnění srdce. Diagnózy, které mohou způsobit náhlou srdeční smrt, se diametrálně liší u dětské a dospělé sportující populace. U dětí jde o diagnózy převážně vrozené, u dospělých o stavy získané. V současné době existuje většinový odborný konsenzus, jak provádět screening rizika náhlé srdeční smrti. V České republice je tento screening součástí preventivních sportovních prohlídek, které provádějí tělovýchovní lékaři, všeobecní praktičtí lékaři a praktičtí lékaři pro děti a dorost. Tyto sportovní prohlídky mají ale širší obsah, protože možná poškození zdraví u sportovce zahrnují široké spektrum stavů, z nichž některé přímo souvisejí s růstem a vývojem jedince.
Pohyb patří k základním atributům života a je jeho neoddělitelnou součástí. Pohybová aktivita se také dá (a má) využívat v prevenci a léčbě mnoha onemocnění, z nichž některá mají svou hlavní příčinu v její neadekvátně nízké úrovni. Na straně druhé ale existují patologické stavy způsobené nepřiměřeně vysokou úrovní pohybové aktivity či jejím nevhodným typem. Medicínským specialistou, který má rozhodnout o případných rizicích pohybu, je tělovýchovný lékař. Často se lze setkat s termínem „sportovní lékař“, který ovšem není v systému zdravotní péče České republiky definován. Tělovýchovný lékař má v kompetenci rozhodnutí o tzv. zdravotní způsobilosti ke sportu. Tato kompetence není výhradní, v mnoha případech o zdravotní způsobilosti rozhoduje praktický lékař či praktický lékař pro děti a dorost.
Definice základních pojmů
Pohybová aktivita je definována jako tělesný pohyb generovaný kosterním svalem, který má za následek zvýšení energetického výdeje nad klidovou úroveň. Úroveň pohybové aktivity koreluje s úrovní tělesné zdatnosti. Podmnožinou pohybové aktivity je cvičení, při kterém je pohybová aktivita plánovaná, strukturovaná a opakovaná a má za cíl zvýšit či udržet tělesnou zdatnost. Sport je podmnožinou cvičení. Může být provozován individuálně či týmově, má jasná pravidla a definované cíle.(1)
Preventivní sportovní prohlídka (PSP) je lékařské vyšetření s cílem zhodnotit zdravotní stav sportovce s ohledem na potenciální rizika plynoucí z jeho zdravotního stavu a provozovaného sportu a vyjádřit se ke zdravotní způsobilosti ke sportu. V České republice není povinnost absolvovat sportovní prohlídku explicitně zakotvena v zákoně, o posouzení zdravotní způsobilosti ke sportu žádá sportující jedinec, případně jeho zákonný zástupce. Nicméně sportovec může mít povinnost absolvovat sportovní prohlídku nařízenou jinou než zákonnou normou. Typicky to může být provozní řád sportoviště či konané sportovní akce, směrnice sportovního klubu či herní řád sportovního svazu. Sportovní prohlídka se typicky provádí u výkonnostního sportovce. Preventivní sportovní prohlídka není hrazena ze zdravotního pojištění.
Výstupem sportovní prohlídky je posudek o zdravotní způsobilosti, který vydává posuzující lékař na základě zhodnocení výsledku lékařské prohlídky, případně dalších potřebných odborných vyšetření (např. kardiologického, neurologického, ortopedického apod.), výpisu z dokumentace od registrujícího poskytovatele zdravotní péče a podle zdravotní náročnosti provozovaného sportu či plánovaného nebo probíhajícího vzdělávání.
Výkonnostním sportem se rozumí pravidelná účast sportovce v organizovaných sportovních soutěžích (liga, pohár, turnaje apod.). Předstupněm výkonnostního sportu je příprava na výkonnostní sport, která má za cíl rozvíjet všeobecné sportovní předpoklady a není tak úzce zaměřená na daný sport. Příprava na výkonnostní sport nevylučuje účast sportovce ve sportovních soutěžích, často však jde o účast nepravidelnou, nesystematickou.
Pokud je sportovec členem národní reprezentace nebo se na ni připravuje (např. ve sportovním centru mládeže), tak je považován za sportovce vrcholového.
Velká část populace provozuje sporty neorganizovaně, v tomto případě hovoříme o rekreačním sportu. V některých případech může být intenzita neorganizovaného sportu srovnatelná s výkonnostním, či dokonce vrcholovým sportem.
Sportovní prohlídku sportovce připravujícího se na výkonnostní sport a sportovce výkonnostně sportujícího provádí registrující praktický lékař pro děti a dorost, registrující všeobecný praktický lékař, případně tělovýchovný lékař. Tělovýchovný lékař vyšetřuje výkonnostního sportovce v případě, že provozuje tzv. zdravotně náročnou disciplínu, což je sportovní disciplína, při které hrozí zvýšené riziko poškození zdraví nebo je její provozování spojeno se zvýšenými nároky na zdraví sportovce, který takový sport vykonává. Alternativou pro registrujícího praktického lékaře pro děti a dorost je nechat provést zátěžový test na patřičně vybaveném zdravotnickém pracovišti. Seznam zdravotně náročných disciplín je uveden v příloze Vyhlášky o posuzování k tělesné výchově a sportu.(2) Vrcholoví sportovci a studenti středních a vysokých škol se zaměřením na sport a tělesnou výchovu musí být posouzeni tělovýchovným lékařem.(3)
Dle České unie sportu čítala její členská základna k 31. 12. 2022 celkem 1 155 840 členů, tedy potenciálních adeptů na sportovní prohlídku, přičemž jedinců do dovršeného 19. roku věku bylo 473 506.(4) I přes vyšší počet registrovaných dospělých sportovců empiricky jasně převažují sportovní prohlídky dětí a dospívajících. Na našem pracovišti bylo od 31. 10. 2022 do 21. 10. 2023 provedeno 1978 sportovních prohlídek, z toho více než 80 % u dětí a adolescentů. Dále jsme oslovili dotazem osm dalších tělovýchovných pracovišť (tři v Praze, pět mimopražských) – na všech převažují sportovní prohlídky pacientů do 18 let věku.
Preventivní sportovní prohlídky
Obsah preventivní sportovní prohlídky je definován Vyhláškou č. 391/2013 Sb. Minimální náplní prohlídky (tzv. základní vyšetření) je rodinná anamnéza zaměřená na rizika náhlého úmrtí, sportovní anamnéza zaměřená na charakteristiky provozovaného sportu, komplexní osobní anamnéza a fyzikální vyšetření a rozbor údajů o vykonávaném sportu.
Vstupní lékařská prohlídka (před zaregistrováním posuzované osoby v organizaci účastnící se výkonnostního sportu, před zařazením posuzované osoby do národní reprezentace nebo do přípravy na ni, před podáním přihlášky ke studiu na sportovní škole) obsahuje vedle základního vyšetření u výkonnostního sportovce nebo u uchazeče o vzdělávání na sportovní škole základní antropometrii a standardní klidové EKG vyšetření. Další vyšetření vyplývají z aktuálního nálezu či zdravotní náročnosti sportu. U vrcholového sportovce či sportovce vykonávajícího zdravotně náročnou disciplínu je nutno provést zátěžové vyšetření s monitorací EKG křivky a krevního tlaku.
Pravidelná lékařská prohlídka obsahuje základní vyšetření, případně další vyšetření vyplývající z aktuálního nálezu či zdravotní náročnosti disciplíny. U vrcholového sportovce je nutno při prohlídce kromě základního vyšetření zhodnotit základní antropometrii, provést standardní klidové EKG vyšetření a zátěžové vyšetření s monitorací EKG křivky a krevního tlaku. Pravidelná lékařská prohlídka se provádí jednou za 12 měsíců.
Mimořádná lékařská prohlídka se provádí, pokud se při pravidelné lékařské prohlídce předpokládá nebo v mezidobí nastala závažná změna zdravotního stavu v době kratší, než je interval provedení další pravidelné prohlídky, a dále po poruše vědomí vrcholového sportovce, výkonnostního sportovce nebo žáka sportovní školy.
Jednorázová sportovní prohlídka se provádí před sportovní soutěží nebo sportovní akcí, pokud je podmínkou účasti dle organizátora, a obsahuje základní vyšetření, případně další vyšetření vyplývají z aktuálního nálezu či zdravotní náročnosti sportu.
Table 1. Souhrn pro posuzování zdravotní způsobilosti ke sportu a tělesné výchově 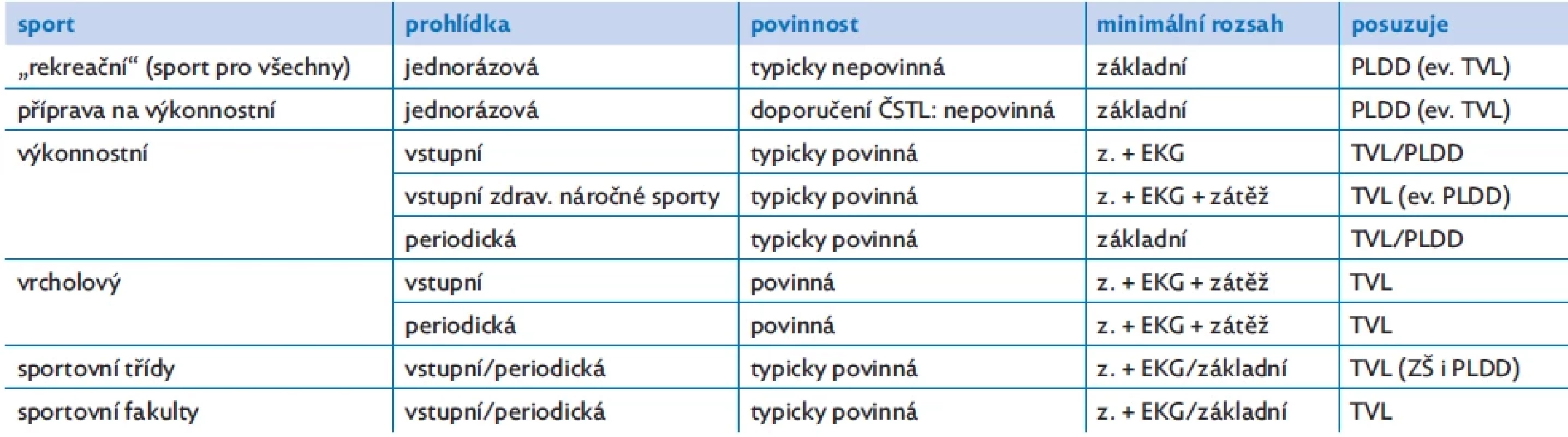
ČSTL – Česká společnost tělovýchovného lékařství; PLDD – praktický lékař pro děti a dorost; TVL – tělovýchovný lékař; z. – základní; ZŠ – základní škola Rozpoznání a prevence rizik poškození zdraví při sportu
Možná poškození zdraví, která mohou při sportu nastat, zahrnují široké spektrum diagnóz. Didakticky je lze dělit na poškození akutní a chronická a z jiného úhlu pohledu na poškození traumatická a netraumatická.
Zdaleka nejzávažnějším poškozením při sportování je úmrtí sportovce. Jeho nejčastějšími příčinami jsou náhlá srdeční smrt (NSS, více než ¾ případů), traumatické poranění mozku a trauma dalších orgánů, případně další, vzácnější příčiny jako anafylaktický šok, utonutí, zásah bleskem a přehřátí.(5) NSS je tragickou událostí, která může ovlivnit nejenom nejbližší okolí zemřelého sportovce, ale také veřejnost, protože se často jedná o událost velmi medializovanou. Dopad NSS sportovce na veřejný prostor bývá významný a často rezonuje ve společnosti dlouhou dobu, přestože jde o událost velmi vzácnou.
Stanovit incidenci NSS je obtížné vzhledem k nejednoznačnosti definice (úmrtí při sportu / do hodiny po sportování / do 24 hodin po sportování), způsobu posouzení (provedení či neprovedení detailní histologické analýzy či post mortem genetického vyšetření – molekulární pitvy), stanovení expozice (počtu hodin sportovní činnosti a počtu osob v riziku) a v případě relativního rizika i definici referenční populace (např. rekreační vs. závodní sportovec). Dle recentní 20leté prospektivní studie Peteka et al. na populaci amerických vysokoškolských sportovců (tedy typicky mladých dospělých) je incidence NSS kolem 1,6 úmrtí na 100 000 sportovco-roků.(6) Udávané hodnoty incidence NSS u sportovců se pohybují od 0,12 do 6,75 na 100 000 sportovco-roků.(7) Nejčastějším pitevním nálezem byl v Petekově studii nález negativní. Ten akcentuje vhodnost post mortem genetického vyšetření, které může odhalit hereditární arytmické syndromy, a tak otevřít možnost prevence poškození zdraví v rodině zemřelého sportovce pomocí kaskádového rodinného screeningu. Dalšími sekčními nálezy byly nespecifická hypertrofie levé komory / potenciální hypertrofická kardiomyopatie, hypertrofická kardiomyopatie, anomálie koronárních arterií, nespecifikované kardiomyopatie, myokarditidy, ischemická choroba srdeční, arytmogenní kardiomyopatie (dohromady 83 % úmrtí) a další diagnózy.(6) V Evropě má významně vyšší podíl na NSS arytmogenní kardiomyopatie.(7) V australské práci s populací sportovců mezi 10 a 35 lety věku byla nečastější příčinou NSS ischemická choroba srdeční (37 %).(8) Mezi další diagnózy, které mohou způsobit u sportovce NSS, patří komorová preexcitace, non-kompaktní kardiomyopatie (podle posledních doporučení již není samostatnou jednotkou), dilatační kardiomyopatie, hemodynamicky významné chlopenní vady, hereditární arytmické syndromy (syndrom vrozeně prodlouženého QT intervalu, katecholaminergní polymorfní komorová tachykardie, syndrom Brugadových a syndrom krátkého QT intervalu) a získaná srdeční onemocnění (myokarditida, Chagasova choroba).(9) Incidence NSS je významně vyšší u mužů (až 30×), stoupá s věkem (významně nad 35 let věku, kdy se výrazně zvyšuje prevalence ischemické choroby srdeční jako příčiny NSS), je významně vyšší u sportovců afrického původu a mezi sporty s nejvyšší incidencí NSS patří v USA basketbal a v Evropě fotbal (pravděpodobně vlivem velikosti členské základny).(9,10)
V České republice jsou k dispozici data od pacientů náhle zemřelých v letech 2014 až 2019 ve věku 1–40 let. Bylo identifikováno 245 případů NSS, incidence byla 2,4 na 100 000 osob. 81 % zemřelých byli muži, 7 % úmrtí nastalo při sportu. Nejčastější příčinou úmrtí byly dle autorů koronární příhody (38 %), dále kardiomyopatie (15 %) a syndrom náhlé arytmické smrti (12 %).(11) Další poutavý vhled do problematiky NSS v ČR přináší práce Krebsové et al., zaměřená na implementaci molekulární pitvy a kaskádového rodinného screeningu do procesu vyšetření náhle zemřelého jedince.(12) V rámci časového intervalu studie (2016–2021) bylo řešeno 133 případů náhlé či neočekávané smrti (97 mužů). Průměrný věk zemřelých byl 30,7 roku a genetická analýza byla provedena u 115 případů (věk zemřelých 0–59 let). Nejvyšší podíl na NSS měla nevysvětlená úmrtí a arytmogenní kardiomyopatie (oboje 19 %). Zajímavá jsou anamnestická data – v 18 % případů bylo zaznamenáno náhlé úmrtí u prvostupňového nebo druhostupňového příbuzného v minulosti. Ve 29 % případů byl rodinný příslušník zemřelého v kardiologické péči pro onemocnění srdečního svalu, 50 % zemřelých jedinců mělo dlouhodobé symptomy a ve 43 % měl náhle zemřelý jedinec obtíže v intervalu kratším než 24 hodin před úmrtím a dlouhodobé obtíže neudával. Úmrtí nastala nejčastěji ve spánku (36 %), při zátěži jen v 9 %. Příčinná genetická varianta byla zachycena v necelých 20 % případů.(12)
Strategie prevence NSS může být proaktivní a reaktivní. Proaktivní je screening rizik NSS v rámci preventivní sportovní prohlídky. Dlouhá léta se vede debata, jak má takový screening probíhat. Jeho všeobecně akceptovanou součástí je strukturovaná rodinná a osobní anamnéza se zaměřením na rizika NSS, přičemž panuje shoda ohledně suboptimální výtěžnosti takto provedeného screeningu.(9,13) Proto je nyní součástí screeningu NSS standardní klidové 12svodové EKG. Je třeba si uvědomit, že hodnocení EKG v rámci screeningu NSS se liší od hodnocení EKG v klinické praxi a má své definované zákonitosti. V průběhu let byla postupně zpřesňována EKG kritéria zaměřená na odlišení fyziologických adaptačních změn v rámci sportu od změn spojených s diagnózami, které mohou způsobit NSS. V současnosti používáme mezinárodní kritéria určená pro adolescenty a mladé dospělé.(14) Jejich souhrn v českém jazyce je k dispozici v literatuře.(15) Recentní metaanalýza hodnotí přínos EKG v rámci prevence NSS proti screeningu formou anamnézy a fyzikálního vyšetření jednoznačně pozitivně.(16) Argumenty proti použití EKG při screeningu NSS míří jednak na vlastní EKG nález (nejednoznačné EKG změny v rámci adaptace na sport, jejich chybná interpretace a následná neindikovaná vyšetření zatěžující zdravotnický systém) a také na případnou přechodnou psychologickou traumatizaci sportovce falešně pozitivním nálezem. Nicméně systematický přehled relevantních studií vyznívá v tom smyslu, že celkově sportovci hodnotí screening NSS pozitivně (cítí se bezpečněji) a neexistuje rozdíl v psychologické morbiditě sportovců s falešně pozitivním nálezem a nálezem normálním. Jediná skupina sportovců, která prožívá po vyšetření negativní psychologickou zátěž, jsou jedinci s potvrzenou diagnózou.(17) Další vyšetřovací metody (např. echokardiografie, ergometrie) se v současné době v rámci screeningu NSS u sportovců paušálně nedoporučují.
Jako modelový příklad screeningu NSS u sportovců je často předkládán italský přístup, především proto, že po zavedení povinnosti absolvovat PSP klesla u závodních sportovců v regionu Veneto incidence NSS o 89 % v průběhu 21 let sledování.(18) Od roku 1982 musí každý italský závodní sportovec absolvovat každoročně PSP.(19) Věk, kdy se sportovec stává závodním, určují jednotlivé sportovní svazy a mezi různými sporty se významně (a z našeho pohledu až nesmyslně) liší. Např. u triatleta je provedení PSP nutné až ve 14 letech věku, naproti tomu u hráče bowlingu nebo curlingu už v 8 letech věku.(20) PSP v Itálii provádí tělovýchovný lékař, protokol je definovaný zákonem a PSP je v Itálii do 18 let věku hrazena z veřejného rozpočtu. Velmi zajímavým ekonomickým faktorem vycházejícím z přirozeného průběhu screenovaných onemocnění je, že náklady na zachycení rizikové diagnózy jsou více než 3× vyšší ve věku 7–11 let než ve věku 12–18 let. Ke sportu nezpůsobilý sportovec se může odvolat k regionální multidisciplinární komisi.(19)
Obdobný přístup k PSP je v Maďarsku, kde musí každý závodní sportovec získat licenci k účasti v závodě, ale také i licenci jenom k tréninku. Licence vydává tělovýchovný lékař.(21) Potřebná vyšetření jsou definována legislativně, jsou poměrně rozsáhlá (např. plavec musí být mimo základní fyzikální vyšetření vyšetřen otorinolaryngologem, hokejista oftalmologem) a pro amatérské sportovce jsou hrazena z veřejného rozpočtu. Inspirativní skutečností je existence online registru všech sportovců, kde mohou sportovní lékaři nalézt veškerá medicínská data sportovce.(21) Oproti tomu ve Francii bylo od povinných sportovních prohlídek od roku 2022 upuštěno s tím, že zdravotní způsobilost ke sportu má hodnotit pediatr v rámci preventivních prohlídek, kterých je do 18 let věku povinných 20. Ustanovení má své výjimky ve smyslu rizikových sportů, případně si PSP může vyžádat sportovní svaz či klub.(22) Švýcarští autoři navrhují zařadit EKG do screeningu NSS až u postpubertálních sportovců či od 15 let věku z důvodu nízkého rizika NSS u prepubertálních sportovců. Rovněž navrhují větší využití tzv. sdílených rozhodnutí (shared decision), kdy si sportovec a jeho zákonný zástupce může zvolit u nekritického kardiologického nálezu akceptování určitého rizika při pokračování své sportovní kariéry.(23)Žádný screening neodhalí riziko NSS ve sto procentech případů. Proto se v poslední době klade důraz na reaktivní strategii v prevenci NSS. Ta spočívá především v existenci pohotovostního plánu pro všechny možné případy událostí, které potenciálně ohrožují zdraví sportovce a ostatních osob přítomných na sportovišti. S ohledem na sport jde hlavně o náhlou ztrátu vědomí, trauma, koronární syndrom, iktus, přehřátí, astmatický záchvat a hypoglykemii.(24,25)
Personál sportoviště musí být pravidelně proškolován v první pomoci a především v kardiopulmonální resuscitaci (KPR) s použitím automatického externího defibrilátoru (AED), který má být na sportovišti dostupný. Defibrilace by měla být zahájena do 3 (optimálně) nebo alespoň do 5 minut od zástavy oběhu, přičemž AED má být v rámci sportoviště umístěn s ohledem na tento požadavek.(24) Reaktivní strategie prevence NSS sportovce má oporu v medicíně založené na důkazech. V porovnání s náhlou zástavou oběhu bez přítomnosti svědků, a tedy bez KPR a defibrilace, se pravděpodobnost přežití náhlé zástavy oběhu u sportovců zvyšuje 2× u spatřené zástavy, 3×, je-li zahájena KPR, a 5×, je-li součástí KPR použití AED.(26) Doporučení využití AED v rámci prevence NSS je akcentováno skutečností, že v kohortě dospělých sportovců (medián 51 let věku) s náhlou zástavou oběhu jich mělo 78 % defibrilovatelný rytmus!(27)NSS je nejzávažnějším, ale nikoliv jediným možným poškozením zdraví při sportu. PSP proto zahrnuje mnohem více aspektů. Dle zkušeností našeho pracoviště je zdaleka nejčastějším doporučením následné vyšetření hybného systému ortopedem, rehabilitačním lékařem či fyzioterapeutem.(28) Při PSP mohou být zachyceny strukturální či funkční poruchy hybného systému, které mohou přinášet riziko pro jeho akutní či chronická poranění. Obzvláště chronická poranění hybného systému mají přímý vztah k růstu mladého sportovce. Jejich spektrum se zásadně liší v porovnání s dospělými a kritickou periodou je nástup puberty s růstovým spurtem.(29) Úkolem vyšetřujícího je rizika poškození hybného systému vyhodnotit a doporučit další vyšetření a léčbu. Ty mohou být individuální, ale také je vhodné nasměrovat sportovce k preventivním programům se statisticky prokázanou účinností, jako je např. program FIFA 11+ pro fotbal(30) či Boksmart pro ragby.(31)
Roční interval PSP nabízí také přesnější možnost monitorace růstu a maturace mladých sportovců. Existují sporty, které významně zatěžují sportovce svým tréninkovým objemem a intenzitou, ale také nepřiměřenými nároky na složení těla ve smyslu nízkého množství tělesného tuku. Jde především o sporty, kde je výsledek hodnocen subjektivně, někdy jsou nazývány estetickými sporty. Typickými příklady jsou gymnastika a krasobruslení. U predisponovaných jedinců může kombinace cílevědomosti (vlastní, ale také rodičů) a vnějších faktorů (požadavky trenéra) vést až k potenciální poruše příjmu potravy, která v kombinaci s vysokým objemem pohybu vyústí v tzv. syndrom relativního nedostatku energie při sportu, stavu s mnoha negativními konsekvencemi včetně negativního ovlivnění růstu a maturace dětí a adolescentů.(32) Dalším úkolem vyšetřujícího lékaře je zhodnotit rizika alternativních diet a případného užívání doplňků stravy vhledem k jejich účinnosti, zdravotním rizikům, ale také dopingové problematice.
Velkým tématem tělovýchovné pediatrie je tzv. předčasná specializace, tedy zaměření na trénink jednoho sportu od raného věku. Přestože z hlediska dlouhodobé sportovní kariéry tento přístup přináší negativa,(33) často se s ním v ordinacích setkáváme. Naším cílem je potom vysvětlit rodičům, že pohybová pestrost má do určitého věku své opodstatnění, a snažíme se doporučit alespoň adekvátní kompenzační aktivity. Ty jsou důležité typicky u jednostranných sportů, ale pravděpodobně budou ještě důležitější u rozvíjejícího se odvětví tzv. e-sportu, tedy formy „sportu“, kde primární aspekty sportu jsou umožněny elektronickými systémy a aktivita hráče nebo týmu je zprostředkována uživatelským rozhraním.(34) V současné době už jsou definovány negativní konsekvence e-sportu, které mají nepřekvapivě vztah k dlouhodobému sezení, opakovaným pohybům, dlouhému vystavení očí obrazovce, nízkému energetickému výdeji (!) a psychosociálním aspektům této činnosti.(34)
Shrnutí
Uvedený rámcový přehled preventivní péče o sportovce v České republice se týká především sportovců v dětském a adolescentním věku. Preventabilních rizik je celá řada, od méně závažných až po riziko náhlého úmrtí v souvislosti se sportem. Současný systém funguje, ale možnosti ke zlepšení určitě existují. Stává se, že tělovýchovného lékaře o posudek zažádá rodič 5letého judisty trénujícího jednou týdně, ale jindy přichází profesionální fotbalista se zájmem o tělovýchovné vyšetření z vlastní iniciativy, přičemž posudek o zdravotní způsobilosti po něm nikdo nepožadoval (osobní zkušenost autorů). Nutnost doložit EKG křivku k prvnímu vyšetření závodního sportovce od raného věku je zátěží pro ambulantní dětské kardiology jednak vlastním počtem EKG vyšetření, ale také počtem následných specializovaných vyšetření, která ze screeningu EKG vyplynou. Přes jasnou definici EKG kritérií existují falešně pozitivní nálezy, u určitého procenta křivek nelze udělat jednoznačný závěr a navíc současná kritéria jsou určena pro sportující populaci ve věku 14–35 let.(15) Je tedy problém s hodnocením EKG u prepubertálních sportovců. V tomto kontextu je zajímavý návrh švýcarských autorů, kteří doporučují provést první EKG u sportovců v 15 letech věku, respektive postpubertálně.(23) Náš kolektiv konsenzuálně navrhuje provádění PSP nad rámec pravidelných preventivních pediatrických prohlídek od 12 let věku s jasně definovanými výjimkami, mezi které patří vysoký objem tréninku od časného věku (gymnastika, krasobruslení) nebo zdravotní rizika vyplývající z druhu sportu (motokros). Dle italské zkušenosti je tento model ekonomicky výhodnější.(19)
Do 12 let věku stačí z našeho pohledu vyjádření pediatra, případně čestné prohlášení rodičů pro méně náročné aktivity (např. taneční kroužek 1–2× týdně). Pediatři také navrhují hodnotit mladé sportovce nikoliv dle kalendářního věku, ale dle stupně pohlavního vývoje.(35) Tento požadavek je z hlediska rizik např. kontaktních sportů racionální, nicméně jeho provádění naráží na praktické překážky ať už v rámci hodnocení dle Tannerovy klasifikace, či pomocí kostního věku. Další inspirativní skutečností je větší důraz na sdílená rozhodnutí, kdy odpovědnost za případné poškození při sportu nemá jen posuzující lékař, ale část přebírá sám sportovec či jeho zákonný zástupce, a dále existence expertní komise k posouzení nejednoznačných nálezů (např. diagnóz, u kterých není dostatek relevantních dat) nebo k odvolání případně nezpůsobilého sportovce. U malého množství sportovců nelze udělat definitivní závěr na základě medicíny založené na důkazech. V takové situaci je třeba citlivě zvážit všechna relevantní pro a proti a zvolit „menší zlo“. Není výjimkou, že závažný nález je u sportovce objeven až na několikáté PSP a následuje špatná zpráva, která v kombinaci s potenciální osobnostní nezralostí sportovce vede ke zhoršení psychického stavu („Vždyť už jsem byl na pěti prohlídkách a všechno bylo v pořádku!“). Proto při posuzování nejednoznačných nálezů bereme v potaz rizika plynoucí ze zákazu sportu, kterému se sportovec doposud věnoval. Často totiž jde o jedinou z jeho pohledu smysluplnou náplň života, kterou mu náš posudek může neodvratně vzít. Z toho může vyplynout typické rizikové chování adolescentů (osobní zkušenost autorů).Závěr
Systém preventivních sportovních prohlídek v České republice má za jeden z hlavních cílů prevenci náhlé srdeční smrti sportovce, není to však cíl jediný. Náhlá srdeční smrt při sportu je událost tragická, ale naštěstí velmi vzácná. Proto nesmíme opomíjet prevenci dalších potenciálních rizik sportování. V porovnání s ostatními zeměmi má český systém svá pozitiva i negativa. Nabízíme návrhy k jeho případné modifikaci s cílem jeho zefektivnění. Naším primárním zájmem je v každém případě ochrana zdraví sportujících dětí, adolescentů i dospělých. |
Korespondenční adresa:
MUDr. Michal Procházka
Klinika rehabilitace a tělovýchovného lékařství UK-2.LF a FN v Motole
V Úvalu 84
150 06 Praha 5
Michal.Prochazka@fnmotol.cz
Sources
1. Khan KM, Thompson AM, Blair SN, et al. Sport and exercise as contributors to the health of nations. Lancet 2012; 380(9836): 59–64.
2. https://www.zakonyprolidi.cz/cs/2013-391
3. https://www.zakonyprolidi.cz/cs/2011-373
4. Ročenka ČUS 2022. Dostupné na: www.cuscz.cz
5. Endres BD, Kerr ZY, Stearns RL, et al. Epidemiology of sudden death in organized youth sports in the United States, 2007–2015. J Athletic Training 2019; 54(4): 349–355.
6. Petek BJ, Churchill TW, Moulson N, et al. Sudden cardiac death in National Collegiate Athletic Association Athletes: A 20-Year Study. Circulation. 2023.
7. Modesti PA, Casolo G, Olivotto I, Pellegrino A. Sudden death in young athletes: Is it preventable? Eur J Intern Med 2022; 104 : 13–20).
8. Ha FJ, Han HC, Sanders P, et al. Sudden cardiac death related to physical exercise in the young: a nationwide cohort study of Australia. Intern Med J 2023; 53(4): 497–502.
9. Mont L, Pelliccia A, Sharma S, et al. Pre-participation cardiovascular evaluation for athletic participants to prevent sudden death: Position paper from the EHRA and the EACPR, branches of the ESC. Endorsed by APHRS, HRS, and SOLAECE. Europace 2017; 19(1): 139–163).
10. Ghani U, Farooq O, Alam S, et al. Sudden cardiac death in athletes: consensuses and controversies. Cureus. 2023.
11. Rücklová K, Dobiáš M, Bílek M, Pet al. Burden of sudden cardiac death in persons aged 1–40 years in the Czech Republic. Central Eur J Public Health 2022; 30(1): 58–64.
12. Krebsová A, Kučerová Š, Votýpka P, et al. (Postmortem genetic testing in sudden cardiac death victims and genetic screening of relatives at risk in the Czech Republic). Cor Vasa 2023; 65(1): 7–22.
13. Drezner JA, O’Connor FG, Harmon KG, et al. AMSSM position statement on cardiovascular preparticipation screening in athletes: Current evidence, knowledge gaps, recommendations and future directions. Br J Sport Med 2017; 51(3): 153–167.
14. Drezner JA, Sharma S, Baggish A, et al. International criteria for electrocardiographic interpretation in athletes: Consensus statement. Br J Sport Med 2017; 51(9): 704–731.
15. Slabý K. Aktualizovaná kritéria pro hodnocení klidového EKG u sportovců. Med Sport Boh Slov 2017; 26(2).
16. Goff NK, Hutchinson A, Koek W, Kamat D. Meta-analysis on the effectiveness of ECG screening for conditions related to sudden cardiac death in young Athletes. Clin Pediatr 2023; 62(10): 1158–1168.
17. Hill B, Grubic N, Williamson M, et al. Does cardiovascular preparticipation screening cause psychological distress in athletes? A systematic review. Br J Sport Med 2023; 57(3): 172–178.
18. Corrado D, Basso C, Pavei A, et al. Trends in sudden cardiovascular death in young competitive athletes after implementation of a preparticipation screening program. JAMA 2006; 296(13).
19. Vessella T, Zorzi A, Merlo L, et al. The Italian preparticipation evaluation programme: Diagnostic yield, rate of disqualification and cost analysis. Br J Sport Med 2020; 54(4): 231–237.
20. Sarto P, Zorzi A, Merlo L, et al. Value of screening for the risk of sudden cardiac death in young competitive athletes. Eur Heart J 2023; 44(12): 1084–1092.
21. Laki J, Soos A, Peterak, PJ, et al. Introducing the National Institute for Sports Medicine in Hungary: a complex sports medical healthcare and screening system. Exerc Med 2017; 3 : 267.
22. Tanne C, Pongas M. French preparticipation physical evaluation for children in 2020: What has changed? Arch Pediatr 2020; 27(6): 338–341.
23. Albiński M, Balmer C, Wilhelm M, et al. Paediatric and adolescent athletes in Switzerland: age-adapted proposals for pre-participation cardiovascular evaluation. Swiss Medical Weekly 2022; 152(7–8).
24. Thompson PD, Baggish AL, Franklin B, et al. American College of Sports Medicine Expert Consensus Statement to Update Recommendations for Screening, Staffing, and Emergency Policies to Prevent Cardiovascular Events at Health Fitness Facilities. 2020.
25. Verhey JT, Poon SK. General medical emergencies in athletes. Clinics Sport Med 2023; 42(3): 427–440.
26. Michelland L, Murad MH, Bougouin W, et al. Association between basic life support and survival in sports-related sudden cardiac arrest: a meta-analysis. Eur Heart J 2023; 44(3): 180–192.
27. Grubic N, Hill B, Phelan D, et al. Bystander interventions and survival after exercise-related sudden cardiac arrest: a systematic review. Br J Sport Med 2022; 56(7): 410–416.
28. Pokorný J, Procházka M, Illinger V, et al. Indikovaná následná vyšetření v ambulanci preventivních sportovních prohlídek Kliniky RHB a TVL 2. LF UK a FNM v roce 2019. Med Sport Boh Slov 2020; 29(3).
29. Ridenour R, Hennrikus W. Overuse injuries in pediatric athletes. Adv Pediatrics 2020; 67 : 171–182.
30. Street SB, Kaminski T. Does the FIFA 11+ program prevent hamstring injuries in college-aged male soccer players? A critically appraised topic. J Sport Rehab 2021; 30(1): 158–160.
31. Viljoen W, Patricios J. BokSmart - Implementing a national rugby safety programme. Br J Sport Med 2012; 46(10): 692–693).
32. Mountjoy M, Sundgot-Borgen J, Burke L, et al. International Olympic Committee (IOC) Consensus statement on relative energy deficiency in sport (red-s): 2018 update. Int J Sport Nutr Exercise Metab 2018; 28(4): 316–331.
33. Barth M, Güllich A, Macnamara BN, Hambrick DZ. Predictors of junior versus senior elite performance are opposite: a systematic review and meta-analysis of participation patterns. Sports Med 2022; 52(6): 1399–1416.
34. Rossoni A, Vecchiato M, Brugin E, et al. The eSports medicine: pre-participation screening and injuries management—an update. Sports 2023; 11(2).
35. Turska-Kmieć A, Neunhaeuserer D, Mazur A, et al. Sport activities for children and adolescents: the Position of the European Academy of Paediatrics and the European Confederation of Primary Care Paediatricians 2023—Part 1. Pre-participation physical evaluation in young athletes. Front Pediatrics 2023; (11).
Labels
Neonatology Paediatrics General practitioner for children and adolescents
Article was published inCzech-Slovak Pediatrics

2024 Issue 1-
All articles in this issue
- Z Lobkowiczké sbírky na Pražském hradě
- Co jsme psali
- Editorial
- Preventivní kardiologie v pediatrii
- Prenatální kardiologie
- Prevence poškození zdraví při sportu
- Současný pohled na prevenci infekční endokarditidy v dětství v České republice
- Porucha příjmu potravy kojenců a batolat
- Diferenciální diagnostika polyurie-polydipsie
- Úrazy břicha u dětí – identifikace, základní principy klinické rozvahy a léčby
- Chemická pleurodéza s použitím jodovaného povidonu (Betadine) u vrozeného chylothoraxu: vlastní zkušenost a přehled literatury
- Cena ministra zdravotnictví za zdravotnický výzkum a vývoj
- 70 let Fakulty dětského lékařství Univerzity Karlovy v Praze
- Humor & poezie
- Zemřel profesor MUDr. Bohumil Hučín, DrSc.
- Czech-Slovak Pediatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Diferenciální diagnostika polyurie-polydipsie
- Úrazy břicha u dětí – identifikace, základní principy klinické rozvahy a léčby
- Současný pohled na prevenci infekční endokarditidy v dětství v České republice
- Porucha příjmu potravy kojenců a batolat
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

