-
Medical journals
- Career
Využití 3D CT a 3D modelu k rekonstrukci skalpu tkáňovým expandérem
Authors: Štěpánka Dzanová 1,4; L. Brzulová 2; M. Lipavská 2; L. Dzan 1; P. Hromádka 2; L. Čapek 3,5
Authors‘ workplace: Oddělení ústní, čelistní a obličejové chirurgie, Krajská nemocnice Liberec, a. s., přednosta MUDr. Ladislav Dzan, Ph. D. 1; Oddělení všeobecné chirurgie, Krajská nemocnice Liberec, a. s., přednosta MUDr. Peter Hromádka 2; Technická univerzita Liberec, Katedra technologií a struktur, vedoucí doc. Ing. Brigita Kolčavová Sirková, Ph. D. 3; Univerzita Karlova, 1. lékařská fakulta, děkan prof. MUDr. Martin Vokurka, CSc. 4; Oddělení klinické biomedicíny, Krajská nemocnice Liberec, a. s., vedoucí doc. Ing. Lukáš Čapek, Ph. D. 5
Published in: Čes-slov Derm, 97, 2022, No. 2, p. 62-66
Category: Pharmacologyand Therapy, Clinical Trials
Overview
Tkáňové expandéry jsou od osmdesátých let 20. století akceptovanou chirurgickou technikou v řešení traumatických, pooperačních a jiných defektů nebo nedostatku tkání. Ve vlasaté části hlavy se zavádí buď podkožně, nebo subgaleárně nad periost, a umožňují tak získat kožní lalok včetně vlasových folikulů. Jednou z největších komplikací je špatný výběr místa pro tkáňový expandér. Na kazuistice ukazujeme, že k plánování jeho vhodného umístění může pomoci 3D rekonstrukce z CT a následně 3D tisk.
Klíčová slova:
3D model – tkáňový expandér – vlasatá část hlavy
ÚVOD
Myšlenka tkáňové expanze vychází z principu, že živé tkáně se dokážou přizpůsobit mechanickým silám, které na ně působí. Na buněčné úrovni dochází vlivem tlaku jednak k roztažení buněk (mechanické tečení), jednak k buněčné proliferaci kvůli narušení mezibuněčného spojení (biologické tečení). Tyto mechanismy ve svém důsledku zajišťují obnovení klidového napětí expandované tkáně [4]. Vlivem uvolnění celé řady angiogenních působků je navíc vaskularita expandované tkáně lepší než okolní kůže [5].
Fyziologicky jsou tyto jevy patrné v těhotenství na kůži břicha, nefyziologicky jako moderní piercing nebo například u některých kmenů v Africe, kde si ženy vkládají postupně větší a větší hliněné „talířky“ do dolního rtu a uší.
Nicméně v medicíně tato metoda není stará. První zmínka pochází z roku 1957, kdy americký lékař Neumann použil „subcutaneous balloon“ k následné rekonstrukci boltce. Náplní byl vzduch [8]. Metoda ale mezi odbornou veřejností nevzbudila velké nadšení a propracovat ji kolegovi znemožnilo jeho předčasné úmrtí.
Skutečný rozmach tak nastal až po roce 1976, kdy americký lékař Radovan z univerzity ve Washingtonu referoval na půdě American Society of Plastic and Reconstructive Surgery o svém „expandable silastic implants“. Současně na metodě pracoval prof. Austad z plastické chirurgie univerzity v Michiganu, který poprvé o svých výsledcích informoval v roce 1979. Oba pak v osmdesátých letech minulého století publikovali sérii článků [1, 2, 9] ohledně tkáňové expanze a jejich vzájemná rivalita pomohla této technice získat si své oprávněné místo mezi operačními technikami.
Tkáňových expandérů je na trhu celá řada a liší se tvarem (kulaté, oválné, obdélníkové pravoúhlé, poloměsíčité) a velikostí (s náplní nejčastěji od 25 ml do 850 ml, výjimečně jsou i větší). Většinou se jedná o zařízení dočasná a mohou se lišit typem použitého plnícího ventilu, který je s expandérem propojen buď silikonovou hadičkou, nebo je integrální součástí expandéru. Méně častými jsou permanentní expandéry, které pokud jsou vhodně umístěné a výsledná estetika je příznivá, se mohou ponechat. Využívají se zejména při rekonstrukci prsu a ventil je odnímatelný. Plnícím médiem všech expandérů je fyziologický roztok a instilace probíhá striktně za dodržování aseptických kautel.
Tkáňové expandéry se staly doménou plastické chirurgie využitelné v celé řadě chirurgických postupů k zajištění potřebného kutánního nebo fasciokutánního laloku [3]. Je možné je využít také k přípravě kožního štěpu pro jiné místo a zbytek takto získané tkáně se využije k primárnímu uzávěru defektu po odebraném štěpu suturou. V případě kožního defektu bezvlasé části hlavy je pro získání štěpu nebo laloku nejvhodnější supraklavikulární oblast pro barevnou shodu. Navíc tímto postupem získaný štěp/lalok má stejnou kvalitu jako odebraný štěp/lalok z jiné běžně využívané oblasti, např. retroaurikulárně nebo z paže [6].
Důvodem k sepsání práce byla i po padesáti letech stále platná vizionářská Austadova věta, že „budoucí aplikace této techniky budou omezeny pouze vynalézavostí chirurgů, kteří ji klinicky aplikují“, s čímž naprosto souhlasíme.
POPIS PŘÍPADU
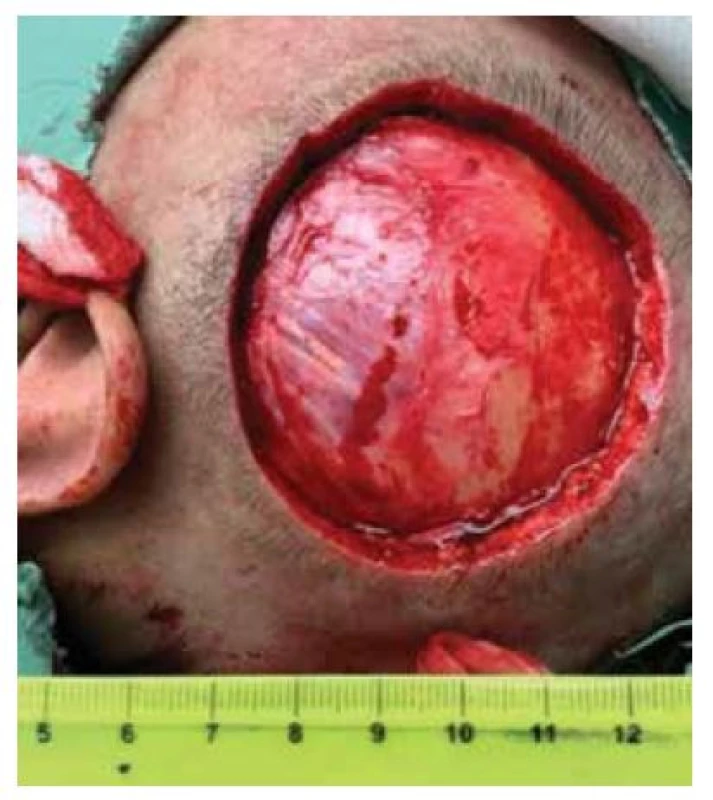
Na chirurgické oddělení byl doporučen 50letý interně zdravý pacient, bez chronické medikace, s asi 3 roky rostoucím útvarem v parietotemporální oblasti vlevo (obr. 1). Obtíže dlouhodobě bagatelizoval, až výraznější krvácení jej donutilo vyhledat ošetření. Histologický závěr u nás provedené probatorní excize byl nodulární bazaliom. Pacientovi byla vysvětlena nutnost provedení radikální excize s histologickou verifikací negativních okrajů a následným uzávěrem defektu. Podle CT vyšetření tumor neusuroval kost. Vzhledem k jeho velikosti jsme volili radikální excizi včetně periostu a povrchové fascie temporálního svalu. Pacient měl vlasový kryt hlavy, proto preferoval uzavření defektu tak, aby byl tento stav pokud možno zachován. S využitím tkáňového expandéru pacient souhlasil.
Image 1. Tumor parietotemporální oblasti 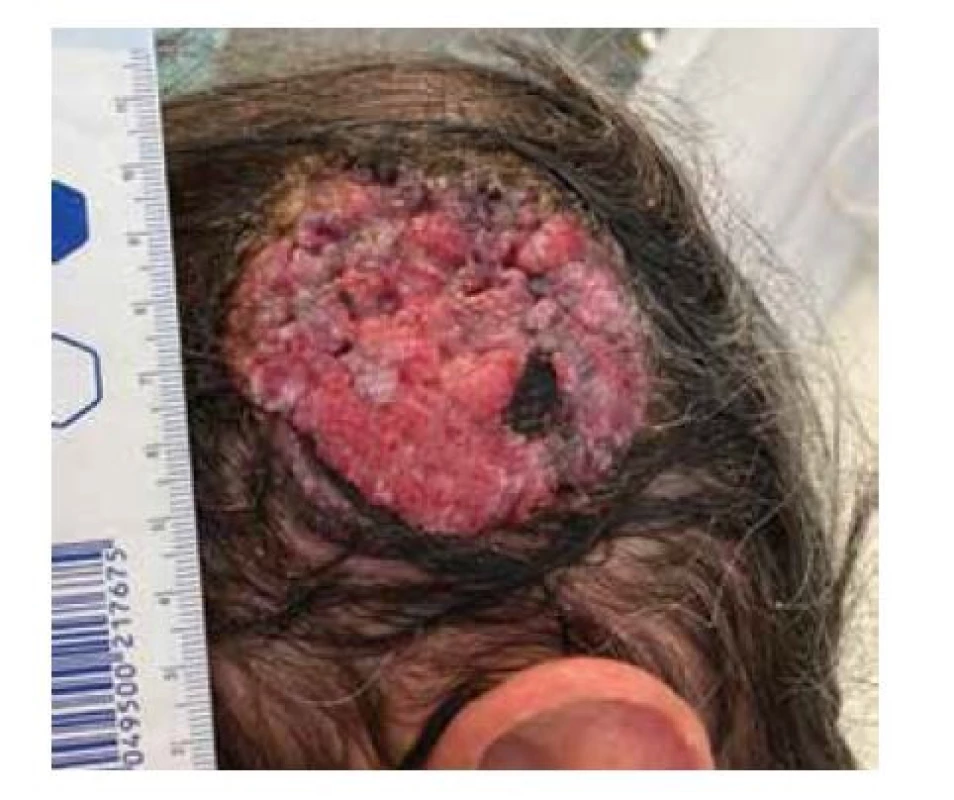
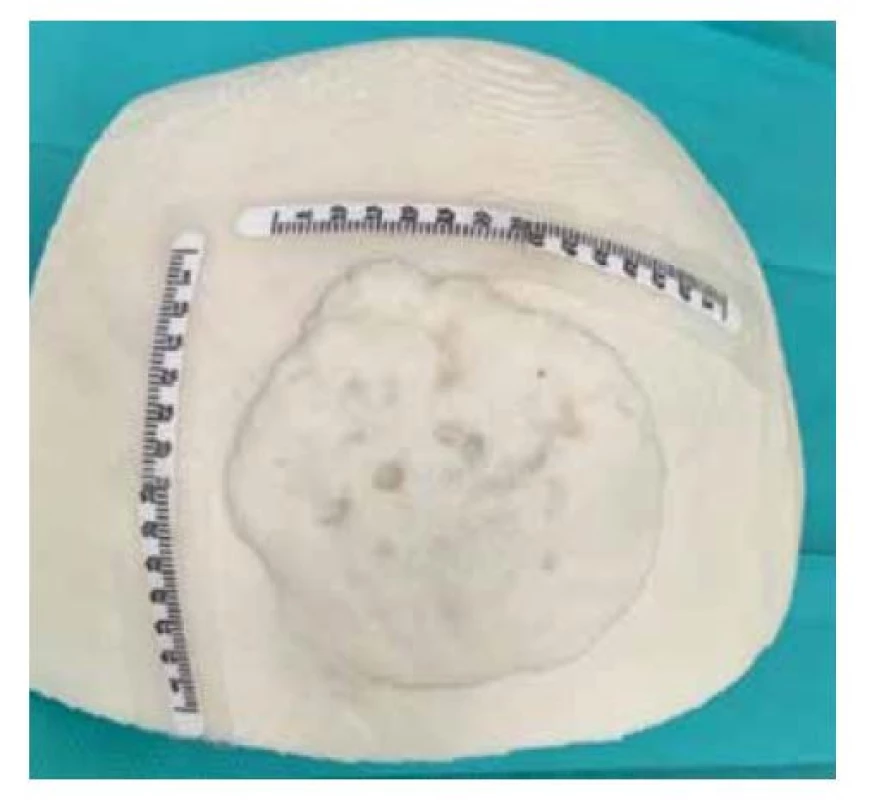
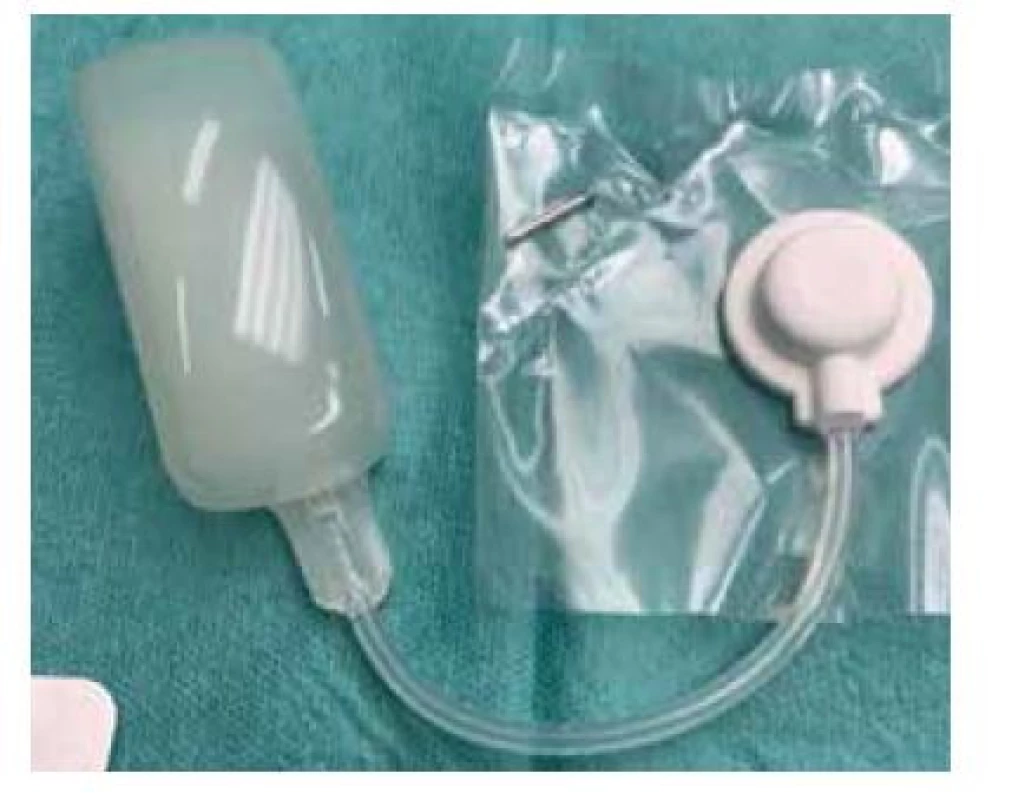
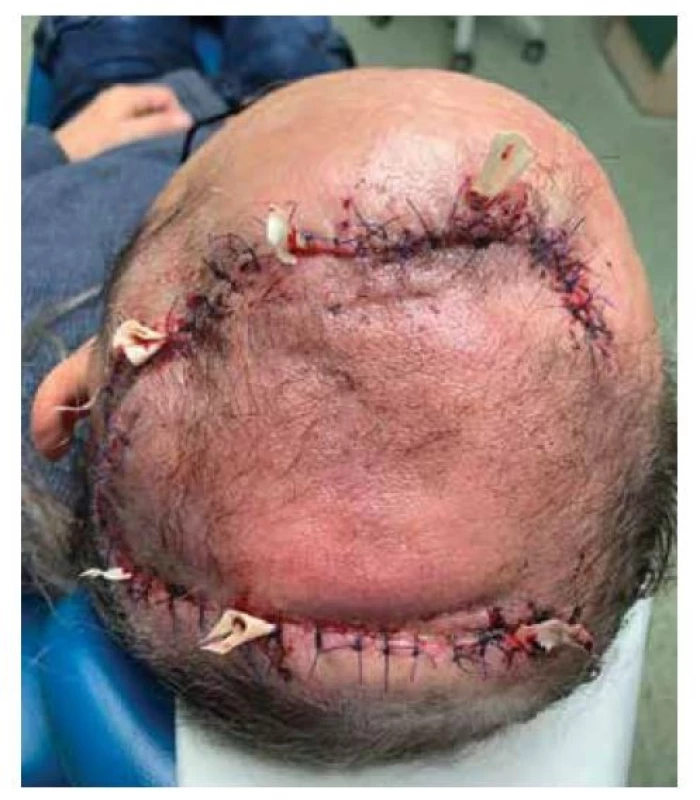
Při přípravě výkonu jsme z CT vyšetření lebky pacienta zhotovili počítačový 3D model oblasti (obr. 2) a následně jeho 3D tisk (obr. 3). Excidovali jsme tumor v rozsahu 6 x 7 cm (obr. 4). Díky 3D modelu jsme mohli vybrat nejvhodnější tkáňový expandér (obr. 5). Všechny výkony jsme prováděli ambulantně v lokální anestezii 4% Supracainem pod clonou ATB (Augmentin 625 mg. tbl. l po 8 hod.). Excize tumoru a implantace expandéru byla provedena současně. Na defekt v kožním krytu byl po celou dobu přípravy laloku aplikován COM 30 (VUP Medical, a. s.) bez nutnosti jeho výměny. Port expandéru byl ponechán zevně, nezaváděli jsme jej subkutánně (obr. 6). Žádné drény jsme při výkonu nepoužili. Expandér jsme již primárně plánovali umístit do větší vzdálenosti od vzniklého defektu. Definitivní histologie potvrdila nález nodulárního bazaliomu s negativními okraji. Plnění expandéru probíhalo ambulantně 8 týdnů při instilaci cca 6 ml fyziologického roztoku 1krát týdně do maximálního objemu 50 ml. Po dosažení potřebné velikosti jsme odstranili expandér (obr. 7) a defekt zakryli vzniklým lalokem. Po okraji sutury byly vyvedeny kapilárními drény (obr. 8). Estetický výsledek 3 měsíce od výkonu je víc než uspokojivý (obr. 9, 10).
Image 2. 3D CT zobrazení oblasti 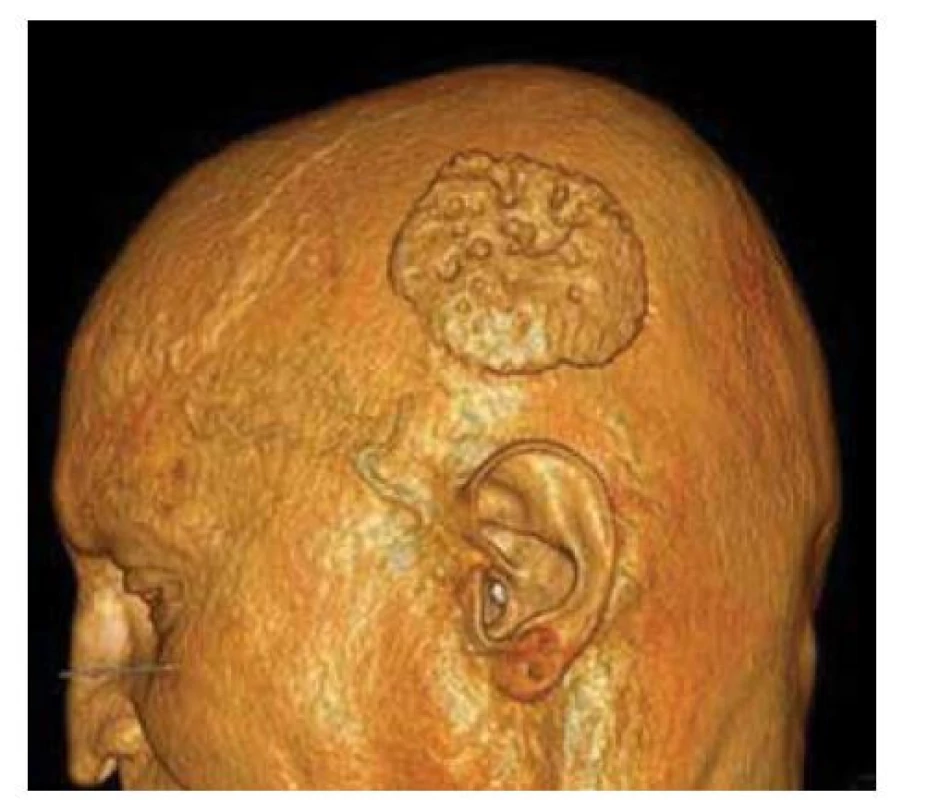
Image 6. Tkáňový expandér s portem zevně 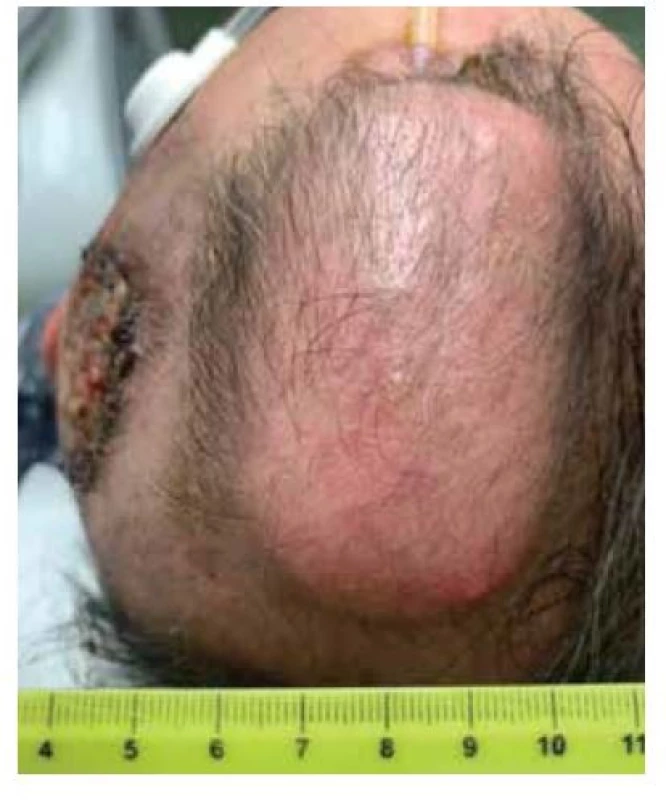
Image 7. Tkáňový expandér před odstraněním 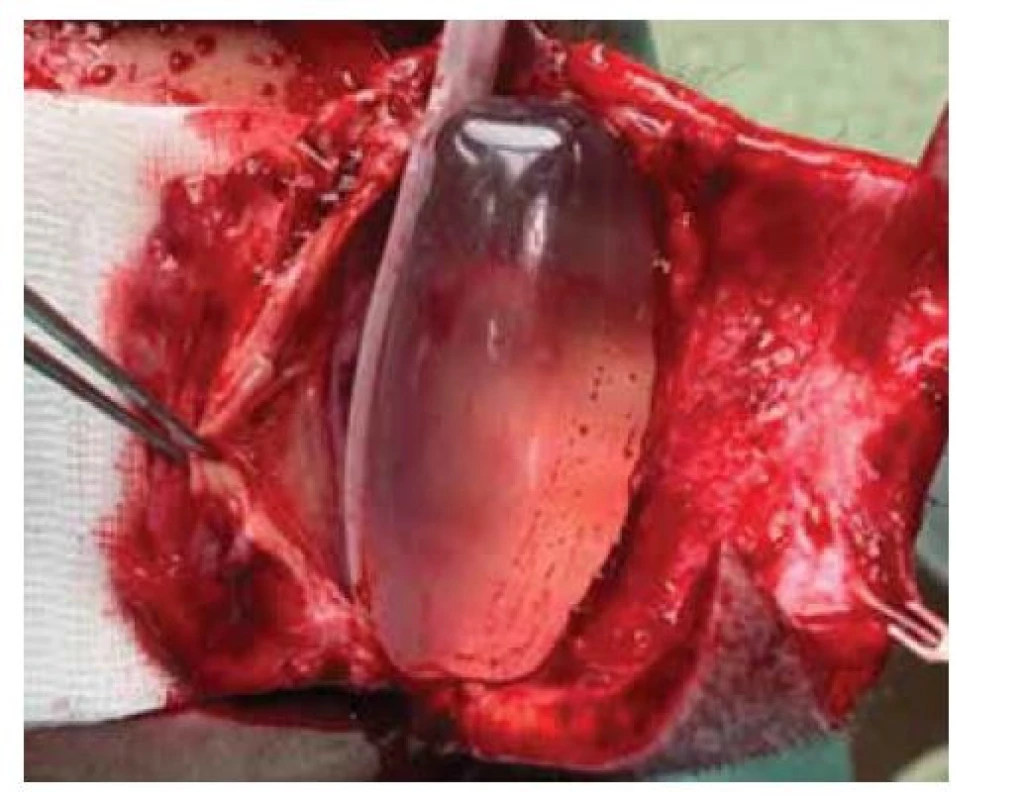
Image 9. Zachovaný vlasový kryt 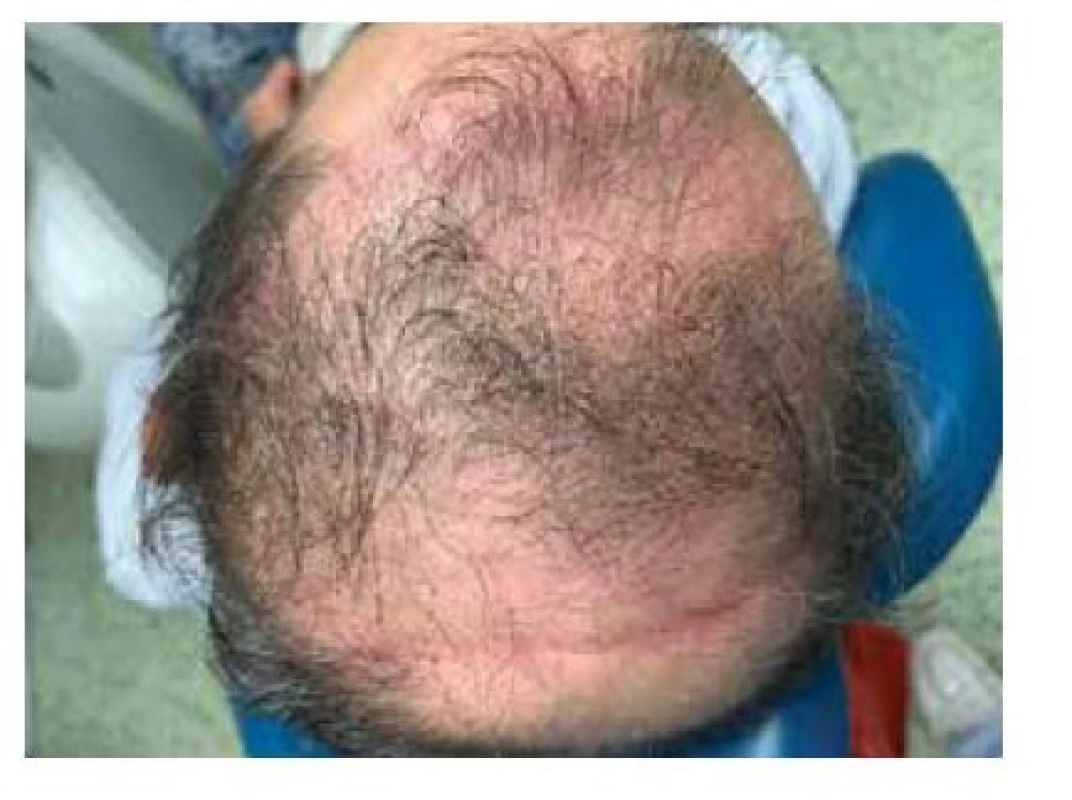
Image 10. Tři měsíce po plastice 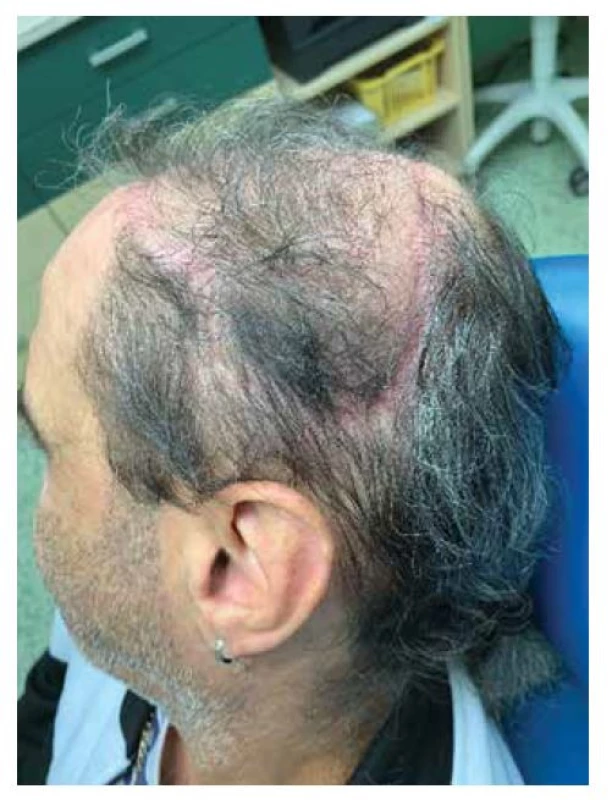
DISKUSE
Použití tkáňového expandéru je limitováno zkušenostmi, odvahou a také jistou kreativností chirurga. V oblasti hlavy a krku se využívá tkáňové expanze zejména k překrytí defektu ve vlasaté části např. u alopecií, po excizích benigních nebo maligních lézí, u vývojových vad nebo po úrazech. Tímto postupem se skalp může až zdvojnásobit bez zjevného prořídnutí vlasů a bez ztráty kvality kůže [3]. Dříve panovaly obavy, že expanze bude působit nejen na kůži, ale i na lebeční klenbu. Její drobné změny sice byly zaznamenány, ale jsou pouze reverzibilní s úpravou během 3–4 měsíců [6].
Před vlastním výkonem je nezbytné celý jeho průběh (včetně možných komplikací) detailně probrat s pacientem. Běžně se tyto výkony provádějí za hospitalizace a v celkové anestezii. V případě dětských pacientů je tento postup preferovaný, ale při dobré motivaci a spolupráci pacienta je možno operaci provést i v lokální anestezii a ambulantně.
Moderní zobrazovací metody s následným 3D tiskem mohou pomoci při plánování operačního výkonu, a tím i zkrátit jeho celkovou dobu. Je nutné dobře zvážit velikost potřebného laloku a následně i expandéru a naplánovat jeho umístění včetně portu. Tento by měl být v oblasti s pevnou, nejlépe kostěnou, oporou. Port se obvykle vkládá podkožně v místě dobrého přístupu a zároveň dostatečně daleko od expandéru, aby nedošlo k poškození expandéru při instilaci. My jsme volili externí umístění portu, což zjednodušilo plnění expandéru a nebylo nutné vytvářet další prostor v podkoží. Tato varianta umožňuje i domácí plnění zaškoleným pacientem nebo rodinným příslušníkem. S ohledem na úspěšný výsledek je i toto způsob bezpečný a rovnocenný ambulantnímu plnění [7]. Nevýhodou jsou však vyšší riziko infikování expandéru a nebezpečí poškození portu při manipulaci s ním.
Umístění expandéru na kalvě je možné buď podkožně, nebo subgaleárně nad periost. U našeho pacienta jsme realizovali druhou variantu. Doba k vytvoření potřebného laloku je sice delší, ale snižuje se riziko poškození vlasových folikulů. Nicméně u obou variant je samozřejmostí respektovat průběh cévního zásobení dané oblasti. Takto získanou tkáň lze použít nejen na posuvné, ale i rotační a transpoziční laloky.
Incize pro zavedení expandéru se ve většině situací volí v těsné blízkosti defektu. V případě maligních kožních lézí je třeba mít histologicky potvrzené jejich kompletní odstranění. V těchto situacích vkládáme expandér do větší vzdálenosti od primární léze nebo tumoru pro případ dodatečné excize.
Největší problém rekonstrukce je špatné umístění expandéru nebo jeho podexpandování. Některé komplikace, jako např. hematom a prasknutí expandéru, mohou být lehce zvládnutelné chirurgicky nebo medikamentózně. Další komplikace, jako např. infekce nebo nekróza, mohou ohrozit úspěch výkonu.
Zavedení expandéru v oblasti kalvy s sebou nese dočasná negativa pro pacienta. Mezi ně patří zejména tlak v místě expanze a bizardní vzhled kalvy vyžadující maskování po dobu aplikace, která se pohybuje mezi 6–8 týdny [10]. Po adaptaci získaného kožně-vlasového laloku může dojít k oslabení vlasových folikulů, ale s časem dochází k jejich regeneraci. Jizvy na kalvě po použití tkáňového expandéru mají tendenci k hypertrofii s lehkým roztažením, což můžeme považovat za další negativum, které je ovšem v druhé době snadno řešitelné [3].
ZÁVĚR
Tkáňové expandéry jsou od osmdesátých let minulého století v plastické chirurgii akceptovanou technikou. Ta vyžaduje nejen spolupráci pacienta, ale zejména zkušenost, šikovnost a někdy i „odvahu“ chirurga, kterému při plánování mohou pomoci zobrazovací techniky, případně 3D tisk. Odměnou pro zúčastněné je méně rizikový průběh léčby a výsledný kosmetický efekt.
Prohlášení o střetu zájmů
Autorka v souvislosti s tématem práce v posledních 12 měsících nespolupracovala s žádnou farmaceutickou firmou.
Do redakce došlo dne 23. 2. 2022.
Adresa ro korespondenci:
MDDr. Štěpánka Dzanová
Švestková 243
460 01 Liberec XXXI-Krásná Studánka
e-mail: ladislav.dzan@seznam.cz
Sources
1. AUSTAD, E. D., ROSE, G. L. A self-inflating tissue expander. Plast Reconstr Surg 1982, 70 : 107. doi: 10.1097/00006534-198211000-00011.
2. AUSTAD, E. D. Tissue-expasnsion techniques. Arch Dermatol., 1987, 123(5), p. 588–589. doi:10.1001/ archderm.1987.01660290056015.
3. BRYCHTA, P., STANEK, J. a kol. Tkáňové expandéry. In: Estetická plastická chirurgie a korektivní dermatologie, Grada Publishing, a.s., 2014, ISBN 978-80 - 247-0795-2.
4. DEFILIPPO, R. E., ATALA, A. Stretch and growth: the molecular and physiologic influences of tissue expansion. Plast Reconstr Surg., 2001, 109(7), p. 2450–2461.
5. CHERRY, G. W., AUSTAD, E. D., PASYK, K. et al. Increased survival and vascularity of random pattern skin flaps elevated in controlled, expanded skin. Plast Reconstr Surg., 1983, 72, p. 680. doi: 10.1097/00006534-198311000-00018.
6. LENTZ, A. K., BAUER, B. S. Plastic surgery, part I. Principles, techniques, and basic science, chapter 10 Tissue expansion in Grabb and Smith‘s Plastic Surgery, Seventh Ed., ISBN - 13 : 978-1451109559.
7. MOHMAND, M. H., STERNE, G. D., GOWER, J. P. Home inflation of tissue expanders: a safe and reliable alternative. Br J Plast Surg., 2001, 54, p. 610–614.
8. NEUMANN, C. G. The expansion of an area of skin by progressive distention of a subcutaneous balloon; use of the method for securing skin for subtotal reconstruction of the ear. 1957, 19, p. 124–130.
9. RADOVAN, C. Tissue expansion in soft-tissue reconstruction. 1984, 74(4), p. 482–492.
10. VŘESKÝ, B., NĚMEČEK, J., PETRÁŠ, L. Řešení posttraumatické allopecie expandery. Úraz. chir., 2005, 13 (4), s. 151–155.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology

2022 Issue 2-
All articles in this issue
- Dostupnost epikutánních testů: příběh se světlem na konci
- Kožní T buněčné lymfomy: mycosis fungoides a Sézaryho syndrom. Diagnostika a terapie
- KONTROLNÍ TEST
- Využití 3D CT a 3D modelu k rekonstrukci skalpu tkáňovým expandérem
- Žlutavé papuly flekčních palmárních rýh. Stručný přehled
- Jasné bílé struktury („shiny white structures“) v dermatoskopii. Stručný přehled
- Zápis ze schůze výboru ČDS konané dne 3. 2. 2022
- Odborné akce 2022
- Czech-Slovak Dermatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Kožní T buněčné lymfomy: mycosis fungoides a Sézaryho syndrom. Diagnostika a terapie
- Dostupnost epikutánních testů: příběh se světlem na konci
- Využití 3D CT a 3D modelu k rekonstrukci skalpu tkáňovým expandérem
- Jasné bílé struktury („shiny white structures“) v dermatoskopii. Stručný přehled
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career