-
Medical journals
- Career
Klinický případ: Stroužkovité útvary periungválně. Stručný přehled
Authors: A. Havlínová 1; O. Kodet 1,2,3; I. Procházková 1; T. Šuková 1; J. Štork 1
Authors‘ workplace: Dermatovenerologická klinika 1. LF UK a VFN přednosta prof. MUDr. Jiří Štork, CSc. 1; Anatomický ústav 1. LF UK přednosta prof. MUDr. Karel Smetana, DrSc. 2; BIOCEV – Biotechnologické a biomedicínské centrum Akademie věd a Univerzity Karlovy ve Vestci u Prahy vedoucí laboratoře/senior researcher: prof. MUDr. Karel Smetana, DrSc. 3
Published in: Čes-slov Derm, 93, 2018, No. 5, p. 186-189
Category:
Overview
Práce popisuje případ 68leté pacientky, která se dostavila k vyšetření pro 3 roky trvající výrůstky v oblasti 4. a 5. prstu levé nohy. Histologicky byly potvrzeny akrální fibrokeratomy, které, zejména pokud jsou mnohočetné, mohou být příznakem tuberózní sklerózy (tzv. Koenenovy tumory). Podrobné celkové vyšetření včetně celotělového CT nevykázalo přítomnost znaků tuberózní sklerózy. Chirurgická excize je léčbou volby, tumory však mohou recidivovat. Autoři poskytují přehled současných poznatků o tomto postižení.
Klíčová slova:
stroužkovité mnohočetné tumory – fibrokeratom – tuberózní skleróza
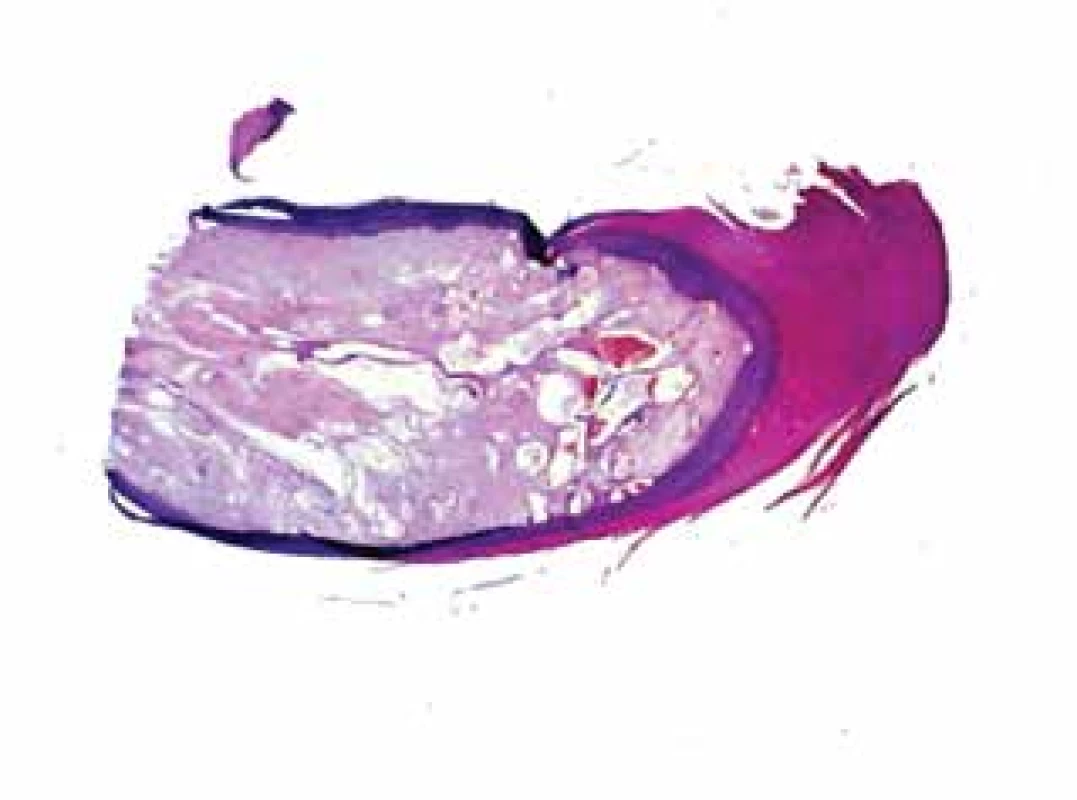
Pacientka (68 let) se dostavila k vyšetření pro výrůstky v oblasti 4. a 5. prstu levé nohy. V rodinné anamnéze udávala pouze karcinom tlustého střeva u matky. Dlouhodobě se léčila pro arteriální hypertenzi, hypercholesterolémii a osteoporózu. V minulosti podstoupila operaci příštítných tělísek, hysterektomii s adnexektomií a prodělala erysipel pravého bérce. Z léků užívala losartan, atorvastatin, furosemid, draslík a vitamin D. Pacientka se dostavila k vyšetření pro 3 roky trvající výrůstky na 4. a 5. prstu levé nohy, které nesvědily, ani nekrvácely, byly mírně bolestivé při kompresi v obuvi. Trauma v místě postižení pacientka negovala. Při vyšetření byly při laterálním okraji proximálního nehtového valu 4. a 5. prstu levé nohy patrny exofytické stopkaté výrůstky barvy kůže na vrcholu s hyperkeratózou, místy vícečetné o společné bazi, deformující nehtové ploténky, vystupující z jinak nezměněných nehtových valů (obr. 1). Byla provedena biopsie jednoho z projevů v oblasti 5. prstu (obr. 2–4).
HISTOPATOLOGIE
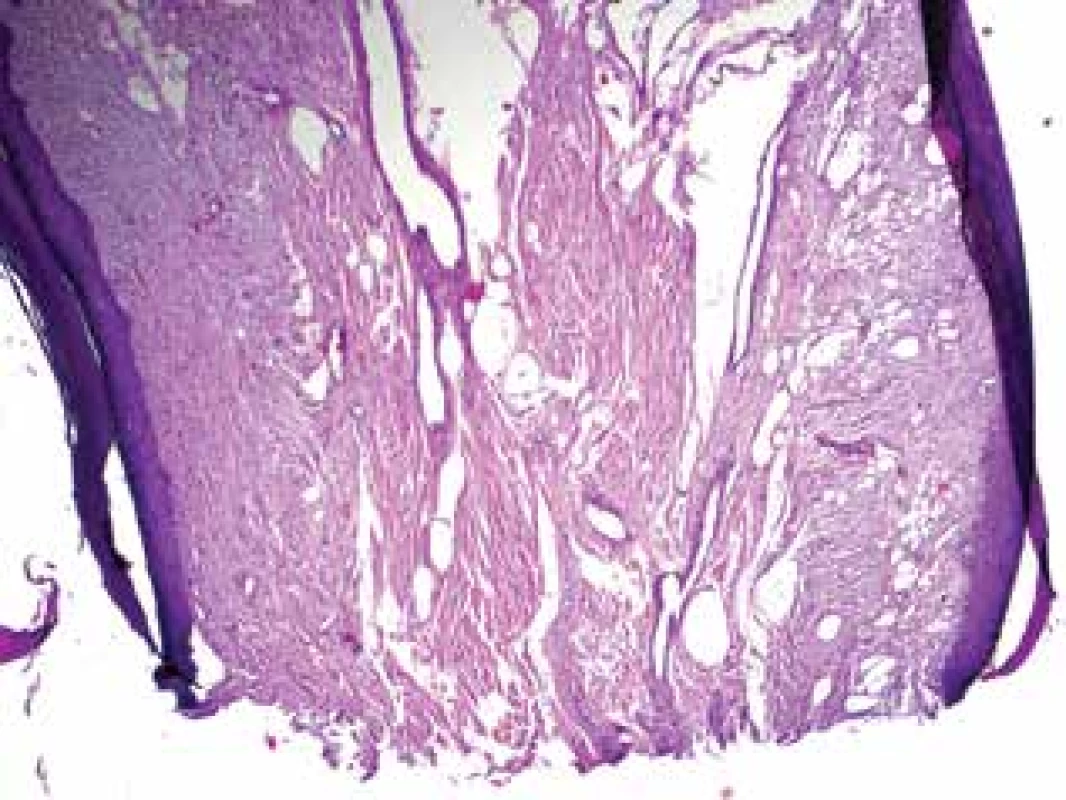
Epidermis je nepravidelně akantotická, místy krytá silnou hyperkeratózou s parakeratózou a hemoragiemi (viz obr. 2). Ve stromatu jsou patrné zmnožené vřetenité a hvězdicovité fibroblasty (viz obr. 3, 4), výrazně dilatované cévní prostory (viz obr. 4) a zhrubělé, kolmo probíhající, kolagenní snopce (viz obr. 3), elastika ve stromatu chybí.
Závěr
Akrální fibrokeratom (možno zvážit i Koenenovy tumory).
Průběh
Vzhledem k nálezu akrálních fibrokeratomů, které nelze odlišit od Koenenových tumorů doprovázejících tuberózní sklerózu, bylo doplněno kompletní vyšetření pacientky. Bylo provedeno CT vyšetření hlavy, hrudníku, břicha a pánve, dále EKG, oční vyšetření a základní laboratorní screening. CT vyšetření prokázalo nález steatózy jater, drobných bilaterálních korových cyst ledvin a ojedinělé kalcifikace lymfatických uzlin pod levou ledvinou. Nefrologické konziliární vyšetření vyloučilo možnou souvislost tohoto nálezu s diagnózou tuberózní sklerózy, a proto genetické vyšetření nebylo indikováno. Laboratorní vyšetření, včetně vyšetření funkcí štítné žlázy a moče bylo bez patologie. Oční vyšetření a základní neurologické vyšetření bylo bez patologie. Po částečném snesení některých tumorů provedeném na chirurgii, byl 2 měsíce po výkonu patrný opětovný nárůst tumorů. Bylo doporučena totální excize tumorů a sledování nemocné.
STRUČNÝ PŘEHLED
Termín „akrální fibrokeratomy“ je některými autory [11] doporučovaný jako souhrnné označení pro skupinu podobných tumorů uváděných v literatuře pod názvy získané digitální fibrokeratomy [11, 15], získané periungvální fibrokeratomy, „garlic clove fibroma“ (podobné stroužkům česneku), nebo fibrokeratomy označované jako Koenenovy tumory při tuberózní skleróze [3, 5, 10]. Klinicky se jedná o exofytické, podlouhlé či oválné, fibroepiteliální útvary barvy kůže s distální hyperkeratózou, většinou vycházející z ventrální strany proximálního nehtového valu a často působící žlábkovité deprese na nehtové ploténce. Útvary mohou vycházet i z nehtové matrix a vrůstat do nehtové ploténky, při vzniku z nehtového lůžka vedou k onycholýze. Mnohočetné léze mohou představovat tzv. Koenenovy tumory, které se řadí mezi akrální periungvální fibromy [14] provázející tuberózní sklerózu.
Koenenovy tumory se vyskytují asi u 50 % pacientů s tuberózní sklerózou (TS), ale mohou být i sporadické. Jedná se o solitární, mnohočetné či rozvětvené, ale i subungvální několik milimetrů velké výrůstky, ojediněle dorůstající až do centimetru [1]. Zpravidla vznikají v pozdním dětském věku nebo během adolescence a klinicky je nelze od akrální fibrokeratomů odlišit [6, 12]. Tuberózní skleróza je autozomálně dominantně dědičné multiorgánové onemocnění postihující kůži, centrální nervový systém, ledviny, plíce, srdce ale i další orgány s incidencí 1 na 6 000 až 10 000 živě narozených dětí [2]. Při nálezu akrálních fibrokeratomů, kdy zvažujeme diagnózu Koenenových tumorů, je nutné pacienty komplexně vyšetřit, případně provést genetické vyšetření (mutace genů TSC 1 a TSC 2) [2, 5, 13]. Kožní příznaky TS jsou uvedeny v tabulce 1. Diagnostická kritéria TS shrnuje tabulka 2.
Table 1. Hlavní kožní symptomy tuberózní sklerózy 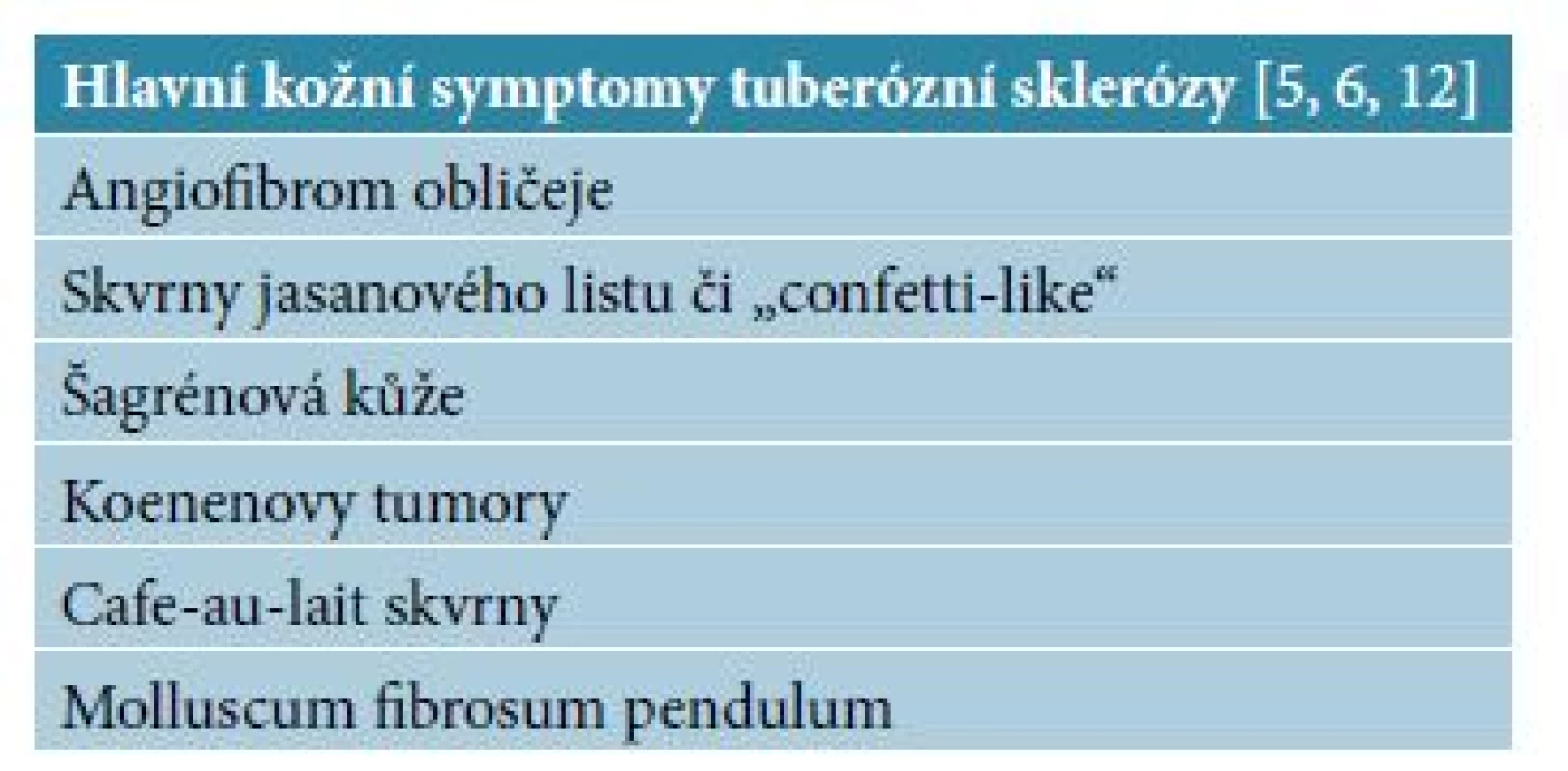
Table 2. Diagnostická kritéria tuberózní sklerózy 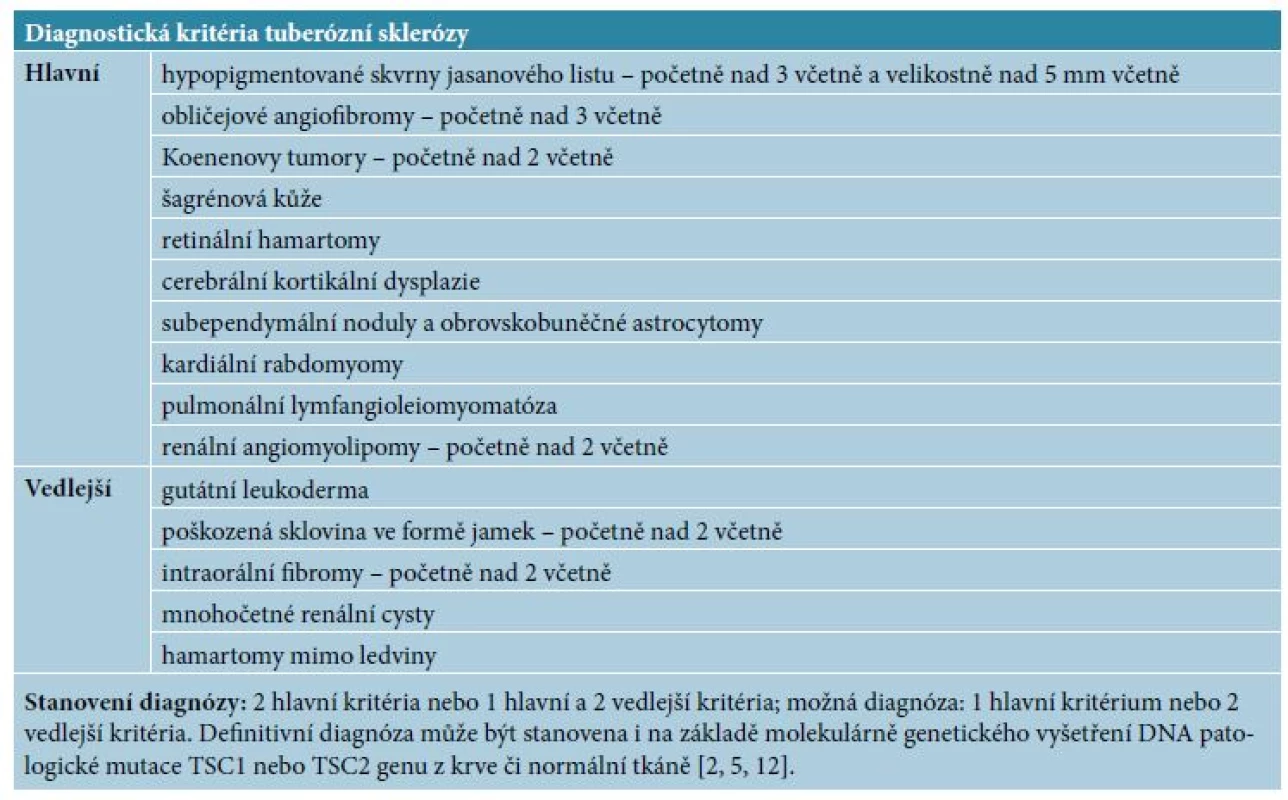
Vzniku fibrokeratomů může předcházet trauma s následným vznikem reaktivní hyperplazie, radiace v souvislosti s poikilodermií, vzácněji postižení leprou z důvodu hypoestezie, nebo v důsledku hemiplegie při snížené či vymizelé citlivosti aker [7, 9].
Fibrokeratomy histologicky představují stopkaté fibroepiteliální léze s nepravidelně akantotickou epidermis s hyperkeratózou. Stroma je tvořeno zmnoženými vřetenitými, často i hvězdicovitými, fibroblasty se zhrubělými, často vertikálně orientovanými kolagenními snopci, někdy s výrazněji zastoupenou cévní složkou. Elastická vlákna jsou zpravidla spoře zastoupena, stejně jako zánětlivé buňky, či vlasové folikuly [8, 11]. Na rozdíl od nadpočetného prstu nervové struktury chybí, stromální buňky jsou často FXIIIa pozitivní.
Diferenciálně diagnosticky připadají v úvahu vulgární veruky, pyogenní granulom, keratoakantom, digitální či subungvální fibromy, ganglion, tylositas articuli, molluscum pendulum (rovněž popisované v souvislosti s tuberózní sklerózou), fibrokeratom, fibromyxom, neurofibrom, benigní fibrózní histiocytom, ekrinní porom, keloid, hyperplastické posttraumatické změny, recidivující infantilní digitální fibromy, rudimentální nadpočetné prsty, falangeální exostóza, dále maligní nádory jako dermatofibrosarkom, neurofibrosarkom, digitální papilární adenokarcinom, verukózní dlaždicobuněčný karcinom či Merkelův karcinom [7–10, 13].
Terapií první volby je neširoká excize projevů, kde je nutné předejít poškození nehtové matrix (podle rozsahu tumoru je však někdy nevyhnutelné). Lze provést tangenciální („shave“) excizi, kde však hrozí vyšší riziko recidivy projevu. Při radikální excizi projevu je možné vést dva paralelní longitudinální řezy v dorzoproximální oblasti falangu s následným odklopením proximálního nehtového valu (při onycholýze způsobené tumorem rostoucím z nehtového lůžka je někdy nutná avulze nehtové ploténky) a odstranění tumoru. Vzniklý defekt je překryt posunem kůže distálně, přičemž bývá patrné mírné optické zkrácení nehtu proximálně [16]. Alternativní možností je i laserová ablace CO2 laserem (10600 nm), KTP (596 nm), Erb YAG (2960 nm), pulzním dye laserem (585 nebo 595 nm), dermabraze, elektrochirurgie a kryochirurgie [1, 9]. Farmakologicky je popisována i úspěšná terapie akrálních fibrokeratomů rapamycinem (zevní imunomodulátor), zejména pak při použití na obličejové angiofibromy u pacientů s TS [4, 5]. Rapamycin, neboli sirolimus, je makrolidová sloučenina patřící mezi imunosupresivní látky používaná v transplantační medicíně s antineoplastickým efektem, především díky inhibici angiogeneze. V současnosti je zkoušen i v lokální léčbě pacientů s psoriázou [10].
I přes benigní průběh fibrokeratomů je jejich definitivní terapie mnohdy obtížná a při nedostatečném odstranění tumory často recidivují.
Diagnózu fibrokeratomu stanovujeme na základě klinického nálezu v korelaci s histopatologickým vyšetřením a možným familiárním výskytem [12]. K vyloučení tuberózní sklerózy je nutné doplnit celkové kožní vyšetření (viz tabulky 1, 2), základní neurologické, interní a oční vyšetření, případně je doplnit i cílené genetické vyšetření [5, 12].
Práce byla podpořena projektem PROGRES UK Q28.
Do redakce došlo dne 10. 9. 2018.
Adresa pro korespondenci:
MUDr. Andrea Havlínová
Dermatovenerologická klinika 1. LF UK a VFN
U Nemocnice 499/2,
128 00 Praha 2
e-mail: andrea.havlinova@vfn.cz
Sources
1. BULAM, H., SENCAN, A., BOZKIRLI, B. A. et al., Giant acquired periungual fibrokeratoma of the thumb: case report and review. Hand (N Y), 2015, 10(1), p. 140–142.
2. CABAN, C., KHAN, N., HASBANI, D. M. et al. Genetics of tuberous sclerosis complex: implications for clinical practice. Appl Clin Genet, 2017, 10, p. 1–8.
3. CALONJE, E., BRENN, T., LAZAR, A., COLONJE, E., MCKEE, P. H. McKee skin pathology, 4. ed, 2012, Saunder, Elsevier Limited, p. 1072–1073.
4. HAEMEL, A. K., O‘BRIAN, A. L., TENG, J. M. Topical rapamycin: a novel approach to facial angiofibromas in tuberous sclerosis. Arch Dermatol, 2010, 146(7), p. 715–718.
5. HUMHEJOVÁ, D. Tuberózní skleróza. Čs. Derm., 2016, 91, 2, p. 43–59.
6. JOZWIAK, S., SCHWARTZ, R. A., JANNIGER, C. K. et al. Skin lesions in children with tuberous sclerosis complex: their prevalence, natural course, and diagnostic significance. Int J Dermatol, 1998, 37(12), p. 911–917.
7. KIM, Y. S., LEE, J. H., PARK, Y. M. et al. Multiple Acquired Periungual Fibrokeratoma. Ann Dermatol, 2016, 28(4), p. 513–514.
8. MA, D., DARLING, T., MOSS, J. et al. Histologic variants of periungual fibromas in tuberous sclerosis complex. J Am Acad Dermatol, 2011, 64(2), p. 442–444.
9. MORIUE, T., YONEDA, K., MORIUE, J. et al. Multibranched acquired periungual fibrokeratoma. JAMA Dermatol, 2014, 150(4), p. 456–457.
10. ORMEROD, A. D., SHAH, S. A., COPELAND, P. et al. Treatment of psoriasis with topical sirolimus: preclinical development and a randomized, double-blind trial. Br J Dermatol, 2005, 152(4), p. 758–764.
11. PATTERSON, J. W. Weedon´s skin pathology, 4. ed., China, Churchil Livingstone Elsevier, 2016, p. 968–972.
12. RUIZ-VILLAVERDE, R., BLASCO-MELGUIZO, J., HERNANDEZ-JURADO, I. et al. Bilateral and multiple periungual fibromas as an oligosymptomatic form of tuberous sclerosis. Dermatology, 2004, 209(2), p. 160–161.
13. SHIH, S., KHACHEMOUNE, A. Acquired digital fibrokeratoma: review of its clinical and dermoscopic features and differential diagnosis. Int J Dermatol, 2018.
14. STEEL, H. H., Garlic-Clove Fibroma. JAMA, 1965, 191, p. 1082–1083.
15. ŠTORK, J., VOSMÍK, F. Výrůstek na prstu ruky. Repetitorium. Čs. Derm., 1999, 74, p. 35–36.
16. TSAI, Y. C., HSIAO, P. F., WU, Y. H. Anatomical distribution and outcome of surgical excision of fibrokeratoma – a clinical analysis of 124 cases. Int J Dermatol, 2017, 56(3), p. 337–340.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology
2018 Issue 5
Most read in this issue- Rozacea – současný pohled
- Kutánna larva migrans – importovaná parazitárna infekcia
- Klinický případ: Stroužkovité útvary periungválně. Stručný přehled
- Lupus miliaris disseminatus faciei
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career