-
Medical journals
- Career
Vztah závažnosti atopické dermatitidy s výskytem inhalační alergie na prach, srst, roztoče, peří a IgE potravinové alergie na kravské mléko, vejce, sóju, arašídy a pšeničnou mouku
: J. Čelakovská
: Klinika nemocí kožních a pohlavních FN a LF UK Hradec Králové přednosta doc. MUDr. Miloslav Salavec, CSc.
: Čes-slov Derm, 91, 2016, No. 6, p. 274-283
: Pharmacologyand Therapy, Clinical Trials
Cílem práce bylo vyhodnotit, zda existuje závislost mezi závažností atopické dermatitidy podle indexu SCORAD a výskytem IgE mediované alergie na základní potravinové alergeny (kravské mléko, pšeničnou mouku, sóju, arašídy, vejce) a inhalační alergeny (srst zvířat, prach, roztoče, peří ptáků). Provedli jsme alergologické a dermatologické vyšetření včetně vyhodnocení závažnosti atopické dermatitidy podle indexu SCORAD. Vyhodnotili jsme statistickou závislost mezi závažností atopické dermatitidy a výskytem potravinové a inhalační alergie. Do studie jsme zahrnuli 283 pacientů – 89 mužů a 194 žen, průměrný věk 26,2 roku. Významná závislost se prokázala mezi závažností atopické dermatitidy a výskytem alergie na inhalační alergeny. Při vyhodnocení vlivu IgE potravinové alergie na závažnost atopické dermatitidy obecně závislost prokázána nebyla, ale při rozlišení typu alergické reakce na reakci časnou, pozdní a kombinovanou byla prokázána souvislost závažnosti atopické dermatitidy s pozdní alergickou reakcí na sledované potraviny.
Klíčová slova:
atopická dermatitida – potravinová alergie na mléko, pšeničnou mouku, vejce, sóju, arašídy – senzibilizace na prach, peří, roztoče, srst zvířat – SCORAD indexÚVOD
U pacientů s atopickou dermatitidou se mohou projevit nežádoucí reakce na potraviny stejně jako obecně v populaci, z nichž významněji a častěji se však projevuje potravinová alergie a potravinová intolerance. Potravinové alergie jsou reakce zprostředkované imunitním mechanismem. Potravinové intolerance jsou vyvolané neimunitním mechanismem. Jde o nežádoucí reakce na potraviny, které mají příčiny enzymové nebo farmakologické a jsou tedy neimunologicky podmíněné. Patří sem získané deficity střevních enzymů, např. deficit laktázy, a histaminoliberační účinky některých potravinových mediátorů. Prevalence potravinové intolerance je téměř totožná s prevalencí potravinové alergie – kolem 3 %.
Potravinová alergie postihuje převážně děti trpící atopickým ekzémem a představuje spíše přechodný fenomén z důvodu nástupu tolerance na tyto potraviny. U dospělých pacientů s atopickým ekzémem jsou studie zabývající se vlivem potravin na průběh ekzému i z tohoto důvodu řídké a přesná data o výskytu potravinové alergie u této skupiny pacientů nejsou k dispozici. Obecně se uvádí, že u většiny dospělých pacientů s atopickým ekzémem se na exacerbacích onemocnění podílí spíše alergeny inhalační než potravinové. U pacientů s atopickým ekzémem, kteří trpí alergií na inhalační alergeny, je však vhodné pátrat po možných provokačních faktorech i v jejich jídelníčku. V rámci zkřížené alergie s inhalačními alergeny dochází k výskytu jak kožních, tak celkových reakcí, nejčastěji po požití různých druhů ovoce, zeleniny, koření a ořechů [2, 12, 35].
Při vzniku atopické dermatitidy (AD) se v patofyziologii tohoto onemocnění kromě známých faktorů uplatňují strukturální abnormity epidermis [3, 20, 29, 31, 34, 35]. Defekt kožní bariéry usnadňuje průnik potravinových a inhalačních alergenů s následným vznikem senzibilizace; dále dysfunkce kožní bariéry umožňuje snadněji kolonizaci a vznik kožních infekcí (Staphylococcus aureus, herpes viry). Studie na zvířatech ukazují, že alergeny prostředí, jako jsou roztoči, domácí prach a bílkovinné proteiny, jsou v kontaktu s imunitním systémem prostřednictvím antigen prezentujících buněk v horní části epidermis, což vede k senzibilaci a zhoršení ekzémových projevů a také ke zhoršení respiračních obtíží [1, 5, 17, 20, 22, 25, 26, 32, 33]. Inhalační alergeny mají schopnost pronikat do epidermis a zhoršovat průběh atopické dermatitidy těmito způsoby: působením proteáz, aktivací receptorů PAR-2 (proteinase-activated receptors-2) a vazbou s IgE, což vede k prohloubení zánětu [1, 4, 21].
Existuje pouze málo prací zabývajících se průběhem a závažností atopické dermatitidy (hodnocení podle indexu SCORAD) s ohledem na možnou souvislost s potravinovou alergií a senzibilizací k inhalačním alergenům. SCORAD index byl vytvořen na podkladě konsenzu ET--FAD (European Task Force on Atopic Dermatitis) v roce 2003. Akronym SCORAD byl navržen profesorem Arnoldem Oranje a znamená SCORing Atopic Dermatitis [13]. Při použití tohoto indexu k hodnocení závažnosti atopické dermatitidy lze lépe porovnávat výsledky různých studií zabývajících se průběhem AD [18].
Cílem naší práce bylo zjistit, zda se na závažnosti atopické dermatitidy významně podílí výskyt senzibilizace a alergie k inhalačním (prach, roztoči, peří, srst zvířat) a potravinovým alergenům (kravské mléko, pšeničná mouka, sója, vejce, arašídy).
METODIKA
V letech 2008–2013 jsme vyšetřili 283 pacientů s AD ve věku 14 let a více. Diagnóza AD byla stanovena podle kritérií Hanifina a Rajky [19]. Provedli jsme komplexní dermatologické a alergologické vyšetření včetně zhodnocení závažnosti AD pomocí indexu SCORAD. Sledovali jsme tyto parametry: výskyt potravinové alergie a potravinové senzibilizace (kravské mléko, pšeničná mouka, sója, arašídy, vejce), senzibilizace na inhalační alergeny (srst zvířat, prach, roztoči, peří ptáků). Byla statisticky vyhodnocena závislost mezi závažností AD a výskytem potravinové alergie, senzibilizací na potraviny a senzibilizací na inhalační alergeny.
Závažnost atopické dermatitidy byla vyhodnocena pomocí SCORAD indexu [18]. Toto vyšetření jsme prováděli v průběhu jednoho roku každé tři měsíce.
Potravinová alergie na pšeničnou mouku, kravské mléko, vejce, arašídy a sóju byla stanovena na základě pozitivity specifického IgE (sIgE), kožních prick testů (SPT), atopických epikutánních testů (APT) a expozičních testů. Pacienti s pozitivním výsledkem v expozičním testu (eventuálně s časnou alergickou reakcí v anamnéze) a s pozitivním výsledkem alespoň v jedné z vyšetřovacích metod (sIgE, SPT, APT) byli považováni za pacienty s potravinovou alergií [11].
Vyšetření pacientů zahrnutých do studie
Při odebírání anamnézy bylo zvláště dbáno na údaje, které se týkají potravin jako zhoršujícího faktoru pro průběh atopického ekzému. Klinické dermatologické vyšetření pak hodnotilo rozsah a závažnost klinických projevů atopického ekzému včetně intenzity subjektivních příznaků pomocí indexu SCORAD. U všech pacientů bylo provedeno komplexní alergologické vyšetření.
Všichni pacienti podepsali Informovaný souhlas s účastí ve studii. Studie byla schválena Etickou komisí Fakultní nemocnice v Hradci Králové.
Nemocný nejméně pět dní před kožními prick testy a aplikací atopických epikutánních testů vyloučil léčbu antihistaminiky, nejméně dva měsíce nebyl léčen celkovou kortikoidní terapií, dále testovaná kůže (volární strana předloktí nebo záda) nebyla ošetřena lokálními kortikosteroidy či fototerapií.
Kožní prick testy (SPT)
Kožní prick testy byly provedeny standardizovanou metodikou za použití kopíčka o délce hrotu 1 mm a za použití diagnostických potravinových extraktů Alyostal (Stallergenes, Francie) pro pšeničnou mouku, sóju, arašídy, žloutek a bílek a Soluprik (ALK Dánsko) pro kravské mléko. Výsledek reakce byl hodnocen ve vztahu k negativní a pozitivní kontrole. Jako pozitivní byla hodnocena reakce charakteru pupenu o průměru větším než 3 mm ve srovnání s negativní kontrolou a přítomností erytému. Jako pozitivní kontrolní vyšetření byl proveden test s histaminem 10 mg/ml, jako negativní kontrola byla použita originální negativní kontrola firmy Stallergens a Soluprick.
Sérové specifické IgE (sIgE)
Hladina specifického sérového IgE na pšeničnou mouku, sóju, arašídy, žloutek, bílek a kravské mléko byla vyšetřena metodou CAP (systém FEIA – fluorescenční enzymatická imunoanalýza, Pharmacia Diagnostics, Uppsala Sweden) v Ústavu klinické imunologie a alergologie ve Fakultní nemocnici v Hradci Králové. Za pozitivní specifické IgE byla považována hodnota vyšší než 0,35 kU/l.
Atopické epikutánní testy (APT)
Pacientům byly aplikovány atopické epikutánní testy s nativní potravinou.
K provedení atopických epikutánních testů jsme použili testovací náplasti určené pro běžné epikutánní testování CURATEST (firmy Lohmann & Rauscher International GmbH & Co., Germany). K samotnému testování jsme použili žloutek, bílek samostatně jako čerstvé potraviny, mléko polotučné i plnotučné z běžné obchodní sítě, a pšeničnou mouku v koncentraci 1 g/10 ml destilované vody, směs sójové mouky s destilovanou vodou v koncentraci 1 g sójové mouky na 10 ml destilované vody a rozdrcené arašídy. Jako kontrolu jsme použili destilovanou vodu. Tyto látky byly aplikovány na kůži formou běžného epikutánního testování pomocí testovacích náplastí, kde je alergen umístěn v testovacím poli kruhového tvaru o průměru 12 mm. Atopické epikutánní testy byly ponechány na zádech po dobu 48 hodin, první odečet reakce se uskutečnil 30 minut po sejmutí testů a další reakce byla odečtena za dobu 72 hodin od nalepení testů. Reakce na potravinové alergeny v atopických epikutánních testech byly hodnoceny podle doporučení EFTAD (European task Force on Atopic Dermatitis – Consensus meetings [16].
Diagnostická hypoalergenní dieta
U pacientů s podezřením na potravinovou alergii na základě zhodnocení anamnestických údajů a na základě pozitivních výsledků vyšetření ve sIgE, SPT a APT byla zavedena diagnostická hypoalergenní dieta v trvání minimálně 14 dní. Byly vyloučeny potraviny se silnou alergenní potencí: kravské mléko a mléčné výrobky, obilná mouka, sója, vejce, stromové ořechy, arašídy a potraviny, na které vzniklo podezření na základě výsledku anamnézy, atopických epikutánních testů, kožních prick testů a specifického IgE. Dále bylo vyloučeno syrové ovoce a zelenina (eventuálně ponechán jeden druh anamnesticky bezpečný), koření a potraviny s obsahem přídatných látek, tzv. potravinových aditiv. Základem diety byla tepelně upravená zelenina (s výjimkou celeru) a ovoce, rýže, brambory a kukuřice obdobně jako u bezlepkové diety a maso s výjimkou rybího.
V průběhu diety si pacient zaznamenával intenzitu kožních obtíží. Na začátku a na konci diagnostické eliminační diety byla klinicky zhodnocena intenzita atopického ekzému pomocí indexu SCORAD.
Otevřený expoziční test (OET)
U pacientů s podezřením na potravinovou alergii byl následně po eliminační dietě proveden otevřený expoziční test s podezřelou potravinou. V případě, že nemocný v minulosti nikdy neprodělal akutní systémovou anafylaktickou reakci a potravinu měl před nastavením diety běžně v jídelníčku, byl proveden test v domácím prostředí. Nemocný byl přesně informován, jak test provést.
Nemocný požil danou potravinu ve třech porcích během dvou dnů. V jedné porci byla potravina podávána postupně v 10minutových intervalech během jedné hodiny v postupně se zvyšujících dávkách. Pro OET s pšeničnou moukou byla v jedné porci podána dávka 200 g těstovin z mouky a vody, pro OET s kravským mlékem bylo v jedné porci podáno 200 ml čerstvého polotučného kravského mléka, pro OET se sójou bylo podáno 100 g sójových bobů, pro OET s vejcem jedna porce představovala jedno vejce uvařené natvrdo požité nalačno v postupně se zvyšující dávce. OET s arašídy nebyl prováděn. Tři hodiny po testu nemocný nejedl, zaznamenával obtíže s případným zhoršením kožního nálezu. Pokud nedošlo k jednoznačnému zhoršení kožního nálezu po první porci a neobjevila se ani jiná alergická reakce (respirační příznaky, gastrointestinální), následovalo za 12 a 24 hodin od první porce další požití potraviny stejným způsobem. Pokud nedošlo během 48 hodin od začátku testu k jednoznačnému zhoršení atopického ekzému či k jiným obtížím – gastrointestinálním, respiračním, byl otevřený expoziční test s potravinou považován za negativní a nemocný danou potravinu zařadil do jídelníčku. Pokud byl test s potravinou pozitivní, nemocný potravinu nadále vyloučil z jídelníčku. V případě pšeničné mouky a kravského mléka byl pozitivní otevřený expoziční test ověřen provedením dvojitě slepého, placebem kontrolovaného expozičního testu. Závažnost atopického ekzému pomocí SCORAD systému byla hodnocena před zahájením diagnostické eliminační diety, před expozičním testem a dále po expozičním testu. U pacientů s pozitivním OET s potravinou byla závažnost atopického ekzému hodnocena jedenkrát za tři měsíce po dobu jednoho roku po vyloučení potraviny z jídelníčku. U pacientů s negativním OET s potravinou bylo doporučeno opatrně zařadit tuto potravinu do jídelníčku, závažnost atopického ekzému byla u nich také sledována jedenkrát za tři měsíce po dobu 1 roku.
Dvojitě slepý, placebem kontrolovaný potravinový test
Test probíhal ve dvou sériích, a to s potravinou a placebem. Testovaná potravina (kravské mléko, pšeničná mouka) byla zamaskována v želatinových kapslích. Jedna kapsle obsahovala 250 mg pšeničné mouky, popř. lyofilizovaného polotučného kravského mléka nebo 500 mg glukózy jako placeba. Lyofilizaci provedla firma ITEST plus, s. r. o., se sídlem v Hradci Králové. Obdobně jako u otevřeného expozičního testu byly v jedné sérii podány tři dávky kapslí: ráno, večer a druhý den ráno. Jedna dávka představovala 31 kapslí. Celková podaná dávka představovala 23,250 g lyofilizovaného kravského mléka (odpovídá 300 ml) a 23,250 g pšeničné mouky. Druhá série kapslí byla podána v jednotýdenním odstupu. První dávka kapslí v každé sérii byla podána pod dohledem lékaře, nalačno, s postupně se zvyšujícím počtem kapslí ve 20minutovém intervalu. Nemocný zůstal pod dohledem lékaře 2 hodiny po spolykání kapslí celé jedné dávky. Poté byla zhodnocena časná reakce. Dále probíhal test v domácím prostředí.
Stanovení diagnózy IgE potravinové alergie na vyšetřované potraviny
- Pacienti s pozitivním výsledkem v OET (časná a/nebo pozdní reakce) a s pozitivním výsledkem vyšetření v alespoň v jedné z vyšetřovacích metod (sIgE, SPT) byli považováni za pacienty s IgE mediovanou potravinovou alergií. Pacienti s pozitivním výsledkem DBPCFC na pšeničnou mouku a kravské mléko byli také považováni za pacienty s potravinovou alergií.
- Pacienti, u kterých nebyl proveden OET pro nebezpečí těžké alergické reakce, ale kteří uváděli časnou reakcí na vyšetřovanou potravinu opakovaně, a měli pozitivní výsledky v alespoň v jedné z vyšetřovacích metod (sIgE, APT, SPT).
U pacientů s prokázanou IgE potravinovou alergií jsme dále hodnotili klinické příznaky reakcí na potraviny. Za časnou alergickou reakci byla považována reakce do dvou hodin od požití potraviny, za pozdní reakci výskyt alergické reakce za dvě a více hodin. Při přítomnosti jak časné, tak i pozdní reakce na potraviny byli tito považováni za pacienty s reakcemi kombinovanými.
Senzibilizaci na pšeničnou mouku, kravské mléko, vejce, arašídy a sóju jsme jednotně stanovili na základě pozitivity alespoň v jedné z vyšetřovacích metod (sIgE, SPT, APT) při negativním expozičním testu [11].
Sensibilizace na prach, roztoče, srst zvířat, peří ptáků byla určena dle sIgE a SPT [10].
Kožní prick testy (SPT)
Kožní prick testy byly provedeny standardizovanou metodikou za použití kopíčka o délce hrotu 1 mm a za použití diagnostických extraktů Alyostal (Stallergenes, Francie) pro prach, roztoče, srst zvířat, peří ptáků. Výsledek reakce byl hodnocen ve vztahu k negativní a pozitivní kontrole. Jako pozitivní byla hodnocena reakce charakteru pupenu o průměru větším než 3 mm ve srovnání s negativní kontrolou a přítomností erytému. Jako pozitivní kontrolní vyšetření byl proveden test s histaminem 10 mg/ml, jako negativní kontrola byla použita originální negativní kontrola firmy Stallergens.
Sérové specifické IgE (sIgE)
Hladina specifického sérového IgE na prach, roztoče, srst zvířat, peří ptáků byla vyšetřena metodou CAP (systém FEIA – fluorescenční enzymatická imunoanalýza, Pharmacia Diagnostics, Uppsala Sweden) v Ústavu klinické imunologie a alergologie ve Fakultní nemocnici v Hradci Králové. Za pozitivní specifické IgE byla považována hodnota vyšší než 0,35 kU/l.
Statistické zpracování
Hodnotili jsme, zda existuje závislost mezi závažností atopické dermatitidy (podle SCORAD indexu jako mírná, středně těžká a těžká forma) a výskytem těchto parametrů:
- IgE potravinová alergie,
- IgE potravinová senzibilizace,
- senzibilizace na inhalační alergeny.
Tyto sledované parametry byly vloženy do kontingenčních tabulek a k vyhodnocení pro nezávislost těchto parametrů jsme použili chí-kvadrát test na hladině významnosti 5 %.
Dále jsme hodnotili, zda časná, pozdní a kombinovaná alergická reakce na potraviny souvisí se závažností AD. Ke zhodnocení závislosti mezi závažností AD a typem potravinové reakce (časná, kombinovaná, pozdní) byly použity kontingenční tabulky; ke zjištění směru závislosti jsme použili Goodmanův-Kruskalův index.
VÝSLEDKY
Vyšetřili jsme 283 pacientů – 89 mužů a 194 žen s průměrným věkem 26,2 roku (směrodatná odchylka 9,5 roku) a s průměrným SCORAD indexem 32,9 bodů (směrodatná odchylka 14,1). Mírná forma AD byla zjištěna u 89 pacientů (31 %), středně těžká forma byla zjištěna u 169 pacientů (60 %) a těžká forma u 25 pacientů (9 %).
IgE potravinová alergie byla zjištěna u 78 pacientů (28 %), z těchto pacientů 65 pacientů trpí potravinovou alergií na jednu potravinu, 13 pacientů trpí alergií na dvě a více z vyšetřovaných potravin; 59 pacientů ze 78 pacientů s potravinovou alergií trpí také senzibilizací na jednu či více z vyšetřovaných potravin. Senzibilizace na potraviny (bez přítomnosti alergické reakce na potraviny) byla prokázána u 89 pacientů (32 %), senzibilizace na jednu potravinu byla prokázána u 43 pacientů a na dvě a více potravin u 44 pacientů. Dohromady byla senzibilizace prokázána u 148 pacientů – 52 % (89 pacientů však nemělo potvrzenou potravinovou alergii; u 59 pacientů, kromě senzibilizace, byla prokázána potravinová alergie). Bez potravinové alergie a bez senzibilizace na vyšetřované potraviny je celkem 135 pacientů (48 %).
IgE potravinová alergie na mléko byla potvrzena u dvou pacientů (0,7 %), na pšeničnou mouku u šesti pacientů (2,2 %), na arašídy u 57 pacientů (20 %), na sóju u devíti pacientů (3 %), a na vejce u 14 pacientů (5 %). Senzibilizace na potraviny byla potvrzena u 148 pacientů (52 %). Senzibilizace na kravské mléko byla zjištěna u 29 pacientů (10 %), na pšeničnou mouku u 31 pacientů (11 %), na arašídy u 38 pacientů (13 %), na sóju u 56 pacientů (20 %), a na vejce u 56 pacientů (20 %).
Senzibilizace na inhalační alergeny byla potvrzena u 197 pacientů (70 %). Senzibilizace na roztoče byla potvrzena u 171 pacientů (60 %), na peří u 38 pacientů (13 %), na srst zvířat u 126 pacientů (44 %), na prach u 62 pacientů (22 %). Přehled pacientů s výsledky vyšetření je demonstrován v tabulce 1.
1. Výskyt sledovaných parametrů u 283 pacientů s atopickou dermatitidou zahrnutých do studie 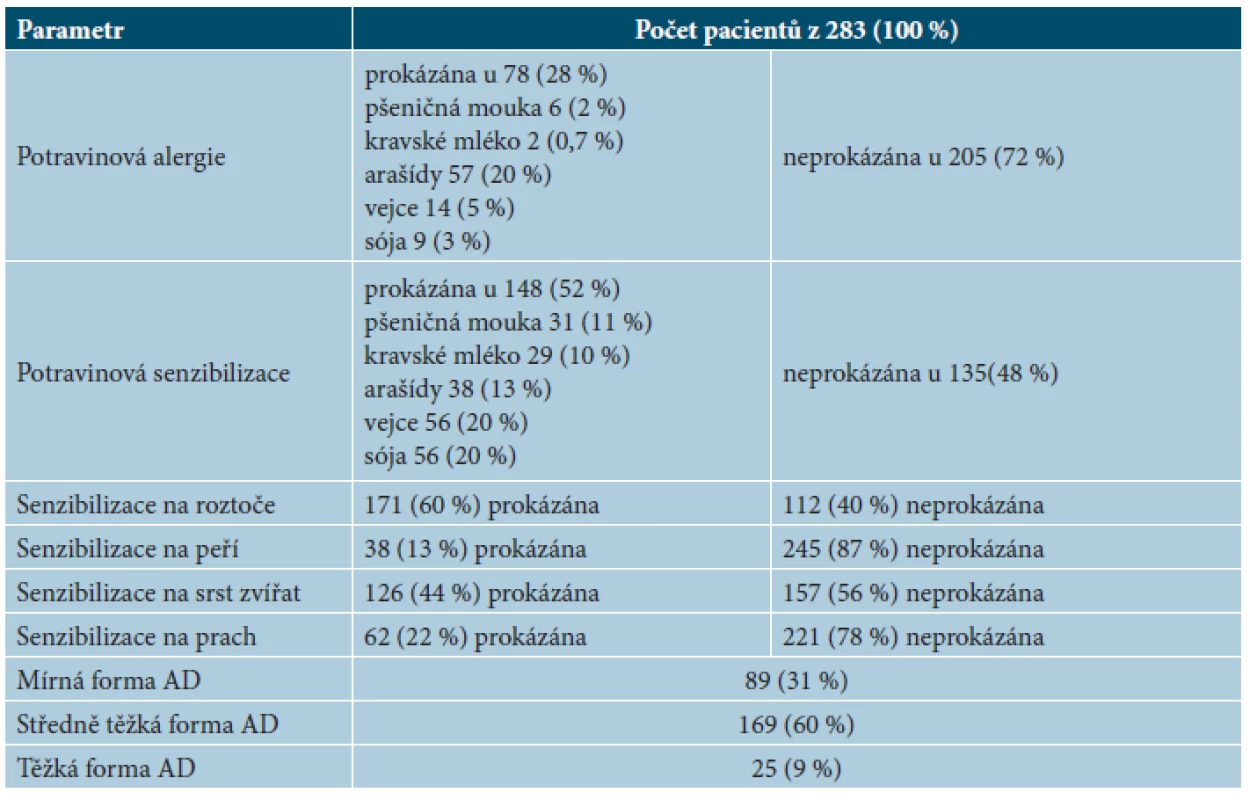
Závažnost AD a výskyt potravinová alergie
IgE potravinová alergie byla potvrzena u 78 pacientů (28 %). Z těchto pacientů 24 (8 %) trpí mírnou formou AD, 46 pacientů (16 %) středně těžkou formou a 8 pacientů (3 %) trpí těžkou formou. Z 205 pacientů bez potravinové alergie, 65 pacientů (23 %) trpí mírnou formou, 123 (44 %) středně těžkou formou a 17 pacientů (6 %) těžkou formou. Vztah mezi výskytem IgE potravinové alergie obecně bez rozlišení typu reakce (časná, pozdní, kombinovaná) a závažností AD nebyl potvrzen (p-hodnota = 0,873) – tabulka 2. U pacietů s IgE potravinovou alergií jsme vyhodnotili typy reakce (časná, pozdní, kombinovaná) – orální alergický syndrom (OAS) byl zjištěn u 55 pacientů (19 %), pruritus u 30 pacientů (10 %), zhoršení AD u 19 pacientů (7 %), gastrointestinální příznaky u 12 pacientů (4 %) a anafylaxe u 4 pacientů (1 %) – zpracováno v tabulce 3. Tito pacienti byli dále rozděleni podle závažnosti AD na pacienty s mírnou, středně těžkou a těžkou formou AD – zpracováno v tabulce 4. Při rozlišení typu reakce na časnou, pozdní a kombinovanou a vyhodnocení vztahu k závažnosti AD byla závislost potvrzena (p-hodnota = 0,005), a to u pozdní reakce. Pacienti s pozdní reakcí na potravinové alergeny trpí významně častěji a středně těžkou a těžkou formou AD.
2. Počet pacientů s potravinovou alergií u mírné, středně těžké a těžké formy AD 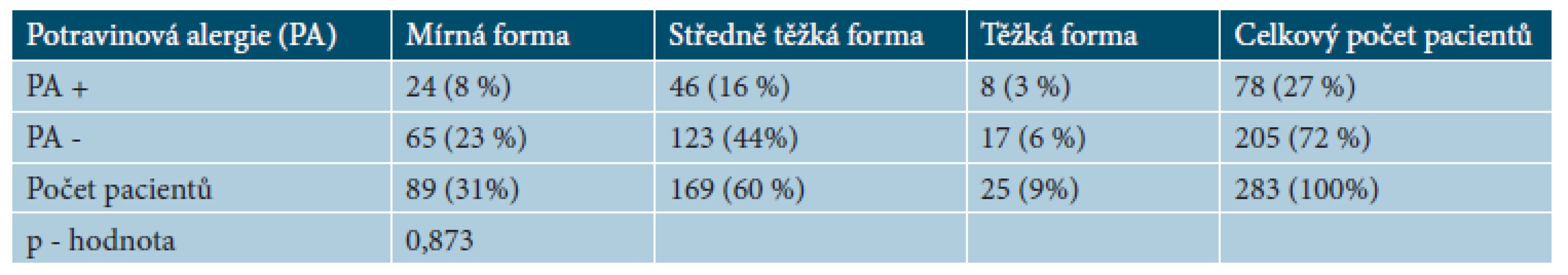
PA + potravinová alergie, AD – atopická dermatitida. Závislost neprokázána. PA – potravinová alergie neprokázána 3. Kliniceké projevy potravinové alergie u 78 pacientů 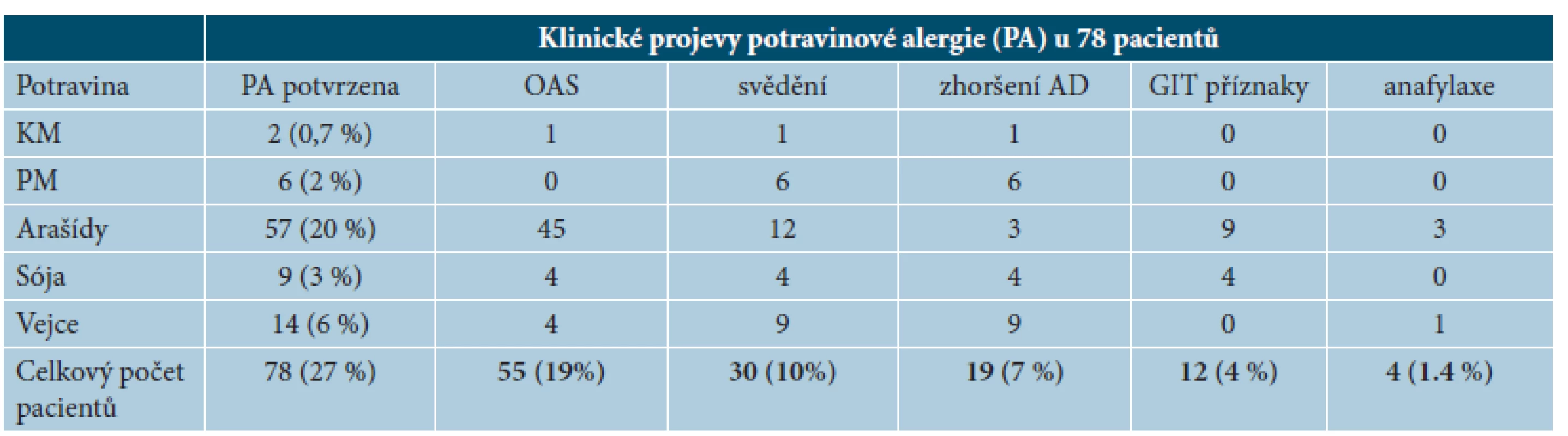
PA – potravinová alergie, KM – kravské mléko, PM – pšeničná mouka, OAS – orální alergický synderom, AD – atopická dermatitida, GIT – gastrointestinální příznaky Potravinová alergie prokázána u 78 pacientů – 12 pacientů trpí PA na dvě a více potravin, 66 pacientů trpí alergií na jednu z vyšetřovaných potravin. 4. Počet pacientů s projevy potravinové alergie – časné reakce, pozdní reakce, kombinované reakce 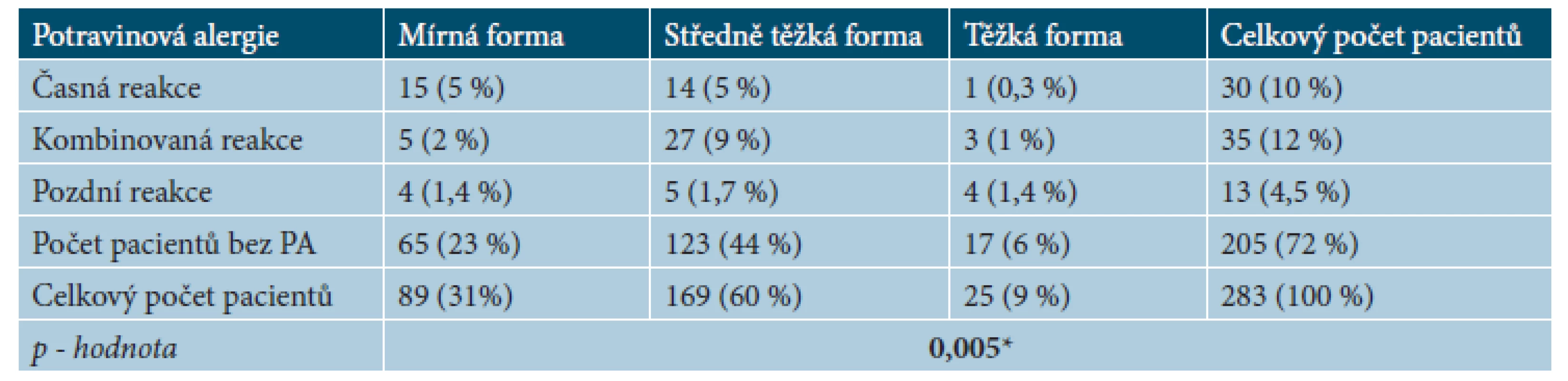
Rozdělení podle závažnosti AD na mírnou, středně těžkou a těžkou formu, *závislost prokázána. Potravinová senzibilizace a závažnost AD
Potravinová senzibilizace (negativní expoziční test, ale pozitivní výsledek v SPT a/nebo sIgE a/nebo v APT) byla prokázána u 148 pacientů, z toho 44 pacientů (15 %) trpí mírnou formou, 91 (32 %) pacientů středně těžkou formou a 13 (4,5 %) pacientů těžkou formou AD. Bez potravinové senzibilizace je 135 pacientů, 45 pacientů (16 %) trpí mírnou formou AD, 78 (28 %) středně těžkou formou AD a 12 (4 %) pacientů těžkou formou.
Statisticky významná závislost mezi výskytem potravinové senzibilizace a závažností AD nebyla prokázána (p-hodnota = 0,797) – tabulky 5 a 6.
5. Počet pacientů se senzibilizací na potraviny u mírné, středně těžké a těžké formy AD 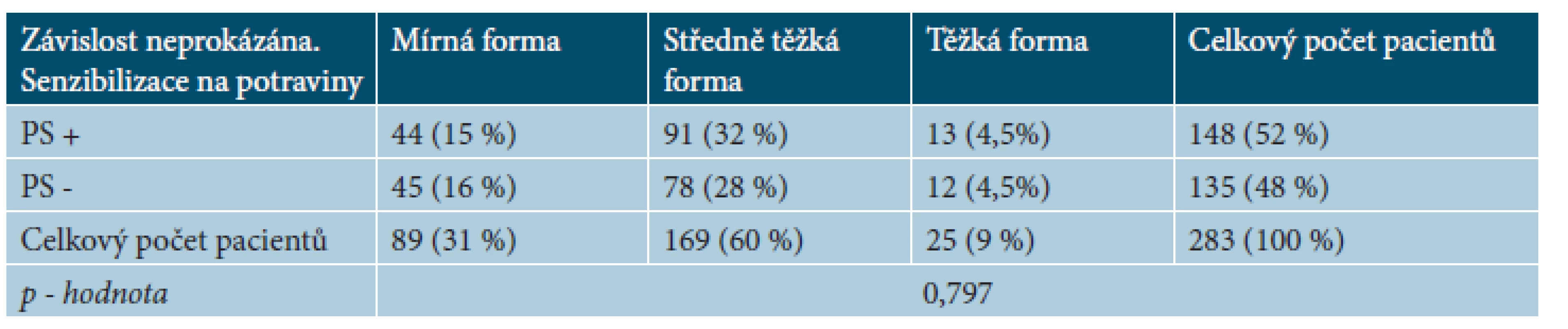
6. Počet pacientů se senzibilizací na potraviny (arašídy, kravské mléko –KM, pšeničná mouka – PM, vejce, sója) u mírné, středně těžké a těžké formy AD 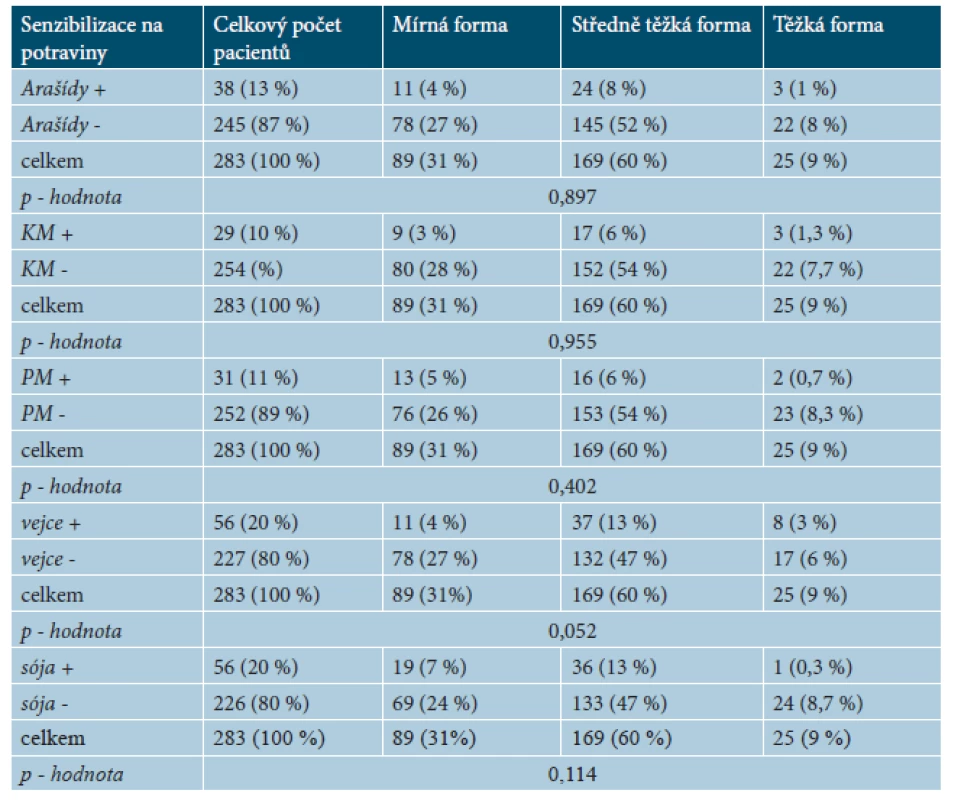
Závislost neprokázána. Senzibilizace na prach, roztoče, srst zvířat, peří a závažnost AD
Při statistickém zhodnocení výskytu senzibilizace na sledované inhalační alergeny a závažnosti AD jsme zjistili významnou závislost mezi všemi vyšetřovanými inhalačními alergeny a závažností AD – tabulka 7. Senzibilizace na roztoče, prach, srst zvířat a peří významně stoupá se závažností AD.
Senzibilizace na roztoče byla prokázána u 171 pacientů (60 %), senzibilizace na peří byla prokázána u 38 pacientů (13 %), na srst zvířat u 126 pacientů (44 %) a na prach byla prokázána u 62 pacientů (22 %). Tito pacienti byli rozděleni podle závažnosti AD na pacienty s mírnou, středně těžkou a těžkou formou AD. Při statistickém zhodnocení výskytu senzibilizace na sledované inhalační alergeny a závažnosti AD byla zjištěna významná závislost mezi všemi vyšetřovanými inhalačními alergeny a závažností AD – viz tabulka 7. Senzibilizace na roztoče je u mírné formy ve 40 %, u středně těžké formy v 68 % a u těžké formy v 80 %; senzibilizace na peří je u mírné formy v 10 %, u středně těžké formy v 12 % a u těžké formy v 36 %; senzibilizace na srst zvířat je u mírné formy v 32 %, u středně těžké formy 50 % a u těžké formy v 56 %; na prach byla prokázána senzibilizace v 8 %, v 34 % a v 56 % (tab. 8).
7. Počet pacientů se senzibilizací na inhalační alergeny (roztoči, srst zvířat, peří, prach) u mírné, středně těžké a těžké formy AD 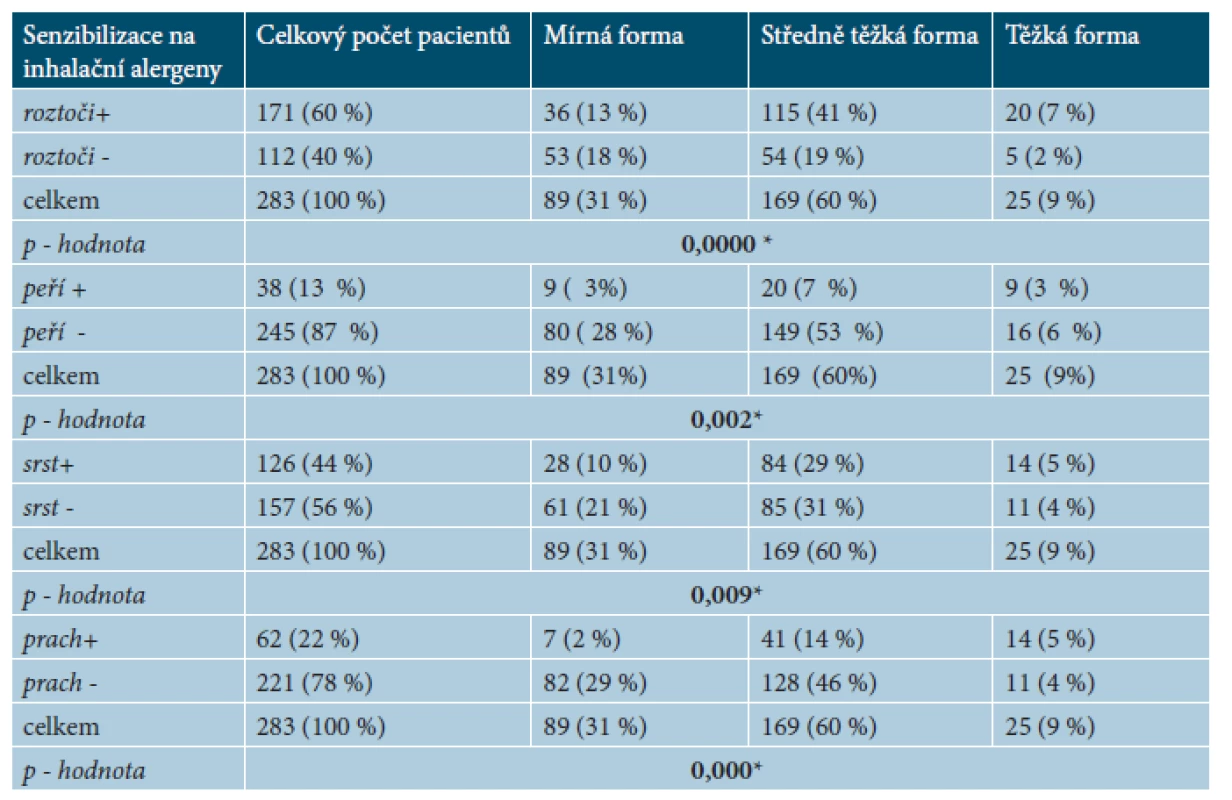
* - závislost prokázána 8. Doplněk k tabulce 7 Počet pacientů se senzibilizací na inhalační alergeny (roztoči, srst zvířat, peří, prach) u mírné formy (100 %), středně těžké (100 %) a těžké formy AD (100 %) 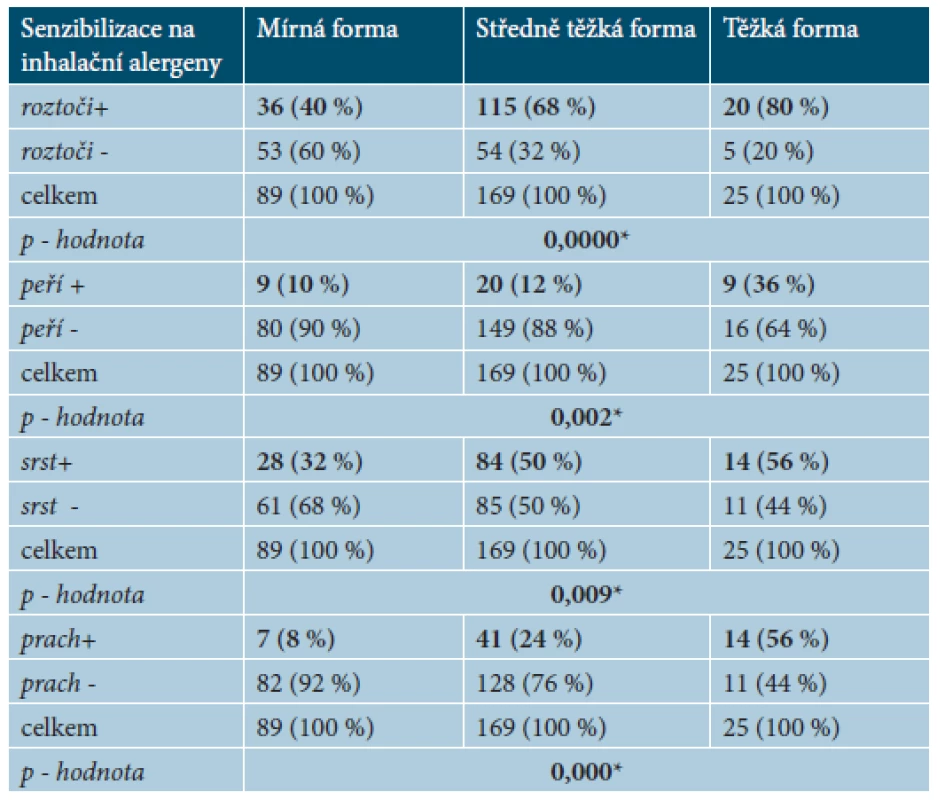
DISKUSE
Tato práce hodnotí vztah mezi závažností AD a výskytem IgE potravinové alergie, potravinové senzibilizace a senzibilizace k inhalačním alergenům. Se závažností AD významně souvisí senzibilizace na vyšetřované inhalační alergeny. Pacienti se středně těžkou a těžkou formou AD trpí významně častěji senzibilizací na prach, roztoče, srst zvířat a peří. Při zhodnocení potravinové alergie obecně a závažnosti AD nebyla prokázána významná závislost. Ale zajímavým zjištěním bylo, že při rozlišení na časné, pozdní a kombinované reakce jsme závislost potvrdili – pacienti s pozdními reakcemi na potraviny trpí významně častěji závažnější formou AD a pacienti s mírnou formou trpí častěji časnými reakcemi na sledované potraviny.
Klasickou cestou potravinové senzibilizace je gastrointestinální trakt, ale jsou možné i alternativní cesty senzibilizace, zvláště přes kožní povrch. Porušená kožní bariéra hraje zásadní roli v rozvoji potravinové senzibilizace. Lepší porozumnění tomu, jak se pacienti senzibilizují, může pomoci k zavedení efektivní léčby potravinové alergie, nebo zlepšit prevenci [5].
Podle databází Medline, Pubmed a Web of science existuje pouze málo prací zabývajících se tímto problémem u dospívajících a dospělých pacientů s AD. Existují studie zabývající se tímto problémem u dětí – zde je však jiná situace stran výskytu senzibilizace na potraviny a potravinové alergie. U dětí je potvrzeno, že alergie potravinová převládá před inhalační. Je tedy obtížné srovnávat naše výsledky se studiemi, které se zabývaly dětskou populací. Dai ve své práci uvádí, že u dětí s potravinovou alergií se podílí tato alergie na zhoršení AD, ale význam inhalačních alergenů se stále zkoumá [12]. Podle Schäffera stupeň senzibilizace na inhalační alergeny přímo souvisí se závažností AD [28]. V této studii bylo vyšetřeno 2 201 dětí ve věku 5–14 let, bylo vyšetřeno sIgE na inhalační alergeny (trávy, pyly, plísně, roztoče), statisticky vícečetná lineární regresní analýza ukázala významnou závislost mezi závažností AD a koncentrací sIgE na roztoče [24]. Podle jiných studií je však sporné, zda alergeny roztočů mají primární roli v kontaktu s kůží, či zda inhalace a absorpce v respiračním traktu je stejně tak důležitá [2, 13, 14, 15]. Carswell prokázal, že sérová koncentrace sIgE na roztoče je vyšší u dětí s AD než u pacientů s bronchiálním astmatem. Svou studii uzavírá s tím, že zvýšená expozice k alergenům roztočů vede ke kožnímu zánětu a vysoká hladina sIgE na roztoče je důkazem pro kožní senzibilizaci [6]. Kutlu et al. hodnotili výsledky SPT a APT s inhalačními alergeny a sledovali, zda pozitivita v těchto testech je spojena s dalšími parametry atopie. Bylo vyšetřeno 45 dětí s AD ve věku 2–15 let, pacienti s výraznou pozitivitou v SPT a APT na inhalační roztočové alergeny měli vyšší SCORAD [23]. Podle studie Laskeho a Nigemanna u dětí s vyšším SCORAD indexem je významně častěji zjištěna senzibilizace na inhalační alergeny a sIgE koreluje se závažností AD [24]. Tupker ve své práci prokázal, že po inhalaci domácího prachu s roztoči dojde ke vzniku nových kožních projevů AD a exacerbaci původních ložisek [30].
Co se týče potravinových alergenů, podobná studie byla provedena Röckemannem et al. a v ní 211 dospělých pacientů mělo vyhodnoceno SCORAD index a byla u nich vyšetřena senzibilizace na potravinové alergeny. Na rozdíl od naší studie však autoři prováděli komponentovou diagnostiku potravinových alergenů. Statisticky nebyla prokázána významná závislost mezi závažností AD a četností potravinové senzibilizace, ale procento senzibilizace na arašídy (Ara h 1) bylo významně častější u pacientů s těžší formou AD (27). Vlivem potravin na průběh AD jsme se zabývali i v předchozích studiích [7, 8, 9, 10]. Hodnotili jsme závažnost atopické dermatitidy pomocí SCORAD indexu a výskyt potravinových hypersenzitivních reakcí. Významnou závislost jsme prokázali mezi výskytem potravinových hypersenzitivních reakcí a závažností AD; 96 % pacientů s těžkou formou AD trpí reakcemi potravinové hypersenzitivity, význam mají zvláště reakce na jablka, ořechy a ryby [9]. Zabývali jsme se také vztahem mezi senzibilizací na inhalační alergeny a výskytem astma bronchiale, rýmou, trváním AD, rodinnou anamnézou o atopii a začátkem AD. Podle našich výsledků senzibilizace na inhalační alergeny významně souvisí se vznikem rýmy a bronchiálního astmatu [10]. V další práci jsme hodnotili závislost mezi výskytem potravinové alergie na základní potraviny a výskytem bronchiálního astmatu, rýmy, pylové alergie. Pacienti s potravinovou alergií trpí častěji bronchiálním astmatem, rýmou, pylovou alergií, trvalými ekzémovými ložisky [8]. Pacienti s reakcemi na kiwi, ořechy, ryby a jablka trpí častěji alergickou rýmou a trvalými ekzémovými projevy [7].
Domníváme se, že naše výsledky mohou být cenné i pro praxi. Potvrdili jsme, že s těžkou formou AD významně souvisí senzibilizace na roztoče. Vzhledem k atopickému pochodu je tedy vhodné zavést protiroztočový režim u dětí a dospívajících i s lehkou formou AD v rámci preventivního opatření. Co se týče potravin, doporučujeme u pacientů se středně těžkou a těžkou formou AD sledovat zvláště pozdní reakce na potraviny, protože ty se mohou významně podílet na zhoršení atopické dermatitidy; u pacientů s mírnou formou AD je vhodné zjišťovat časné reakce na potraviny.
ZÁVĚR
Mezi závažností atopické dermatitidy a výskytem senzibilizace na inhalační alergeny existuje významná závislost; senzibilizace na roztoče, prach, srst zvířat a peří významně stoupá se závažností atopické dermatitidy. Při zhodnocení vztahu mezi závažností atopické dermatitidy a typu alergické reakce na potraviny (časná, pozdní, kombinovaná) byla prokázána významná závislost. Pozdní typ alergické reakce se vyskytuje významně častěji u středně těžké a těžké formy atopické dermatitidy, časná reakce na sledované potraviny je významně častější u mírné formy AD.
Do redakce došlo dne 2. 11. 2016.
Adresa pro korespondenci:
MUDr. Jarmila Čelakovská, Ph.D.
Klinika nemocí kožních a pohlavních FN a LF UK
Sokolská 581
500 05 Hradec Králové
e-mail: jarmila.celakovska@seznam.cz
Sources
1. BARKER. J., PALMER, C., ZHAO, Y. et al. Null mutations in the filaggrin gene (FLG) determine major susceptibility to early-onset atopic dermatitis that persists into adulthood. J. Invest. Dermatol., 2007, 127, p. 564–567.
2. BIEBER, T., LEUNG, D. Atopic dermatitis. Marcel Dekker: New York, 2002, p. 365.
3. BOGUNIEWICZ, M., LEUNG, D. Atopic dermatitis: a disease of altered skin barrier and immune dysregulation. Immunol. Rev., 2011, 242, p. 233–246.
4. BUSSMANN, C., BÖCKENHOFF, A., HENKE, H., WERFEL, T., NOVAK, N. Does allergen-specific immunotherapy represent a therapeutic option for patients with atopic dermatitis? J. Allergy Clin. Immunol., 2006, 118, 6, p. 1292–1298.
5. BROUGH, H., LIU, A., SICHERER, S., MAKINSON, K., DOUIRI, A., BROWN, S., STEPHENS, A., IRWIN MCLEAN, W., TURCANU, V., WOOD, R. et al. Atopic dermatitis increases the effect of exposure to peanut antigen in dust on peanut sensitization and likely peanut allergy. J. Allergy Clin. Immunol., 2015, 135, 164–170.
6. CARSWELL, F., THOMPSON, S. Does natural sensitisation in eczema occur through the skin? Lancet, 1986, 2, p. 13–15.
7. ČELAKOVSKÁ, J., BUKAČ, J., ETTLER, K. Food hypersensitivity reactions in atopic dermatitis patients and analysis of contomitant diseases. Food and Agricultural Immunology, 2015, 26, 2, p. 260–270.
8. ČELAKOVSKÁ, J., BUKAČ, J. Food allergy in patients suffering from atopic dermatitis – association with concomitant allergic diseases. Food and Agricultural Immunology, 26, 3, p. 325–339.
9. ČELAKOVSKÁ, J., BUKAČ, J. The severity of atopic dermatitis and analysis of the food hypersensitivity reactions. Food and Agricultural Immunology, 2015, 26, 6, p. 896–908.
10. ČELAKOVSKÁ, J., ETTLEROVÁ, K., ETTLER, K., VANĚČKOVÁ, J., BUKAČ, J. Sensitization to aeroallergens in atopic dermatitis patients: association with concomitant allergic diseases. J. Eur. Acad. Dermatol. Venereol., 2015, 8, p. 1500–1505.
11. ČELAKOVSKÁ, J., ETTLEROVA, K., ETTLER, K., et al. Evaluation of food allergy to wheat, cow milk, egg, soy and peanuts in patients suffering from atopic dermatitis. Food and Agricultural Immunology, 2015, 26, 1, p. 26–37.
12. DAI, Y. Allergens in atopic dermatitis. Clin. Rev. Allergy Immunol., 2007, 33, 3, p. 157–166.
13. DELEURAN, M., ELLINGSEN, E., PALULDAN, K. et al. Purified Der p1 and p2 patch tests in patients with atopic dermatitis: evidence for both allergenicity and proteolytic irritancy. Acta Derm-Venereol., 1998, 78, p. 241–243.
14. DU TOIT, G., ROBERTS, G., SAYRE, P., BAHNSON, H., RADULOVIC, S., SANTOS, A., BROUGH, H., PHIPPARD, D., BASTING, M., FEENEY, M., et al. Randomized trial of peanut consumption in infants at risk for peanut allergy. N. Engl. J. Med., 2015, 372, p. 803–813.
15. DU TOIT, G., LACK, G. Can food allergy be prevented? The current evidence. Pediatr. Clin. N. Am., 2011, 58, 481–509.
16. EUROPEAN TASK FORCE ON ATOPIC DERMATITIS. Severity scoring of atopic dermatitis: the SCORAD Index (consensus report of the European Task Force on Atopic Dermatitis). Dermatology, 1993, 186, p. 23–31.
17. FALLON, P., SASAKI, T., SANDILANDS, A. et al. A homozygous frameshift mutation in the mouse Flg gene facilitates enhanced percutaneous allergen priming. Nat. Genet, 2009, 41, p. 602–608.
18. GELMETTI, C., COLONNA, C. The value of SCORAD and beyond. Towards a standardized evaluation of severity? Allergy, 2004, 59 (Suppl. 78), p. 61–65.
19. HANIFIN, J., RAJKA, G. Diagnostic features of atopic dermatitis. Acta Derm. Venereol., 1980, 92, p. 44–47.
20. HOWELL, M., KIM, B., GAO, P., GRANT, A., BOGUNIEWICZ, M., DEBENEDETTO A. et al. Cytokine modulation of atopic dermatitis filaggrin skin expression. J. Allergy Clin. Immunol., 2007, 120, p. 150–155.
21. JEONG, S., KIM, H., YOUM, J. et al. Mite and cockroach allergens activate protease-activated receptor 2 and delay epidermal permeability barrier recovery. J. Invest. Dermatol., 2008, 128(8), p. 1930–1939.
22. KIM, B., LEUNG, D., BOGUNIEWICZ, M., HOWELL, M. Loricrin and involucrin expression is down-regulated by Th2 cytokines through STAT-6. Clin. Immunol., 2008, 126, p. 332–337.
23. KUTLU, A., KARABACAK, E., AYDIN, E., OZTURK, S., TASKAPAN, O., AYDINOZ, S., BOZKURT, B. Relationship between skin prick and atopic patch test reactivity to aeroallergens and disease severity in children with atopic dermatitis. Allergol. Immunopathol., 2013, 41, 6, p. 369–373.
24. LASKE, N., NIGGEMANN, B. Does the severity of atopic dermatitis correlate with serum IgE levels? Pediatr. Allergy Immunol., 2004, 15, 1, p. 86–88.
25. NEMOTO-HASEBE, I., AKIYAMA, M., NOMURA, T. et al. Clinical severity correlates with impaired barrier in filaggrin-related eczema. J. Invest. Dermatol., 2009, 129, p. 682–689.
26. OYOSHI, M., OETTGEN, H., CHATILA, T., GEHA, R., BRYCE, P. Food allergy: Insights into etiology, prevention, and treatment provided by murine models. J. Allergy Clin. Immunol., 2014, 133, 309–317.
27. RÖCKMANN, H., VAN GEEL, M., KNULST, A., HUISKES, J., BRUIJNZEEL-KOOMEN, C., DE BRUIN-WELLER, M. Food allergen sensitization pattern in adults in relation to severity of atopic dermatitis. Clin. Transl. Allergy, 2014, 28, 4, 1, p. 9.
28. SCHÄFER, T., HEINRICH, J., WJST, M., ADAM, H., RING, J., WICHMANN, H. Association between severity of atopic eczema and degree of sensitization to aeroallergens in schoolchildren. J. Allergy Clin. Immunol., 1999, 104, 6, p. 1280–1284.
29. SPERGEL J. Epidemiology of atopic dermatitis and atopic march in children. Immunol. Allergy Clin. North. Am., 2010, 30, p. 269–280.
30. TUPKER, R., DE MONCHY, J., COENRAADS, P. et al. Induction of atopic dermatitis by inhalation of house dust mite. J. Allergy Clin. Immunol., 1996, 97, p. 1064–1070.
31. VAN DEN OORD, R., SHEIKH, A. Filaggrin gene defects and risk of developing allergic sensitisation and allergic disorders: systematic review and meta-analysis. BMJ, 2009, 339, b2433.
32. WAN, H., WINTON, H., SOELLER, C., TOVEY, E., GRUENER, D., THOMPSON, P. et al. Der p 1 facilitates transepithelial allergen delivery by disruption of tight junctions. J. Clin. Invest., 1999, 104, p. 123–133.
33. WAN, H., WINTON, H., SOELLER, C., TAYLOR, G., GRUENERT, D., THOMPSON, P. et al. The transmembrane protein occludin of epithelial tight junctions is a functional target for serine peptidases from faecal pellets of Dermatophagoides pteronyssinus. Clin. Exp. Allergy, 2001, 31, p. 279–294.
34. WEIDINGER, S., ILLIG, T., BAURECHT, H., IRVINE, A., RODRIGUEZ, E., DIAZ-LACAVA, A. et al. Loss-of-function variations within the filaggrin gene predispose for atopic dermatitis with allergic sensitizations. J. Allergy Clin. Immunol., 2006, 118, p. 214–219.
35. ZEPPA, L., BELLINI, V., LISI, P. Atopic dermatitis in adults. Dermatitis, 2011, 22, p. 40–46.
Labels
Dermatology & STDs Paediatric dermatology & STDs Allergology and clinical immunology General practitioner for children and adolescents
Article was published inCzech-Slovak Dermatology

2016 Issue 6-
All articles in this issue
-
Lokalizovaná sklerodermie – morfea:
současný stav a možnosti léčby - Relation of the Severity of Atopic Dermatitis and Occurrence of Respiratory Allergy to Dust, Animal Dander, Mites, Feather and IgE Food Allergy to Cow´s Milk, Egg, Soy, Peanuts and Wheat
- Bilateral Giant Cell Temporal Arteritis – Case Report
-
Lokalizovaná sklerodermie – morfea:
- Czech-Slovak Dermatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue-
Lokalizovaná sklerodermie – morfea:
současný stav a možnosti léčby - Bilateral Giant Cell Temporal Arteritis – Case Report
- Relation of the Severity of Atopic Dermatitis and Occurrence of Respiratory Allergy to Dust, Animal Dander, Mites, Feather and IgE Food Allergy to Cow´s Milk, Egg, Soy, Peanuts and Wheat
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

