-
Medical journals
- Career
Pinkusův fibroepitelióm
Authors: Z. Rajczyová; A. Kováčiková-Curková; M. Heizerová; J. Kročáková; M. Šmaljaková
Authors‘ workplace: Dermatovenerologická klinika LF UK a UN Bratislava prednosta: prof. MUDr. Mária Šimaljaková, PhD.
Published in: Čes-slov Derm, 90, 2015, No. 3, p. 123-126
Category: Case Reports
Overview
Fibroepitelióm Pinkus bol po prvýkrát opísaný Hermanom Pinkusom v roku 1953 ako nezvyčajný variant bazocelulárneho karcinómu. Doposiaľ však nie je úplne objasnené, či ide o variant bazocelulárneho karcinómu alebo benígny tumor vlasového folikulu ako trichoblastóm, resp. trichoepitelióm. Klinický obraz fibroepiteliómu je variabilný; fibroepitelióm má najčastejšie charakter nodulov, ložísk prípadne až obrovských pedunkulujúcich tumorov. Najvyšší výskyt je zaznamenaný vo vekovej skupine ľudí starších ako 50 rokov. Najčastejšou lokalitou výskytu je dolná časť trupu.
Článok opisuje nález fibroepiteliómu Pinkus na trupe u 69-ročnej ženy so 14-ročnou anamnézou, bez subjektívnych ťažkostí. V opisovanom prípade bol fibroepitelióm zaradený k bazocelulárnemu karcinómu.Kľúčové slová:
fibroepitelióm Pinkus – bazocelulárny karcinóm – histológiaÚVOD
Fibroepitelióm Pinkus (FEP) bol po prvýkrát opísaný Hermanom Pinkusom v roku 1953, ako premalígny fibroepiteliálny kožný tumor a odvtedy bol považovaný za nezvyčajný variant bazocelulárneho karcinómu (BCC) [13].
Pôvod FEP nie je doposiaľ celkom objasnený. Podľa niektorých autorov je považovaný za nezvyčajný variant BCC, iní autori ho pre jeho indolentný charakter a asymptomatický klinický priebeh zaraďujú skôr k trichoblastómu [3].
Klinicky ide najčastejšie o jednotlivé alebo viacpočetné noduly alebo ložiská bledoružovej, žltej, červeno-hnedej farby alebo farby kože; prípadne až obrovské pedunkulujúce tumory. Postihuje prevažne ľudí starších ako 50 rokov, o niečo častejšie ženy. Najčastejšou lokalitou výskytu FEP je dolná časť trupu s predilekciou v lumbosakrálnej oblasti končatiny [6].
OPIS PRÍPADU
69-ročná žena bola prijatá na Dermatovenerologickú kliniku LF UK a UN v Bratislave v septembri 2013 pre akútnu urtikáriu s Quinckeho edémom mihalníc alimentárneho pôvodu. V osobnej anamnéze pacientka udávala artériovú hypertenziu, chronické obličkové ochorenie 2. stupňa podľa KDOQI (Kidney Disease Outcomes Quality Initiative), hypercholesterolémiu, atrofiu a lipomatózu pankreasu, cerviko-brachiálny syndróm, adenómy nadobličiek a divertikuly colon sigmoideum. Užívala perindopril, atorvastatín, pankreatické enzýmy a diklofenak podľa potreby. Rodinná anamnéza vo vzťahu ku kožným ochoreniam bola negatívna; pacientka sa neliečila na žiadne kožné ochorenie. Alergologická anamnéza bola negatívna. Gynekologcká a sociálna anamnéza neboli významné. Fyziologické funkcie boli v norme, abúzy negovala.
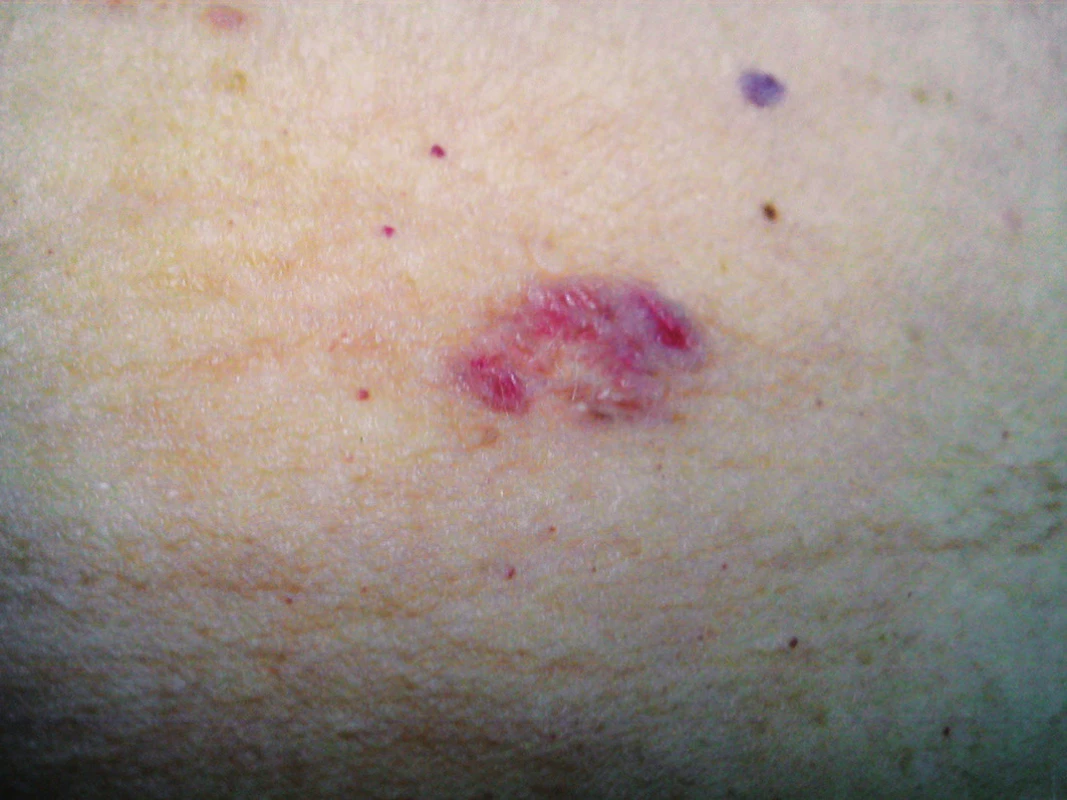
Pri vstupnom vyšetrení mala pacientka v ľavom epigastriu prítomné nepresne ohraničené ložisko veľkosti asi 2 x 1 cm okrúhleho tvaru, hladkého povrchu, belavoružovej farby s červeným ostrovčekmi vo vnútri (obr. 1). Okolie lézie bolo kľudné. Pacientka udávala vznik ložiska pred 14 rokmi po obarení horúcou masťou. Subjektívne bola bez ťažkostí. Ložisko bolo po celú túto dobu stacionárne, bez zmeny veľkosti a farby. Lézia nebola doposiaľ vyšetrená kožným lekárom.
Dermatoskopicky boli prítomné červené stromčekovité teleangiektázie, belavé prúžkovité ložiská; pigmentáciu lézie sme nepozorovali. V diferenciálnej diagnostike sme zvažovali bazocelulárny karcinóm – superficiálny typ, morbus Bowen, spinocelulárny karcinóm.
Pacientka absolvovala kompletnú chirurgickú excíziu lézie s následným histologickým vyšetrením.
Histologické vyšetrenie: makroskopicky veľkosť kožnej excízie 21 x 15 mm, v strede belavé ložisko veľkosti 10 x 8 mm. Záver – mikroskopický nález: arborizujúca sieť bazaloidných buniek rozširujúcich sa nadol od epidermy vytvárajúc dierkovaný vzor. Bazocelulárny karcinóm G1, typ Fibroepitelióm Pinkus. Okraje a spodina sú voľné (obr. 2, 3).
Image 2. Fibroepitelióm (HE 25x) 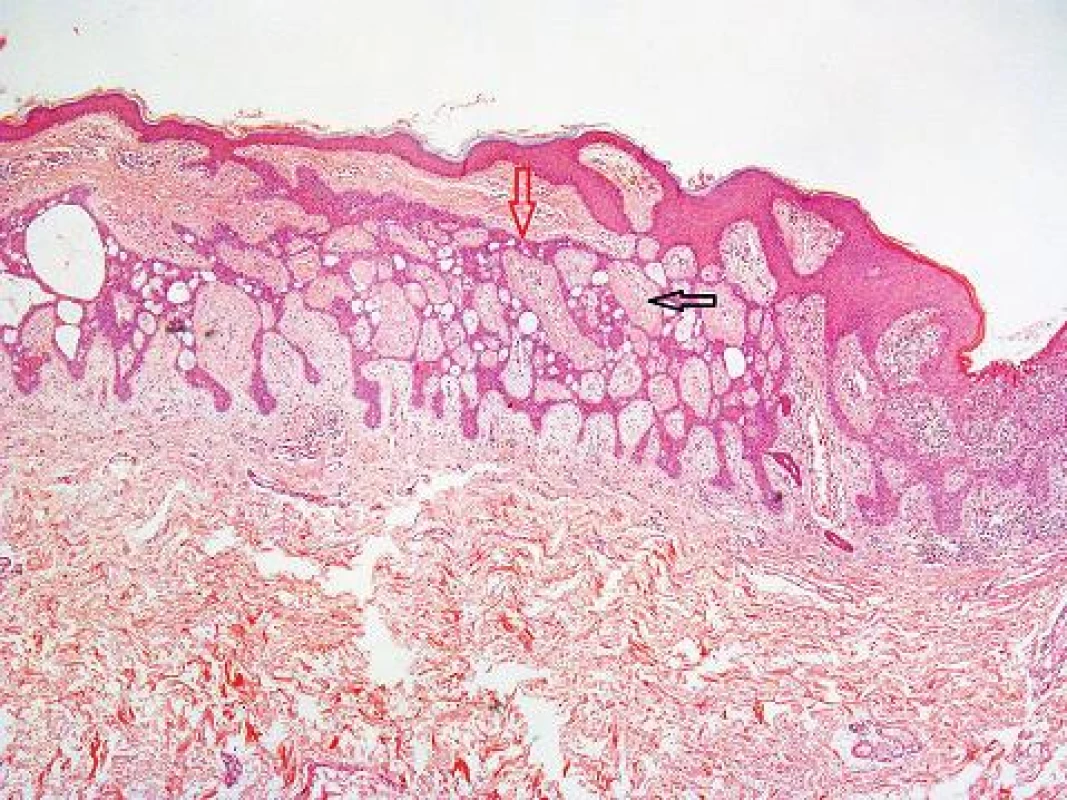
Červená šípka – sieť bazaloidných buniek, čierna šípka – fibromucinózna stróma Image 3. Fibroepitelióm (HE 200x) 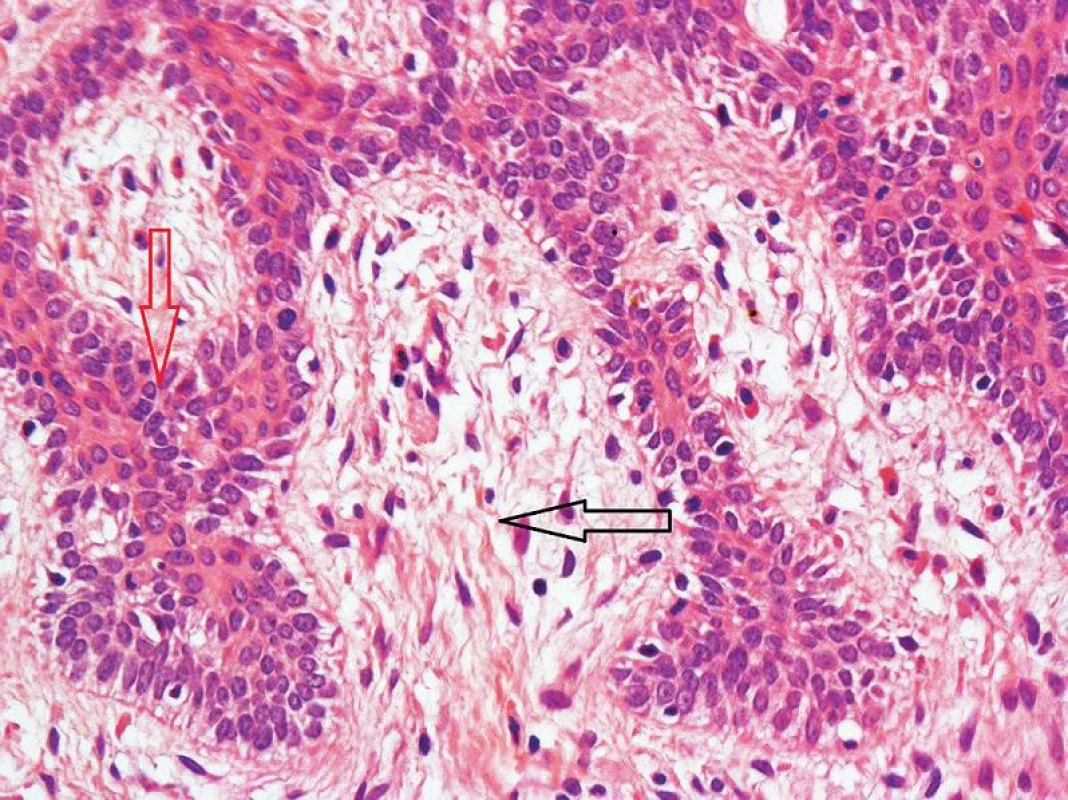
Červená šípka – sieť bazaloidných buniek, čierna šípka – fibromucinózna stróma DISKUSIA
Podľa dostupnej literatúry nie je doposiaľ jednoznačne akceptované, či je FEP variantom BCC alebo má viac čŕt podobných benígnym tumorom vlasového folikulu ako trichoblastóm a trichoepitelióm. Histologicky ide o čiastočne epiteliálny a čiastočne mezenchymálny nádor [3, 4]. Histologický nález našej pacientky zodpovedá zaradeniu fibroepiteliómu k bazocelulárnemu karcinómu.
FEP je podľa viacerých autorov považovaný za vzácny indolentný variant bazocelulárneho karcinómu [9, 10, 12, 15]. Tento fakt podporuje i viac ako 10-ročná anamnéza v našom prípade. Podľa Bettiho et al. FEP tvorí 1,2 % zo všetkých BCC [2].
Klinický obraz FEP je polymorfný; v literatúre sa opisujú viaceré formy FEP – rodentný ulcerujúci, nodulárny alebo cystický, superficiálny, sklerodermiformný a pigmentovaný. Pričom najčastejšou variantou je nodulárny typ [7]. U našej pacientky sme zaznamenali superficiálny typ. Subjektívne sú pacienti bez ťažkostí; lézie sú nebolestivé. FEP sa najčastejšie vyskytuje u ľudí v strednom veku, opísané boli však aj 2 prípady u detí – 9-ročného chlapca a 13-ročného dievčaťa [12, 16]. U 13-ročného dievčaťa ochorenie trvalo 10 rokov [16]. Najčastejšou lokalizáciou tumoru je dolná časť trupu (rovnako ako aj u našej pacientky) s predilekciou v lumbosakrálnej oblasti a končatiny [1].
Opísané boli však aj nálezy FEP v netypických lokalitách. V roku 1983 bol Heymannom et al. opísaný prípad výskytu FEP na penise u 63-ročného muža [6]. A v roku 1995 Roth et al. opísali 3 prípady FEP na stupaji z celkového počtu 20 nálezov BCC v tejto oblasti [15].
Interval medzi vznikom lézie a určením diagnózy je zväčša dlhý – mesiace až roky [14, 15]. V našom prípade to bolo až 14 rokov.
Zalaudeková et al. v roku 2005 po prvýkrát opísali dermatoskopické znaky FEP [20]. U 100 % pacientov s dg. FEP boli opísané jemné stromčekovité cievy (fine arborising vessels). U 90 % pacientov boli opísané belavé prúžky (withish striae), ktoré histopatologicky zodpovedajú fibrotickým zmenám fibroepiteliómu. Ďalšími črtami FEP sú nepravidelne rozložené pigmentované oblasti – šedo-hnedé pigmentácie. Prídavnými dermatoskopickými znakmi FEP sú bodkovité cievky (dotted vessels) opisované Zalaudekovou u 70 % pacientov; míliám podobné cysty (milia-like cysts) a ulcerácie [19].
FEP neinvaduje do podkožia a nemá agresívny klinický priebeh [11, 17].
Pri imunohistochemickom farbení FEP bola zachytená nízka expresia onkogénu p53 a proliferatívneho faktora MIB-1. Tieto markery sú v BCC tradične exprimované vo vysokej miere. Ďalším znakom odlišujúcim FEP od BCC je retencia Merkelových buniek v léziach FEP. Tieto sú charakteristické pre benígne útvary folikulového pôvodu [18]. Zvýšený počet epidermálnych Merkelových buniek bol zaznamenaný tiež pri chronickej radiačnej dermatitíde spojenej s vývojom FEP [5]. Katonom et al. bolo však zistené, že vysoké percento lézií FEP i BCC exprimuje androgénne receptory, ktoré sú pri trichoblastómoch zistené zriedkavo [8].
V histopatologickom náleze FEP sú prítomné elongované tenké vetviace sa septá z bazaloidných epiteliálnych buniek vystupujúcich z epidermis. V kóriu septá anastomozujú a sú obklopené myxoidnou a fibromucinóznou strómou. Príležitostne môžu byť v septách bazaloidných buniek prítomné vývody ekrinných žliaz [1].
Diferenciálna diagnostika FEP zahŕňa seboroickú keratózu, zmiešaný pigmentový névus, hemangióm, neurofibróm, naevus sebaceus, amelanotický melanóm, lipomatózny névus [1, 4, 18].
Liečebné možnosti FEP zahŕňajú chirurgickú excíziu, curretage, kauterizáciu, Mohsovu mikrografickú chirurgiu, kryoterapiu, rádioterapiu, fotodynamickú terapiu, lokálne použitie fluorauracilu alebo imiquimodu [7]. Za kuratívnu liečebnú metódu je považovaná kompletná chirurgická excízia tumoru [18].
ZÁVER
Vzhľadom na klinickú variabilitu FEP a neagresívny priebeh je možné, že jeho výskyt je reálne oveľa vyšší, ako je uvedené. Predpokladáme, že často zostáva nesprávne diagnostikovaný, resp. nediagnostikovaný. Z uvedených dôvodov je preto dôležité pri klinicky nejednoznačných léziach myslieť na fibroepitelióm Pinkus, poznať variabilitu jeho klinického obrazu a predilekčné lokality jeho výskytu.
Poďakovanie
Ďakujem všetkým spoluautorkám za cenné pripomienky a rady v praxi i spracovaní tohoto klinického prípadu.
Do redakce došlo dne 6. 5. 2015.
Adresa pro korespondenci:
MUDr. Zuzana Rajczyová
Dermatovenerologická klinika LF UK a UN Bratislava
Mickiewiczova 13,
813 69 Bratislava
Slovenská republika
e-mail: rajczyovazuzana@gmail.com
Sources
1. BARTOS, V., POKORNY, D., ZACHAROVA, O., KULLOVA, M., ADAMICOVA, K., PEC, M. Fibropeithelioma of Pinkus. Bratislavké lekárske listy, 2012, Okt; 113 (10), p. 624–627.
2. BETTI, R., INSELVINI, E., CARDUCCI, M., CROSTI, C. Age and site prevalence of histologic subtypes of basal cell carcinoma. Int. J. Dermatol., 1995, 34 (3), p. 174–176.
3. BOWEN, A. R., LEBOIT P. E. Fibroepithelioma of Pinkus is a fenestrated trichoblastoma. Am. J. Dermatopathol., 2005, Apr; 27 (2), p. 149–154.
4. BRAUN-FALCO, O., PLEWIG, G., WOLFF, H. H. Braun-Falco’s Dermatology. Third edition. Berlin: Springer-Verlag Berlin Heidelberg, 2009, p. 1351–1352. ISBN 978-3-540-29312-5.
5. HARTSCHUH, W., SCHULZ, T. Merkel cell hyperplasia in chronic radiation-damaged skin: its possible relationship to fibroepithelioma of Pinkus. J. Cutan. Pathol., 1997, Sep, 24 (8), p. 477–483.
6. HEYMANN, W. R., SOIFER, I., BURK, P. G. Penile premalignant fibroepithelioma of Pinkus, Cutis, 1983, May (18), p. 220–222.
7. IOANNIDIS, O., PAPAEMMANUIL, S., KAKOUTIS, E. et. al. Fibroepithelioma of Pinkus in Continuity with Nodular Cell Carcinoma: Supporting Evidence of the Malignant Nature of the Disease. Pathol. Oncol. Res., 2011, 17 (1), p. 155–157.
8. KATONA, T. M., RAVIS, S. M., PERKINS, S. M., MOORES, W. B., BILLINGS, S. D. Expression androgen receptor by fibroepithelioma of Pinkus: evidence supporting classification as a basal cell carcinoma variant? Am. J. Dermatopathol., 2007, Feb 29 (1), p. 7–12.
9. KOSSARD, S., EPSTEIN, E. H. Jr., CERLO, R. et al. Basal cell carcinoma. In: Le Boit P. (Eds). World Health Organisation Classification of Tumours, Pathology nad Genetics of Skin tunours, IARCPress, Lyon, 2006, p. 13–19 ISBN 92-832-2414-0.
10. LEE, D., CHUN, K. S., SEOL, J. E. et al. Fibroepithelioma of Pinkus resembling seborrheic keratosis on the thigh. Korean. J. Dermatol., 2010, 48 (1), p. 69–71.
11. McNIFF, J. M., EISEN, R. N., GLUSAC, E. J. Imunohistochemical comparisionof cutabeous lymphadenoma, trichoblastoma and basall cell carcinoma: support for classification of lymphadenoma as a variant of trichoblastoma. J. Cutan. Pathology, 1999, Mar, 26 (3), p. 119–124.
12. PAN, Z., HUYNH, N., SARMA, D. P. Fibroepithelioma of pinkus in a 9-year-boy: a case report. Cases J., 2008, 1, p. 21.
13. PINKUS, H. Premalignant fibroepithelial tumours of skin. AMA Arch. Syphilol., 1953, 67, p. 598–615.
14. REPERTINGER, S. K., STEVENS, T., MARKIN, N. et al. Fibroepithelioma of Pinkus with pleomorphic epithelial giant cells. Dermatol. Online J., 2008, 14 (12), p. 13.
15. ROTH, M. J., STERN, J. B., HAUPT, H. M. et al. Basal cell carcinoma of the sole. J. Cutan. Pathol., 1995, 22, p. 349–353.
16. SCALVENZI, M., FRANCIA, M. G., FALLETI, J., BALATO, A. Basal Cell Carcinoma with Fibroepithelioma-like Histology in a Healthy Child: Report and Review of the Literature. Pediatr. Dermatol., 2008, 25, p. 359–363.
17. SCHULZ, T., HARTSCHUH, W. Merkel cells are absent in basal cell carcinoma but frequently found in trichoblastomas. An immunohistochemical study. J. Cutan. Pathol., 1997, Jan, 24(1), p. 14–24.
18. SU, MICHAEL W., FROMER, E., FUNG, Maxwell A. Fibroepithelioma of Pinkus. Dermatology Online Journal, 2006, 12 (5), p. 2.
19. ZALAUDEK, I., FERRARA, G., BROGANELLI, P., MOSCARELLA, E., MORDENTE, I., GIACOMEL, J., ARGENZIANO, G. Dermatoscopy Patterns of Fibroepithelioma of Pinkus. Arch. Dermatol., 2006, Oct (142), p. 1318–1322.
20. ZALAUDEK, I., LEIWEBER, B., FERRARA, G., SOYER, H. P., RUOCCO, E., ARGENZIANO, G. Dermatoscopy of Fibroepithelioma of Pinkus. J. Am. Acad. Dermatol., 2005, 52, p. 168–169.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology

2015 Issue 3
Most read in this issue- Neurofibromatóza z pohledu dermatologa
- Klinický případ: erytém glans penis
- Latentná tuberkulózna infekcia a biologická liečba
- Agminátní histiocytomy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career