-
Medical journals
- Career
Lymfedémy penisu při střevním zánětlivém onemocnění
: M. Kylarová; A. Duranovič; P. Cetkovská
: Dermatovenerologická klinika FN a LFUK, Plzeň přednosta prof. MUDr. Karel Pizinger, CSc.
: Čes-slov Derm, 90, 2015, No. 2, p. 59-64
: Case Reports
Autoři popisují dva případy izolovaného lymfedému genitálu u mladých mužů jako extraintestinální projev nespecifického střevního zánětu. První pacient byl již v době vzniku otoku léčen pro colitis ulcerosa, u druhého manifestace lymfedému předcházela stanovení diagnózy morbus Crohn. Při diferenciální diagnóze idiopatického edému genitálu u mladších jedinců by se vždy měla vyloučit souvislost s onemocněním gastrointestinálního traktu.
Klíčová slova:
lymfedém penisu – střevní záněty – otok genitáluÚVOD
Crohnova choroba a idiopatická proktokolitida (colitis ulcerosa) patří mezi primární nespecifické střevní záněty. Extraintestinální kožní projevy jsou popisovány zejména u morbus Crohn. Většinou mají přímé spojení s gastrointestinálním traktem (např. perianální ulcerace a píštěle), ale v oblastech vzdálených jsou méně časté a výskyt izolovaného otoku genitálu je velmi vzácný.
KAZUISTIKY
Případ 1
Pacientem byl 35letý muž s 16 let trvající anamnézou ulcerózní kolitidy totálního tvaru, v mládí po apendektomii, plastice tříselné kýly, operaci pro migrující varle a 5 let po totální kolektomii a následném zanoření stomie a ileoanální anastomózy s J pouchem pro ulcerózní kolitidu. Poslední dva roky byl léčen biologickou léčbou (infliximab). Na naše pracoviště byl odeslán gastroenterologem pro nebolestivý otok penisu, skrota a někdy i podbřišku. Edém se poprvé objevil zhruba před rokem, zpočátku po určité době spontánně odezněl, ale v posledních měsících byl již konstantní s různou mírou vyjádření. Ataky zhoršení otoku byly někdy doprovázeny mírným zarudnutím postižené oblasti a subjektivním pocitem zvýšené teploty. Současně asi ve stejnou dobu první manifestace potíží pacient udával zarudnutí a zduření velikosti dlaně na pravé hýždi, magnetickou rezonancí byla prokázána malá fistula do podkoží, která se po roce spontánně zhojila. Muž byl vyšetřen urologem včetně sonografie penisu a skrota, ale žádné patologické změny nebyly zjištěny. Na urologické a sexuální potíže si nestěžoval. V rodině se projevy otoku u nikoho nevyskytly.
Fyzikálním vyšetřením jsme zjistili tužší otok penisu s prodlouženou přečnívající předkožkou, prosáknutí ventrální strany skrota a mírně i mons pubis. Na břiše byly klidné jizvy po laparotomiích. Palpačně byla mírně tužší i pravá polovina hýždě distálně, v místech udávané předchozí píštěle. V tříslech se nacházely chronicky zvětšené lymfatické uzliny, které gastroenterolog dával do souvislosti se základním onemocněním ulcerózní kolitidy (obr. 1).
1. Otok penisu pacienta z první kazuistiky a lymfotaping 
Kontrolní vyšetření břicha magnetickou rezonancí prokázalo chronické pozánětlivé změny bez průkazu píštělí a kolekce tekutiny.
Na lymfoscintigrafii provedené aplikací lymfotropního radiofarmaka do podkoží oboustranně laterálně do dolní části penisu se potvrdila pomalejší lymfodrenáž do uzliny v levém třísle, do uzlin pravého třísla se nezobrazila a vizualizoval se lehký zpětný tok lymfy (dermal backflow) na penisu (obr. 2).
2. Lymfoscintigrafie s popisem k prvnímu případu (laskavě poskytla MUDr. Hana Křížová, FNKV, Praha) 
Vzorek kůže na histologické vyšetření jsme odebrali z pubické oblasti. Epidermis se jevila normálně, v koriu byly přítomny perivaskulární infiltráty z lymfocytů, histiocytů, plazmatických buněk a eozinofilů. Nález měl někde naznačený granulomatózní charakter (prof. Pizinger).
Nález jsme hodnotili jako lymfedém s metastatickými změnami idiopatické proktokolitidy v histologickém nálezu a naplánovali jsme komplexní léčbu – viz dále. Terapie základního onemocnění byla i nadále v režii gastroenterologa, pacient pokračoval v biologické léčbě.
Případ 2
33letý jinak zdravý muž se dostavil k vyšetření pro 3 měsíce trvající nebolestivý otok penisu (obr. 3). Současně s prvním projevem edému pociťoval zimnici, teplotu si ale naměřil maximálně 37 °C a udával i prosáknutí pravé tváře. Pro tyto potíže byl přeléčen Augmentinem tbl. Podobné příznaky se následně opakovaly ještě jednou, ale spontánně ustoupily bez léčby. Pacient pravidelně neužíval žádné léky. Lymfedém v rodině nikdo neměl.
3. Otok penisu pacienta z druhé kazuistiky 
Vyšetřením jsme zjistili měkký otok penisu, který přetrvával celý den, ale v různé intenzitě, ke zhoršení docházelo po zvýšené námaze. Pravá tvář nebyla zvětšená.
Základní laboratorní testy se pohybovaly v mezích normy. Venerologické vyšetření, kompletní sérologie sexuálně přenosných chorob včetně odběru na chlamydie byly rovněž negativní.
Sonografické vyšetření břicha a třísel neprokázalo žádnou patologii. Urolog sonograficky popsal pouze zvětšení těla penisu způsobené prosáknutím kůže a podkoží bez jiných patologických odchylek.
Následně jsme doporučili provedení lymfoscintigrafie, kde se prokázal lymfedém skrota a pubické oblasti (kontrastní látka se aplikovala pouze do podkoží skrota). Chabé zobrazení tříselných uzlin oboustranně svědčilo proti úplné obstrukci lymfatické drenáže (obr. 4).
4. Lymfoscintigrafie s popisem k druhému případu (laskavě poskytla MUDr. Hana Křížová, FNKV, Praha) 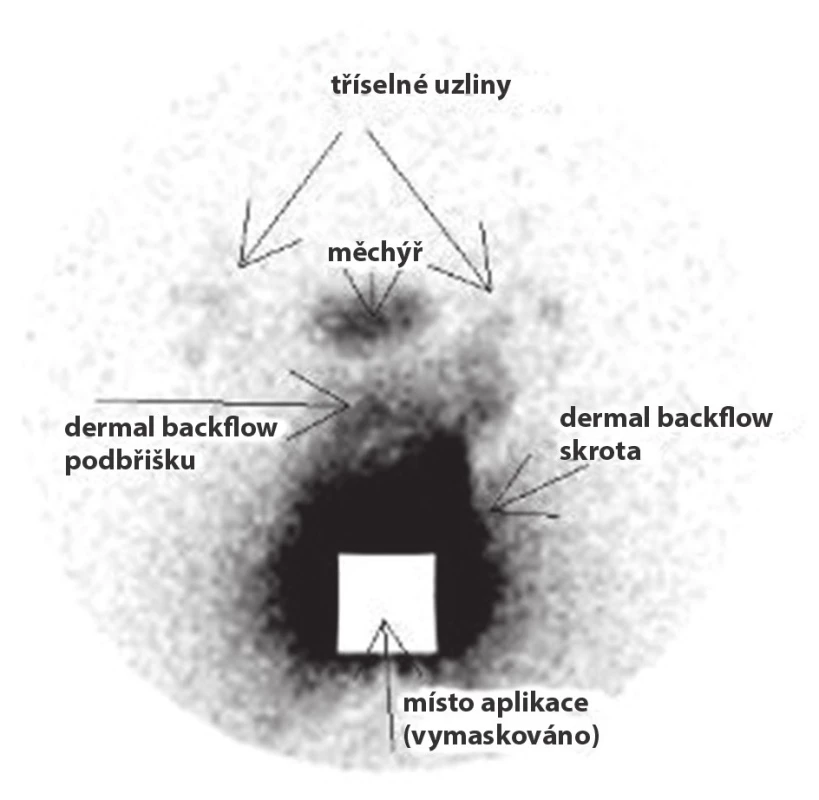
V histologii z kůže penisu se našly výrazně dilatované lymfatické cévy, někde v okolí s řídkým zánětlivým infiltrátem. Granulomy zachyceny nebyly (prof. Pizinger).
Přestože pacient neudával zažívací potíže, doporučili jsme gastroenterologické vyšetření, kde se kolonoskopickým vyšetřením a MR enterografií potvrdila Crohnova nemoc, stenozující, ileocekální a rektální. V histologických vzorcích střevní sliznice byla smíšená zánětlivá celulizace a ulcerace bez přítomnosti epiteloidních granulomů.
Vyšetření páteře počítačovou tomografií dále prokázalo pokročilou sakroileitidu s postižením LS a TH páteře jako dominující extraintestinální symptomatologii Crohnovy choroby při negativním HLA B27 antigenu. Gastroenterolog indikoval imunosupresivní a protizánětlivou léčbu (budesonid, prednison, azathioprin, sulfasalazin, esomeprazol).
Nález jsme uzavírali jako lymfedém penisu při morbus Crohn (extraintestinální manifestace bez granulomatózního zánětu) a zahájili jsme komplexní dekongestivní léčbu.
TERAPIE
Manuální lymfodrenáží jsme u obou pacientů po předchozím ošetření krku a břicha působili zejména na podbřišek, pubickou oblast, hýždě a spádové tříselné uzliny. Přístrojovou intermitentní lymfopresi muži tolerovali bez potíží s užitím návleku ve tvaru „slipů“ či krátkých kalhot (návlek bedra-hýždě). Kompresi jsme provedli s použitím cellony, pružného hydrofilního obinadla Mollelast a kohezivního elastického obinadla. Následně jsme doporučili nošení punčochových kalhot s krátkými nohavicemi (kruhově pletené cyklistické šortky) k zajištění trvalého mírného tlaku na postiženou oblast. Nedílnou součástí léčby byla i aplikace tejpovací pásky ke zlepšení odtoku mízy tzv. lymfotaping (viz obr. 1) a enzymoterapie Wobenzymem v dávce 2x7drg.
DISKUSE
Crohnova choroba a idiopatická proktokolitida (colitis ulcerosa) patří mezi primární nespecifické střevní záněty. Většinou autorů jsou pokládány za dvě samostatné nozologické jednotky, některými jsou ale považovány za chorobné stavy rozdílné manifestace jednoho onemocnění. Obě onemocnění mají mnoho společného, ale liší se tím, která část střeva je zasažena a jak hluboko zánět zasahuje. U Crohnovy choroby zánět postihuje diskontinuálně kteroukoliv část trávicí trubice a proniká celou stěnou střeva. Asi v 50 % je granulomatózní povahy. Patologické změny u ulcerózní kolitidy jsou lokalizovány pouze v tlustém střevě a konečníku a jsou omezeny jen na sliznici, ale histologické vyšetření nemusí být pro stanovení diagnózy rozhodující [9].
Extraintestinální projevy se vyskytují u obou typů střevních zánětů. Nejčastější jsou kloubní (polyartralgie, artritidy, spondylartritidy), kožní, oční (iritida, episkleritida) a hepatobiliární (primární sklerozující cholangitida). Mukokutánní léze jsou popisovány zejména v souvislosti s morbus Crohn (u 22–44 % pacientů) a lze je rozdělit na specifické změny (píštěle, metastická Crohnova choroba, slizniční změny), reaktivní projevy (afty, pyoderma gangrenosum, erythema nodosum, erythema multiforme, Sweetův syndrom aj.) a kožní onemocnění, která mohou být sdružena s Crohnovou chorobou (např. epidermolysis bullosa acquisita, vitiligo, alopecia areata) [3, 4, 11]. Nejčastější jsou granulomatózní změny manifestující se jako perianální, peristomální a perifistulární ulcerace a píštěle, které vznikají rozšířením zánětu z trávicího ústrojí a mají přímé spojení s gastrointestinálním traktem [15].
V roce 1970 byl Mountainem poprvé použit termín metastatická Crohnova choroba (metastatic Crohn disease, MCD), označující výskyt nekaseifikujících granulomů v oblastech vzdálených od gastrointestinální soustavy. MCD se u dospělých objevuje mezi 29.–39. rokem věku v podobě papul, plaků, nodulů a ulcerací postihujících horní a dolní končetiny, genitál, obličej, méně často prs, bradavku a ucho. Predilekcí se zdá být intertriginózní oblast. U dětí je manifestace MCD odlišná. Uvádí se u 1 až 10 % postižených dětí ve věku mezi 10.–14. rokem, a to v podobě otoku genitálu – labií, penisu a/nebo skrota s doprovodným erytémem nebo bez něj [15]. Jako synonymum se v literatuře používá i termín granulomatózní lymfangoitida s ohledem na histologický nález [7, 12, 14, 18].
Výskyt izolovaného otoku genitálu u dospělých mužů, bez jiných projevů MCD, je velmi vzácný, ale byl již popsán [19].
Frekvence výskytu MCD u mužů a žen je přibližně stejná. Vztah mezi aktivitou gastrointestinálního onemocnění a výskytem MCD nebyl prokázán. Kožní projevy mohou u dětí i dospělých předcházet střevní symptomatologii o několik měsíců až let [8, 15, 18].
V histopatologickém obraze u MCD nacházíme sterilní, nekaseifikující granulomatózní zánět lokalizovaný primárně v dermis s ojedinělým rozšířením do podkožního tuku. Granulomy jsou z Langerhansových buněk, epiteloidních histiocytů doprovázených lymfoplazmocytárním infiltrátem [15].
Přesný mechanismus vzniku extraintestinálních projevů není znám, ale předpokládá se granulomatózní odpověď na antigeny nebo imunokomplexy zanesené do kůže z gastrointestinálního traktu. Diskutuje se také o možnosti zkřížené reakce protilátek namířených proti antigenům zažívacího traktu a kožním antigenům s podobnou strukturou. Podle jiné teorie jde o reakci pozdní přecitlivělosti (typ IV) zprostředkované T lymfocyty s následným vznikem granulomatózního zánětu. Ve všech navržených teoriích se usuzuje na chronickou lymfatickou infiltraci, která může vézt ke vzniku otoku [14, 15, 19].
Podobně zřejmě dochází i k prosáknutí rtu, někdy i tváře u cheilitis granulomatosa, která se často vyskytuje současně s Crohnovou chorobou a/nebo s granulomatózní lymfangoitidou genitálu [12]. Koincidence granulomatózních změn v orofaciální lokalizaci s morbus Crohn je poměrně vysoká, a proto se uvažuje i o možnosti, že se jedná o různé manifestace téhož onemocnění [13].
Diferenciálně diagnosticky musíme odlišit otoky genitálu jiné etiologie.
Samotný penoskrotální edém může být projevem primárního lymfedému mužského genitálu, který se vyskytuje vzácně, častěji v kombinaci s otokem dolních končetin [1, 7]. K manifestaci dochází většinou až v dospívání [7]. Častější je sekundární mízní otok, který vzniká v důsledku poškození lymfatického systému během života. V zemích s endemickým výskytem filariózy je potenciální příčinou nákaza Wuchererií bancrofti. Anogenitální lymfedém se objeví i jako pozdní manifestace venerických nemocí, jako je lymphogranuloma venereum, kdy následkem jizvení dochází k poruše lymfatických cest. V rozvinutých zemích je většina případů lymfedému penisu a skrota spojena s karcinomem nebo traumatem. Hlavně operace s lymfadenektomií a následnou radioterapií riziko vzniku otoku zvyšují [7, 16]. Popsán byl i lymfedém vzniklý při sebepoškozující kompulzivní masturbaci u mentálně retardovaného pacienta [2].
Diferenciální diagnostika dále zahrnuje kardiální otoky při pravostranné srdeční slabosti. Zde je otok vždy spojen se symetrickým prosáknutím dolních končetin a nemocní udávají v anamnéze srdeční onemocnění. Podobně při hypalbuminemickém otoku, který je součástí např. nefrotického syndromu, či chronického onemocnění jater, může v pozdní fázi dojít k edému genitálu. U ležících pacientů je tato oblast díky gravitaci obzvláště náchylná. Angioedém kromě rtů a víček někdy postihuje genitál a otok nezřídka doprovází i jiná kožní zánětlivá onemocnění, např. ekzém, dermatitidu či hidrosadenitidu [7, 10].
Akutní idiopatický skrotální otok postihuje chlapce ve věku mezi 5.-10. rokem. Je charakterizován jedno nebo oboustranným bolestivým edémem šourku s doprovodným nezánětlivým erytémem kůže. Etiologie je nejasná, varlata nejsou postižena a léčba je konzervativní (klidový režim, eventuálně podání analgetik). Relapsy jsou popisovány ve 20 % případů [6].
Stanovení diagnózy extraintestinální manifestace nespecifického střevního zánětu na kůži je dáno kombinací klinických a histologických znaků. Lymfoscintigrafie pomůže odlišit lymfedém od jiného typu otoku. Vyšetření břicha počítačovou tomografií či magnetickou rezonancí je indikováno k vyloučení sekundární etiologie mízního otoku.
Medikamentózní terapie střevního zánětu patří do rukou gastroenterologa [14]. Správnou léčbou střevního onemocnění může dojít ke zlepšení kožních projevů, ale pouze samotná operace, resekce postiženého střevního úseku, nevede nutně k terapeutickému úspěchu stran MCD [8].
Léčba lymfedému genitálu by měla být prováděna na specializovaném pracovišti proškoleným odborníkem. Základem je komplexní dekongestivní léčba s modifikací na specifickou anatomickou oblast genitálu [5]. Nutně musí předcházet citlivý pohovor s pacientem, teoretická instruktáž léčby a získání důvěry pacienta v účinnost fyzikálních technik, které by pak měl po zacvičení lymfoterapeutem sám denně provádět. Samozřejmostí je dobrá hygiena.
Operace je indikována v těžkých případech s cílem odstranit přebytečnou tuhou kůži na skrotu a penisu (lymfangiektomie) s následným překrytím přilehlou normální kůží nebo kožními štěpy [7, 14].
Přestože metastatické kožní projevy v podobě otoku genitálu jsou v literatuře uváděny především u dětí a mladistvých s morbus Crohn, podobné změny jsme prokázali také u pacienta s colitis ulcerosa. Naopak v druhé kazuistice muže s Crohnovou chorobou se granulomatózní změny v kožních biopsiích nenašly. Nález si vysvětlujeme tím, že onemocnění zatím nebylo plně vyjádřeno, pacient neměl zažívací potíže a histologické znaky ve střevní sliznici nebyly rovněž specifické. Také je možné, že granulomy vzhledem k jejich ojedinělému výskytu nebyly zachyceny při jediné probatorní excizi.
Erytém a subfebrilie, které měli oba dva muži na začátku stonání, mohly být způsobeny infekcí nebo i samotným začátkem vzplanutí onemocnění, podobně jako u cheilitis granulomatosa [13]. Otok tváře udávaný pacientem v druhé kazuistice mohl znamenat ataku cheilitidy, která často předchází manifestaci střevního onemocnění [17].
Přestože léčbou došlo u našich pacientů ke zmírnění otoku genitálu, není výsledný stav ještě optimální. Nadále budou sledováni dermatologem i gastroenterologem a v případě zhoršení je na místě operace.
ZÁVĚR
Cílem kazuistického sdělení bylo upozornit na možnou koincidenci izolovaného lymfedému genitálu a nespecifického střevního zánětu, zejména u mladých mužů. Manifestace samotného otoku může předcházet střevní symptomatologii. Stanovení diagnózy a adekvátní léčba zabrání negativním funkčním, kosmetickým a psychosociálním následkům.
Do redakce došlo dne 23. 9. 2014.
Adresa pro korespondenci:
MUDr. Marika Kylarová
Dermatovenerologická klinika LFUK a FN Plzeň
Dr. E. Beneše 13
305 99 Plzeň
e-mail: kylarovam@fnplzen.cz
Sources
1. BOLT, R. J., PEELEN, W., NIKKELS, P. G. J., DE JONG, T. P. V. M. Congenital lymphoedema of the genitalia. Eur. J. Pediatr., 1998, 157, p. 943–946.
2. CALABRÒ, R. S., GALÌ, A., MARINO, S., BRAMANTI, P. Compulsive masturbation and chronic penile lymphoedema. Arch. Sex. Behav., 2012, 41, 3, p. 737–739.
3. CALLEN, J. P., JORIZZO, J. L. et al. Dermatological signs of internal disease. 4th. ed. Elsevier Inc., 2009, 434 p. ISBN 978-14160-6111-3.
4. CETKOVSKÁ, P., PIZINGER, K., ŠTORK, J. Kožní změny u interních onemocnění. Praha: Grada Publishing, 2010, 240 s. ISBN 978-80-247-1004-4.
5. EWMA focus document: Lymphoedema bandaging in practice. Dostupné na www: http://www.woundsinternational.com/pdf/content_179.pdf.
6. HALB, C., ESCHARD, C., LEFEBVRE, F. et al. Acute idiopathic scrotal oedema in young boys: A report of ten cases and a review of the literature. Ann. Dermatol. Venereol., 2010, 137, 12, p.775–781.
7. HALDAR, N. Genitální lymfedém mužů. Urol. List, 2005, 3, 4, s. 26–28.
8. HAWRYLUK, E. B., IZIKSON, L., ENGLISH III, J. C. Non infectious granulomatous diseases of the skin and their associated systemic diseases: An evidence based update to important clinical question. Am. J. Clin. Dermatol., 2010, 11, 3, p. 171–181.
9. KLENER, P. et al. Vnitřní lékařství. 3. vyd., Praha: Galén, 2006, s. 597–603.
10. KYLAROVÁ, M., DURANOVIČ, A. Diferenciální diagnóza otoků končetin. Ref. výběr dermatovenerol., 2012, 54, 4, s. 43–49.
11. LACINA, L., ŠTORK, J., ŠLAJSOVÁ, M., BĚLOHRADSKÁ, H. Bolestivé ulcerující noduly bérců. Čes. slov. Derm., 80, 4, 2005, s. 229–230.
12. MURPHY, M. J., KOGAN, B., CARLSON, J. A. Granulomatous lymphangitis of the scrotum and penis. Report of a case and review of the literature of genital swelling with sarcoidal granulomatous inflammation. J. Cutan. Pathol., 2001, 28, p. 419–424.
13. ROY, S., ROGERS III, M. D. Granulomatous cheilitis, Melkersson-Rosenthal syndrome, and orofacial granulomatosis. Arch. Dermatol., 2000, 136, 12, p. 1557–1558.
14. Sackett, D. D., Meshekow, J. S., Figueroa, T. E., Napoli, J. A. Isolated penile lymphoedema in an adolescent male: A case of metastatic Crohn´s disease. J. Pediatr. Urol., 2012, 8, p. e55–e58.
15. SIROY, A., WASMAN, J. Metastatic Crohn disease. A rare cutaneous entity. Arch. Pathol. Lab. Med., 2012,136, p. 329–332.
16. ŠTORK, J. et al. Dermatovenerologie. Praha: Karolinum Galén, 2008, s. 443.
17. TATNALL, F. M., DODD, H. J., SARKANY, I. Crohn‘s disease with metastatic cutaneous involvement and granulomatous cheilitis. J. R. Soc. Med., 1987, 80, p. 49–51.
18. WEINBERG, A. E., HAZARD, F. K., HSIEH, M. H. A case of genitourinary Crohn´s disease. Urology, 2012, 80, 5, p. 1132–1134.
19. ZELHOF, B., BIYANI, C. S., ANATHHANAM, A. J. et al. Severe penile edema: An anusual presentation of metastatic Crohn’s disease. Int. J. Urol., 2006, 13, p. 189–191.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology

2015 Issue 2
Most read in this issue- Cutaneous and Mucosal Candidoses
- Penile Lymphoedema in Association with Inflammatory Bowel Disease
- Small Melanomas
- Therapy of the Recurrent Basal Cell Carcinoma by Vismodegib
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

