-
Medical journals
- Career
Dermatoskopické vyšetření v neobvyklých indikacích
Authors: T. Fikrle 1; L. Drlík 2
Authors‘ workplace: Dermatovenerologická klinika LF UK a FN v Plzni, přednosta prof. MUDr. Karel Pizinger, CSc. 1; Kožní oddělení, Šumperská nemocnice a. s. 2
Published in: Čes-slov Derm, 87, 2012, No. 2, p. 39-45
Category: Reviews (Continuing Medical Education)
Overview
Dermatoskopie je neinvazivní vyšetřovací metoda, která je běžně používána k vyšetřování pigmentových kožních projevů. V řadě dalších případů může být dermatoskopie nápomocná při stanovení nebo potvrzení klinické diagnózy. Nabízíme přehled alternativních indikací dermatoskopie a možností jejího použití například u vybraných kožních infekcí, nemocí z poruchy rohovění, nemocí vlasů, v rámci kapilaroskopického vyšetření, u méně často vyšetřovaných kožních nádorů atd.
Klíčová slova:
dermatoskopie – neobvyklé indikace – kapilaroskopieÚVOD
Dermatoskopie je neinvazivní vyšetřovací metoda, která v dermatologii doplňuje klinické vyšetření pohledem. V odborné literatuře má řadu synonym – jako například dermoskopie, epiluminiscenční mikroskopie, povrchová kožní mikroskopie, in vivo kožní mikroskopie, videomikroskopie kůže a další. Principem dermatoskopie je aplikace imerzní látky na kožní povrch a následné vyšetření kvalitním optickým zařízením s kontaktním sklem a dostatečnou zvětšovací schopností. Imerze redukuje primární odraz světla na rozhraní kůže a vzduchu, čímž zprůhlední rohovou vrstvu epidermis a zpřístupní vyšetření oblast celé epidermis, dermoepidermální junkce a horní části dermis. Tak můžeme pozorovat poměrně diskrétní strukturální a barevné změny, které nejsou viditelné pouhým okem při běžném klinickém vyšetření. V praxi jsou k dermatoskopickému vyšetření nejčastěji používány ruční dermatoskopy s fixním 10–20násobným zvětšením. Některé varianty ručního dermatoskopu jsou vybaveny polarizovaným světlem a nevyžadují aplikaci imerze. V posledních letech se na trhu objevily také digitální dermatoskopické aparatury, které umožňují dynamické vyšetření kožního povrchu, většinou volbu optimálního zvětšení a především možnost archivace, analýzy nebo porovnávání jednotlivých dermatoskopických nálezů.
První snahy o nativní mikroskopické vyšetření kožního povrchu se datují až do 17. století, tyto pokusy měly většinou podobu kapilaroskopických vyšetření. Termínu dermatoskopie použil poprvé Saphier ve své práci z roku 1920. V 50. letech 20. století začal Goldman používat tento typ vyšetření u pigmentových kožních nádorů. Největší rozvoj prodělalo dermatoskopické vyšetření v posledních 20 letech. Jeho základní indikací je vyšetřování pigmentových kožních nádorů. V této oblasti dermatologie se stal dermatoskop nedílnou součástí nebo spíše běžnou nadstavbou základního klinického vyšetření. V posledním desetiletí se indikace použití dermatoskopie v dermatovenerologii výrazně rozšiřují. S trochou nadsázky se dá říci, že dermatoskopem se dnes můžeme dívat v podstatě na jakékoliv kožní projevy. Tomu odpovídá také postupně přibývající počet odborných publikací zabývajících se využitím dermatoskopie v méně obvyklých nebo vyloženě neobvyklých indikacích [15, 16]. Autoři těchto prací často oplývají výraznou obrazotvorností a vytváří pro své dermatoskopické obrazy nejrůznější, více či méně věrohodná, přirovnání. Zároveň je třeba zdůraznit, že v některých vedlejších indikacích je význam dermatoskopického vyšetření doplňkový nebo dokonce vyloženě diskutabilní. Nelze jej v tomto ohledu porovnávat se zcela zásadní rolí dermatoskopie v dermatoonkologii.
Tato práce si klade za cíl seznámit čtenáře s vybranými vedlejšími a méně obvyklými indikacemi použití dermatoskopie v běžné praxi. Výběr jednotlivých diagnóz se řídí především dostupnými literárními údaji a také vlastní zkušeností autorů.
PARAZITÁRNÍ INFEKCE
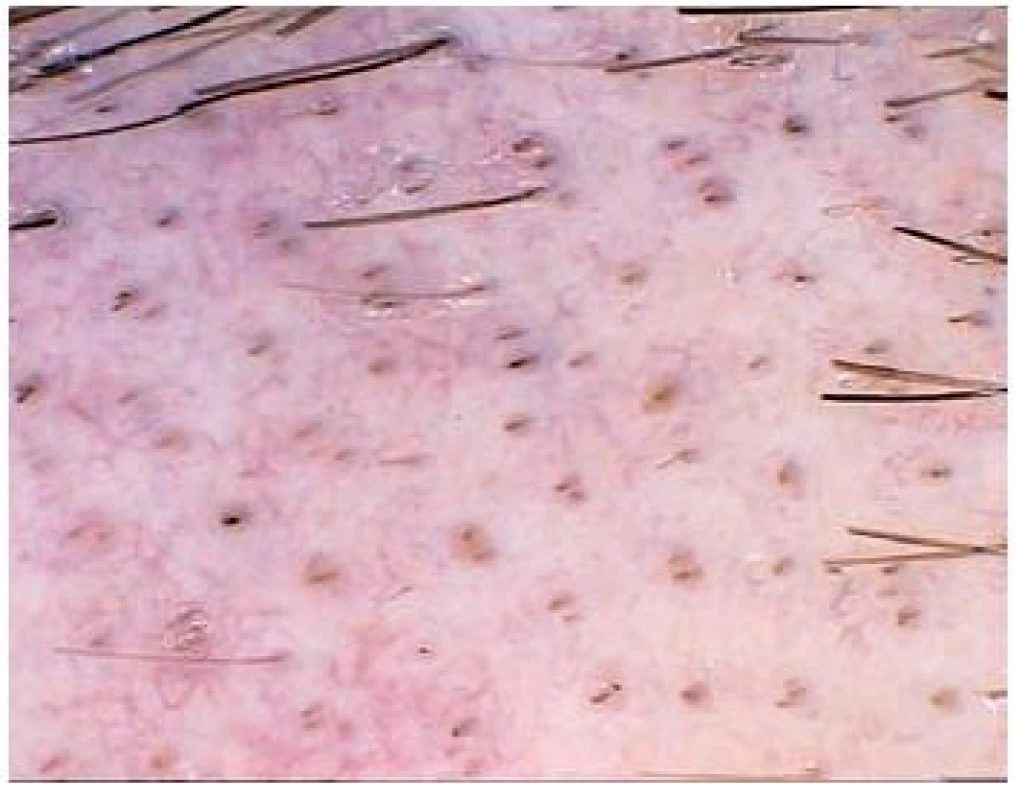
Scabies (obr. 1)
Image 1. Scabies Na větším obrázku je chodbička s parazitem na konci (fenomén rogala nebo tryskového letadla), ve výřezu průsvitné tělo zákožky při použití většího zvětšení. 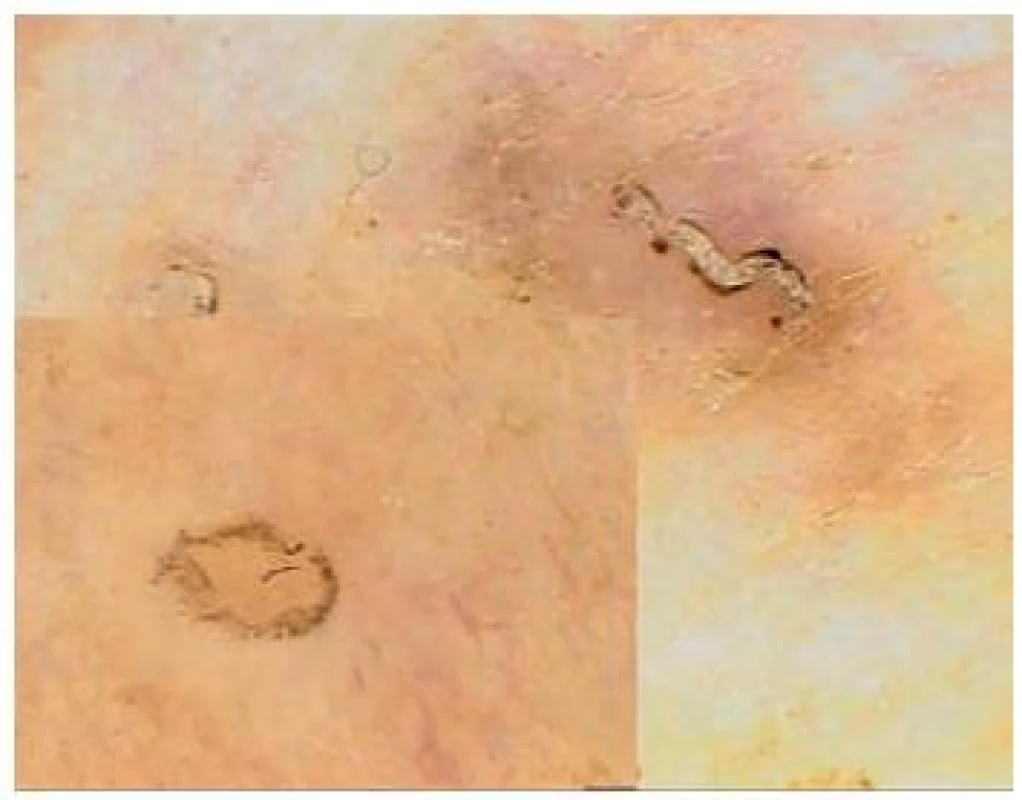
Dermatoskopické vyšetření nabízí u svrabu alternativu k jiným diagnostickým technikám prováděným in vivo [2]. V literatuře je uváděna srovnatelná úspěšnost s nativním mikroskopickým vyšetřením po získání materiálu seškrábnutím šupin z jednotlivých ložisek [8]. Při použití menšího zvětšení můžeme v dermatoskopu identifikovat tmavě hnědou nebo černou trojúhelníkovou strukturu, která odpovídá přední části těla parazita. Bývá přirovnávána k „rogalu“. Často vidíme umístění parazita v lineárním segmentu – chodbičce. Dohromady tak dermatoskopický obraz svrabu připomíná „tryskové letadlo s kondenzační stopou“. Větší zvětšení pak dovolují pozorovat průhledné tělo roztoče včetně některých jeho anatomických struktur, v chodbičce pak jednotlivá vajíčka nebo výkaly. Někdy je dokonce možné zaznamenat pohyb zákožky v chodbičce.
Dermatoskopické vyšetření je jednoduché, neinvazivní, rychlé, umožňuje bezproblémové vyšetření většího počtu projevů nebo větší části kožního povrchu. Výhodné je u dětí, anxiózních nebo méně spolupracujících pacientů. Procento falešně pozitivních výsledků by mělo být nízké, a to především při použití digitálních dermatoskopů s větším zvětšením. Tyto přístroje proto bývají doporučovány v literatuře také ke screeningovým vyšetřením kontaktů a rodinných příslušníků infikovaných pacientů, monitorování úspěšnosti léčby. Falešně negativní výsledky závisí do značné míry na zkušenostech vyšetřujícího lékaře. Obtížné může být – při použití ručního dermatoskopu s menším zvětšením – odlišit drobné krusty a arteficiální změny od zákožky, a to hlavně u pacientů s výraznými exkoriacemi, ekzematizací či sekundární infekcí.
Pediculosis (obr. 2)
Image 2. Pediculosis capitis Vlevo prázdná hnida, vpravo plná. 
Klinické vyšetření je obvykle dostačující ke stanovení diagnózy u pediculosis capitis i pediculosis pubis. Dermatoskopie umožňuje identifikaci živého parazita nebo jednotlivých hnid. Je možné snadno odlišit prázdné hnidy (plochý volný konec, průhledné) od těch s vajíčky (oválné, hnědé barvy), a monitorovat tak úspěšnost léčby [7]. Dermatoskopické vyšetření je opět rychlé, neinvazivní a je alternativou mikroskopického průkazu původce onemocnění. Popsáno je jeho využití například u dětí, kde v okcipitální krajině někdy potřebujeme odlišit pediculosis capitis od bakteriální infekce [3].
Dermatoskopie spojuje obory dermatologie a entomologie, objevují se literární zmínky o ento(mo)dermatoskopii jako nové diagnostické možnosti [32]. Dermatoskopicky lze vyšetřovat z parazitárních infekcí dále například larvu migrans, tungiázu nebo leishmaniózu [14].
VIROVÉ INFEKCE
Verrucae vulgares, verrucae planae (obr. 3)
Image 3. Verruca vulgaris Vlevo na kůži trupu, vpravo na plosce. 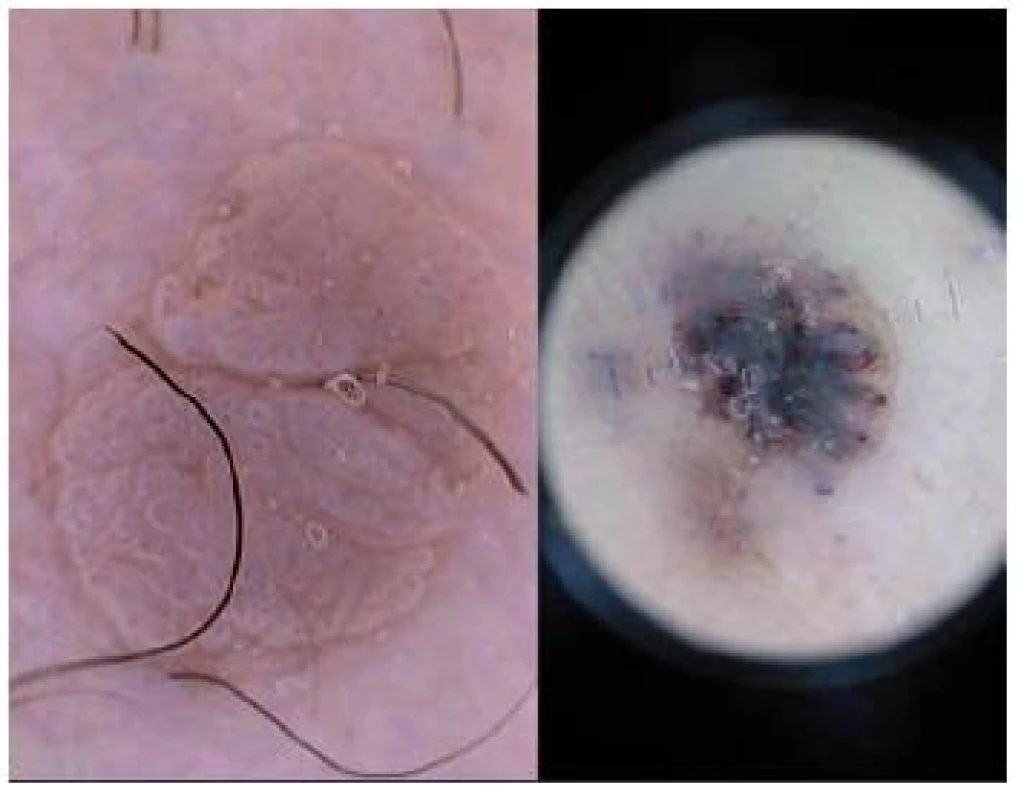
U běžných virových bradavic jsou viditelné mnohočetné, hustě nakupené, světlé papily. Každá z nich má centrální kapiláru, která při menším zvětšení odpovídá červené tečce obklopené světlejším haló. Na ploskách jsou díky trombotizovaným cévám či drobným krvácivým projevům součástí dermatoskopického obrazu také větší, nepravidelně uspořádané černé tečky a červenočerné globule [13]. U plochých bradavic jsou jednotlivé diskrétní červené tečky pravidelně uspořádané na žlutohnědém pozadí. Dermatoskopii můžeme využít v rámci diferenciální diagnostiky, např. při odlišení bradavic od mechanicky způsobených otlaků. Pravděpodobně větší uplatnění nachází dermatoskopie při sledování léčby bradavic, vyhledávání eventuálních zbytků či recidiv infekce.
Condylomata accuminata
Akuminátní kondylomy vytvářejí nepravidelné bělavé výběžky, které trsovitě vycházejí ze společného základu. Mohou v nich být viditelné tenké kapiláry. U papillae coronae glandis, které připadají na genitálu diferenciálně diagnosticky v úvahu, má každý podobně vyhlížející výrůstek svůj základ [26].
Molluscum contagiosum (obr. 4)
Image 4. Molluscum contagiosum (Obrázek – MUDr. Alena Pčolová) 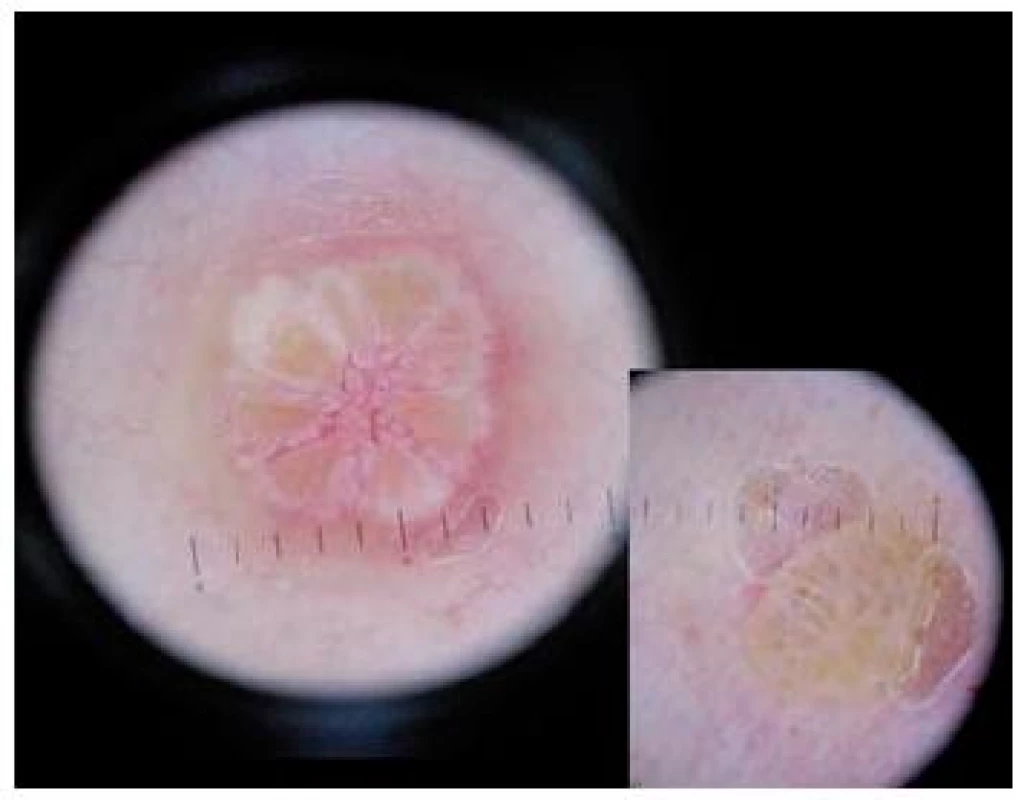
Projevy mají poměrně typický dermatoskopický obraz s centrální polyglobulární bílou nebo žlutavou částí obklopenou periferním lemem lineárních cév [27]. Tyto cévy se mohou větvit, ale většinou neprobíhají napříč středem léze („červená koruna“ nebo „červený věnec“).
NEMOCI VLASŮ
Dermatoskopie se v posledních letech uplatňuje stále více v diagnostice onemocnění vlasů [21]. Používány jsou k tomuto účelu především digitální dermatoskopy. S jejich pomocí lze provádět tzv. fototrichogram, který nahrazuje v minulosti používané mikroskopické vyšetření vlasů spojené s nepříjemným a bolestivým odběrem vzorku kštice. Některé přístroje jsou navíc vybaveny speciálním softwarem (TrichoScan) provádějícím, podobně jako u pigmentových projevů, digitální automatickou analýzu dermatoskopického nálezu ve kštici. Jejím cílem může být například snaha monitorovat růst vlasů u pacientů s androgenní alopecií.
Alopecia androgenica
Onemocnění je většinou snadno diagnostikováno klinickým vyšetřením. Časným dermatoskopickým znakem androgenní alopecie je rozmanitost průměru jednotlivých vlasů („hair diameter diversity“), měla by postihovat alespoň 20 % všech vyšetřených vlasů v dané oblasti kštice [5]. Mezi další nálezy patří světle hnědé haló v okolí ústí vlasového folikulu podmíněné lymfocytárním infiltrátem v časné fázi onemocnění. Dále pak vídáme žluté tečky odpovídající degenerovaným keratinocytům vlasového folikulu, které spolu s mazem rozšiřují jednotlivá ústí [21].
Alopecia areata (obr. 5)
Podobně jako v předchozím případu nacházíme v dermatoskopickém obraze tečky žluté nebo žlutočervené barvy, které odpovídají rozšířeným folikulárním ústím. Dále lze často diagnostikovat tzv. „vykřičníkovité“ vlasy typického tvaru, kadaverózní vlasy (černé tečky) a jinak morfologicky změněné dystrofické vlasy [10]. Velký počet takto deformovaných vlasů je známkou progrese onemocnění. Naopak, za pozitivní dermatoskopický znak považujeme přítomnost krátkých hypopigmentovaných vlasů vellusových, které mohou vícečetně vyrůstat z jediného folikulu.
Jizvící alopecie (obr. 6)
Image 6. Jizvící alopecie – lichen planopilaris 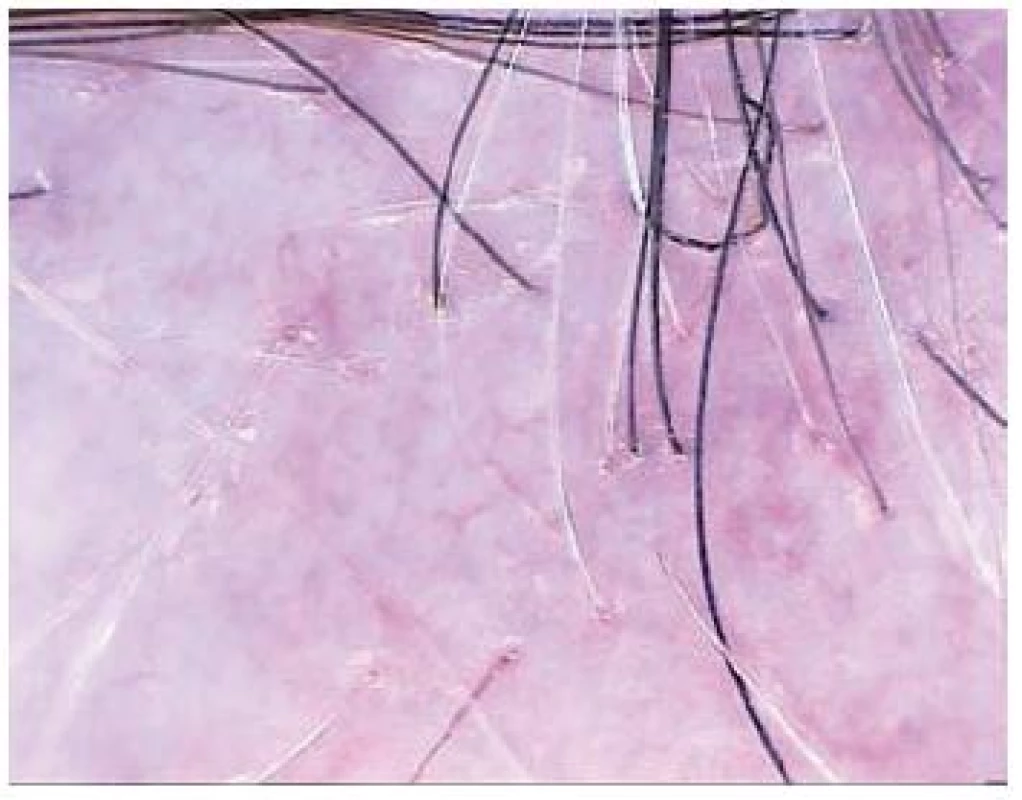
Na klinické vyšetření pacientů s jizvící formou alopecie navazuje většinou odběr biopsie s vyšetřením histopatologickým, které zůstává standardem pro stanovení diagnózy. Nejčastějšími příčinami jsou lichen planopilaris a chronický lupus erythematosus. Dominantním dermatoskopickým nálezem je obecně v těchto případech redukce až chybění ústí vlasových folikulů a atrofie kůže [21].
V případech způsobených lichen planopilaris často nacházíme navíc hyperkeratózu a šupiny, které mohou vytvářet límečky kolem zbývajících folikulárních ústí. Dalším nálezem mohou být větvící se ektázie, pigmentová pseudosíť, tečky bílé barvy odpovídající fibróze nebo šedomodré tečky korelující s nálezem melanofágů v koriu. U alopecií na podkladě lupus erythematosus dominuje dermatoskopickému nálezu atrofické bělavé ložisko s větvícími se ektáziemi, ve zbývajících folikulech je výrazná hyperkeratóza, v jejich okolí červenohnědé tečky způsobené extravazáty erytrocytů.
Trichotillomania
Dermatoskopie umožňuje často odlišit objektivní nález u této psychodermatózy od jiných forem alopecií bez provedení biopsie. V dermatoskopickém obrazu jsou ulámané vlasy roztřepené a především různě dlouhé [12].
Dermatoskopické vyšetření může samozřejmě nahradit vyšetření mikroskopické také u vzácných nemocí spojených se změnou tvaru vlasu. Hlavně při větším zvětšení dermatoskopu můžeme identifikovat morfologické nálezy tak, jak jsou popsány v učebnicích pro jednotlivé diagnózy.
PORUCHY ROHOVĚNÍ
Podobně jako u většiny zde zmiňovaných diagnóz je základem vyšetření klinické, v případě diagnostických rozpaků lze provést biopsii a histopatologické vyšetření. Nicméně, u níže uvedených onemocnění s poruchou rohovění je dermatoskopický nález často natolik průkazný, že při určitém tréninku lze s pomocí dermatoskopie výrazně zvýšit diagnostickou jistotu lékaře. Dermatoskopii používáme při vyšetřování pacientů s nejasným klinickým nálezem nebo s ložiskovým postižením v netypických či obtížně vyšetřitelných lokalizacích, ojediněle je popisován také její přínos při monitorování léčby.
Psoriasis (obr. 7)
Image 7. Psoriasis (Koebnerův fenomén) 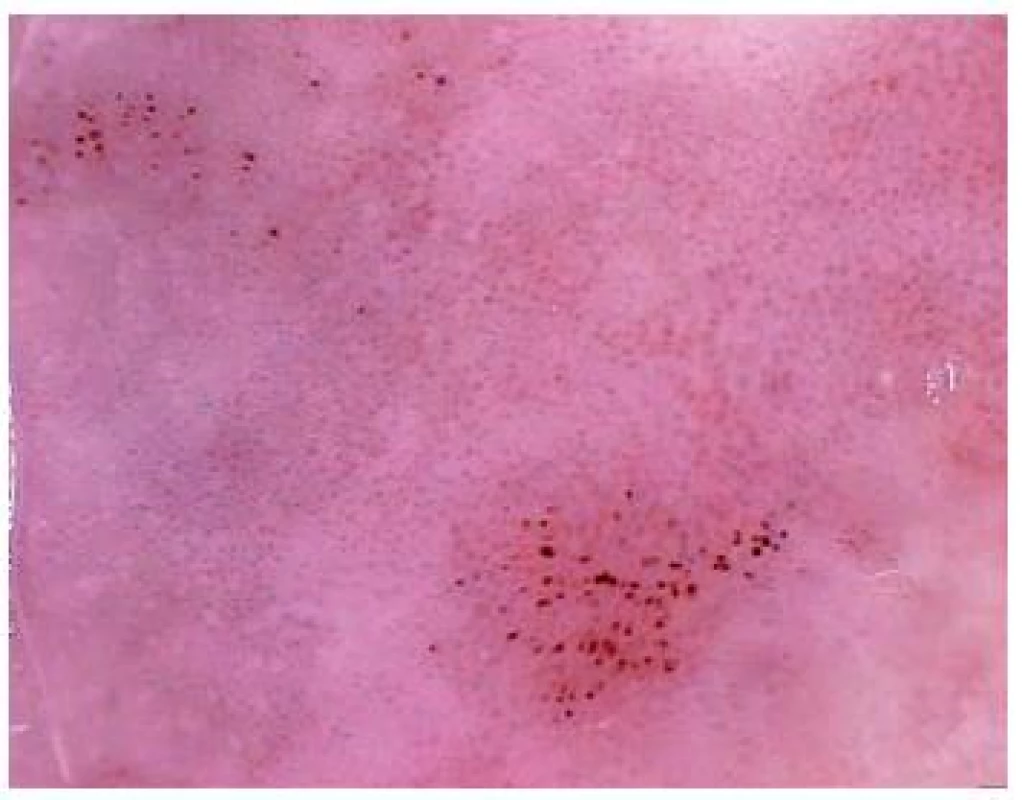
Psoriáza má poměrně typický cévní vzorec, jehož podkladem jsou rozšířené kapiláry v protažených dermálních papilách [18]. Při menším zvětšení se jedná o pravidelně rozmístěné drobné červené tečky. Po mechanickém podráždění bývá v dermatoskopu viditelné bodové krvácení odpovídající průkazu dobře známého Auspitzova fenoménu. Při větším zvětšení jsou jednotlivé kapiláry protažené, dilatované, zatočené, nejčastěji glomeruloidního tvaru. Těsně vedle ložiska psoriázy bývají ve zdravé kůži kapiláry vlásenkovitého tvaru s vrcholem otočeným k psoriatické lézi.
Lichen planus (obr. 8)
Dermatoskopické vyšetření umožňuje poměrně snadno identifikovat tzv. „Wickhamovy striae“, jejichž nález je pro lichen planus specifický [23]. Jedná se o jednotlivé bělavé linie, které rozdělují vyšetřovaný projev na několik polí. Jejich tvar a uspořádání mohou být různé – síťovité, lineární, anulární, nepravidelné. Většinou se na jednotlivých širších liniích postupně vytváří drobné výběžky podobně jako u „hřebenu“. Nález Wickhamových strií bývá výrazný u čerstvých projevů, u starších lézí ustupuje, přibývají šedomodré tečky a difuzní šedohnědá pigmentace.
Porokeratosis (obr. 9)
Vyšetřovaný projev je ostře ohraničený nápadnou bílou nebo žlutou anulární linií, někdy s hnědavou pigmentací uvnitř. V centru je homogenní růžová nebo světle červená oblast s různě četnými bodovými nebo lineárními ektáziemi. Dermatoskopický obraz je pro porokeratózu specifický, připomíná „vulkán při pohledu shora“ [6]. Odpovídá histologickému nálezu kornoidní lamely a centrální atrofie.
KAPILAROSKOPIE NEHTOVÝCH VALŮ, SYSTÉMOVÉ CHOROBY POJIVA
Pomocí dermatoskopů, především těch vybavených větší zvětšovací schopností, můžeme sledovat uspořádání a morfologii kapilárních kliček v oblasti nehtových valů [4, 9]. Jak bylo již zmíněno v úvodu, je podle některých pramenů historicky právě kapilaroskopie základem současné moderní povrchové mikroskopie kůže. U zdravých lidí a u pacientů s primárním Raynaudovým fenoménem (mimo období expozice akrálních částí končetin chladu) jsou normálním kapilaroskopickým nálezem pravidelné, hustě uspořádané tenké kapilární kličky podél nehtového lůžka. Všechny jsou přibližně stejného tvaru. Kapilaroskopický nález je dlouhodobě stabilní. Naopak pacienti se sekundárním Raynaudovým fenoménem a systémovými chorobami pojiva mají kapilaroskopický nález patologický, u většiny z nich se jeho charakter mění v závislosti na eventuální progresi onemocnění. U pacientů s Raynaudovým fenoménem a patologickým kapilaroskopickým nálezem je třeba uvažovat o existující systémové chorobě pojiva a cíleně pacienta vyšetřit především s ohledem na systémovou sklerodermii. Výrazně zhoršený patologický kapilaroskopický nález může také signalizovat progresi orgánových komplikací, bývá uváděna především korelace se srdečním onemocněním. Nejvíce vyjádřeny a nejlépe prostudovány jsou kapilaroskopické nálezy právě u pacientů se systémovou formou sklerodermie.
Systémová sklerodermie (obr. 10)
Image 10. Kapilaroskopie nehtového valu – systémová sklerodermie typu akrosklerózy Nepravidelná organizace kapilár, redukce jejich počtu, viditelné megakapiláry a drobné krvácení v oblasti kutikuly. 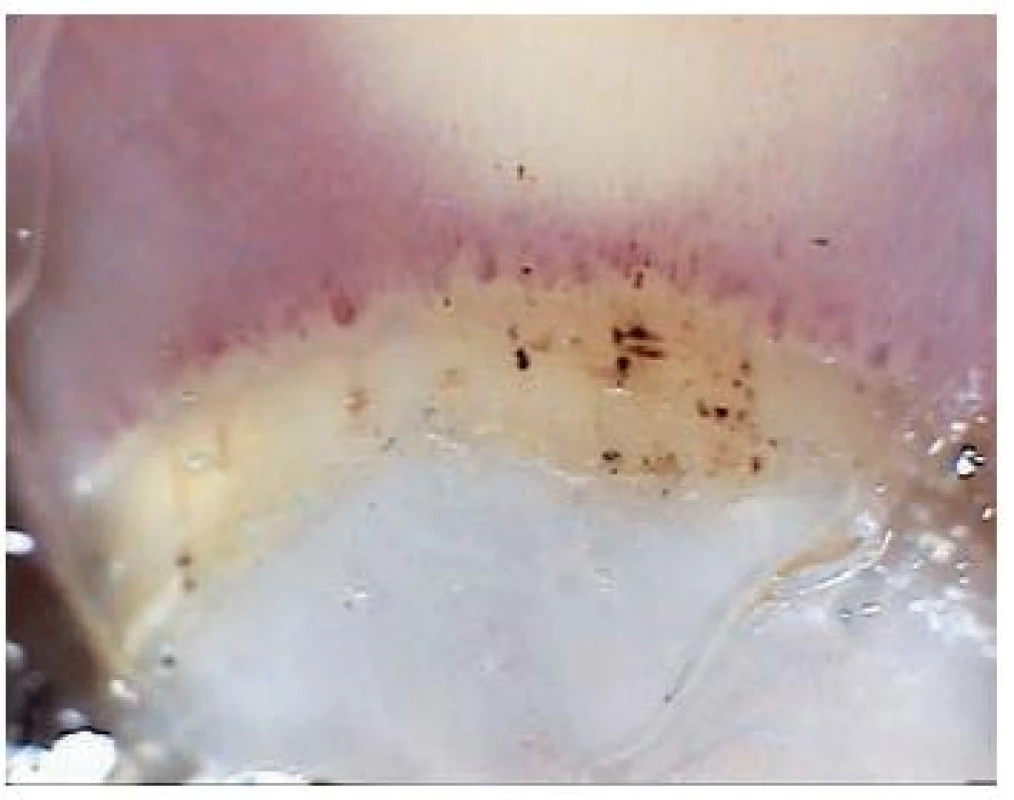
U systémové sklerodermie se patologický kapilaroskopický nález rozděluje do tří stadií [4, 9]. V časném stadiu nalézáme většinou jen ojedinělé zvětšené kapilární kličky („megakapiláry“) a známky kapilárního krvácení v oblasti proximálního nehtového valu či kutikuly. Nedochází zatím k podstatné dezorganizaci a redukci počtu kapilár. Je třeba vyšetřovat všechny prsty, protože změny mohou být poměrně diskrétní a dostatečně vyjádřené jen na některých z nich. V aktivní fázi onemocnění si všímáme četných megakapilár a krvácivých změn, redukce počtu kapilárních kliček a ztráty jejich pravidelné organizace. V pozdní fázi sklerodermie je počet kapilár výrazně redukován, jejich organizace vážně narušena, převládají avaskulární oblasti odpovídající skleróze. Pravidelně nalézáme také bohatě rozvětvené a morfologicky výrazně deformované kapiláry, naopak nález klasických megakapilár a krvácivých změn je oproti aktivní fázi vzácný.
Ostatní systémové choroby pojiva
U dermatomyozitidy je kapilaroskopický nález do značné míry podobný jako u sklerodermie [4, 9]. Možné patologické znaky zahrnují zvětšení kapilárních kliček, jejich morfologické změny (kapiláry bývají popisovány jako „huňaté, zkroucené, apod.“), redukci jejich počtu, abnormální rozložení kapilár, kapilární krvácení. Za diagnosticky cenný je považován nález alespoň dvou patologických znaků na dvou různých prstech vyšetřovaného pacienta. U pacientů s antifosfolipidovým syndromem byla popsána mnohočetná symetrická drobná kapilární krvácení na nehtových valech. Změny tvaru, počtu a uspořádání kapilárních kliček lze diagnostikovat také u některých pacientů se systémovým lupus erythematosus, Sjögrenovým syndromem, smíšeným onemocněním pojiva atd.
Také u jiných nemocí postihujících nehet můžeme okrajově využít dermatoskopické vyšetření. V některých případech onychomykózy lze doplnit klinické vyšetření dermatoskopickým. U plísní produkujících melanin nacházíme homogenní hnědou pigmentaci bez přítomnosti podélně probíhajících paralelních proužků, což může mít smysl při odlišení tohoto nálezu od subunguálního melanomu. U psoriázy nehtů můžeme pozorovat běžně popisované změny, jako je dolíčkování, barevné skvrny, třískovité krvácení, onycholýzu, subunguální hyperkeratózu. Na hyponychiu jsou u psoriatiků ojediněle viditelné rozšířené, dilatované, nepravidelně uspořádané kapiláry.
DERMATOSKOPEM MÉNĚ ČASTO VYŠETŘOVANÉ KOŽNÍ NÁDORY A PREKANCERÓZY
Jedná se o nádorové změny nejrůznější povahy, většinou klinicky poměrně nenápadné, růžové nebo červené barvy. Dermatoskopie může v těchto případech výrazně přispět ke stanovení správné klinické diagnózy, eventuálně vhodné indikaci biopsie a histopatologického vyšetření. Kromě výběru optimální terapie je důležité také v rámci diferenciální diagnostiky vyloučit amelanotický nebo hypomelanotický maligní melanom. V minulosti tyto projevy nebyly příliš často vyšetřovány dermatoskopem, to se v posledních letech výrazně mění spolu s rostoucím zájmem lékařů o cévní struktury viditelné v rámci dermatoskopického vyšetření. V těchto případech se dermatoskopie výrazně přibližuje své hlavní indikaci a je velmi pravděpodobné, že v budoucnu nebudou níže popsané diagnózy uváděny jako indikace alternativní.
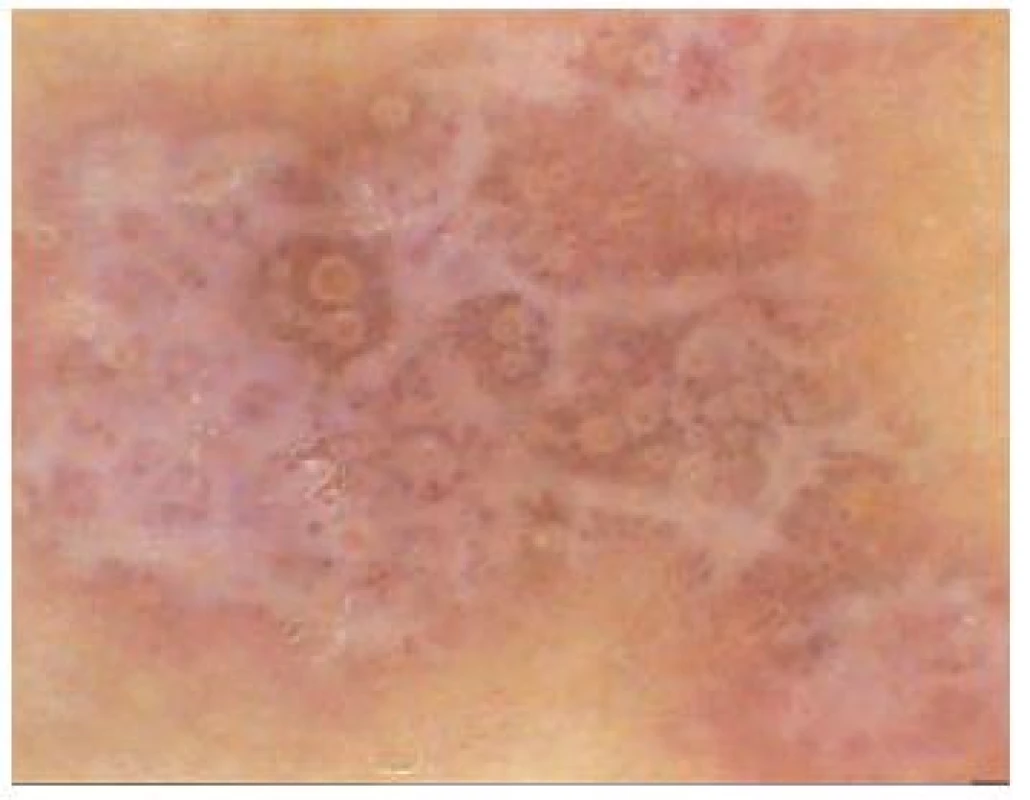
Akantom ze světlých buněk (obr. 11)
Image 11. Akantom ze světlých buněk 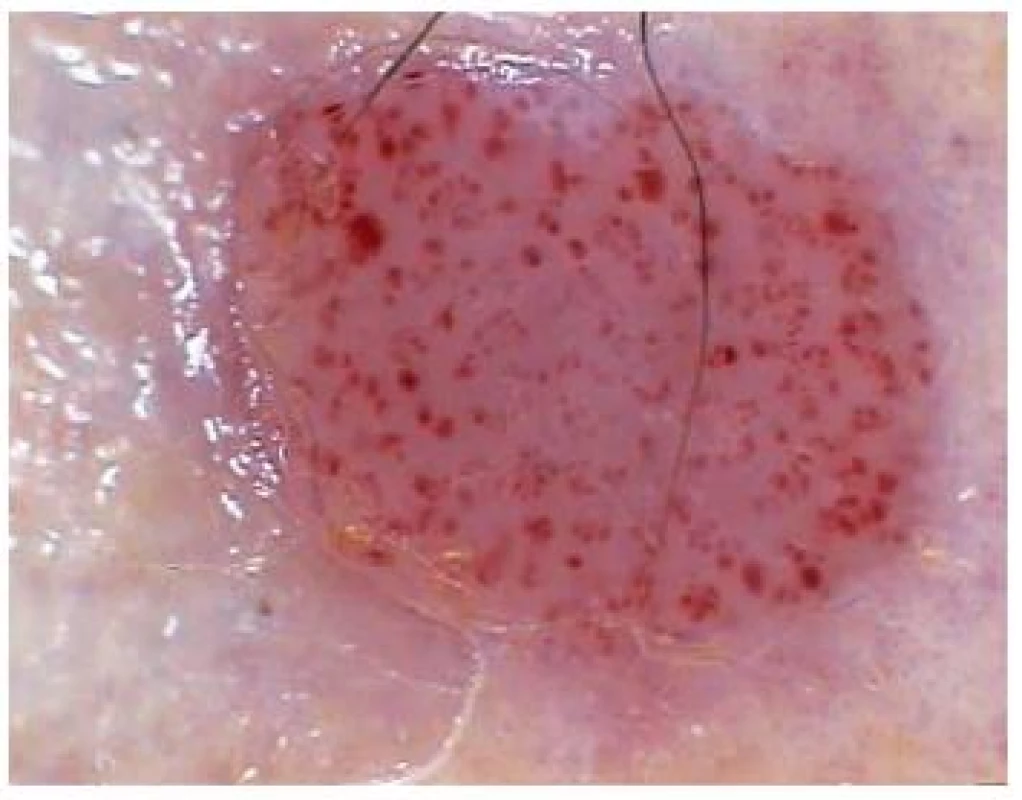
Diagnóza tohoto nezhoubného nádoru je stanovena klinicky správně poměrně ojediněle. Většinou se jedná o růžovou, dobře ohraničenou papulu, velikosti několik milimetrů v průměru. Dermatoskopický obraz je specifický, skládá se při menším zvětšení z tečkovitých cév, pravidelně uspořádaných symetricky v rámci celého projevu na bílém nebo růžovém pozadí, a to nejčastěji ve zvláštní konfiguraci připomínající „řetízky perel“ [33]. Při větším zvětšení nabývají jednotlivé cévy „keříčkovitý“ nebo „glomeruloidní“ charakter.
Morbus Bowen (obr. 12)
Image 12. Morbus Bowen Ve výřezu je detail na převážně glomeruloidní cévní struktury. 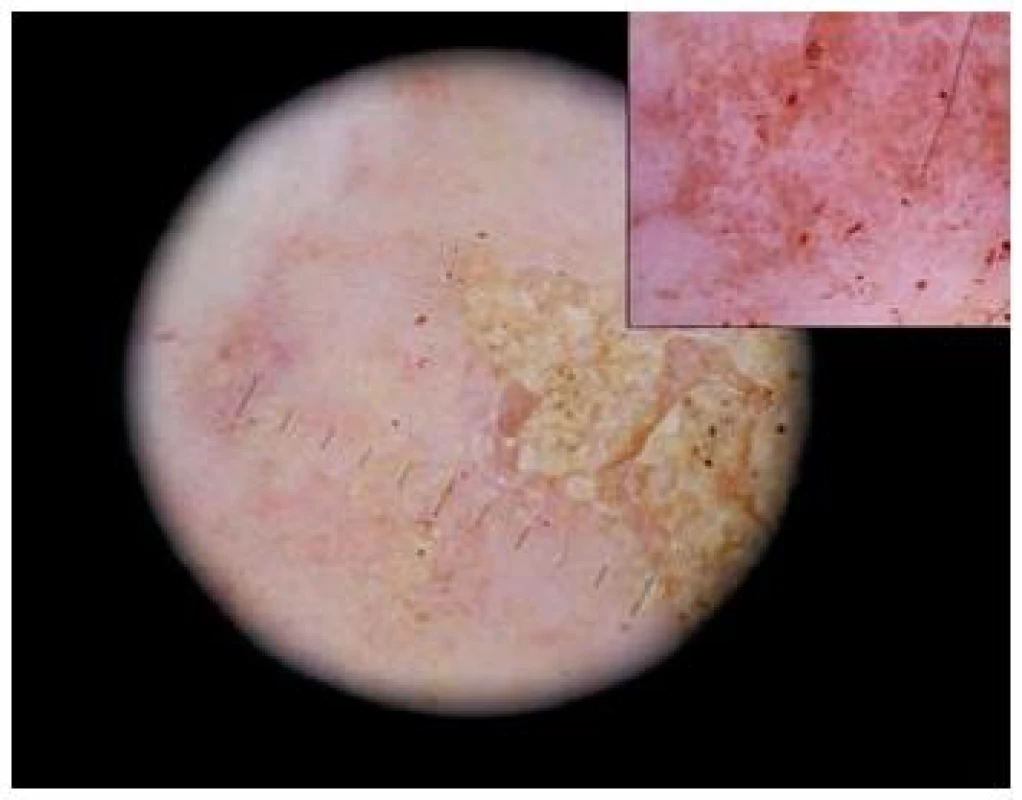
Morbus Bowen je poměrně často diagnostikovaný projev charakteru carcinoma in situ. Dermatoskopický obraz není zcela specifický, ale především u amelanotické varianty může dermatoskopie napomoci ke stanovení správné diagnózy, eventuálně také přispět ke sledování úspěšnosti léčby. V těchto případech vidíme v dermatoskopu ve skupinkách uspořádané glomeruloidní a tečkovité cévy, dále pak četné šupiny a/nebo krusty, eventuálně známky krvácení [31]. U vzácné pigmentované varianty si můžeme všimnout struktur hnědé nebo šedohnědé barvy, které připomínají pigmentované globule, části pigmentové sítě nebo dokonce větvící se proužky, difuzní pigmentaci. Jedná se tedy o struktury, které vídáme často u maligního melanomu a jeho odlišení je tedy velmi obtížné až nemožné.
Keratosis actinica (obr. 13)
Image 13. Pigmentovaná varianta keratosis actinica 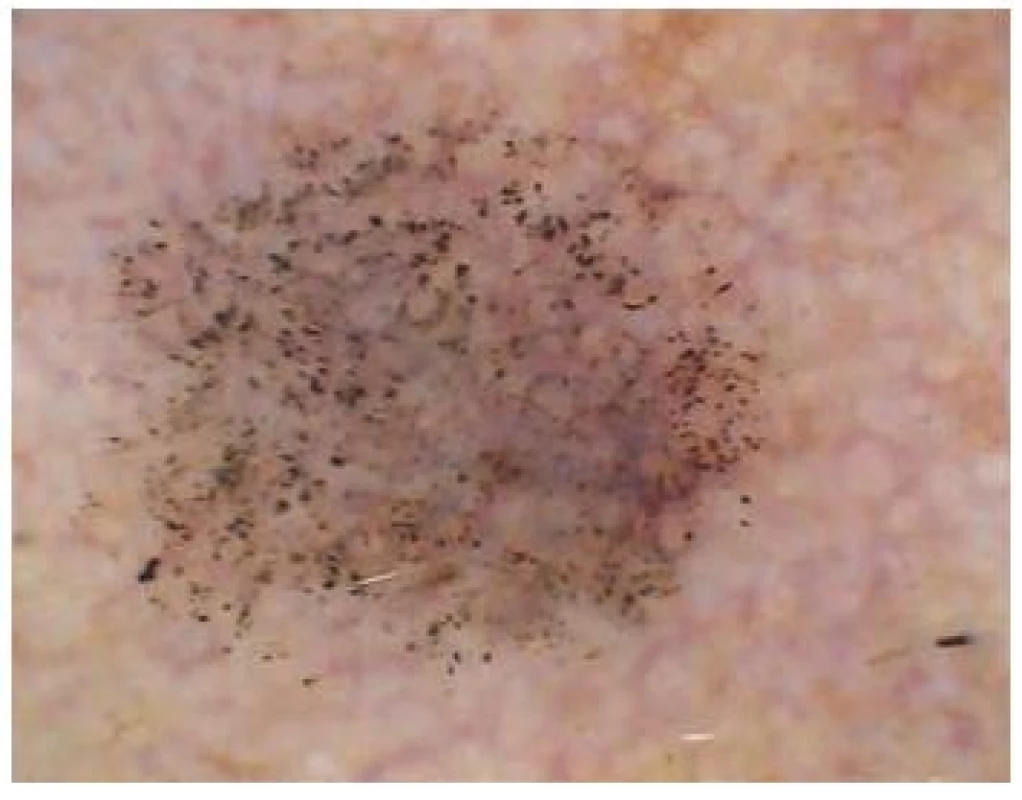
Jedná se o velmi častý kožní projev, který je ve většině učebnic dermatologie uváděn jako prekanceróza, některými autory je považován za carcinoma in situ. Aktinické keratózy jsou velice často mnohočetné a jsou ošetřovány nechirurgicky (např. kryoterapií či fotodynamickou léčbou), a to i bez předchozí biopsie. Klinická diagnóza je sice ve většině případů dostačující, nicméně dermatoskopie může v ojedinělých obtížných případech pomoci. U většiny aktinických keratóz vidíme v dermatoskopu světle červenou pigmentovou pseudosíť, která obkružuje bělavá folikulární ústí vyplněná keratinem. Dermatoskopický obraz připomíná „jahodu“ („strawberry pattern“), jeho součástí mohou být také četné šupiny [20]. Obtížné je odlišit klinicky a dermatoskopicky podstatně vzácnější pigmentovanou variantu aktinické keratózy od lentigo maligna [1]. V klinickém obrazu je pigmentovaná aktinická keratóza někdy drsnější, projevy mohou být vícečetné. V dermatoskopu je typická šedá nebo šedohnědá granulárně-anulární struktura, která se skládá z jednotlivých drobných teček uspořádaných v okolí vlasových folikulů. Podobně jako u lentigo maligna se může objevit nepravidelná pigmentová pseudosíť, rhomboidní struktury, někteří autoři uvádí na rozdíl od lentigo maligna absenci asymetricky pigmentovaných folikulárních ústí. Dermatoskopické odlišení obou diagnóz může být nesmírně složité, napomoci může přeci jen více homogenní a symetrický charakter nálezu u pigmentované aktinické keratózy. Je indikována biopsie a histopatologické vyšetření.
Granuloma pyogenicum (obr. 14)
Image 14. Granuloma pyogenicum 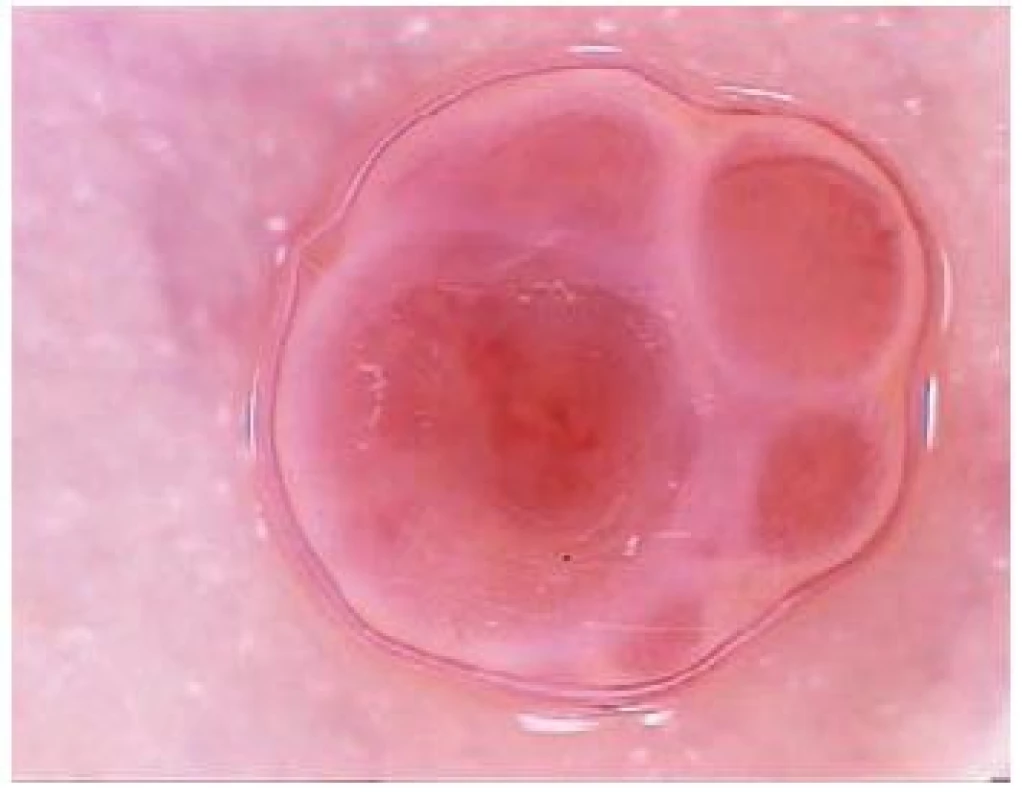
Klinicky se ve většině případů jedná o rychle rostoucí, často krvácející, solitární, živě červený projev. Nejčastěji jej nacházíme na kůži dětí a mladých pacientů. Kromě chirurgické léčby se nabízí také použití elektrokauteru, kryoterapie či laseru. Dermatoskopický obraz je tvořen červenými, homogenními, většinou okrouhlými nebo oválnými strukturami, které jsou obklopeny bělavými liniemi připomínajícími „kolejnice“ („white rail lines“) [28]. Tyto linie procházejí napříč lézí a rozdělují ji. Dermatoskopické vyšetření často znepříjemňuje krvácení a sekundární infekce. Je třeba v rámci diferenciální diagnostiky nezapomínat v ojedinělých případech na nutnost odlišit melanocytové projevy – u dětí nevus Spitzové, u dospělých pak amelanotický maligní melanom. Především u dospělých pacientů se doporučuje doplnit při léčbě pyogenního granulomu histopatologické vyšetření k vyloučení amelanotické varianty maligního melanomu.
Sarcoma Kaposi
S Kaposiho sarkomem se setkáváme v poslední době častěji díky jeho výskytu u imunosuprimovaných a HIV pozitivních pacientů. V dermatoskopu má být vidět „znamení duhy“ („rainbow phenomenon“) [11]. Jedná se o homogenní, jinak poměrně bezstrukturní, vícebarevnou plochu většinou v odstínech růžové, červené, fialové a modré barvy. Ojediněle vidíme šupiny a drobné hnědé globule.
DALŠÍ ALTERNATIVNÍ INDIKACE DERMATOSKOPIE
Nevus flammeus
Nevus flammeus je vrozenou kapilární malformací, která představuje celoživotní a léčebně obtížně řešitelný estetický problém. Metodou volby jsou v dnešní době lasery. S pomocí dermatoskopického vyšetření můžeme lépe odhadnout předpokládaný efekt léčby [22]. Dermatoskopicky lze ohně rozdělit na povrchní typ („papilární“), u kterého pozorujeme živě červené tečky a globule, a hluboký typ („retikulární“) s lineárními strukturami, které vytvářejí nepravidelnou potrhanou červenou síť. Varianty lokalizované hluboko v dermis mohou mít šedobílý závoj. Podstatně lepší a rychlejší léčebný efekt lze očekávat u povrchní varianty. Za prognosticky nepříznivý lze označit také nález bělavých proužků a větvících se linií (nález odpovídá drobnému jizvení po předchozích ošetřeních), difuzního světle růžového či modrého zbarvení nebo struktur připomínajících komedony.
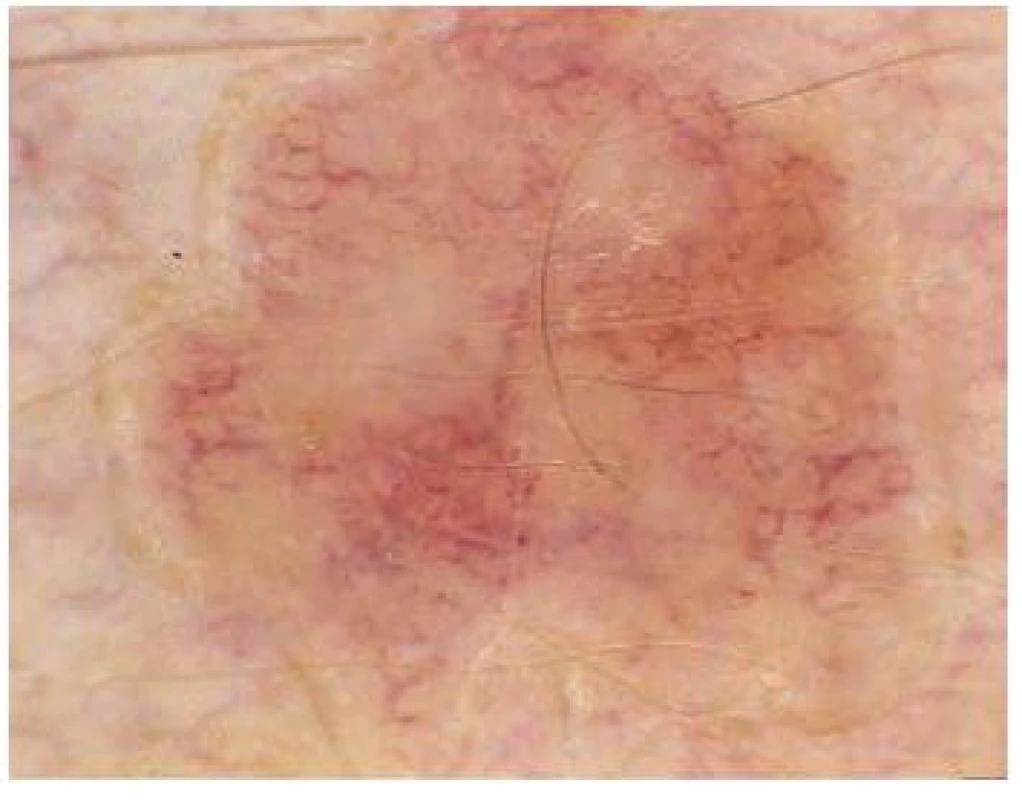
Sebaceózní hyperplazie (obr. 15)
Image 15. Sebaceózní hyperplazie Nápadná vaskulární síť v okolí odpovídá nálezu u rozacey. 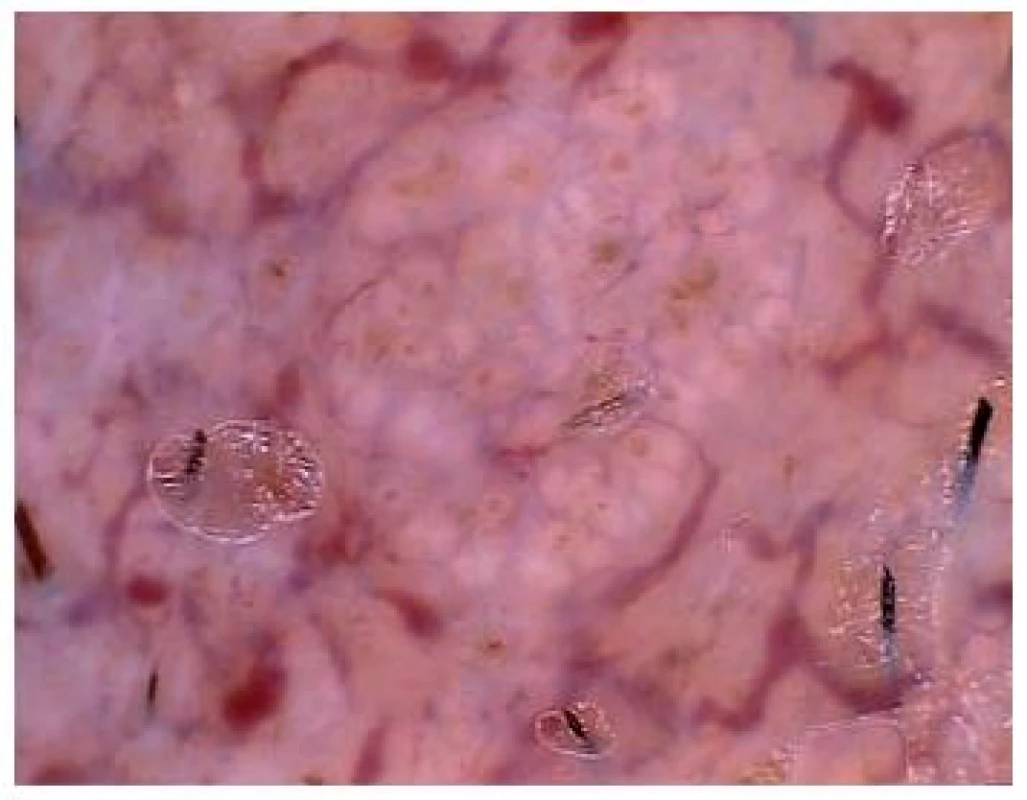
Dermatoskopický nález je poměrně specifický. Jedná se o nápadně nakupené bělavé globule, které jsou obklopené periferním lemem tvořeným ektáziemi. Někdy bývá v centru viditelné ústí zbytnělé mazové žlázy. Dermatoskopický obraz připomíná „oblaka před bouřkou“ („cumulus sign“) nebo dobře známé „karamelové bonbóny toffee“ („toffee sign“) [19].
Urticaria, urticaria vasculitis, jiné formy kožní vaskulitidy (obr. 16)
Image 16. Vasculitis leukocytoklastická 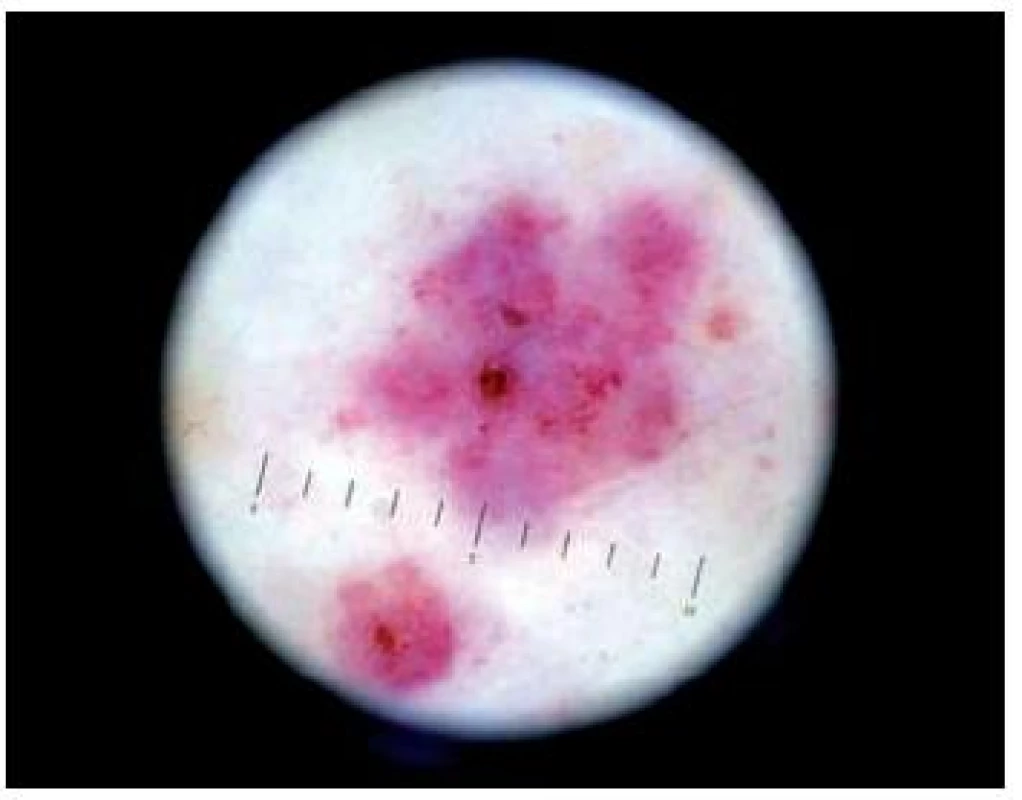
Dermatoskopické vyšetření můžeme použít při snaze odlišit pomfy u běžné kopřivky od projevů urticaria vasculitis [24]. U kopřivky vidíme červené linie vytvářející diskrétní síťovitou strukturu, eventuálně avaskulární bledé okrsky, které odpovídají výraznému dermálnímu edému. V případě urticaria vasculitis se jedná o četné krvácivé tečky a větší globule na oranžovohnědém homogenním pozadí. Dermatoskopické nálezy ale nejsou pro uvedené diagnózy specifické. Dermatoskopicky lze vyšetřovat také jiné formy kožní vaskulitidy, např. vaskulitidu leukocytoklastickou. V dermatoskopickém obrazu dominují krvácivé projevy, změny jsou podobné jako v případě urticaria vaskulitidy, většinou jsou nápadnější či více vyjádřené.
Chronický lupus erythematosus (obr. 17)
Image 17. Lupus erythematosus chronicus 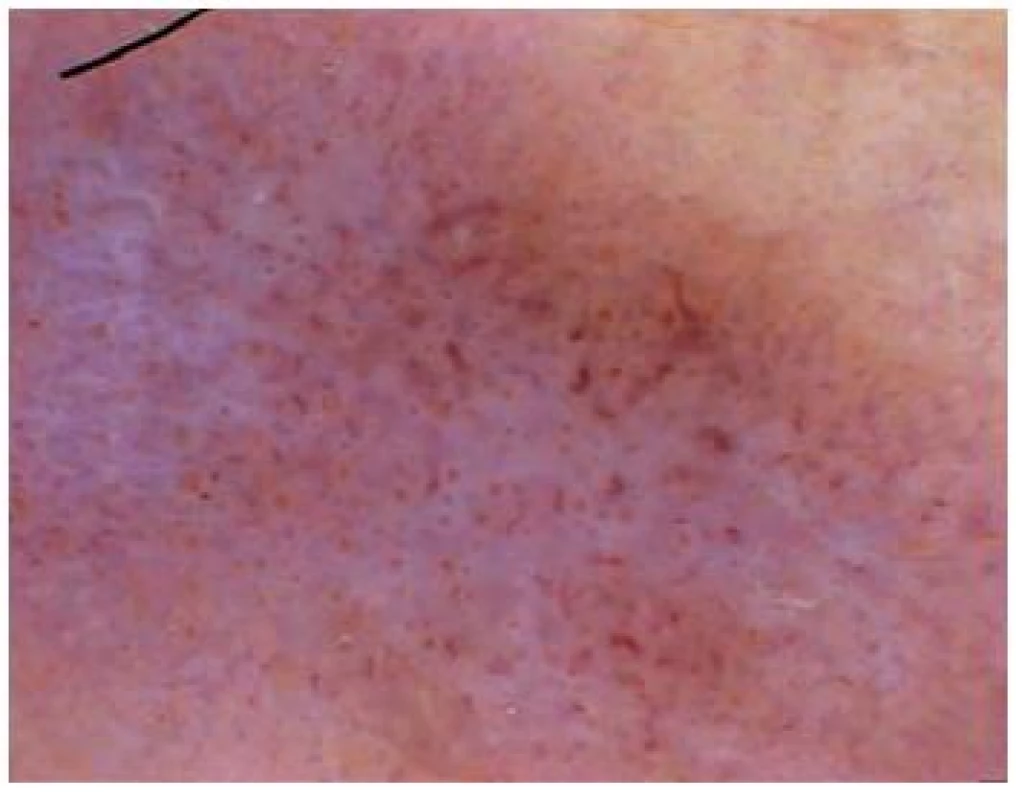
Dermatoskopický obraz koreluje většinou dobře s klinickým i histopatologickým nálezem, může napomoci ke stanovení správné diagnózy [15]. U plně vyvinutého ložiska jsou viditelné bělavé, nebo žlutohnědé globule odpovídající výrazné folikulární hyperkeratóze, v jejich okolí bývá erytém nebo při výraznější atrofii epidermis růžovobílá plocha s ektáziemi, olupování.
Stasis dermatitis (obr. 18)
Image 18. Stasis dermatitis, hemosiderinové pigmentace (Obrázek – MUDr. Ivana Strouhalová) 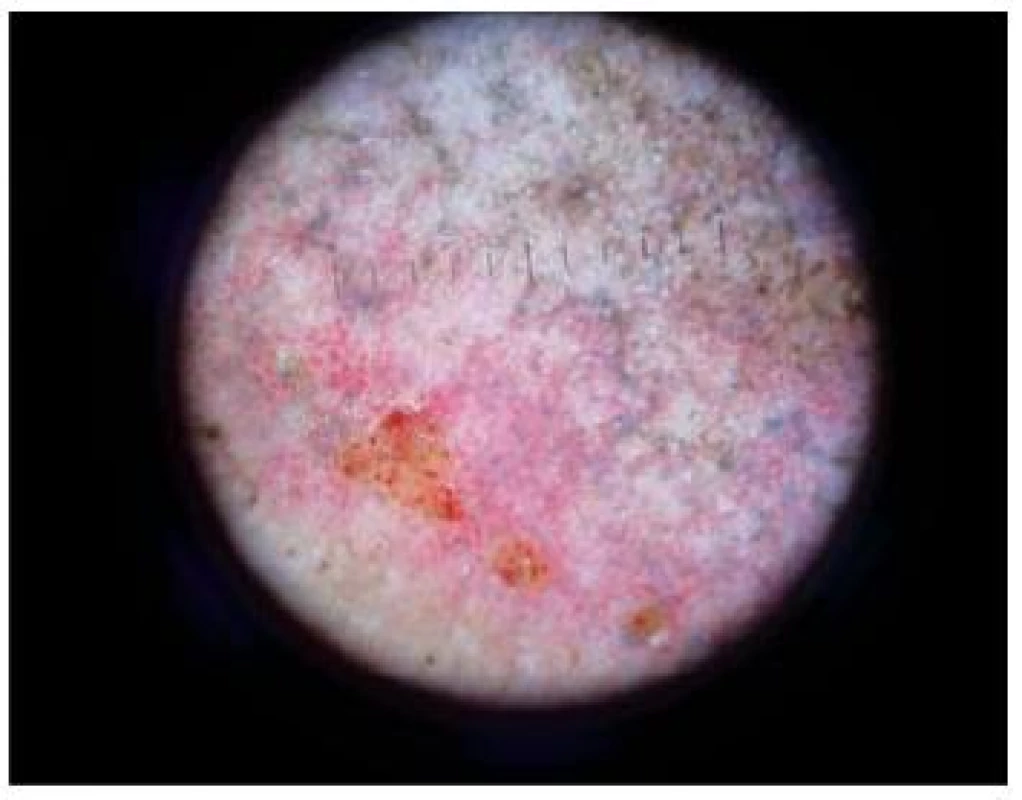
U pacientů s chronickou žilní nedostatečností a stasis dermatitidou na bércích většinou není dermatoskopické vyšetření potřebné. V případě jeho použití vidíme četné červené globule, které mají při větším zvětšení dermatoskopu charakter glomeruloidních cév, dále olupování a často také poměrně nápadnou šedohnědou až černou, bizardně uspořádanou pigmentaci [30].
Dermatoskopem lze vyšetřovat celou řadu dalších kožních změn, jak bylo uvedeno v úvodu. Popsáno je použití dermatoskopie například u granulomatózních či atrofizujících onemocnění, některých forem plísní, purpury, rozacey, pityriasis rosea, xantomů, xantelasmat, keratoakantomu a mnoha dalších [29]. Stejně tak jsou literární zmínky o využití dermatoskopie k monitorování farmakologické léčby v dermatologii a kosmetologii. Jako příklad lze uvést zlepšení kapilaroskopického nálezu na nehtových valech v průběhu úspěšné léčby psoriázy. Naopak alarmující je dermatoskopický obraz tvořený nápadnými červenými liniemi v okolí kožních změn ošetřovaných kortikosteroidními externy, protože signalizuje počínající atrofii kůže jako nežádoucí účinek zevní aplikace léku [25].
ZÁVĚR
Dermatoskopické vyšetření proniká do dermatologie v celé řadě indikací. Výhodou je, že se jedná o velice pohotové, rychlé, zcela neinvazivní a poměrně levné vyšetření, kde je zásadním předpokladem úspěchu pouze dostatečná praxe při jeho provádění a následné interpretaci výsledků. Zásadní je role dermatoskopie při vyšetřování kožních nádorů, především těch pigmentovaných. Ale také v dalších skupinách kožních nemocí se dá najít řada zajímavých vedlejších indikací dermatoskopie. Při opakovaném použití dermatoskopu v těchto případech najde i zkušený dermatolog možnost jistého obohacení a zkvalitnění běžně prováděného klinického vyšetření.
Do redakce došlo dne 14. 3. 2012.
Kontaktní adresa:
MUDr. Tomáš Fikrle, PhD.
Dermatovenerologická klinika LF UK a FN Plzeň
E. Beneše 13
305 99, Plzeň
e-mail: fikrle@fnplzen.cz
Sources
1. AKAY, B. N., KOCYIGIT, P., HEPER, A. O. et al. Dermatoscopy of flat pigmented facial lesions: diagnostic challenge between pigmented actinic keratosis and lentigo maligna. Br. J. Dermatol., 2010, 163 (6), p. 1212–1217.
2. ARGENZIANO, G., FABBROCINI, G., DI STEFANI, A. et al. Epiluminiscence microscopy. A new approach to in vivo detection of Sarcoptes scabiei. Arch. Dermatol., 1997, 133, p. 751–753.
3. BAKOS, R. M., BAKOS, L. Dermoscopy for diagnosis of pediculosis capitis. J. Am. Acad. Dermatol., 2007, 57, p. 727–728.
4. CUTOLO, M., SULLI, A., SECCHI, E. et al. Nailfold capillaroscopy is useful for the diagnosis and follow-up of autoimmune rheumatoid diseases. A future tool for the analysis of microvascular heart involvement? Rheumatology, 2006, 45 (4), p. 43–46.
5. DE LACHARRIERE, O., DELOCHE, C., MISCIALI, C. et al. Hair diameter diversity: a clinical sign reflecting the follicle miniaturization. Arch. Dermatol., 2001, 137(5), p. 641–646.
6. DELFINO, M., ARGENTIANO, G., MASSIMILIANO, N. Dermoscopy for the diagnosis of porokeratosis. J. Eur. Acad. Dermatol. Venereol., 2004, 18, p. 194–195.
7. DI STEFANI, A., HOFMANN-WELLENHOF, R., ZALOUDEK, I. Dermoscopy for diagnosis and treatment monitoringof pediculosis capitis. J. Am. Acad. Dermatol., 2006, 54, p. 909–911.
8. DUPUY, A., DEHEN, L., BOURRAT, E. Accuracy of standard dermoscopy for diagnosing scabies. J. Am. Acad. Dermatol., 2007, 56, p. 53–62.
9. HASEGAWA, M. Dermoscopy findings of nailfold capillaries in connective tissue diseases. J. Dermatol., 2011, 38 (1), p. 66–70.
10. INUI, S., NAKAJIMA, T., NAKAGAWA, K. et al. Clinical significance of dermoscopy in alopecia areata: analysis of 300 cases. Int. J. Dermatol., 2008, 47, p. 688–693.
11. LEE, D. Y., HU, C. S., LEE, C. L. et al. Dermoscopy of Kaposi’s sarcoma: Areas exhibiting the multicoloured „rainbow pattern“. J. Eur. Acad. Dermatol. Venereol., 2009, 23 (10), p. 1128–1132.
12. LEE, D. Y., LEE, J. H., YANG, J. M. et al. The use of dermoscopy for the diagnosis of trichotillomania. J. Eur. Acad. Dermatol. Venereol., 2009, 23, p. 702–738.
13. LEE, D. Y., PARK, J. H., LEE, J. H. et al. The use of dermoscopy for the diagnosis of plantar wart. J. Eur. Acad. Dermatol. Venereol., 2009, 23, p. 726–727.
14. LIAMBRICH, A., ZABALLOS, P., TERRASA, F. et al. Dermoscopy of cutaneous leishmaniasis. Br. J. Dermatol., 2009, 160, p. 756–761.
15. LOPEZ-TINTOS, B. O., GARCIA-HIDALGO, L., OROZCO - -TOPETE, R. Dermoscopy in active discoid lupus. Arch. Dermatol., 2009, 142 (6), p. 808.
16. MICALI, G., LACARRUBBA, F. Possible applications of videomicroscopy beyond pigmented lesions. Int. J. Dermatol., 2003, 42, p. 430–433.
17. MICALI, G., LACARRUBBA, F., MASSIMINO, D. et al. Dermatoscopy: Alternative uses in daily clinical practice. J. Am. Acad. Dermatol., 2011, 64 (6), p. 1135–1146.
18. MICALI, G., LACARRUBBA, F., MUSUMECI, M. L. et al. Cutaneus vascular patterns in psoriasis. Int. J. Dermatol., 2010, 49, 3, p. 249–256.
19. OZTAS, P., POLAT, M., OZTAS, M. et al. Bonbon toffee sign: a new dermatoscopic feature for sebaceous hyperplasia. J. Eur. Acad. Dermatol. Venereol., 2008, 22, p. 1200–1202.
20. PERIS, K., MICANTONIO, T., PICCOLO, D. et al. Dermoscopic features of actinic keratosis. J. Dtsch. Dermatol. Ges., 2007, 5 (11), p. 970–976.
21. ROSS, E. K., VINCENZI, C., TOSTI, A. Videodermoscopy in the evaluation of hair and scalp disorders. J. Am. Acad. Dermatol., 2008, 7, p. 651–654.
22. SEVILA, A., NAGORE, E., BOTELLA-ESTRADA, R. et al. Videomicroscopy of venular malformations (port-wine-stain type): Prediction to response to pulsed dye laser. Pediatric Dermatol., 2004, 21 (5), p. 589–596.
23. VÁZQUEZ-LÓPEZ, F., MANJÓN - HACES, J. A., MALDONADO-SERAL, C. et al. Dermoscopic features of plaque psoriasis and lichen planus: new observations. Dermatology, 2003, 207, p. 151–156.
24. VÁZQUEZ-LÓPEZ, F., MANJÓN-HACES, J. A., MALDONADO-SERAL, C. et al. Surface microscopy for discriminating between common urticaria and urticarial vasculitis. Rheumatology, 2003, 42, p. 1079–1082.
25. VÁZQUEZ-LÓPEZ, F., MARGHOOB, A. A. Dermoscopic assesment of long-term topical therapies with potent steroids in chronic psoriasis. J. Am. Acad. Dermatol., 2004, 51, p. 811–813.
26. WATANABE, T., YOSHIDA, Y., YAMAMOTO, O. Differential diagnosis of pearly penile papules and penile condyloma acuminatum by dermoscopy. Eur. J. Dermatol., 2010, 20 (3), p. 414–415.
27. ZABALLOS, P., ARA, M., PUIG, S. et al. Dermoscopy of molluscum contagiosum: a useful tool for clinical diagnosis in adulthood. J. Eur. Acad. Dermatol. Venereol., 2006, 20, p. 482–483.
28. ZABALLOS, P., CARULLA, M., OZDEMIR, F. et al. Dermoscopy of pyogenic granuloma: a morphological study. Br. J. Dermatol., 2010, 163 (6), p. 1229–1237.
29. ZABALLOS, P., PUIG, S., MALVEHY, J. Dermoscopy of pigmented purpuric dermatoses (lichen aureus): a useful tool for clinical diagnosis. Arch. Dermatol., 2004, 140, p. 1290–1291.
30. ZABALLOS, P., SALSENCH, E., PUIG, S. et al. Dermoscopy of venous stasis dermatitis. Arch. Dermatol., 2006, 142, p. 1526.
31. ZALAUDEK, I., ARGENZIANO, G., LEINWEBER, B. et al. Dermoscopy of Bowen’s disease. Br. J. Dermatol., 2004, 150, p. 1112–1116.
32. ZALOUDEK, I., GIACOMEL, J., CABO, H. et al. Entodermoscopy: a new tool for diagnosing skin infections and infestations. Dermatology, 2008, 216, p. 14–23.
33. ZALOUDEK, I., KREUSCH, J., GIACOMEL, J. et al. How to diagnose nonpigmented skin tumors: a review of vascular structures seen with dermoscopy: part II. Nonmelanocytic skin tumors. J. Am. Acad. Dermatol., 2010, 63 (3), p. 377–386.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology

2012 Issue 2
Most read in this issue- Lokální kortikosteroidy pro použití v magistraliter přípravě a příklady vhodných receptur
- Extramamární Pagetova choroba vulvy – popis případu
- Dermatoskopické vyšetření v neobvyklých indikacích
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career