-
Medical journals
- Career
Hallux valgus u pacientů s revmatoidní artritidou – současné možnosti operační terapie
: S. Popelka; P. Vavřík; R. Hromádka; V. Barták; J. Bek; A. Sosna
: 1. ortopedická klinika 1. LF UK, Motol, Praha
: Čes. Revmatol., 19, 2011, No. 3, p. 119-123.
: Original Papers
Cílem publikace je seznámit s různými operačními metodami, které používáme na naší klinice ke korekci valgózní deviace palce na noze. Valgózní deviace palce je nejčastější deformitou palce u pacientů s revmatoidní artritidou. Pacientovi způsobuje obtíže při chůzi, při nošení obuvi. Většinou se jedná o komplexní postižení nohy. Jelikož etiologie vady je multifaktoriální, není možné vystačit jen s jedním typem operace a operační přístup musí být vždy individuální. Důležité je klinické a rentgenologické vyšetření. Záleží na věku pacienta, stavu měkkých tkání, fyzické aktivitě nemocného a na postižení ostatních kloubů. Často je nutné korigovat postavení palce i s jinými operačními výkony na přednoží, prstech a i na ostatních kloubech nohy. Důležitá je včasná indikace a načasování operační léčby. Při zanedbaných těžkých deformitách bývá operace složitější a je zatížena větším počtem komplikací.
Klíčová slova:
hallux valgus, revmatoidní artritida, artrodéza, korekční osteotomieÚvod
Valgózní deviace palce je nejčastější deformitou na noze u pacientů s revmatoidní artritidou (1, 2). Etiologie vzniku této deformity je multifaktoriální. Při artritidě dochází k synovialitidě metatarzofalangeálního (MTP) kloubu palce, jejímž následkem je uvolnění kloubního pouzdra a vazů. Šlacha m. extenzor hallucis sklouzává laterálně a společně se šlachou m. adductor hallucis táhne palec do valgozity a do pronace. Na mediální části hlavičky prvního metatarzu se vytváří exostóza, která tlačí v obuvi. Chronické dráždění měkkých tkání nad exostózou může vést až ke vzniku bolestivé bursitidy v této krajině. Valgózní deviace palce je často spojena s varózním postavením prvního metatarzu. U pacientů s revmatoidní artritidou je často přítomná i synovialitida kloubu mezi I. metatarzem (MTT) a os cuneiforme, následkem zánětu dojde k uvolnění vazů tohoto kloubu. Tento kloub se stává volným a přispívá ke zhoršení valgózní deviace palce.
Šlacha flexoru palce je taktéž vychýlena laterálně a sezamské kosti, které jsou součástí šlachy flexoru palce, jsou dislokovány do intermetatarzálního prostoru. U pacientů se můžeme setkat s lehkými formami valgózní deviace palce až po těžké vady a mnohdy může dojít až k luxaci palce v MTP kloubu.
Zpočátku je postavení palce flexibilní a je možné jej korigovat, ale s postupnou destrukcí hlavičky I. MTT a postupující svalovou kontrakturou se deformita fixuje (3, 4).
Hallux valgus je často spojen i s dalšími deformitami. K rozvoji deviace palce přispívá i pokles podélné a příčné klenby nožní. Laterálně vychýlený palec tlačí na 2. prst a ten i na sousední a vzniká fibulární deviace všech prstů. Nejčastěji se palec stáčí pod 2. prst, který se pak odtlačuje dorzálně a vzniká kladívkovitá deformita prstu.
V neposlední řadě k vzniku hallux valgus přispívá i nošení nevhodné obuvi s vysokým podpatkem a úzkou špičkou.
Rentgenový nález
Při plánování operačního výkonu vždy provádíme předozadní a bočnou projekci přednoží a nohy v zátěži. Při rentgenovém vyšetření měříme úhel valgózní deviace palce, což je úhel mezi osou I. MTT a základního článku palce. Normální hodnota tohoto úhlu je do 10 stupňů. Dalším důležitým kritériem, podle kterého určujeme typ operačního výkonu je intermetatarzální úhel – úhel mezi I. a II. MTT. Normální hodnota je do 8 stupňů. U pacientů s revmatoidní artritidou dochází k nestabilitě I. MTT, který se stáčí do varozity a pak úhel mezi I. a II. MTT je větší než 8 stupňů. Většinou bývá kolem 20–25 stupňů (obr. 1).
1. Předozadní projekce přednoží, varozita I. MTT, úhel mezi osou prvního a druhého MTT je 22 stupňů. 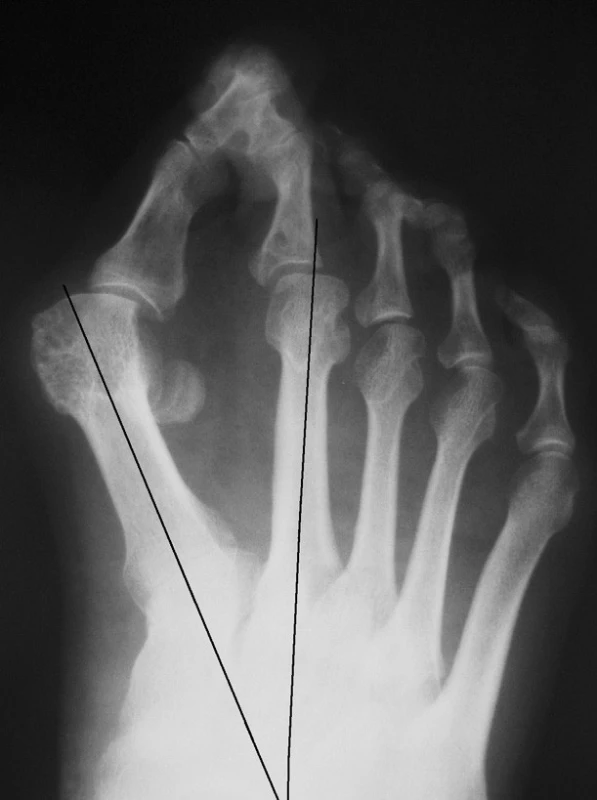
Konzervativní léčba
V počátečních stadiích vývoje volíme konzervativní léčbu, která spočívá v používání různých korektorů vložených mezi palec a druhý prst. Na noc je možné přikládat noční korektory, které se přikládají na mediální stranu palce a palec je držen ve správném postavení řemínkem. Tyto korektory jsou vhodné jen u vad flexibilních. U fixované deformity jsou neúčinné. Součástí konzervativní terapie jsou také ortopedické vložky s metatarzálními srdíčky zhotovené na míru. Doporučujeme pohodlnou obuv, s podpadkem kolem 2–3 cm a s prostornou špičkou.
Operační léčba
U pacientů s revmatoidní artritidou se většinou jedná o polyartikulární postižení. Vždy je nutné vyšetřit celého pacienta, zhodnotit míru jeho kloubního postižení a zvolit individuální přístup. Operace je kontraindikovaná při defektech kůže spojených s infekcí, při secernujících otlacích, které jsou časté u palce a v plosce nohy.
K úpravě valgózní deviace palce bylo navrženo více jak 100 operací v různých modifikacích, které se mnohdy liší pouze v maličkostech (5, 6, 7, 8). Vzhledem k tomu, že etiologie vady je multifaktoriální, není možné používat jen jeden typ operace. Každý případ vyžaduje individuální přístup (9,10). Záleží na typu deviace, na úhlu mezi 1. a 2. metatarzem, na tvaru celé nohy a i na celkovém postižení revmatického pacienta.
Obecně lze operace rozdělit na operace: 1) resekční, 2) korekční osteotomie I. MTT a 3) artrodézy.
Resekční operace
V současné době je odklon od resekčních operací palce a začínají se více používat operace zachovávající MTP kloub (11).
Nejznámější je resekční operace podle Kellera, později modifikována Brandesem (12). Z podélného mediálního přístupu u MTP kloubu palce nejprve odstraníme zbytnělou burzu u MTP kloubu palce. Při synovialitidě provádíme synovektomii kloubu. Postupně uvolníme základní článek palce, nutné je hlavně šetřit šlachu m. flexor hallucis, kterou nesmíme při operaci poranit. Po uvolnění baze základního článku palce resekujeme asi 1/3 baze základního článku palce. Resekujeme výrůstek na mediální straně hlavičky I. MTT. Součástí operace je uvolnění měkkých tkání, hlavně uvolnění šlachy m. adductor hallucis a uvolnění laterálního kloubního pouzdra MTP kloubu palce. Někdy palec fixujeme perkutánně zavedeným Kirschnerovým drátem, který odstraňujeme za 3–4 týdny, kdy již dojde k částečné fixaci palce ve správném postavení novotvořenou jizvou.
Po operaci přikládáme měkký korekční obvaz, kterým palec vyvazujeme do správného postavení. Od druhého dne je možná chůze po patě, po vynětí stehů za 12 dní je možná již chůze s došlapem na celou plosku nohy.
V současné době je odklon od této resekční operace a tato operace je prováděna jen u pacientů starších s malými nároky na chůzi. Ukazuje se, že krátkodobé výsledky jsou celkem dobré, ale po delší době může docházet k recidivě valgózní deviace palce. Po resekci bývá palec zkrácen a není dostatečnou oporou při chůzi, čímž dochází k přetížení ostatních metatarzů, což má za následek bolesti v oblasti metatarzů.
Při přílišné resekci dochází k tzv. cock-up deformitě, kdy palec je v extenčním postavení a při stoji se špička palce nedotýká podložky (obr. 2).
2. Cock up deformita palce po resekční operaci palce (Keller). 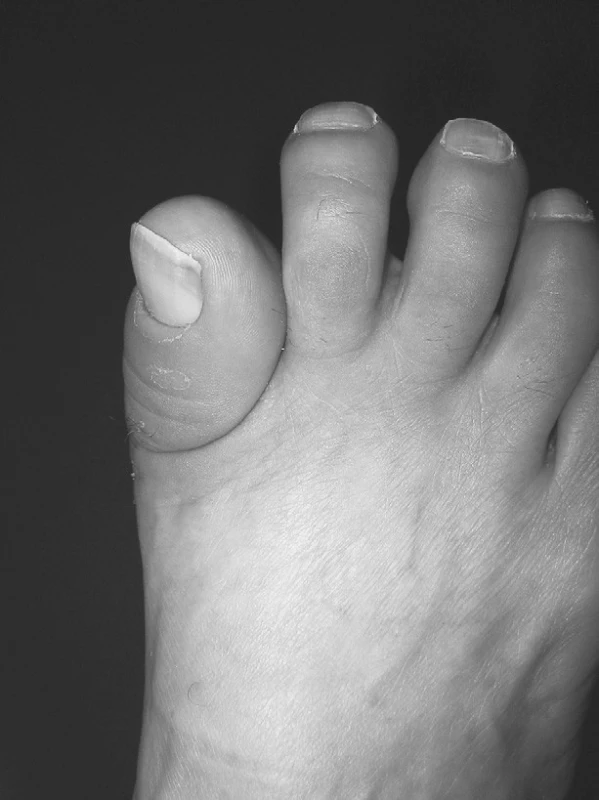
Korekční osteotomie I. MTT
Tyto operace můžeme rozdělit podle lokalizace osteotomie na subkapitální, ve střední části metatarzu a na bazální. Jaká lokalizace osteotomie je indikována záleží na klinickém a rentgenologickém vyšetření. Při klinickém vyšetření je důležitá velikost valgozity a zda vada je flexibilní. Při rentgenologickém vyšetření měříme hlavně úhel mezi I. a II. MTT. Při intermetatarzálním úhlu do 15 stupňů používáme subkapitální osteotomie, při úhlu 15–20 stupňů osteotomie ve střední části metatarzu nebo častěji bazální osteotomie.
Subkapitální osteotomie
Nejčastěji používáme osteotomii podle Austina (13, 14, 15, 16, 17). Je to osteotomie ve tvaru písmene „V“. Obě ramena „V“ osteotomie svírají úhel 60 stupňů (obr. 3). Hlavice se posune laterálně. Johnson pojmenoval tuto osteotomii podle tvaru prýmků na rukávu vojenské uniformy –„chevron“. Postavení je možné fixovat jedním minišroubkem. Po operaci přikládáme jen měkký obvaz, od 2. dne je možná chůze po patě. Postupná rehabilitace palce, uvolňování hybnosti palce. Plná zátěž je možná asi za 4–5 týdnů.
3. Schéma operace podle Austina. 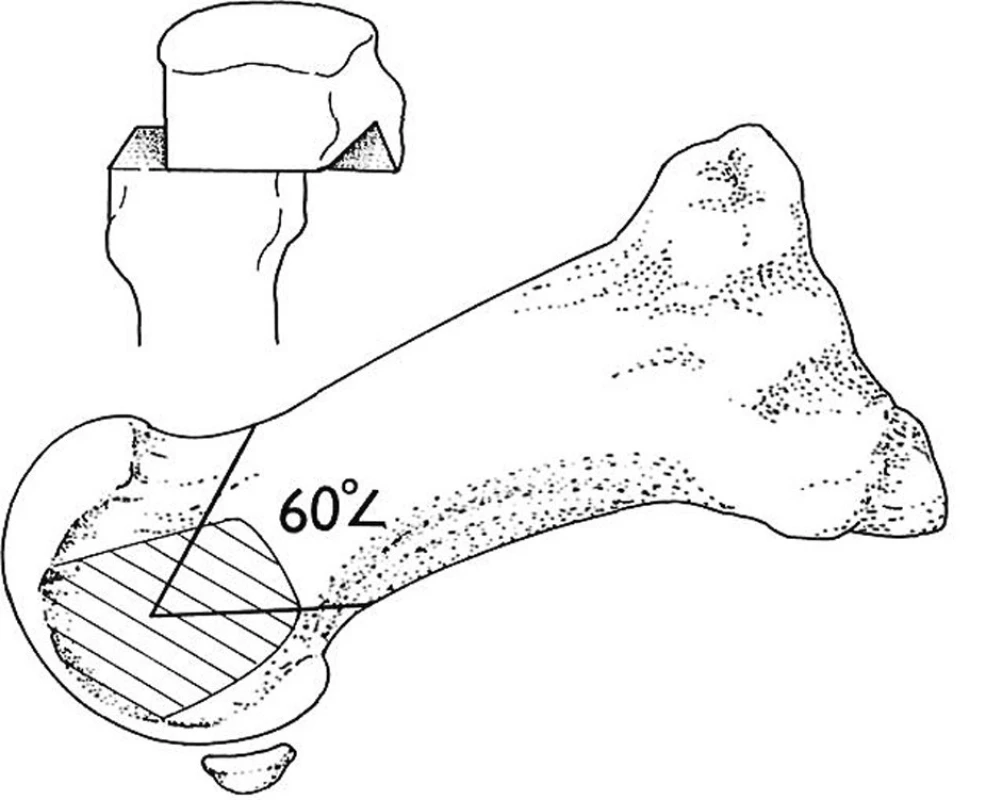
Osteotomie v oblasti diafýzy I. MTT
Jedná se o osteotomii ve tvaru písmene „Z“ – „scarf osteotomy“. Scarf je termín který je používaný v truhlářství a tesařství. Tento typ řezu je používán ke spojení dvou trámů a nebo při prodlužování trámů (obr. 4). Ve Francii je toto spojení označováno jako „trait de Jupiter“, kdy bůh Jupiter je znázorňován na obloze s holí ve tvaru blesku (tvar písmene „Z“). Jméno „scarf“ poprvé použil pro tuto osteotomii L. S. Weil v roce 1984 (18, 19). Jedná se o podélnou osteotomii metatarzu. Příčné řezy svírají s podélným řezem úhel 60 stupňů. Hlavička s diafýzou je posunuta laterálně. Osteotomie je fixována 2 šrouby (obr. 5 a,b). Po operaci opět používáme jen měkký obvaz, chůze možná po patě, nebo ve speciální obuvi. Od 4. dne cvičení palce, uvolňování hybnosti. Plné zatěžování je možné po zhojení osteotomie, to je asi za 5–6 týdnů.
4. Schéma scarf osteotomie diafýzy I. MTT. 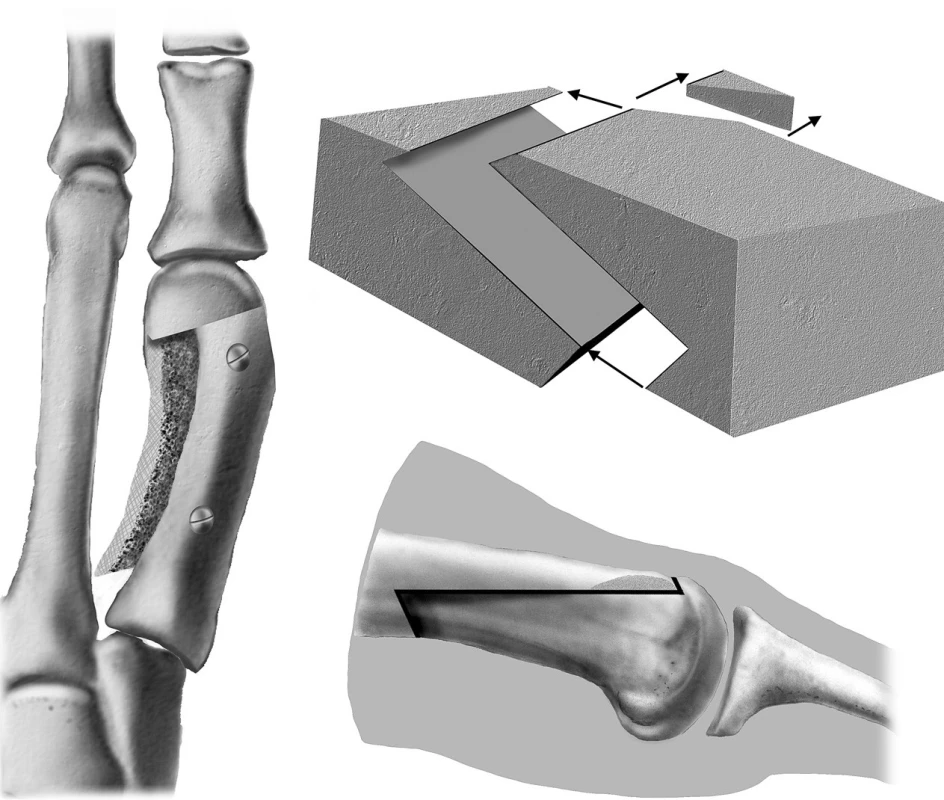
Obr. 5 a Předoperační rtg snímek přednoží, patrná varozita I. MTT 
Obr. 5 b – stav po scarf osteotomii, varozita I. MTT je zkorigovaná, taktéž valgózní deviace palce je vyrovnaná. 
Osteotomie báze I. MTT
Při varozitě I. MTT, kdy intermetatarzáklní úhel je 15–20 stupňů je metodou volby klínovitá korekční osteotomie baze I. MTT. Při operaci vytínáme klín s bazí zevně a tím korigujeme varózní postavení I. MTT. Postavení fixujeme jedním šroubem (20, 21) (obr. 6 a,b).
6. a Předozadní snímek přednoží před operací. 
Obr. 6 b – rtg snímek po operaci, po korekční osteotomii báze I. MTT. 
Artrodéza tarzometatarzálního kloubu palce
Pokud je intermetatarzální úhel 20 a více stupňů nebo je přítomna hypermobilita I. MTT, používáme s úspěchem artrodézu tarzometatarzálního kloubu palce s korekcí varozity I. MTT – operace podle Lapiduse. Poprvé tuto operaci popsal Albrecht v roce 1911, v roce 1934 popularizoval tuto operaci Lapidus (22, 23, 24, 25, 26, 27). Při operaci provádíme klínovitou resekci tohoto kloubu s bází laterálně, čímž zkorigujeme varózní postavení I. MTT a tím korigujeme valgózní postavení palce. K fixaci artrodézy nejčastěji používáme 2 paměťové skoby (28, 29) (obr. 7 a, b). Před operací se skoby uloží do mrazničky s teplotou mínus 20–25 stupňů. Po vyjmutí z mrazáku se skoby ihned aplikují do kosti, kde postupně, vlivem zahřátí v organismu, dochází k jejich postupnému stažení a tím k fixaci a kompresi artrodézy. Fixace paměťovými skobami je rychlá, jednoduchá a dle dosavadních zkušeností se nám jeví jako spolehlivá.
7. a Předoperační rtg snímek, varozita I. MTT 
Obr. 7 b – stav po operaci sec. Lapidus, varozita I. MTT je vyrovnána, artrodéza je fixována 2 paměťovými skobkami. 
Po operaci používáme měkký obvaz, od 2. dne chůze po patě, postupné cvičení palce, uvolňování hybnosti. Plné zatěžování je možné za 4–5 týdnů, kdy již je artrodéza pevná.
Artrodéza MTP kloubu palce
Další možností korekce valgózní deviace kloubu palce je artrodéza MTP kloubu palce. Ztužení palce příznivě ovlivní postavení ostatních prstů. Po resekci kloubu je kloub fixován jedním nebo 2 šrouby (obr. 8). Často jsou kosti u pacientů s revmatoidní artritidou porotické a někdy nemusí být fixace šrouby dosti pevná a k fixaci je nutné použít jen perkutánně zavedené 2 Kirschnerovy dráty. O výsledku artrodézy rozhoduje i poloha palce při artrodéze. Palec se ztužuje v lehké valgozitě asi 10 stupňů a v lehké dorzální flexi asi 15–20 stupňů.
5. Stav po resekci hlaviček II. – V. MTT a po artrodéze MTP kloubu palce, fixace 2 šrouby. 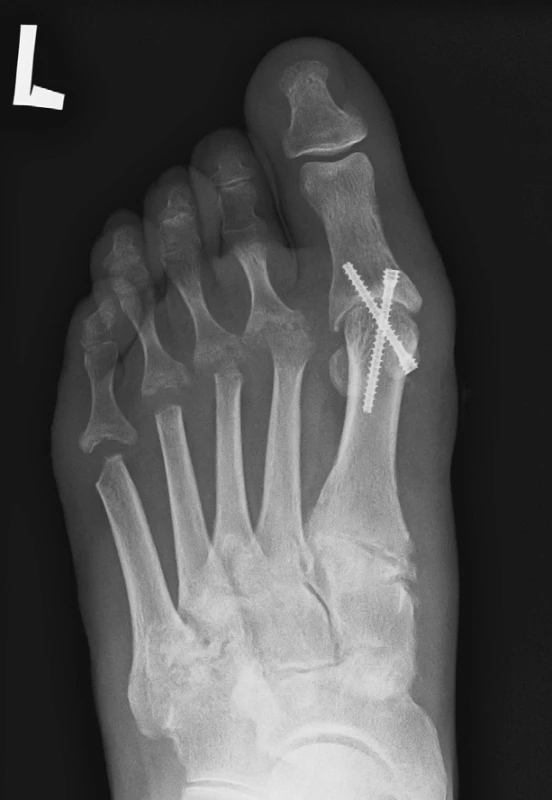
Závěr
Cílem operací na noze je dosáhnout plantigrádního postavení nohy, stabilizovat palec, aby byl oporou při chůzi, umožnit nemocnému nošení standardní nebo na míru zhotovené obuvi, zajistit nebolestivou chůzi a stání a v neposlední řadě zabránit asymetrickému přetěžování sousedních kloubů.
Pro úspěšný výsledek operace je vždy nutný individuální přístup a mezioborová spolupráce – revmatologa, ortopéda, rehabilitačního pracovníka (30). Pooperační rehabilitace je velice důležitá pro obnovení hybnosti palce a k napravení správného stereotypu chůze po operaci. Nedílnou součástí terapie je i správné zhotovení ortopedických vložek a ortopedické obuvi, které umožní pacientovi nebolestivou chůzi.
Doc. MUDr. Stanislav Popelka, CSc.
1. ortopedická klinika 1. LF UK
FN Motol
V úvalu 84
150 00 Praha 5
stanislav.popelka@fnmotol.cz
Sources
1. Knutson K: The Rheumatoid Hallux Valgus. Techniques in Orthopaedics, 2003; 18 : 292-296.
2. Gschwend N: Die operative Behandlung der chronischen Polyarthritis. Georg Thieme Verlag Stuttgart, 1977.
3. Popelka S, Rybka V: Revmatochirurgie. Avicenum, 1989.
4. Popelka S, Vavřík P: Revmatochirurgie nohy a hlezna. StudiaGeo, Praha, 2005.
5. Dungl P, et al: Ortopedie. Avicenum, 2005.
6. Dungl P: Ortopedie a traumatologie nohy. Avicenum Praha, 1989.
7. Rydholm U: Surgical Correction of Severe Deformities of the Rheumatoid Hindfoot. Techniques in Orthopaedics. 2003; 18 : 297-302.
8. Pravda Ľ: Súčasné možnosti riešenia reumatoidnej prednej nohy. Česká revmatologie, 2006; 14 : 33-34.
9. Popelka S, Vavřík P: Chirurgická léčba deformit prstů nohy u pacientů s revmatoidní artritidou. Čes Revmatol 2003; 11 : 20-25.
10. Popelka S, Vavřík P, Pech J, Veigl D: Deformity přednoží u pacientů s revmatoidní artritidou – výsledky operační léčby. Acta chir Orthop Traum čech, 2003; 70 : 336-342.
11. Havlíček : Dlouhodobé výsledky operačního řešení hallux valgus technikami zachovávajícími I. metatarzofalangeální kloub. Acta Chir orthop Traum čech 2007; 74 : 105-110.
12. Keller WL: The Surgical Treatment of Bunion and Hallux valgus. NY med J 1904; 80 : 741.
13. Bartoníček J, Stehlík J, Dlouhý M: Austinova operace při řešení hallux valgus. I. část: operační technika. Acta Chir. orthop Traum čech 1992; 59 : 340-346.
14. Bartoníček J, Stehlík J, Dlouhý M: Austinova operace při řešení hallux valgus. II. část: vlastní výsledky. Acta Chir orthop Traum čech 1992; 59 : 347-352.
15. Dungl P, Podškubka J: Krátkodobé zkušenosti s modifikovanou Mitchelovou (Chevron) osteotomií pro hallux valgus. Acta Chir orthop Traum čech 1982; 49 : 422-6.
16. Chomiak J: První zkušenosti se subkapitální osteotomií I. metatarzu pro hallux valgus zavřenou metodou. Acta Chir orthop Traum čech 1991; 58 : 157-167.
17. Vojtašák J, Švec A: Austinova operácia na I. ortopedickej klinike v Bratislavě. Acta Chir orthop Traum čech 1996; 63 : 349-352.
18. Barouk LS: Forefoot Reconstruction. Springer, 2004.
19. Skoták M, Běhounek J: Scarf osteotomie a její použití při postižení předonoží. Acta Chir orthop Traum čech 2006; 73 : 18-22.
20. Lutonský: Naše zkušenosti s basální šikmou uzavřenou osteotomií I. metatarzu u hallux valgus. Acta Chir orthop Traum čech 2002; 69 : 45-8.
21. Šimeček K, Svoboda V, Čečelovský V: Valgizační osteotomie prvního metatarzu kostním štěpem. Acta Chir orthop Traum čech 2000; 67 : 404-409.
22. Lapidus PW: The Authoręs Bunion Operation from 1931 to 1959. Clin Orthop 1960; 16 : 119-135.
23. Lapidus PW: Operative correction in the metatarsus varus primus in hallux valgus. Surg. Gynecol Obster 1934; 58 : 183-191.
24. Rink-Brune O: Lapidus arthrodesis for management of hallux valgus – a retrospective review of 106 cases. Foot Ankle Surg 2004; 43 : 290-295.
25. Shi K, Hayashida K, Tomita T: Surgical treatment of hallux valgus deformity in rheumatoid arthritis, clinical and radiographic evaluation of modified Lapidus technique. J Foot Ankle Surg 2000; 39 : 376-382.
26. Rott Z, Přívara M: Hallux valgus – operace podle Lapiduse. Acta Chir orthop Traum čech 197; 46 : 491-496.
27. Trnka HJ, Hofstatter S: Die modifizierte Lapidus-Arthrodese. Orthopäde. 2005; 34 : 735-741.
28. Popelka S, Vavřík P, Hromádka R, Sosna A: Lapidus procedure in Patients with Rheumatoid Arthritis – Short-Term Results. Z Orthop Unfall 2008; 146 : 80-85.
29. Popelka S, Vavřík P, Hromádka R, Sosna A: Naše zkušenosti s operací podle Lapiduse u pacientů s hallux valgus. Acta chir Orthop Traum čech 2008; 75 : 271-276.
30. Cikánková V, Forejtová Š, Pavelka K, et al: Rehabilitace po revmatochirurgických výkonech. Maxdorf, 2010
Labels
Dermatology & STDs Paediatric rheumatology Rheumatology
Article was published inCzech Rheumatology

2011 Issue 3-
All articles in this issue
- Mikulicz´s disease with unilateral exophtalmia – IgG4 related disease
- Prevention of adverse gastrointestinal events of nonsteroidal anti-inflammatory drugs with proton pump inhibitors. Results of the epidemiologic study GREAT
- Real life results of rituximab in treatment of active rheumatoid arthritis
- Hallux valgus in patients with rheumatoid arthritis – current surgical treatment options
- Czech Rheumatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Hallux valgus in patients with rheumatoid arthritis – current surgical treatment options
- Mikulicz´s disease with unilateral exophtalmia – IgG4 related disease
- Real life results of rituximab in treatment of active rheumatoid arthritis
- Prevention of adverse gastrointestinal events of nonsteroidal anti-inflammatory drugs with proton pump inhibitors. Results of the epidemiologic study GREAT
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

