-
Medical journals
- Career
Diagnostika komplikovaných gynekologických zánětů pomocí výpočetní tomografie – zkušenosti jednoho centra
Authors: E. Korčáková 1; J. Ferda 1; Jiří Presl 2
Authors‘ workplace: Klinika zobrazovacích metod LF UK a FN Plzeň 1; Gynekologicko-porodnická klinika LF UK a FN Plzeň 2
Published in: Ceska Gynekol 2023; 88(6): 472-479
Category:
Overview
Cílem tohoto článku je seznámit odbornou veřejnost s našimi zkušenostmi s diagnostikou pomocí výpočetní tomografie tekutinových kolekcí u žen, u nichž je klinicky podezření na komplikovaný pánevní zánět či komplikaci po gynekologické operaci. Prezentujeme diagnostické rozpaky, které řeší radiolog včetně diferenciálních diagnóz. Zabýváme se přínosem pro odesílajícího gynekologa, diskutujeme i možnou diskrepanci mezi jeho očekáváním a výsledkem vyšetření.
Úvod
Zánětlivé komplikace v gynekologické oblasti jsou častým onemocněním u sexuálně aktivních žen. Většina nevyžaduje využití náročnějších zobrazovacích metod a postačí klinický nález doplněný transvaginální ultrasonografií (TVUS). V případě progredujících obtíží se zánětlivou laboratoří či anamnézou recentní operace v pánvi je nutné diferenciálně diagnosticky zvažovat komplikaci typu abscesu či peritonitidy.
Vzhledem k tomu, že klinický obraz není zcela specifický, přicházejí pacientky často cestou praktického lékaře, který je odesílá spíše na chirurgickou ambulanci s podezřením na patologii appendixu či jinou chirurgickou dia gnózu. Z pohledu zobrazovací diagnostiky je jednoznačnou metodou první volby transabdominální ultrasonografie (TAUS). Na TAUS může být patrna tekutinová kolekce, cystoidní struktura v pánvi či výpotek, který je buď volně v peritoneální dutině, či ohraničený v ně kte ré její oblasti [1]. Přítomnost výpotku v pánvi je nespecifickým znakem a v malém množství může být přítomen i při ovulaci. Větší množství tekutiny či její lokalizace jen v určité oblasti vyvolávají podezření na zánětlivou komplikaci, event. malignitu.
Pokud pacientka navštíví primárně gynekologické pracoviště či je odeslána na gynekologické konzilium, podstoupí obvykle TVUS, který bývá specifičtější k detekci patologie vnitřního genitálu než TAUS. V ně kte rých případech, kdy je nález nejasný, je pacientka odeslána k doplnění vyšetření na pracoviště výpočetní tomografie (CT – computed tomography).
V ženské pánvi se můžeme setkat s celou řadou tekutinu obsahujících patologií vycházejících z vnitřního genitálu i ostatních struktur. Poměrně častou indikací k vyšetření pomocí CT u žen je rozlišení mezi patologií appendixu a vnitřního genitálu. Z oblasti vnitřního genitálu mohou vycházet ovariální cysty ať již funkční jako cysta žlutého tělíska, či patologické. Další možnou patologií je absces při divertikulóze či idiopatický střevní zánět a mezikličkový absces. Je nutno pomýšlet i na tumory s cystickou složkou. Pooperačně mohou být přítomny lymfokély, serómy, kolikvované hematomy, abscesy či rozsáhlé jizevnaté změny.
Důvodem preference CT před magnetickou rezonancí (MR) je lepší dostupnost vyšetření, které je možno provést v řádu desítek minut s výsledky dle náročnosti provozu maximálně do 3 hod. Pro pacientku je CT komfortnější, protože trvání vlastního vyšetření je vč. zajištění žíly a uložení pacientky na vyšetřovací stůl kolem 10 min, takže i pacientky s intenzivními bolestmi zvládnou vyšetření podstoupit. MR je nutno cílit na určitou oblast, má horší prostorové rozlišení a problém způsobuje přítomnost plynu v trávicí trubici a z něj vzniklé artefakty. Naopak MR má lepší tkáňový kontrast, je tedy vhodné v nejasných případech jako metoda řešící diagnostické rozpaky [2].
Cílem této práce je seznámení odborné gynekologické veřejnosti s možnostmi CT diagnostiky tuboovariálních abscesů a pelvioperitonitid, s výhodami a limitacemi této metody a s diferenciální diagnostikou a i možnou diskrepancí mezi očekáváním indikujícího gynekologa a možnou realitou.
Table 1. Denzity obsahu tekutinových kolekcí u pacientek vyšetřovaných pro podezření na zánětlivou komplikaci v oblasti pánve s ověřeným nálezem buď operačně a histologicky či jinou zobrazovací metodou (nejčastěji MR). 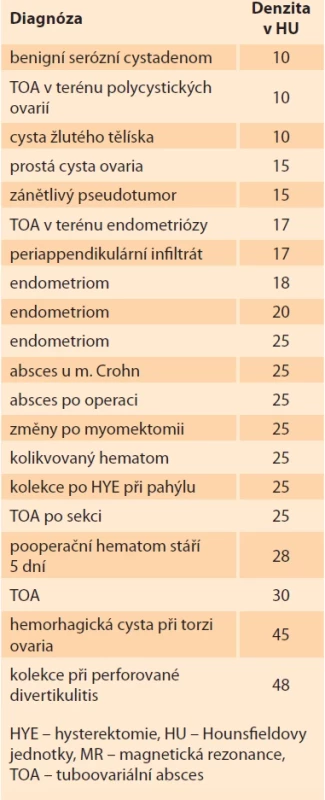
Tab. 1. Densities of the fluid collections in patients examined for a suspected infl ammatory complication in the pelvic area with fi ndings verifi ed either surgically and histologically or by another imaging Technika CT vyšetření
Při vstupu na pracoviště jsou pacientky dotázány na možnost gravidity a alergie na jodovou kontrastní látku (KL), kterou je vhodné podat. V případě nejasnosti ohledně možné gravidity je třeba ji předem vyloučit. U pacientek alergických na KL je nutno provést antialergickou přípravu dle doporučení České radiologické společnosti. V případě anamnézy závažné alergické reakce zvažujeme provedení MR, protože nativní CT vyšetření pánve má limitovaný přínos.
Poté je pacientce zajištěna periferní žíla kanylou (18 G) a pacientka je uložena na vyšetřovací stůl v poloze na zádech, hlavou směrem k otvoru gantry. Ruce má spojeny za hlavou. Pacientka je edukována, aby dodržovala pokyny, které jí budou dávány během vyšetření ohledně dýchání.
Na našem pracovišti vyšetřujeme na dvouzdrojovém CT přístroji se spirální akvizicí dat s 64řadým detektorem (Somatom Sensation Drive, Siemens, Erlangen, Německo). Do periferní žíly je aplikována jodová KL s obsahem 350 mg jodu na 1 ml v množství 100 ml, rychlostí 4 ml/s. Využíváme metodu Bolus tracking, kdy je s odstupem 10 s po zahájení aplikace KL do periferní žíly zahájeno sekvenční scanování v úrovni sestupné aorty nad bránicí. V okamžiku zvýšení denzity náplně v sestupné aortě na 100 HU je spuštěn odpočet času. Vlastní scanování je zahájeno za 30 s. Vyšetřujeme celé břicho ve venózní fázi.
Hodnocení vyšetření
Hodnocení CT obrazů provádí radiolog se zkušenostmi v CT diagnostice minimálně 5 let a s atestací v oboru. V případě, že vyšetření hodnotí radiolog bez atestace, jsou jeho výsledky podrobeny druhému čtení atestovaným radiologem. Vyhodnocení CT dokumentace probíhá na diagnostických stanicích Syngovia (Siemens, Erlangen, Německo), popis je spolu s obrazovou dokumentací uložen v nemocničním klinickém systému. Výsledky vyšetření jsou k dispozici v nejkratším možném čase, dle vytížení pracoviště, nejdéle do 3 hod.
Tuboovariální absces (TOA)
Jedná se o komplikaci zánětu ovaria a vejcovodu. Projevuje se jako abscesová kolekce vytvořená nejčastěji v preformované dutině mezi vaječníkem a tubou v terénu adhezí. Větší velikost abscesu zvyšuje riziko jeho ruptury a šíření zánětu na pánevní peritoneum, tento stav je nazýván pelvioperitonitida [3].
V obraze TVUS i TAUS se TOA projevuje jako ohraničená kolekce echogenní tekutiny v oblasti adnex mající silnější stěnu. Nález na TVUS spolu s typickým klinickým obrazem a laboratorními známkami zánětu obvykle postačí ke stanovení dia gnóz, avšak v určitém procentu případů není nález jednoznačný, a proto je k vyloučení jiné patologie pacientka odeslána na CT vyšetření.
Charakteristické znaky abscesu obecně jsou v obraze CT tři:
- kolekce tekutiny s obsahem, který má vyšší denzitu (20 HU a vyšší);
- kolekce má silnější sytící se stěnu;
- přítomnost bublin plynu v tekutině [4].
Image 1. Typický CT obraz tuboovariálního (TOA) abscesu, kolekce tekutiny v ovariu, které se mírně sytí (červená šipka), nad ovariem je patrná tekutina. 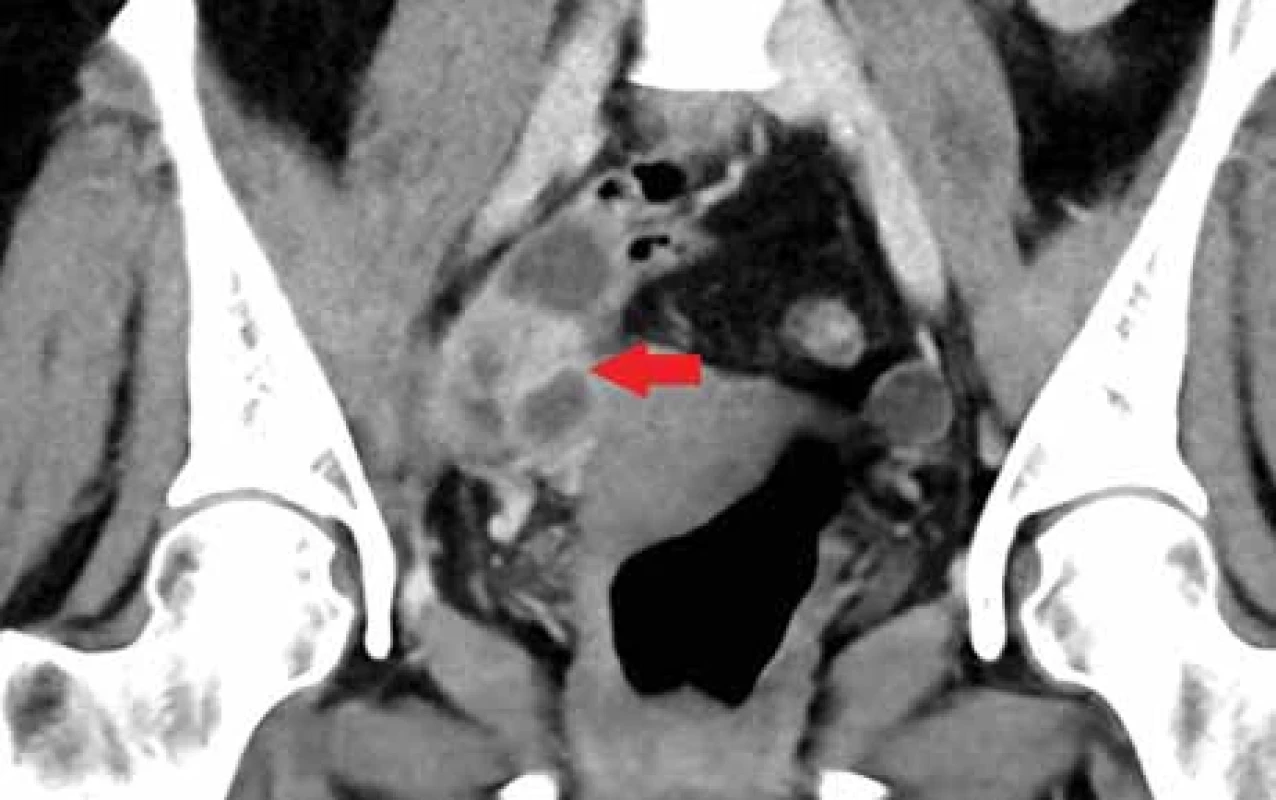
Fig. 1. Typical CT image of a tuboovarian (TOA) abscess, fluid collection inside the ovarium (red arrow), fluid above the ovary. Image 2. 42letá pacientka s bolestmi břicha a zánětlivou laboratoří, se známými polycystickými ovarii fi xovanými pod přední stěnou břišní (červená šipka), jak je patrné na obrázku C, kde je MR nález 15 měsíců před CT vyšetřením v T2 vážení s potlačením signálu tuku. Na obr. A a B jsou v CT obraze patrna polycystická ovaria s nízkou denzitou obsahu, tedy byla zvažována přítomnost prostých cyst. Na peroperačním preparátu byly prokázány kolekce hnisu a byla provedena oboustranná adnexektomie. 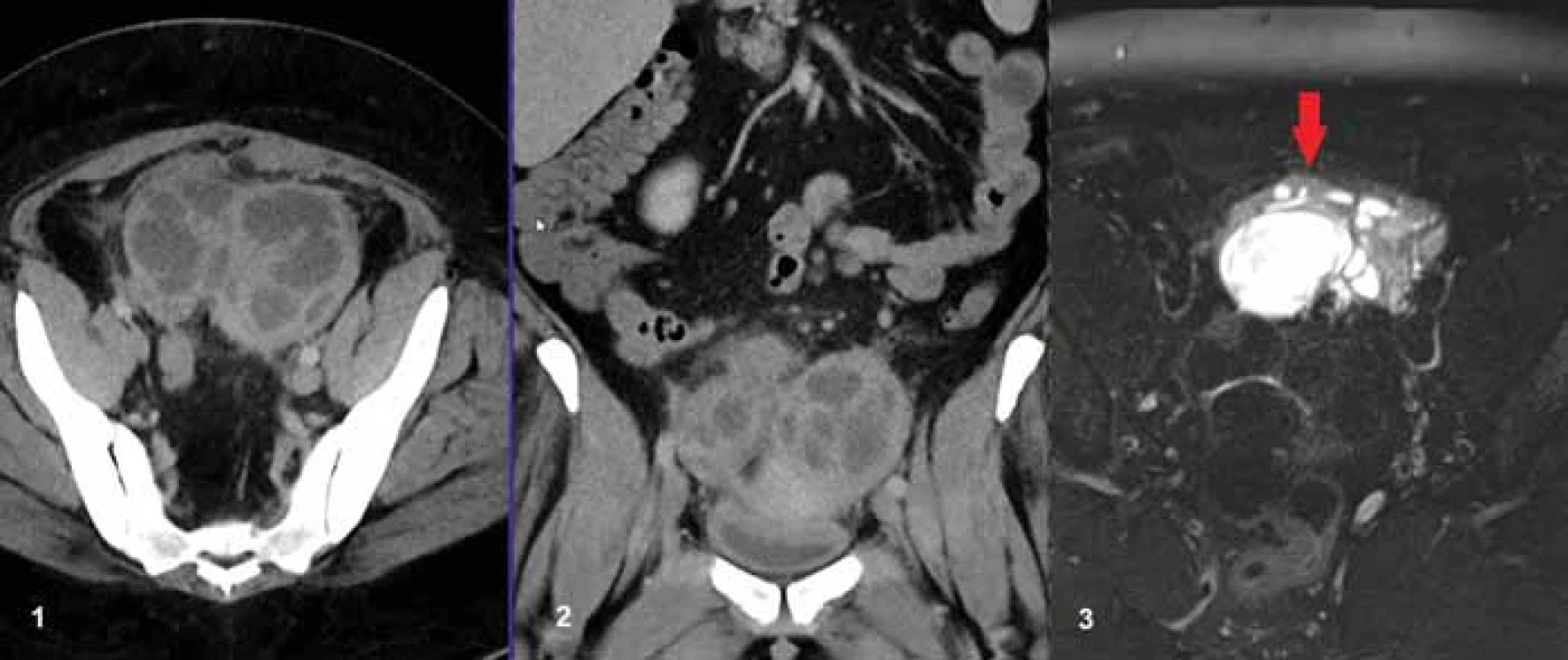
Fig. 2. A 42-year-old female patient with abdominal pain and infl ammatory labs, with known polycystic ovaries fi xed under the anterior abdominal wall (red arrow), as seen in Fig. C, where is the MRI fi nding 15 months before CT in T2-weighted fat saturated scan. In Fig. A and B, polycystic ovaries are visible in CT with a low density of liquid so the presence of simple cysts was considered. Collections of pus were demonstrated on the intraoperative specimen, and a bilateral adnexectomy was performed. Image 3. 36letá pacientka vyšetřená na konci šestinedělí pro trvající bolesti břicha a známky zánětu v laboratorním obraze. Na obr. A a B je patrný TOA v axiální a koronární rovině na levém ovariu. Na obr. C je v MR obraze v T1 vážení s potlačením signálu tuku provedeném 1 rok před porodem patrna endometroidní cysta na levém ovariu (červená šipka). 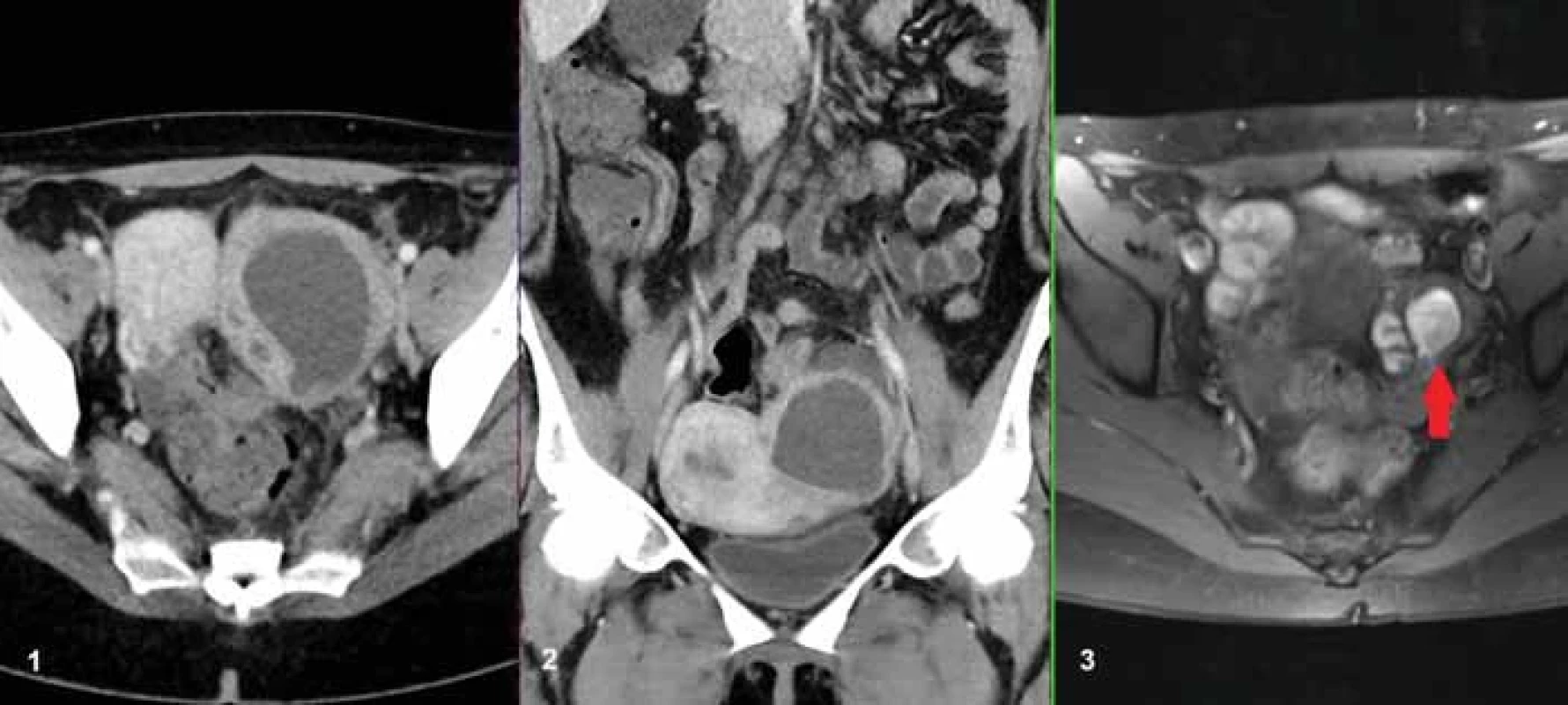
Fig. 3. A 36-year-old female patient examined six weeks after giving birth for persistent abdominal pain and inflammatory changes in the laboratory test. In Fig. A and B, the TOA on the left ovary is visible. Fig. C present the MRI 1 year before, where an endometrioid cyst on the left ovary was visible in a T1-weighted fat-suppressed MR image (red arrow). Image 4. 37letá pacientka 3 týdny po císařském řezu, bolesti a febrilie. V oblasti L ovaria je patrna expanze obsahující vícečetné drobné KT denzity 25 HU s bublinami plynu (červená šipka). Mezi vaječníkem a dělohou je pruhovitá struktura, která je pravděpodobně pyosalpingem (žlutá šipka). Prosáknutí okolní tukové tkáně. 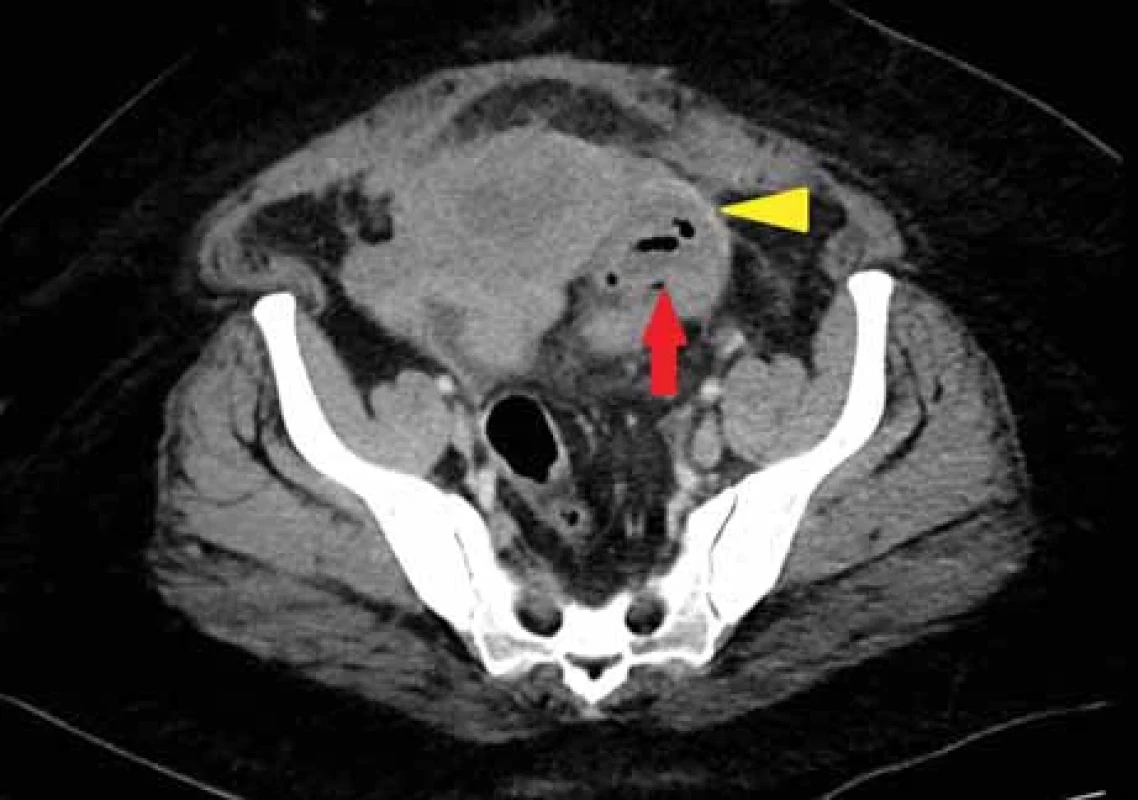
Fig. 4. 37-year-old female patient 3 weeks after caesarean section reports pain and fever. An expansion containing multiple small collection with density 25 HU with gas bubbles is evident in the left pelvis area (red arrow). Between the ovary and the uterus is visible a tubular structure that is probably a pyosalpingus (yellow arrow). Perlocation of surrounding adipose tissue. Denzita vyjadřuje stupeň absorpce radiace v jednotce tkáně a je udávána v Hounsfieldových jednotkách (HU), přičemž denzita vody je nula, čirá tekutina má denzitu do 15 HU. Čím je denzita vyšší, tím je tekutina hustší. Hemoragické kolekce mají denzity přibližně 30–50 HU, v závislosti na podílu krevních koagul. V tabulce uvádíme denzity obsahu kolekcí tekutiny (KT) u našich pacientek vyšetřovaných pro bolest hypogastria s podezřením na možnou patologii vnitřního genitálu a s pozitivním nálezem ohraničené tekutiny v pánvi. Zařazeny byly pouze ty případy, kdy byl nález ověřen buď operačně, či jinou zobrazovací metodou, např. magnetickou rezonancí (tab. 1).
V CT obraze se TOA projevuje jako KT v oblasti malé pánve, obvykle s viditelným zbytkem ovaria a se silnější a sytící se stěnou (obr. 1).
Z našeho pozorování však vyplývá, že TOA má poměrně variabilní vzhled v závislosti na stavu ovaria, v kterém vznikl. U pacientky, která měla na vaječníku primárně vícečetné prosté cysty (známé z MR vyšetření), byla denzita obsahu nízká, s hodnotou 10 HU, což je obvykle denzita čiré tekutiny (obr. 2). Naopak u ženy, která měla na ovariu známý endometriom (známý z MR vyšetření), byla denzita vyšší, což vyvolávalo podezření na možnost zakrvácení do endometriomu (obr. 3). Jak z tabulky vyplývá, není denzita obsahu kolekce spolehlivým rozlišovacím znakem TOA.
Abscesové kolekce mývají nepravidelný tvar, mohou obsahovat septa či jsou přítomny vícečetné kolekce. Někdy se daří detekovat pruhovitou KT odpovídající pyosalpingu. Sycení stěny KT bývá přítomno, často však není příliš intenzivní. Bubliny plynu byly pozorovány pouze v jednom případě, tedy nejsou spolehlivým znakem TOA (obr. 4).
Problémem může být obtížná detekce pozice ovarií u ně kte rých pacientek, které jsou štíhlé a mají minimum nitrobřišního tuku či mají ovaria atypicky uložená. V těchto případech může dojít k nepříznivé sumaci ovarií s tekutinou naplněnými tenkými kličkami, a tím vznikají diagnostické rozpaky či dokonce může dojít k přehlédnutí drobné patologické kolekce. Je velmi důležité v těchto případech analyzovat vyšetření velmi důkladně v různých rovinách, aby bylo možno eliminovat nepříznivou sumaci.
Nález volné či ohraničené tekutiny v pánvi zvyšuje podezření na přítomnost zánětlivé komplikace. Denzita tekutiny v pánvi může přinést informaci o její charakteristice. Nízká denzita (–10 až +10 HU) svědčí pro transudát. Denzita > 15 HU pak pro exsudát a denzity > 45 HU jsou podezřelé z hemoragického výpotku [5]. Na druhou stranu je nutno zvažovat i fakt, že malý výpotek v pánvi je fyziologický u žen během ovulace, tento výpotek bývá nízké denzity a malého množství.
Diferenciální diagnostika TOA
Jak bylo zmiňováno v úvodu, nejčastější diferenciální dia gnózou je periappendikulární infiltrát či absces, event. mukokéla, především v případě KT v pravé polovině pánve. Vzhledem k tomu, že poloha appendixu je velmi variabilní, je často obtížně jej detekovat sonograficky. Přínos CT je v detekci jeho polohy a stavu. V případě nálezu části appendixu, který ke KT či abscesu dosahuje, event. těsného kontaktu KT k bazi céka, je dia gnóza peri apendikulárního infiltrátu či abscesu vysoce pravděpodobná. Naopak TOA má návaznost na oblast vnitřního genitálu, k céku obvykle nedosahuje. Vzácně se však může objevit kombinace peri appendikulární kolekce a TOA při jejich velmi blízkém kontaktu (obr. 5).
Komplikovaná forma Crohnovy nemoci s tvorbou píštělí a mezikličkových abscesů je rovněž jedním z možných příčin KT v pánvi. Bývá spojena s postižením většího úseku obvykle tenkého střeva, nezřídka s vícečetnými, tzv. skip lézemi v průběhu tenkých kliček a tračníku. TOA postižení střeva nevyvolává (obr. 6).
Další možnou diferenciální dia gnózou je divertikulitida, která se však vyskytuje spíše u starších pacientek. Ke stanovení této dia gnózy je nezbytný nález na tračníku, obvykle na sigmatu, ve smyslu zesílení stěny, zvýšené denzity tukové tkáně závěsu a přítomnosti divertiklů, protože ty obvykle nejsou solitární. Komplikací divertikulitidy může být i absces – pokud je v blízkém kontaktu s vnitřním genitálem, mohl by v TAUS obraze působit diagnostické obtíže (obr. 7).
Poměrně raritním nálezem je zánět Meckelova divertiklu, což je výchlipka tenkého střeva nacházející se 20–60 cm od Bauhinské chlopně a vyskytující se jen u 2 % populace a častěji u mužů, tedy jako diferenciální dia gnóza TOA je spíše nepravděpodobná [6].
Image 5. Příklad pacientky s komplikovaným rozlišením mezi TOA a periappendikulárním infi ltrátem, vzhledem k blízké pozici obou struktur (žlutá šipka). Oba orgány byly postiženy. 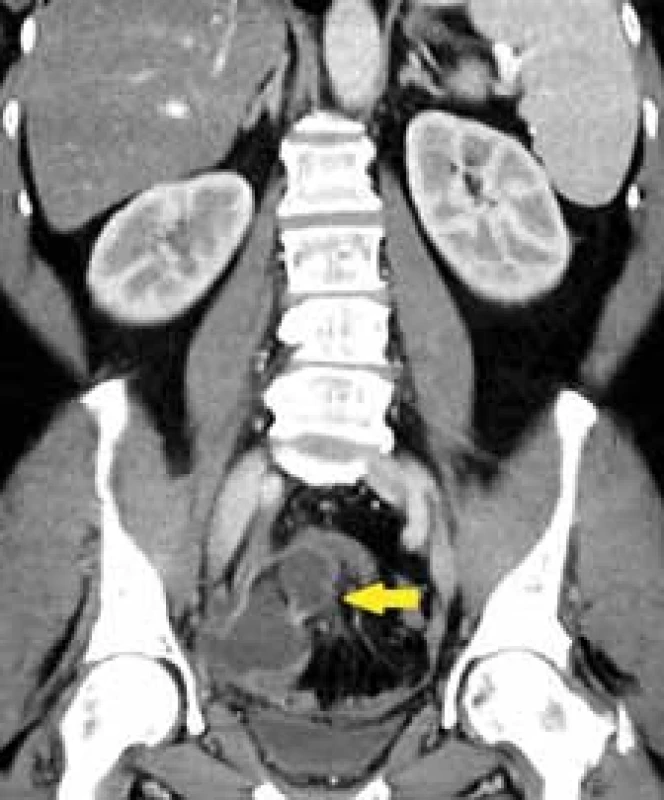
Fig. 5. An example of a patient with a complicated distinction between TOA and periappendicular infiltrate, due to the close position of both structures (yellow arrow). Both organs were affected. Image 6. 32letá pacientka se známou Crohnovou nemocí, přichází s bolestí v podbříšku. Na CT je patrna objemná KT v pánvi (modrá šipka), která byla obklopena tenkými kličkami, na nichž byly přítomny skip léze typické pro idiopatický střevní zánět (červená šipka). 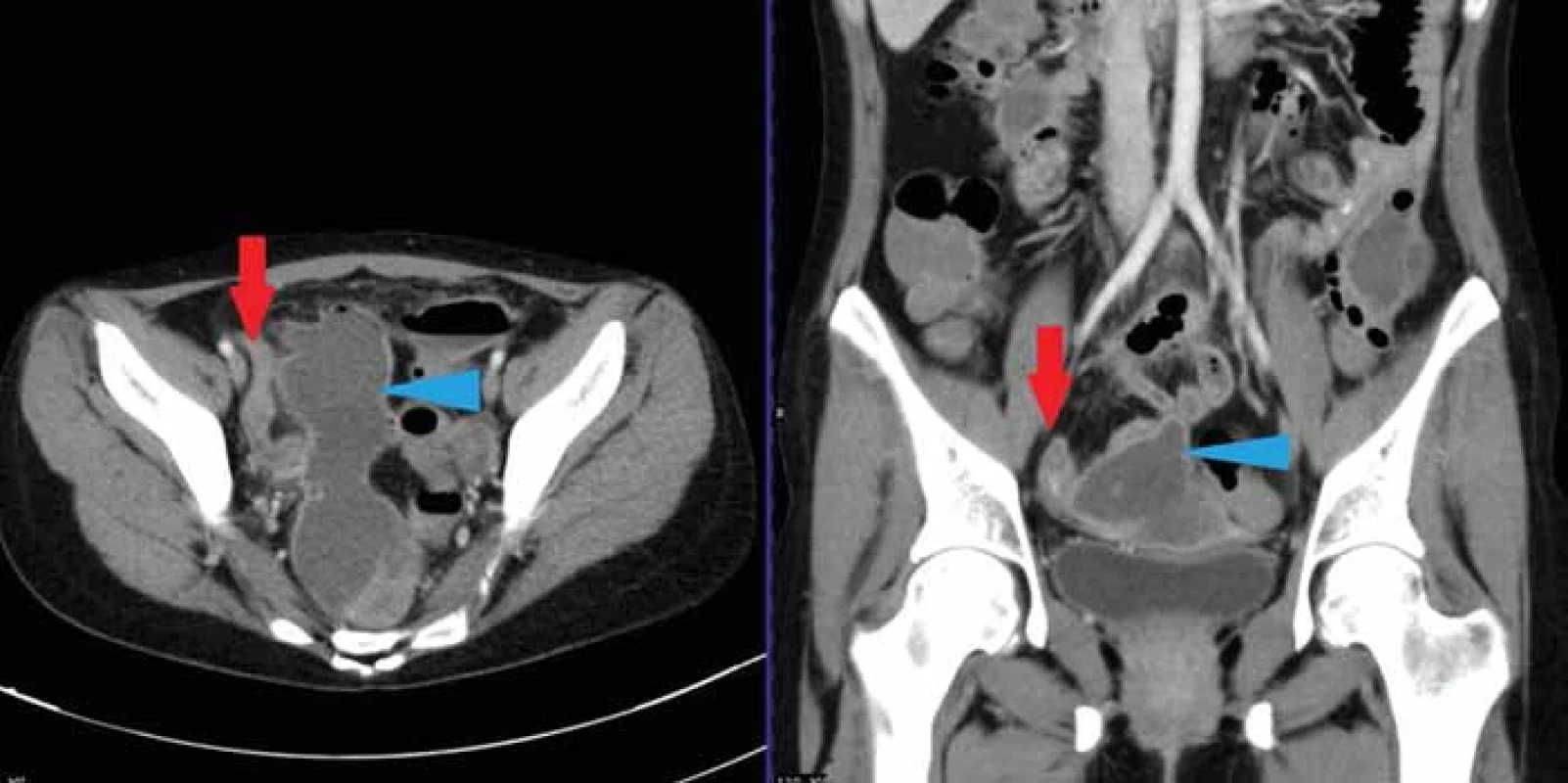
Fig. 6. A 32-year-old woman patient with known Crohn’s disease came with lower abdominal pain. CT showed a large liquid collection in the pelvis (blue arrow), which was surrounded by thin loops on which there were skip lesions typical for idiopathic bowel disease (red arrow). Image 7. 58letá pacientka s akutní divertikulitidou sigmatu komplikovaná vznikem abscesu ve stěně. Poloha zánětlivých změn v předpokládané oblasti levého ovaria by mohla imitovat TOA. V koronární rovině je zřejmý kontakt s tračníkem (žlutá šipka). 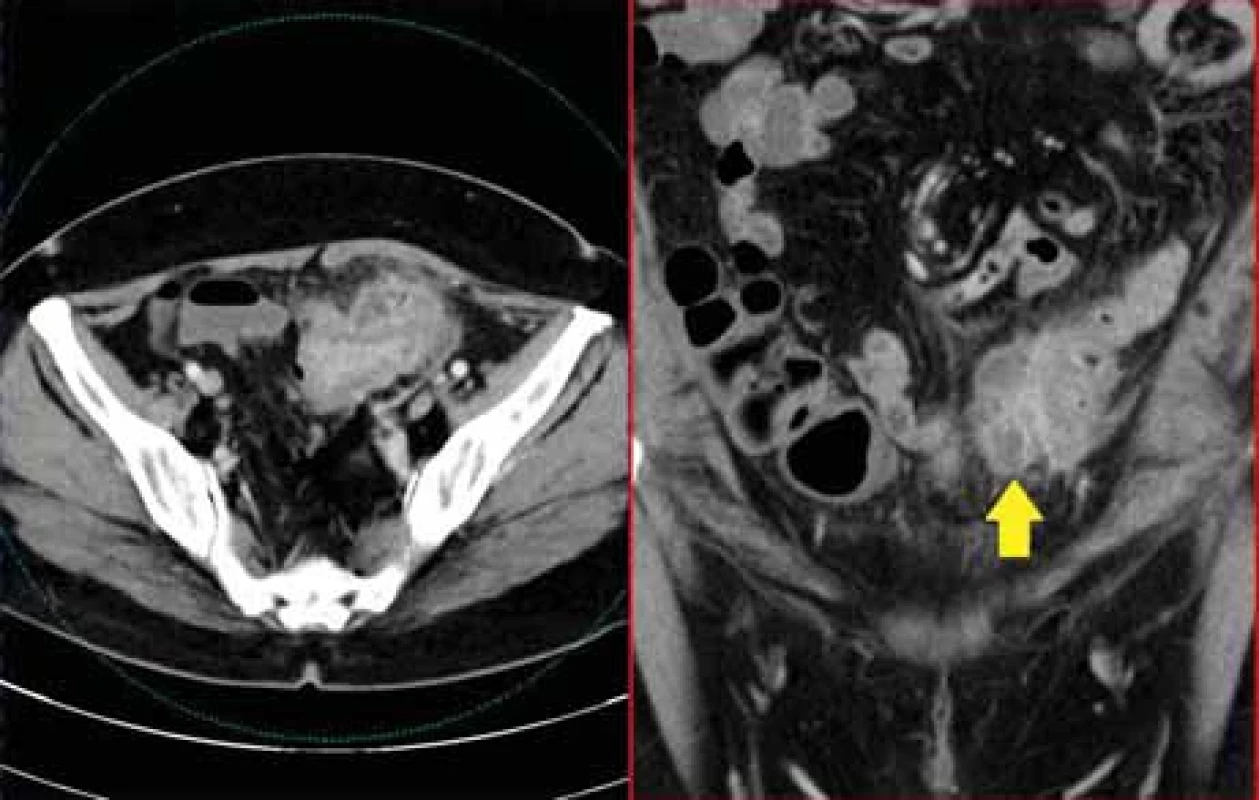
Fig. 7. A 58-year-old female patient with acute diverticulitis of the sigmoid complicated by an abscess in the wall. The location of the infl ammatory changes in the presumed area of the left ovary could mimic TOA. In the coronary plane, contact with the colon is obvious (yellow arrow). Image 8. 38letá pacientka po myomektomii. Zvětšená nehomogenní děloha, v zadní části se zdá být KT s mírně se sytícím lemem s podezřením na šíření kolekce mimo dělohu (modrá šipka). Při operaci žádná kolekce nenalezena. 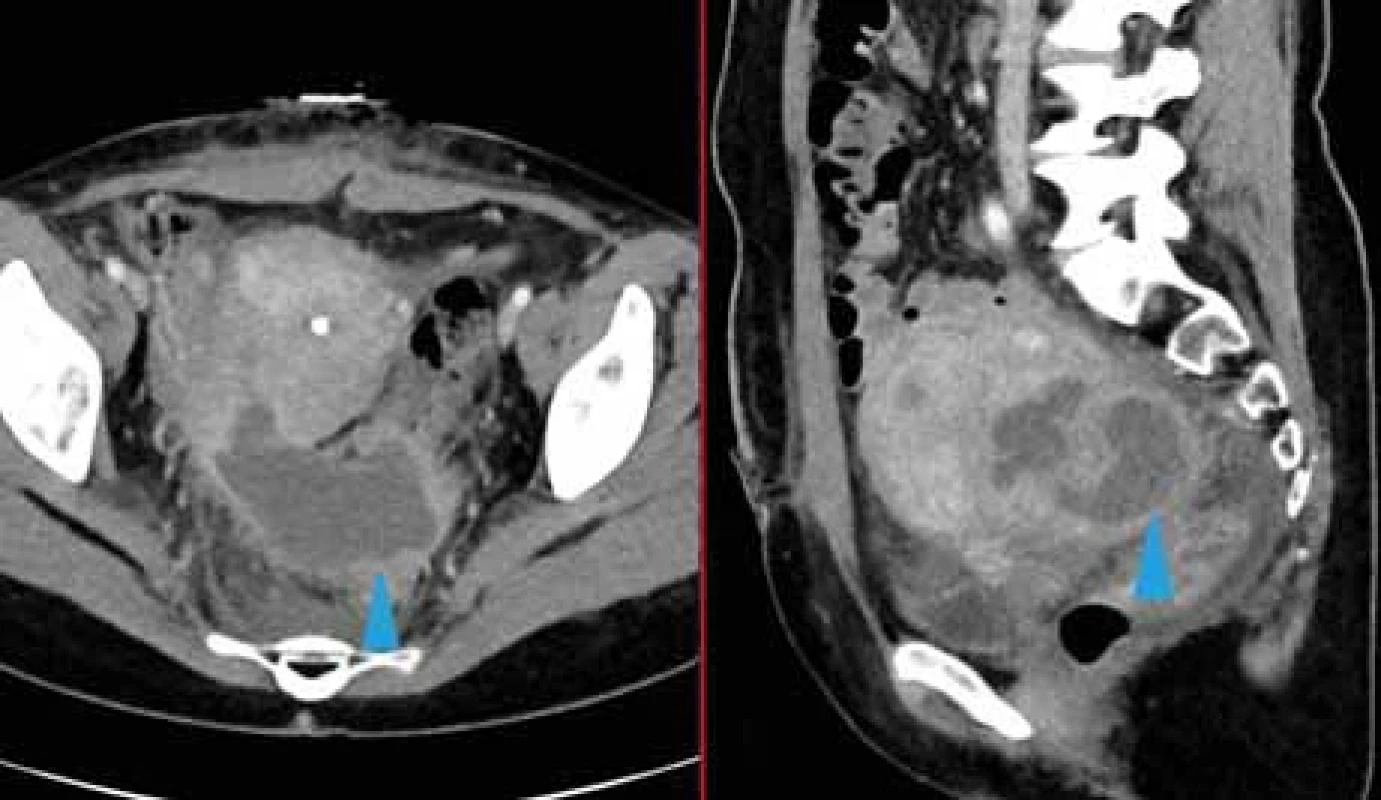
Fig. 8. 38-year-old female patient after myomectomy. Enlarged inhomogeneous uterus, in the posterior part is visible fluid collection with a slightly saturating border with suspicion of spread of the collection outside the uterus (blue arrow). No fluid collection was found during surgery. Image 9. 46letá pacientka po radikální hysterektomii pro endometroidní karcinom s pánevní lymfadenektomií. Na obr. A a B jsou patrny změny při pahýlu pochvy, nepravidelného tvaru, centrálně s denzitou tekutiny a v periferii sytící se lem, v koronárním pohledu je zřejmé, že změny nejsou kraniálně ohraničené, tedy nemůže se jednat o KT, nýbrž o pooperační změny (žluté šipky). Na obr. C jsou dvě tekutinové kolekce s obsahem nízké denzity a tenkou nesytící se stěnou, které odpovídají lymfokélám (modré šipky). 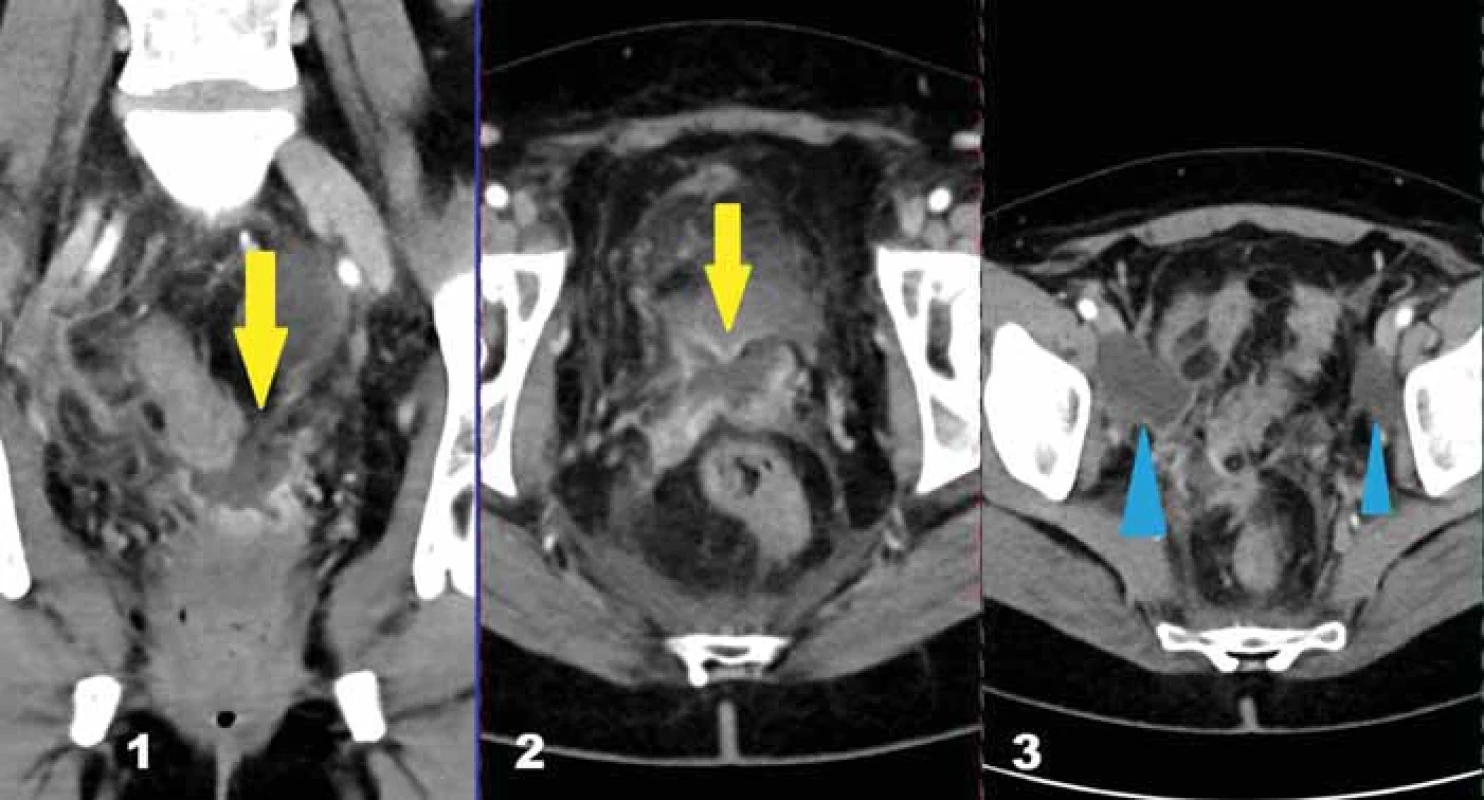
Fig. 9. 46-year-old female patient after radical hysterectomy for endometrioid carcinoma with pelvic lymphadenectomy. In Fig. A and B, there are changes on the vaginal stump, of an irregular shape, with fluid density in the center and a saturated rim on the periphery. On the coronal view, it is evident that the changes are not cranially bounded, so it cannot be a fluid collection but post-operative changes (yellow arrows). In Fig. C, there are two collections of low-density fluid with a thin nonsaturating wall that correspond to lymphoceles (blue arrows). Zánětlivé komplikace pooperačních stavů
Možnou indikací CT vyšetření je i podezření na zánětlivou pooperační komplikaci, která se projeví neustupující bolestí břicha, zvýšenou teplotou a progredující elevací zánětlivých parametrů v laboratorních hodnotách.
V CT obraze můžeme detekovat KT různé denzity buď v místě výkonu, či jinde v pánvi a výpotek.
Naše zkušenosti ukazují, že je nutné velmi obezřetně hodnotit především změny po myomektomii, při níž vznikají rozsáhlé ranné plochy na děloze, které mohou secernovat tekutinu a nemusí se nezbytně jednat o abscesy. U pacientek po odstranění myomů je vhodné pátrat před vyslovením podezření na absces po přítomnosti sytící se membrány a bublin plynu. Na obr. 8 je patrný nález u pacientky, u níž byla z CT stanovena dia gnóza abscesu, avšak při revizní operaci nebyla nalezena žádná tekutinová kolekce, která by tomu odpovídala. V oblasti nálezu na CT byly peroperačně patrny jen rány po myomektomii s počínajícími hojivými změnami.
Je zřejmé, že se pooperační změny mohou v CT obraze postkontrastně periferně sytit, což je dáno pravděpodobně neovaskularizací, která vzniká při hojení. Periferní sycení však může imitovat přítomnost abscesové membrány, a pokud je v oblasti s nízkou denzitou, může vyvolávat podezření na přítomnost abscesu. Proto je nezbytné podezřelou oblast důkladně analyzovat ve všech rovinách. Na obr. 9 předkládáme příklad pacientky vyšetřené 11 dní po radikální laparoskopické operaci endometroidního karcinomu, u níž se v pooperačním průběhu objevily teploty a elevace zánětlivých parametrů, kultivačně bez záchytu patogenní mikroflóry z krve, a tedy s nejasným zdrojem infekce. V pánvi byly patrny nízkodenzní kolekce při pánevním cévním svazku oboustranně, mající tenkou hladkou stěnu a nízkou denzitu obsahu, a byly tedy hodnoceny jako lymfokély. V oblasti pahýlu pochvy byla popsána cípatá struktura se sytící se stěnou, která by mohla být hodnocena jako absces, avšak na bočné projekci je patrné, že shora není dobře ohraničená. Nejednalo se tedy o absces, nýbrž o pooperační změny.
Problematické bývá i hodnocení u pacientek po císařském řezu, kde mohou být v CT obraze na děloze rozsáhlé změny imitující tekutinové kolekce, které však rovněž nejčastěji bývají rannými plochami.
Interpretace nálezů CT
Ve většině případů CT vyšetření dobře rozliší mezi patologií vycházející z trávicí trubice a z oblasti vnitřního genitálu. Diferenciálně diagnosticky může být v určitém malém procentu problém s odlišením periappendikulární kolekce či abscesu a TOA pravého ovaria, protože tyto dvě struktury mohou u ně kte rých pacientek být v poměrně blízkém kontaktu. Pokud patologie vychází z vnitřního genitálu a je přítomna KT, bývá složitější rozhodnout mezi hnisavým a hemoragickým obsahem v cystě či endometriomem vzhledem k variabilitě denzit. Proto je nutné sledovat další znaky zánětu, především přítomnost tekutiny v okolí či prosáknutí tukové tkáně.
Nezbytná je úzká spolupráce mezi radiologem a gynekologem a znalost klinických informací, které mohou napomoci v rozhodování. Především důležité jsou informace o laboratorním nálezu, klinickém stavu pacientky, známých patologiích v oblasti genitálu, např. multicystických ovariích či endometrióze. V případě pooperační kontroly je nutná informace o typu výkonu a jeho komplikacích.
Radiolog by se měl vyjádřit k předpokládané pravděpodobnosti, že se skutečně jedná o TOA. V rámci pracoviště je vhodné se domluvit na formulaci nálezu především u pooperačních stavů. Na našem pracovišti se osvědčilo v případě, že nález není zcela jednoznačný, označení „tekutinová kolekce s obsahem vyšší denzity“, bez jednoznačného vyslovení dia gnózy abscesu. Tato formulace upozorní ošetřujícího lékaře na možnost závažné patologie a ponechává stanovení dia gnózy na další monitoraci a následném rozhodnutí gynekologa. V případě použití formulace, že je přítomen absces, nutí tento výsledek gynekologa k radikálnímu řešení a může být příčinou zbytečné reoperace v případě, že se v závěru nepotvrdí, což se v našem souboru rovněž objevilo.
Závěr
Vyšetření CT v diagnostice komplikovaných pánevních zánětů přináší řadu benefitů. Prvním je rychlost diagnostiky. Druhým je poměrně spolehlivé odlišení patologií vycházejících z vnitřního genitálu od patologií vycházejících z trávicí trubice a komplexnost diagnostiky s vyloučením i ostatních možných patologií v rozsahu celého břicha.
Ač se za typický znak abscesu v CT obraze považuje vyšší denzita obsahu KT, z našeho pozorování je zřejmé, že denzita obsahu TOA je poměrně variabilní a je zřejmě závislá na stavu ovaria v předchorobí. Proto je nutná obezřetnost při vyslovování dia gnózy TOA, která obvykle gynekologa nutí k návazné chirurgické intervenci.
ORCID autorů
E. Korčáková 0000-0002-3338-6697
J. Ferda 0000-0003-2344-0511
J. Presl 0000-0001-7632-4069
Doručeno/Submitted: 12. 3. 2023
Přijato/Accepted: 11. 5. 2023MUDr. Eva Korčáková, Ph.D.
Klinika zobrazovacích metod
LF UK a FN Plzeň
Alej Svobody 80
323 00 Plzeň
korcakovae@fnplzen.cz
Sources
1. Zikán M, Fischerová D, Sláma J et al. Transabdominální ultrazvukové vyšetření v gynekologii. Ceska Gynekol 2011; 76 (4): 252–257.
2. Agrawal A. Imaging in Pelvic Inflammatory Disease and Tubo-Ovarian Abscess. 2023 [online]. Available from: https://emedicine.medscape.com/article/404537-overview.
3. Křepelka P. Hluboký pánevní zánět. 2014 [online]. Dostupné z: https: //www.mediprofi.cz/pks/onb/33/gyn-7-hluboky-panevni-za - net-uniqueidmRRWSbk196FNf8-jVUh4EhIE i31KxZtwROSXwHtj4Vk/?query=tubo ovari% E1ln%ED%20absces&serp=1.
4. Wilbur A, Aizenstein R, Napp T. CT findings in tuboovarian abscess. AJR Am J Roentgenol 1992; 158 (3): 575–579. doi: 10.2214/ajr.158.3.1738998.
5. Radiopaedia. Ascites. 2023 [online]. Available from: https: //radiopaedia.org/articles/ascites.
6. Šebek J, Třeška V, Vodička J et al. Meckelův divertikl jako příčina náhlé příhody břišní. Gastroent Hepatol 2018; 72 (6): 518–521. doi: 10.14735/amgh2018518.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2023 Issue 6-
All articles in this issue
- Je rozdíl mezi akutní appendicitou u těhotných a netěhotných žen?
- Jsou sérový neutrofilní delta index a systémový zánětlivý index užitečné jako prediktivní parametry preeklampsie a HELLP syndromu?
- Umělé ukončení těhotenství farmakologickou metodou (UUT-F) v I. trimestru – význam stanovení lidského choriového gonadotropinu a ultrazvukového vyšetření při diagnostice těhotenství a hodnocení výsledku UUT-F
- Indikace a výsledky ukončení těhotenství před 24. týdnem těhotenství – série případů
- Nový pohľad na diagnostiku a liečbu idiopatickej granulomatóznej mastitídy
- Ojedinělý případ živého abdominálního těhotenství u ženy s následnou graviditou v děloze
- Triandrická monogynická tetraploidia ako výsledok DNA analýzy parciálnej moly hydatidózy
- Výsledok pacientky s Herlyn-Werner-Wunderlichovým syndrómom liečenej balónikovou septostómiou – pred- a pooperačný ultrazvukový nález
- Metody a techniky ochrany reprodukce u pacientek s endometriózou
- Asistovaná aktivace oocytů
- Vliv stavu pánevního dna na výsledek operačního řešení sestupu pánevních orgánů
- Preeklampsie a diabetes mellitus
- Diagnostika komplikovaných gynekologických zánětů pomocí výpočetní tomografie – zkušenosti jednoho centra
- Emergentní hysterektomie pro spektrum placenta accreta – některé další techniky
- Diagnostika a léčba endometriózy: Doporučený postup Sekce pro léčbu endometriózy ČGPS ČLS JEP
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Diagnostika a léčba endometriózy: Doporučený postup Sekce pro léčbu endometriózy ČGPS ČLS JEP
- Preeklampsie a diabetes mellitus
- Asistovaná aktivace oocytů
- Je rozdíl mezi akutní appendicitou u těhotných a netěhotných žen?
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

