-
Medical journals
- Career
Karcinom vulvy a jeho recidivy – zásady operační léčby
Authors: L. Viktora; Luboš Minář; Michal Felsinger; Vít Weinberger
Authors‘ workplace: Onkogynekologické centrum, Gynekologicko-porodnická klinika LF MU a FN Brno
Published in: Ceska Gynekol 2022; 87(6): 401-407
Category: Review Article and Case Report
doi: https://doi.org/10.48095/cccg2022401Overview
Cíl: Ucelený přehled operační léčby karcinomu vulvy vč. recidivujících forem. Metodika: Přehledová práce podávající základní přehled o patogenezi, diagnostice a operační léčbě karcinomu vulvy se zaměřením na možnosti terapie jeho recidiv. Součástí je ilustrativní kazuistika prezentující pacientku s invazivním spinocelulárním karcinomem vulvy s iterativními lokálními recidivami a následným rozvojem nádorové triplicity a vzdáleného metastatického postižení. Závěr: Operační léčba zůstává hlavní modalitou terapie karcinomu vulvy, a to i v případě lokálně pokročilých či recidivujících nálezů. V těchto případech je nezbytností multidisciplinární spolupráce operačních oborů. Důležitou úlohu při včasném odhalování recidiv má disciplinovanost odléčených pacientek s participací na pravidelné dispenzární péči. Případnou alternativou k operačnímu řešení zůstává (chemo) radioterapie, v klinické praxi má pak radioterapie nezastupitelné místo v adjuvantní terapii. Regionální a vzdálené recidivy se vyznačují špatnou prognózou.
Klíčová slova:
operační léčba – chemoradioterapie – lokální recidiva – karcinom vulvy – regionální (tříselná) recidiva – vzdálená recidiva
Úvod
Karcinom vulvy je relativně vzácné onkogynekologické onemocnění vyskytující se zejména v populaci starších žen. Průměrný věk v okamžiku diagnózy se pohybuje okolo 69 let. Zhoubné nádory zevních rodidel představují 3–5 % všech gynekologických malignit. V průběhu posledních dekád vykazuje incidence karcinomu vulvy vzrůstající trend. V ČR za rok 2018 činí 4,15/100 000 žen. Mortalita dosahuje hodnoty 1,8/100 000 žen, což je ve srovnání s minulými lety stacionární parametr [1].
Patogeneze
Histopatologicky nejčastějším nádorem je spinocelulární karcinom (SCC – squamous cell carcinoma), který se vyskytuje v 80–90 % případů. Další histotypy diagnostikovaných malignit vulvy představují maligní melanom, karcinom Bartholiniho žlázy, invazivní forma Pagetovy choroby a bazocelulární karcinom. Mezi vzácnější formy patří např. sarkomy, případně verukózní karcinom.
V patogenezi spinocelulárního karcinomu pozorujeme dva hlavní mechanizmy. V prvním sehrává dominantní roli lidský papilomavirus (HPV – human papillomavirus) a jím způsobené vulvární intraepiteliální dysplazie LSIL a HSIL, které pozorujeme zejména u mladších pacientek. Nejvyšší riziko představují sérotypy 16, 18. V případě dysplastické léze HSIL je riziko malignizace cca 23 %, typické histotypy jsou warty/bazaloidní subtyp [2]. Mezi další rizikové faktory řadíme obezitu, diabetes mellitus, kouření, imunosupresi a sexuálně přenosné choroby. Invazivní léze pozorujeme ovšem i bez detekovatelné asociace s HPV infekcí. U starších pacientek se častěji vyskytuje asociace s vulvárními dystrofiemi jako lichen sclerosus et atrophicus nebo dVIN (diferencovaná vulvární intraepiteliální neoplazie), typickým histotypem je keratinizující varianta. Při rozvoji onemocnění může rovněž sehrávat roli genetická predispozice, např. mutace genu pro TP53.
Symptomatologie a diagnostika
V klinickém obraze dominuje zejména svědění nebo bolestivost v oblasti genitálu, palpačně nalezená rezistence, změny barvy či tloušťky kůže. V případě pozdních symptomů pozorujeme krvácení, ulcerace, vaginální výtok, obtíže s mikcí či defekací. U každé pacientky, pokud je vysloveno podezření na možný maligní proces v oblasti vulvy, je indikováno provedení punch biopsie k histologické verifikaci. V případě vícečetného postižení by měla být bioptována každá léze separátně s dostatečně podrobným popisem lokalizace.
Terapie
Pro terapii karcinomu vulvy je zlatým standardem operační řešení. U onemocnění s takto nízkou incidencí by terapie měla být směřována dle doporučení odborné společnosti do specializovaných onkogynekologických center, kde je zajištěn dostatečně erudovaný multidisciplinární tým. Vzhledem k interním komorbiditám, které jsou přítomny u většiny diagnostikovaných pacientek, je vždy nutno zvažovat rozsah výkonu s ohledem na dosažení maximálního benefitu pro pacientku v kombinaci se snahou zajistit co nejvyšší kvalitu života.
Operační léčba má dominantní postavení v časných stadiích, ale vždy musí být individuálně zvažována i u pokročilých nálezů, případně u recidivujícího onemocnění [3]. Rozsah operačního výkonu se dle nálezu a interního stavu pacientky pohybuje v širokém rozmezí od radikální excize přes radikální vulvektomii s provedením systematické bilaterální inguinofemorální lymfadenektomie až po totální pánevní exenteraci [4].
Operační terapie prodělala během minulých dekád značný vývoj, a to zejména v přístupu k terapii v časných stadiích onemocnění. Vzhledem ke komplikovanému hojení byl opuštěn koncept radikální vulvektomie s paušálním provedením inguinofemorální lymfadenektomie en bloc. Preferovaným přístupem je u unifokálních nálezů radikální excize. Excizi tumoru provádíme s cílem zajištění volného histologického resekčního okraje ideálně v rozsahu 1 cm, tj. při vedení operačního řezu je dle anatomických souvislostí ideální makroskopický okraj 2 cm. Tato metodika je v případě splnění podmínek kombinována s provedením biopsie sentinelové uzliny [5,6]. Díky využití tohoto konceptu dochází k další racionální selekci pacientek, které na základě informace o peroperačním vyšetření sentinelové uzliny podstupují bilaterální inguinofemorální lymfadenektomii (v případě nálezu makrometastázy) nebo jsou indikovány pouze k adjuvantní radioterapii bez nutnosti extenze výkonu v regionální svodné lymfatické oblasti (v případě nálezu mi-krometastázy). U pacientek s negativním nálezem není extenze výkonu indikována, což je asociováno s redukcí rozvoje nežádoucích pooperačních komplikací v podobě dehiscence operační rány, tvorby lymfocyst a lymfedémů.
V terapii lokálně pokročilých nálezů (velikost tumoru > 4 cm či multifokální invazivní postižení) operační přístup již vyžaduje vyšší radikalitu, a tedy provedení radikální modifikované vulvektomie se systematickou inguinofemorální lymfadenektomií (obr. 1, 2).
Image 1. Primární, lokálně rozsáhlý, podkožně ulcerující karcinom vulvy.
Fig. 1. Primary, locally extensive, subcutaneous ulcerating carcinoma of the vulva.
Image 2. Stav po vulvektomii extendované do genitofemorálních rýh.
Fig. 2. Condition after vulvectomy extended into the genitofemoral grooves.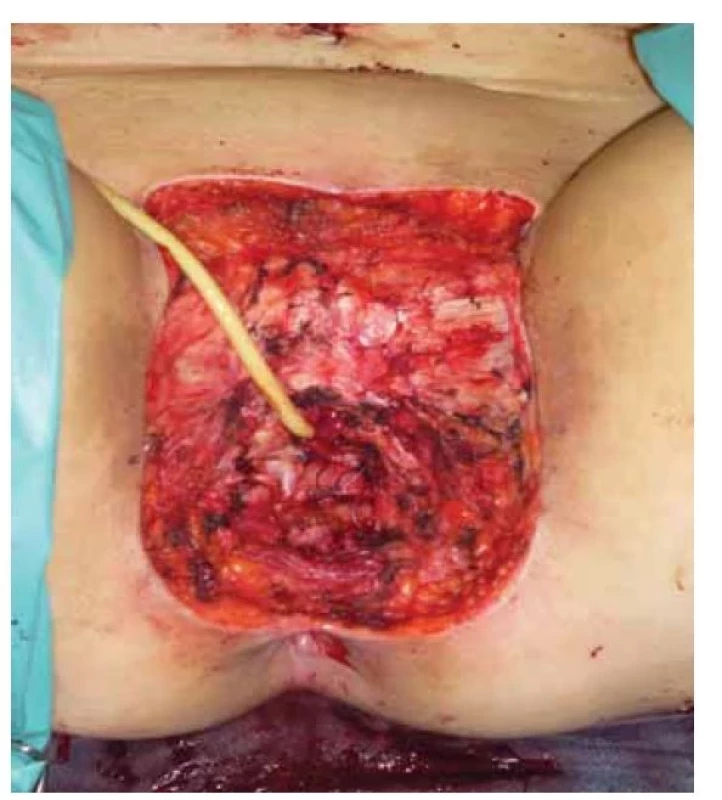
U případů, kdy v rámci operačního výkonu dochází k rozsáhlému defektu, který již nelze řešit prostou suturou, přichází na řadu rekonstrukční zákrok, který je prováděn ve spolupráci s plastickým chirurgem (obr. 3, 4) [7].
Image 3. Stav bezprostředně po rekonstrukci s krytím defektu kožními laloky.
Fig. 3. Condition immediately after reconstruction with skin flaps covering the defect.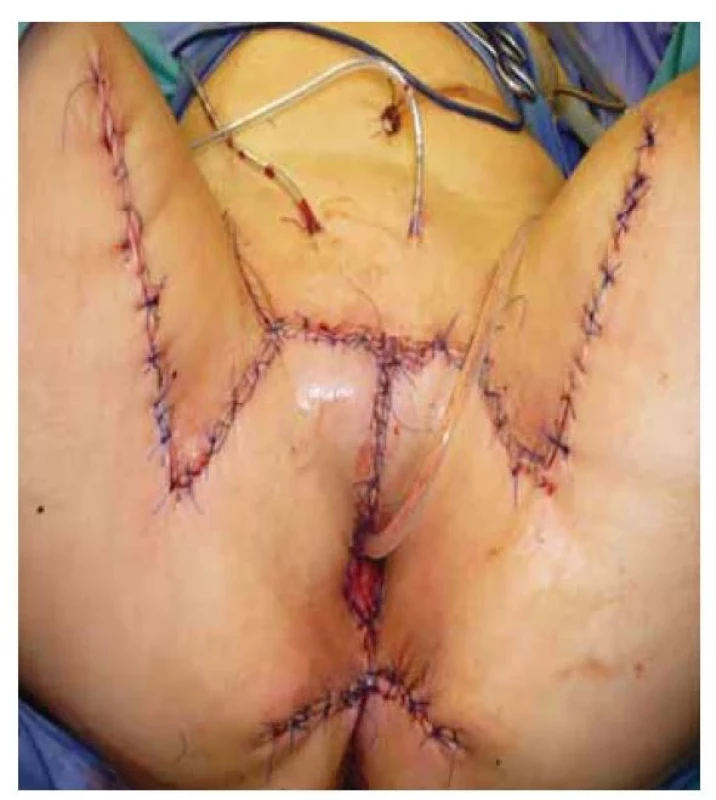
Image 4. Stav 6 týdnů po operaci.
Fig. 4. Condition 6 weeks after surgery.
Nejradikálnější operační přístup představuje provedení pánevního exenteračního výkonu. Exenterace příslušného rozsahu je pro svou výraznou radikalitu indikována pouze u přísně selektované skupiny pacientek s pokročilým nálezem postihujícím uretru, močový měchýř, pochvu či anus. Při racionální selekci pacientek s jejich náležitým poučením a souhlasem se jedná vždy o indikaci s kurativním záměrem.
Alternativním přístupem v rámci léčby pokročilého karcinomu vulvy je koncept neoadjuvantní chemoradioterapie s cílem dosáhnout zmenšení rozsahu nádoru a vytvoření podmínek pro méně radikální výkon. Tohoto přístupu je využíváno zejména u interně kompromitovaných pacientek [8,9].
Recidiva karcinomu
I přes poskytnutou léčbu se téměř jedna třetina pacientek potýká s výskytem časné recidivy onemocnění. K rekurenci dochází nejčastěji v průběhu prvních 2 let po ukončení primární terapie [10]. Obecně medián 5letého přežití po primární terapii SCC vulvy dosahuje 50–90 %. V případě výskytu recidivy již nabírá značně nižších hodnot v rozmezí 25–50 % [11]. Recidivy lze na základě jejich lokalizace rozdělit do tří skupin:
• lokální;
• regionální (tříselné);
• vzdálené.
Prognóza je při recidivě ovlivněna zejména přítomností tříselných metastáz v rámci iniciální diagnózy, věkem, komorbiditami, histopatologickými charakteristikami primárního tumoru (velikost, lokalizace, hloubka invaze, velikost resekčního okraje, přítomnost lymfovaskulární invaze).
Klinická prezentace recidiv může být značně různorodá v závislosti na lokalizaci či být kompletně bez manifestace. V případě podezření na rekurenci onemocnění je znovu nutno biopticky verifikovat všechna suspektní ložiska a doplnit zobrazovací metody k vyloučení regionální (tříselné) recidivy či vzdálené metastázy. Podmínkou je využití zobrazovací metody kombinující pohled na morfologické a metabolické charakteristiky nálezu, tj. PET/CT (pozitronovou emisní tomografii/výpočetní tomografii) nebo PET/MR (pozitronovou emisní tomografii/magnetickou rezonanci).
Lokální recidiva
Incidence lokální recidivy se pohybuje v rozmezí 20–23 % [12]. Více než 50 % všech recidiv je lokálních, a jedná se o tedy nejčastější formu recidivy karcinomu vulvy [13]. Může se vyskytovat samostatně nebo je kombinována s regionální (tříselnou), případně vzdálenou recidivou.
Zlatým standardem pro řešení solitární lokální recidivy je operační terapie. Indikováno je provedení radikální excize (obr. 5, 6). Limitaci výkonu a hojení operačního pole téměř vždy představují změněné anatomické poměry po předchozí operaci a zhoršená trofika tkání, zejména po prodělané adjuvantní radioterapii. V případech rozsáhlé lokální recidivy s postižením přilehlých pánevních orgánů je na zvážení provedení exenteračního výkonu. Vzhledem k extenzivnímu rozsahu výkonu je nutné zvažovat benefit a vliv na kvalitu života pacientky. Nejčastější komplikací operačního řešení bývá dehiscence operační rány, uroinfekce, vaginální striktury či močová inkontinence [14].
Image 5. Lokálně rozsáhlá recidiva spinocelulárního karcinomu vulvy.
Fig. 5. Locally extensive recurrence of squamous cell carcinoma of the vulva.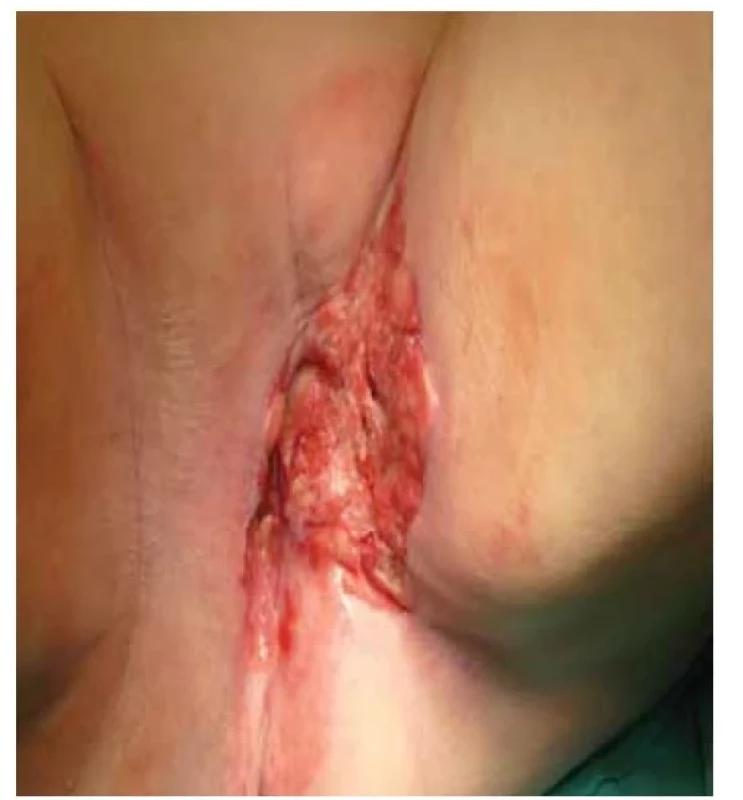
Image 6. Stav po radikální excizi recidivy.
Fig. 6. Condition after radical excision of recurrence.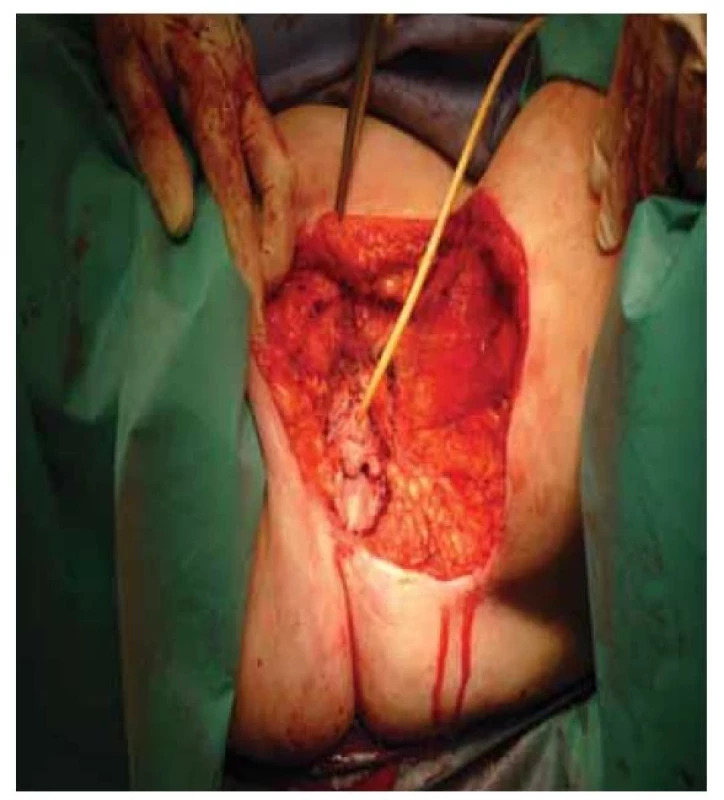
Alternativou k operační variantě řešení, zejména u pacientek neozařovaných po primární operaci, je konkomitantní chemoradioterapie. Samostatné využití chemoterapie je využíváno spíše v rámci paliativní léčby.
Regionální (tříselná) recidiva
Zvýšené riziko rozvoje rekurence ve formě regionální recidivy se týká pacientek, u kterých bylo již primárně přítomno postižení v oblasti třísel. Naopak u pacientek s negativním nálezem v oblasti třísel se vyskytuje recidiva pouze v cca 2 % případů [15]. Riziko rozvoje regionální (tříselné) recidivy je sníženo v případě aplikace adjuvantní radioterapie [5].
V případě rekurence ve formě regionální recidivy není prognóza pacientek příznivá. Terapeutický přístup je značnou výzvou – zůstává operační (provedení debulking surgery v oblasti třísel, případně provedení inguinofemorální lymfadenektomie) s využitím adjuvantní radioterapie. Alternativou může být využití samostatné radioterapie, bohužel s ne příliš uspokojivými výsledky [16].
Vzdálená recidiva
Pacientky s nálezem vzdálené recidivy mají velmi špatnou prognózu. V současné době neexistuje standardní terapie pro tyto pacientky [17]. Přístup bývá v drtivé většině paliativní a zaměřený na zlepšení kvality života pacientky. Využíváno je zejména radioterapie, která má i analgetické účinky, čehož využíváme zejména v případě kostních metastáz. Některé studie uvádí snahu o využití chemoterapie při léčbě vzdálených recidiv, bohužel jen s velmi omezeným efektem [18].
Kazuistika
Pacientka ve věku 53 let byla odeslána registrujícím gynekologem do Onkogynekologického centra Fakultní nemocnice Brno ke konzultaci kožní afekce v oblasti zevního genitálu. Biopticky verifikovaná léze vykázala nález VIN III/ca in situ v terénu lichenifikace s následnou indikací simplexní vulvektomie provedené v dubnu 2007. Výkon byl vzhledem k histopatologickému nálezu s volnými resekčními okraji považován za dostačující se zařazením pacientky do dispenzární péče. V roce 2009 byla zjištěna lokální recidiva prekancerózní léze (VIN III). Indikováno bylo provedení radikální reexcize s histologickým potvrzením recidivující high grade dysplazie s volnými resekčními okraji. Pacientka byla nadále sledována v rámci dispenzární péče. V červenci roku 2012 byl u asymptomatické pacientky opětovný nález suspektní léze v oblasti zadní komisury poševního introitu. Indikováno bylo provedení biopsie – v histologickém nálezu spinocelulární karcinom – G2. Vzhledem k verifikovanému invazivnímu karcinomu podstoupila pacientka stagingová vyšetření a po jejich kompletizaci operační řešení v rozsahu radikální excize z oblasti zadní komisury a perinea s připojením bilaterální inguinofemorální lymfydenektomie. Z definitivní histologie byl potvrzen spinocelulární karcinom – G2, volné okraje intaktní (nejmenšího rozsahu proximálně 2 mm, kaudálně 5 mm, stromální invaze < 5 mm), patologem vyšetřeno 44 lymfatických uzlin s negativním nálezem. Doporučeno sledování v ambulanci dispenzární péče. V únoru 2013 se objevilo podezření na první lokální invazivní recidivu v oblasti perinea, po bioptickém ověření provedena radikální reexcize s nálezem recidivujícího spinocelulárního karcinomu, G2 v terénu VIN II a po opětovném projednání multidisciplinární komisí indikována zevní radioterapie v celkové dávce 50 Gy, která byla ukončena červnu 2013. V lednu 2014 se manifestuje pozdní pooperační komplikace inguinofemorální bilaterální lymfadenektomie v podobě výrazného lymfedému dolních končetin a podbřišku s indikací lymfodrenáží dolních končetin.
Image 7. Stav po bezprostředně po rekonstrukci s krytím defektu fasciokutánními laloky.
Fig. 7. Condition immediately after reconstruction with covering of the defect with fasciocutaneous flaps.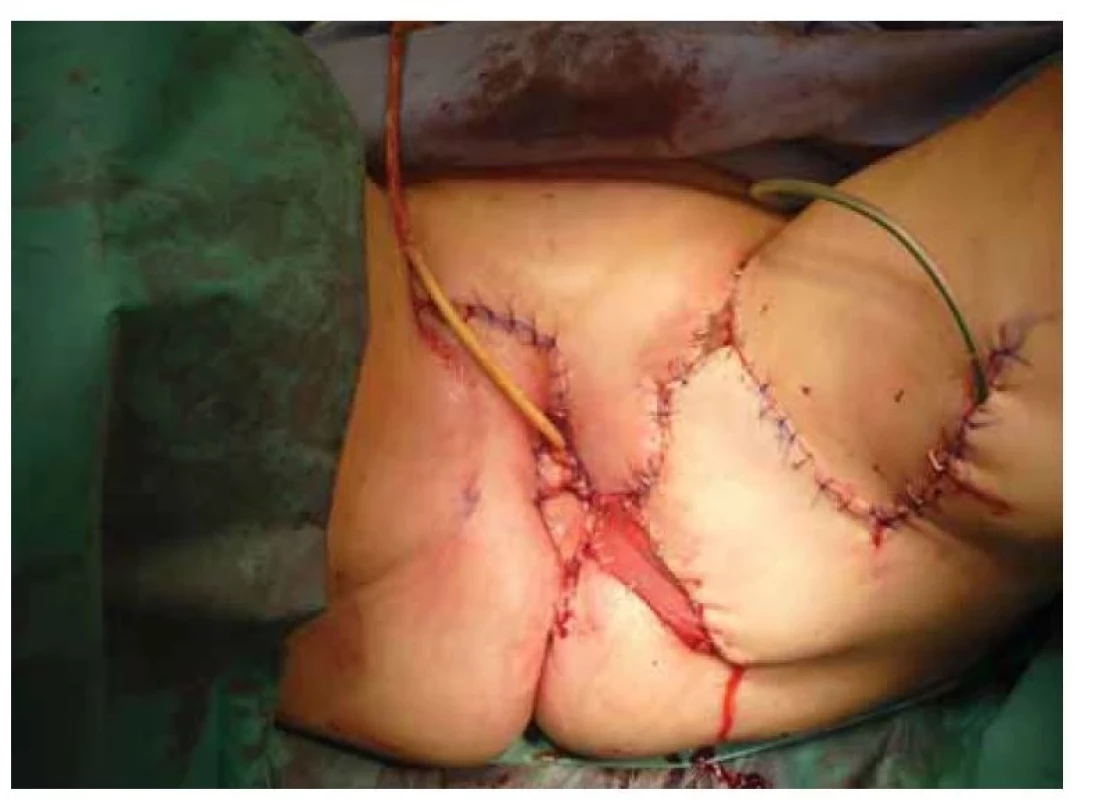
V červnu 2014 se lokálně objevuje suspicium na recidivující vícečetná ložiska prekancerózy a invaze s intimním vztahem k oblasti anu. Po jejich histologickém ověření a se souhlasem pacientky byl indikován multioborový operační výkon s cílem dosažení adekvátní lokální kontroly. Výkon byl indikován ve spolupráci s rekonstrukčním chirurgem, vzhledem k resekční linii s intimním vztahem k anu bylo rekonstrukčním chirurgem doporučeno zajištění přechodné derivace stolice pomocí anus preternaturalis k podpoře optimálního hojení v terénu opakovaně mutilovaném operačními vstupy a radioterapií. Výkon byl realizován v srpnu 2014 v multidisciplinární spolupráci onkogynekologa a břišního a plastického chirurga.
Po rozsáhlém excizním výkonu provedeném onkogynekologem následovala rekonstrukční fáze výkonu s krytím rozsáhlého defektu Limberg laloky z vnitřní strany stehen, břišním chirurgem byla následně založena sigmoideostomie se záměrem jejího navrácení po vyhojení při dalším bezrecidivujícím průběhu. Pooperační období proběhlo v uspokojivém formátu a pacientka byla po 4 týdnech propuštěna do domácí péče s primárně zhojenou operační ránou. I přes popis volných resekčních okrajů po multidisciplinárním výkonu se v dalším průběhu dispenzarizace objevují ještě dvě epizody histologicky potvrzené high grade prekancerózy řešené reexcizí v letech 2015 a 2017. V průběhu dispenzární péče byla pacientka informována o možnosti destomizace, která však nebyla realizována.
V červnu 2020 v rámci dispenzární péče opětovné podezření na recidivu v perianální oblasti, která byla potvrzena v invazivní formě. V rámci standardního follow up bylo kromě objektivního gynekologického vyšetření a vulvoskopie provedeno rovněž ultrazvukové vyšetření, které vyslovilo podezření na malignitu v oblasti děložního těla. Ta byla potvrzena kyretáží s nálezem low grade endometroidního adenokarcinomu. Předoperačním PET/MR vyšetřením byla detekována kromě zvýšené metabolické aktivity v oblasti děložního těla rovněž zvýšená aktivita v oblasti společného ilického svazku vpravo a dále sytící se nodulus v oblasti břišní stěny v úrovni pupku. Oba nálezy byly dávány do kontextu metastatické etiologie. Po pohovoru s pacientkou a jejím souhlasu byla multidisciplinární indikační komisí indikována probatorní laparotomie s následným rozsahem výkonu – abdominální hysterektomie s bilaterální adnexektomií, resekcí omenta (vzhledem k peroperačně potvrzenému nodulu v souladu s PET/MR), exstirpace bulky pánevní uzliny a exstirpace anu s přiléhajícím kožním krytem v oblasti histologicky verifikované invazivní recidivy karcinomu vulvy. Definitivní histologie potvrdila nález low grade endometroidního adenokarcinomu endometria, s infiltrací přesahující polovinu síly myometria a metastaticky postiženou pánevní lymfatickou uzlinou. V oblasti omenta bylo detekováno ložisko s nízce diferencovaným karcinomem, nález neodpovídal ani endometriálnímu, ani spinocelulárnímu karcinomu, z oblasti anu bylo potvrzeno ložisko recidivující invazivní dlaždicobuněčné malignity. Nález byl definitivně uzavřen jako nádorová triplicita s indikací systémové léčby – chemoterapie v režimu paclitaxel/karboplatina jednou týdně v kombinaci s radioterapií sekvenčně po 4. sérii. Zevní radioterapie byla aplikována ve schématu 25 × 1,8 Gy s dokončením v červnu 2021. V průběhu dalších 3 měsíců dochází k prudké progresi onemocnění s detekcí metastatických ložisek v oblasti lymfatických uzlin mediastina, nadklíčku, jater a peritonea. Byla indikována paliativní systémová chemoterapie doxorubicinem v monoterapii, která byla po 2 měsících ukončena pro progresivní zhoršení stavu pacientky s indikací symptomatické terapie, a po dalším měsíci došlo k úmrtí pacientky ve věku 67 let.
Závěr
Operační léčba karcinomu vulvy nadále zůstává hlavní modalitou terapie. Její vývoj prodělal během posledních dekád značný posun. Snaha o snížení radikality ve snaze o zachování kvality života na nejlepší možné úrovni zůstává nadále primárním cílem. Při snaze dosáhnout hlavního cíle ovlivnitelného operatérem (tj. volných resekčních okrajů) je nezbytné, aby každá suspektní léze byla biopticky předoperačně verifikována. Nutné je samozřejmě individualizovat rozsah výkonu pro každou jednotlivou pacientku na základě jejího interního stavu a případných komorbidit.
Jelikož se jedná o onemocnění zatížené poměrně vysokou mírou relapsů (což názorně dokumentuje uvedená kazuistika), vždy indikujeme důslednou dispenzární péči. V závislosti na časovém odstupu od primárního výkonu je vždy diskutabilní, zda se jedná o recidivu nemoci nebo onemocnění vznikající de novo.
V závislosti na typu recidivy volíme léčbu. V případě lokální rekurence zajišťuje nejlepší prognózu pacientky operační výkon za předpokladu dosažení volných resekčních okrajů. Rozsah výkonu poměrně často vyžaduje multidisciplinární spolupráci s plastickým chirurgem, který provádí rekonstrukční část výkonu. Dle rozsahu nálezu a terapeutické anamnézy lze doplnit adjuvantní terapii v podobě radioterapie. V případě nemožnosti provedení operačního výkonu, ať už z důvodu pokročilosti nálezu, či přidružených komorbidit, využíváme chemoradioterapii.
Regionální (tříselná) recidiva se vyznačuje výrazně horší prognózou, v indikovaných případech je možné rovněž operační řešení následované případně radioterapií dle předchozí aplikované dávky, v případě inoperability využíváme neoperační léčebný přístup s cílem prodloužení přežití a zlepšení kvality života. Vzdálená recidiva je méně častou formou, se špatnou prognózou, bez jednoznačně standardizované terapie. Každá pacientka s tímto typem recidivy vyžaduje individuální přístup, který je ve většině případů paliativní. Nabízí se možnost využití chemoterapie, která však bývá zatížena nízkou mírou odpovědi na léčbu. Z tohoto pohledu představuje naprosto kruciální výzvu zejména vývoj cílené léčby etablované již v léčebném schématu jiných gynekologických malignit.
ORCID autorů
L. Viktora 0000-0001-6097-8324
L. Minář 0000-0001-9088-5428
M. Felsinger 0000-0002-3826-5675
V. Weinberger 0000-0003-4858-1951
Doručeno/Submitted: 26. 6. 2022
Přijato/Accepted: 7. 9. 2022
doc. MUDr. Luboš Minář, Ph.D.
Onkogynekologické centrum
Gynekologicko-porodnická klinika
LF MU a FN Brno
Jihlavská 25
625 00 Brno
Sources
1. Dušek L, Mužík J, Kubásek M et al. Epidemiologie zhoubných nádorů v České republice. Masarykova univerzita. 2005 [online]. Dostupné z: http: //www.svod.cz.
2. Modesitt SC, Waters AB, Walton L et al. Vulvar intraepithelial neoplasia III: occult cancer and the impact of margin status on recurrence. Obstet Gynecol 1998; 92 (6): 962–966. doi: 10.1016/s0029-7844 (98) 00350-0.
3. Minar L, Felsinger M, Cihalova M et al. Vulvar cancer recurrence – an analysis of prognostic factors in tumour-free pathological margins patients group. Ginekol Pol 2018; 89 (8): 424–431. doi: 10.5603/GP.a2018.0073.
4. Oonk MH, Planchamp F, Baldwin P et al. European Society of Gynaecological Oncology guidelines for the management of patients with vulvar cancer. Int J Gynecol Cancer 2017; 27 (4): 832–837. doi: 10.1097/IGC.0000000000000 975.
5. de Hullu JA, van der Zee AG. Surgery and radiotherapy in vulvar cancer. Crit Rev Oncol Hematol 2006; 60 (1): 38–58. doi: 10.1016/ j.critrevonc.2006.02.008.
6. Covens A, Vella ET, Kennedy EB et al. Sentinel lymph node biopsy in vulvar cancer: systematic review, meta-analysis and guideline recommendations. Gynecol Oncol 2015; 137 (2): 351–361. doi: 10.1016/j.ygyno.2015.02.014.
7. Aviki EM, Esselen KM, Barcia SM et al. Does plastic surgical consultation improve the outcome of patients undergoing radical vulvectomy for squamous cell carcinoma of the vulva? Gynecol Oncol 2015; 137 (1): 60–65. doi: 10.1016/ j.ygyno.2015.02.001.
8. Reade CJ, Eiriksson LR, Mackay H. Systemic therapy in squamous cell carcinoma of the vulva: current status and future directions. Gynecol Oncol 2014; 132 (3): 780–789. doi: 10.1016/ j.ygyno.2013.11.025.
9. Graham K, Burton K. „Unresectable“ vulval cancers: is neoadjuvant chemotherapy the way forward? Curr Oncol Rep 2013; 15 (6): 573–580. doi: 10.1007/s11912-013-0349-x.
10. Ramanah R, Lesieur B, Ballester M et al. Trends in of late-stage squamous cell vulvar carcinomas: analysis of the surveillance, epidemiology, and end results (SEER) database. Int J Gynecol Cancer 2012; 22 (5): 854–859. doi: 10.1097/IGC.0b013e318249bce6.
11. Nooij LS, Brand FA, Gaarenstroom KN et al. Risk factors and treatment for recurrent vulvar squamous cell carcinoma. Crit Rev Oncol Hematol 2016; 106 : 1–13. doi: 10.1016/ j.critrevonc.2016.07.007.
12. Te Grootenhuis NC, van der Zee AG, van Doorn HC et al. Sentinel nodes in vulvar cancer: long-term follow-up of the GROningen INternational Study on Sentinel nodes in Vulvar cancer (GROINSS-V) I. Gynecol Oncol 2016; 140 (1): 8–14. doi: 10.1016/j.ygyno.2015.09. 077.
13. Gadducci A, Tana R, Barsotti C et al. Clinico-pathological and biological prognostic variables in squamous cell carcinoma of the vulva. Crit Rev Oncol Hematol 2012; 83 (1): 71–83. doi: 10.1016/j.critrevonc.2011.09.003.
14. Simonsen E. Treatment of recurrent squamous cell carcinoma of the vulva. Acta Radiol Oncol 1984; 23 (5): 345–348. doi: 10.3109/02841868409136031.
15. Deka P, Barmon D, Shribastava S et al. Prognosis of vulval cancer with lymph node status and size of primary lesion: a survival study. J Midlife Health 2014; 5 (1): 10–13. doi: 10.4103/0976-7800.127784.
16. Klapdor R, Hertel H, Soergel P et al. Groin recurrences in node negative vulvar cancer patients after sole sentinel lymph node dissection. Int J Gynecol Cancer 2017; 27 (1): 166–170. doi: 10.1097/IGC.0000000000000860.
17. Fonseca-Moutinho JA. Recurrent vulvar cancer. Clin Obstet Gynecol 2005; 48 (4): 879–883. doi: 10.1097/01.grf.0000179671.989 39.fe.
18. Witteveen PO, van der Velden J, Vergote I et al. Phase II study on paclitaxel in patients with recurrent, metastatic or locally advanced vulvar cancer not amenable to surgery or radiotherapy: a study of the EORTC-GCG (European Organisation for Research and Treatment of Cancer-Gynaecological Cancer Group). Ann Oncol 2009; 20 (9): 1511–1516. doi: 10.1093/annonc/ mdp043.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2022 Issue 6-
All articles in this issue
- Epidemiology and significance of surgical margins in the management of HPV-associated vulvar precancers (H-SIL) – analysis of own data
- Vulvar carcinoma and its recurrences – principles of surgical treatment
- Interstitial pregnancy
- Selected pathological conditions affecting endometrial receptivity
- Delayed umbilical cord clamping – benefits and risks
- Endometriosis in postmenopause
- What has the new 11th revision of International Classification of Diseases classification brought in the categorization of female sexual dysfunctions?
- A novel estetrol-containing combined oral contraceptive: European expert panel review
- Amniotic fluid soluble CD93 is elevated in the presence of intra-amniotic inflammation in preterm prelabor rupture of the fetal membranes
- Osteogenesis imperfecta/ Ehlers-Danlos overlap syndrome (COL1-related disorder) and pregnancy
- Pelvic packing in the treatment of severe postpartum posthysterectomiam hemorrhage
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- A novel estetrol-containing combined oral contraceptive: European expert panel review
- Endometriosis in postmenopause
- Selected pathological conditions affecting endometrial receptivity
- Vulvar carcinoma and its recurrences – principles of surgical treatment
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

