-
Medical journals
- Career
Sakrospinální fixace sec. Miyazaki – komplikace a dlouhodobé výsledky
Authors: D. Gágyor; R. Pilka; Milan Kudela; P. Dzvinčuk; D. Ondrová; A. Benická
Authors‘ workplace: Porodnicko-gynekologická klinika LF UP a FN, Olomouc, přednosta prof. MUDr. R. Pilka, Ph. D.
Published in: Ceska Gynekol 2019; 84(2): 105-110
Category:
Overview
Cíl studie: Vyhodnotit předoperační, peroperační a pooperační data, komplikace a výsledky v dlouhodobém follow-up pacientek operovaných Miyazakiho metodou sakrospinální fixace v období leden 2002 až prosinec 2018.
Typ studie: Retrospektivní studie.
Název a sídlo pracoviště: Porodnicko-gynekologická klinika, FN a LF UP Olomouc.
Metodika: Vyhodnocení souboru 240 pacientek, které podstoupily Miyazakiho sakrospinální suspenzi pro vaginální prolaps v období mezi lednem 2002 a prosincem 2018.
Výsledky: Průměrný věk pacientek operovaných v období 2014–2018 je oproti průměrnému věku v celém souboru vyšší. Perioperační a časné pooperační komplikace byly analyzovány v šesti tabulkách a dvou grafech. Nejčastějšími komplikacemi byly přechodná močová retence (5,24 %), infekce močového ústrojí (3,8 %) a pánevní hematom (7,14 %). V dlouhodobém follow-up (131 pacientů více než 24 měsíců) byla recidiva apikálního defektu zaznamenána u 12 (9,16 %), cystokéla u 26 (19,85 %) a rektokéla ev. enterokéla u tří (2,29 %) pacientek. Pacienti s recidivou prolapsu poševního pahýlu podstoupili ve čtyřech případech opakovanou sakrospinální fixaci poševního pahýlu podle Miyazakiho, inzerci transvaginální mesh ve třech a sakropexi v pěti případech.
Závěr: Miyazakiho sakrospinální fixace je efektivní a bezpečnou metodou léčby apikálního vaginálního defektu. Zavedení nových chirurgických metod pravděpodobně vysvětluje v posledních letech posun pacientek k vyššímu věku. Nejčastějšími časnými pooperačními komplikacemi byly infekce močového ústrojí a pánevní hematomy. V dlouhodobém follow up to byly recidivy prolapsu předního kompartmentu. Recidiva apikálního vaginálního prolapsu byla zaznamenána u 12 pacientů (9,16 %).
Klíčová slova:
sakrospinální fixace – Miyazaki – prolaps orgánů pánevního dna – komplikace
ÚVOD
Prolaps orgánů pánevního dna postihuje v průběhu života asi 30 % žen a přibližně 11 % žen podstoupí během života operaci v této indikaci [19]. Ve většině případů se nejedná o život ohrožující onemocnění, mnoho klinických symptomů včetně pánevního dyskomfortu a bulgingu, inkontinence moči, symptomů dolních močových cest, inkontinence stolice či sexuálního dyskomfortu však často velmi významně sníží kvalitu života postižených žen. Řešení apikálního defektu představuje jeden z nejobtížnějších problémů v urogynekologii, konzervativní řešení je většinou vyhrazeno jen pro malou skupinu pacientek s nedokončeným reprodukčním plánem či polymorbidní pacientky s vysokými peroperačními a pooperačními riziky. Nově zavedené operační metody s využitím alogenních materiálů významně snížily procento pooperačních recidiv prolapsů, s jejich použitím však souvisí i výskyt a nutnost řešení specifických komplikací [12]. Sakrospinální fixace je všeobecně akceptovaná jako dobře tolerovaná a vysoce efektivní chirurgická léčba vaginálního prolapsu. V současné klinické praxi se používá mnoho modifikací původního Amreichova-Richterova II postupu, jsou využívány operační nástroje (Miya hook, Fixt, Capio) umožňující jednodušší a bezpečnější operační výkon [2, 14, 15].
Cílem naší studie bylo vyhodnotit soubor pacientek, které podstoupily na našem pracovišti operaci vaginálního apikálního defektu Miyazakiho metodou sakrospinální fixace. Retrospektivně jsme vyhodnotili vybrané předoperační charakteristiky, průběh operačního výkonu a pooperační výsledky.
METODIKA
Jedná se o retrospektivní studii 240 pacientek operovaných v období od ledna 2002 do prosince 2018 na Porodnicko-gynekologické klinice FN v Olomouci technikou Miyazakiho sakrospinální fixace, poševní pahýl byl fixován dlouhodobě resorbovatelnými PDS (polydioxanon) stehy. Vyhodnotili jsme předoperační charakteristiky – průměrný věk, průměrný BMI, paritu, průměrný předoperační POPq stage, předchozí gynekologické operace (abdominální hysterektomie, vaginální hysterektomie, laparoskopicky asistovaná vaginální hysterektomie, native tissue repair – přední vaginální plastika, kolpoperineoplastika, plastika enterokély, kolpokleisa a semikolpokleisa, sakrospinózní fixace). Dále průběh operačního výkonu – typ výkonu + konkomitantní operace (hysterektomie, plastika pochvy přední, kolpoperineoplastika, plastika enterokély, kolpokleisa, semikolpokleisa), délku operace (min), peroperační krevní ztrátu (ml), délku hospitalizace (dny). Peroperační a časné pooperační komplikace (léze měchýře, retence moči, uroinfekt, laparotomická revize, podání transfuze, pánevní hematom, poranění střeva, zánět poševního pahýlu) jsme vyhodnotili u 210 pacientek. Následně jsme z pooperačních charakteristik v dlouhodobém follow up (více než 24 měsíců) v souboru 131 pacientek vyhodnotili recidivy POP (pokles přední stěny pochvy, apexu nebo zadní stěny pochvy ≥ 2. stupně prolapsu podle POPq), výskyt neuralgií ischiadického nervu a počet a typ reoperací pro defekt předního, zadního a centrálního kompartmentu.
VÝSLEDKY
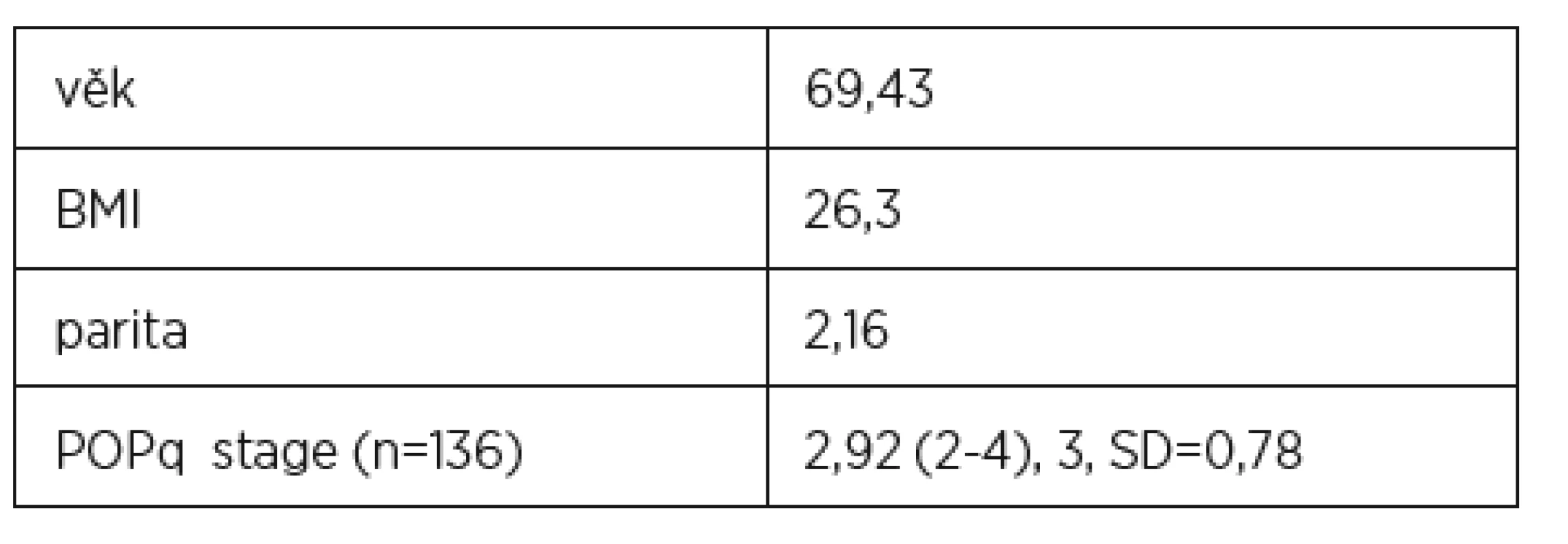
Výsledky předoperačního hodnocení jsou přehledně uvedeny v tabulce 1 a 2. Průměrný věk pacientek 69,5 let (44–95, medián 69), průměrný BMI 26,3 (20–42,76), průměrný POPq stage (n = 136) 2,92 ± 0,78 (2–4, medián 3), počet hysterektomií 164 (68,33 %), z toho abdominálních hysterektomií 65 (27,08 %), vaginálních hysterektomií 84 (35 %), laparoskopicky asistovaných vaginálních hysterektomií 15 (6,25 %).
Table 2. Předchozí operační výkony 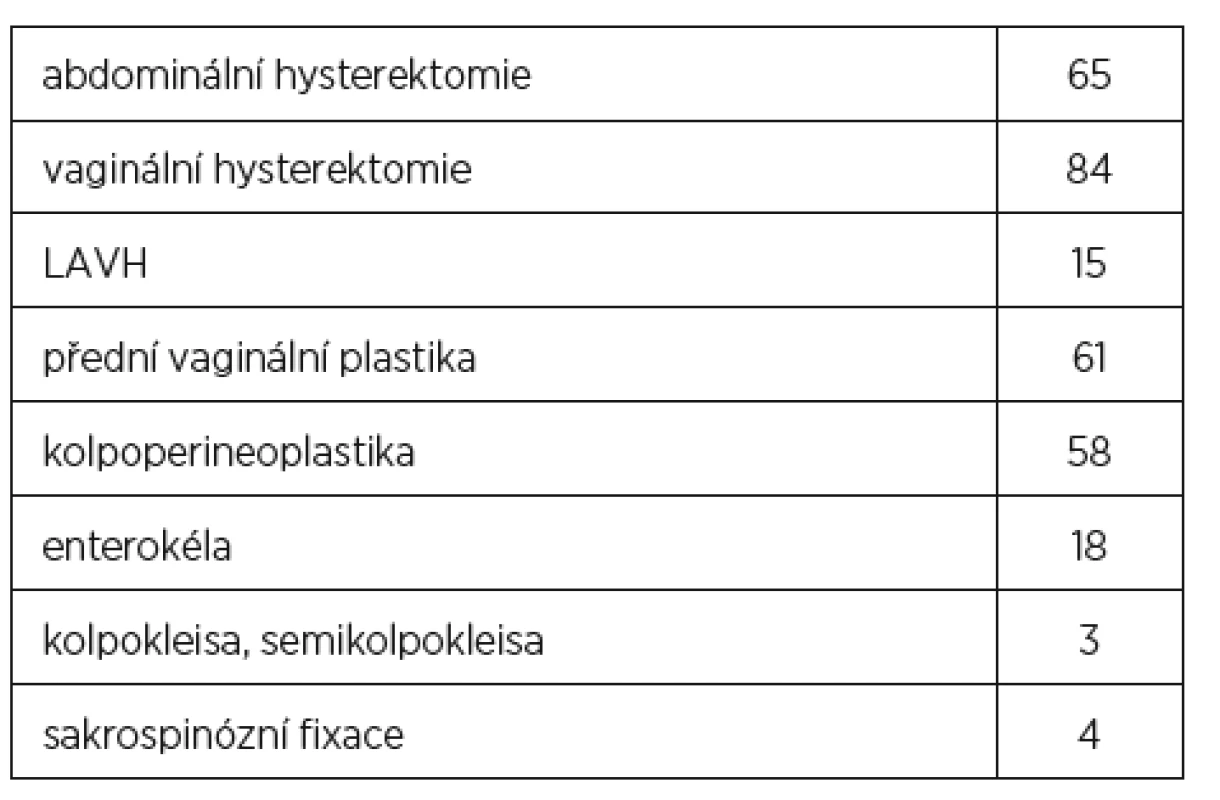
Průběh operačního výkonu (tab. 3 a 4) – celkový počet hysterektomií byl 66 (27,5 %), z toho vaginálních hysterektomií 57 (23,75 %), laparoskopicky asistovaných vaginálních hysterektomií devět (3,75 %). POP native tissue repair 194krát (80,83 %), kolpokleisa, semikolpokleisa jedenáctkrát (4,58 %). Průměrná délka operace 75,65 minut (24–196), průměrná peroperační krevní ztráta 111 ml (20–1500), průměrná délka hospitalizace 5,67 dnů (2–23).
Table 3. Konkomitantní operační výkony 
Peroperační a časné pooperační komplikace (n = 210) jsou sumarizovány v tabulce 5. Nejčastější komplikací byla retence moči – jedenáctkrát (5,24 %) a uroinfekt – osmkrát (3,80 %). Pánevní hematom byl diagnostikován v 15 případech, pooperační zánět / zánět pahýlu pochvy / pánevní absces v pěti případech (2,38 % ) (tab. 5).
Table 5. Peroperační a časné pooperační komplikace (n=210) 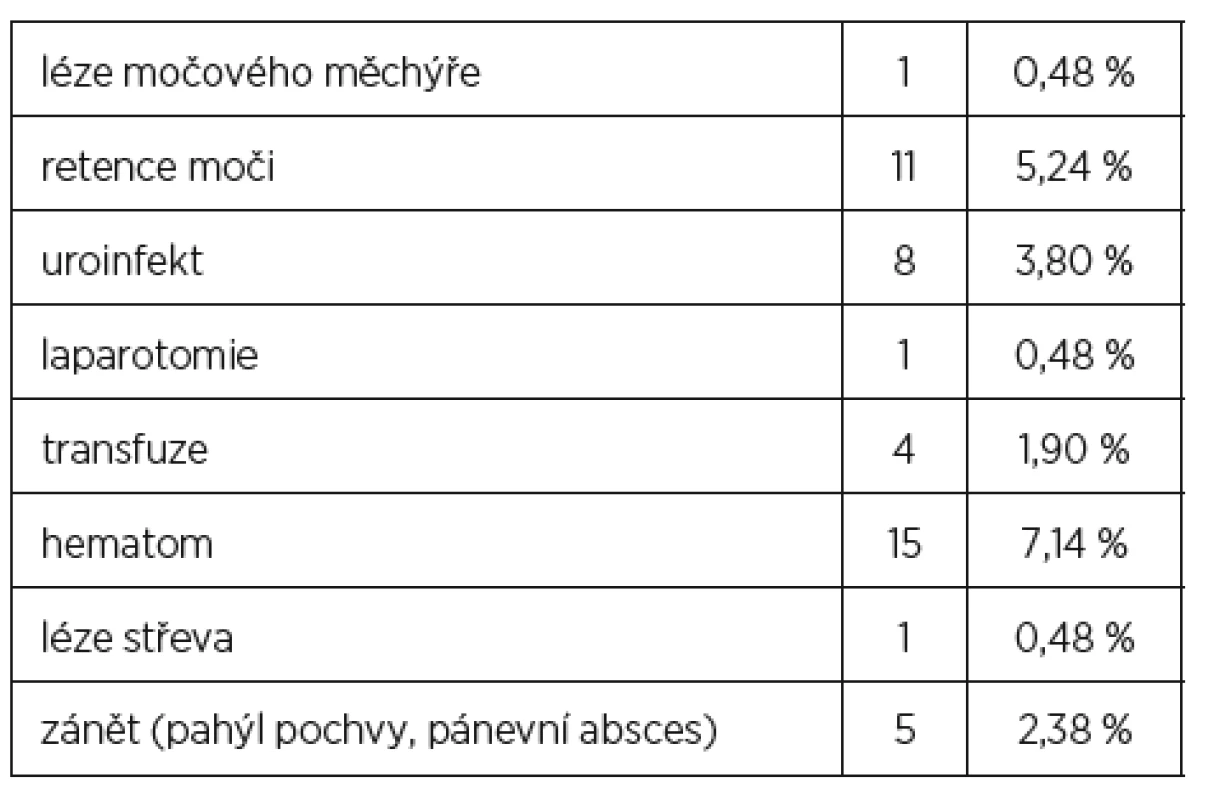
Pooperační hodnocení (n = 131) je uvedeno v tabulce 6. V pooperačním klinicko-anatomickém follow up (déle než 24 měsíců) byl průměrný POPq stage 1,44 ± 1,15 (0–4, medián 1). Celkově jsme zaznamenali výskyt recidiv POP ve 45 případech (34,35 %), z toho více než v polovině případů cystokéla 26krát (19,85 %), rektokéla čtyřikrát (3,05 %), enterokéla třikrát (2,29 %), subtotální a totální prolaps pahýlu pochvy 12krát (9,16 %). Výskytneuralgií ischiadického nervu čtyřikrát (3,05 %).
Table 6. Pozdní pooperační komplikace (n=131) 
Celkový počet reoperací (n = 131) (graf 1) pro recidivu POP v předním kompartmentu v našem souboru byl 10 (7,63 %), typ operačního výkonu native tissue repair byl proveden v pěti případech (3,82 %), transvaginální mesh také v pěti (3,82 %). Zadní kompartment řešen nebyl. Většina recidiv předního kompartmentu vzhledem k asymptomatičnosti či pouze subjektivně malému dyskomfortu řešena nebyla. Celkový počet reoperací pro recidivu v apikálním kompartmentu byl 12 (9,16 %), z toho transvaginální mesh se provedla třikrát (2,29 %), sakropexe pětkrát (3,82 % ) a sakrospinální fixace čtyřikrát (3,05% ).
Graph 1. Srovnání celkového počtu recidiv prolapsu a reoperací symptomatických pacientek (n = 131) 
DISKUSE
Základem Miyazakiho techniky sakrospinální fixace je naložení fixačních stehů na sakrospinální ligamentum pomocí tzv. Miya hooku (obr. 1), jehož konstrukce umožňuje snazší a bezpečnější naložení stehů oproti klasické Amreichově-Richterově II technice [10].
Image 1. Miya hook a instrumentárium 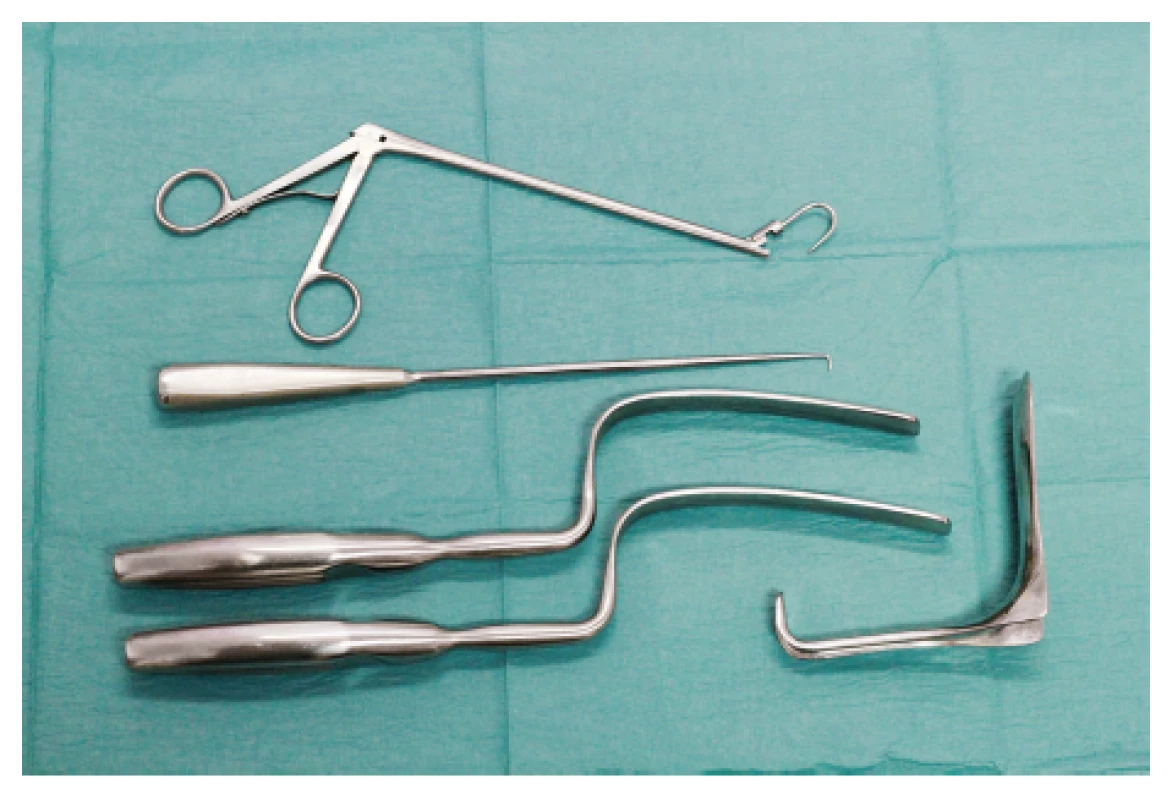
Neinvazivní vaginální přístup je, stejně jako možnost řešení konkomitantního defektu předního a zadního kompartmentu, jednoznačnou výhodou této operace. V indikovaných případech, např. u pacientek s přítomností četných intrapelvických adhezí, lze alternativně provést sakrospinózní hysteropexi či cervikopexi (pacientky po předchozí supracervikální amputaci dělohy), fixační stehy v obou případech kotvíme do zadní ev. přední i zadní porce cervixu [4, 5, 9, 11].
Analýzou demografických dat v našem souboru jsme prokázali, že se průměrný věk pacientek indikovaných k sakrospinální fixaci oproti minulosti navýšil. Průměrný věk pacientek operovaných v letech 2015–2018 je přibližně 73 let (graf 2). Tuto skutečnost si vysvětlujeme rozšířením spektra námi používaných operačních technik řešení apikálního defektu o nové přístupy (laparoskopická a robotická sakropexe, transvaginální mesh).
Graph 2. Srovnání průměrného věku pacientek v souboru v letech 2015–2018 
Ve shodě s naší předchozí studií [17] jsme analýzou předchozích operačních výkonů zaznamenali častější výskyt prolapsů po předchozích vaginálních či laparovaginálních hysterektomiích oproti abdominálním hysterektomiím.
Průměrná délka hospitalizace je 5,67 dní, na délce hospitalizace se spolupodílí vyšší frekvence komorbidit dané věkové skupiny pacientek.
Ischiadická neuralgie je nejčastěji způsobena hematomem v místě inzerce stehů, tahem za ligamentum či traumatem nervových vláken přítomných ve struktuře ligamenta [1]. Postihuje 3,05 % pacientek, symptomatika spontánně vymizí obvykle do šesti týdnů po operaci.
Recidivy POP jsme ve více než dvouletémfollow up v našem souboru zaznamenali asi ve 30 %, průměrná hodnota poperačního POPq stage je 1,44. Výskyt cystokél v námi stanoveném follow up je asi 20 %, pouze necelá polovina pacientek však vyžadovala reoperaci. Recidivy defektu zadního kompartmentu jsou v souladu s literárními údaji zřídkavé, s výskytem okolo 5–6 % [20].
V metaanalytické studii Tsenga z roku 2013 se recidivy apikálního defektu pohybují v rozsahu 1–13,5 % ve follow up 1–132 měsíců [20], v našem souboru je četnost centrálních recidiv 9,13 %. Všechny tyto recidivy vyžadovaly reoperaci.
Z hlediska klinicko-anatomického výsledku operace apikálního defektu jsou základními určujícími faktory předoperační stupeň prolapsu, přítomnost konkomitantních defektů dalších kompartmentů, přítomnost avulze levátoru [3], výsledný pooperační sklon poševní osy ev. využití alogenních implantátů k operační korekci. Dominantní nevýhodou sakrospinální fixace je nadměrný dorzální sklon poševní osy s následnou projekcí intraabdominálního tlaku na anteriorní kompartment s recidivami defektů předního kompartmentu. Četnost recidiv cystokél u sakrospinální fixace je v literatuře udávána v 1–43,8 % [20].
V minulosti námi používaná technika fixace apexu pochvy ventrosuspenzí naopak predisponuje, při výsledném anteriorním sklonu poševní osy, k defektům zadního kompartmentu.
Srovnání výsledků Amreichovy operace a vaginálních inzercí síťových implantátů poukazuje na vyšší frekvenci recidivy prolapsu (stage ≥ 2 st.) u sakrospinální fixace 20,59 % oproti transvaginálním implantátům 3–6 % [6].
Technika sakropexe s fixací sítě do výše L5/S1 či S2/S3 navozuje téměř fyziologický sklon poševní osy, navíc inzerce implantátu do vezikovaginálního a rektovaginálního septa působí vůči recidivám prolapsu protektivně. Frekvence rekurence prolapsu je v literatuře udávána mezi 5–12 %, frekvence recidiv apikálního defektu 0,5–5 % [16].
Modifikovaná kuldoplastika McCall ev. vysoká uterosakrální fixace sec. Shull je zatížena 0,8–1,4% výskytem recidiv apikálního kompartmentu, předního kompartmentu v 10,5–13 % a zadního kompartmentu v 5,6–7,9 % ve 12měsíčním follow-up. Rizikem těchto operací je vyšší frekvence poranění ureteru v rozsahu 3–5 % [7, 8, 13, 18].
ZÁVĚR
Řešení apikálního defektu poševního pahýlu Miyazakiho technikou sakrospinální fixace je v indikovaných případech vhodnou a bezpečnou metodou volby. Vaginální přístup je miniinvazivní a umožňuje současné řešení defektu předního a zadního kompartmentu. V pooperačních výsledcích jsme zaznamenali téměř 20% recidivu POP v předním kompartmentu, klinicky se většinou jedná o izolovaný defekt předního kompartmentu bez významných subjektivních potíží, který nevyžadoval další operační řešení. Celkový počet recidiv apikálního defektu je v našem souboru 9,16 %. Na našem pracovišti preferujeme v indikacích k sakrospinální fixaci sec. Miyazaki pacientky s vyšším věkem. Naše výsledky jsou srovnatelné s literárními údaji.
MUDr. Daniel Gágyor
Porodnicko-gynekologická klinika
FN a LF UP
I. P. Pavlova 6
779 00 Olomouc
e-mail: daniel.gagyor@fnol.cz
Sources
1. Barksdale, PA., Gasser, RF., Gauthier, CM., et al. Intraligamentous nerves as a potential source of pain after sacrospinous ligament fixation of the vaginal apex. Int Urogynecol J Pelvic Floor Dysfunct, 1997, 8(3), p. 121–125.
2. Campbell, J., Pedroletti, C., Ekhed, L., Nussler, E., Strandell, A. Patient-reported outcomes after sacrospinous fixation of vault prolapse with a suturing device: a retrospective national cohort study. Int Urogynecol J, 2018, 29(6), p. 821–829.
3. Dietz, HP., Chantarasorn, V., Shek, KL. Levator avulsion is a risk factor for cystocele recurrence. Ultrasound Obstet Gynecol, 2010, 36(1), p. 76–80.
4. Dietz, V., Huisman, M., de Jong, JM., et al. Functional outcome after sacrospinous hysteropexy for uterine descensus. Int Urogynecol J Pelvic Floor Dysfunct, 2008, 19(6), p. 747–752.
5. Dietz, V., van der Vaart, CH., van der Graaf, Y., et al. One-year follow-up after sacrospinous hysteropexy and vaginal hysterectomy for uterine descent: a randomized study. Int Urogynecol J, 2010, 21(2), p. 209–216.
6. Halaška, M., Maxová, K., Šottner, O., et al. A multicenter, randomized, prospective, controlled study comparing sacrospinous fixation and transvaginal mesh in the treatment of posthysterectomy vaginal vault prolapse. Amer J Obstet Gynecol, 2012, 207(4), p. 301 e1–7.
7. Jelovsek, JE., Barber, MD., Brubaker, L., et al. Effect of uterosacral ligament suspension vs sacrospinous ligament fixation with or without perioperative behavioral therapy for pelvic organ vaginal prolapse on surgical outcomes and prolapse symptoms at 5 years in the OPTIMAL randomized clinical trial. Jama, 2018, 319(15), p. 1554–1565.
8. Kasturi, S., Bentley-Taylor, M., Woodman, PJ., et al. High uterosacral ligament vaginal vault suspension: comparison of absorbable vs. permanent suture for apical fixation. Intern Urogynecol J, 2012, 23(7), p. 941–945.
9. Kow, N., Goldman, HB., Ridgeway, B. Management options for women with uterine prolapse interested in uterine preservation. Curr Urol Rep, 2013,14(5), p. 395–402.
10. Kudela, M., Ondrová, D., Pilka, R., Dzvinčuk, P. Sacrospinous fixation of the prolapsed vagina after the Miyazaki hysterectomy procedure. Čes Gynek, 2004;69(6), p. 493–497.
11. Lo, TS., Uy-Patrimonio, MC., Hsieh, WC., et al. Sacrospinous ligament fixation for hysteropexy: does concomitant anterior and posterior fixation improve surgical outcome? Int Urogynecol J, 2018, 29(6), p. 811–819.
12. Miklos, JR., Chinthakanan, O., Moore, RD., et al. The IUGA/ICS classification of synthetic mesh complications in female pelvic floor reconstructive surgery: a multicenter study. Intern Urogynecol J, 2016, 27(6), p. 933–938.
13. Milani, R., Frigerio, M., Cola, A., et al. Outcomes of Transvaginal High Uterosacral Ligaments Suspension: Over 500-Patient Single-Center Study. Female pelvic Med Reconstruct Surg, 2018, 24(3), p. 203–206.
14. Miyazaki, FS. Miya Hook ligature carrier for sacrospinous ligament suspension. Obstet Gynecol, 1987, 70(2), p. 286–288.
15. Mowat, A., Wong, V., Goh, J., et al. A descriptive study on the efficacy and complications of the Capio (Boston Scientific) suturing device for sacrospinous ligament fixation. Aust N Z J Obstet Gynaecol, 2018, 58(1), p. 119–124.
16. Pan, K., Zhang, Y., Wang, Y., et al. A systematic review and meta-analysis of conventional laparoscopic sacrocolpopexy versus robot-assisted laparoscopic sacrocolpopexy. Intern J Gynaecol Obstet, 2016, 132(3), p. 284–291.
17. Pilka, R., Kudela, M., Hejtmánek, P., Dzvinčuk, P. Sacrospinous fixation for vaginal vault prolapse after hysterectomy sec. Miyazaki – longterm results. Čes Gynek, 2013, 78(1), p. 27–31.
18. Spelzini, F., Frigerio, M., Manodoro, S., et al. Modified McCall culdoplasty versus Shull suspension in pelvic prolapse primary repair: a retrospective study. Intern Urogynecol J, 2017, 28(1), p. 65–71.
19. Swift, S., Woodman, P., O’Boyle, A., et al. Pelvic Organ Support Study (POSST): the distribution, clinical definition, and epidemiologic condition of pelvic organ support defects. Amer J Obstet Gynecol, 2005, 192(3), p. 795–806.
20. Tseng, LH., Chen, I., Chang, SD., Lee, CL. Modern role of sacrospinous ligament fixation for pelvic organ prolapse surgery – a systemic review. Taiwanese J Obstet Gynecol, 2013, 52(3), p. 311–317.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2019 Issue 2-
All articles in this issue
- Porodnické vaginální extrakční operace a jejich vliv na traumatismus matky a dítěte – prospektivní studie
- Střednědobé výsledky chirurgické léčby recidivující cystokély po hysterektomii s využitím transvaginálního implantátu
- Sakrospinální fixace sec. Miyazaki – komplikace a dlouhodobé výsledky
- Pilotní studie srovnávající snášenlivost transperineálního a endoanálního ultrazvukového vyšetření svěrače konečníku
- Je korelace mezi hodnotami maximálního uzavíracího uretrálního tlaku a sestupem uretry?
- Ruptura dělohy v těhotenství a při porodu: rizikové faktory, příznaky a perinatální výsledky – retrospektivní analýza
- Materská morbidita a mortalita v Slovenskej republike v rokoch 2007–2015
- Sakrokokcygeální teratom
- Embolická příhoda v šestinedělí s tragickým koncem
- Gynekologické a urologické aspekty pánevních vaskulitid
- Nejnovější poznatky o placentě z pohledu imunologie, tolerance a mezenchymálních kmenových buněk
- Bisfenoly v patologii reprodukce
- Korelace mezi integrací genomu vysoce rizikových HPV do lidské DNA detekované molekulárním combingem a závažností cervikální léze: první výsledky EXPL-HPV-002 studie
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Ruptura dělohy v těhotenství a při porodu: rizikové faktory, příznaky a perinatální výsledky – retrospektivní analýza
- Sakrokokcygeální teratom
- Porodnické vaginální extrakční operace a jejich vliv na traumatismus matky a dítěte – prospektivní studie
- Nejnovější poznatky o placentě z pohledu imunologie, tolerance a mezenchymálních kmenových buněk
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career