-
Medical journals
- Career
Materská morbidita a mortalita v Slovenskej republike v rokoch 2007–2015
Authors: M. Korbeľ 1; A. Krištúfková 1; J. Daniš 1; B. Némethová 1; P. Kaščák 2; Z. Nižňanská 1
Authors‘ workplace: I. gynekologicko-pôrodnícka klinika LF UK a UNB, Bratislava, Slovenská republika, prednosta prof. MUDr. M. Borovský, CSc. 1; Gynekologicko-pôrodnícka klinika TnUAD, Trenčín, primár MUDr. P. Kaščák, PhD. 2
Published in: Ceska Gynekol 2019; 84(2): 129-139
Category:
Overview
Cieľ štúdie: Analýza materskej morbidity a mortality v Slovenskej republike (SR) v rokoch 2007–2015.
Typ štúdie: Prospektívna epidemiologická perinatologická celoštátna.
Názov a sídlo pracoviska: I. gynekologicko-pôrodnícka klinika LF UK a UNB, Bratislava, Slovenská republika.
Metodika: Analýza vybraných dát materskej morbidity a mortality v rokoch 2007 až 2015 z pôrodníc v SR.
Výsledky: Frekvencia cisárskeho rezu v SR stúpla z 24,1 % v roku 2007 na 30,8 % v roku 2013 a do roku 2015 klesla na 30,2 %. Frekvencia vákuumextrakcie v roku 2007 bola 1,3 % a do roku 2015 stúpla na 1,6 %. Frekvencia forcepsu v roku 2007 aj v roku 2015 bola 0,6 %. V rokoch 2008–2015 stúpla frekvencia ruptúr hrádze 3. a 4. stupňa z 0,44 % na 0,68 % a frekvencia epiziotómií klesla zo 74,7 % na 57,2 % vaginálnych pôrodov. V rokoch 2012–2015 bola incidencia celkovej závažnej akútnej materskej morbidity na 1000 pôrodov 5,85, incidencia peripartálnych hysterektómií 0,78, závažného popôrodného krvácania 2,03, transportu na anestéziologicko-resuscitačné pracovisko/jednotku intenzívnej starostlivosti bola 1,26, eklampsie 0,2, HELLP syndrómu 0,6, abnormálnej invázie placenty 0,38, ruptúry uteru 0,45, závažnej sepsy v gravidite a puerpériu 0,14 a výskyt nonfatálnej embólie plodovou vodou 2 na 100 000 pôrodov. Celková materská úmrtnosť v rokoch 2007–2015 bola 11,5 a očistená materská úmrtnosť 9,9 na 100 000 živonarodených novorodencov.
Záver: Historicky najvyššia frekvencia cisárskeho rezu v SR, 30,8 %, bola v roku 2013, ale v nasledujúcich rokoch pomaly klesala. Frekvencia epiziotómií sa v sledovanom období znížila. Incidencia závažnej akútnej materskej morbidity bola 5,85 na 1000 pôrodov. Materská úmrtnosť na Slovensku bola jedna z najvyšších v Európskej únii a nezodpovedá dobrej úrovni perinatálnej úmrtnosti. V SR je naďalej potrebné znižovanie frekvencie cisárskeho rezu, epiziotómií, závažnej akútnej materskej morbidity a materskej mortality.
Klíčová slova:
cisársky rez – vákuumextrakcia – forceps – ruptúry hrádze – epiziotómia – závažná akútna materská morbidita – eklampsia – peripartálna hysterektómia – embólia plodovou vodou – materská úmrtnosť – HELLP syndrom
Venované „otcovi perinatologie“ – prof. MUDr. Zdeňkovi Štemberovi, DrSc., k jeho nedožitým 99. narodeninám (*23. 6. 1920 - †21. 6. 2018).
ÚVOD
Odborná verejnosť bola pravidelne informovaná o vybraných ukazovateľoch závažnej materskej morbidity (SAMM = severe acute maternal morbidity = maternal near miss) a mortality na stránkach Gynekológie pre prax a Českej gynekológie [4, 21–45].
V roku 2010 patrila Slovenská republika (SR) medzi krajiny Európskej únie (EÚ) s najvyššou frekvenciou cisárskeho rezu, epiziotómií a materskej mortality [7]. Oficiálne štatistické inštitúcie SR viaceré požadované ukazovatele do EUROSTAT nedodali, i keď perinatologická sekcia Slovenskej gynekologicko-pôrodníckej spoločnosti (SGPS) ich mala k dispozícii. Vysoká materská morbidita a mortalita v SR viedla k vytvoreniu pracovnej skupiny The Slovak Obstetrics Survey System (SOSS) pri sekcii perinatálnej medicíny SGPS. SOSS sa začlenil v roku 2012 do medzinárodnej organizácie INOSS (The International Network of Obstetrics Survey System). INOSS buduje databázu prípadov SAMM z členských krajín a snaží sa zjednotiť definície a kritériá jednotlivých nozologických jednotiek [20]. Úlohou SOSS je zber anonymných údajov o jednotlivých prípadoch, ich detailná analýza a vyvodzovanie záverov pre klinickú prax v záujme zníženia SAMM a materskej mortality.
MATERIÁL A METODIKA
Analyzované boli prospektívnym zberom získané vybrané ukazovatele materskej morbidity a mortality v SR v rokoch 2007–2015 hlásené sekcii perinatálnej medicíny SGPS a SOSS. Štatisticky boli porovnané rozdiely v dosiahnutých výsledkoch a hodnotené podľa percentuálnych bodov (p. b.), čo je jednotka aritmetického rozdielu dvoch hodnôt udaných v percentách. Na štatistické vyhodnotenie bol použitý software STATA 12. SE. Incidencia bola hodnotená s 95% intervalom spoľahlivosti (CI – confidence interval), na porovnanie údajov podľa veľkosti súboru bol použitý χ2-test alebo Fisherov exaktný test (Fisher´s exact test) a výsledok sa vyjadril relatívnym rizikom (RR) s 95% CI. Za štatisticky významnú sa považovala pravdepodobnosť (p-value) p < 0,05; signifikantné hodnoty sú označené*. Keďže EUROSTAT v čase prípravy tejto publikácie nezverejnil údaje z rokov 2011–2015, porovnania medzi krajinami EÚ sa vzťahujú na údaje publikované v predchádzajúcich reportoch [6, 7].
VÝSLEDKY
Frekvencia cisárskeho rezu mala v SR do roka 2013 stúpajúci trend (tab. 1). V roku 2013 oproti roku 2007 stúpla o 6,7 p. b., čo bol signifikantný vzostup RR 1,28 (95% CI 1,25–1,30, p < 0,0001*). Rozdiely medzi niektorými krajmi v sledovanom období boli aj viac ako dvojnásobné a medzi jednotlivými pôrodnicami dokonca viac ako štvornásobné. Pôrodnica s najnižšou frekvenciou mala 11,1 % cisárskych rezov a dve pôrodnice mali frekvenciu nad 50 % (52,4 a 54,6 %) [38].
Table 1. Vybrané ukazovatele materskej morbidity (%) na Slovensku (zdroj: SGPS) 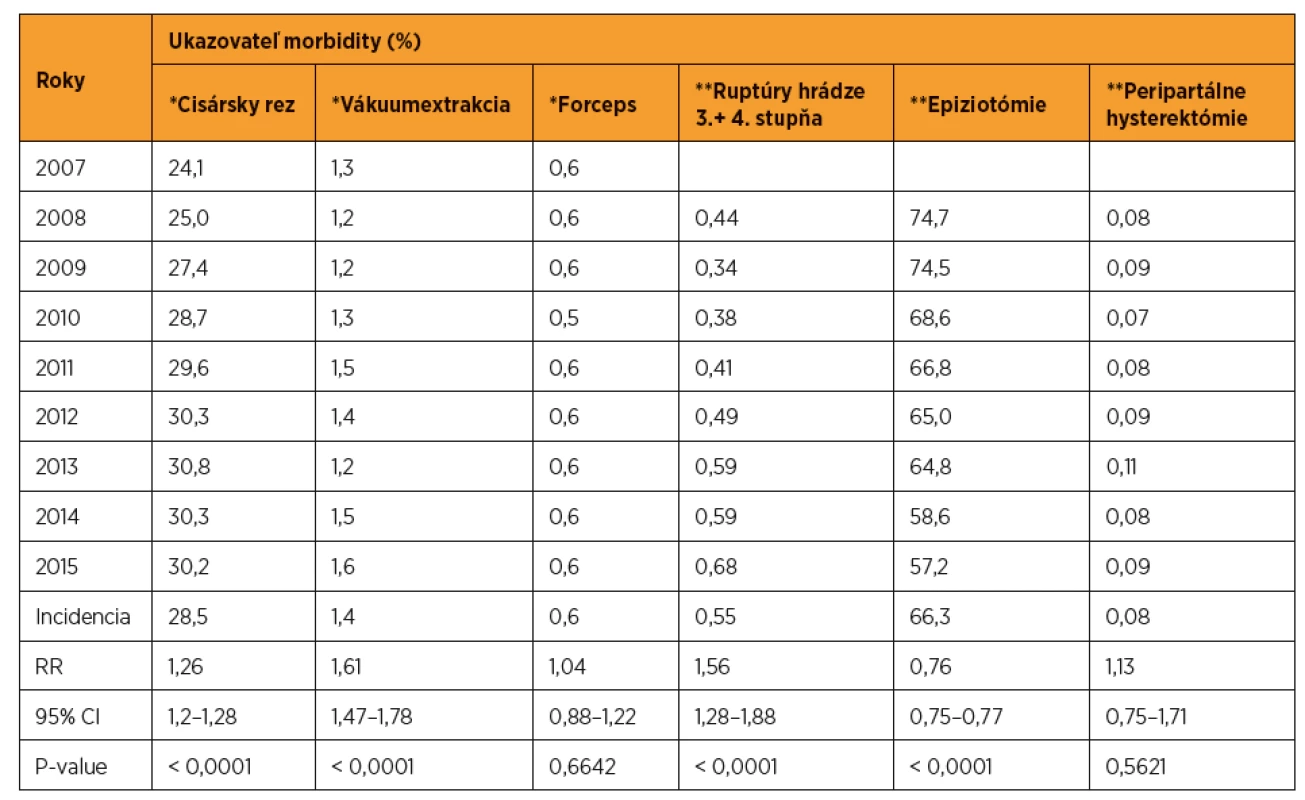
SGPS – Slovenská gynekologicko-pôrodnícka spoločnosť, RR – relatívne riziko, CI – confidence interval, P-value – pravdepodobnosť, * porovnanie incidencie v rokoch 2015 a 2007, ** porovnanie incidencie v rokoch 2015 a 2008 Frekvencia vákuumextrakcie (VEX) sa pohybovala medzi 1,2–1,6 %. Tento vzostup od 2007 do 2015 bol síce malý, ale signifikantný (tab. 1). Rozdiely medzi jednotlivými krajmi boli každoročne viac ako dvojnásobné. V sledovanom období bola najnižšia krajská frekvencia VEX 0,5 % a najvyššia 2,4 % [40].
Frekvencia forcepsu (tab. 1) s výnimkou roka 2010 (0,5 %) sa celoštátne držala na 0,6 % s medzikrajovými rozdielmi od 0,1 % (v roku 2007) do 1,6 % (v roku 2011) [40].
Výskyt ruptúr hrádze 3. a 4. stupňa sa začal sledovať od roka 2008, kedy bol 0,44 % (tab. 1) a do roka 2015 signifikantne stúpol na 0,68 % (RR 1,56, 95% CI 1,28–1,88, p < 0,0001*). Medzikrajové rozdiely v prvých troch rokoch sledovania boli od 0,1 % do 2,15 %, ale v roku 2015 sa pohybovali už len medzi 0,48 % a 0,93 % [40]. Vzostup frekvencie možno pripísať skvalitneniu hlásenia a hodnotenia ruptúr hrádze a nie zhoršujúcej sa kvalite vedenia pôrodov.
Trend epiziotómií mal pozitívny vývoj (tab. 1). V roku 2015 oproti roku 2008 frekvencia epiziotómií klesla o 17,5 p. b., čo bol signifikantný pokles – RR 0,76 (95% CI 0,75–0,77, p < 0,0001*). Rozdiely medzi krajmi sa pohybovali od 51 % do 84,1 % [41].
Celoštátna incidencia peripartálnych hysterektómií sa pohybovala v sledovanom období bez signifikantných rozdielov od 7 do 11 na 10 000 pôrodov (tab. 1), t.j. 0,08 % v roku 2008 a 0,09 % v roku 2015 (RR 1,13, 95% CI 0,75–1,71, p = 0,5621). Rozdiely medzi krajmi však boli od 0 do 18/10 000 pôrodov [40].
Od roku 2012 SGPS venovala zvýšenú pozornosť ďalším závažným akútnym materským morbiditám [29, 33, 35, 38, 39, 43–45]. Všetky pôrodnice v SR hlásili perinatologickej sekcii SGPS prípady SAMM z ich pracovísk podľa definovaných kritérií. Pracovná skupina SOSS následne odoslala na pracoviská štandardizovaný dotazník ku každému prípadu SAMM. Časť prípadov bola zo súboru vyradená pre nesprávnu klasifikáciu alebo nesplnené zadefinované kritériá [43–45]. Prehľad incidencie SAMM v rokoch 2012–2015 je uvedený v tab. 2.
Table 2. Závažná akútna materská morbidita na Slovensku v rokoch 2012–2015 (zdroj: SOSS) 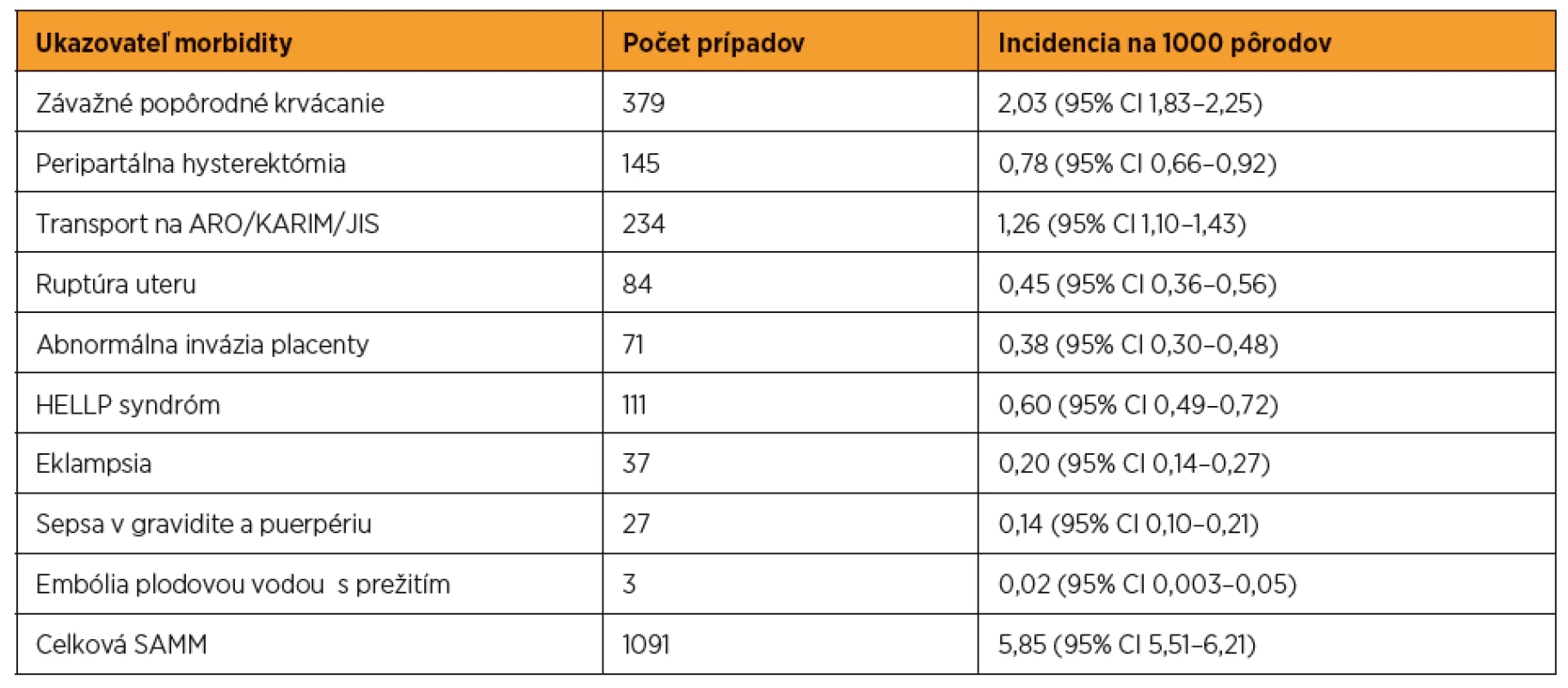
ARO – anestéziologicko-resuscitačné oddelenie, KARIM – klinika anestéziológie, resuscitácie a intenzívnej medicíny, JIS – jednotka intenzívnej starostlivosti, HELLP – Hemolysis, Elevated Liver enzymes, Low Platelet count, SAMM – závažná akútna materská morbidita, * – štatisticky významný rozdiel Závažné popôrodné krvácanie bolo najčastejšou SAMM (tab. 2). Definované bolo krvnou stratou viac ako 500 ml po vaginálnom pôrode a viac ako 1000 ml po cisárskom reze, vyžadujúcou transfúzie krvi alebo erytrocytárnej masy – štyri a viac jednotiek, hysterektómiu, ligatúru interných iliackých artérií, či embolizáciu uterinných artérií [47, 50]. Medzi príčinami závažného krvácania dominovala hypotónia uteru, nasledovaná pôrodnými poraneniami, predčasným odlučovaním placenty, abnormálnou inváziou placenty a poruchami koagulácie. Hematologická a uterotonická liečba bola uspokojivá, avšak liečebné postupy zachovávajúce uterus boli pomerne málo využívané [4, 43–45].
Transport na KARIM/ARO/JIS (klinika anestéziológie, resuscitácie a intenzívnej medicíny / anestéziologicko-resuscitačné oddelenie / jednotka intenzívnej starostlivosti) bola druhá najčastejšia SAMM (tab. 2). Najčastejším dôvodom boli pôrodnícke komplikácie (77,8 %) – závažné krvácanie, eklampsia a HELLP syndróm [43-45].
HELLP syndróm sa vyskytol v pomere šesť prípadov na 10 000 pôrodov (tab. 2). Najčastejším prvým prejavom bola epigastrická bolesť (45,4 % pacientok). U 54,1 % sa HELLP syndróm vyvinul z preeklampsie a v jednom prípade bol komplikovaný eklampsiou. Dexametazón bol v manažmente HELLP syndrómu použitý v 29,7 % prípadov [43–45].
Eklampsia (po expertnom hodnotení SOSS) bola potvrdená u 37 žien – dva prípady na 10 000 pôrodov (tab. 2). V niektorých prvotne hlásených prípadoch išlo o závažnú preeklampsiu. Pred záchvatom udávalo nauzeu a vracanie 53,1 %, bolesť v epigastriu 32,4 %, cefaleu 29,7 %, poruchy videnia 24,3 % a poruchy vedomia 29,7 % žien. Eklamptický záchvat sa vyskytol najčastejšie pred pôrodom (v 60 % prípadov). Na oddelení KARIM/ARO/JIS bolo prevezených 73 % žien s eklampsiou [43–45].
Abnormálna invázia placenty (API – abnormal placental invasion = placenta accreta, increta, percreta) bola verifikovaná u 71 rodičiek – 3,8 prípadov na 10 000 pôrodov (tab. 2). Diagnóza API bola stanovená histologicky (hysterektómia, kyretáž s dôkazom klkov placenty v myometriu) alebo bola invázia placenty diagnostikovaná prenatálne zobrazovacími metódami v prípade ponechania placenty in situ. API sa v 49,3 % vyskytla u rodičiek po predchádzajúcom cisárskom reze. API bola diagnostikovaná pred pôrodom v 57,7 % prípadov. Hysterektómiou bolo riešených 80,3 % a konzervatívne (ponechaním placenty in situ) 16,9 % prípadov API, v dvoch prípadoch nebol uvedený spôsob liečby [43–45].
Ruptúra uteru (aj v jazve) bola definovaná ako peroperačne potvrdená ruptúra, vyžadujúca hysterektómiu, laparotómiu alebo sutúru steny uteru. Expertným hodnotením SOSS bola potvrdená u 84 rodičiek – 4,5 prípadov na 10 000 pôrodov (tab. 2). V 90,5 % prípadov bola anamnéza cisárskeho rezu. Dominantnými klinickými príznakmi boli bolesť v jazve (42,9 %), hematúria (17,9 %), abnormálny kardiotokografický záznam (19 %) a krvácanie (19 %). Asymptomatický priebeh malo 31 % prípadov. Sutúrou bolo riešených 78,6 % a hysterektómiou 21,4 % prípadov [43–45].
Ako závažná sepsa bol hodnotený klinický stav spĺňajúci dve a viac z nasledujúcich kritérií: v intervale najmenej 4 hodín meraná dva razy – teplota viac ako 38 °C alebo menej ako 36 °C, pulz viac ako 100/min, dychová frekvencia viac ako 20/min,v 2 vzorkách merané leukocyty viac ako 17×109/l alebo menej ako 4×109/l alebo viac ako 10 % nezrelých foriem. Závažnú sepsu malo 27 žien – 1,4 prípadov na 10 000 pôrodov (tab. 2). V rokoch 2012–2015 sa septický stav vyskytol v 14 prípadoch počas tehotnosti (51,8 %), pričom v 11 prípadoch bol aj indikáciou k ukončeniu tehotnosti resp. sa predčasne rozbehol pôrod. V troch prípadoch sa septický stav zvládol v tehotnosti a žena následne porodila v termíne pôrodu. Pomer infekcií pôrodníckej (13 = 48,5 %) a nepôrodníckej genézy (12 = 44,4 %) bol približne rovnaký. V dvoch prípadoch nebol zistený jednoznačný zdroj infekcie (7,4 %) [43–45].
SOSS hodnotila 8 prípadov suspektných z embólie plodovou vodou s prežitím, z ktorých kritériá splnili len 3 prípady, t.j. výskyt v SR bol dva prípady na 100 000 pôrodov (tab. 2).
1. prípad: U 29ročnej I. gravidy v ukončenom 39. gestačnom týždni v 1. pôrodnej dobe náhle vznikla nauzea, vracanie, kvantitatívna a kvalitatívna porucha vedomia. Na kardiotokografickom zázname boli znaky akútnej intrauterinnej asfyxie plodu. Gravidita bola ukončená akútnym cisárskym rezom v celkovej anestézii. V laboratórnych parametroch bol rapídny pokles hemoglobínu a trombocytov. Vzhľadom na klinický stav bola pacientka po operácii na umelej pľúcnej ventilácii preložená na oddelenie anesteziológie a intenzívnej medicíny. U pacientky došlo do 24 hod. k stabilizácii klinického stavu a bola preložená na oddelenie šestonedelia. Pacientka prežila bez neurologických následkov.
2. prípad: U 37ročnej II. gravidy v ukončenom 21. gestačnom týždni bol indukovaný potrat pre závažné vrodené vývojové chyby plodu a trizómiu 21. chromozómu. Počas indukcie potratu došlo náhle k rozvoju hypotenzie, dyspnoe, rozvíjala sa akrálna cyanóza a šokový stav. V laboratórnych parametroch bola ťažká anémia, pokles trombocytov, porucha vnútorného prostredia, hemokoagulácie a znaky hypoxémie. Z vitálnej indikácie rodičky bola vykonaná sectio parva. Echokardiografické vyšetrenie poukazovalo na pravostranné preťaženie srdca. Dopplerovským vyšetrením ciev sa vylúčil pôvod embolizácie v dolných končatinách. Stav rodičky bol zhodnotený ako suspektná embólia plodovou vodou. Rodička strávila 10 dní na ARO a následne bola preložená na interné oddelenie.
3. prípad: U 39ročnej VII. gravidy/IV. pary (dva razy vaginálny pôrod, jeden cisársky rez) v ukončenom 40. gestačnom týždni pri priaznivom vaginálnom náleze bol pôrod programovaný. V prvej pôrodnej dobe došlo náhle ku kardiorespiračnému zlyhaniu a bezvedomiu. Počas prebiehajúcej kardiopulmonálnej resuscitácie bol vykonaný akútny cisársky rez. Kardiopulmonálna resuscitácia trvala približne 40 minút. Následne bola pacientka v hemodynamicky nestabilnom stave prevezená na ARO. Echokardiografické vyšetrenie popísalo pravostrannú akútnu dekompenzáciu s pľúcnou hypertenziou, avšak pulmo-angio-CT pľúc nevykazovalo znaky masívnej embolizácie do a. pulmonalis a jej vetví. Stav bol hodnotený ako embólia plodovou vodou. Po hemodynamickej stabilizácii sa po niekoľkých hodinách u pacientky rozvíjala diseminovaná intravaskulárna koagulopatia. Vzhľadom na krvácanie bola zahájená masívna hemosubstitučná liečba a vykonaná peripartálna hysterektómia. Po šestich hodinách od hysterektómie došlo k alterácii stavu, v Redonových drénoch bolo veľké množstvo krvi. Bola vykonaná relaparotómia, pri ktorej bolo nájdené krvácanie po skĺznutí ligatúry a. uterina. Stav pacientky sa postupne stabilizoval a na 5. deň po operácii bola extubovaná. Napriek rozvinutému postresuscitačnému syndrómu sa pacientka rýchlo zotavila, zlepšili sa kognitívne funkcie a prežila bez neurologických následkov. Pacientka bola hospitalizovaná na ARO 8 dní a do ambulantnej starostlivosti bola prepustená 21 dní po ataku embólie plodovou vodou.
Vo všetkých prípadoch sa prvé príznaky embólie plodovou vodou vyskytli počas pôrodu/potratu, v dvoch prípadoch sa jednalo o pôrod/potrat po indukcii prostaglandínmi. Všetky rodičky prežili bez dlhodobého neurologického následku [43–45].
Údaje o materskej mortalite v SR [22, 26, 27] boli s odstupom rokov po dôslednom šetrení (oproti prvotne publikovaným) doplnené o ďalšie zistené prípady a korigované [30, 31, 38]. Celkom v období rokov 2007–2009 umrelo 28 žien, v rokoch 2010–2012 sa situácia zlepšila – umrelo 18 žien a v rokoch2013–2015 umrelo 11 žien. Očistená materská úmrtnosť v rokoch 2007–2015 bola 9,9 a celková 11,5/100 000 živonarodených detí (tab. 3).
Table 3. Materská mortalita v SR v rokoch 2007–2015 (zdroj: SGPS) 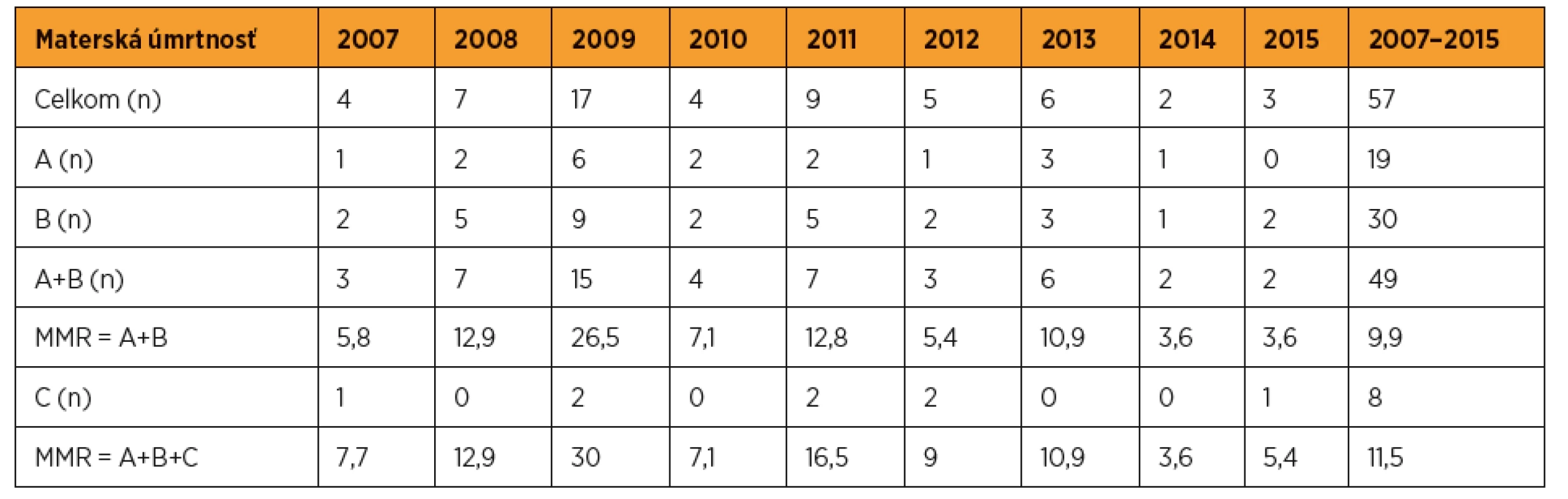
A – špecifické pôrodnícke úmrtia (direct obstetrics deaths), B – nešpecifické pôrodnícke úmrtia (indirect obstetrics deaths), A+B – očistená materská úmrtnosť (pregnacy- -related deaths), C – náhodné materské úmrtia (pregnancy-associated but unrelated maternal deaths) , A+B+C – celková materská úmrtnosť (maternal mortality) V SR v rokoch 2007–2015 boli vedúcou príčinou materskej mortality (tab. 4) infekcie nepôrodníckej genézy (dominovali úmrtia na chrípku H1N1 – 7 úmrtí). Na druhom mieste boli trombózy a embólie (dominovala embólia plodovou vodou – 8 úmrtí) a na treťom náhodné úmrtia (z toho 6 úmrtí na dopravné nehody). Na 4. mieste boli choroby nervového systému (dominovali cievne príhody – 5 úmrtí na intrakraniálne krvácanie). Na 5. mieste boli kardiovaskulárne ochorenia (dva razy zlyhanie srdca pri hypertenzii, po jednom raze zlyhanie po infarkte myokardu, pri foramen ovale apertum, pri hypertrofickej kardiomyopatii a endomyokarditíde). Na 6. mieste boli malígne nádorové ochorenia (dve úmrtia na leukémiu a po jednom na bronchoalveolárny karcinóm a astrocytóm) [31–33, 35, 37, 42].
Table 4. Materská mortalita podľa príčiny úmrtia v SR v rokoch 2007–2015 (zdroj: SGPS) 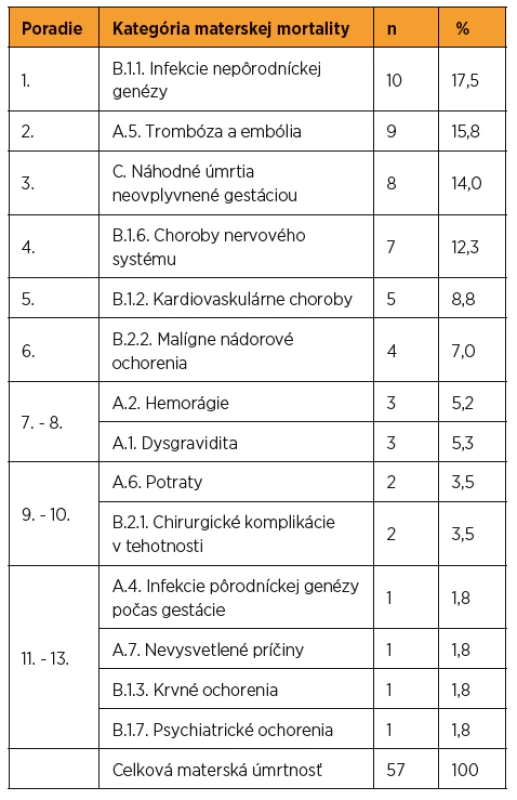
Materskú mortalitu vo vzťahu k veku rodičiek v SR v rokoch 2007–2015 dokumentuje tab. 5. Rodičky v optimálnom reprodukčnom veku 20–29 rokov sa podieľali na materskej mortalite 20 % a maternal mortality ratio (MMR) mali najnižšie: 4/100 000 živonarodených detí. Rodičky vo veku do 20 rokov sa na materskej mortalite podieľali 12 %, ale MMR mali 20,8. Rodičky vo veku 30–34 rokov sa na materskej mortalite podieľali 34 % a MMR mali 12,3. Rodičky vo veku 35–39 rokov sa na materskej mortalite podieľali 25 %, ale MMR mali 23,2. Rodičky vo veku 40 rokov sa na materskej mortalite podieľali iba 9 %, ale ich MMR bolo 49,2.
Table 5. Materská mortalita v SR v rokoch 2007–2015 podľa veku rodičky (zdroj: SGPS) 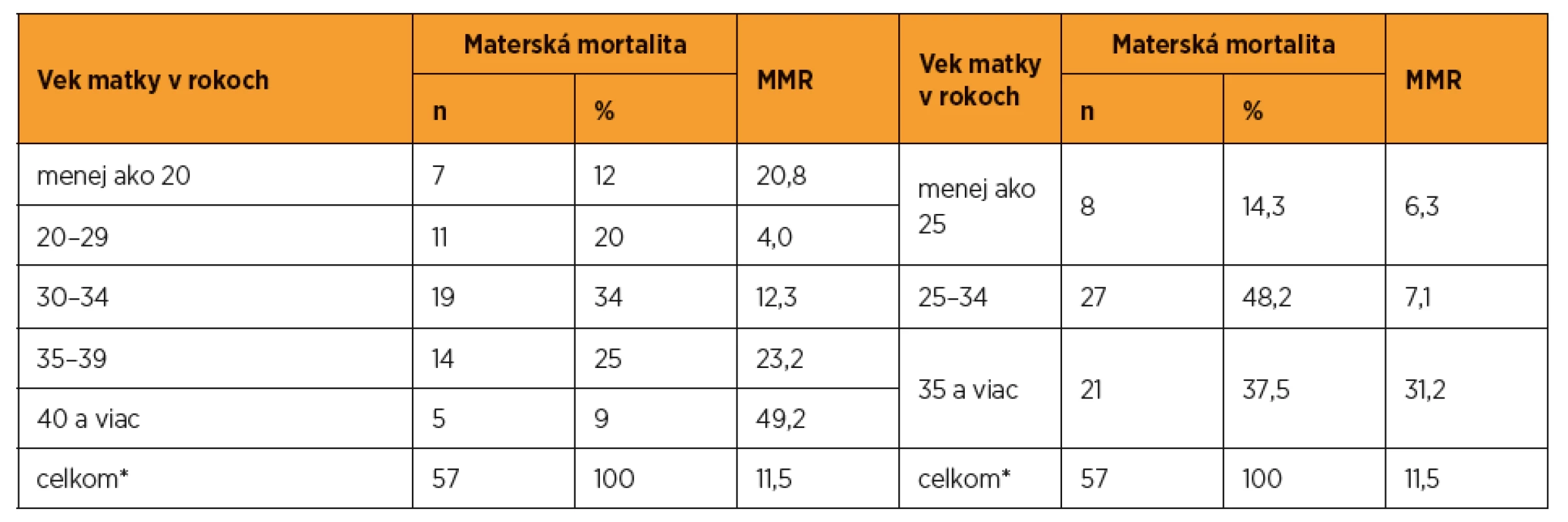
MMR – maternal mortality ratio/100 000 živonarodených novorodencov, * vek jednej matky v kategórii náhodné úmrtia neovplyvnené gestáciou nebol známy DISKUSIA
V EÚ v období r. 2004–2010 došlo k vzostupu frekvencie cisárskeho rezu v rozmedzí od 0,2 p. b. (Taliansko) až do 10,2 p. b. (SR) a iba vo Fínsku a Švédsku bol zaznamenaný pokles zhodne o 0,3 p. b. Slovensko zaznamenalo najvyšší prírastok frekvencie cisárskeho rezu v EÚ v rokoch 2004–2010. Frekvencia cisárskeho rezu v krajinách EÚ bola v roku 2010 od 14,8 % do 52,2 %. Slovensko malo 12. najvyššiu frekvenciu cisárskych rezov v EÚ a ČR 21. Frekvencia cisárskeho rezu v SR od roku 2012 prekročila hranicu 30 % [7, 38].
Regionálne, ale aj nemocničné rozdiely v náraste cisárskeho rezu na začiatku tretieho tisícročia v SR boli výrazné. Po roku 2013 frekvencia cisárskeho rezu pomaly klesala (tab. 1). V roku 2015 malo viac ako 25 % cisárskych rezov 65 % slovenských pôrodníc, pričom 20 % malo viac ako 35 % cisárskych rezov, 13 % pôrodníc viac ako 40 % cisárskych rezov a jedna viac ako 54 % cisárskych rezov. Menej ako 20 % cisárskych rezov malo iba 15 % pôrodníc, pričom iba dve pôrodnice mali menej ako 15 % cisárskych rezov. Frekvencia cisárskeho rezu v perinatologických centrách bola 39,4 %, mimo perinatologických centier 27,1 %, pri jednoplodovej gravidite 29,6 %, pri viacplodovej 79,1 %, pri panvovom konci 86,7 % [40]. V ČR v roku 2015 bola frekvencia cisárskeho rezu v perinatologických centrách 31 %, mimo perinatologických centier 23,9 %, pri jednoplodovej gravidite 25,5%, pri viacplodovej 81,7 % [54]. Sekcia perinatálnej medicíny SGPS urobila audit cisárskeho rezu v SR v rokoch 2007–2015 a upozornila na jeho neprimerane vysokú frekvenciu v niektorých pôrodniciach [38].
V krajinách EÚ bola v roku 2010 frekvencia vaginálneho inštrumentálneho pôrodu v rozmedzí 1–16,4 %. V SR (tab. 1) sa pohybovala na dolnej hranici medzi krajinami EÚ (1,8 % až 2,2 %). V ČR bola v roku 2015 frekvencia vaginálneho inštrumentálneho pôrodu 2,2 %. Frekvencia v oboch krajinách patrí k najnižšej v EÚ [7, 30, 40, 54].
Frekvenciou ruptúr 3. a 4. stupňa 0,34–0,68 % (tab. 1) sa SR pohybovala medzi najlepšími krajinami EÚ. Frekvencia týchto poranení v EÚ v roku 2010 bola 0,1–4,2 % (SR ani ČR údaje do EUROSTAT nedodali) [7, 30, 40].
WHO a Cochrane databáza neodporúča rutinné, ale selektívne používanie epiziotómie, ktoré prináša menej závažných poranení hrádze, menej šitia a tiež aj menej komplikácií hojenia [3, 30, 41]. Údaje o frekvencii epiziotómií do EUROSTAT v roku 2010 nedodalo 9 krajín EÚ (vrátane SR). I keď SR aj ČR znížili frekvenciu epiziotómií, SR by frekvenciou epiziotómií 68,6 % v roku 2010 (tab. 1) patrilo 3. najvyššie miesto, ČR bola na 6. mieste s frekvenciou epiziotómií 51,2 %. Prehľad frekvencie epiziotómií v krajinách a regiónoch EÚ je uvedený v tab. 6. Viac ako 50 % epiziotómií v roku 2010 malo 6 krajín a regiónov EÚ a menej ako 20 % epiziotómií 7 krajín a regiónov, z ktorých 3 mali menej ako 10 % [6, 7, 41]. Neuspokojivé postavenie SR vo frekvencii epiziotómií bolo podnetom na ich analýzu. Rozdiely vo frekvencii epiziotómií medzi pracoviskami sa pohybovali od 25 % do 95,9 % [41]. SGPS po zverejnení výsledkov auditu očakáva ďalšie zníženie frekvencie epiziotómií.
Table 6. Frekvencia epiziotómií v krajinách a regiónoch Európskej únie v roku 2004 a 2010 (zdroj: voľne spracované podľa EUROPERISTAT [6, 7]) ![Frekvencia epiziotómií v krajinách a regiónoch Európskej
únie v roku 2004 a 2010 (zdroj: voľne spracované podľa EUROPERISTAT
[6, 7])](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/14d56894eeb24d6948bde24e24e6656e.png)
* údaje nedodali, + SR v roku 2010 = 68,6 % epiziotómií (zdroj: SGPS) Expertným posúdením každého jedného prípadu SAMM z dotazníkov sa v prvých rokoch zberu dát dokázala významne nižšia incidencia SAMM oproti incidencii z iniciálne hlásených dát. V ostatných rokoch sú už rozdiely menej významné [43–45].
Incidencia všetkých prípadov SAMM v SR v rokoch 2012–2015 bola 5,85/1000 pôrodov (95 % CI 4,76–5,41) [38, 43–45]. V Holandsku pri použití rovnakého kritéria ako v SR bola SAMM o niečo vyššia – 7,1/1 000 pôrodov [58].
Závažné popôrodné krvácanie má vo svete široké rozpätie incidencie (podľa zvolenej definície) od 0,16 do 29,6/1000 pôrodov [47, 50, 51]. Pri zhodnej definícii bola incidencia závažného popôrodného krvácania na 1000 pôrodov v SR 2,03 a v Holandsku 4,5 [58]. Pri definovaní „podanie 5 a viac transfúznych jednotiek erytrocytov alebo krvná strata viac ako 2 500 ml“ bola incidencia v Škótsku 3,7/1000 pôrodov [2]. Pri definovaní „krvná strata viac ako 1500 ml a potrebe transfúznej terapie“ bola frekvencia v Nórsku 1,1 % [1]. Vo Francúzsku frekvencia závažného popôrodného krvácania pri definovaní „krvná strata viac ako 500 ml a pokles hemoglobínu o 2 g a viac/100 ml“ bola 6,37 % a pri definovaní „krvná strata 1000 ml a viac, pokles hemoglobínu o 4 g a viac/100 ml“ bola 1,64 % [5]. Vhodným pomocníkom pre každého pôrodníka pri riešení závažného popôrodného krvácania by mohla byť monografia autorov Feyereisl, Krofta, Křepelka: Postpartální hemoragie [8].
Incidencia transportu rodičiek na ARO/KARIM/JIS na 1000 pôrodov sa podľa EURO-PERISTAT v 7 krajinách EÚ pohybovala v rozmedzí 0,3–18,4 [7]. Incidencia transportu v SR – 1,26 bola nižšia ako v Holandsku – 2,4. Najčastejšie príčiny prekladu boli takmer rovnaké: závažné popôrodné krvácanie (SR – 46,4 %, Holandsko – 47 %) a hypertenzné ochorenia v tehotnosti (SR – 28,6 %, Holandsko – 33 %) [39, 43–45].
Incidencia peripartálnych hysterektómií má vo svete široké rozpätie: 0,13–5,38/1000 pôrodov [8, 16]. Incidencia v krajinách EÚ v roku 2010 bola0,1–1,3/1000 rodiacich žien. SR by mala 4. najvyššiu incidenciu za Estónskom, Lotyšskom a Nemeckom, keby bola údaje dodala. ČR s incidenciou 0,3/1000 pôrodov bola medzi krajinami s najnižšou incidenciou na štvrtom mieste s Maltou, Nórskom a Poľskom [7]. Riziko peripartálnej hysterektómie po cisárskom reze je vyššie ako po spontánnom pôrode – v SR v roku 2007 ich bolo po cisárskom reze 83,3 % a po spontánnom pôrode 12,5 % [47]. Riziko peripartálnej hysterektómie zvyšuje opakovaný cisársky rez (riziko stúpa s narastajúcim počtom), vek matky nad 35 rokov, placenta praevia, atónia uteru, nízka pôrodná hmotnosť plodu, viacplodová gravidita, multiparita (3 a viac pôrodov) a predchádzajúca myomektómia [16, 19, 48].
HELLP syndróm mal v SR incidenciu 0,60, podobnú ako Holandsko – 0,62/1000 pôrodov. Kým v SR si vyžadovalo transport na ARO/KARIM/JIS 26,8 % rodičiek, tak v Holandsku to bolo 42 % rodičiek s HELLP syndrómom [58]. Udávaná recidíva HELLP syndrómu v nasledujúcej tehotnosti je 4–20 %, v SR to bolo 4,1 % [43–45].
Incidencia eklampsie na 1000 pôrodov v EÚ v roku 2010 bola v rozmedzí 0,1–0,9. ČR s incidenciou 0,2 bola na 5. mieste. SR mala rovnakú incidenciu, len údaje do EUROSTAT nedodala [7]. V SR bolo 73 % rodičiek s eklampsiou transportovaných na KARIM/ARO/JIS, v UK (United Kingdom) 56 % [18]. Celosvetovo je podanie magnéziumsulfátu v liečbe eklampsie na prvom mieste. V SR sa však častejšie používala alfa-metyl dopa (75,7 %), magnéziumsulfát bol na druhom mieste (len 70,3 %) a na treťom urapidil (67,6 %). V UK bol magnéziumsulfát podaný v 99 % prípadov eklampsie [18, 39, 43–45].
Abnormálna invázia placenty mala v roku 1990 celosvetovo incidenciu 1 : 2000–3500 tehotností. Odhad incidencie v súčasnosti je 1 : 1000–2500 pôrodov [13, 56]. Odhad incidencie placenty accreta v UK bol 0,17/1000 pôrodov. Incidencia u rodičiek bez anamnézy cisárskeho rezu bola iba 0,03, ale u rodičiek s anamnézou aspoň jedného cisárskeho rezu 0,9/1000 pôrodov [10]. V SR bola incidencia abnormálnej invázie placenty 0,38. Ultrazvukovým vyšetrením bolo diagnostikovaných iba 61 % prípadov abnormálnej invázie placenty [43–45]. Úspešnosť konzervatívneho postupu (ponechanie placenty in situ) sa udáva 78,4 % a kompletná resorpcia placenty 85,2 % [13, 17, 49]. V SR bol tento postup použitý v 16,9 % prípadoch [43–45].
Incidencia ruptúr uteru narastá so zvyšujúcou sa frekvenciou cisárskeho rezu. V roku 2005 bola podľa WHO 0,53/1000 pôrodov [14]. Holandsko incidenciu ruptúr uteru odhadovalo na 0,61/1000 pôrodov [57] a UK 0,2/1000 pôrodov [11]. Incidencia ruptúry uteru u žien bez anamnézy cisárskeho rezu v UK bola 0,03, ale u žien s predchádzajúcim cisárskym rezom 1,1/1000 pôrodov [11]. Najnovšia štúdia INOSS analyzovala 2 625 017 pôrodov. Celková prevalencia ruptúr uteru bola 3,3 (95% CI 3,1–3,5) na 10 000 pôrodov, ale u žien s anamnézou cisárskeho rezu 22 (95% CI 21–24) a u žien bez cisárskeho rezu iba 0,6 (95% CI 0,5–0,7) [52]. V SR malo anamnézu cisárskeho rezu 90,5 % rodičiek s ruptúrou uteru. Boli zaznamenané rozdiely v klinickej symptomatológii a chirurgickom riešení. Kým v SR sa najčastejšie vyskytovala bolesť (42,9 %), vaginálne krvácanie a abnormálny CTG záznam (oba po 19 %), v UK to bol najčastejšie abnormálny CTG záznam (76 %), bolesť brucha (49 %) a vaginálne krvácanie (29 %). Peripartálnou hysterektómiou bola ruptúra uteru riešená v SR v 21,4 %, ale v UK len v 9 % [11, 43–45].
Pôrodnícka sepsa mala odhadovanú incidenciu vo svete 0–4/1000 a v rozvinutých krajinách 0,1–0,6/1000 pôrodov [30, 43–45, 53]. SR patrila ku krajinám s najnižšou incidenciou pôrodníckej sepsy 0,14/1000 pôrodov, pričom pomer pôrodníckeho a nepôrodníckeho pôvodu infekcie bol približne rovnaký.
Nonfatálne prípady embólie plodovou vodou majú vo svete širokú variabilitu incidencie (v závislosti od definície). UKOSS (United Kingdom Obstetric Surveillance System) udáva celkovú incidenciu embólie plodovou vodou 1,7 a fatálnych prípadov 0,3/100 000 pôrodov [12]. V SR v rokoch 2012–2015 boli identifikované 3 prípady pravdepodobnej embólie plodovou vodou s prežitím rodičiek (incidencia 2,0/100 000 pôrodov) [33, 34, 39, 43–46].
Materská úmrtnosť sa radí medzi hlavné ukazovatele úrovne zdravotnej starostlivosti v danej krajine. Krajiny s dobrou úrovňou zdravotnej starostlivosti by mali mať MMR menej ako 10/100 00 živonarodených novorodencov. WHO odhadovala, že v roku 2015 vo svete umrelo 303 000 matiek (približne 830 denne), čo by bol pokles materskej úmrtnosti oproti roku 1990 o 44 p. b. Vtedy bolo vo svete 576 000 materských úmrtí (každú minútu umrela jedna matka). V porovnaní s rokom 2010, kedy bolo 287 000 materských úmrtí (približne 800 úmrtí denne = každé 2 minúty umrela jedna matka), by to bolo zhoršenie o 6 p. b. [9, 15, 55, 56]. WHO predpokladala celosvetovo 75% zníženie materskej úmrtnosti od roka 1990 do roka 2015. Odhady WHO na znižovanie MMR sú voľne spracované v tab. 7 [9, 15, 55, 56]. Reálne MMR v SR v rokoch 2014–2015 bolo dokonca lepšie, ako predpokladala WHO.
Table 7. Trendy v odhade materskej úmrtnosti podľa WHO regiónov v rokoch 1990–2015 (voľne spracované podľa WHO [53]) ![Trendy v odhade materskej úmrtnosti podľa WHO regiónov v rokoch 1990–2015 (voľne spracované podľa WHO [53])](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/c1ed0c13f5e8f958a37c18ef9b699ab0.png)
Zníženie MMR o 75 % možno považovať za reálne v regiónoch s vysokou materskou úmrtnosťou, kde sú výrazné rezervy zlepšenia zdravotníckeho zabezpečenia pôrodov a prenatálnej starostlivosti. V krajinách s vysokým príjmom a s nízkou materskou úmrtnosťou (dobrou zdravotnou starostlivosťou pred pôrodom a pri pôrode) sú určité rezervy v dodržiavaní štandardných postupov. V krajinách EÚ by teoreticky bolo možné ešte zlepšenie 50 % (odhadované podhodnocovanie MMR a 50 % potenciálne odvrátiteľných materských úmrtí), ale nie viac. V krajinách s vysokým príjmom však dochádza k zvyšovaniu veku rodičiek, čo so sebou prináša rôzne komorbidity a následnú pôrodnícku patológiu [6, 7, 42].
Údaje o materskej mortalite a morbidite sú insuficientne nielen na porovnávanie, ale aj na monitorovanie trendov medzi jednotlivými krajinami v celom svete vrátane Európy [42]. WHO si uvedomila podhodnocovanie údajov o materskej mortalite, a preto údaje z rozvojových krajín upravuje koeficientom 1,5. Tento koeficient na prepočet materskej mortality pre rozvojové krajiny by sa však mohol aplikovať aj na SR a ČR (i keď patria medzi 31 krajín sveta s vysokým príjmom) a s vysokou pravdepodobnosťou aj na väčšinu krajín EÚ.
Materská mortalita v SR je v ostrom kontraste so zlepšujúcou sa perinatálnou mortalitou [7, 14, 36, 55]. V krajinách s vysokým príjmom (kam patrí aj SR) sa však v súčasnosti venuje menšia pozornosť materskej morbidite a mortalite ako perinatálnej a neonatálnej morbidite a mortalite. To má logický odraz v zhoršených ukazovateľoch materskej morbidity aj mortality. Prípady závažnej materskej morbidity sa síce v týchto krajinách zvyčajne končia úspešne, ale niekedy majú aj katastrofálny koniec [7, 42, 59].
V krajinách EÚ v rokoch 2003–2010 bolo MMR vo veku 35 rokov a viac dvojnásobne vyššie ako vo veku 25–34 rokov a trojnásobne vyššie ako vo veku pod 25 rokov [7]. V SR pri rovnakom vekovom členení bolo MMR viac ako štvornásobne vyššie vo veku 35 rokov a viac ako vo veku 25–34 rokov a takmer päťnásobne vyššie ako vo veku pod 25 rokov (tab. 5). Toto vekové členenie síce odráža početnosť rodiacej populácie v EÚ, ale nekorešponduje s biologickou zrelosťou/nezrelosťou/prezrelosťou ženského organizmu. Zdanlivo to totiž vyzerá, že do 34 rokov nie sú nejaké podstatné rozdiely v MMR a láme sa to od veku 35 rokov. Detailnejšia veková analýza MMR v SR však ukázala, že rodičky v optimálnom reprodukčnom veku 20–29 rokov mali najnižšie MMR. Oproti tejto skupine rodičiek mali však rodičky vo veku do 20 rokov MMR päťnásobne vyššie, rodičky vo veku 30–34 rokov trojnásobne vyššie, rodičky vo veku 35–39 rokov takmer šesťnásobne vyššie a rodičky vo veku 40 a viac rokov viac ako dvanásťnásobne vyššie [42].
ZÁVER
Vysoká materská mortalita v SR (podľa údajov SGPS) nekorešponduje s údajmi hlásenými oficiálnymi štatistickými orgánmi SR do WHO. Napriek systematickej trojstupňovej analýze každého prípadu materskej mortality sa výraznejšie zlepšenie zatiaľ nedostavilo. SR sa v sledovanom období podarilo znížiť frekvenciu epiziotómií a vybudovať systém monitorovania závažnej akútnej materskej morbidity (SOSS). SR má naďalej rezervy v znižovaní frekvencie cisárskeho rezu a epiziotómií, v liečbe eklampsie a HELLP syndrómu, v diagnostike a manažmente abnormálnej placentárnej invázie, v manažmente závažného popôrodného krvácania a uterus zachovávajúcich intervenciách.
Poďakovanie
Autori ďakujú všetkým pracovníkom gynekologicko-pôrodníckych pracovísk za spoluprácu pri zbere a kompletizovaní údajov.
Doc. MUDr. Miroslav Korbeľ, CSc.
I. gynekologicko-pôrodnícka klinika LF UK a UNB
Antolská 11
851 07 Bratislava
e-mail: miroslav.korbel@post.sk
Sources
1. Al-Zirqi, I., Vangen, S., Forsen, LA., et al. Prevalence and risk factors of severe obstetric haemorrhage. BJOG, 2008, 115, 10, p. 1265–1272.
2. Brace, V., Kernaghan, D., Penney, G. Learning from adverse clinical outcomes: major obstetric haemorrhage in Scotland, 2003–2005. BJOG, 2007, 114, 11, p. 1388–1396.
3. Carroli, G., Mignini, L. Episiotomy for vaginal birth. Cochrane Database of Systematic Reviews 2009; 1. CD000081. http://www.thecochranelibrary.com
4. Daniš, J., Korbeľ, M., Krištúfková, A., et al. Analýza prípadov závažného popôrodného krvácania v Slovenskej republike v rokoch 2012–2015. Gynekol prax, 2018, 16, 1, s. 33–37.
5. Deneux-Tharaux, C., Dupont, C., Colin, C., et al. Multifaceted intervention to decrease the rate of severe postpartum haemorrhage: the PITHAGORE6 cluster-randomised controlled trial. BJOG, 2010, 117, 10, p. 1278–1287.
6. Euro-Peristat Project with SCPE, EUROCAT & EURONEOSTAT. European Perinatal Health Report 2008. Data from 2004. 280 p. Available www.europeristat.com
7. Euro-Peristat Project with SCPE and EUROCAT. European Perinatal Health Report. Health and care of pregnant women and babies in Europe in 2010. May 2013. 252 p. Available www.europeristat.com
8. Feyereisl, J., Krofta, L., Křepelka, P. Postpartální hemoragie. 1. vyd. Praha: Mladá fronta, 2018, 359 s.
9. FIGO committee report. Safe matherhood. Int J Gynecol Obstet, 2013, 120, 3, p. 312–313.
10. Fitzpatrick, KE., Sellers, S., Spark, P., et al. Incidence and risk factors for placenta accreta/increta/percreta in the UK: a national case-control study. PLoS One, 2012, 7, 12, e52893.
11. Fitzpatrick, KE., Kurinczuk, JJ., Alfirevic, Z., et al. Uterine Rupture by Intended Mode of Delivery in the UK: A National Case-Control Study. PLoS Med, 2012, 9, 3, e1001184.
12. Fitzpatrick, KE., Tuffnell, D., Kurinczuk, JJ., et al. Incidence, risk factors, management and outcomes of amniotic-fluid embolism:a population-based cohort and nested case-control study. BJOG, 2015, 23, 1, p. 100–109.
13. Garmi, G., Salim, R. Epidemiology, etiology, diagnosis, and management of placenta accreta. Obstet Gynecol Int, 2012, 2012, 873929. doi: 10.1155/2012/8739.
14. Hofmeyr, GJ., Say, L., Gülmezoglu, AM. WHO systematic review of maternal mortality and morbidity: the prevalence of uterine rupture. BJOG, 2005, 112, 9, p. 1221–1228.
15. Hogan, CM., Foreman, JK., Naghavi, M., et al. Maternal mortality for 181 countries, 1980–2008: a systematic analysis of progress towards Millennium Development Goal 5. Lancet, 2010, 375, 9726, p. 1609–1623.
16. Chen, M., Zhang, L., Wei, Q., et al. Peripartum hysterectomy between 2009 and 2010 in Sichuan, China. Int J Gynecol Obstet, 2013, 120, 2, p. 183–186.
17. Kayem, G., Anselem, O., Schmitz, T., et al. Conservative versus radical management in cases of placenta accreta: a historical study. J Gynecol Obstet Biol Reprod, 2007, 36, 7, p. 680–687.
18. Knight, M., on behalf of UKOSS: Eclampsia in the United Kingdom 2005. BJOG, 2007, 114, 9, p. 1072–1078.
19. Knight, M., Kurinczuk, JJ., Spark, P., et al. Cesarean delivery and peripartum hysterectomy. Obstet Gynecol, 2008, 111, 1, p. 97–105.
20. Knight, M. The International Network of Obstetric Survey System (INOSS): benefits of multi-country studies of severe and uncommon maternal morbidities. Acta Obstet Gynecol Scand, 2014, 93, 2, p. 127–131.
21. Korbeľ, M., Borovský, M., Danko, J., et al. Regionálna analýza perinatálnych výsledkov v SR za rok 2007. Gynekol prax, 2009, 7, 1, s. 9–14.
22. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza materskej mortality v SR za rok 2007. Gynekol prax, 2009, 7, 1, s. 26–29.
23. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza perinatálnych výsledkov v SR za rok 2008. Gynekol prax, 2010, 8, 1, s. 37–43.
24. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza perinatálnych výsledkov v SR za rok 2009. Gynekol prax, 2010, 8, 4, s. 193–199.
25. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza perinatálnych výsledkov v SR za rok 2010. Gynekol prax, 2011, 9, 2, s. 95–102.
26. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza materskej mortality v SR za rok 2008. Gynekol prax, 2011, 9, 1, s. 29–34.
27. Korbeľ, M., Borovský, M., Danko, J., et al. Materská úmrtnosť v Slovenskej republike v rokoch 2007–2009. Bedeker zdravia 2011, (suppl. Gynekológia), s. 30–31.
28. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza perinatologických výsledkov Slovenskej republiky v rokoch 2007–2009. Čes Gynek, 2011, 76, 1, s. 18–24.
29. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza materskej morbidity v Slovenskej republike v roku 2011. Gynekol prax, 2013, 11, 1, s. 20–24.
30. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza materskej morbidity v Slovenskej republike v roku 2012. Gynekol prax, 2014, 12, 1, s. 13–19.
31. Korbeľ, M., Borovský, M., Danko, J., et al. Materská mortalita v Slovenskej republike v roku 2009 – I. (priama materská úmrtnosť). Gynekol prax, 2014, 12, 1, s. 30–35.
32. Korbeľ, M., Borovský, M., Danko, J., et al. Materská mortalita v Slovenskej republike v roku 2009 – II. (nepriama a náhodná materská úmrtnosť). Gynekol prax, 2014, 12, 1, s. 37–43.
33. Korbeľ, M., Borovský, M., Danko, J., et al. Materská mortalita v Slovenskej republike v rokoch 2007–2009. Gynekol prax, 2014, 12, 1, s. 26–29.
34. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza materskej morbidity v Slovenskej republike v roku 2013. Gynekol prax, 2015, 13, 4, s. 160–166.
35. Korbeľ, M., Borovský, M., Danko, J., et al. Materská mortalita v Slovenskej republike v rokoch 2010–2012. Gynekol prax, 2015, 13, 4, s. 192–195.
36. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza materskej morbidity v Slovenskej republike v roku 2014. Gynekol prax, 2016, 14, 2, s. 66–72.
37. Korbeľ, M., Borovský, M., Danko, J., et al. Materská mortalita v Slovenskej republike v roku 2010. Gynekol prax, 2016, 14, 2, s. 73–78.
38. Korbeľ, M., Némethová, B., Borovský, M., et al. Incidencia cisárskeho rezu v Slovenskej republike v rokoch 2007–2015. Gynekol prax, 2016, 14, 2, s. 84–90.
39. Korbeľ, M., Krištúfková, A., Dugátová, M., et al. Analýza materskej morbidity a mortality v Slovenskej republike v rokoch 2007–2012. Čes Gynek, 2017, 82, 1, s. 6–15.
40. Korbeľ, M., Krištúfková, A., Dugátová, M., et al. Analýza materskej morbidity v Slovenskej republike v roku 2015. Gynekol prax, 2017, 15, 1, s. 18–24.
41. Korbeľ, M., Havalda, A., Nižňanská, Z., et al. Incidencia epiziotómií v Slovenskej republike v rokoch 2008–2015. Gynekol prax, 2017, 15, 1, s. 40–45.
42. Korbeľ, M., Krištúfková, A., Nižňanská, Z., et al. Materská mortalita v Slovenskej republike v rokoch 2013–2015. Gynekol prax, 2017, 15, 1, s. 46–49.
43. Krištúfková, A., Korbeľ, M., Borovský, M., et al. Analýza závažnej akútnej materskej morbidity v Slovenskej republike v roku 2012. Gynekol prax, 2015, 13, 4, s. 185–191.
44. Krištúfková, A., Korbeľ, M., Daniš, J., et al. Analýza závažnej akútnej materskej morbidity v Slovenskej republike v roku 2015. Gynekol prax, 2016, 14, 2, s. 92–98.
45. Krištúfková, A., Korbeľ, M., Daniš, J., et al. Analýza závažnej akútnej materskej morbidity v Slovenskej republike v roku 2014. Gynekol prax, 2017, 15, 1, s. 25–32.
46. Kristufkova, A., Borovsky, M., Korbel, M., et al. Amniotic fluid embolism – investigation of fatal cases in Slovakia in the years 2005–2010 compared with fatal cases in the United Kingdom. Biomed Pap med Fac Univ Palacky Olomouc Czech Repub, 2014, 158, 3, p. 397–403.
47. Lalonde, A. FIGO Committee for Safe Motherhood and Newborn Health. Prevention and treatment of postpartum hemorrhage in low resource setting. FIGO Guidelines. Int J Gynecol Obstet, 2012, 117, 2, p. 108–118.
48. Mlynček, M., Kellner, M., Uharček, P., a spol. Peripartálne hysterektómie – audit na Slovensku v roku 2007. Čes Gynek, 2010, 75, 2, s. 88–92.
49. Sentilhes, L., Kayem, G., Ambroselli, C., et al. Fertility and pregnancy outcomes following conservative treatment for placenta accreta. Hum Reprod, 2010, 25, 11, p. 2803–2810.
50. Tunçalp, O., Souza, JP., Gülmezoglu, M. New WHO recommendations on prevention and treatment of postpartum hemorrhage. Int J Gynaecol Obstet, 2013, 123, 3, p. 254–256.
51. Vais, A., Bewley, S. Severe acute maternal morbidity. In: B-Lynch, C., Keith, L.G., Lalonde, A.B., et al. A textbook of postpartum hemorrhage. 1st ed. UK: Sapiens Publishing, 2006, p. 339–352.
52. Vandenberghe, G., Bloemenkamp, K., Berlage, S., et al. The International Network of Obstetric Survey Systems study of uterine rupture: a descriptive multi-country population – based study. BJOG 2018; https://doi.org/10.1111/1471-0528.15271
53. van Dillena, J., Zwartb, J., Schuttec, J., et al. Maternal sepsis: epidemiology, etiology and outcome. Curr Opin Infect Dis, 2010, 23, 3, p. 249–254.
54. Velebil, P. Analýza výsledků perinatální péče v ČR za rok 2015. XXXIII. Celostátní konference perinatologie a fetomaternální medicíny s mezinárodnou účastí. Ústí nad Labem, 7.–9. 4. 2016.
55. WHO. Maternal mortality in 2005: estimates developed by WHO, UNICEF, UNFPA, and the World Bank. Geneva: World Health Organisation, 2008, 40 p.
56. WHO. Trends in maternal mortality: 1990 to 2015: estimates by WHO, UNICEF, UNFPA, World Bank Group and the United Nations Population Division. Geneva: World Health Organization, 2015, 77 p.
57. Zahn, CM., Yeomans, ER. Postpartum hemorrhage: placenta accreta, uterine inversion, and puerperal hematomas. In Clin Obstet Gynecol, 1990, 33, 3, p. 422–431.
58. Zwart, JJ., Richters, JM., Ory, F., et al. Severe maternal morbidity during pregnancy, delivery and puerperium in the Netherlands: a nationwide population-based study of 371 000 pregnancies. BJOG, 2008, 115, 7, p. 842–85.
59. Xie, R., Gaudet, L., Krewski, D., et al. Higher cesarean delivery rates are associated with higher infant mortality rates in industrialized countries. Birth, 2015, 1, p. 62–69.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2019 Issue 2-
All articles in this issue
- Porodnické vaginální extrakční operace a jejich vliv na traumatismus matky a dítěte – prospektivní studie
- Střednědobé výsledky chirurgické léčby recidivující cystokély po hysterektomii s využitím transvaginálního implantátu
- Sakrospinální fixace sec. Miyazaki – komplikace a dlouhodobé výsledky
- Pilotní studie srovnávající snášenlivost transperineálního a endoanálního ultrazvukového vyšetření svěrače konečníku
- Je korelace mezi hodnotami maximálního uzavíracího uretrálního tlaku a sestupem uretry?
- Ruptura dělohy v těhotenství a při porodu: rizikové faktory, příznaky a perinatální výsledky – retrospektivní analýza
- Materská morbidita a mortalita v Slovenskej republike v rokoch 2007–2015
- Sakrokokcygeální teratom
- Embolická příhoda v šestinedělí s tragickým koncem
- Gynekologické a urologické aspekty pánevních vaskulitid
- Nejnovější poznatky o placentě z pohledu imunologie, tolerance a mezenchymálních kmenových buněk
- Bisfenoly v patologii reprodukce
- Korelace mezi integrací genomu vysoce rizikových HPV do lidské DNA detekované molekulárním combingem a závažností cervikální léze: první výsledky EXPL-HPV-002 studie
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Ruptura dělohy v těhotenství a při porodu: rizikové faktory, příznaky a perinatální výsledky – retrospektivní analýza
- Sakrokokcygeální teratom
- Porodnické vaginální extrakční operace a jejich vliv na traumatismus matky a dítěte – prospektivní studie
- Nejnovější poznatky o placentě z pohledu imunologie, tolerance a mezenchymálních kmenových buněk
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

