-
Medical journals
- Career
Embolická příhoda v šestinedělí s tragickým koncem
Authors: M. Poláček
Authors‘ workplace: Gynekologicko-porodnické oddělení, Masarykova nemocnice, Rakovník, primář MUDr. R. Poláček
Published in: Ceska Gynekol 2019; 84(2): 145-148
Category: Case Report
Overview
Cíl práce: Popis případu úmrtí pacientky s embolickou příhodou v šestinedělí při revizi pro reziduální těhotenskou tkáň.
Typ práce: Kazuistika.
Název a sídlo pracoviště: Gynekologicko-porodnické oddělení, Masarykova nemocnice Rakovník.
Vlastní pozorování: Prezentujeme případ 33leté sekundigravidy tři týdny po porodu ve 40. týdnu, které byl na našem pracovišti proveden operační výkon pro reziduální těhotenskou tkáň. Gynekologický výkon proběhl bez komplikací, nicméně po ukončení operace došlo k zástavě dechu a oběhu. Pro suspekci na embolizační etiologii byla podána trombolýza. I přes intenzivní neodkladnou KPR a multioborovou spolupráci došlo k selhání životních funkcí a úmrtí pacientky.
Závěr: Prezentací tohoto závažného případu embolické příhody v šestinedělí se autor snaží poukázat na nutnost časné a správné diagnostiky, indikaci konzervativního postupu, operačního výkonu či ev. volby odloženého výkonu při řešení reziduí zjištených v šestinedělí.
Klíčová slova:
embolická příhoda – mateřské úmrtí
ÚVOD
Tromboembolická nemoc patří k nemocem, které se velkou měrou podílejí na mateřské morbiditě a mortalitě během těhotenství a v puerperiu. Trombóza v hlubokém žilním systému (deep venous thrombosis – DVT) a plicní embolie (PE) představují dvě odlišné formy manifestace jednoho onemocnění [2].
Incidence plicní embolie je přibližně 1/1000 až 3000 porodů [10]. Počet úmrtí na plicní embolii je jedno úmrtí na 10 000 porodů [9]. Ve dvou třetinách případů dochází k PE až po porodu [2].
Plicní embolie je ve vyspělých zemích nejčastější příčinou mateřské úmrtnosti [7]. Mortalita akutní plicní embolie se blíží 25 % u celé populace. V kombinaci se srdeční zástavou se riziko úmrtí pohybuje kolem 70 % případů [1].
Riziko tromboembolické nemoci v těhotenství je až pětkrát vyšší než u netěhotných a v šestinedělí se zvyšuje až na dvacetinásobek. Riziko narůstá přibližně do dvanáctého týdne po porodu [7].
VLASTNÍ POZOROVÁNÍ
Triatřicetiletá sekundigravida, nulipara, v týdnu gravidity 39+1 byla přijata na naše pracoviště pro pravidelné kontrakce po pěti minutách se zachovaným vakem blan. V osobní anamnéze měla jeden spontánní abort s instrumentální revizí, interně se neléčila. V nynějším těhotenství byla hospitalizováná ve 31. týdnu těhotenství pro renální koliku.
Při příjmu na porodním sále děloha kontrahuje, vaginálně branka 4 cm, hmatný klenoucí se vak blan, nekrvácí. Kardiotokografický záznam byl normální. Podle ultrazvukového vyšetření byl v děloze jeden živý plod v poloze podélné hlavičkou, euhydramnion, placenta inzerovala převážně v děložním fundu, nedosahovala do oblasti dolního děložního segmentu. Ve druhé době porodní byla aplikována infuze 500 ml 5% glukózy s 2 IU oxytocinu i.v. pro sekundárně slabé kontrakce. Následoval spontánní porod plodu s dobrou poporodní adaptací (Apgar skóre 9–10–10, 3340 g/50 cm). Porodní poranění – ruptura perinea III. B. bylo rekonstruováno v celkové anestezii bez komplikací.
Hospitalizace na oddělení šestinedělí s přiměřeným pooperačním průběhem. Čtvrtý den po porodu před dimisí byla při ultrazvukové kontrole vyslovena suspekce na residua post partum (obr. 1). Na oddělení byl aplikován Methylergometrin 0,2 mg i.m. a doporučena kontrola za tři týdny s ultrazvukovým vyšetřením.
Image 1. Ultrazvukové vyšetření čtvrtý den po porodu 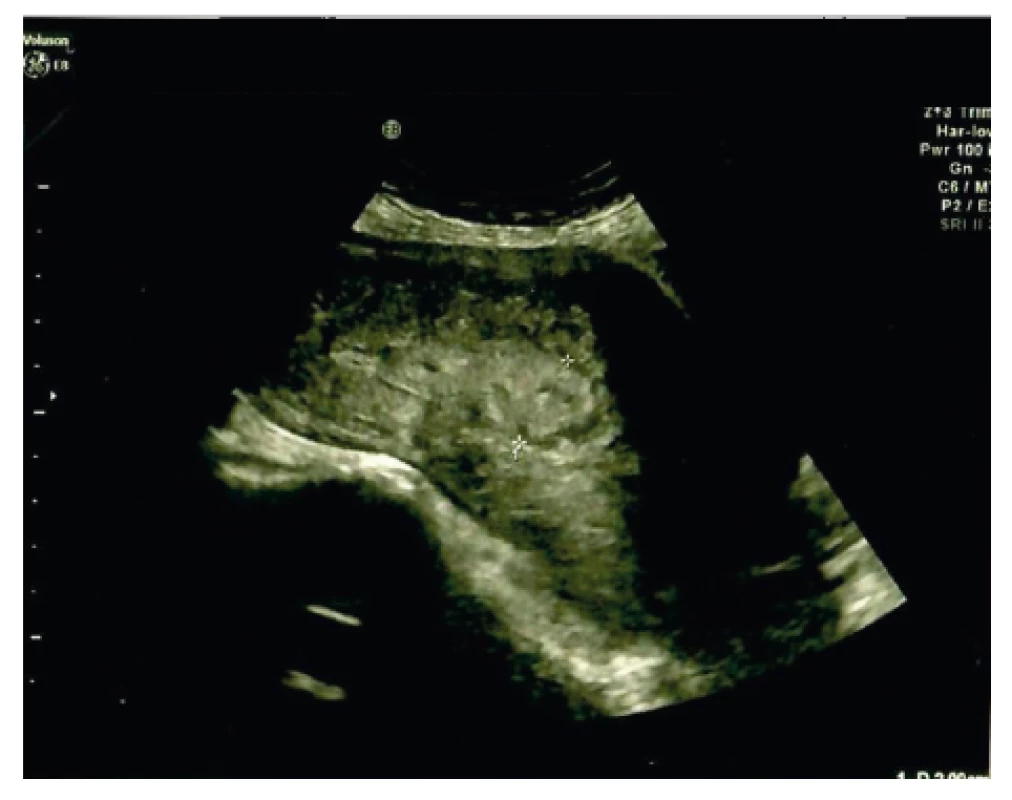
Při kontrole za tři týdny po porodu byla asymptomatická nedělka přijata po kontrolním ultrazvukovém vyšetření pro hyperechogenní útvar 35 mm × 30 mm k diagnostické hysteroskopii, RCUI pod UZ kontrolou ev. resektoskopii s diagnózou residua post partum, suspektní zadržený kotyledon. Podle anesteziologa byla pacientka schopna operace v celkové anestezii bez interní přípravy, před výkonem bandáž dolních končetin. Samotný gynekologický výkon proběhl bez komplikací, krevní ztráta byla přiměřená (maximálně 200 ml), výkon trval přibližně 15 minut (obr. 2, 3).
Image 2. Peroperační hysteroskopický nález 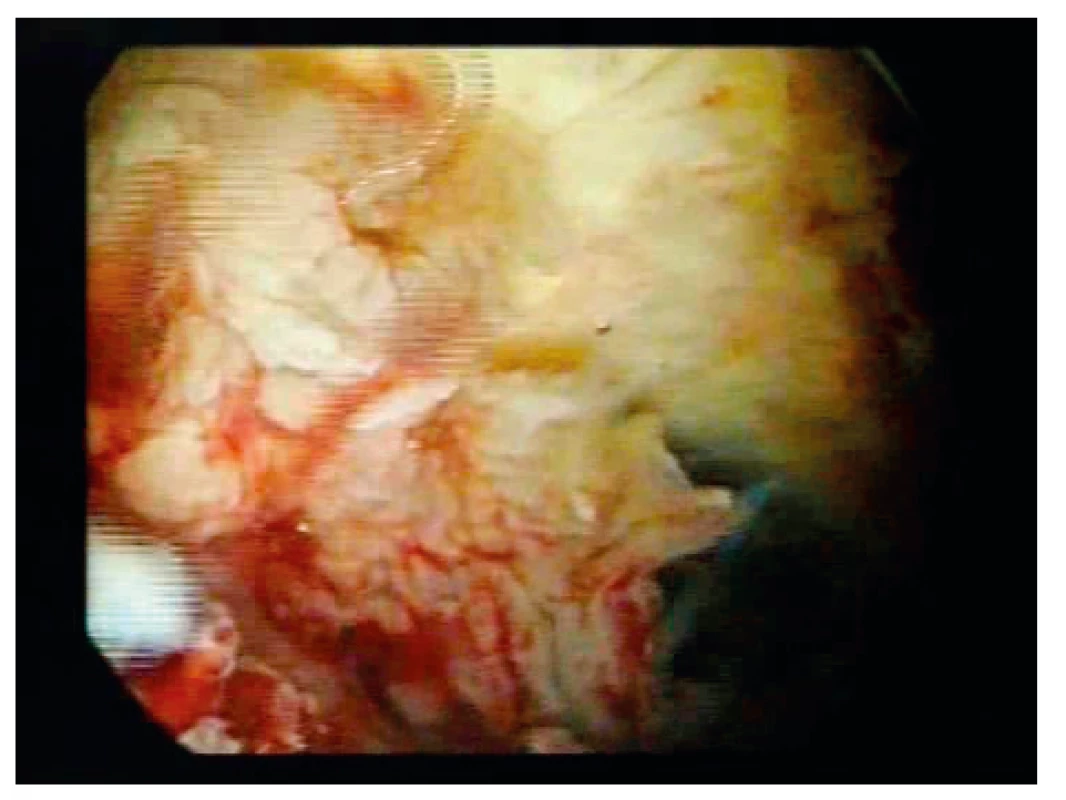
Image 3. Peroperační hysteroskopický nález 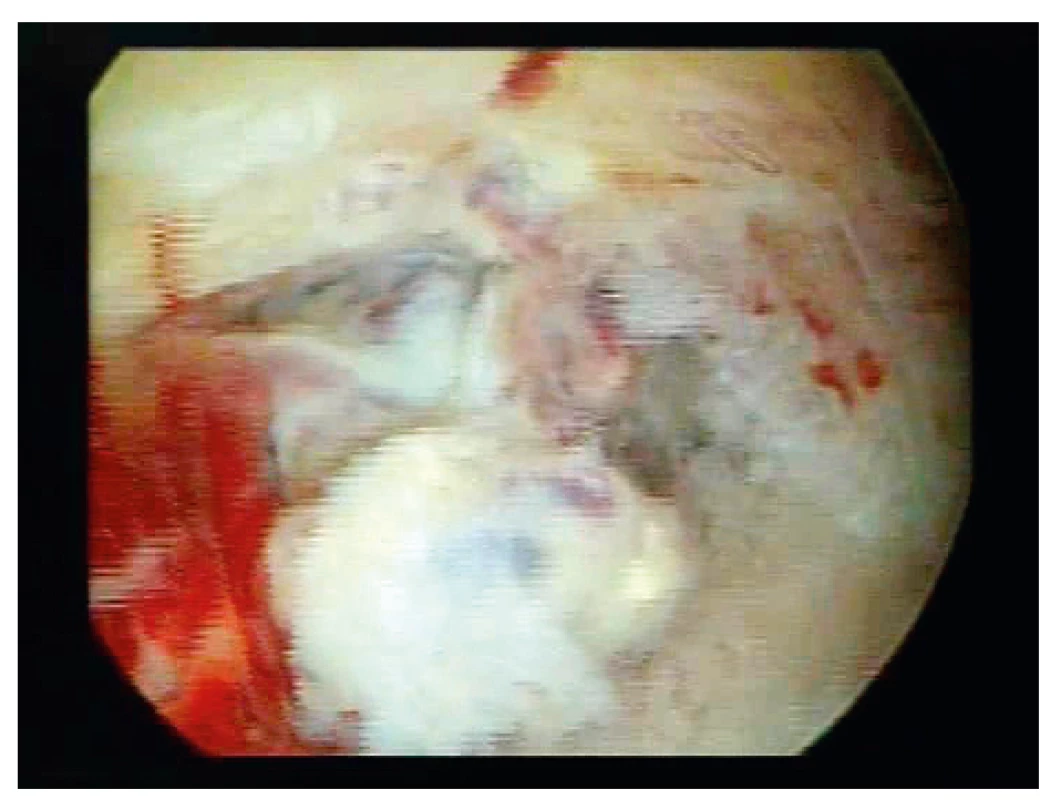
Bezprostředně po ukončení operačního výkonu v celkové anestezii na operačním sále (Profol + Rapifen i.v. + inhalační anestezie – Isofluran) a probuzení z celkové anestezie za spontánní ventilace s oxygenoterapií s dobře průchodnými dýchacími cestami dochází k náhle vzniklé cyanóze, hyposaturaci, zástavě dechu a oběhu. Na EKG asystolie. Okamžitě byla zahájena neodkladná kardiopulmonální resuscitace, srdeční masáž, orotracheální intubace č. 7 s balonkem, řízená ventilace s 100% O2, farmakoterapie adrenalinem (celkem 12 mg + 5 mg 20ml dávkovačem). Při probíhající KPR byla na EKG trvale asystolie, ev. bezpulzová elektrická aktivita (PEA), bez systémové odezvy, bez adekvátního srdečního výdeje, bez hmatné pulzace na periferii, hluboká hypokapnie. Pro suspekci na embolizační etiologii zástavy při zvýšené náplni krčních žil bylo provedeno perresuscitačně ECHO. Při vyšetření byly v pravostranných srdečních oddílech prokázány masy ultrazvukově kontrastních hmot. Byla podána trombolýza – Actilyse 50 mg i.v.
Během další KPR pacientka masivně krvácela z dýchacích cest. Opakovaně bylo odsáváno zpěněné sputum s velkým množstvím čerstvé krve. Po 40 minutách resuscitace se na monitoru objevila komorová fibrilace, následně byla provedena dvakrát defibrilace 200 + 300 J. Nicméně však na EKG dále přetrvávala jen elektrická aktivita charakteru PEA, s širokými deformovanými komplexy bez systémové odezvy. Další prováděné perresuscitační ECHO s nálezem ultrazvukově kontrastních hmot už i v levostranných oddílech srdce (obr. 4). Adrenalin byl aplikován již kontinuálně. I po 50 minutách intenzivní KPR přetrvávala u pacientky asystolie, zornice bilaterálně mydriatické, bez fotoreakce. Následně konstatován exitus letalis a indikována zdravotní pitva.
Image 4. Perresuscitační ECHO s nálezem kontrastních hmot v oddílech srdce 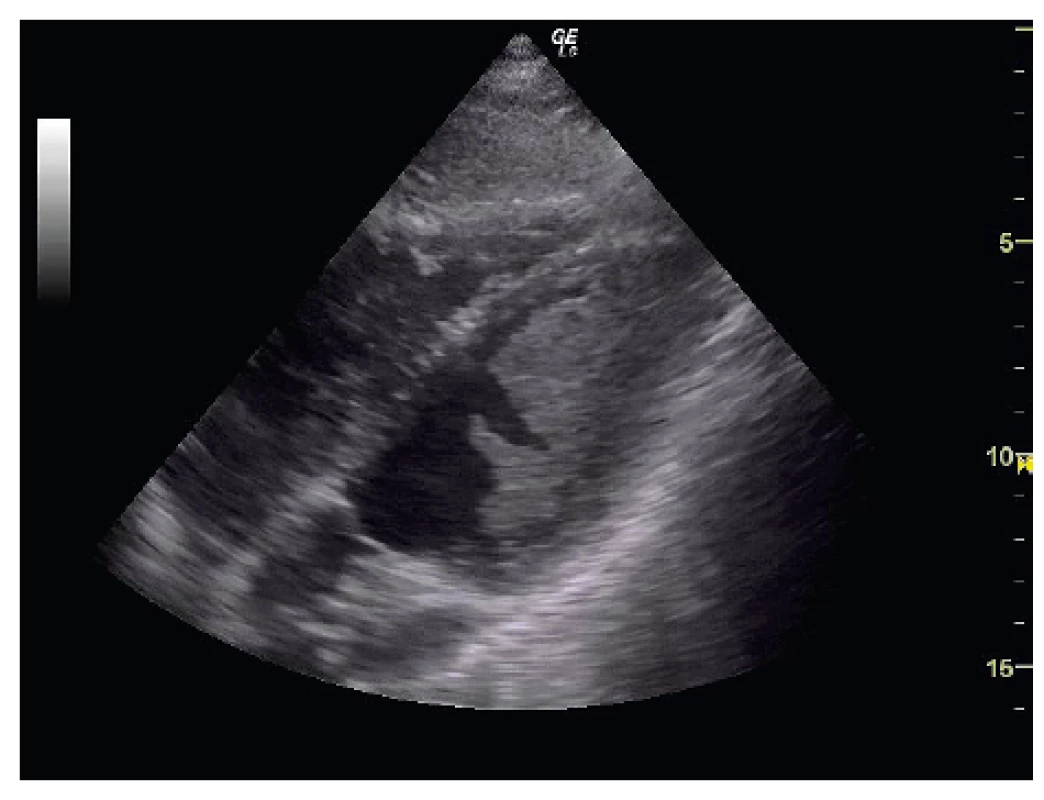
Ze závěru pitevního protokolu: Čerstvá kombinovaná částečně tkáňová, částečně trombotická embolie do větví plicnice druhého a třetího řádu oboustranně, akutní dilatace celého pravého srdce – akutní cor pulmonale s asystolií. Reziduální částečně rozpuštěné tromboemboly a tkáňové emboly, fragmenty nekrotické myometria a nekrotických reziduí v plicním řečišti, v pravé komoře a v průběhu dolní duté žíly.
DISKUSE
Předloženou kazuistikou chce autor poukázat na to, jak velmi důležité je racionálně vážit indikaci ke každému nitroděložnímu výkonu v šestinedělí. Příčinou poporodního děložního krvácení je v 41–57 % reziduální těhotenská tkáň [8, 11]. Po pokusu o konzervativní terapii uterotoniky je i v současné době stále standardním postupem instrumentální revize dutiny děložní. Incidence zadržené placenty po porodu je v literatuře udávána mezi 0,1 a 3,3 %. V 6 % z tohoto počtu je popsána placenta (partim) accreta [12]. Nejde tedy o tak vzácnou situaci a pomocí RCUI není ve většině případů možno tuto poporodní komplikaci zvládnout [3]. Podle Kužela a kol. jsou indikací k operační hysteroskopii těhotenská rezidua a mezi kontraidikace neřadí období šestinedělí [6]. Pokud ultrazvukové vyšetření vysloví závažné podezření na reziduální těhotenskou tkáň, pak jsme postaveni před rozhodnutí o dalším postupu. U symptomatických žen se silným sekundárním děložním krvacením není volby, je nutné indikovat RCUI k zástavě krvácení, ideálně pod simultánní asistencí ultrazvukem nejlépe od začátku prováděného výkonu. Transabdominální sonda (pomáhá střední naplnění močového měchýře asi 200–300 ml kapaliny) výborně ozřejmí lokalizaci hyperechogenní tkáně v děložní dutině [3].
Otázkou zůstává management pacientek asymptomatických. U těchto pacientek je metodou volby odložený výkon, tj. hysteroskopie po šestinedělí [4, 5]. Děloha je lépe retrahovaná a dobře drží nitroděložní tlak, což i přes slabé krvácení umožňuje dobrou přehlednost operačního pole v průběhu výkonu. V zajištění dobré viditelnosti v děloze nám významně pomáhá kontinuální průtok distenčního média děložní dutinou podporovaný aktivním odsáváním, což je základním předpokladem bezpečného intrauterinního výkonu [3].
ZÁVĚR
V našem případě bohužel i přeš včasnou diagnózu a okamžitou adekvátní terapii při mezioborové spolupráci došlo u pacientky k infaustnímu průběhu. Otázkou je, jakou roli hrály trombemboly tkáně reziduí při takto masivní embolizaci.
MUDr. Michal Polaček
Masarykova nemocnice Rakovník s.r.o.
Dukelských hrdinů 200
269 29 Rakovník
e - mail: mpolacek86@gmail.com
Sources
1. American College of Chest Physicians. Antithrombotic therapy and prevention of thrombosis. 9th ed. American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest, 2012, 141 (2 suppl.), p. e419S–e7236S.
2. Binder, T, Salaj, P., Vavřinková, B. Hematologické nemoci a poruchy v porodnictví a gynekologii. 1. vyd. Praha: Triton, 2004, s. 160–167.
3. Hrazdírová, L., Kužel, D., Žižka, Z. Je hysteroskopie správná volba pro řešení reziduí těhotenských tkání ? Čes Gynek, 2012, 77, 1, s. 35–38.
4. Kuzel, D., Horak, P., Hrazdirova L., et al. „See and treat“ hysteroscopy after missed abortion. Minim Invasive Ther Allied Technol, 2011, 20, 1, p. 14–17.
5. Kuzel, D., Horak, P., Hrazdirova L., et al. „See and treat“ hysteroscopy: limits of intrauterine pathology bulk. Ces Gynek, 2006, 71, 4, p. 325–328.
6. Kužel, D., Tóth, D., Mára, M. Základy panoramatické hysteroskopie. 1. vyd. Praha: Grada, 2016, s. 22–24.
7. Marshall, AL. Diagnosis, treatment and prevention of venous tromoembolism in pregnancy. Postgrad Med, 2014, 126, p. 25–34.
8. Maslovitz, S., Almog, B., Mimouni, GS., et al. Accuracy of diagnosis of retained products of conception after dilation and evacuation. J Ultrasound Med, 2004, 23, 6, p. 749–756, quiz 758–749.
9. Pařízek, A., et al. Kritické stavy v porodnictví. 1. vyd. Praha: Galén, 2012, s. 105–107.
10. Sultan, AA., Tata, LJ., West, J., et al. Risk factors for first venous thromboembolism around pregnancy: a population-based kohort study from the United Kingdom. Blood, 2013, 121, p. 3953–3961.
11. Ustunyurt, E., Kaymak, O., Iskender, C., et al. Role of transvaginal sonography in the diagnosis of retained products of conception. Arch Gynecol Obset, 2008, 277, 2, p. 151–154.
12. Weeks, AD. The retained placenta. Best Pract Res Clin Obset Gynaecol, 2008, 22, 6, p. 1103–1117.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2019 Issue 2-
All articles in this issue
- Porodnické vaginální extrakční operace a jejich vliv na traumatismus matky a dítěte – prospektivní studie
- Střednědobé výsledky chirurgické léčby recidivující cystokély po hysterektomii s využitím transvaginálního implantátu
- Sakrospinální fixace sec. Miyazaki – komplikace a dlouhodobé výsledky
- Pilotní studie srovnávající snášenlivost transperineálního a endoanálního ultrazvukového vyšetření svěrače konečníku
- Je korelace mezi hodnotami maximálního uzavíracího uretrálního tlaku a sestupem uretry?
- Ruptura dělohy v těhotenství a při porodu: rizikové faktory, příznaky a perinatální výsledky – retrospektivní analýza
- Materská morbidita a mortalita v Slovenskej republike v rokoch 2007–2015
- Sakrokokcygeální teratom
- Embolická příhoda v šestinedělí s tragickým koncem
- Gynekologické a urologické aspekty pánevních vaskulitid
- Nejnovější poznatky o placentě z pohledu imunologie, tolerance a mezenchymálních kmenových buněk
- Bisfenoly v patologii reprodukce
- Korelace mezi integrací genomu vysoce rizikových HPV do lidské DNA detekované molekulárním combingem a závažností cervikální léze: první výsledky EXPL-HPV-002 studie
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Ruptura dělohy v těhotenství a při porodu: rizikové faktory, příznaky a perinatální výsledky – retrospektivní analýza
- Sakrokokcygeální teratom
- Porodnické vaginální extrakční operace a jejich vliv na traumatismus matky a dítěte – prospektivní studie
- Nejnovější poznatky o placentě z pohledu imunologie, tolerance a mezenchymálních kmenových buněk
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

