-
Medical journals
- Career
Stav parodontu u těhotných žen
: H. Hecová 1; Z. Broukal 2; V. Merglová 1; J. Stehlíková 1; P. Chaloupka 3
: Stomatologická klinika LF UK a FN, Plzeň 1; Ústav klinické a experimentální stomatologie 1. LF UK a VFN, Praha 2; Gynekologicko-porodnická klinika LF UK a FN, Plzeň 3
: Česká stomatologie / Praktické zubní lékařství, ročník 113, 2013, 2, s. 33-41
: Original Article – Retrospective Essay
Věnováno prof. MUDr. Janě Duškové, DrSc., MBA, k jejímu významnému životnímu jubileu
Úvod:
Přítomnost parodontálních patogenů v mikrobiálním plaku těhotné ženy může působit jako rizikový faktor zvyšující možnost těhotenských a porodních komplikací.Cíl:
Cílem studie bylo zjistit stav parodontu u těhotných žen ve třetím trimestru těhotenství a zjištěné údaje porovnat u žen s fyziologickým a rizikovým těhotenstvím.Materiál a metody:
Do studie bylo zahrnuto 61 žen s fyziologickým průběhem těhotenství (skupina F) a 81 žen s rizikovým průběhem těhotenství (skupina R). Věk žen v obou skupinách byl v rozmezí 23 až 41 let. U všech těhotných žen byly stanoveny indexy CPI a PBI a u 19 žen bylo provedeno mikrobiologické vyšetření na pět základních parodontálních patogenů (Aggregatibacter actinomycetemcomitans, Porphyromonas gingivalis, Tannerella forsythia, Treponema denticola, Prevotella intermedia).Statistické zpracování dat:
Mannův-Whitneyho test, Pearsonův χ2 test (p < 0,005).Výsledky:
Výsledky studie ukázaly, že skupiny F a R žen se signifikantně nelišily v distribuci sumární hodnoty CPI, ale ženy s rizikovým průběhem těhotenství měly statisticky významně vyšší hodnotu PBI indexu (p = 0,0194) a signifikantně vyšší průměrný počet sextantů s CPI = 3–4 (p = 0,032). Potřeba hygienické instruktáže a parodontologického ošetření (CPI ≥1) byla zjištěna celkově u 141 žen: u 60 žen (98 %) s fyziologickým těhotenstvím a u 81 žen (100 %) s rizikovým průběhem těhotenství. Vyšetření 19 těhotných žen na pět základních parodontálních patogenů prokázalo u dvou žen vysoké až extrémně vysoké množství čtyř patogenních mikroorganismů. Nejčastěji detekovanou gramnegativní bakterií v množství ≥105 byla Tannerella forsythia. Z 19 žen vyšetřených na parodontální patogeny došlo k předčasnému porodu a narození dítěte s nízkou porodní váhou celkově u tří žen (dvě ženy s výskytem parodontálních patogenů v hodnotách ≥ 105, jedna žena bez přítomnosti parodontálních patogenů).Závěr:
Studie ukázala, že je nutné u těhotných žen během preventivních stomatologických prohlídek věnovat vyšší pozornost stavu parodontu a důsledné kontrole ústní hygieny.Klíčová slova:
parodontální patogeny – těhotenství – onemocnění parodontuÚVOD
Incidence předčasných porodů a dětí s nízkou porodní hmotností v posledních letech stále narůstá. Kromě gynekologických obtíží je v současné době jako další důvod předčasného narození dítěte s nízkou porodní hmotností uváděna infekčně-imunologická etiologie. Za nejvýznamnější příčinu předčasného porodu, popřípadě jiných závažných komplikací, se považuje bakteriální infekce, která pronikne přes krevní řečiště do oblasti dělohy a vyvolá zánět plodových obalů. Na základě chorioamnionitidy, označované též jako syndrom infikovaného amnia, nastává ruptura chorio-amniových membrán, odtok plodové vody a předčasný porod. K ruptuře chorio-amniových membrán přispívá i nahromadění zánětlivých mediátorů, jako jsou interleukiny a prostaglandiny [11, 18].
V zahraniční literatuře se opakovaně vyskytují studie, které dávají do souvislosti rozvoj těhotenských komplikací s onemocněním parodontu. Offenbacher a kol. [17] prezentovali v roce 1996 studii, kdy u matek novorozenců zjišťovali vztah mezi hodnotou zánětlivých mediátorů (prostaglandin E2 a interleukin-1-β) v tekutině gingiválního sulku a výsledkem těhotenství. Studie ukázala, že hodnoty prostaglandinu E2 byly signifikantně vyšší u matek, u kterých došlo k předčasnému porodu a narození dítěte s nízkou porodní hmotností. Mikrobiologická vyšetření pomocí DNA testů ukázala, že čtyři parodontální patogeny (Tannerella forsythia, Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans a Treponema denticola) byly u těchto matek detekovány ve vyšších hodnotách na rozdíl od kontrolní skupiny rodiček. Tento nález potvrdily i další výzkumy. Lopez a kol. [9, 10] zjistili, že incidence narození dítěte s nízkou porodní váhou u žen se zdravým parodontem byla pouze 2,5 %, kdežto u žen s neléčenou parodontitidou 8,6 %. V další studii, kterou provedl Damare a kol. [3], byla zjištěna úměrnost mezi koncentracemi prostaglandinu E2 v tekutině gingiválního sulku, v séru a v plodové vodě.
Cílem naší studie bylo zjistit stav parodontu a přítomnost parodontálních patogenů u žen s fyziologickým a rizikovým těhotenstvím ve třetím trimestru a zjištěné údaje porovnat.
MATERIÁL A METODIKA
V průběhu let 2009 až 2011 bylo vyšetřeno 142 náhodně vybraných žen v třetím trimestru těhotenství. Všechny ženy podepsaly informovaný souhlas se zařazením do studie. Základní soubor byl rozdělen do dvou skupin, F a R. Ženy s fyziologickým průběhem těhotenství (n = 61) byly zařazeny do skupiny F, ženy s rizikovým těhotenstvím (n = 81) do skupiny R. Věk žen v obou skupinách byl v rozmezí 23 až 41 let.
Všechny ženy vyplnily anamnestický dotazník zaměřený zejména na údaje o celkovém zdravotním stavu, průběhu těhotenství a počtu těhotenství. Dotazníkem se též zjišťovalo používání doplňků ústní hygieny a pravidelnost stomatologické péče. Po porodu byl u všech sledovaných žen zaznamenán průběh porodu, gestační týden a porodní hmotnost novorozence.
Součástí intraorálního klinického vyšetření bylo zhodnocení stavu parodontu pomocí indexů CPI a PBI. Vyšetření parodontu pro stanovení CPI bylo provedeno podle protokolu WHO [20]. Výsledné hodnoty CPI, udávající stupeň postižení parodontu, byly použity ke kalkulaci četností stupně postižení, rozsah postižení parodontu byl vyjádřen průměrnými počty sextantů s hodnotami CPI 0–4 na osobu u F a R žen. Vyšetření gingivy pro stanovení PBI bylo provedeno podle původního popisu Mühlemanna [16]. Hodnoty PBI byly zaznamenány u všech přítomných zubů. Z hodnot byly vypočítány průměry a jejich směrodatné odchylky. Rozsah postižení chrupu byl vypočítán podle vzorce: počet zubů s PBI>0/počet vyšetřených zubů*Σ hodnot PBI u jednotlivých zubů (skóre PBI).
Přítomnost parodontálních patogenů byla zjišťována molekulárně – biologickou metodou (test Micro - IDent®, laboratoř EUROTEX s. r. o., ČR) u 19 těhotných žen (u 18 žen s rizikovým průběhem těhotenství a jedné ženy s fyziologickým průběhem těhotenství). Materiál byl odebírán pomocí sterilních papírových čepů, které byly opatrně zasunuty do gingiválního sulku případně do parodontálního chobotu. Ve vzorcích byla stanovena přítomnost hlavních parodontálních patogenů (Aggregatibacter actinomycetemcomitans, Porphyromonas gingivalis, Tannerella forsythia, Treponema denticola, Prevotella intermedia).
Množství jednotlivých detekovaných mikrobiálních patogenů bylo semikvantitativně hodnoceno podle následujícího schématu:
+++ extrémně vysoké množství 106 mikroorganismů ++ vysoké množství 105 mikroorganismů + zvýšené množství 104 mikroorganismů + - množství na prahové hodnotě 103 mikroorganismů - množství pod prahovou hodnotou Statistické zpracování bylo provedeno pomocí software Statgraphics (USA). Pro statistickou analýzu byl použit Mannův-Whitneyho test, diskrétní znaky byly analyzovány Pearsonovým χ2 testem nezávislosti. V případě nalezení významných rozdílů byly tyto rozdíly ilustrovány graficky.
VÝSLEDKY
Průběh a počet těhotenství
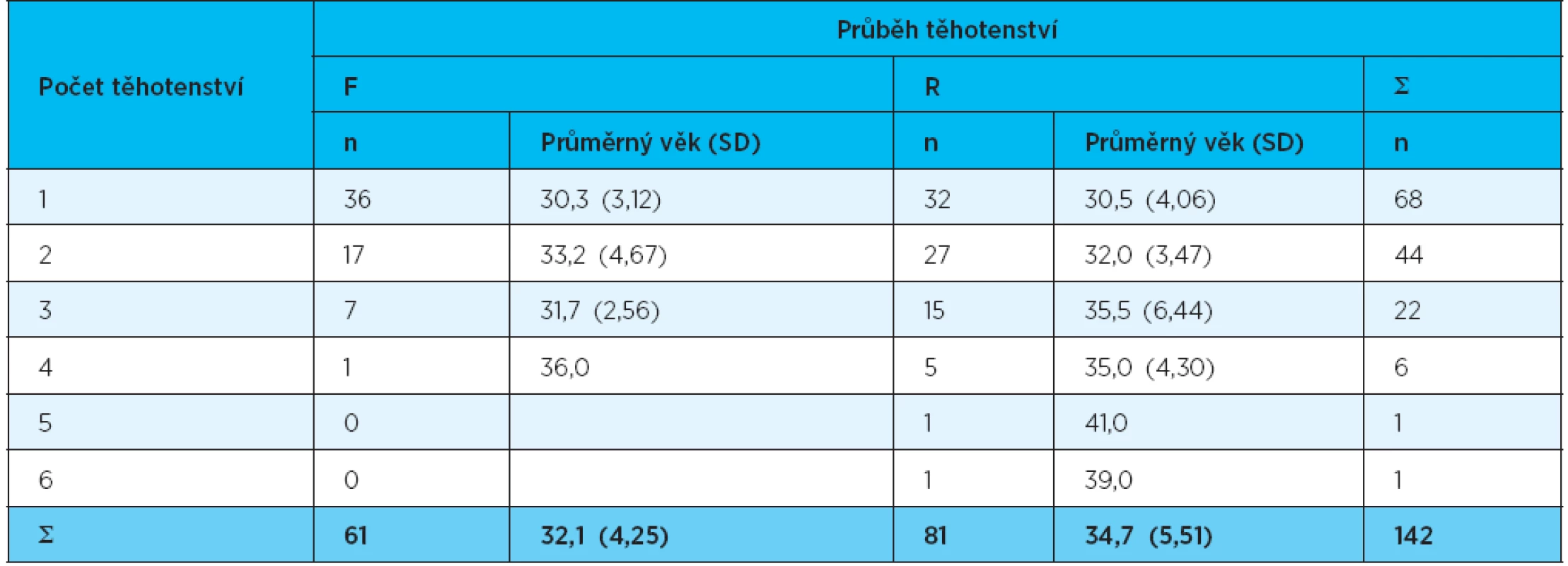
V našem souboru uvedlo fyziologický průběh těhotenství 61 žen, u 81 žen bylo těhotenství z různých důvodů vedeno jako rizikové (tab. 1). Průměrný věk u žen v souboru F byl 30,82 (SD 3,68) let, u žen v R souboru 32,11 (SD 4,61) let. Průměrný věk obou souborů žen se statisticky významně nelišil (p = 0,067). V obou skupinách nejčastěji šlo o první těhotenství (36 žen s fyziologickým průběhem, 32 žen s rizikovým průběhem) (tab. 2).
1. Příčiny rizikového těhotenství 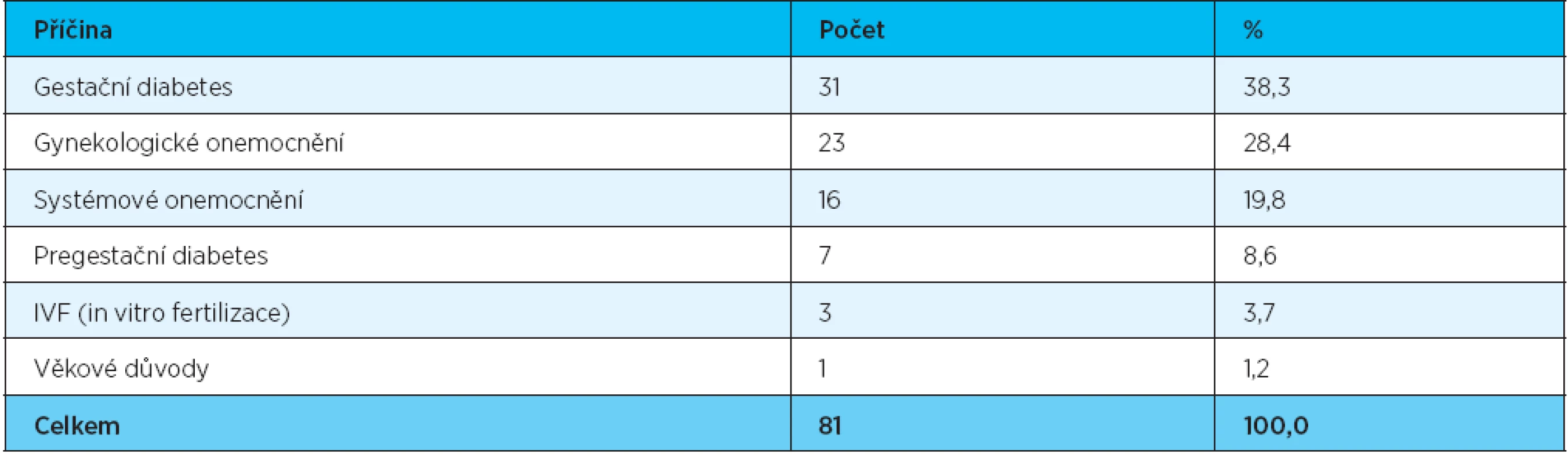
Vyhodnocení indexu PBI
V F souboru byla průměrná hodnota PBI-indexu 1,00 (SD = 0,79), u R souboru 1,34 (SD = 0,93). U této sledované veličiny je hladina významnosti nižší než 0,05. Lze proto považovat za statisticky prokázané, že v našem souboru měly ženy s rizikovým průběhem těhotenství vyšší hodnoty indexu PBI.
Rozsah postižení (skóre PBI) činil v F souboru 16,90 (SD = 18,81) a v R souboru 26,65 (SD = 24,92) a rozdíl byl statisticky významný (p = 0,009). Ženy v R souboru měly tedy větší rozsah vyšetřované oblasti gingivy s hodnotami PBI > 0 (tab. 3, graf 1).
3. Vyhodnocení PBI indexu 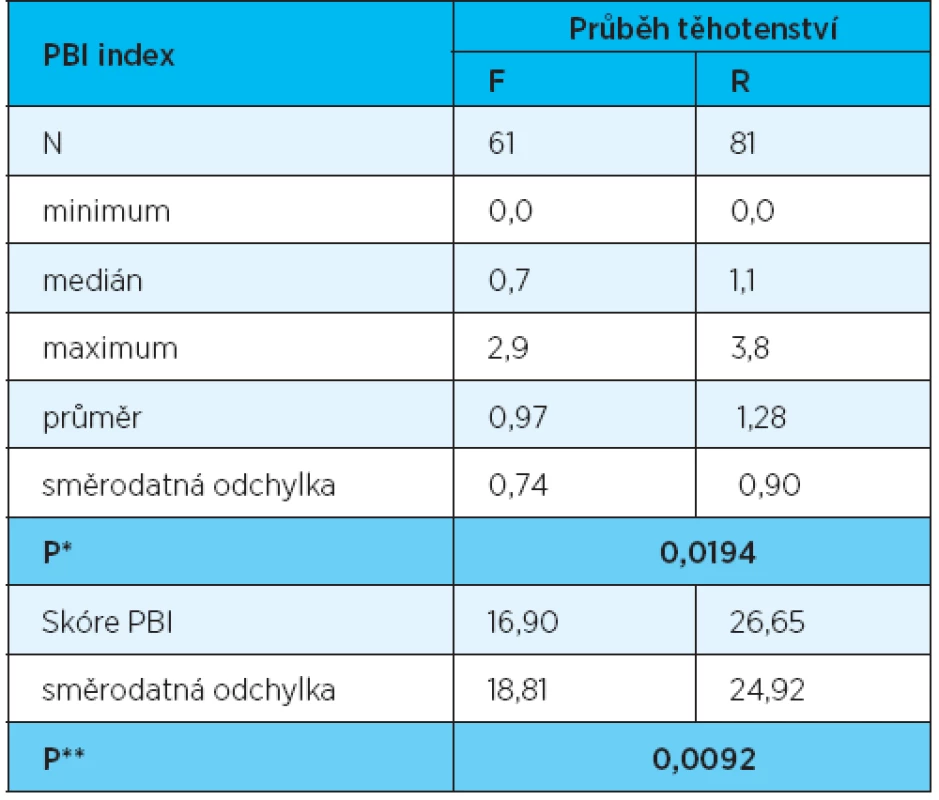
*test Mannův-Whitneyho, ** Pearsonův χ2 test 1. Průměrná hodnota PBI a skóre PBI v souborech F a R 
Vyhodnocení indexu CPI
Stupeň postižení parodontu
Zdravý parodont byl zjištěn pouze u jedné ženy, a to ve skupině s fyziologickým průběhem těhotenství. Hodnota indexu CPI = 1 byla stanovena celkově u 34 žen [11 žen (18,03 %) F souboru a 23 žen (28,4 %) R souboru]. Potřeba odstranění zubního kamene (CPI = 2) byla zjištěna celkově u 82 žen [42 žen (68,85 %) F souboru a 40 žen (49,38 %) R souboru]. Pravé parodontání choboty o hloubce 3,5–5,5 mm (CPI = 3) se vyskytovaly u 22 žen [6 žen (9,84 %) F souboru a 16 žen (19,75 %) R souboru). Parodontální choboty hlubší než 5,5 mm (CPI = 4) byly vyšetřeny celkově u tří žen, jedné s fyziologickým průběhem těhotenství (1,64 %) a u dvou s rizikovým těhotenstvím (2,47 %). Četnosti žen podle sumární hodnoty CPI = 0–1, 2 a 3–4 se statisticky významně nelišily (p = 0,1139) (tab. 4).
4. Vyhodnocení CPI – stupeň postižení parodontu ve skupinách žen s fyziologickým (F) a rizikovým (R) průběhem těhotenství 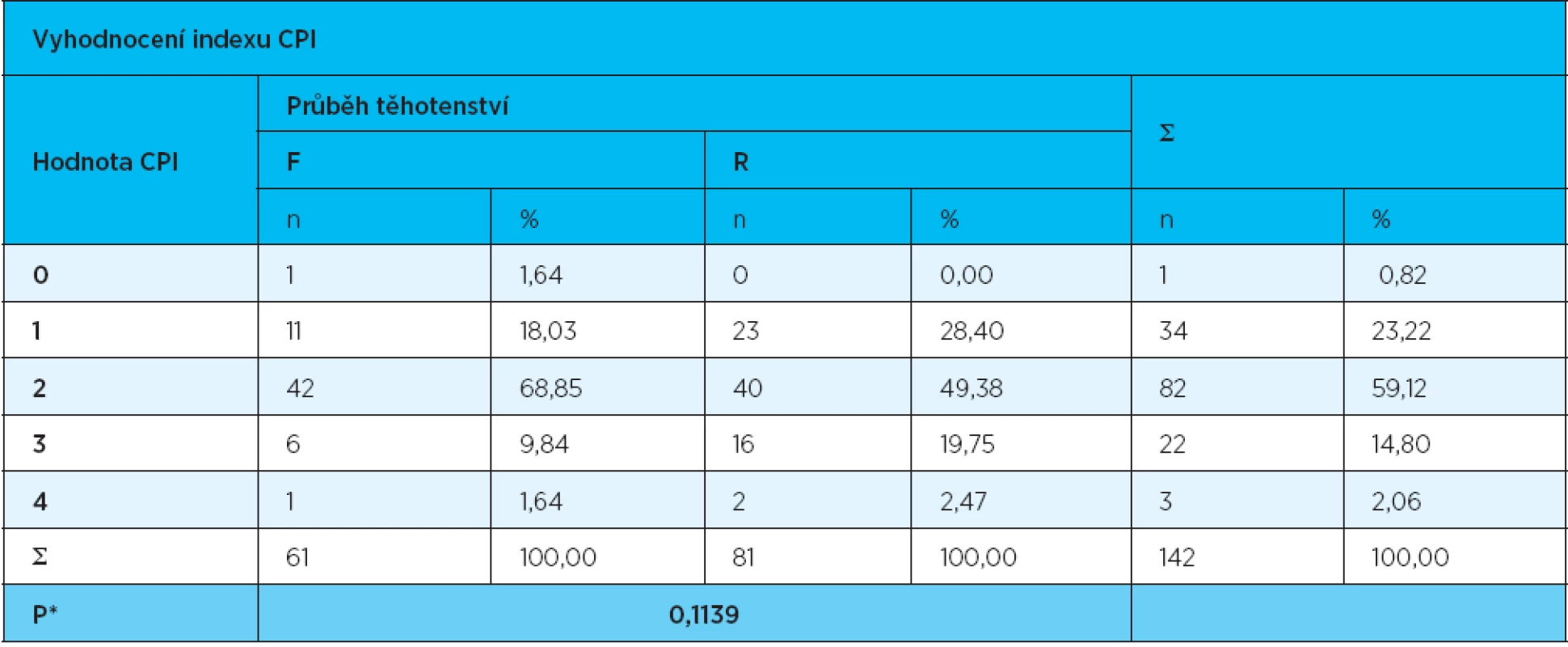
*Pearsonův χ2 test Rozsah postižení parodontu
U žen s fyziologickým těhotenstvím činil počet sextantů s hodnotou CPI = 1 v průměru 3,74 sextantů, s hodnotou CPI = 2 průměrně 1,41, s hodnotou CPI = 3 byl průměr 0,31 a s hodnotou CPI = 4 to bylo 0,02 sextantů na osobu. Analogické průměrné počty sextantů s hodnotami CPI = 1–4 činily u žen s rizikovým těhotenstvím 3,56, 1,36, 0,58 a 0,10 sextantů na osobu (tab. 5).
5. Vyhodnocení CPI v sextantech 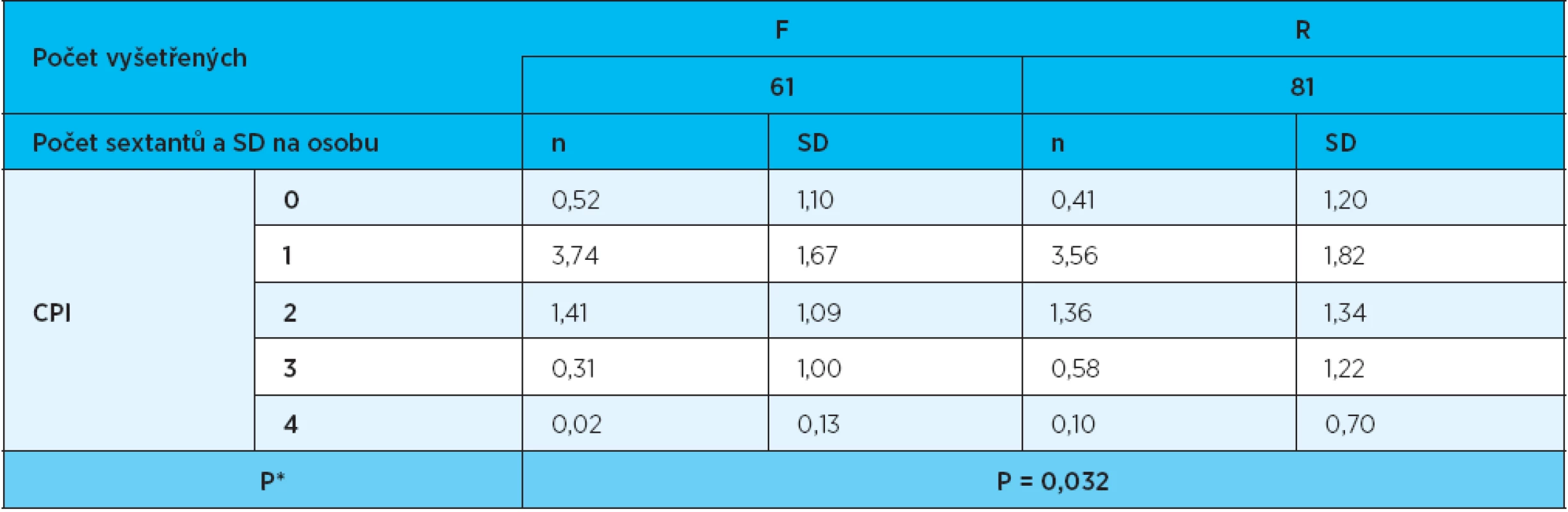
* Pearsonův χ2 test Pro statistické zpracování byly z důvodu nízkého počtu dat sloučeny počty sextantů s hodnotami 0 a 1 a s hodnotami 3 a 4 vždy do jedné kategorie. Výsledná hodnota provedeného χ2 testu v případě porovnání skupin F a R je p = 0,032 (graf 2). Mezi skupinami F a R byl tedy zjištěn statisticky významný rozdíl v rozsahu postižení parodontu.
2. Průměrný počet sextantů s CPI = 3-4 v souborech F a R žen 
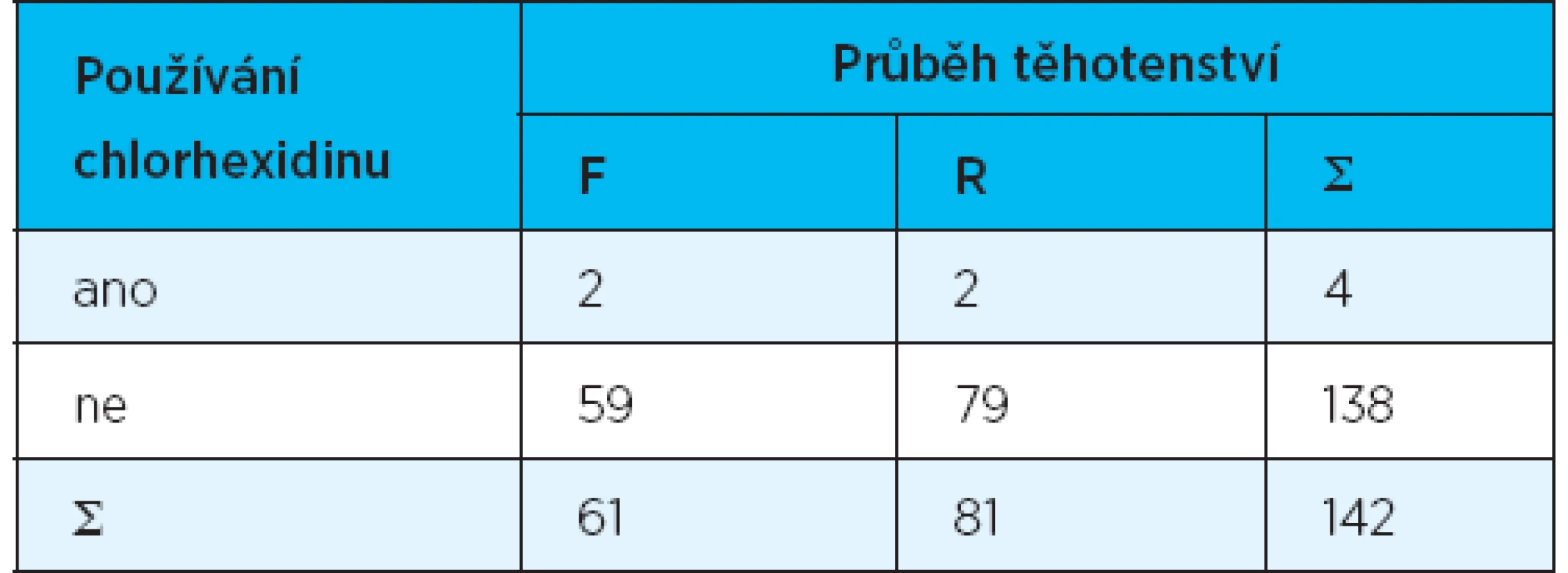
Používání chlorhexidinu v rámci domácí péče o ústní hygienu
Používání chlorhexidinu v rámci domácí péče o ústní hygienu v dotazníku uvedly pouze čtyři ženy (tab. 6). Z důvodu nízkého počtu dat nebyl tento ukazatel statisticky hodnocen.
Vyhodnocení mikrobiálních patogenů
Vyšetření pěti základních parodontálních patogenů bylo provedeno u 19 těhotných žen (18 žen s rizikovým průběhem těhotenství a jedné ženy s fyziologickým průběhem těhotenství). U pěti žen parodontální patogeny nebyly detekovány, naopak u dvou žen bylo zjištěno vysoké až extrémně vysoké množství současně čtyř parodontálních patogenních mikroorganismů. Nejčastěji detekovanou bakterií v množství ≥ 105 byla Tannerella forsythia (tab. 7). V této sledované skupině (19 žen) k předčasnému porodu a narození dítěte s nízkou porodní hmotností došlo celkově u tří žen (dvě ženy s výskytem parodontálních patogenů v hodnotách ≥ 105, jedna žena bez zjištěných parodontálních patogenů) (tab. 8).
7. Výskyt parodontálních patogenů u těhotných žen 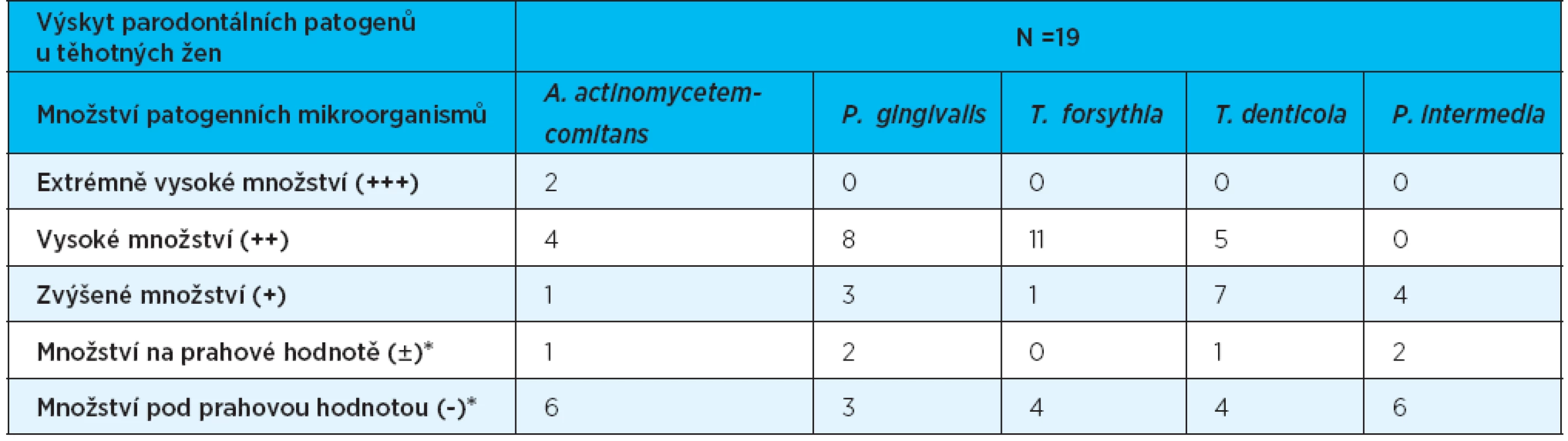
* Tyto nálezy se v tab. 8 uvádějí jako neprůkazné hodnoty 8. Celkový stav orálního zdraví a výsledek těhotenství 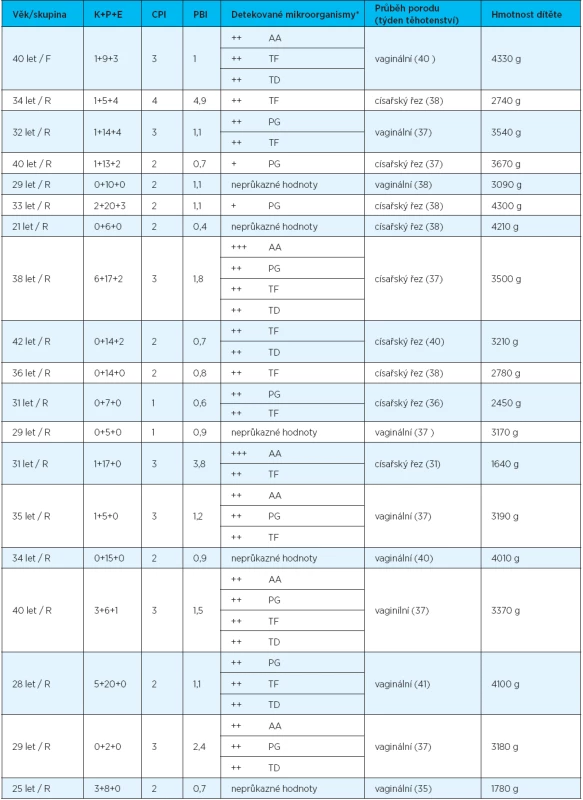
*AA – Aggregatibacter actinomycetemcomitans, TF – Tanerella forsythia, TD – Treponema denticola, PG – Porphyromonas gingivalis DISKUSE
U mnoha žen dochází během těhotenství ke změně životních i stravovacích návyků. V souvislosti s tím u některých žen v průběhu těhotenství klesá úroveň ústní hygieny, což vede ke zvýšenému ukládání zubního plaku, a tím i ke zvýšení počtu mikroorganismů v ústní dutině. Těhotenství tak z hlediska orálního zdraví představuje pro ženu určité rizikové období [7, 14]. Během těhotenství má proto každá žena absolvovat dvě preventivní prohlídky u zubního lékaře. Jejich součástí by kromě ošetření kazů a odstranění zubního kamene mělo být i dokonalé poučení, jak provádět ústní hygienu. Zvýšenou pozornost je třeba věnovat ženám s rizikovým průběhem těhotenství, kde přítomnost parodontálních patogenů v mikrobiálním plaku může působit jako faktor zvyšující riziko jak těhotenských, tak i porodních komplikací [13]. V našem souboru uvedlo 14 žen špatnou dostupnost stomatologické péče a zubní vyšetření u nich bylo provedeno až v rámci našeho sledování. K postižení parodontu u těhotných žen přispívají i hormonální změny, zejména zvýšená hodnota progesteronu. Rozvoj akutní zánětlivé reakce gingivy provází vazodilatace, zrychlený průtok krve postiženou tkání a zvýšená permeabilita cévní stěny. Zduření, zarudnutí a krvácení z dásní se objevuje zpravidla již ve druhém trimestru a vrcholí v osmém měsíci těhotenství. V důsledku horší ústní hygieny a zvyšujícího se věku (v našem souboru průměrný věk 30,8 let ve skupině F a 32,1 let ve skupině R) se u těhotných žen mohou vyskytnout i pravé parodontální choboty.
V rámci naší studie byly vyšetřeny těhotné ženy ve třetím trimestru gravidity, tedy v období, kdy uvedené negativní faktory mohou plně působit. Výsledky vyšetření prokázaly u žen s rizikovým průběhem těhotenství signifikantně vyšší hodnotu PBI indexu (1,28/SD 0,90) ve srovnání s ženami s fyziologickým průběhem těhotenství (0,97/SD 0,74) (p = 0,0194). Tento nález může být ovlivněn skutečností, že ve skupině s rizikovým průběhem těhotenství se nacházelo 38,3 % žen s diagnostikovaným gestačním diabetes mellitus a 8,6 % žen s pregestačním diabetes mellitus. Zvýšená hladina inzulinu bývá považována za jeden z rizikových faktorů rozvoje onemocnění parodontálních tkání.
V souvislosti s onemocněním parodontu bývají nejčastěji zmiňovány Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans, Tanerella forsythia, Prevotella intermedia a Treponema denticola. Tyto bakterie, popřípadě jejich endotoxiny, se v mnoha studiích dávají do souvislosti s předčasným porodem a narozením dítěte s nízkou porodní hmotností (< 2500 g) [3, 9, 10]. Offenbacher a kol. [17] jako první uvedli, že špatné orální zdraví může být u těhotné ženy příčinou komplikací. Na souboru 48 afro-amerických žen pozorovali ubývání porodní hmotnosti dítěte a snižování gestačního věku v poměru s tím, jak se zvyšuje závažnost onemocnění parodontu. Naproti tomu byly publikovány studie, které tuto hypotézu nepodpořily. Davenport a kol. [4] vyšetřili stav orálního zdraví u 236 matek, které předčasně porodily a u 507 matek s řádným termínem porodu, ale vztah mezi parodontálním onemocněním a narozením dítěte s nízkou porodní váhou nezjistili. Studie provedené Bearfieldem a kol. [2] prokázaly výskyt Fusobacterium nucleatum a některých druhů streptokoků orálního původu v amniotické tekutině, ale hodnoty prostaglandinu E2 v amniotické tekutině nebyly mezi ženami s předčasným porodem a porodem v řádném termínu signifikantně rozdílné. Finští autoři [8, 15] studovali retrospektivně stav orálního zdraví u 207 žen a vztah mezi špatným stavem parodontu a těhotenskými nebo porodními komplikacemi nepotvrdili.
V naší studii měly ženy s rizikovým průběhem těhotenství signifikantně vyšší průměrnou hodnotu PBI indexu (p = 0,0194) a vyšší průměrný rozsah hodnot PBI > 0 než ženy s fyziologickým těhotenstvím (p = 0,0092). Sumární hodnoty CPI se mezi ženami s fyziologickým a rizikovým těhotenstvím statisticky významně nelišily (CPI 1,92 (SD 0,64) u F žen, 1,96 (SD 0,76) u R žen; p = 0,1139), avšak ženy s rizikovým těhotenstvím měly signifikantně vyšší průměrný počet sextantů s CPI = 3–4 (0,68, SD 1,92) než ženy s fyziologickým těhotenstvím (0,33, SD 1,13) (p = 0,032). Naše soubory žen se tedy nelišily ve výskytu parodontitidy, ale v jejím rozsahu.
Významným zjištěním bylo, že zcela zdravý parodont (CPI = 0) měla pouze jedna žena ze skupiny fyziologických těhotenství. Naopak pravé parodontální choboty (CPI ≥ 3) byly při vyšetření nalezeny u 22 žen. Z tohoto počtu 18 žen (22,2 %) patřilo do skupiny s rizikovým průběhem těhotenství u žen (11,48 %) do skupiny s fyziologickým těhotenstvím. Výsledky hodnocení stavu parodontu sumárním CPI ukázaly, že v našem souboru se u těhotných žen pravé parodontální choboty vyskytovaly častěji, než bylo uvedeno např. ve finské studii, kde Meurman a kol. [15] vyšetřili hodnotu CPI = 3 u 8 % žen s normálním průběhem těhotenství a porodu (n = 158) a u 9 % žen s těhotenskými nebo porodními komplikacemi (n = 49).
Porovnávání našich nálezů stavu parodontu těhotných žen s výsledky obsáhlého počtu podobných publikovaných studií je však obtížné pro značnou heterogenitu definic a diagnostických kritérií onemocnění parodontu, jak pokud jde o kvantifikaci, tak i o rozsah postižení parodontu [19, 21]. Navíc většina studií byla zaměřena spíše na hodnocení vztahu stavu parodontu a komplikací ve smyslu předčasného porodu a nízké porodní váhy dítěte než na porovnávání stavu parodontu u žen s fyziologickým a rizikovým těhotenstvím per se.
Guthmiller, Xiong a kol. [6, 22] ve svých studiích definovali vyšší četnost výskytu parodontitidy u žen s gestačním diabetem jako nález alespoň jedné lokality s parodontálním chobotem ≥ 4 mm, (OR 1,1–5,3, 95% CI) v závislosti na počtu lokalit s chobotem.
Molekulárně biologická metoda detekovala u 12 žen výskyt vysokého množství (≥ 105) patogenních mikroorganismů. Z celkového počtu 19 žen, u kterých bylo provedeno sledování mikrobiálních patogenů, se předčasný porod a narození dítěte s nízkou porodní hmotností vyskytly u tří rodiček (v jednom případě šlo o ženu s přítomností parodontálních chobotů i parodontálních patogenů, v jednom případě o ženu s vysokým výskytem parodontálních patogenů v gingiválním sulku, u jedné ženy se parodontální patogeny ani parodontální choboty neprokázaly). Naše sonda do parodontálního mikrobiomu u těhotných žen byla pouze orientační, a proto ani nebyla statisticky vyhodnocována. Z nedávno publikované metaanalytické studie na téma orální kolonizace gramnegativními mikroorganismy jako rizikový faktor předčasného porodu však plyne, že mikroorganismy tzv. červeného a oranžového komplexu mohou hrát významnou roli [1].
Špatný stav orálního zdraví bývá některými autory [3, 9, 10, 17] dáván do souvislosti s předčasným porodem a narozením dítěte s nízkou porodní hmotností. Obě tyto komplikace však ovlivňuje řada dalších faktorů, jako jsou gynekologické obtíže, věk, výživa, sociálně ekonomické poměry rodiny, alkohol, drogy a jiné. Na špatný stav orálního zdraví lze pohlížet též jako na ukazatel životního stylu i socioekonomických podmínek. Je proto možné, že ve studiích prokazujících souvislost mezi parodontálním onemocněním a porodními komplikacemi hrály významnou roli i další neidentifikované faktory [5]. Nicméně předčasný porod a narození dítěte s nízkou porodní hmotností představuje závažný veřejně zdravotní problém a hlavní příčinu neonatální úmrtnosti nebo dlouhodobých neuromotorických poruch dítěte [12]. Proto je nutné věnovat dostatečnou pozornost stavu ústní dutiny u těhotných žen.
ZÁVĚR
Studie ukázala, že ženy s rizikovým průběhem těhotenství měly statisticky významně vyšší přítomnost krvácení mezizubních papil. Stav parodontu vyjádřený sumární hodnotou CPI indexu se mezi ženami z rizikové a kontrolní skupiny signifikantně nelišil, avšak rozsah postižení parodontu, daný průměrným počtem sextantů s parodontálními choboty, byl signifikantně vyšší u žen s rizikovým těhotenstvím. Je proto důležité, aby součástí preventivních stomatologických prohlídek v průběhu těhotenství byla i důsledná kontrola ústní hygieny a v případě potřeby odpovídající léčba onemocnění parodontu.
Studie byla podpořena grantem IGA MZČR NS 9732–4.
MUDr. Hana Hecová, Ph.D.
Stomatologická klinika LF UK a FN
Alej Svobody 80
304 60 Plzeň
e-mail: hecova@fnplzen.cz
Sources
1. Africa, C. W.: Oral colonization of Gram-negative anaerobes as a risk factor for preterm delivery. Virulence, roč. 2, 2011, č. 6, s. 498–508.
2. Bearfield, C., Davenport, E. S., Sivapathusundaram, V., Allaker, R. P.: Possible association between amniotic fluid microorganism infection and microflora in the mouth. Int. J. Gynaecol. Obstet., roč. 109, 2002, č. 5, s. 527–533.
3. Damaré, S. M., Wells, S., Offenbacher, S.: Eicosanoids in periodontal diseases: potential for systemic involvement. Adv. Exp. Med. Biol., roč. 43, 1997, s. 23–35.
4. Davenport, E. S., Williams, C. E. C. S., Sterna, J. A. C.: Maternal periodontal disease and preterm low birthweight: Case-control study. J. Dent. Res., roč. 81, 2002, č. 5, s. 313–318.
5. Durand, R., Gunselman, E., Hodges, J. S., Di Angelis, A. J., Michalowicz, B. S.: A pilot study of the association between cariogenic oral bacteria and preterm birth. Oral Dis., roč. 15, 2009, č. 6, s. 400–406.
6. Guthmiller, J. M., Hassebroek-Johnson, J. R., Weenig, D. R., Johnson, G. K., Kirchner, H. L., Kohout, F. J., Hunter, S. K.: Periodontal disease in pregnancy complicated by type 1 diabetes mellitus. J. Periodontol., roč. 72, 2001, č. 11, s. 1485–1490.
7. Hecová, H., Merglová, V., Stehlíková, J., Chaloupka, P.: Výskyt Streptococcus mutans a stav orálního zdraví u těhotných žen. Čes. Stomat., roč. 112, 2012, č. 1, s. 6–14.
8. Heimonen, A., Rintamaki, H., Furuholm, J., Janket, S., Kaaja, R., Meurman, J. H.: Postpartum oral health parameters in woman with preterm birth. Acta Odontol. Scand., roč. 66, 2008, č. 6, s. 334–341.
9. Lopez, N. J., Smith, P. C., Gutierrez, J.: Higher risk of preterm birth and low birth weight in women with periodontal disease. J. Dent. Res., roč. 81, 2002, č. 1, s. 58–63.
10. Lopez, N. J., Smith, P. C., Gutierrez, J.: Periodontal therapy may reduce the risk of preterm low birth weight in women with periodontal disease: A randomized controlled trial. J. Periodontol., roč. 73, 2002, č. 8, s. 911–924.
11. Madianos, P. N., Lieff, S., Murthqa, A. P.: Maternal periodontitis and prematurity. Part II. Maternal infection and fetal exposure. Ann. Periodontol., roč. 6, 2001, č. 1, s. 175–182.
12. Marková, D.: Komplexní problematika dětí s perinatální zátěží. Vox Paediatriae, roč. 5, 2005, č. 10, s. 17–19.
13. Merglová, V.: Prenatální prevence zubního kazu. Prakt. Gyn., roč. 12, 2008, č.3, s. 150–153.
14. Merglová, V., Hecová, H., Stehlíková, J., Chaloupka, P.: Stav orálního zdraví žen s fyziologickým a rizikovým těhotenstvím – předběžné výsledky. Čes. Stomat., roč. 110, 2010, č. 3, s. 69–74.
15. Meurman, J. H., Furuholm, J., Kaaja, R., Rintamaki, H., Tikkanen, U.: Oral health in woman with pregnancy and delivery complications. Clin. Oral Investig., roč. 10, 2006, č. 2, s. 96–101.
16. Mühlemann, H. R.: Psychological and chemical mediators of gingival health J. Prev. Dent., roč. 4, 1977, č. 1, s. 6–16.
17. Offenbacher, S., Katz, V., Fertik, G., Collins, J., Boyd, D., Maynor, G., McKaig, R., Beck, J.: Periodontal infections as a possible risk factor for preterm low birth weight. J. Periodontol., roč. 67, 1996, č. 10, s. 1103–1113.
18. Větr, M., Kudela, M., Dzvinčuk, P., Kilián, T., Prášilová, J., Procházka, M.: Infekce v etiologii předčasného porodu. Prakt. Gyn., 2003, č. 3, s. 8–12.
19. Vettore, M. V., Lamarca Gde, A., Leão, A. T., Thomaz, F. B., Sheiham, A., Leal Mdo, C.: Periodontal infection and adverse pregnancy outcomes: a systematic review of epidemiological studies. Cad. Saude Publica, roč. 22, 2006, č. 10, s. 2041–2053.
20. WHO Oral health Surveys, 4th ed., Geneva, 1997; dostupné na http://www.mah.se/CAPP/Methods-and-Indices/for-Measurement-of-dental-diseases/Extracts-from-WHO-Oral-Health-Surveys/CPI/.
21. Wimmer, G., Pihlstrom, B. L.: A critical assessment of adverse pregnancy outcome and periodontal disease. J. Clin. Periodontol., roč. 35, 2008, Suppl. 8, s. 380–397.
22. Xiong, X., Elkind-Hirsch, K. E., Vastardis, S., Delarosa, R. L., Pridjian, G., Buekens, P.: Periodontal disease is associated with gestational diabetes mellitus: a case-control study. J. Periodontol., roč. 80, 2009, č. 11, s. 1742–1749.
Labels
Maxillofacial surgery Orthodontics Dental medicine
Article was published inCzech Dental Journal

2013 Issue 2-
All articles in this issue
- The Periodontal Status in Pregnant Women
- Squamous Cell Carcinoma of the Lip
- Antimicrobial and Anti-Inflammatory Activities of Extract from Macleya cordata (Willd) R. Br. in the Treatment of „Dry Socket“
- Healthcare Quality in the Czech Republic within the European Union Context (Short Communication)
- Dental Check-Ups in Czech Preschool and School Children in 2001-2010 and their Trends(Original Article – Statistic Study)
- Czech Dental Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Squamous Cell Carcinoma of the Lip
- Antimicrobial and Anti-Inflammatory Activities of Extract from Macleya cordata (Willd) R. Br. in the Treatment of „Dry Socket“
- Healthcare Quality in the Czech Republic within the European Union Context (Short Communication)
- The Periodontal Status in Pregnant Women
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career