-
Medical journals
- Career
OČNÍ KOMPLIKACE DIABETES MELLITUS V OBDOBÍ GRAVIDITY – KAZUISTIKA
Authors: Z. Schreiberová 1; O. Chrapek 2; J. Šimičák 1
Authors‘ workplace: Oční klinika Fakultní nemocnice a Lékařské fakulty Univerzity Palackého v Olomouci 1; Oční klinika Fakultní nemocnice a Lékařské fakulty Masarykovy Univerzity Brno 2
Published in: Čes. a slov. Oftal., 76, 2020, No. 4, p. 166-170
Category: Original Article
doi: https://doi.org/10.31348/2020/26Overview
Těhotenství je spojeno s vyšším rizikem progrese diabetických změn na očním pozadí, největší riziko je přitom ve druhém trimestru gravidity a přetrvává ještě rok po jejím ukončení. Mezi rizikové faktory progrese diabetické retinopatie (DR) během těhotenství patří délka trvání onemocnění, nedostatečná metabolická kontrola diabetu mellitu (DM), závažnost DR před otěhotněním, přítomnost dalších vaskulárních onemocnění a těhotenství samotné. Doporučení pro screening diabetických změn v těhotenství se liší, vhodné je vyšetření na počátku gravidity a poté upravovat intervaly kontrolních vyšetření dle závažnosti nálezu. Pro dosažení co nejvyšší kvality péče je velmi důležitá mezioborová spolupráce oftalmologa, gynekologa a diabetologa.
Autoři prezentují kazuistiku gravidní ženy s DM 1. typu, u které došlo během těhotenství k progresi DR a diabetického makulárního edému (DME) na obou očích. Žena se léčila pro DM 24 let v intenzifikovaném inzulinovém režimu. Při očním vyšetření ve 23. týdnu druhé gravidity (první těhotenství muselo být pro diagnózu zamlklého těhotenství předčasně ukončeno) jsme diagnostikovali pokročilou proliferativní DR a pokročilý DME bilaterálně. Sítnici obou očí jsme ošetřili panretinální fotokoagulací, přesto stav progredoval, na levém oku byl komplikován hemoftalmem. Ve 28. týdnu gravidity jsme provedli pars plana vitrektomii (PPV) levého oka, DME se ovšem na obou očích dále zhoršoval, proto bylo těhotenství ve 31. týdnu plánovaně ukončeno pro riziko ztráty zrakové ostrosti matky. Zraková ostrost levého oka se zlepšila, ale po porodu se nově objevil hemoftalmus na pravém oku. Opět jsme indikovali operační řešení hemoftalmu cestou PPV s uspokojivým výsledkem. Pacientka nadále zůstává v naší péči.
Klíčová slova:
diabetická retinopatie – diabetický makulární edém – gravidita – hemoftalmus – pars plana vitrektomie – laserová fotokoagulace
Úvod
Těhotenství je spojeno s vyšším rizikem progrese diabetických změn na očním pozadí, největší riziko je přitom ve druhém trimestru gravidity a přetrvává ještě několik měsíců až jeden rok po jejím ukončení [1]. U gestačního diabetu je riziko očních komplikací nulové [2]. Mezi rizikové faktory progrese diabetické retinopatie (DR) během těhotenství patří délka trvání onemocnění, nedostatečná metabolická kontrola diabetu mellitu (DM), závažnost DR před otěhotněním a přítomnost dalších vaskulárních onemocnění, zejména arteriální hypertenze a preeklampsie, a také těhotenství samotné [1,3-6]. Nejdůležitějším rizikovým faktorem se ukazuje být závažnost DR [5,7], která také koreluje s rizikem vzniku kongenitální malformace plodu [3]. Doporučení pro screening diabetických změn v těhotenství se liší; zásadní je vyšetření očního pozadí v arteficiální mydriáze na počátku gravidity, poté je vhodné upravovat intervaly kontrolních vyšetření dle závažnosti nálezu, měl by však být ponechán maximální interval 3 měsíce i v případě absence nebo minimálních diabetických změn na očním pozadí [3]. Nesmíme zapomínat ani na kontroly očního pozadí během prvního roku postpartálního období, ačkoli je velká šance na úpravu diabetických změn po ukončení těhotenství [5,6]. Pro dosažení co nejvyšší kvality péče o gravidní diabetičku je velmi důležitá mezioborová spolupráce oftalmologa, gynekologa a diabetologa.
Autoři prezentují kazuistiku gravidní pacientky, u které bylo nutno přistoupit k chirurgickému řešení očních komplikací DM pro riziko ztráty zrakové ostrosti (ZO) pacientky.
Kazuistika
Na všeobecnou ambulanci Oční kliniky Fakultní nemocnice Olomouc (FNOL) se k vyšetření očního pozadí k vyloučení diabetických změn dostavila 36letá pacientka, diabetička 1. typu. Byla odeslána z Gynekologicko-porodnické kliniky FNOL, kam byla přeložena z okresní nemocnice. Žena absolvovala in vitro fertilizaci (IVF) a v 6. týdnu gravidity byla přijata na vyšší pracoviště pro suspektní zmlklé těhotenství a rozvíjející se mimooční komplikace DM.
Pacientka se pro DM léčila 24 let v intenzifikovaném inzulinovém režimu a nyní měla nově diagnostikovanou arteriální hypertenzi, jiná celková onemocnění neudávala. Krevní tlak se pohyboval kolem hodnoty 150/85 mmHg, dle dokumentace svého ošetřujícího gynekologa měla dlouhodobě dekompenzovaný DM s hodnotami glykovaného hemoglobinu v rozmezí 80–100 mmol/mol. Dosud byla sledována spádovým očním lékařem, a co se týká oftalmologické anamnézy, nosila brýle do dálky, oční operace ani úrazy neprodělala.
Při prvním vyšetření byla ZO bilaterálně 6/9 s korekcí, subjektivně pacientka nepociťovala zhoršené vidění. Přední segment obou očí byl klidný, na očním pozadí se nacházely difúzně intraretinální hemoragie a mikroaneuryzmata a na levém oku navíc povrchová neovaskularizace nad papilou s preretinálním krvácením (Obrázek 1). Optická koherenční tomografie (OCT) obou očí ukázala minimální změny neuroepitelu, bez diabetického makulárního edému (DME, Obrázek 2). Pro pokročilou neproliferativní DR pravého oka a proliferativní DR levého oka jsme provedli scatter laserovou fotokoagulaci (LFK) sítnice vpravo a panretinální fotokoagulaci (PRP) sítnice vlevo. Poté byla diagnóza zmlklého těhotenství bohužel potvrzena, těhotenství ukončeno a pacientka se na další plánovanou kontrolu nedostavila, byla sledována ve spádové oční ambulanci.
Image 1. Fotografie očního pozadí obou očí v 6. týdnu první gravidity 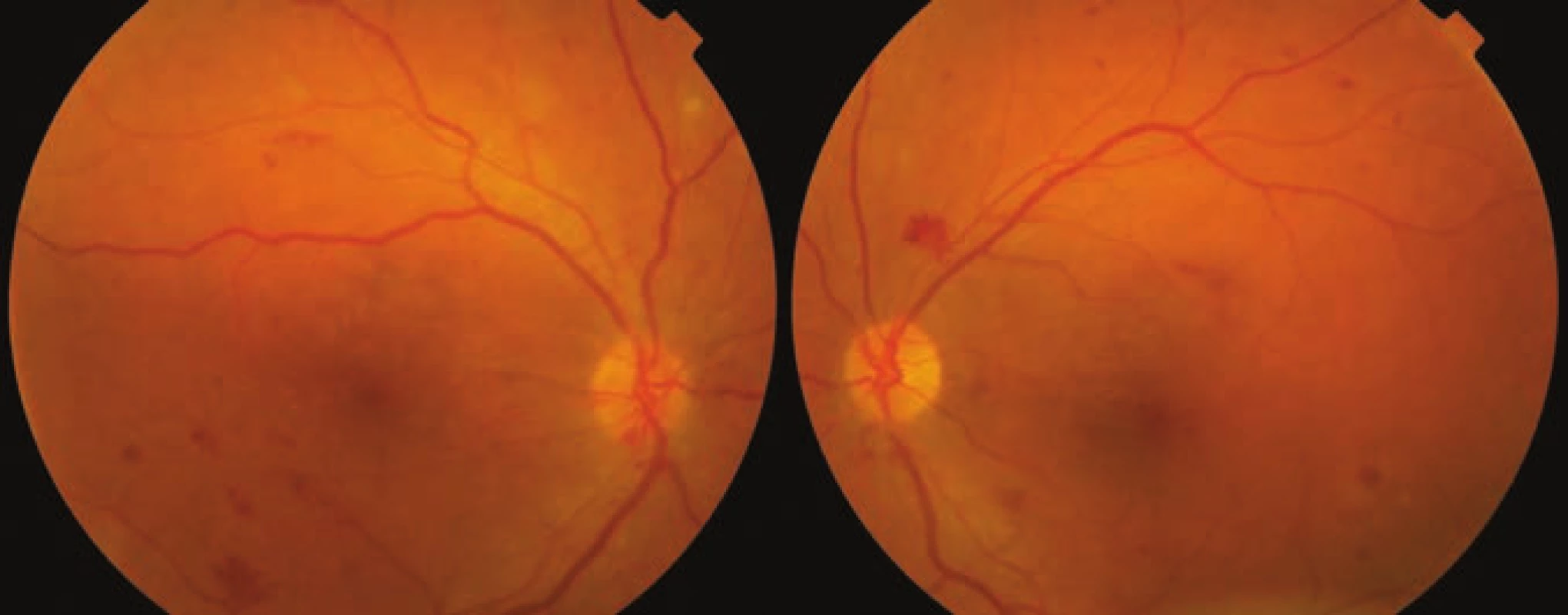
Image 2. CT vyšetření obou očí v 6. týdnu první gravidity 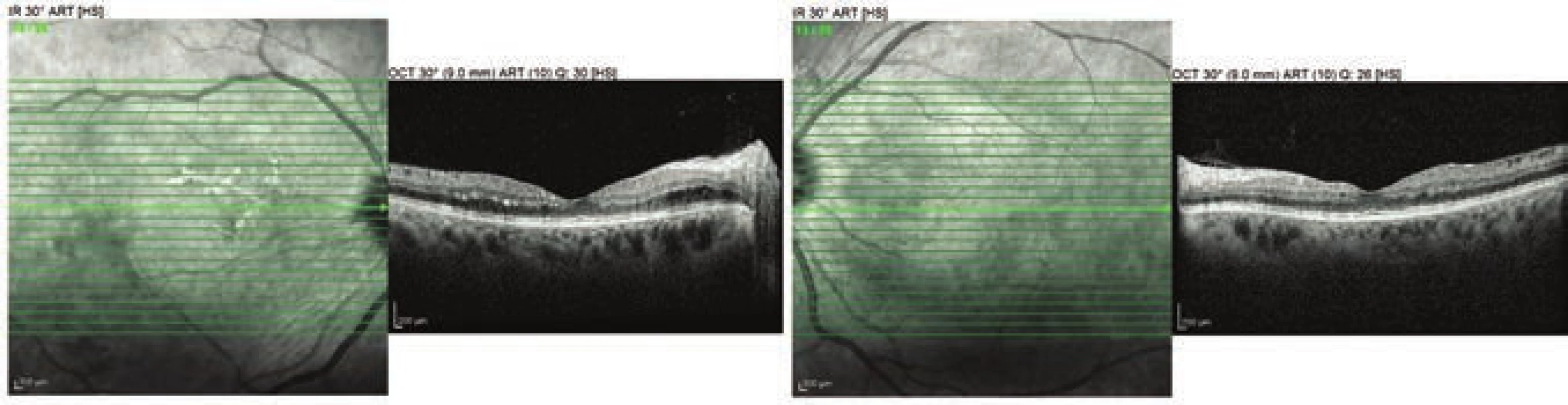
O devět měsíců později opět podstoupila IVF a ve 23. týdnu druhé gravidity byla odeslána, tentokrát již pro pokles ZO, k očnímu vyšetření na Oční kliniku FNOL. ZO pravého oka byla 40 písmen Early Treatment Diabetic Retinopathy Study (ETDRS) optotypu, levého oka 35 písmen ETDRS optotypu. Objektivně byly přední segmenty klidné, duhovky bez rubeozy, zaznamenali jsme jen incipientní kortikální kalení čoček. Na fundu obou očí jsme pozorovali pokročilé diabetické změny, kdy kromě hemoragií, mikroaneuryzmat a četných tvrdých exsudátů byly patrné i známky ischemie, tedy neovaskularizace a edém terče zrakového nervu. Přítomen byl bilaterální DME (Obrázek 3), který dle OCT dosahoval centrální retinální tloušťky (CRT) 949 µm na pravém oku a 1505 µm na oku levém (Obrázek 4). Doplnili jsme plnou PRP sítnice obou očí, přesto nález progredoval a ve 28. týdnu gravidity došlo k poklesu ZO až na 10 písmen ETDRS optotypu na levém oku, kde se nově objevil parciální hemoftalmus; ZO pravého oka se držela na úrovni 48 písmen ETDRS optotypu.
Image 3. Fotografie očního pozadí obou očí ve 23. týdnu druhého těhotenství 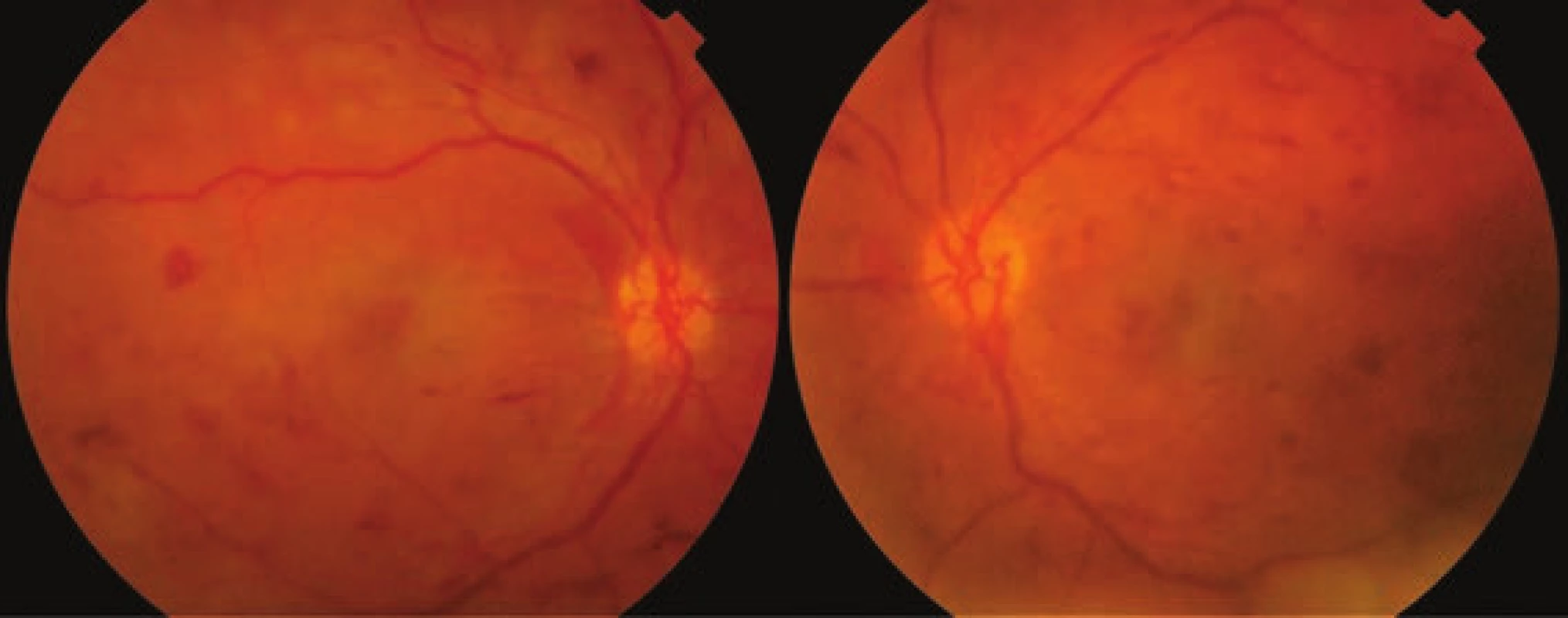
Image 4. OCT vyšetření obou očí ve 23. týdnu druhého těhotenství 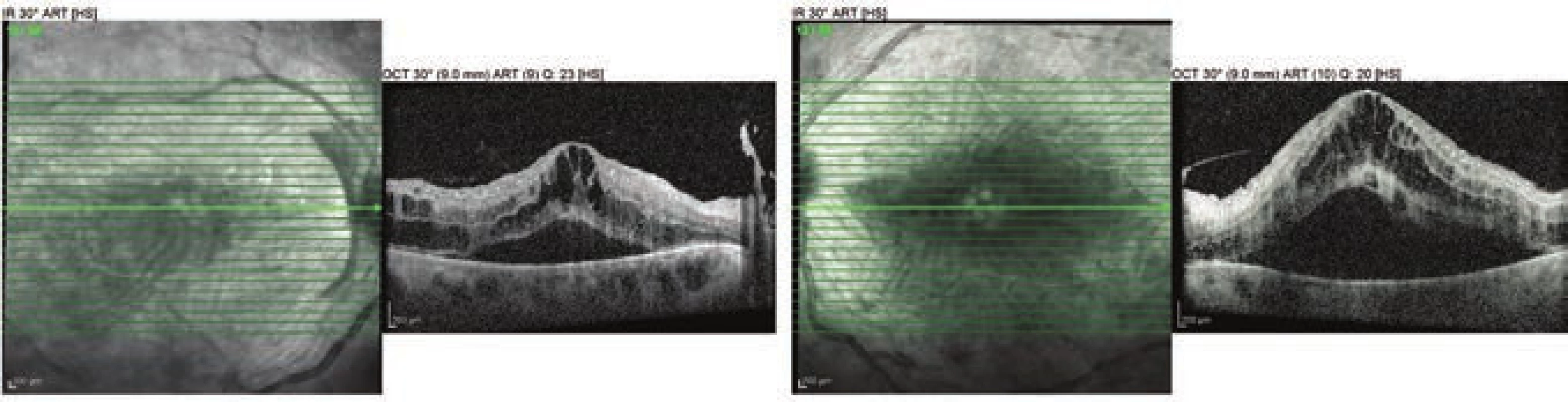
I přes tento nález gynekologové odmítli předčasné ukončení gravidity pro nezralost plodu, proto se jako nejvhodnější jevilo přistoupit k chirurgickému řešení diabetických komplikací levého oka cestou pars plana vitrektomie (PPV) s vnitřní tamponádou vzduchem a ošetřením periferie sítnice kryokoagulací, kterou jsme provedli ve 28. týdnu těhotenství v lokální anestezii. Pacientka i přes pokročilé těhotenství dobře spolupracovala a výkon proběhl bez komplikací. Na kontrole dva týdny po PPV byl pooperační nález levého oka s disperzí krve ve sklivci, orientační provedení OCT vyšetření neprokázalo významnou regresi DME, CRT dosahovalo hodnoty 1325 µm. Také na pravém oku se nález nelepšil, CRT zůstávala na úrovni 873 µm a ZO tohoto oka klesla na 35 písmen ETDRS optotypu. Ve 31. týdnu bylo gynekologem na naše doporučení indikováno plánované ukončení gravidity pro riziko trvalého poškození zraku matky. Gravidita byla ukončena císařským řezem bez komplikací, dítě bylo zcela v pořádku.
Za tři měsíce po porodu nález na levém oku postupně regredoval (Obrázek 5), ZO se po vstřebání vnitřní tamponády zlepšila z 10 na 35 písmen ETDRS optotypu a CRT klesla na 401 µm (Obrázek 6). Došlo však k rozvoji parciálního hemoftalmu na oku pravém (Obrázek 5) s dalším poklesem ZO na 15 písmen ETDRS optotypu, CRT 420 µm (Obrázek 6). Přistoupili jsme tedy k PPV pravého oka v lokální anestezii s endotamponádou vzduchem. Za dva měsíce po operaci došlo k rapidnímu poklesu CRT z 873 µm na 182 µm (Obrázek 7) a ZO se zlepšila na 50 písmen ETDRS optotypu.
Image 5. Fotografie očního pozadí obou očí 3 měsíce po porodu 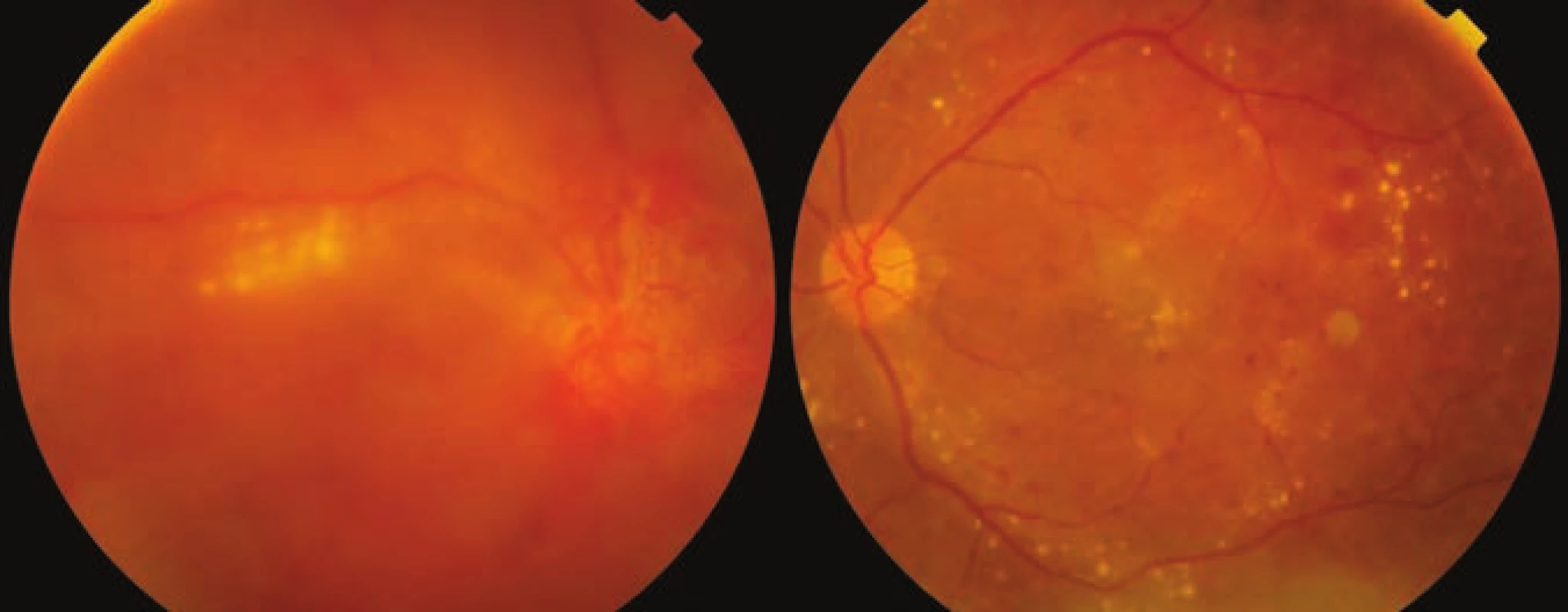
Image 6. OCT vyšetření obou očí 3 měsíce po porodu 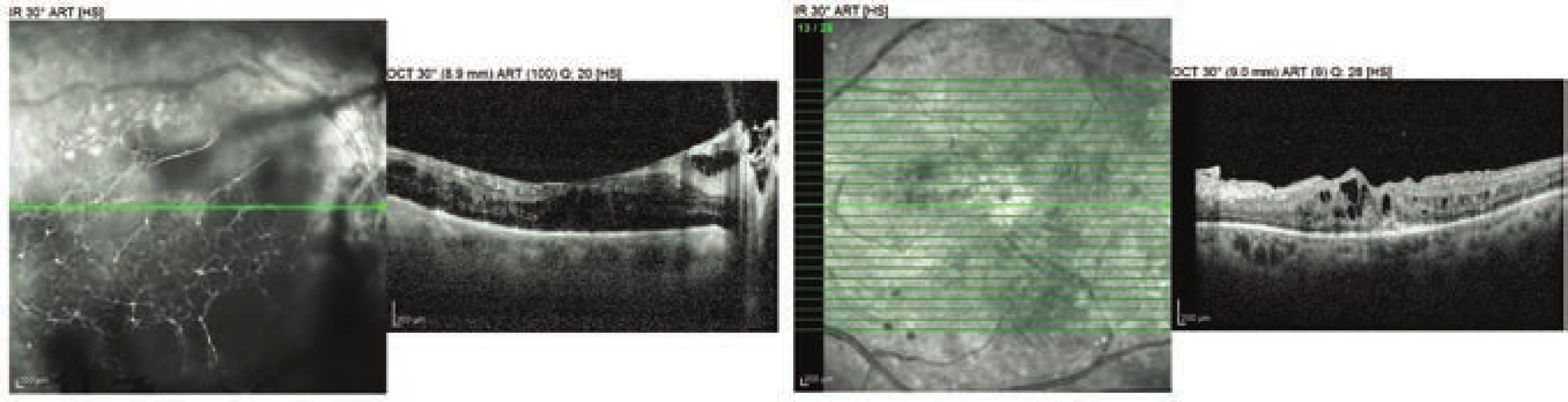
Image 7. OCT vyšetření pravého oka 2 měsíce po operaci (5 měsíců po porodu) 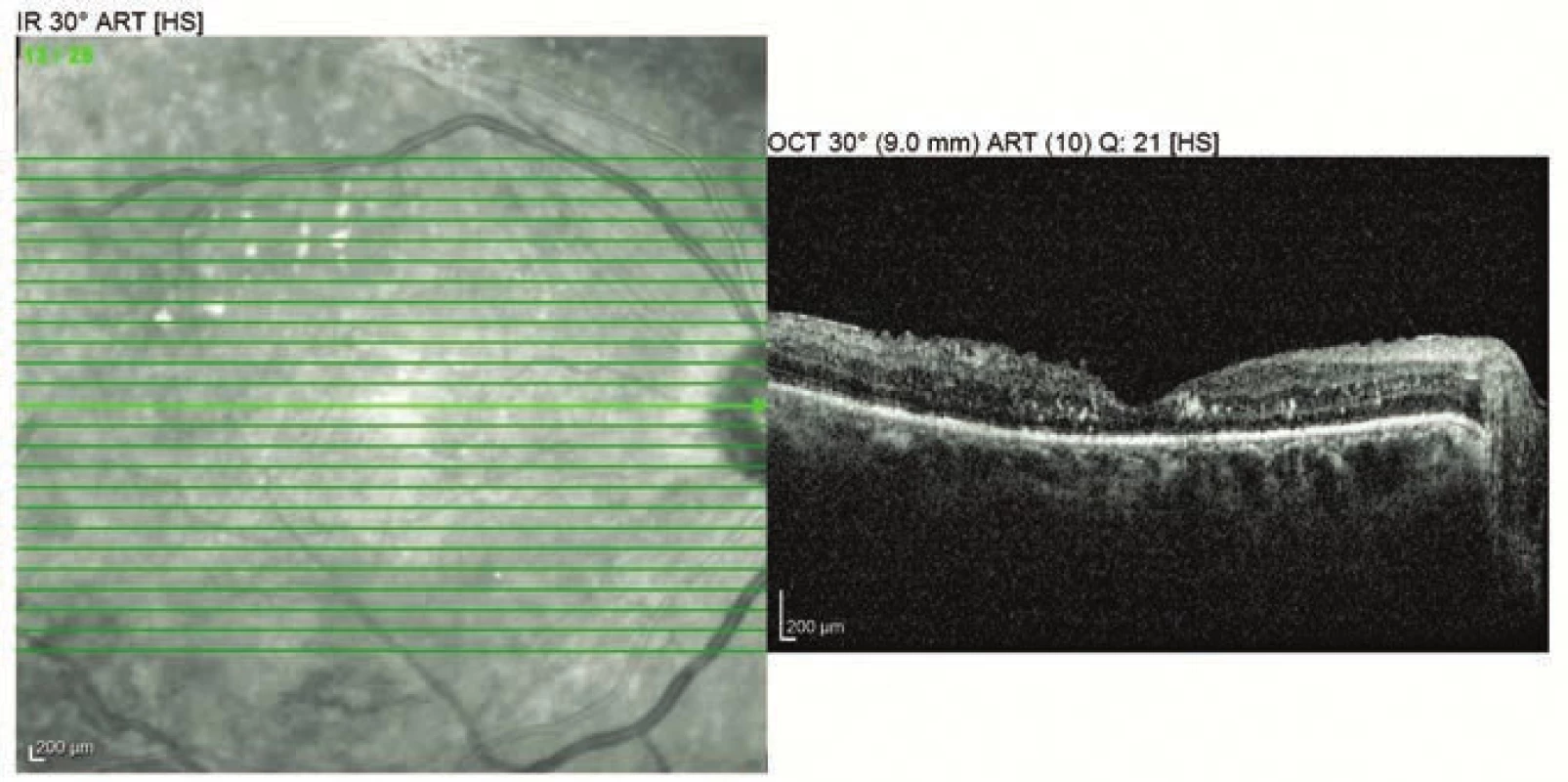
Na další kontrolu se pacientka dostavila až za osm měsíců, kdy si stěžovala na zhoršené vidění oka levého. Na pravém oku byl necelý rok po operaci nález uspokojivý, ZO 55 písmen ETDRS optotypu, makula bez edému, fundus bez aktivních neovaskularizací (Obrázek 8), na oku levém však došlo k recidivě hemoftalmu s poklesem ZO až na úroveň pohyb před okem. Indikovali jsme opět PPV, pacientka ale operaci pro mimooční komplikace DM odložila. S pacientkou jsme nadále v kontaktu, krvácení do sklivce se dle jejích slov vstřebalo, aktuální oční nález prozatím nemáme k dispozici.
Image 8. Fotografie očního pozadí a OCT vyšetření pravého oka 11 měsíců po operaci 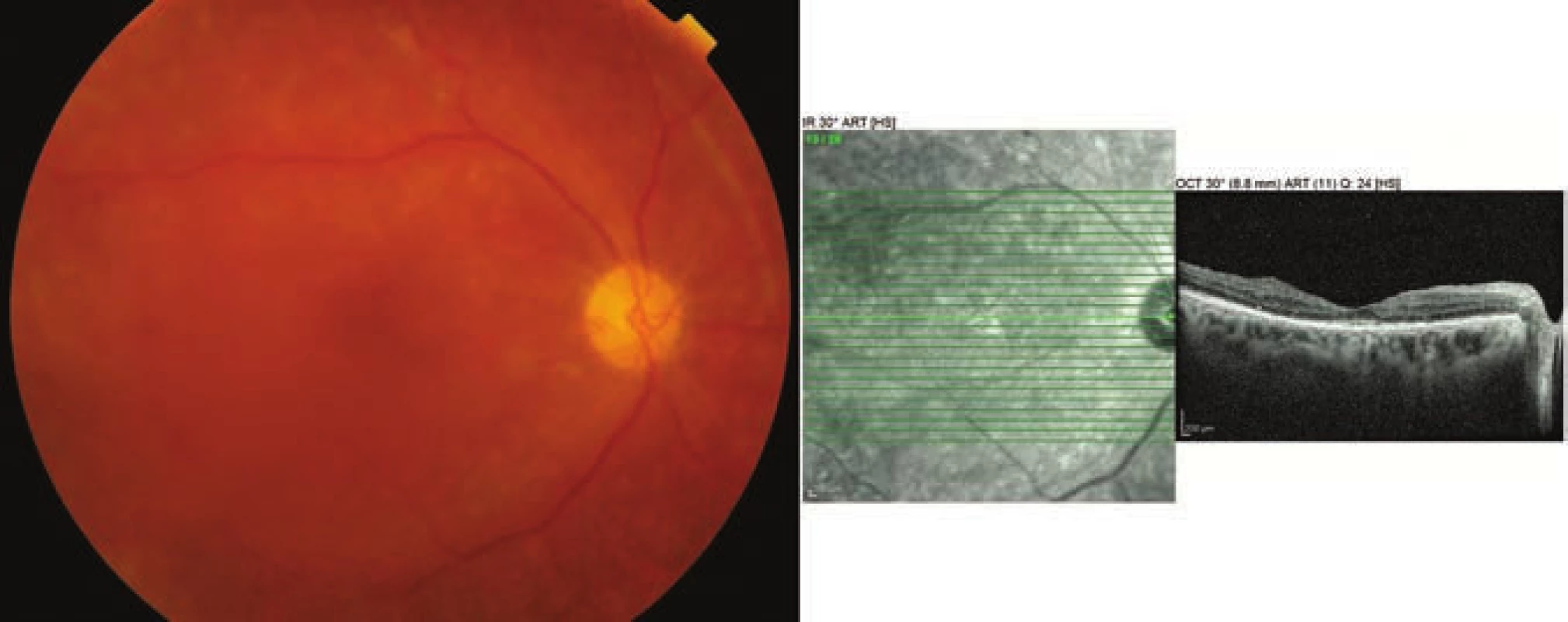
Diskuse
DR je nejčastější oční onemocnění, které může progredovat v období gravidity. Není přesně známo, jakými mechanismy způsobuje progresi DR samotné těhotenství, předpokládají se však hormonální a hemodynamické změny [4]. Těhotenství může až v 50% případů zhoršit stávající pokročilou formu DR, přechod do proliferativní formy je ale spíše výjimkou [2]. Také již přítomný DME se může v průběhu těhotenství zhoršit, proto je u pacientek s počínajícím DME vhodné provést fluorescenční angiografii (FAg), a to ještě před počátkem gravidity v případě plánovaného IVF. FAg během těhotenství ani kojení neprovádíme, ačkoli teratogenní nebo mutagenní efekt fluoresceinu nebyl prokázán [2].
U pacientek s DM by těhotenství mělo být vždy plánované, a to v době stabilizace onemocnění. Ženy ve fertilním věku by měly dosáhnout hladiny glykovaného hemoglobinu do 70 mmol/mol a udržet ji takto alespoň 6–8 měsíců před otěhotněním [3]. Rychlá kompenzace DM na začátku nebo v průběhu těhotenství může být provázena vyšším rizikem vzniku DME, což je obecně známo u všech pacientů léčených pro DM [2,3,8]. Nutné jsou pravidelné kontroly očního pozadí v arteficiální mydriáze, které by měly pacientky absolvovat na počátku gravidity; poté je vhodné upravovat intervaly vyšetření dle závažnosti nálezu, měl by však být ponechán maximální interval 3 měsíce i v případě absence nebo minimálních diabetických změn na očním pozadí [3]. Nemělo by se zapomínat na kontroly očního pozadí ani během prvního roku postpartálního období.
Standardem léčby DR zůstává i v těhotenství LFK sítnice, která nepředstavuje žádná rizika pro plod [2]. K provedení PRP by mělo být přistoupeno již ve stádiu pokročilé neproliferativní DR, protože proliferativní změny mohou progredovat navzdory dostatečnému laserovému ošetření [4]. V případě progrese nálezu a vzniku komplikací DR (neresorbující se hemoftalmus, trakční amoce, neovaskulární glaukom) i přes dostatečné laserové ošetření je v některých případech nutné přistoupit k chirurgické intervenci [1].
Za zlatý standard v léčbě DME v graviditě je považována, kromě dobré kontroly DM, LFK makuly [9]. V případě DME, který je na léčbu laserem refrakterní, jsou bezpečnou alternativou intravitreálně aplikované kortikosteroidy [9]. Vždy však musíme brát v potaz lokální nežádoucí účinky této léčby, neboť kortikoidy mohou vést k rozvoji katarakty a steroidního glaukomu. V současnosti je v léčbě DME preferována léčba preparáty blokujícími vaskulární endoteliální růstový faktor (anti-VEGF) Ranibizumab (Lucentis; Novartis Pharma AG, Basel, Switzerland) a Aflibercept (Eylea; Bayer HealthCare, Berlin, Germany). Tyto jsou podle FDA (Food and Drug Administration) klasifikace léčiv pro použití v těhotenství zařazeny do kategorie C, což znamená, že neexistují kontrolované studie na těhotných ženách, nebo studie na zvířatech prokazující nežádoucí účinky pro plod, nebo nejsou vědecká data dostupná [10]. Proto není tato terapie v průběhu gravidity z důvodu potenciálních rizik pro plod doporučována [3].
Chirurgická terapie DR a DME je variantou, ke které je možno v komplikovaných případech přistoupit i během gravidity, jak jsme prezentovali v naší kazuistice. Výkon by však měl provádět zkušený vitreoretinální chirurg, neboť jde většinou o pokročilé nálezy. Navíc je vyžadována dobrá spolupráce těhotné, pro kterou může být poloha vleže na zádech po dobu operace náročná.
DR není kontraindikací spontánního porodu, ale opatrnosti je zapotřebí při proliferativní formě DR, navíc s recidivujícím hemoftalmem [8]. Pro dosažení co nejvyšší kvality péče o gravidní diabetičku je velmi důležitá mezioborová spolupráce oftalmologa, gynekologa a diabetologa.
Závěr
Jak ilustruje prezentovaná kazuistika, těhotenství je významným rizikovým faktorem progrese DR. Zásadní je plánování těhotenství v době dlouhodobé kompenzace glykémie a stabilizace očního nálezu. Důraz musíme klást také na edukaci všech pacientek s DM ve fertilním věku, u nichž jsou pravidelné kontroly očního pozadí samozřejmostí. Ačkoli je zrak ohrožující DR vzácná, může mít velmi vážné následky, proto je zásadní zvolit takový postup, který nepovede k poškození zraku matky, a zároveň umožní dostatečné vyvinutí plodu.
Autoři práce prohlašují, že vznik a téma odborného sdělení a jeho zveřejnění není ve střetu zájmů a není podpořeno žádnou farmaceutickou firmou. Dále autoři prohlašují, že práce nebyla zadána jinému časopisu ani jinde otištěna.
Do redakce doručeno dne: 5. 6. 2020
Přijato k publikaci dne: 24. 6. 2020
MUDr. Zuzana Schreiberová
Oční klinika Fakultní nemocnice a Lékařské fakulty Univerzity Palackého v Olomouci
I. P. Pavlova 6
779 00 Olomouc
Sources
1. Treolar M, Roybal C, Niles P, Russell S. Progression of Proliferative Diabetic Retinopathy during Pregnancy. EyeRounds.org [online]. 2015 [cit. 10.3.2020]. Available from: http://EyeRounds.org/cases/219-Gestational-Diabetic-Retinopathy.htm.
2. Sosna T, Bouček P, Ernest J et al. Diabetická retinopatie – diagnostika, prevence a léčba, 2. Praha (Česká republika): Axonite CZ; 2016. Rizikové a protektivní faktory diabetické retinopatie; 178.
3. Wykoff C, Brown D. The Effect of Pregnancy on Diabetic Retinopathy. Retina Today [online]. 2012 [cit. 3.3.2020]. Available from: http://retinatoday.com/2012/02/the-effect-of-pregnancy-on-diabetic-retinopathy/.
4. Mallika P, Tan A, Aziz S, Asok T, Syed Alwi S, Intan G. Diabetic Retinopathy and the Effect of Pregnancy. Malays Fam Physician. 2010;5(1):2-5.
5. Maturi R, Walker J, Chambers R. Diabetic Retinopathy for the Comprehensive Ophthalmologist, 2. Fort Wayne (Indiana, USA): Deluma Medical Publishers; 2016. Proliferating While Proliferating: Diabetic Retinopathy During Pregnancy; 294-300.
6. Morrison J, Hodgson L, Lim L, Al-Qureshi S. Diabetic Retinopathy in Pregnancy: A Review. Clin Exp Ophthalmol. 2016;44 : 321–334.
7. Cheng Y, Kuo H, Huang H. Retinal Outcomes in Proliferative Diabetic Retinopathy Presenting during and after Pregnancy. Chang Chung Med J 2004;27(9):678-684.
8. Kuchynka P et al. Oční lékařství, 2. Praha (Česká republika): Grada Publishing; 2016. Sklivec a sítnice; 384-385.
9. Rosenfeld P, Peracha Z. Managing DME during Pregnancy. EyeRounds.org [online]. 2015 [cit. 15.4.2020]. Available from: https://www.retina-specialist.com/article/managing-dme-during-pregnancy.
10. Polizzi S, Mahajan V. Intravitreal Anti-VEGF Injections in Pregnancy: Case Series and Review of Literature. J Ocul Pharmacol Ter. 2015;31(10):605-610.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2020 Issue 4-
All articles in this issue
- VEGF: A KEY PLAYER NOT ONLY IN MACULAR DEGENERATION. A REVIEW
- Recommendations for the Management of Uveitis Associated With Juvenile Idiopathic Arthritis: The Czech and Slovak adaptation of SHARE Initiative
- RESULTS OF 15 YEARS OF COLLABORATION BETWEEN THE DEPARTMENTS OF OPHTHALMOLOGY AND STOMATOLOGY IN ONCOLOGICAL SURGERY OF THE ORBIT: A DIAGNOSTIC AND THERAPEUTIC APPROACH
- USAGE OF DIGITAL D CHART TEST AS A MODIFICATION OF AMSLER GRID IN OPHTHALMOLOGY AND OPTOMETRY
- OCULAR COMPLICATIONS OF DIABETES MELLITUS IN PREGNANCY – CASE REPORT
- Acute elevation of intraocular pressure in patient with hyperlipidemic myeloma
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- OCULAR COMPLICATIONS OF DIABETES MELLITUS IN PREGNANCY – CASE REPORT
- Acute elevation of intraocular pressure in patient with hyperlipidemic myeloma
- Recommendations for the Management of Uveitis Associated With Juvenile Idiopathic Arthritis: The Czech and Slovak adaptation of SHARE Initiative
- RESULTS OF 15 YEARS OF COLLABORATION BETWEEN THE DEPARTMENTS OF OPHTHALMOLOGY AND STOMATOLOGY IN ONCOLOGICAL SURGERY OF THE ORBIT: A DIAGNOSTIC AND THERAPEUTIC APPROACH
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

