-
Medical journals
- Career
MAGNETICKÁ REZONANCE SÍLY 1,5T – MOŽNOSTI ZOBRAZENÍ OPTICKÉHO NERVU
: P. Hanzlíková 1,3; J. Chmelová 2,3
: MR oddělení, Sagena s. r. o., Frýdek-Místek, vedoucí lékařka MUDr. Pavla Hanzlíková 1; Radiologie a zobrazovací metody MN, Ostrava, primářka doc. MUDr. Jana Chmelová, Ph. D., 3Radiologická klinika Lékařské fakulty Univerzity Palackého, Olomouc, přednosta prof. MUDr. Miroslav Heřman, Ph. D. 2
: Čes. a slov. Oftal., 73, 2017, No. 1, p. 34-39
: Original Article
Článek navazuje na přednášku: Hanzlíková P., Chmelová J.: MR zobrazení optického nervu. XXIV. výroční dny České oftalmologické společnosti, Olomouc, 22. až 24. 9. 2016
Vzhledem ke zvýšené dostupnosti vyšetření magnetickou rezonancí je tato modalita metodou první volby u pacientů s podezřením na patologii optického nervu, chiasmatu i optických traktů jakož i patologických procesů očnice. Magnetická rezonance umožňuje zhodnotit vlastní optický nerv, jeho zesílení či atrofizaci, ložiskové změny v něm; umožní detailní zobrazení okolních struktur – obaly zrakového nervu, subarachnoidální prostory a vzájemný poměr mezi celkovou tloušťkou nervu a obalů, a vlastního nervu. Metoda MR využívá přirozeného tkáňového kontrastu tukové tkáně k detailnímu zobrazení struktur očnice. Tyto údaje mohou hrát roli v diagnostice nejen nemocí s oční symptomatologií, ale i v diagnostice nemocí nervového systému.
Přinášíme ucelený přehled základních sekvencí sloužících k zobrazení optického nervu a struktur očnice, poukazujeme na výhody jejich použití a zdůrazňujeme jejich limitace.
Zobrazení optických nervů a očnic je možno standardizovat a tím zjednodušit hodnocení zejména pro následující kontroly, které je optimální provádět na stejném přístroji a stejným protokolem zobrazení.
Je diskutována problematika zobrazení na přístroji síly 1,5 Tesla; jedná se o stroje v České republice nejvíce zastoupené.Klíčová slova:
magnetická rezonance, skener síly 1,5T, optický nerv, optická dráha, obaly optického nervuÚvod
Diagnostika morfologických změn struktur optického nervu je nutnou částí identifikace nemocí nejen optického nervu, ale i jiných nemocí očních a neurologických.
Zobrazení 1. úseku je doménou očního lékařství, k zobrazení dalších úseků je nezbytností provedení magnetické rezonance.
Neopomenutelnou roli v diagnostickém algoritmu zastává i CT (výpočetní tomografie); pomáhá k diagnostice kalcifikací a změn kostních struktur.
Vyšetření optických nervů předchází zobrazení mozku standardním protokolem.
Nezastupitelnou součástí vyšetření a přípravy k němu je vyplnění žádanky indikujícím lékařem. Je nezbytné stručně sdělit anamnézu pacienta a výsledky dosavadních vyšetření, ale zejména je nutno se zaměřit na klinickou otázku. Modalita MR umožňuje různá nastavení protokolu zobrazení a ten se modifikuje v závislosti na hledané příčině klinických potíží.
Optický nerv
Optický nerv je řazen mezi hlavové nervy, ale není pravým hlavovým nervem – je výběžkem centrálního nervového systému, další bipolární neuron z CNS je umístěn v retině. Pochva optického nervu je tvořena oligodendrocyty, a nikoliv Schwannovými buňkami [3, 8].
Centripetální vlákna z neuronů v retině se sbíhají na optickém disku, prochází přes jemnou vazivovou síťku lamina cribrosa centripetálně a formují se do optického nervu.
Optický nerv se dělí na 4 úseky [7]:
- intraokulární segment: vlákna nervu se sbíhají ze sítnice centripetálně k disku a lamina cribrosa,
- intraorbitální segment: úsek nervu uvnitř intrakonálního prostoru, nerv je obklopen dura mater, je spojen se subarachnoidálními prostory mozku,
- intrakanalikulární segment: úsek mezi fibrózním prstencem konu po optický kanál,
- intrakraniální, resp. prechiasmatický segment: úsek ve střední jámě lební po chiasma.
Následuje úsek optického chiasmatu a optické trakty – vlákna pocházející z temporální části retinálních vláken se nekříží, vlákna z nazální části se kříží – z každého optického nervu část vláken vede informaci ipsilaterálně temporálně a kontralaterálně nazálně – takto vlákna pokračují jako tzv. optický trakt až do corpus geniculatum laterale talamu. Pokračují centripetálně jako větve optické radiace.
Obr.1 Úseky optického nervu v příčném skenu v T2 vážení (ciss) 
Obr.2 T2 koronární obraz s potlačením tuku metodou spektrální saturace – fat supression – s nálezem zánětlivé infiltrace okohybných svalů. Typický obraz endokrinní orbitopatie 
Obr. 3a, 3b T1 obraz optického nervu v koronární a transverzální rovině. 
Normální nález Zobrazení prvního úseku optického nervu
Zobrazení intraokulárního segmentu optického nervu je doménou oftalmologie. Je důležité zhodnotit počet vláken optického nervu, jejich tloušťku i uspořádání jednotlivých vrstev peripapilárně. K tomuto lze využít metody laserové i metody založené na použití viditelného světla [4, 7, 9].
Zobrazení 2. až 4. úseku optického nervu magnetickou rezonancí
Zobrazení optického nervu by mělo vždy předcházet vyšetření mozku standardizovaným protokolem.
Při zobrazení očnice jako struktury s vysokým obsahem tuku využíváme zejména sekvence, které umožňují signál tuku potlačit.
MR sekvence
V naší republice jsou nejčastěji zastoupeny přístroje se silou pole 1,5 Tesla.
Je nezbytné vycházet z technických limitací síly pole, které nám umožňuje vyšetřit optické nervy protokolem se zajištěním vrstev šíře 3 mm, vzhledem k omezení síly pole nelze na těchto strojích některé nové sekvence provádět (např. sekvence DIR zhotovitelná na strojích síly 3 Tesla).
Nezbytnou součástí zobrazení očnic a optického nervu je standardní zobrazení mozku [6]. Za dostačující protokol zobrazení mozku v základním protokolu považují autoři T2 TSE, Flair, DWI (b0, b 1000, ADC), SWI v 5 mm transverzálních řezech, sagitální T1 SE sekvence se sílou řezu 5 mm doplněná koronární rovinou v T2 TSE echu.
Následuje zobrazení cílené na očnice.
Nativní sekvence
Nativní sekvence (sekvence bez použití kontrastní látky) zhotovujeme na stroji o síle pole 1,5T v maximálně 3 mm šíři vrstvy.
Na prvním místě nastupují sekvence v T2 TSE vážení s potlačením tuku.
Obr. 4 T2 CISS obraz v rovině příčné se zánětlivou infiltrací okohybných svalů. 
Vpravo dominuje postižení musculus rectus lateralis, vlevo musculus rectus medialis. Endokrinní orbitopatie Další sekvencí mohou být nativní T1 SE sekvence, které využívají přirozený tkáňový kontrast mezi vysokým T1 signálem tuku a nízkým signálem tekutiny.
Sekvencí vhodnou k hodnocení náplně optických pochev mozkomíšním mokem a tloušťky vlastního optického nervu vůči celkové šíři nervu a pochvy je sekvence T2 TSE 3D ze skupiny gradientních sekvencí (CISS – Siemens, FFE – Philips, FIESTA-C – GE, SSFP – Toshiba). Tato metoda má úskalí ve výrazné citlivost k artefaktům zejména v blízkosti dutiny ústní (rovnátka, zubní náhrady).
Skupinu nativních sekvencí doplňují difuzně vážené obrazy DWI, je nutné zhotovit ADC mapy. Tyto sekvence jsou vhodné k posouzení volné difuze molekul vody na Brownově principu – umožňují nám posoudit přítomnost ischemie, edému, přítomnost celulárního hnisu i maligní tkáně. Tato sekvence se skládá ze dvou typů obrazů – série obrazů se stoupajícím potlačením signálu tkáně a postupným zvýrazněním porušení volné difuze. Druhou sérii obrazů tvoří logaritmy původních obrazů – ADC mapy – mapy aparentního difuzního koeficientu. Opět nutno zvážit použití v přítomnosti artefaktů z dutiny ústní.
Postkontrastní sekvence
Použití kontrastní látky umožňuje komplexně zhodnotit patologické změny signálu nativně prokázaných afekcí nervu či pochvy.
Základními sekvencemi po aplikaci kontrastní látky jsou sekvence T1 SE, ať již s potlačením tuku nebo se zachovaným vysokým signálem tuku [1, 5, 6].
Je možno využít T1 SE sekvence s magnetizačním transferem. Tyto sekvence jsou kromě hodnocení sycení optického nervu i užitečným nástrojem k hodnocení náplně centrální vény.
Další možností je použít sekvence ze skupiny gradientního (GRE) echa, nejlépe s potlačením tuku [8, 9]. Tyto sekvence umožní 3D zobrazení a zhotovení rekonstrukcí v jakékoliv rovině. Zde upozorňujeme na citlivost k artefaktům.
Obr. 5a, 5b Difuzně vážené obrazy zánětlivé infiltrace okohybných svalů ve vysoce difuzně váženém obrazu (5a) a v ADC mapě (5b). 
Stejný pacient jako v případě obrázku 4 Obr. 6a, 6b Postkontrastní T1 skeny s potlačením tuku metodou spektrální saturace (fat suppression) v rovině koronární a transverzální. Zobrazeno patologické zesílení a sycení okohybných svalů. 
Stejný pacient jako na obrázku 4 Obr. 7 Příčná rovina v T1 vážení s magnetizačním transferem. 
Normální nález Obr. 8a, 8b Srovnání T1 SE koronárního skenu (obr. 8a) a T1 GRE (gradient recalled echo) – multiplanární koronární rekonstrukce – s potlačením tuku (obr. 8b). Gliom optického chiasmatu 
Obr. 9a, 9b, 9c Výduť a. carotis interna vpravo v T2 v koronární (obr. 9a) a transverzální (obr. 9b) rovině, MIP rekonstrukce nativní angiografie metodou TOF v koronární rovině (obr. 9c) 
Doplňková vyšetření
Postkontrastní GRE sken s potlačením tuku a MPR (multiplanární rekonstrukce) umožňuje hodnotit stav kavernózního splavu, oblast tureckého sedla, mozkových plen, s výhodou lze využít zvýraznění náplně cév.
Při podezření na karotido-kavernózní píštěl je indikována nativní angiografie mozkových tepen metodou time-of-flight – TOF – zvýraznění toku v cévě [8, 9].
Pro vyloučení píštěle je možno přistoupit k angiografii s použitím kontrastní látky, kdy jsme schopni v čase zobrazit a posoudit průchod kontrastní látky jednotlivými cévními strukturami – CE-MRA (kontrastní MR angiografie). Pokud hodnotíme průchod jinou než cévní strukturou, hovoříme o dynamickém kontrastním vyšetření.
Diskuse
2. Základní diferenciální diagnostika hypertrofie a atrofie optického nervu 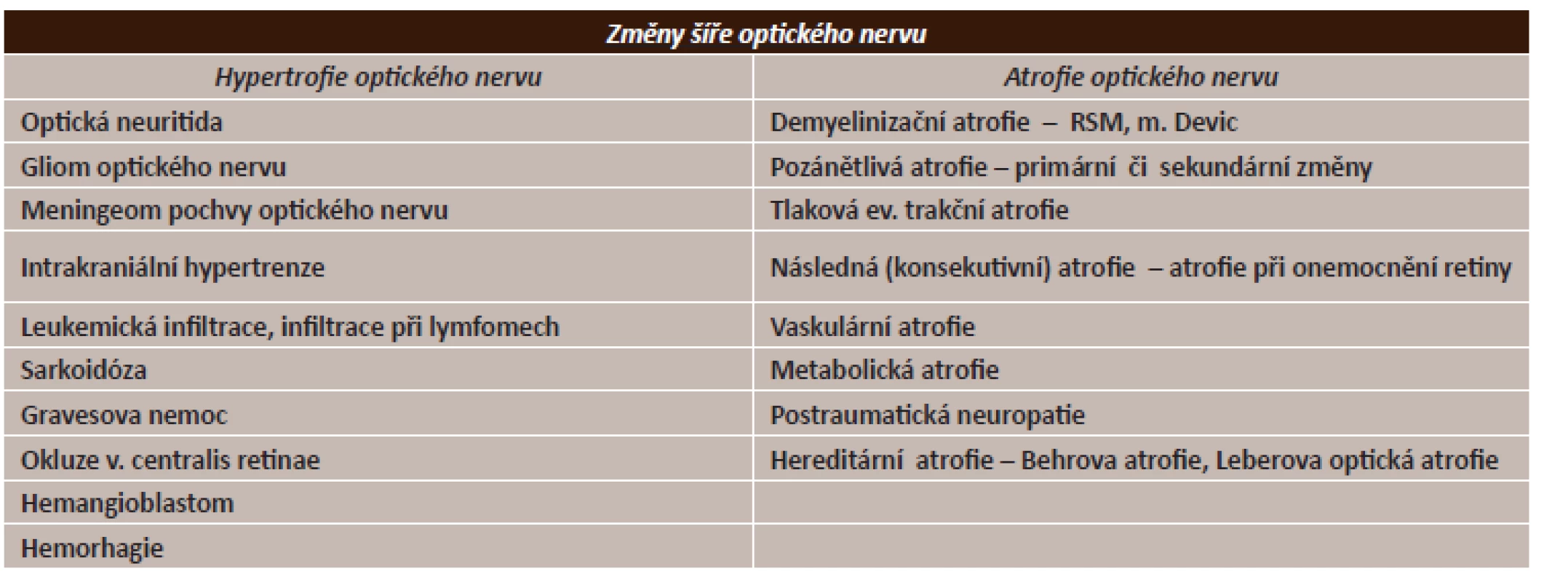
3. Příčiny zvýšení signálu optického nervu v T2 vážení nativně 
4. Patologické procesy ve střední jámě s možnou poruchou vizu 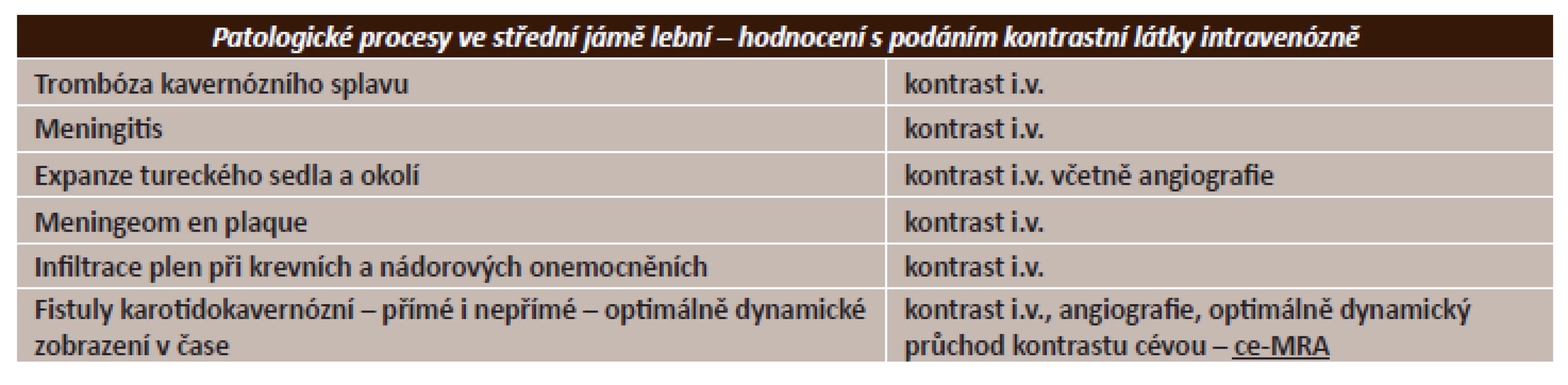
Zobrazením optického nervu pomocí MR získáváme kvalitní nástroj k hodnocení ložiskových změn optického nervu – změn jak nativně detekovatelných, tak změn detekovatelných po podání kontrastní látky [1, 7].
Jsme schopni posuzovat šíři samotného nervu i v komparaci s druhou stranou. Srovnání je základem hodnocení atrofie či hypertrofie optického nervu. Je nutné hodnotit i šíři náplně pochvy optického nervu vůči celkové šíři nervu a pochvy, což nelze bez korelace se stavem SA prostor podél mozku [3, 4].
Obr. 10a, 10b Meningeomatóza plen levé hemisféry mozku se zasažením pochvy optického nervu v T1 transverzálním skenu s potlačením tuku spektrální saturací (obr. 10a) a v T2 ciss zobrazení v transverzální rovině (obr. 10b) 
Samostatnou pozornost jistě zaslouží pochva optického nervu v rozsahu očnice až po optický kanálek, za kterým směrem centripetálně přechází do obalů mozku [3, 4].
Součástí vyšetření optických nervů a očnic je vždy vyšetření mozku a pečlivé zhodnocení struktur střední jámy lební – turecké sedlo, kavernózní splav či pleny na bázi lební [3, 8].
Nezbytnou se jeví i kontrola cévních struktur očnice a střední jámy.
Závěr
Zobrazení optického nervu ve 2. až 4. úseku patří magnetické rezonanci. MR je schopna posoudit tloušťku nervu, jeho strukturu se zobrazením ložiskových změn, zhodnotit obaly nervu. Je schopná detailně zobrazit chiasma, optické nervy a struktury střední jámy.
Standardem předcházejícím vyšetření očnice a optických nervů je zobrazení mozku.
Nezbytná je těsná spolupráce indikujícího lékaře, nejlépe oftalmologa s radiodiagnostikem.
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmu a není podpořeno žádnou farmaceutickou firmou.
Do redakce doručeno dne 21. 12. 2016
Do tisku přijato dne 30. 3. 2017
MUDr. Pavla Hanzlíková
MR oddělení Sagena
8. Pěšího pluku 2450
738 01 Frýdek-Místek
e-mail: hanzlikova@sagena.cz
Sources
1. Guy J. et al: Enhancement and Demyelination of the Intraorbital Optic Nerve: Fat Suppression Magnetic Resonance Imaging. Ophthalmology, 1992; 713–7192. 2. Greaney M. J. et al: Comparison of Optic Nerve Imaging Methods to Distinguish Normal Eyes from Those with Glaucoma. Invest. Ophthalmol Vis Sci, 2002; 3(1): 140–145 . 3. Foram G.: Magnetic resonance imaging of optic nerve. Indian Radiol Imaging. 2015; Oct - Dec; 25(4): 421–438. 4. Harbison H., Noble V.: Using MRI of the optic nerve sheath to detect elevated intracranial pressure. Critical Care, 2008; 12 : 181. 5. Mangrum W. et al: Duke Review of MRI Principles, Philadelphia, Elsevier Health Sciences, 2012, p. 278. ISBN 978-1-4557-0084-4. 6. Mechl M., Tintěra J., Žižka J. et al.: Protokoly MR zobrazování, Praha, Galén, 2014; s. 18–43. ISBN 978-80-7492-109-4. 7. Miller D. H. et al: Magnetic resonance imaging of the optic nerve in optic neuritis. Neurology February 1988; 38(2): p. 175. 8. Montaleone P.: The optic nerve: A clinical perspective. Univ West Ont Med J, 2010; 79 : 37, 9. 9. Trip S. Anand et al: Optic nerve atrophy and retinal nerve fibre layer thinning following optic neuritis: Evidence that axonal loss is a substrate of MRI-detected atrophy. NeuroImage 2006; 31 (1): p. 286–293.
Labels
Maxillofacial surgery Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2017 Issue 1-
All articles in this issue
- HYBRID MONOVISION
-
Optické vlastnosti myopické korekce ortokeratologickými kontaktními čočkami
(případová studie) - Bilateral Congenital Multiple Pigmented Vitreous Cysts in a Three-year-old Girl: Ten Years Follow up
- Clinical Results of the Implantation of Two Types of Multifocal Rotational Asymmetric Intraocular Lenses
- TATTOO-ASSOCIATED UVEITIS
- MAGNETIC RESONANCE STRENGTH OF 1.5 T – POSSIBILITIES DETAILED VIEW OF THE OPTIC NERVE
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue-
Optické vlastnosti myopické korekce ortokeratologickými kontaktními čočkami
(případová studie) - MAGNETIC RESONANCE STRENGTH OF 1.5 T – POSSIBILITIES DETAILED VIEW OF THE OPTIC NERVE
- HYBRID MONOVISION
- TATTOO-ASSOCIATED UVEITIS
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


![Úseky optického nervu [1]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/1c4825fc6766dedefecaebd29a48432d.png)







