-
Medical journals
- Career
Farmakologické testy u Hornerova syndromu
: K. Skorkovská
: Oddělení nemocí očních a optometrie Lékařská fakulta Masarykovy univerzity Fakultní nemocnice u sv. Anny, Brno primář MUDr. Lubomír Hanák
: Čes. a slov. Oftal., 72, 2016, No. 2, p. 39-43
: Case Reports
V kazuistice je prezentován případ pacientky, která byla na naše oddělení odeslána pro rok trvající anizokorii. Kromě anizokorie pacientka žádné subjektivní potíže neměla. Zornice na pravém oku byla o více než 1 mm širší než zornice vlevo. Přímá fotoreakce byla výbavná na obou očích, na levém oku byl patrný dilatační deficit. Byla přítomna lehká ptóza horního víčka vlevo. Nález na předním i zadním segmentu byl na obou očích bez patologie, jen na levém oku byla duhovka poněkud světlejší. Oční nález ukazoval na Hornerův syndrom, jehož příčinu se však nepodařilo zjistit. V kazuistice je poukázáno na problémy spojené s farmakologickými testy pro průkaz Hornerova syndromu a jsou uvedeny alternativy kokainového testu s ohledem na látky, které jsou v současné době v České republice dostupné.
Klíčová slova:
anizokorie, Hornerův syndrom, kokainový test, fenylefrinÚvod
Hornerův syndrom shrnuje příznaky jednostranné obrny sympatického nervového systému. Na postižené straně je zornice pro inaktivitu musculus dilatator pupillae užší a je přítomna ptóza horního víčka v důsledku parézy Müllerova svalu. Dolní víčko naopak lehce vystoupí, protože jsou postiženy i sympatikem inervované retraktory dolního víčka. Enoftalmus je tedy pouze zdánlivý, způsobený zúžením oční štěrbiny z obou stran, a z klasické triády příznaků „ptóza, mióza, enoftalmus“ dnes popisujeme jen první dva [10, 11].
Hornerův syndrom se vyskytuje relativně vzácně, proto je důležité si nejdříve ověřit, zda se o toto onemocnění opravdu jedná. To je možné pomocí farmakologických pupilárních testů, z nichž některé dokáží také rozlišit preganglionární nebo postganglionární postižení. Spolehlivě lze Hornerovu zornici bez ohledu na lokalizaci léze identifikovat kokainovým testem: po instilaci 5% kokainu do obou očí se zdravá zornice po 60 minutách rozšíří, neboť kokain zablokuje zpětnou resorpci noradrenalinu do nervových zakončení a tím prodlouží jeho působení na sval. U Hornerova syndromu je ale uvolňování tohoto neurotransmiteru sníženo nebo zcela chybí a kokainový blok je proto bez efektu. Hornerova zornice se po aplikaci kokainu nerozšíří.
Obstarat kokainové kapky pro průkaz Hornerova syndromu bylo dříve relativně snadné, protože se kokain v očním lékařství používal jako anestetikum. Dnes je však kokain v praxi obtížně dostupný a jeho skladování je vázáno přísnými pravidly pro zacházení s omamnými látkami. Také další látky jako například hydroxyamfetamin, pholedrin nebo tyramin, které se pro farmakologické testy v minulosti používaly, nejsou v lékárnách dostupné. Proto se začaly při diagnostice Hornerova syndromu zkoušet jiné substance, které jsou snadno a rychle k dispozici. Jedná se zejména o nepřímá sympatomimetika působící jako agonisté na receptorech pro noradrenalin. Z nich se v zahraničí etabloval apraclonidin, vyráběný jako antiglaukomatikum ve formě HVLP přípravku, který u nás však není registrovaný. V České republice lze z alternativních surovin sehnat pouze adrenalin nebo fenylefrin. Hyfroxyamfetamin, pholedrin, tyramin ani apraclonidin předepsat nelze.
Fenylefrin je obsažen v HVLP přípravku Neosynephrin (10% roztok fenylefrinu), který má většina očních lékařů v ordinaci. 1% roztok fenylefrinu působí na principu denervační hypersenzitivity musculus dilatator pupillae k jeho specifickému neurotransmiteru nebo farmakologickým agonistům, která se vyvine při postganglionární poruše sympatické inervace. Hornerova zornice by se měla po instilaci 1% fenylefrinu rozšířit, naopak zdravá zornice nikoli. V následující kazuistice bych ráda popsala příklad využití fenylefrinu při farmakologickém průkazu Hornerova syndromu a zároveň diagnostické rozpaky, které mohou anizokorii způsobenou Hornerovým syndromem provázet.
Kazuistika
V lednu 2015 se na naše oddělení dostavila šedesátiletá pacientka za účelem vyšetření anizokorie, která u ní byla zjištěna náhodně již před rokem při předpisu brýlí u sektorového oftalmologa. Pacientka žádné subjektivní potíže neměla, celkově se léčila jen s hypertenzí. Zornice na pravém oku byla širší než na oku levém. Během posledního roku paní absolvovala řadu vyšetření, která však nevedla ke stanovení diagnózy ani příčiny anizokorie. Za patologickou byla vždy považována širší zornice na pravém oku.
Po zjištění anizokorie byla pacientka odeslána svým očním lékařem nejdříve k sektorovému neurologovi, kde byla v objektivním nálezu zjištěna distální senzomotorická polyneuropatie a na magnetické rezonanci (MR) hlavy popsány nespecifické hyperintenzity v mozku supratentoriálně. Pro tento nález byla pacientka odeslána do centra pro roztroušenou sklerózu naší nemocnice, kde bylo toto onemocnění vyloučeno, změny na MR označeny spíše jako degenerativní a k rozšíření diagnostiky anizokorie doporučen odběr protilátek proti boreliím a ultrazvuk magistrálních tepen. Nález na krčních tepnách byl v pořádku, IgG protilátky proti Borrelia burgdorferi však vyšly pozitivní, proto byla pacientka odeslána na kliniku infekčních chorob. Tam byla hladina protilátek proti boreliím označena za „běžnou“, ale s ohledem na anizokorii doporučena lumbální punkce, která by umožnila stanovit hladinu protilátek přímo v mozkomíšním moku. Pacientka se však lumbální punkce bála, proto byla svou oční lékařkou odeslána ještě na konzultaci k nám.
Při vyšetření na našem pracovišti byla zornice na pravém oku širší, rozdíl v průměru zornice pravého a levého oka byl více než 1 mm. Přímá fotoreakce byla přítomna na obou očích, na levém oku byl patrný dilatační deficit. Horní víčko levého oka bylo lehce pokleslé a na cílený dotaz pacientka uvedla, že si podle fotek poklesu horního víčka sama všimla. Okulomotorika byla v normě, diplopii pacientka neudávala. Zraková ostrost byla na obou očích 1,0 naturálně, nitrooční tlak v normě a zorné pole intaktní. Nález na předním i zadním segmentu byl na obou očích bez patologie, byla patrná jen diskrétní heterochromie, světlejší byla duhovka na oku levém.
Oční nález ukazoval na Hornerův syndrom vlevo. Pro průkaz tohoto syndromu by se měl v ideálním případě provést kokainový test. Když jsem však v naší ústavní lékárně začala shánět kokain, zjistila jsem, že by se musel kokain speciálně objednat, kapky by stály 1 500 Kč a jeho předpis by byl značně komplikovaný. Začala jsem tedy hledat jinou alternativu. V západní Evropě používaný apraclonidin není v ČR registrovaný a mimořádný dovoz jednoho balení těchto kapek by byl nereálný. Rozhodla jsem se tedy vyzkoušet 1% roztok fenylefrinu, který jsem si nechala připravit v lékárně naředěním 10% fenylefrinu (Neosynephrine-POS). Změřila jsem průměr zornice pravého a levého oka za stejných světelných podmínek před aplikací a jednu hodinu po aplikaci jedné kapky 1% roztoku fenylefrinu do spojivkového vaku obou očí. Před aplikací byl průměr zornice pravého oka 5 mm, levého oka 3 mm. Hodinu po aplikaci 1% fenylefrinu byl průměr zornice pravého oka 5 mm, levého 5 mm a rovněž se zlepšil pokles horního víčka vlevo (obr. 1). Výsledek testu ukázal na postganglionární lézi sympatiku vlevo.
1. Průměr zornice pravého oka byl před aplikací 1% fenylefrinu 5 mm, levého oka 3 mm (nahoře). Hodinu po aplikaci 1% fenylefrinu se průměr zornice pravého oka nezměnil, na levém oku se zornice rozšířila a rovněž se zlepšil pokles horního víčka vlevo (dole). Výsledek testu ukázal na postganglionární lézi sympatiku vlevo 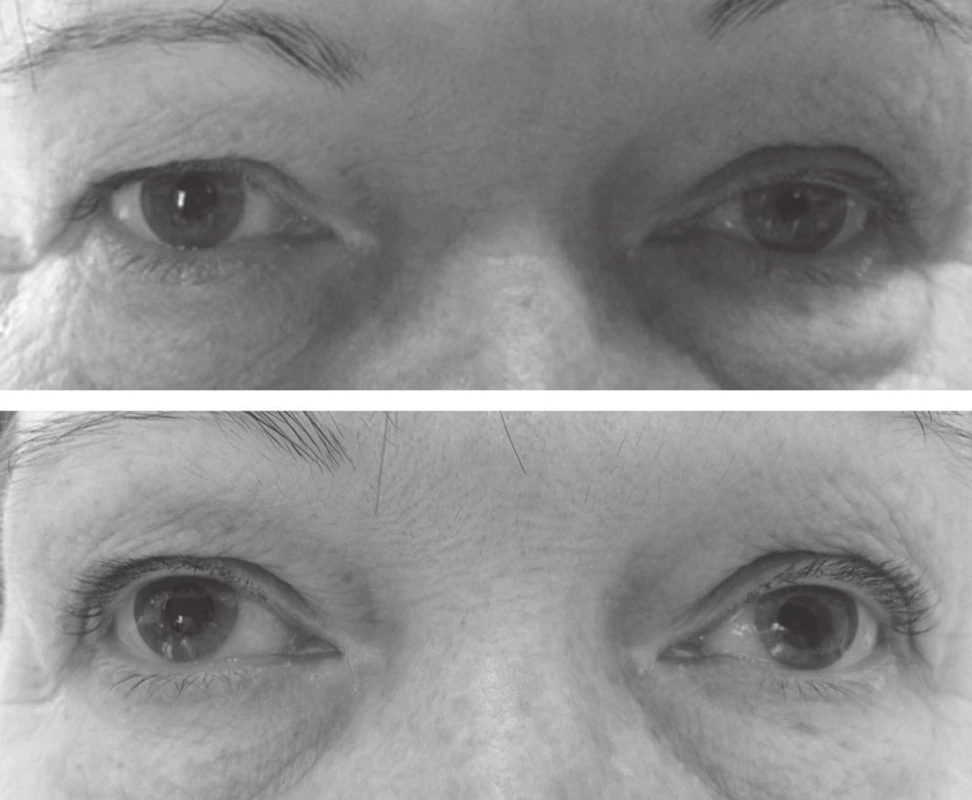
Pro potvrzení efektu 1% fenylefrinu jsem se ze studijních důvodů přece jen rozhodla provést také kokainový test. Po složitém vyřizování mi bylo povoleno vyzvednout si mimořádně speciální recept na opiáty, na očním už totiž žádné takové recepty nemáme. V lékárně jsem pak objednala přípravu 5% kokainových očních kapek. Kokainový test jsme s pacientkou provedly s odstupem jednoho měsíce od předchozího testu. Opět jsem změřila šíři zornice obou očí, aplikovala jsem do spojivkového vaku každého oka jednu kapku 5% kokainu a průměr zornice změřila znovu po jedné hodině za stejných světelných podmínek. Před aplikací kokainu měla zornice na pravém oku šířku 3 mm, na levém oku 2 mm. Hodinu po nakapání kokainu se pravá zornice rozšířila na 5 mm, průměr levé zornice se nezměnil (obr. 2). Kokainový test jednoznačně potvrdil, že se jedná o Hornerův syndrom.
2. Před aplikací kokainu měla zornice na pravém oku šířku 3 mm, na levém oku 2 mm (nahoře). Hodinu po nakapání kokainu se pravá zornice rozšířila na 5 mm, průměr levé zornice se nezměnil (dole). Kokainový test potvrdil, že se jedná o Hornerův syndrom 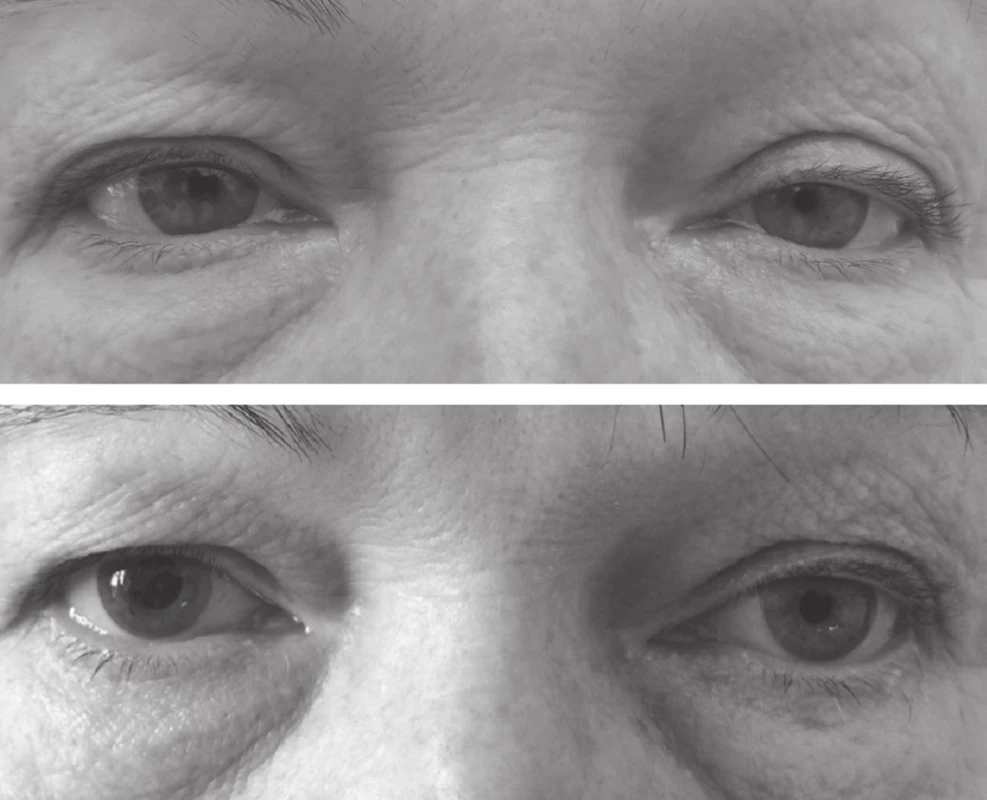
U pacientky tedy byla diagnostikována postganglionární forma Hornerova syndromu. Pro doplnění diagnostiky byl proveden rentgen plic, který neprokázal žádné patologické změny na plicích nebo v oblasti horní hrudní apertury, a vyšetření štítné žlázy, to bylo rovněž v normě. Protože byl Hornerův syndrom přítomný již více než rok, na což ukazovala i lehká heterochromie duhovky, dosavadní vyšetření nezjistila žádnou patologii a pacientka byla bez jiných obtíží nebo příznaků, rozhodla jsem se stav jen sledovat. Zároveň nebyl důvod pro provedení zvažované lumbální punkce na klinice infekčních chorob.
Diskuse
Nejnápadnějšími příznaky Hornerova syndromu jsou mióza a ptóza se zúžením oční štěrbiny. Fotoreakce je u Hornerova syndromu dobře výbavná, protože parasympatikus a tedy funkce musculus sphincter pupillae je intaktní. Je však přítomný dilatační deficit, který lze při vyšetření zornicových reakcí ve tmě zaregistrovat buď pomocí infračervené kamery, nebo pozorováním zornice při použití druhého, slabšího zdroje světla, kterým osvětlujeme zornici zespodu. Anizokorie je u Hornerova syndromu měnlivá, vždy větší za šera nebo při emocích, protože se zdravá zornice více rozšíří [11].
Pokud leží léze před bifurkací karotidy, tedy před odstupem sympatických vláken pro sekreci potu a regulaci teploty v obličeji, může se k projevům Hornerova syndromu přidat anhidróza a zarudnutí poloviny obličeje na postižené straně. U vrozených a perinatálně vzniklých obrn sympatiku se vyskytuje heterochromie duhovky. Postižená duhovka si totiž uchová šedomodrou barvu novorozenecké iris, protože rozvoj pigmentace duhovky vyžaduje intaktní sympatickou inervaci. Také u dospělého s dlouhotrvajícím Hornerovým syndromem dochází po letech ke ztrátě pigmentu duhovky [11].
Dráha sympatiku se táhne od hypothalamu k druhému hrudnímu obratli, ve stěně karotidy zpět vzhůru přes sinus cavernosus, dále spolu s n. abducens a n. ophthalmicus skrz orbitu až k musculus dilatator pupillae a Müllerovu svalu horního víčka. V jejím průběhu dochází k přepojení na dvou místech – v centrum ciliospinale a v ganglion cervicale superius. Příčina Hornerova syndromu se může nacházet v oblasti centrálního neuronu (od hypothalamu k centrum ciliospinale), preganglionárního – prvního periferního neuronu sympatiku (mezi centrum ciliospinale a ganglion cervicale superius) nebo postganglionárního – druhého periferního neuronu sympatiku (mezi ganglion cervicale superius a duhovkou).
Možných příčin syndromu je mnoho a zahrnují jak afekce naprosto benigní, tak i procesy velmi závažné, jako je disekce karotidy nebo nádory. Jejich došetření je však často obtížné. Pomoci může anamnéza nebo přidružené symptomy (tab. 1). Nicméně až u třetiny pacientů se i přes adekvátní diagnostiku pomocí zobrazovacích metod nepodaří příčinu zjistit. V takovém případě je vhodné pátrat, jak dlouho je Hornerův syndrom u pacienta přítomen, například pomocí starších fotek. Obecně, trvá-li Hornerův syndrom déle než rok, je nebezpečná příčina velmi nepravděpodobná. Pokud je přítomný kratší dobu, je vhodné provést zobrazení celého průběhu sympatické dráhy [11].
1. Příčiny Hornerova syndromu a příslušné doprovodné příznaky a nálezy 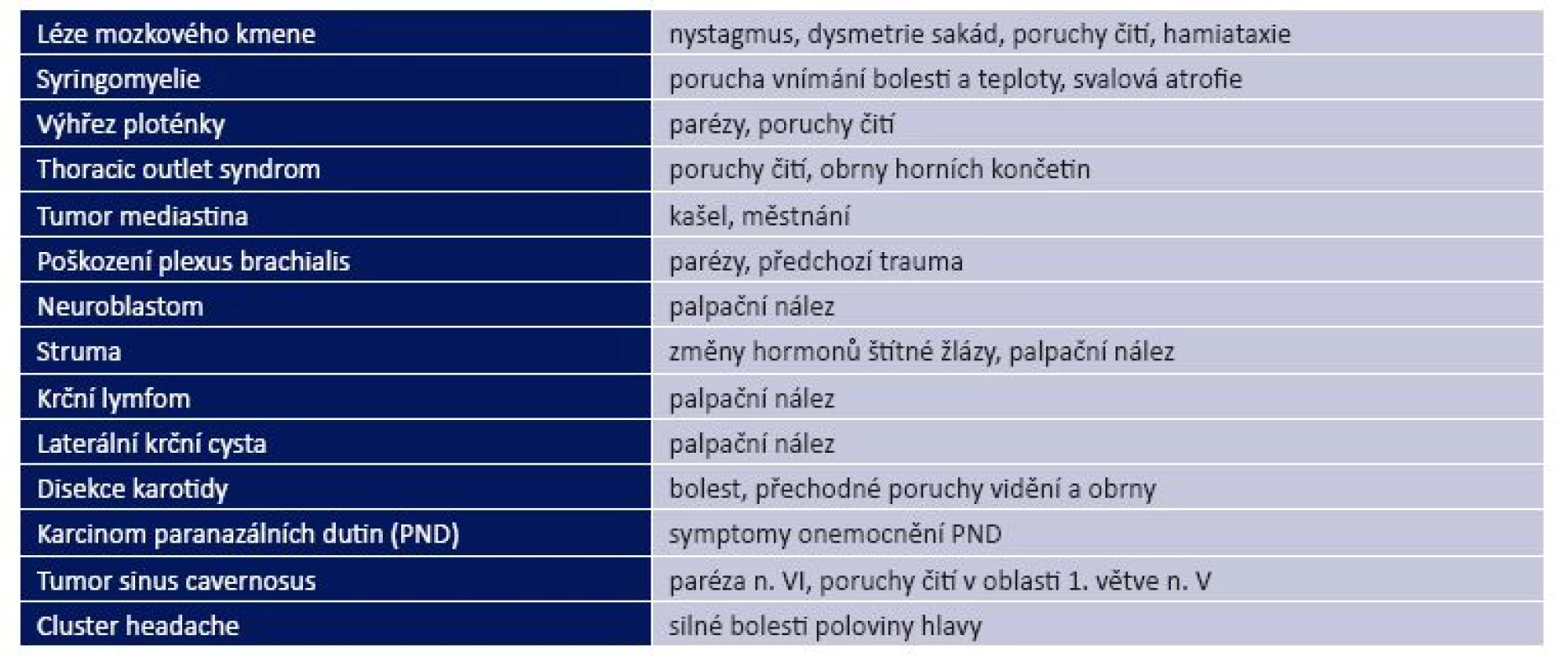
Obecnou vlastností sympatického i parasympatického nervového systému je tzv. denervační supersenzitivita. Podle ní se orgán, který ztratí svou normální inervaci, stane více citlivým k chemickému transmiteru uvolňovanému z příslušných nervových zakončení. Při snížení nebo chybění impulzů ze sympatiku dochází k „up-regulaci“ α1-receptorů musculus dilatator pupillae a tedy jeho větší citlivosti k noradrenalinu nebo jeho agonistům – sympatomimetikům [6].
Právě na podkladě denervační supersenzitivity dojde u postganglionární formy Hornerova syndromu k rozšíření zornice i po aplikaci ředěného roztoku fenylefrinu do spojivkového vaku. U zdravé osoby nebo pacienta s centrální či preganglionární formou Hornerova syndromu se zornice nerozšíří. U naší pacientky se zornice na levém oku rozšířila o 2 mm, na pravém oku se nezměnila, jedná se tedy o postganglionární postižení sympatické inervace vlevo. Zároveň se zlepšila ptóza horního víčka, což můžeme interpretovat rovněž jako důsledek adrenergního působení fenylefrinu.
Srovnání 1% fenylefrinu s 1% hydroxyamfetaminem při průkazu postganglionární léze sympatiku u Hornerova syndromu provedla ve své studii profesorka Danesh-Meyer. U 14 pacientů s Hornerovým syndromem způsobil fenylefrin rozšíření zornice u postganglionární formy v průměru o 1,9 mm, u léze centrálního nebo preganglionárního neuronu činila změna šíře zornice jen 0,25 mm a 0,5 mm. Šířka zdravé zornice se ve všech případech změnila v průměru pouze o 0,2 mm. Senzitivita fenylefrinu dosáhla v této studii 81 %, specificita 100 %. Pro srovnání senzitivita 1% hydroxyamfetaminu byla v této studii 93 % a specificita 83 %. 1% fenylefrin tedy představuje spolehlivou náhradu dříve používaného hydroxyamfetaminu, který není v lékárnách dostupný [3].
Alternativou k fenylefrinu může být v našich podmínkách další sympatomimetický preparát, a sice adrenalin. Ten v ředění 1‰ nepůsobí na šíři zornice na zdravém oku, ale podobně jako fenylefrin rozšíří díky denervační přecitlivělosti zornici s postganglionární lézí krčního sympatiku. Limitací je jedině jeho poněkud horší prostupnost rohovkou. Adrenalin 1‰ je povinnou součástí všech resuscitačních balíčků a měl by tedy být dostupný okamžitě. Cena jedné ampulky je pouhých 24 Kč.
Na principu denervační supersenzitivity působí na duhovku u Hornerova syndromu také sympatomimetikum apraclonidin 0,5%, který je v západní Evropě dostupný jako antiglaukomatikum Iopidine® od firmy Alcon. Zatímco u zdravé zornice nedojde k žádnému – nebo jen minimálnímu – rozšíření, Hornerova zornice se rozšíří výrazně a rovněž se zlepší ptóza. Kromě snadné dostupnosti spočívá výhoda testu s apraclonidinem také v tom, že lze změnu v šířce zornice odečíst již za 15 minut [1, 6]. V zemích, kde je apraclonidin registrovaný, je tento preparát nejlepší a nejjednodušší alternativou ke kokainu při farmakologickém průkazu Hornerova syndromu.
Námitkou proti užití apraclonidinu, fenylefrinu nebo jiného α1-sympatomimetika může být, že se zmíněná přecitlivělost adrenergních receptorů sympatiku vyvíjí pomalu. Je sice prokazatelná již za několik dnů, ale plně vyvinutá je až za 1–2 týdny [8]. Proto může být výsledek farmakologického testu u časné formy Hornerova syndromu falešně negativní [4, 7]. Například Falzon a kol. popsali případy dvou pacientů s postganglionární formou Hornerova syndromu, u kterých nebylo možné denervační supersenzitivitu prokázat pomocí 1% phenylephrinu po třech dnech trvání potíží, nýbrž až deset dní po rozvoji příznaků [5]. Na druhou stranu existují však i práce, které dokazují, že se denervační supersenzitivita rozvine naopak velmi rychle, dokonce během několika hodin [1]. Rozřešení by přinesla jedině studie s velkým počtem pacientů, což je však v případě Hornerova syndromu obtížné. Nicméně, jedná-li se o mladého člověka s anamnézou úrazu, bolestmi hlavy a podezřením na Hornerův syndrom, je vhodné co nejrychleji provést magnetickou rezonanci hlavy a krku, a to i bez farmakologických testů zornicových reakcí k vyloučení závažné disekce karotidy, která je nejčastější příčinou cévní mozkové příhody u pacientů mladších 50 let.
Na rozdíl od dospělých platí u dětí nadále, že je při podezření na Hornerův syndrom indikován kokainový test (u dětí do 1 roku s 2,5% kokainem), protože α1-sympatomimetika u nich mohou způsobit pokles krevního tlaku. Správná diagnóza Hornerova syndromu je u dětí důležitá zejména s ohledem na nebezpečí neuroblastomu [12].
Závěr
Přes veškeré nesnáze jsem se u naší pacientky k potvrzení diagnózy Hornerova syndromu dopracovala a mohla jsem ji uklidnit, že nalezení nějaké závažné příčiny je po tak dlouhé době spíše nepravděpodobné. Touto kazuistikou bych však chtěla upozornit hlavně na to, že kokainový test uvedený v učebnicích jako klasický test k průkazu Hornerova syndromu dnes většina oftalmologů v Evropě již neprovádí. Obtížná dostupnost kokainu, jeho vysoká cena a potíže s proskripcí jsou pro běžného oftalmologa zcela limitující. Snahou je tedy využívat pro diagnostiku Hornerova syndromu snadněji dostupné substance, jako je například fenylefrin, adrenalin nebo apraclonidin.
A jak by měl v dnešní době český oftalmolog postupovat při diagnostice Hornerova syndromu u dospělých pacientů? Doporučila bych správně vyšetřit zornicové reakce a při podezření na Hornerův syndrom provést test s 1% roztokem fenylefrinu nebo 1‰ adrenalinem. Pokud se Hornerův syndrom potvrdí, jsou v naší zemi pacienti z očního pracoviště odesílaní nejčastěji k neurologovi, který by se měl pokusit na základě anamnézy a přidružených symptomů odhadnout možnou příčinu Hornerova syndromu a podle toho indikovat další vyšetření, nejčastěji magnetickou rezonanci. Jedná-li se o Hornerův syndrom trvající méně než jeden týden, je nutné provést neurologické vyšetření akutně [11]. Nejsou-li k dispozici kapky pro potvrzení Hornerova syndromu, nemělo by se u pacientů s akutním, bolestivým nebo traumatickým rozvojem příznaků na výsledek farmakologického pupilárního testu čekat a oddalovat tak provedení zobrazovací metody [2].
Předneseno na XXIII. sjezdu České oftalmologické společnosti v Hradci Králové v září 2015.
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmu a není podpořeno žádnou farmaceutickou firmou.
MUDr. Karolína Skorkovská, Ph.D.
Oddělení nemocí očních a optometrie
Fakultní nemocnice u sv. Anny
Pekařská 53
656 91 Brno
Email: karolina.skorkovska@fnusa.cz
Do redakce doručeno dne 25. 9. 2015
Do tisku přijato dne 15. 4. 2016
Sources
1. Cooper-Knock, J., Pepper, I., Hodgson, T. et al.: Early diagnosis of Horner syndrome using topical apraclinidine. J Neuro-Ophthalmol, 31, 2011 : 214–216.
2. Davagnanam, I., Fraser, CL., Miszkiel, K. et al.: Adult Horner´s syndrome: a combined clinical, pharmacological, and imaging algorithm. Eye, 27, 2013 : 291–298.
3. Danesh-Meyer, HV., Savino, P., Sergott, R.: The correlation of phenylephrine 1% with hydroxyaphetamine 1% in Horner´s syndrome. Br J Ophthalmol, 88, 2004, 4 : 592–593
4. Dewan, MA., Harrison, AR., Lee, MS.: False-negative apraclonidine testing in acute Horner syndrome. Can J Ophthalmol, 44, 2009 : 109–110.
5. Falzon, K., Jungkim, S., Charalampidou, S. et al.: Denervation supersensitivity to 1% phenylephrine in Horner syndrome can be demonstrated 10 days after the onset of symptoms. Br J Ophthalmol, 93, 2009 : 130.
6. Freedman, KA., Brown, SM.: Topical apraclonidine in the diagnosis of suspected Horner syndrome, J Neuroophthalmol, 25, 2005 : 83–5.
7. Kawasaki, A., Borruat, FX.: False negative apraclonidine test in two patients with Horner syndrome. Klin Monatsbl Augenheilkd, 225, 2008 : 520–522.
8. Miller, N.: The autonomic nervous system. In Miller, NR., Newman, NJ. (Eds), Walsh and Hoyt´s clinical neuroophthalmology. Philadelphia, Lippincott Williams&Wilkins, 2004, s. 660.
9. Mughal, M., Longmuir, R.: Current pharmacologic testing for Horner syndrome. Current Neurology and Neuroscience Reports, 9, 2009 : 384–389.
10. Otradovec, J.: Zornice. In Otradovec, J. (Ed), Klinická neurooftalmologie. Praha, Grada Publishing, 2003, s. 142–154.
11. Wilhelm, H., Wilhelm, B.: Diagnostik von Pupillenstörungen. In Schiefer, U., Wilhelm, H., Zrenner, E., Burk, A. (Eds), Praktische Neuroophthalmologie. Heidelberg, Kaden Verlag, 2003, s. 53–66.
12. Wilhelm, H., Tonagel, F., Heine, C.: Was tun bei Horner-Syndrom? Z prakt Augenheilkd, 35, 2014, 3 : 119.
Labels
Maxillofacial surgery Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2016 Issue 2-
All articles in this issue
- Refractive Surgery in Children with Myopic Anisometropia and Amblyopia in Comparison with Conventional Treatment by Contact Lenses
- The Effect of Cataract Surgery on the Reproducibility and Outcome of Optical Coherence Tomography Measurements of Macular and Retinal nerve Fibre Layer Thickness
- Quantitative Color Vision Defect Evaluation – Lanthony Test and its Modified Interpretation
- The Effect of Multifocal Toric Lens Rotation on Visual Quality
- The Current Diagnostic Possibilities and Cooperation of Oftalmologist and Neurologist Concerning in Patients with Idiopatic Intracranial Hypertension
- Pharmacological Tests for Horner Syndrome – Case Report
- Punctate Inner Choroidopathy
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Pharmacological Tests for Horner Syndrome – Case Report
- The Effect of Multifocal Toric Lens Rotation on Visual Quality
- Punctate Inner Choroidopathy
- The Current Diagnostic Possibilities and Cooperation of Oftalmologist and Neurologist Concerning in Patients with Idiopatic Intracranial Hypertension
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


