-
Medical journals
- Career
Skríning retinopatie prematúrnych detí (ROP)
Authors: Z. Prepiaková; D. Tomčíková; B. Kostolná; A. Gerinec
Authors‘ workplace: Klinika detskej oftalmológie DFNsP- LFUK Bratislava, prednosta kliniky prof. MUDr. Anton Gerinec, CSc.
Published in: Čes. a slov. Oftal., 70, 2014, No. 2, p. 59-60
Category: Original Article
Overview
Retinopatia prematúrnych detí (ROP) je vazoproliferatívne, potenciálne oslepujúce ochorenie sietnice. Skríningový program prináša harmonogram správneho načasovania vyšetrení prematúrnych detí na včasné zachytenie a liečbu ROP.
Kľúčové slová:
retinopatia prematúrnych detí, skríning, timing vyšetreníAdaptované podľa odporúčaní American Academy of Pediatrics 2013 (3)
Veľmi dôležitú úlohu na výsledku liečby retinopatie nedonosených detí (ROP) zohráva efektívny skríning a správne načasovanie chirurgickej intervencie. Od zavedenia výsledkov ETROP do praxe sa výrazne zlepšila prognóza liečby ROP a už len veľmi malý počet očí dospeje do anatomicky nepriaznivého stavu na sietnici. Skríningový program je zameraný na včasnú identifikáciu prahového (threshold) a u posteriórnych foriem predprahového (prethreshold) štádia retinopatie nedonosených detí.
- Rutinne sa vyšetrujú všetky deti, narodené pred 32. gestačným týždňom (g. t.) s pôrodnou hmotnosťou (p. h.) menšou ako 1 500 g, vybrané deti s pôrodnou hmotnosťou 1 500–2 000 g alebo s gestačným vekom viac ako 32. g. t. pri nestabilnom klinickom stave, pri výskyte rizikových faktorov (perinatálne postihnutie pľúc a kardiovaskulárneho systému, prolongovaná oxygenoterapia, respiračný distress syndróm, chronické ochorenie pľúc, apnoické pauzy, anémia a početné transfúzie, sepsa, perzistujúci ductus arteriosus, operácie v celkovej anestéze, intraventrikulárne hemoragie, viacpočetná tehotnosť..) podľa indikácie neonatológa, pričom pri vyšetrení najmenších rizikových detí je vhodná prítomnosť neonatológa, vzhľadom na možné celkové komplikácie počas vyšetrenia (zástava dýchania, bradykardia).
- Vyšetrenie má vykonávať erudovaný oftalmológ, s dostatočnými skúsenosťami a znalosťami v identifikácii lokalizácie a štádia ROP podľa medzinárodnej klasifikácie ROP (International Committee for the Classification of Retinopathy of Prematurity) (2, 4, 5).
- Vyšetruje sa v topickej anestéze (0,5% Tetracain gtt, 0,4% Benoxi gtt) nepriamym oftalmoskopom s použitím 28 alebo 20-dioptriovej spojnej šošovky, zásadne s použitím rozvierača a háčika na sklerálnu indentáciu, pričom počas vyšetrenia je potrebná imobilizácia dieťaťa. Vyšetrenie sa vykonáva v maximálnej mydriáze, mydriatiká je vhodné podať 3x za sebou v 5–10-minútových intervaloch. Vhodná je kombinácia mydriatík 0,5 % Homatropin gtt, 0,5 % Unitropic gtt, 2,5% Phenylephrin gtt. Pri aplikácii kvapiek a obzvlášť Phenylephrin gtt je potrebné zatlačiť na slzný bod na zníženie systémovej absorpcie liekov a ich nežiadúcich účinkov (tachykardia, systémová hypertenzia, paralytický ileus...). Na minimalizáciu dyskomfortu a bolesti je možné podanie jedného ml 25% glukózy orálne 2 minúty pred oftalmologickým vyšetrením (1).
- Dôležité je určiť termín prvého vyšetrenia tak, aby sa zachytilo vznikajúce prahové (predprahové) štádium ROP, ale súčasne je potrebné obmedziť zbytočné vyšetrenia, ktoré sú záťažou pre prematúrne deti hlavne pri nestabilnom klinickom stave. Prahové (predprahové) štádium ROP, ktoré je indikované na liečbu sa vyvíja najčastejšie v období medzi 34. a 37. postkoncepčným týždňom, pričom u veľmi nezrelých detí sa retinopatia vyvíja neskôr, priemerne medzi 10.–12. postnatálnym týždňom a u zrelších detí vzniká skôr, medzi 5.–7. postnatálnym týždňom. Preto prvé vyšetrenie indikujeme vzhľadom na gestačný vek pri narodení (tab. 1.). Všeobecne, deti narodené pred 28. g. t. vyšetrujeme prvýkrát v 31. postkoncepčnom týždni, deti narodené po 28. g. t. vo veku 3.–4. postnatálneho týždňa.
- Termíny nasledujúcich vyšetrení sú doporučené vyšetrujúcim oftalmológom podľa stavu vaskularizácie a nálezu na sietnici podľa medzinárodnej klasifikácie a celkového klinického stavu dieťaťa, pričom sa odporúča ďalšia kontrola v závislosti od nálezu (tab. 2.).
- Ukončenie skríningových vyšetrení akútnej retinopatie nedonosených detí je možné v závislosti od veku a nálezu na sietnici ak:
- je sietnica kompletne vaskularizovaná do periférie k ora serrata – obzvlášť dôležité ak by bola ROP liečená v monoterapii anti-VEGF (za fyziologických okolností dorastá k ora v období termínu pôrodu medzi 38.–42. g.t.) alebo
- pri dosiahnutí 50 týždňov postkoncepčného veku, pokiaľ nebolo predtým prítomné pre-threshold štádium ROP alebo
- pri jednoznačnej regresii ROP, pokiaľ nie je prítomné abnormálne tkanivo, progresia alebo reaktivácia ROP.
- Liečba akútnej retinopatie nedonosených je indikovaná u vysoko rizikových ROP V pre-threshold štádiu:
Table 1. Timing prvého očného vyšetrenia u prematúrnych detí – adaptované podľa odporúčaní American Academy of Pediatrics 2013 (3). 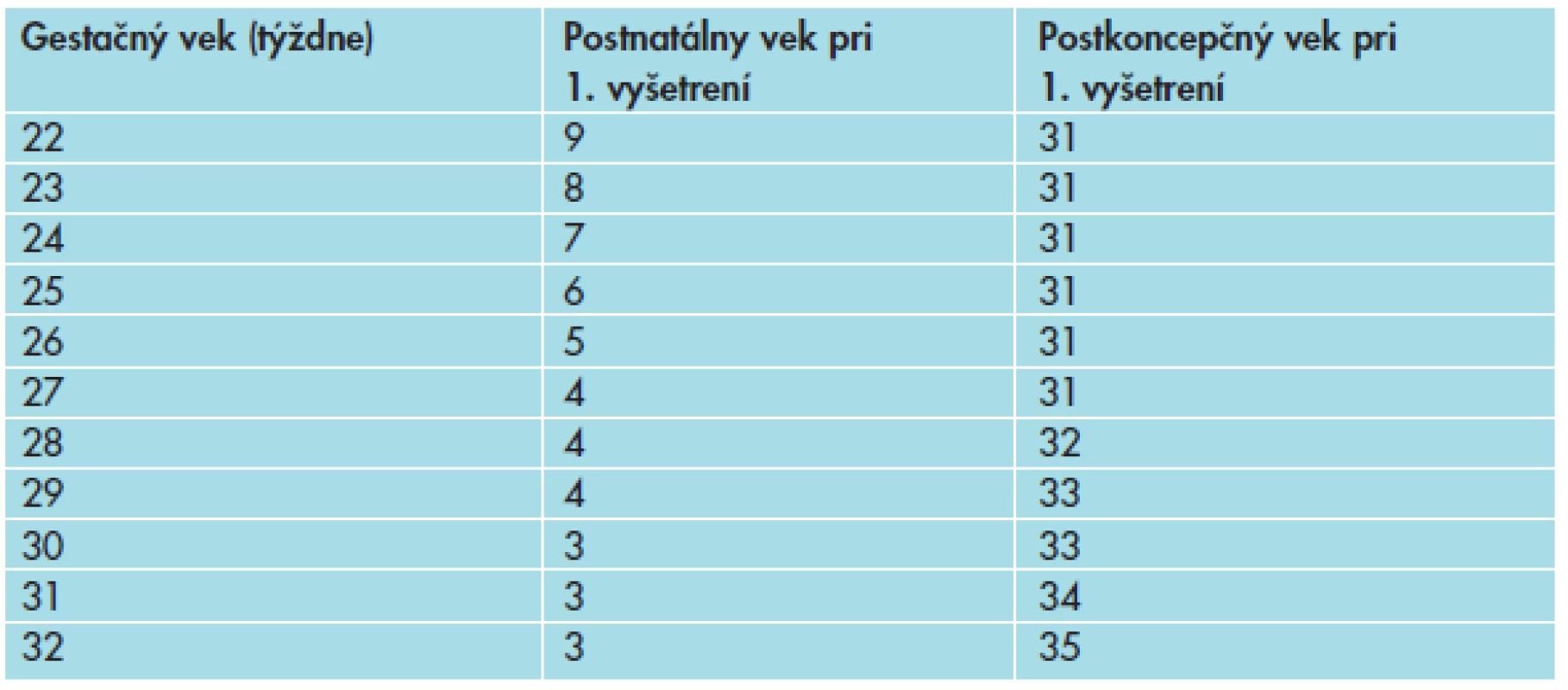
Gestačný vek = trvanie tehotenstva v týždňoch, postnatálny vek = vek v týždňoch od dátumu narodenia, postkoncepčný vek = gestačný vek + postnatálny vek Table 2. Timing kontrolných očných vyšetrení u prematúrnych detí podľa nálezu na sietnici. 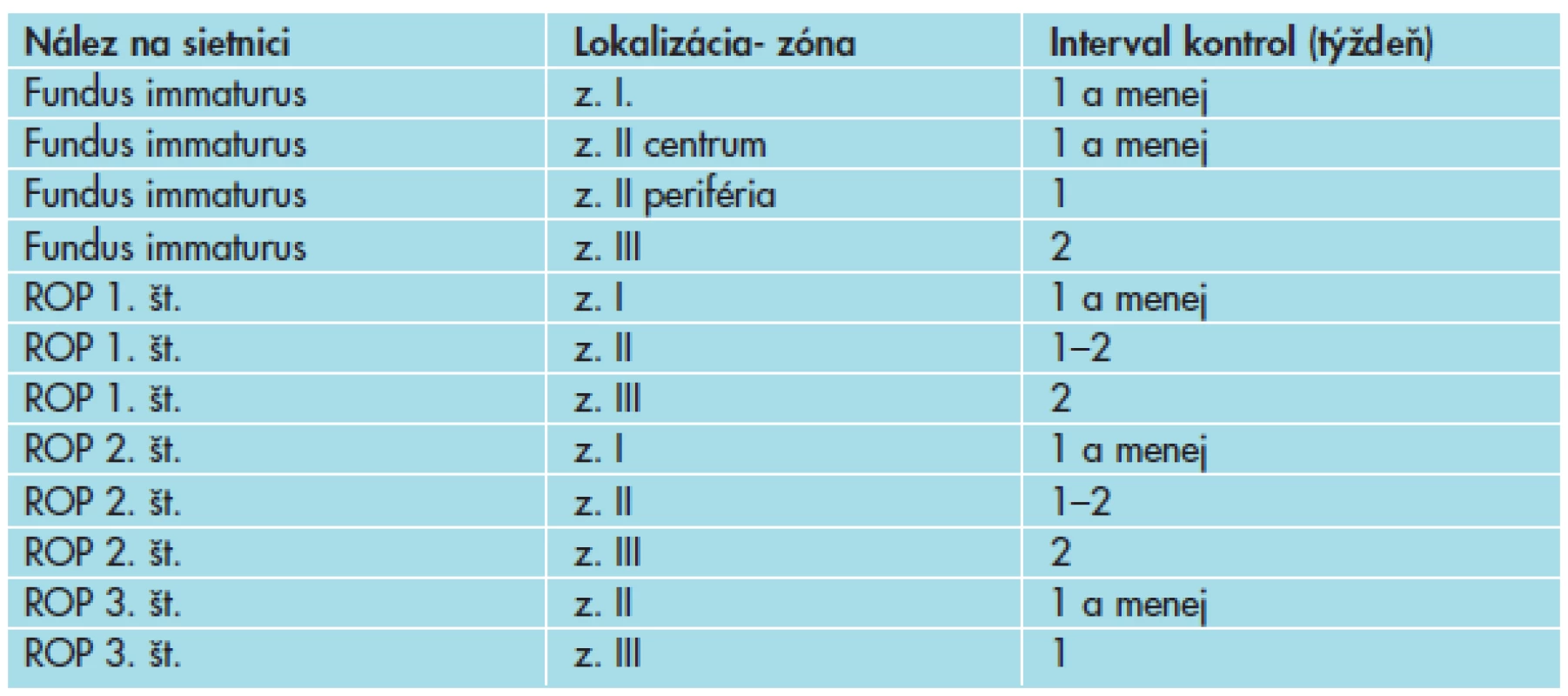
Pri prítomnosti plus (pre-plus) formy ochorenia v zóne I alebo II v závislosti od nálezu je potrebné zvažovať skôr indikáciu na liečbu ako ďalšie sledovanie. U nejednoznačného nálezu, pri prítomnosti pre-plus formy, u rizikových detí s nestabilným klinickým stavom a u menej skúseného vyšetrujúceho je vhodné indikovať vyšetrenie skôr. Pozor na zabudnuté kontroly pri preklade dieťaťa na iné oddelenie a pri prepustení domov. Termín nasledujúceho vyšetrenia musí byť písomne určený a rodič musí byť poučený o riziku straty zraku pri nedodržaní termínu kontroly.- zóna I: ROP akékoľvek štádium s plus formou,
- zóna I: ROP 3 bez plus formy,
- zóna II: ROP 2 alebo 3 s plus formou.
Liečba má byť zrealizovaná do 72 hodín od stanovenia diagnózy, preto pri určovaní termínu ďalšieho vyšetrenia, ak predpokladáme progresiu nálezu a bude nutný transport dieťaťa na špecializované pracovisko, je potrebné počítať s týmto časom.- Pri monoterapii intravitreálne aplikovanými anti-VEGF je indikované pravidelné sledovanie každý týždeň, až do ukončenia vaskularizácie sietnice, vzhľadom na vyššiu pravdepodobnosť recidívy ROP. Keďže žiaden z preparátov anti-VEGF ešte nebol schválený na použitie v pediatrickej praxi na liečbu ROP a nie sú presne známe dlhodobé nežiadúce účinky lieku, je pri aplikácii potrebný informovaný súhlas rodiča s podaním off label liečby (liečby mimo indikačných kritérií).
- Výsledky skríningu sú dôkladne písomne zaznamenané, pričom je dôležitá komunikácia s rodičom, ktorý má byť v prípade vývoja závažného typu ROP informovaný o rizikách postihnutia zraku aj napriek adekvátnej liečbe.
- Vzhľadom na vyššiu pravdepodobnosť rozvoja neskorších očných komplikácií prematurity (myopia, anizometropia, amblyopia, strabizmus, atrofia TZN...) u detí, ktoré boli zahrnuté do skríningu ROP, ostávajú v dispenzarizácii oftalmológa a je potrebné v tomto zmysle informovať rodiča. Následné oftalmologické sledovanie prematúrnych detí je doporučené:
Deti bez ROP a po spontánnej regresii ROP:
- vyšetrenie okolo 1. roku korigovaného veku
- vyšetrenie medzi 24.–30. mesiacom
- vyšetrenie pred začatím školskej dochádzky
Častejšie kontroly indikujeme v závislosti od objektívneho nálezu.
Deti po regresii ROP po liečbe:
- každé 3 mesiace počas 1. roku,
- každých 6 mesiacov do 6. roku alebo podľa objektívneho nálezu,
- dlhodobá dispenzarizácia 1x ročne, je potrebné poučiť rodiča o riziku amócie a samokontrole doma.
Do redakce doručeno dne 6. 1. 2014
Do tisku přijato dne 22. 4. 2014
MUDr. Zuzana Prepiaková
Klinika detskej oftalmológie LF UK a DFNsP
Limbova 1
833 40 Bratislava
Sources
1. Costa, M. C. D., Eckert, G. U., Fortes, B. G. B., et al.: Oral glucose for pain relief during examination for retinopathy of prematurity: a masked randomized clinical trial. Clinics, 68(2); 2013 : 199–204.
2. Early Treatment for Retinopathy of Prematurity Cooperative Group: Revised indications for the treatment of retinopathy of prematurity: results of the early treatment for retinopathy of prematurity randomized trial. Arch Ophthalmol, 121(12); 2003 : 1684–1694.
3. Fierson, W.M., et al.: Screening Examination of Premature Infants for Retinopathy of Prematurity. Pediatrics, 2013; 131(1): 189–195.
4. International Committee for the Classification of Retinopathy of Prematurity: The International Classification of Retinopathy of Prematurity revisited. Arch Ophthalmol, 123(7); 2005 : 991–999.
5. The Committee for the Classification of Retinopathy of Prematurity: An international classification of retinopathy of prematurity Arch Ophthalmol, 102; 1984 : 1130-1134.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2014 Issue 2-
All articles in this issue
- Retinopatia prematúrnych detí I. časť
- Retinopatia prematúrnych detí – terapia II. časť
- Dlouhodobé výsledky implantace Phakic 6 Refractive při korekci krátkozrakosti
- Skríning retinopatie prematúrnych detí (ROP)
- Oční manifestace extrarenálního maligního rhabdoidního tumoru
- Postižení okohybných svalů u pacientů s endokrinní orbitopatií
- Akutní zadní multifokální plakoidní pigmentová epiteliopatie
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Postižení okohybných svalů u pacientů s endokrinní orbitopatií
- Retinopatia prematúrnych detí I. časť
- Akutní zadní multifokální plakoidní pigmentová epiteliopatie
- Retinopatia prematúrnych detí – terapia II. časť
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

