-
Medical journals
- Career
Ztráta zraku po nekomplikované pars plana vitrektomii
: L. Hejsek; J. Dusová; A. Stepanov; P. Rozsíval
: Oční klinika, Fakultní nemocnice Hradec Králové přednosta prof. MUDr. Pavel Rozsíval, CSc., FEBO
: Čes. a slov. Oftal., 69, 2013, No. 6, p. 253-256
: Original Article
Prakticky každá oční operace má svá úskalí a možné komplikace. I po správně a nekomplikovaně provedeném nitroočním či intraorbitálním zákroku může dojít ke ztrátě zrakové ostrosti nebo zorného pole. V perioperačním období vznikla na oku operovaném pro epimakulární membránu (cestou 23G pars plana vitrektomie) okluze arteriálního řečiště sítnice s fatálními následky na zrakové funkce. Vstupní zraková ostrost klesla z 20/63 na prsty před okem. Rizikové faktory dané věkem a základními chorobami byly provázeny systémovou hypotenzí a lehkou anémií. Běžně dostupné lokální a celková terapie nevedly ke zlepšení stavu.
Klíčová slova:
pars plana vitrektomie, ztráta zraku, arteriální okluze sítniceÚvod
Prakticky každá oční operace má svá úskalí a možné komplikace. I po správně a nekomplikovaně provedeném nitroočním či intraorbitálním zákroku může dojít ke ztrátě zrakové ostrosti nebo zorného pole [2]. Správné zhodnocení, diagnostika a včasná intervence (pokud je možná) usnadňují následné diskuse s pacientem a jeho rodinou.
Potenciální příčiny ztráty zrakových funkcí po nekomplikované nitrooční operaci jsou: dekompenzace rohovky, makulární edém, amoce sítnice, pooperační infekce, fototoxicita sítnice, cévní okluze na sítnici, retrobulbární hematom, traumatická neuropatie optiku (při injekci anestetika) apod. Prokázanou komplikací jsou výpady zorného pole v souvislosti s pars plana vitrektomií (PPV). Jejich incidence kolísá v literatuře mezi 1–70 % a jejich patofyziologie je nejasná [7]. Není ani jasné, zde je příčina primárně v retině, či optiku. Za rizikové faktory považujeme mechanické trauma, fototoxicitu, dehydrataci (například vzduchovou tamponádou), elevaci nitrooční tenze, ischemii optiku [4].
Ztráta zrakových funkcí po ne-okulárním zákroku není častá. Bývá způsobena: ischemickou neuropatií optiku (nejčastější komplikace optiku), centrální okluzí retinální artérie (nejčastější komplikace sítnice), akutním glaukomem uzavřeného úhlu [3], pituitárním krvácením a mozkovou slepotou. Nejvyšší incidenci perioperační ztráty zraku vykazuje kardiochirurgie (8,64 případů na 10 000 operací). Na ischemické neuropatii se podílí velké krevní ztráty, dlouhodobá anestezie, hypotermie, hypotenze i hypertenze [5].
Naše kazuistika popisuje neobvyklou perioperační komplikaci PPV – okluzi arteriálního řečiště sítnice.
Metodika
Uvádíme kazuistiku ženy ve věku 73 let. Výsledky hodnotíme retrospektivně. Zrakové funkce byly testovány na ETDRS tabuli, objektivní vyšetření očního pozadí bylo provedeno pomocí optické koherentní tomografie (OCT) a sítnicové kamery pro fotografický a fluoroangiografický záznam (FAG).
Vlastní kazuistika
Žena ve věku 73 let byla odeslána na naše pracoviště ke zvážení operačního řešení epimakulární membrány (ERM) na pravém oku. Anamnesticky udává, že na pravé oko vidí méně asi 2–3 roky. V posledním roce je stav horší. Deformace na Amslerově mřížce jsou stabilní. Stran celkových onemocnění je sledována pro arteriální hypertenzi, ischemickou chorobu srdeční, hypotyreózu, středně těžké asthma bronchiale a hyperurikémii. Je nekuřačka. Před 7 lety prodělala operaci šedého zákalu oboustranně, bez komplikací.
Objektivní nález: nejlépe korigovaná zraková ostrost (BCVA) vpravo je 20/63 a vlevo 20/25. Oboustranně jsou arteficiální nitrooční čočky centrované, kapsuly čiré. Nález na pozadí pravého oka: sklivcový prostor čirý, papila bez patologického nálezu, v makule plošně rozsáhlá ERM, foveola je distopicky posunutá směrem dolů. Na sítnici vlevo jsou ojedinělé tvrdé drúzy, jinak je nález normální. Vstupní OCT vpravo prokazuje ERM (obr. 1 a 2).
1. Předoperační OCT mapa s volumetrickými údaji 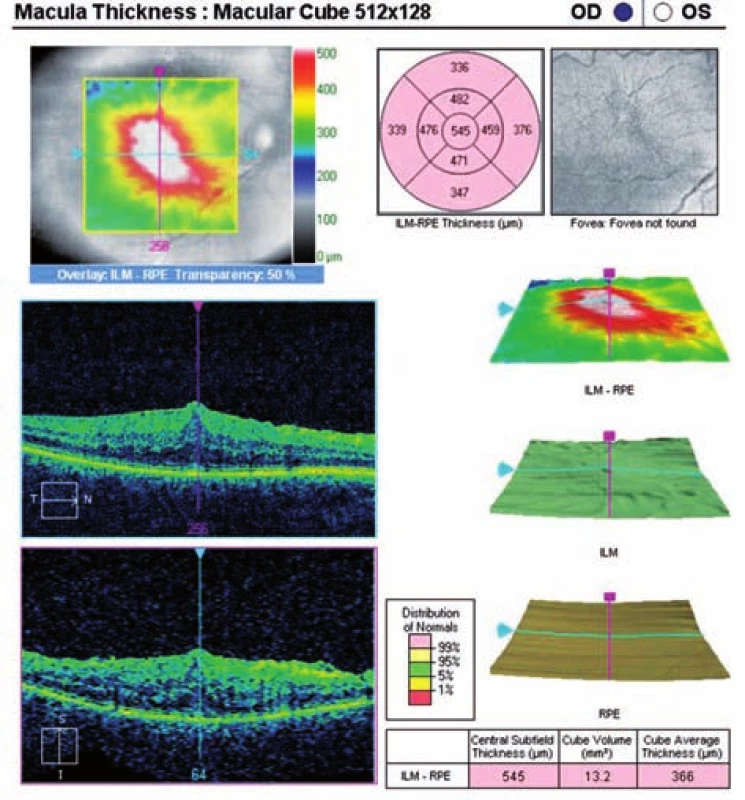
2. Horizontální transfoveolární OCT sken, předoperační nález ERM na pravém oku 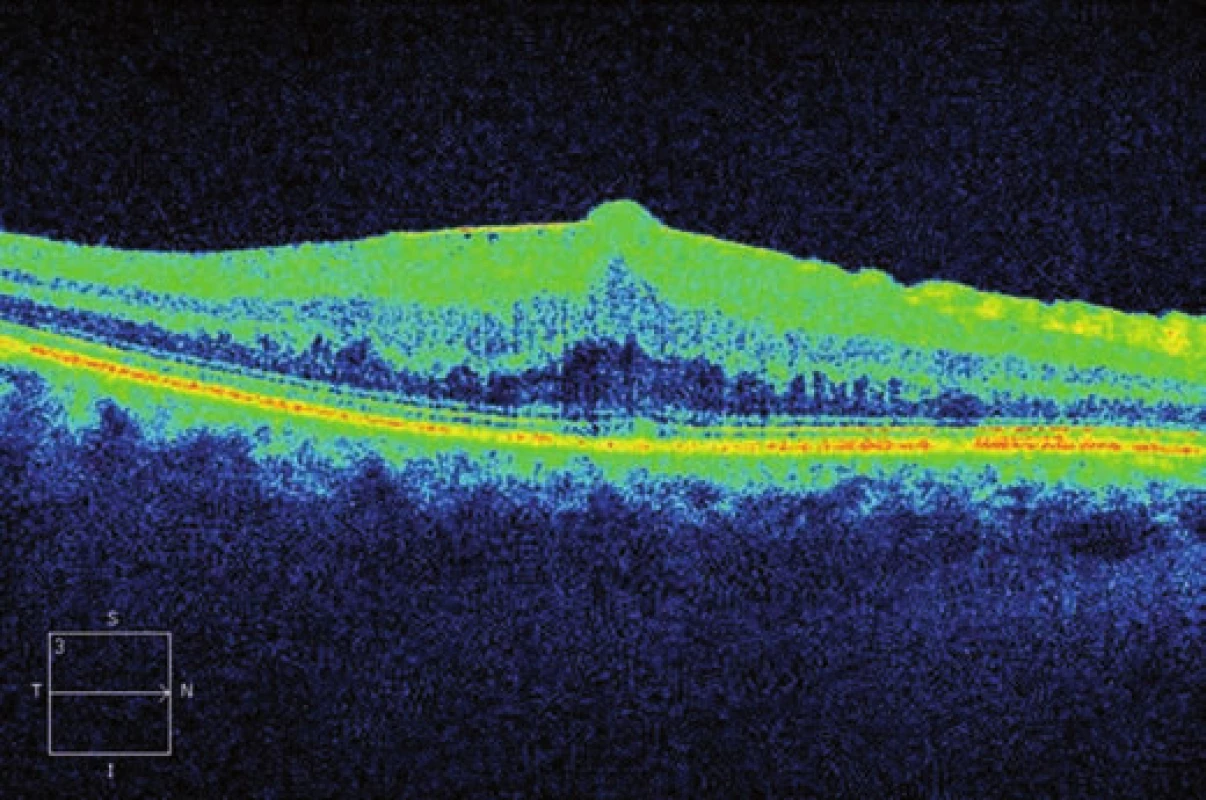
Po domluvě s pacientkou a vzhledem k dobrému nálezu v zevních vrstvách neuroretiny (obr. 2) objednáváme k operačnímu řešení. Z důvodu doby trvání a rozsahu ERM je pacientka zároveň poučená o možném výsledku, že nedojde k výraznému zlepšení zrakové ostrosti (a tato věta je zaznamenána ve zdravotnické dokumentaci).
V celkově dobrém stavu následně přichází pacientka k hospitalizaci. Operační řešení bylo provedeno v klidné retrobulbární anestezii, cestou 23G PPV. Zde uvádíme plné znění operačního protokolu: „V lokální anestezii /Marcain, Supracain/ zavedení portů 3,5 mm od limbu, do dolního portu fixujeme křidélko infuze Ringer roztoku 500 ml s 5 ml 10% glukózy a 0,4 ml. Adrenalinu. PPV, vystříhání změněného sklivce, obarvení modří, zadní sklivcová membrána je odloučená, peeling plošně rozsáhlého komplexu ERM/ /MLI, vystříhání base sklivce bez imprese. Endolaser podél úzkých a málo plněných cév v nazálním kvadrantu a endolaser v nazální periferii (periferní degenerace bez trhliny). Vzhledem k obecně málo plněným cévám neindikuji tamponádu plynem. Vyjmutí portů, masáž sklerotomií, bulbus je tonizován. Místně Gentadex gtt., Timoptol gtt., mušle. Poloha – odpočívat na zádech.“ V pooperačním průběhu se pacientka necítí dobře, je zjištěna arteriální hypotenze 113/38, konzultujeme interního konziliáře a po podání infuze fyziologického roztoku se stav subjektivně i objektivně upravuje. Nález na očním pozadí není zkontrolován. Provedena pouze standardní odpolední observace předního segmentu a vyšetření reflexu od pozadí.
Druhý den ráno je BCVA vpravo pohyb se správnou světelnou projekcí, excentricky vnímá prsty před okem, vlevo 20/25 bez subjektivních obtíží. Nitrooční tenze je oboustranně 18 torr aplanačně. Nález na předním segmentu pravého oka je zcela bez komplikací, sklivcový prostor čistý (jsou patrné detaily na pozadí), retina leží, makula výrazně bledá a prosáklá, v centru je nápadné žlutavé zabarvení neuroretiny (obr. 3). V nazálním kvadrantu se tvoří fotokoagulační stopy.
3. Sumovaný snímek tří barevných fotografií očního pozadí první pooperační den: retinální řečiště je průchodné, makula bledá s bílým pruhem ve foveole a zvýrazněním žlutého zabarvení neuroretiny. V nazálním kvadrantu je patrný žlutý embolus v arteriálním řečišti 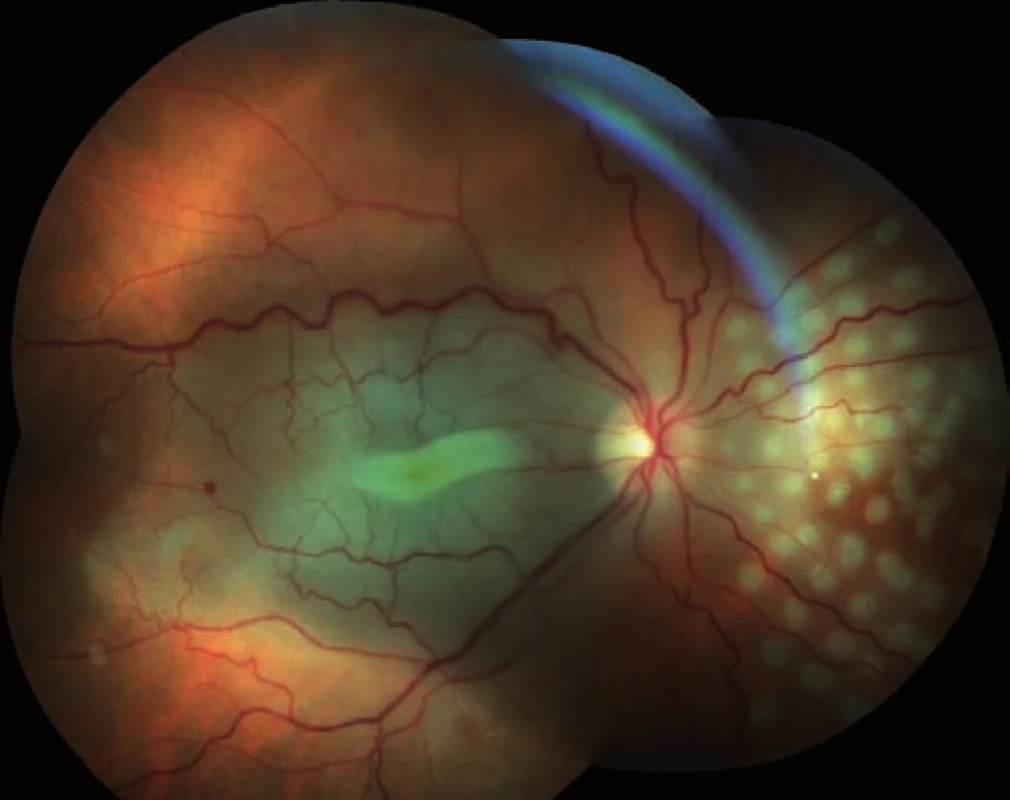
Celkově podáváme Aescin tbl. 3x2 perorálně, Hydrocortison 100 mg intramuskulárně a provádíme fotografické, FAG a OCT vyšetření. Na FAG je v arteriálním řečišti nazálně od terče žlutý cholesterolový embolus, cévní řečiště sítnice je ale již kompletně průchodné (obr. 4 a 5).
Na OCT (první pooperační den) vidíme vysoký edém makuly, retinální vrstvy jsou nápadně setřelé, rychle dochází k dezorganizaci architektury neuroretiny (obr. 6 a 7).
4. Fluorescenční angiogram v 18. sekundě, retinální řečiště se plní bez defektu, chorioidea rovněž bez výpadku průtoku 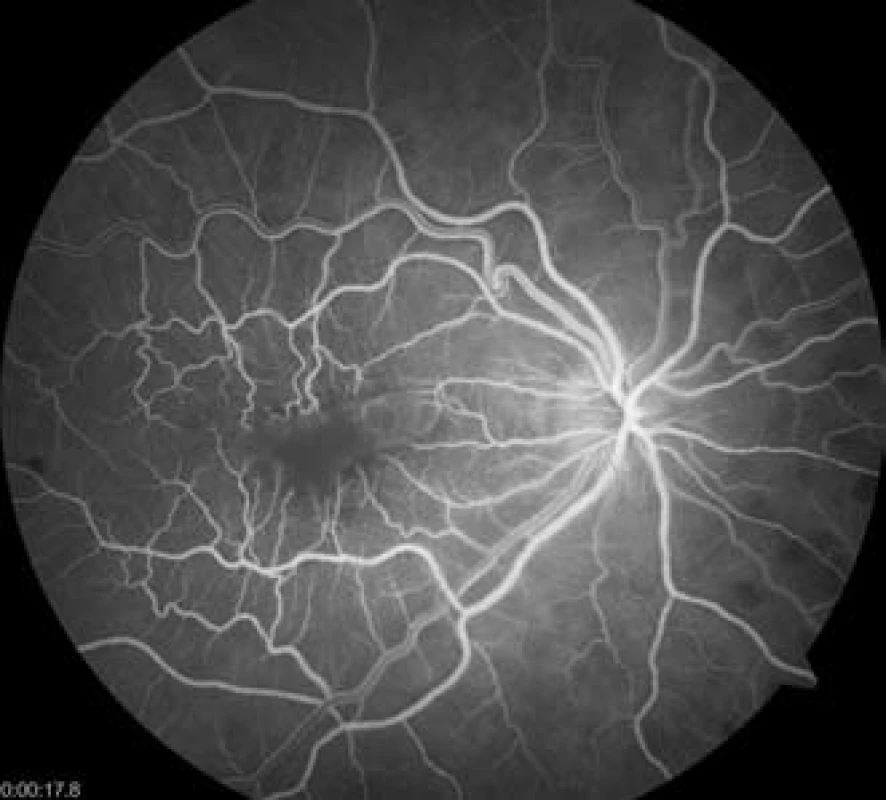
5. Fluorescenční angiogram v 5. minutě vyšetření, kolem ischemické fovey je rozšířená foveální avaskulární zóna, retinální kapiláry jsou „amputované“ a zakončené fokálními hyperfluorescencemi, v nazálním kvadrantu vidíme fotokoagulační stopy 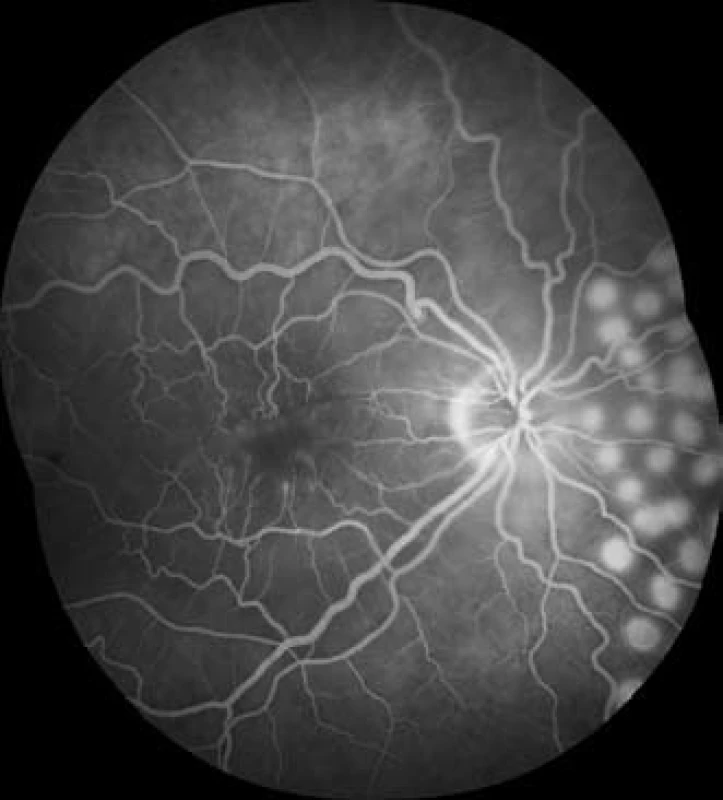
6. Pooperační OCT mapa s volumetrickými údaji 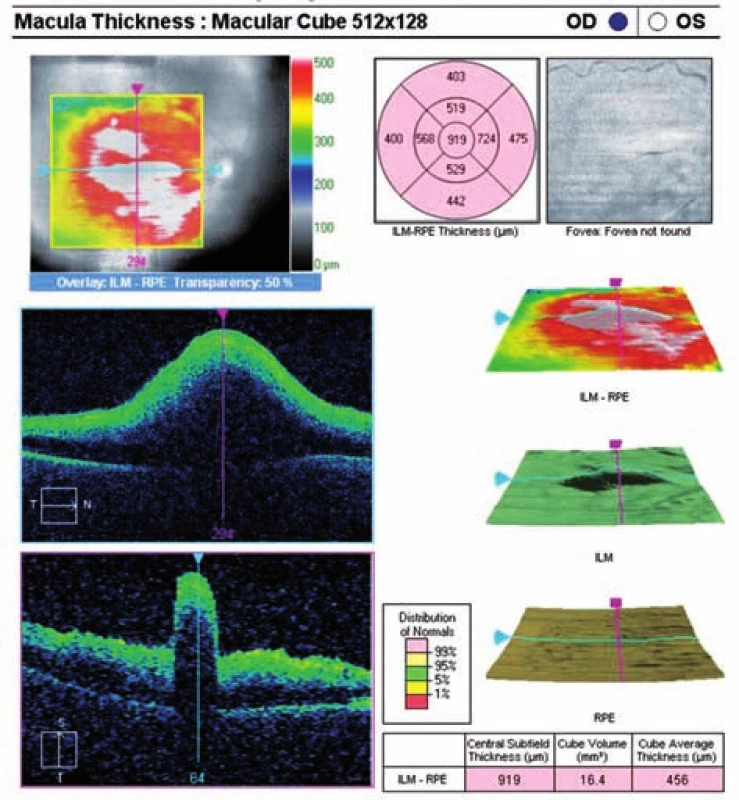
7. Horizontální transfoveolární OCT sken, pooperační nález po PPV 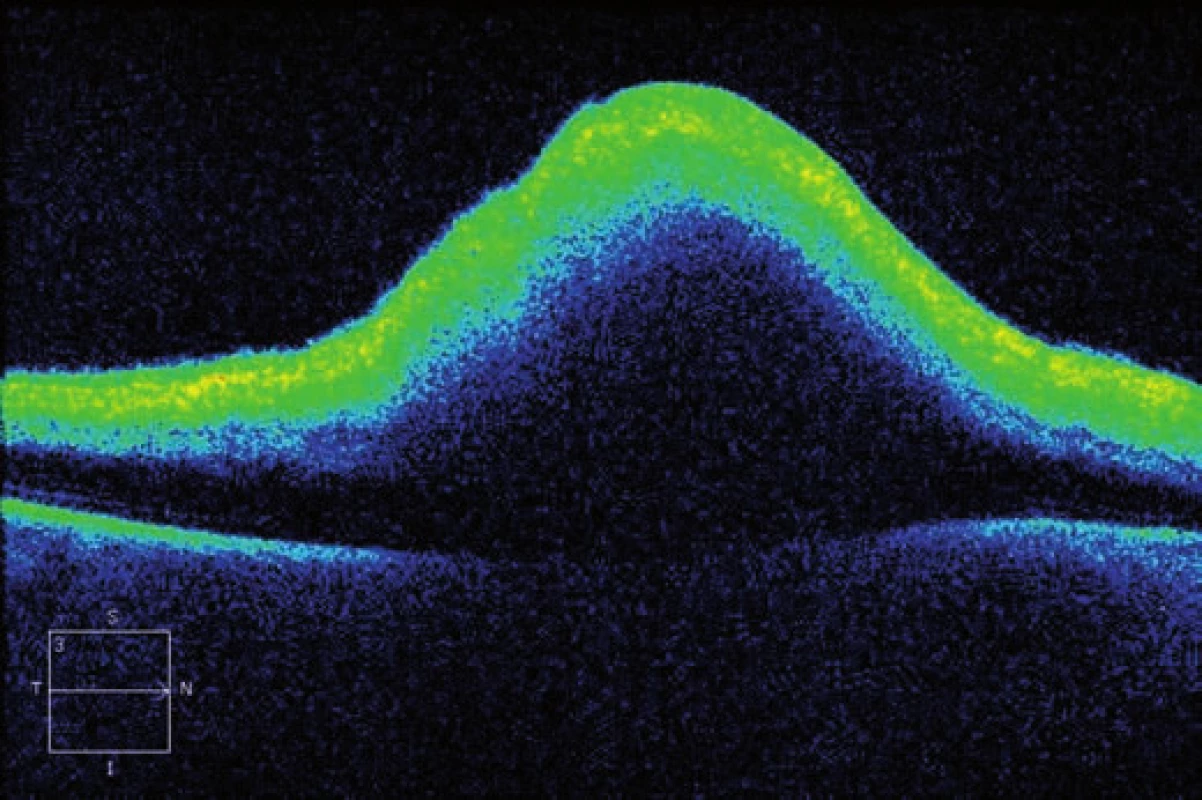
Na základě doporučení interního konzilia podáváme pacientce 7 dní preventivní antikoagulační terapii Clexan 0,8 ml 1xd subkutánně. Při kontrole krevního obrazu nacházíme lehce nižší hodnoty červené řady: erytrocyty 3,67 x 10^12/l, hemoglobin 106 g/l a hematokrit 0,334. Provedená sonografická vyšetření srdce a karotid jsou s normálním nálezem, stejně tak i elektrokardiogram. Během hospitalizace se vidění jen nepatrně projasňuje a pacientku propouštíme do domácí péče se standardní pooperační medikací a k celkovým lékům přidáváme Aescin tbl. 3x2 a Anopyrin 100 mg 1xd.
S odstupem necelých 2 měsíců provádíme kontrolní vyšetření. BCVA vpravo je pouze prsty před okem, nitrooční tenze 13 torr. Přední segment je normální, na pozadí retina leží, normalizuje se makulární zabarvení, v centru jsou jemné odlesky, ve střední periferii poprašky pigmentu, papila nabledlá (zejména v temporálním kvadrantu (obr. 8).
8. Sumovaný snímek dvou barevných fotografií očního pozadí 2 měsíce po operaci: retinální řečiště je průchodné, ale nepravidelně ztenčené a omezeně plněné (zejména nazální kvadrant). Papila je bledá – počíná atrofie, v nazálním kvadrantu přetrvává žlutý embolus v arteriálním řečišti 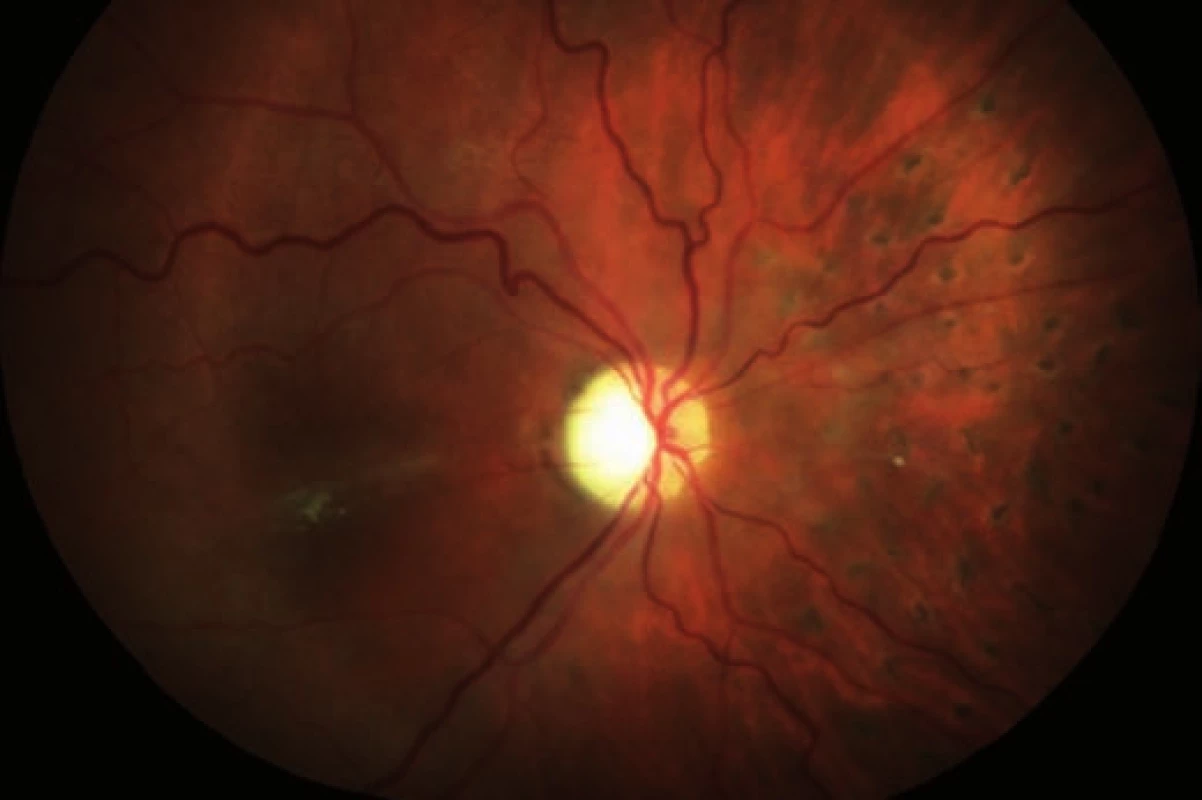
Na OCT se normalizuje foveolární kontura, ustupuje edém retinální vrstvy jsou nadále setřelé – počíná atrofie neuroretiny (obr. 9 a 10). Na levém oku je stacionární nález.
9. Pooperační OCT mapa s volumetrickými údaji s odstupem 2 měsíců po PPV 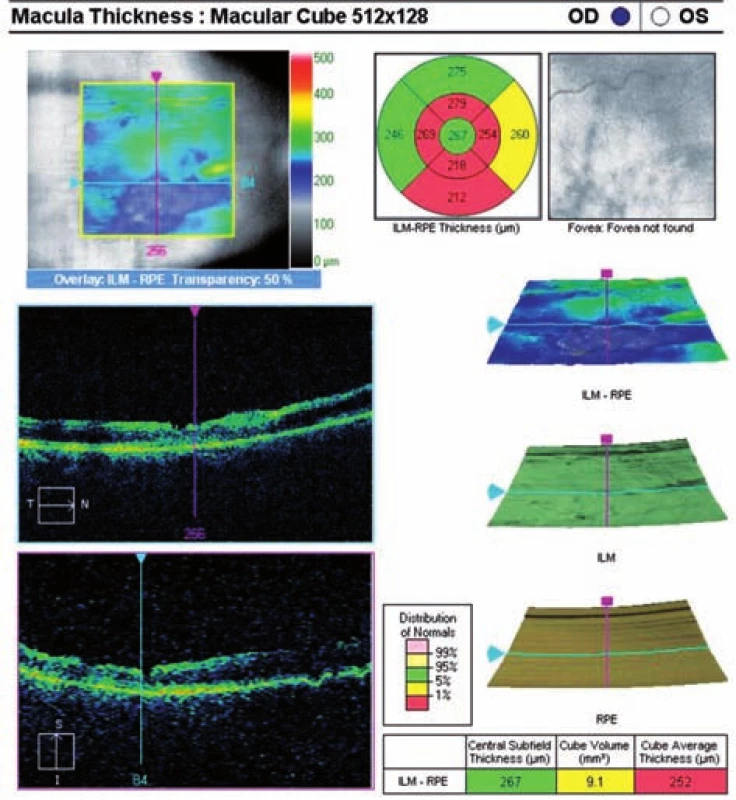
10. Horizontální transfoveolární OCT sken, pooperační nález 2 měsíce po PPV 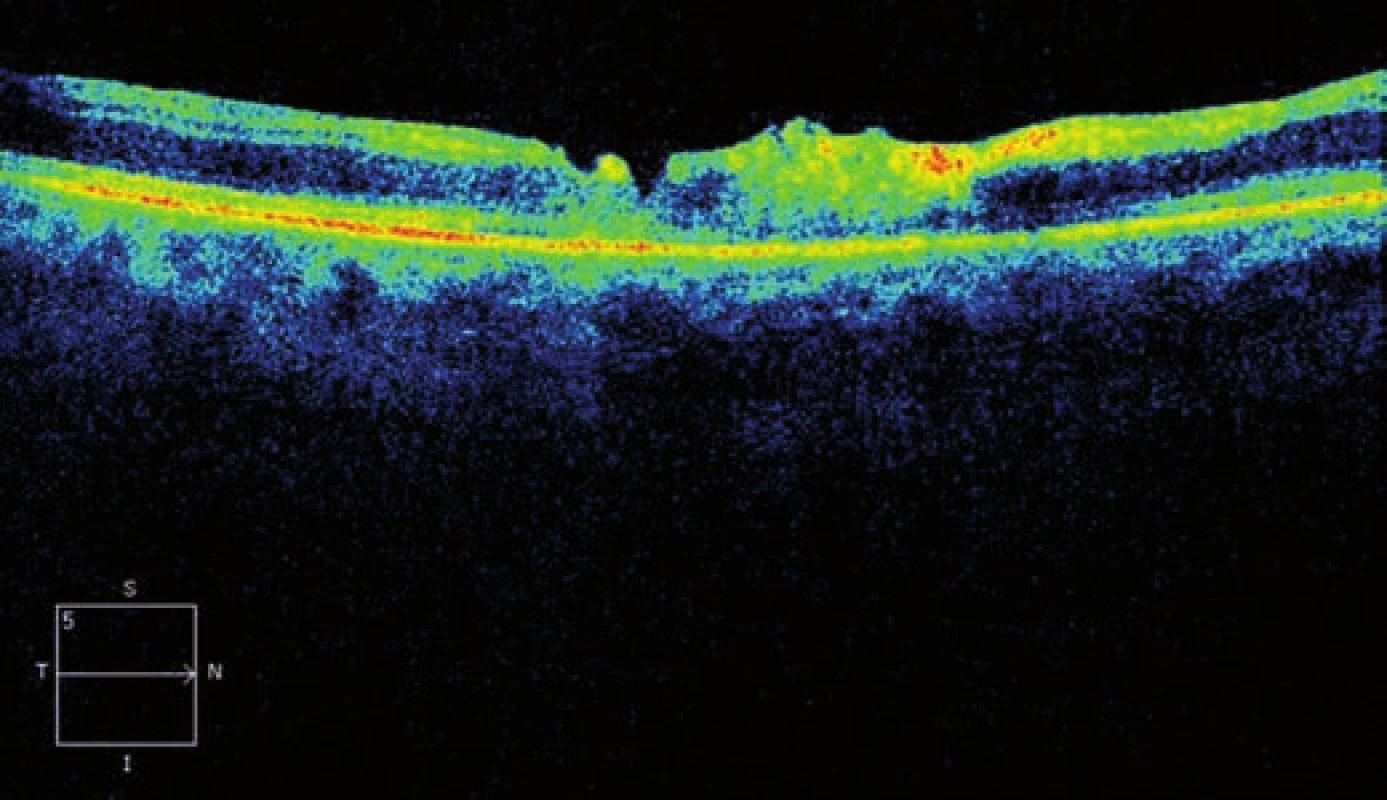
Výsledky
V perioperačním období vznikla na operovaném (23G PPV) oku okluze arteriálního řečiště sítnice s fatálními následky na zrakové funkce. Vstupní zraková ostrost klesla z 20/63 na prsty před okem. Rizikové faktory dané věkem a základními chorobami byly provázeny systémovou hypotenzí a lehkou anémií. Běžně dostupné lokální a celková terapie nevedly ke zlepšení stavu.
Diskuse
Okluze arteriálního řečiště sítnice je závažný stav. Okluze může být nekompletní (nejlepší prognóza pro dobrý efekt fibrinolýzy), kompletní a kompletní s chorioideální hypoperfizí (nejtěžší varianta). Předpokládaným zdrojem embolizace je uvolněný trombus původně nasedající na aterosklerotický plát vnitřní karotidy, nebo pochází z levého srdce [6]. Aktuální terapeutické možnosti jsou omezené a jejich efekt má své limity. Hlavním z nich je časový faktor – doba trvání uzávěru. Například při ischemické cévní mozkové příhodě je fibrinolýza indikována pouze do 4,5 hodiny od začátku ataky. V léčbě je tedy esenciální včasná diagnostika a rychle aplikovaná terapie. Pro objektivizaci nálezu na očním pozadí jsou v tomto případě ideální fotografické metody, zejména FAG.
Máme tyto základní možnosti první pomoci: hypotonizovat bulbus (lokálními, či celkovými antiglaukomatiky, chirurgicky paracentézou přední komory), usnadnit posun embolu do periferie postiženého řečiště kolísáním nitrooční tenze (tlak na oko a jeho následné prudké uvolnění) a navodit vazodilataci (nitroglycerin, pentoxifylin, vdechování CO2). Kauzální terapií okludované arterie je fibrinolýza, kterou lze podat systémově (neselektivně), nebo intravaskulárně do arteria ophthalmica (selektivní fibrinolýza). Neselektivní fibrinolýza s sebou přináší rizika nežádoucích účinků aktivátoru tkáňového plasminogenu, mezi kterými dominuje infaustní intrakraniální krvácení. Výsledky meta-analýzy efektu selektivní fibrinolýzy nejsou také přesvědčivé. Zrakovou ostrost 3/60 a horší mělo 60,6 % pacientů a zrakové funkce lepší jak 6/12 necelá třetina nemocných [1].
V našem případě pravděpodobně došlo k embolizaci těžkého stupně. Vzhledem k tíži poklesu zrakových funkcí bez jednoznačné korelace s angiografickým nálezem (retinální řečiště v makule je již v době provedení FAG perfundované) předpokládáme i spoluúčast okluze chorioidálního řečiště, neboť těžce ischemická sítnice nemá v centru „třešňovou skvrnu“, ale pouze zvýrazněné zabarvení žlutého pigmentu makuly. Prognóza takového stavu je potom i za předpokladu včasné diagnostiky a použití nejmodernější intervence závažná. Fibrinolýzu lze provést i v případě embolizace cholesterolovým materiálem, neboť v jeho okolí následně vzniká lokální trombóza.
Perioperační ztráta zraku může být velmi těžká. Vyžaduje spolehlivé vyšetření předního a zadního segmentu, včetně zornicových reakcí. Po vyloučení okluze centrální artérie a přední ischemické neuropatie optiku doporučujeme provedení nukleární magnetické rezonance (NMR) se zaměřením na cévní mozkovou příhodu. Při normálním nálezu na pozadí a NMR zvažujeme (v souladu s anamnézou) zadní ischemickou neuropatii optiku.
Do redakce doručeno dne 22. 11. 2013
Do tisku přijato dne 22. 1. 2014
MUDr. A. Stepanov
Oční klinika, Fakultní nemocnice
Hradec Králové
Sokolská 581
500 05 Hradec Králové
e-mail: stepanov.doctor@gmail.com
Sources
1. Beatty, S., Au Eong, KG.: Local intra-arterial fibrinolysis for acute occlusion of the central retinal artery: a meta-analysis of the published data. Br J Ophthalmol, 2000; 84 : 914–916.
2. Berg, KT., Harrison, AR., Lee, MS.: Perioperative visual loss in ocular and nonocular surgery. Clin Ophthalmol, 2010; 4 : 531–546.
3. Fazio, DT., Bateman, JB., Christersen, RE.: Acute angle-closure glaucoma associated with surgical anesthesia. Arch Ophthalmol, 1985; 103(3): 360–362.
4. Gass, CA., Haritoglou, C., Messmer, EM., Schaumberger, M., Kampik, A.: Peripheral visual field defects after macular hole surgery: a complication with decreasing incidence. Br J Ophthalmol, 2001; 85 : 549–551.
5. Holy, SE.,Tsai, JH., McAllister, RK., Smith, KH.: Perioperative ischemic optic neuropaty: a case kontrol analysis of 126,666 surgical procedures at a single institution., Anestesiology, 2009; 110 : 246–253.
6. Schmidt, D., Schumacher, M.: Stage-dependent efficacy of intra-arterial fibrinolysis in central retinal artery occlusion (CRAO). Neuro-ophthalmology, 1998; 20(3): 125–141.
7. Taban M., Lewis H., Lee MS.: Nonarteritic anterior ischemic optic neuropaty and „visual field defects“ following vitrectomy: could they be related? Graefes Arch Clin Exp Ophthalmol, 2007; 245 : 600–605.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2013 Issue 6-
All articles in this issue
- Cytomegalovirus Retinitis in HIV Negative Patients – Retrospective Study
- Evaluation of the Clinical Results of Implantation the Hydrophobic-hydrophilic Intraocular Lens ERIFLEX 877 FAB
- Treatment Strategy of the Lacrimal Drainage System Inborn Obstruction. Part One – Conservative and Intervention Procedures
- Pars Plana Vitrectomy Due to the Intravitreal Hemorrhage Caused by Persistent Hyaloid Artery in Three Children
- Surgical Treatment of Very Advanced Rhegmatogenous Retinal Detachment
- Vision Loss after Uncomplicated Pars Plana Vitrectomy
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Vision Loss after Uncomplicated Pars Plana Vitrectomy
- Treatment Strategy of the Lacrimal Drainage System Inborn Obstruction. Part One – Conservative and Intervention Procedures
- Cytomegalovirus Retinitis in HIV Negative Patients – Retrospective Study
- Pars Plana Vitrectomy Due to the Intravitreal Hemorrhage Caused by Persistent Hyaloid Artery in Three Children
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

