-
Medical journals
- Career
Možnost ovlivnění suché formy věkem podmíněné makulární degenerace hemorheoferézou
: E. Rencová 1; M. Bláha 2; M. Blažek 2; V. Bláha 3; J. Studnička 1; J. Dusová 1; D. Solichová 3; G. Kyprianou 1; H. Langrová 1
: Oční klinika Lékařské fakulty UK a FN, Hradec Králové, přednosta prof. MUDr. Pavel Rozsíval, CSc. 1; Oddělení klinické hematologie 2. interní kliniky Lékařské fakulty UK a FN, Hradec Králové, přednosta prof. MUDr. Jaroslav Malý, CSc. 2; Gerontometabolická klinika Lékařské fakulty UK a FN, Hradec Králové, přednosta prof. MUDr. Luboš Sobotka, CSc. 3
: Čes. a slov. Oftal., 65, 2009, No. 2, p. 43-48
Úvod:
Věkem podmíněná degenerace makuly (VPMD) je nejčastější příčinou praktické slepoty populace nad 60 let. Obvykle začíná jako suchá forma s měkkými drúzami. Progresi suché formy lze obtížně omezit – jako nadějné se jeví ovlivnění rheologických poměrů v cévnatce a sítnici a tím zlepšení jejího prokrvení.Cíl práce:
Metodou hemorheoferézy zlepšit fluiditu krve a tím mikrocirkulaci v cévnatce a sítnici. Prezentujeme vývoj suché formy věkem podmíněné makulární degenerace (VPMD) v citlivém stádiu měkkých drúz a event. přítomného současného odchlípení retinálního pigmentového epitelu (RPED) po hemorheoferéze a provádíme srovnání s přirozeným vývojem suché formy VPMD v tomto stadiu u kontrolního souboru se stejným počtem nemocných.Metodika:
V prospektivní randomizované studii je hemorheoferézou (kaskádovou filtrací) léčeno 16 nemocných se suchou formou věkem podmíněné makulární degenerace a randomizováno 16 odpovídajících kontrolních nemocných. Léčba rheoferézou spočívala v 8 cyklech hemorheoferézy za 10 týdnů. Plazma, získaná separátorem, je proháněna filtrem Evaflux 4A, Japonsko. Zde se zachytí definované spektrum vysokomolekulárních proteinů, což vede k snížení viskozity krve i plazmy a zlepšení rheologických poměrů v sítnici.Výsledky:
Výsledky ukazují pozitivní vliv na vstřebání drúz, redukci odchlípení retinálního pigmentového epitelu a možnost zlepšení zrakové ostrosti léčených nemocných.Závěr:
Ve srovnání se zhoršováním klinických projevů i zrakových funkcí v přirozeném vývoji AMD může rheoferéza jako dobře tolerovaná metoda způsobit zpomalení až blok tohoto nepříznivého vývoje choroby.Klíčová slova:
věkem podmíněná makulární degenerace, měkké drúzy, odchlípení retinálního pigmentového epitelu, hemorheoferéza, plazmatická filtraceÚvod
Věkem podmíněná degenerace makuly (VPMD) je nejčastější příčinou praktické slepoty populace nad 60 let (4, 8). Obvykle začíná jako suchá forma s měkkými drúzami: ohraničenými měkkými drúzami (63–125 μm) nebo neohraničenými měkkými drúzami 125 μm nebo retikulárními drúzami > 250 μm, které jsou nebezpečnější (ve smyslu vývoje do terminální formy VPMD) podle Kleina a spoluautorů (13).
Patnáctiletý průběh suché formy VPMD s měkkými drúzami končí praktickou slepotou ve 27 %, z čehož 40 % je geografická forma a v 60 % se vyvine vlhká forma se submakulární choroidální neovaskularizací (CNV) (12).Vývoj vlhké formy VPMD souvisí s poruchou perfuze v cévnatce a sítnici (19). Perfuze závisí na krevním průtoku v mikrořečišti, který je určován stavem cév a rheologickými vlastnostmi krve. Krevní průtok tkáněmi je dále podmíněn viskozitou plné krve, která závisí na viskozitě buněk a plazmy. Viskozitu krve zvyšuje zvýšený počet erytrocytů, leukocytů, trombocytů a stoupající hematokrit. Fluidita plazmy záleží na její viskozitě. Ta je podmíněna koncentrací, velikostí a strukturou hlavně plazmatických proteinů a lipidů. Přítomnost vysokomolekulárních proteinů působí vzestup viskozity. S jejich koncentrací stoupá i agregabilita erytrocytů. Zkušenosti studie MIRA 1 (17) nás přiměly ke snaze ovlivnit suchou formu VPMD s měkkými drúzami a přidruženými změnami v retinálním pigmentovém epitelu (RPE). Naším cílem je odstranit z krve přesně definované spektrum vysokomolekulárních látek a dosáhnout zlepšení fluidity plazmy pomocí hemorheoferézy (1). Tuto metodu rozvíjeli se svými spoluautory Klingel (14), Borberg (2), Boyer (3) a Ferrarinni (9).
Hemaferézou lze oddělit z krve krevní elementy speciálními separátory na principu centrifugace nebo filtrace a získat plazmu. Tu lze dále zpracovávat. Plazmaferéza je výměna plazmy. V případě VPMD je optimální rheoferéza jako recentní metoda plazmatické filtrace, která použitím filtrů s dutými vlákny o otvorech v dimenzi nanometrů odstraní z krve exaktně definované spektrum vysokomolekulárních, rheologicky aktivních plazmatických proteinů. Série léčebných pulsů a odstranění proteinů vede k redukci bariéry difuze z Bruchovy membrány a normalizuje metabolickou výměnu mezi RPE a choriokapilaris, zlepší výživu buněk RPE a neuroepitelu. Snížení ischémie snižuje produkci vaskulárního endotelového růstového faktoru (VEGF) buňkami RPE. Předpokládá se i zlepšení průtoku krve cévnatkou. Prokázaná je nižší viskozita plazmy i celé krve a snížená agregace erytrocytů. Účelem práce je ověřit účinnost vlastní modifikace hemorheoferézy.
Metodika a soubor nemocných
Použili jsme filtraci plazmy získané separátorem Cobe-Spectra (Denver, USA) pomocí filtrů Evaflux 4A (Kuraray, Osaka, Japonsko). Z krve bylo odstraňováno přesně definované spektrum vysokomolekulárních látek včetně fibrinogenu, α2-makroglobulinu, LDL-cholesterolu, IgM, fibronektinu a von-Willebrandova faktoru. Design pulzní léčby: 8 procedur za 10 týdnů (1,5 objemu plazmy na 1 proceduru), další 1 procedura po roce. Léčili jsme 20 nemocných se suchou formou AMD od r. 2005 dosud. Vyhodnoceno bylo ve sledovací době 8–35 měsíců (průměrně 19 měsíců, medián 12,1) 16 nemocných, a to 29 očí. Šlo o 12 žen a 4 muže ve věku 57–74 let, medián 64. Při běžném ambulantním vyšetřování jsme prováděli randomizaci způsobem, kdy jsme k léčbě vybrali každého třetího nemocného z vhodných postupně přicházejících adeptů. Z toho vyplývá srovnatelná délka sledovací doby kontrolního souboru, který jsme získali z neléčených stejně postižených nemocných. Kontrolní soubor obsahuje 16 pacientů (25 očí patnácti žen a jednoho muže, kteří jsou ve věku 65 až 83 let, průměrného věku 68,6 let, medián 77 let). U obou souborů jednostranné hodnocení znamená výskyt submakulární neovaskularizace nebo již disciformní jizvy na druhém oku, které nehodnotíme. U studovaných očí byl podmínkou zařazení do obou souborů výskyt neohraničených měkkých drúz, někdy retikulárních, někdy splývajících, u 7 očí léčeného souboru bylo přítomno současné drúzové odchlípení RPE, které postihovalo také 3 oči kontrolního souboru. Jako doprovodné jevy byla v některých případech přítomna ložiska atrofie RPE, shluky pigmentu, jindy tvrdé drúzy a měkké ohraničené drúzy. Při každém vyšetření po 3 měsících jsme sledovali nejlépe korigovanou zrakovou ostrost (NKZO) pomocí optotypů ETDRS, prováděli digitální fundusfotografii, optickou koherentní tomografii, po roce opakovali fluoresceinovou angiografii a klasické zábleskové elektroretinografické (ERG) vyšetření. Při vyšetření ERG se řídíme standardními metodami podle Marmora a spoluautorů (16). V posledním roce provádíme v půlročních intervalech multifokální elektroretinografii. K zobrazení cévnatky selektivně vyšetřujeme angiografii s indocyaninovou zelení. Ve spolupráci s Ústavem leteckého zdravotnictví získáváme výsledky hemodynamiky cévnatky.
Statistické hodnocení
Statistické výpočty k hodnocení AMD byly prováděny pomocí software SYSTAT 8.
Vizus byl klasifikován do tří kategorií – zhoršen, zlepšen, stabilní (v rámci 1 řádku ETDRS optotypů). Nezávislost frekvencí výskytu individuálních kategorií mezi léčenými a kontrolami byla hodnocena pomocí Pearsonova χ2 testu na 5% hodnotě významnosti. K hodnocení drúz byly pro malý počet výsledných hodnot výsledky rozděleny do dvou kategorií (zhoršení oproti zlepšení + stabilní stav). Byl použit Fischerův exaktní test. ERG výsledky hodnotíme Wilcoxonovým neparametrickým testem.
Výsledky
Rheologická účinnost terapie
Jako indikátory rheologické efektivity byly sledovány: alfa2-macroglobulin, IgM, fibrinogen, lipoproteiny a jejich efekt na viskozitu plazmy a celé krve (viz tab. 1).
1. Indikátory rheologické efektivity- výsledky u pacientů před a po hemorheoferéze 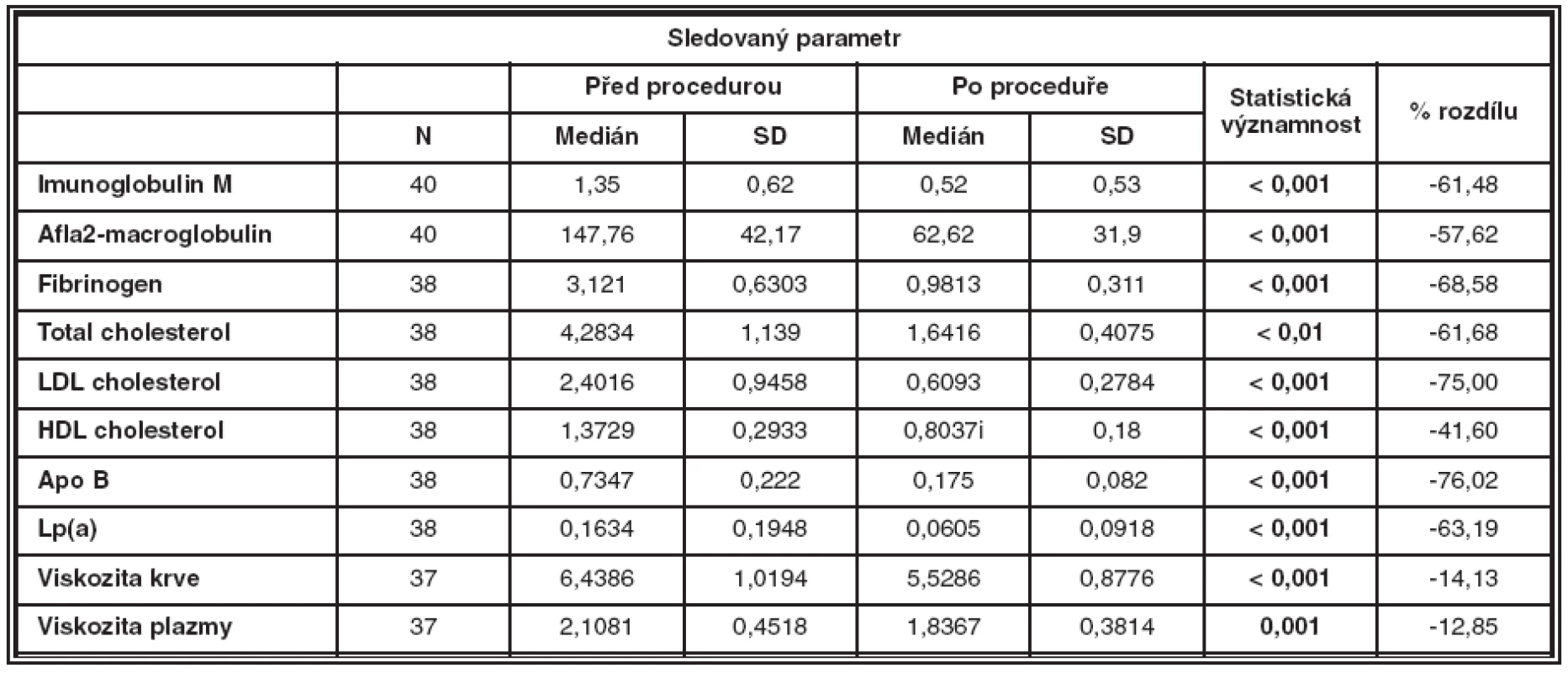
Vysvětlivky: HDL – High Density Lipoprotein; LDL – Low Density Lipoprotein; ApoB – apolipoprotein B; Lp(a) – lipoprotein (a). Statisticky významné hodnoty jsou zdůrazněny tučně. Klinické výsledky
Měkké drúzy na sítnici byly původně evidovány u 29 očí 16 nemocných, jejich redukci nejméně o 1/4 celkové plochy až úplné vstřebání jsme zaznamenali u 13 očí 10 nemocných.Vstřebání drúz jsme nezaznamenali v kontrolním souboru, jejich nárůst a splývání do větší plochy jsme našli u 6 očí (tab. 2). Vývoj drúz v obou souborech je přehledně srovnán v sloupcovém grafu 1a. Při hodnocení vývoje drúz u léčených pacientů bylo zjištěno zlepšení oproti kontrolám (p = 0,001). V kontrolním souboru byly původně měkké drúzy sdruženy s drúzovým odchlípením RPE u 3 očí, u tří dalších se vyvinulo nové RPED. 7 očí léčeného souboru mělo přidružené drúzové odchlípení RPE, z toho u 6 očí jsme po léčbě pozorovali úplné vstřebání nebo redukci jeho plochy. Srovnání vývoje ablace RPE u obou souborů představuje graf 1b. Jednostranné, od začátku velmi rozsáhlé odchlípení RPE na levém oku jednoho z léčených nemocných zůstalo zcela bez změny (bez vývoje CNV po téměř 3 letech sledování) na tomto oku, zatímco na jeho pravém oku (obr. 1a) se fokální odchlípení RPE vč. měkkých drúz beze zbytku vstřebalo (obr. 1b). Prokazuje to i provedené OCT před léčbou (obr. 2a) a vymizení lokálního odchlípení RPE po léčbě na kontrolním OCT (obr. 2b). U léčeného souboru jsme nezaznamenali vznik submakulární neovaskularizace. Nově vzniklou aktivní submakulární neovaskularizaci jsme nalezli u dvou očí kontrolního souboru a ihned zahájili léčbu intravitreální aplikací anti-VEGF preparátu.
2. Vliv rheoferézy na klinickou manifestaci suché formy věkem podmíněné makulární degenerace 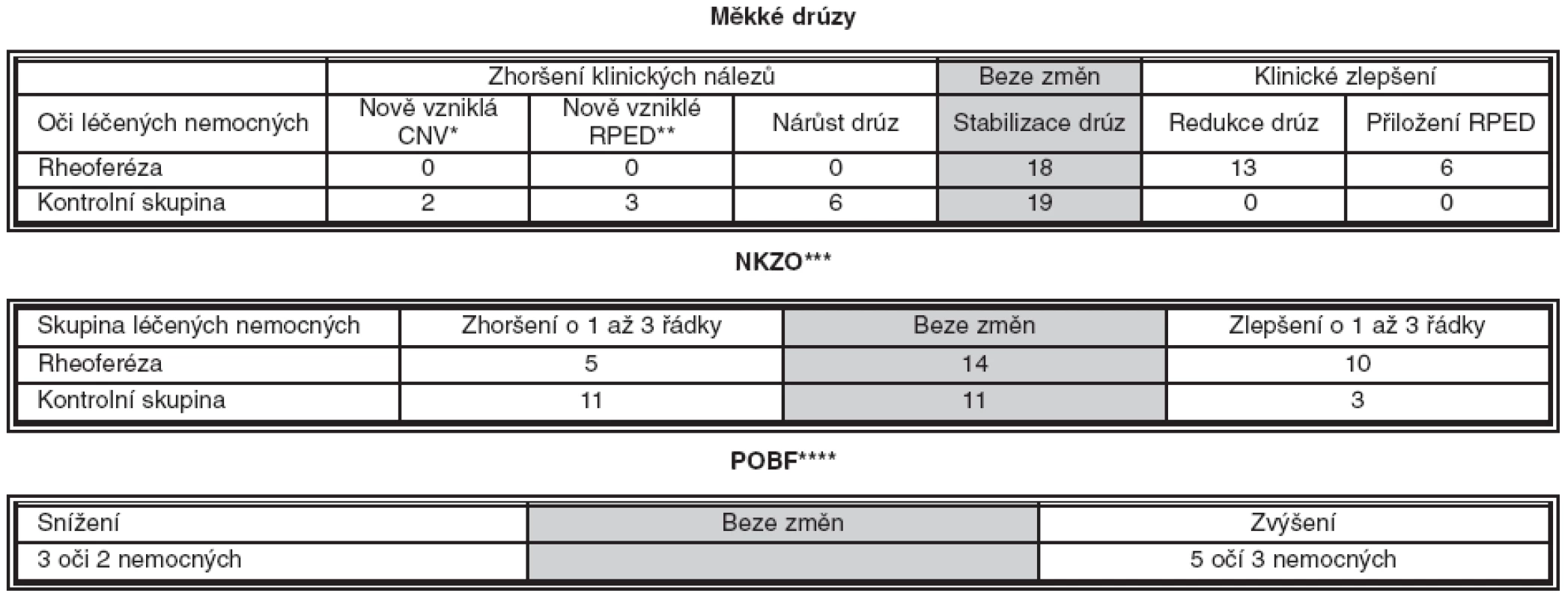
* choroidální neovaskularizace ** odchlípení retinálního pigmentového epitelu *** nejlépe korigovaná zraková ostrost **** pulzní okulární krevní proud v cévnatce Graf 1. Drúzy, odchlípení retinálního pigmentového epitelu (RPED) a nejlépe korigovaná zraková ostrost (NKZO) Graf 1a: drúzy – Popis: Vývoj drúz po léčbě rheoferézou ve srovnání s kontrolní skupinou 
Graf 1b: Odchlípení retinálního pigmentového epitelu (RPED) – Popis: Vývoj odchlípení RPE po léčbě rheoferézou ve srovnání s kontrolní skupinou 
1. Fundusfotografie nemocného s RPED před léčbou a po léčbě Obr. 1A: žlutá ploška odchlípení RPED je vymizelá po léčbě na obr. 1B 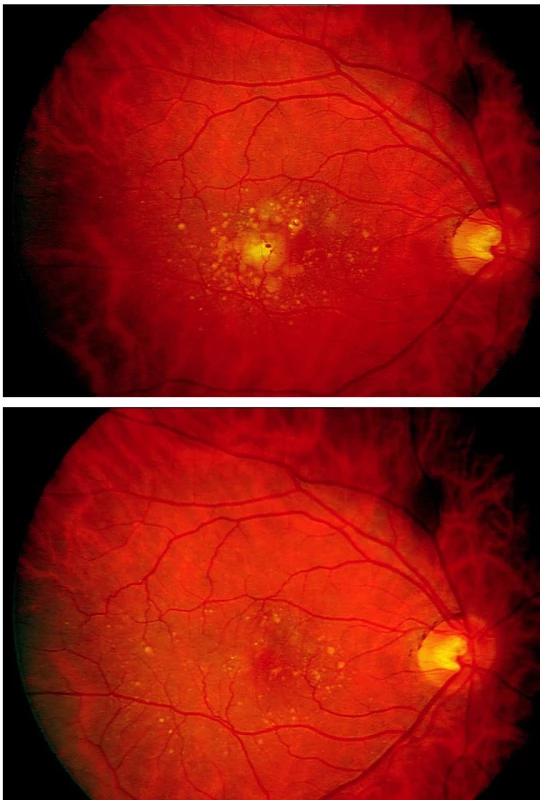
2. Obr. 2. OCT, OP oka pacienta z obr. 1 Obr. 2A: OCT prokazuje RPED zobrazené na obr. 1A před léčbou. Obr. 2B: OCT téhož oka po léčbě demonstruje přiložení RPED a obnovu normálního optického průřezu makuly 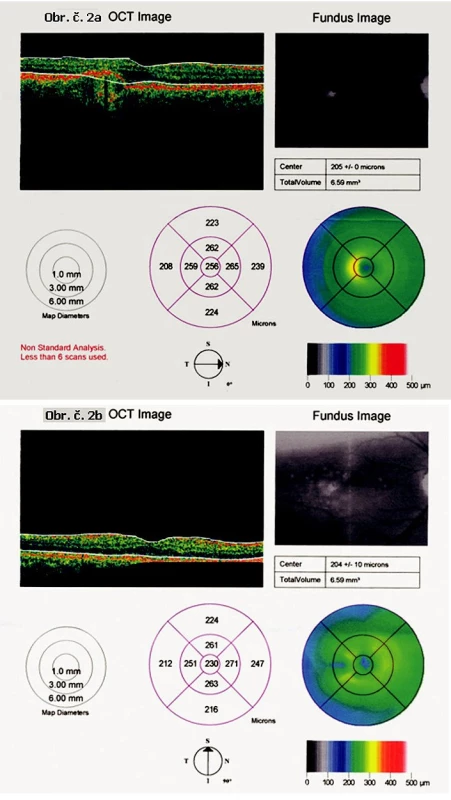
Uvedenému vývoji morfologických změn v centrální krajině sítnice odpovídá i vývoj zrakových funkcí léčeného i kontrolního souboru (viz tab. 2). Změny vizu v obou souborech porovnává graf 2 podrobně demonstrující získání nebo ztrátu 1, 2 nebo 3 a více řádků ETDRS optotypů (hodnoty na ose y) ve skupině pacientů i kontrol. Sloupcový graf nejlépe korigované zrakové ostrosti (NKZO) (viz graf 1c) přehledněji vypovídá, že zlepšení zrakové ostrosti po léčbě hemorheoferézou nastalo u téměř 40 % nemocných, na druhé straně přes 60 % vizů se zhoršilo v kontrolní skupině, a 30–40 % zůstalo stabilizováno v obou skupinách. Graf 3 ukazuje zlepšování zrakové ostrosti (nad nulovou linií jako plus hodnoty, tj. zlepšení vizu) v časovém průběhu po 3 měsících v průběhu prvního roku sledování nemocných po léčbě, zatímco v kontrolní skupině pozorujeme pozvolné zhoršování vizu (hodnoty pod horizontální čarou, která označuje výchozí stav) v souvislosti s rozvojem VPMD. Při hodnocení Pearsonovým χ2 testem je p = 0,05. U dvou očí s vývojem vlhké formy VPMD v kontrolní skupině došlo k náhlému poklesu vizu o 3 řádky ETDRS optotypů.
Změny okulárního krevního proudu (POBF) v cévnatce znázorňuje tab. 2. Nemůžeme zatím konstatovat detekci jeho výrazných změn při malém počtu vyšetřených i krátké sledovací době.
DISKUSE
Naše výsledky zrakové ostrosti po léčbě jsou statisticky významně zlepšeny po léčbě rheoferézou proti kontrolní skupině (viz graf 1c, 2, 3). Naše výsledky se shodují s Brunnerem a spoluautory (6). Zejména shoda časového průběhu změn zrakové ostrosti srovnávající léčenou a kontrolní skupinu (viz graf 3) svědčí pro shodný způsob reakce na léčbu hemorheoferézou našich i Brunnerem (6) sledovaných nemocných. I další studie prokazují zlepšení zrakové ostrosti po rheoferéze – MAC-I Univerzity v Kolíně, Německo; Utah-trial University v Salt Lake City, USA; MAC II Univerzity ve Frankfurtu; MAC-III University v Hamburgu a spolupracujících centrech v Německu – detaily viz Klingel a spol., 2003 (15). Jen při hodnocení multicentrické randomizované, dvojité slepé studie MIRA 1 (18) uvádějí absenci statisticky významného zlepšení vizu u nemocných léčených rheoferézou. Jsme si vědomi, že statisticky významné zlepšení vizu po léčbě suché formy AMD rheoferézou nelze očekávat vždy. Může totiž nastat jen v případě vstřebání měkké drúzy lokalizované právě v centrální foveole navíc při absenci přídatných změn jako jsou defekty RPE, pigmentace a další změny. Předpokladem zlepšení vizu je také vstřebání RPED po léčbě rheoferézou, což v našem souboru skutečně nastalo u 6 očí, z čehož zlepšení vizu bylo dosaženo u 3 očí. V souboru jsou zařazeni i nemocní s vizem 10/10, u nichž logicky další zlepšení vizu nelze na ETDRS optotypech detekovat.
Graf 1c: Hodnocení nejlépe korigované zrakové ostrosti (NKZO). – Popis: Změny NKZO léčených nemocných (zhoršení u 17,9%, stabilizace u 42,8%, u 39,9% zlepšení) ve srovnání s kontrolní skupinou, kde zhoršení nastalo u 64%, stabilizace u 32% a zlepšení u 4% očí. 
1. Změny NKZO po léčbě u nemocných a kontrol Osa x: od nulové linie vpravo zlepšení NKZO o 1–3 řádky ETDRS, doleva zhoršení o 1–3 řádky ETDRS optotypů 
2. Průměrné časové změny NKZO léčených nemocných ve srovnání s kontrolní skupinou 
Hodnocení zrakových funkcí jsme začali provádět i pomocí multifokálního ERG. Ukázalo se mírné zlepšení lokálních elektrických odpovědí centrální sítnice – fotopického ERG (b-vlny fotopického ERG: p = 0,045). Sledovací doba tohoto vyšetření 6 měsíců je dosud příliš krátká na definitivní závěry.
Klademe důraz hlavně na hodnocení klinických změn po léčbě rheoferézou – resorpce drúz a přiložení původního RPED. V průběhu vývoje VPMDjejichredukce nenastává úplně běžně. V přirozeném vývoji VPMD se setkáváme s náhradou měkkých drúz defektem RPE při vývoji směrem ke geografické formě VPMD nebo se měkké drúzy „ztratí“ v otoku sítnice předcházejícím vývoji submakulární CNV. Oba stavy jsou nepříznivým stupněm ke vzniku terminální formy VPMD s odpovídajícím defektem zrakové ostrosti. Podle Bresslerové (5) nastává v pětiletém průběhu suché formy VPMD s měkkými drúzami až ve 26% zvrat do vlhké formy AMD, která vývojem v disciformní jizvu nese riziko vzniku 80–90 % praktické slepoty. Riziko zvratu do vlhké formy AMD stoupá při současné přítomnosti RPED.
Boj proti zvratu suché formy AMD s měkkými drúzami do neovaskulární formy laserovým ošetřením centrální krajiny sítnice zůstal neúspěšný. Zklamala naděje vkládaná do laseru oblasti výskytu měkkých drúz jak popsali Figueroa a spolupracovníci (10), po níž nastalo zvýšení choroidálního krevního proudu a resorpce drúz. Šlo o randomizovanou kontrolovanou studii u 30 nemocných, kde sice nebylo pozorováno ovlivnění průtoku cévnatkou po třech měsících po laseru, ale bylo statisticky významné po 28 měsících. Autoři je spojovali s pozorovanou rezorbcí drúz. Ta nebyla podle Friberga a spoluautorů (11) spojena se zlepšením stavu VPMD. Po laserovém ošetření se totiž zvýšilo riziko vzniku submakulární neovaskularizace u laserovaných očí proti kontrolní skupině v jeho randomizované, multicentrické prospektivní kontrolované studii z r. 2006. Autoři považují laserový zásah za příčinu vývoje submakulární neovaskularizace a laserové ošetření s cílem redukce drúz nedoporučují.
Nepříznivý efekt analogický laserovému ošetření u rheoferézy odpadá. Přitom jsou oba patologické projevy suché formy VPMD (měkké drúzy a RPED) v našem souboru významně zredukovány po léčbě rheoferézou proti nemocným kontrolního souboru. Tento jev považujeme za projev zlepšení blokované resorpční funkce RPE, a tedy pozitivní zvrat v přirozeném vývoji VPMD.
V našem souboru jsme nezaznamenali statisticky významné zlepšení POBF po 2 a 6 měsících po zahájení léčby. Plánujeme pokračování těchto vyšetření vzhledem k možnosti pozdějšího nástupu projevu účinku rheoferézy na krevní proud (10).
ZÁVĚR
Za úspěch považujeme, že za 8–35 měsíců sledování jsme nepozorovali vznik submakulární neovaskularizace u nemocných s rizikovými měkkými drúzami či dokonce odchlípením RPED, léčených rheoferézou. V kontrolním souboru nastal zvrat do vlhké formy VPMD u 2 očí dvou nemocných. I splynutí měkkých drúz u šesti očí kontrolního souboru a objevení se drúzového RPED u tří neléčených očí považujeme za známky progrese vývoje VPMD neléčených nemocných na rozdíl od redukce RPED na 6 očích ze 7 po hemorheoferéze. Ve srovnání se zhoršováním klinických projevů i zrakových funkcí v přirozeném vývoji VPMD může rheoferéza jako dobře tolerovaná metoda způsobit zpomalení až blok tohoto nepříznivého vývoje choroby. Za prospěšné považujeme sledování dalšího vývoje VPMD studovaných nemocných.
Podpořeno grantem IGA MZ ČR NR/9118-3
Reprodukci barevných obrázků hradila firma Novartis
Práce byla přednesena na XVI. výročním sjezdu České oftalmologické společnosti s mezinárodní účastí ve dnech 25.–27. září 2008 ve Špindlerově Mlýně
MUDr. Eva Rencová
Oční klinika
Fakultní nemocnice
Sokolská 581
500 05 Hradec Králové
rencovae@lfhk.cuni.cz
Sources
1. Bláha, M., Rencová, E., Bláha, V. et al.: Significance of changes in microcirculation during hemorheopheretic therapy of age related macular degeneration – our experience. Vnitř. Lék. 52, 2006, 11: 1102.
2. Borberg, M., Tauchert, M.: Rheohaemapheresis of ophthalmological diseases and diseases of the microcirculation, Transf. Sci 2006 : 41–49.
3. Boyer, D.S., Gallemore, R.P.: Clinical trials assess rheopheresis, available at http: //www.mdsupport. Org/library/ rheotri2.html Accessed on February 28, 22206.
4. Bressler, N.M.: Age-related macular degeneration is the leading cause of blindness, JAMA 291, 2004 : 1900–1901.
5. Bressler, S.: Prevalence and racial differences in AMD. American Academy of Ophthalmology Las Vegas. Retina 5, 2006, 1901 : 10–11.
6. Brunner, R., Widder, R.A., Fischer, R.A.: Clinical efficacy of haemorheological treatment using plasma exchange, selective adsorption and membrane differential filtration in maculopathy, retinal vein occlusion and uveal effusion syndrome. Transfus. Sci 17, 1996 : 493–8.
7. Brunner, R., Widder, RA., Walter, P. et al.: Influence of membrane differential filtration on the natural course of age-related macular degeneration – a randomized trial. Retina 20, 2000 : 483–91.
8. Donaldson, M.J., Pulido, J.S.: Treatment of nonexsudative (dry) age-related macular degeneration. Current Opinion in Ophthalmology 17, 2006 : 267–274.
9. Ferrarinni, M., Vischini, G., Parravano, C. et al.: Rheopheresis in vascular disease. The International Journal of Artificial Organs 29, 2006 : 521.
10. Figueroa, M., Schocket. L.S., Dupot J. et al.: Long-term effect of laser treatment for dry age-related macular degeneration on choroidal hemodynamics. Am. J. Ophthalmol. 7, 2006, ahead of print.
11. Friberg, TR., Musch, D.C., Lim, J.I.: PTAMD Study Group: Prophylactic fragment of age-related macular degeneration report number l: 810 nanometer laser to eyes with drusen. Unilaterally eligible patients. Ophthalmology 113, 2006, 4 : 622.
12. Klein, R., Klein, B.E.K., Knüdtson, M.D. et al.: Fifteen-year cumulative incidence of age-related macular degeneration. The Beaver Dam Eye Study Ophthalmology 114, 2007 : 253 - 291.
13. Klein, R., Meuer, S.M., Knüdtson, M.D. et al.: The epidemiology of retinal reticular drusen. Amer. J. Ophthalmol. 145, 2008,2 : 317-326.
14. Klingel, R., Fassbender, C., Tischer, I. et al.: Rheopheresis for age-related macular degeneration: a novel indication for therapeutic apheresis in Ophthalmology. Ther. Apher. 6, 2002 : 271–81. Review.
15. Klingel, R., Fassbender, C., Fassbender, T. et al.: Clinical studies to implement Rheopheresis for age-related macular degeneration guided by evidence - based-medicine. Transfusion and Apheresis Science 29, 2003 : 71–84.
16. Marmor, M.F., Holder, G.E., Seeliger, M.W. et al.: International Society for Clinical Electrophysiology of Vision. Standard for clinical electrorretinography (2004 update). Doc. Ophthalmol. 108, 2004 : 107–114.
17. Pulido, J.S. and Multicenter Investigation of Rheopheresis for AMD (MIRA-1) study Group: Multicenter prospective, randomised, double-masced, placebo-controlled study of rheopheresis to treat nonexudative age-related macular degeneration: interim analysis. Trans. Am. Ophthalmol. Soc. 100, 2002 : 85–107.
18. Pulido, J.S., Winters, J.L., Boyer, D.: Preliminary analysis of the final multicenter investigation of rheopheresis for age related macular degeneration (AMD) trial (MIRA-l) results. Trans. Am. Ophthalmol. Soc. 104, 2006 : 221–31.
19. Zion, I.B., Harris, A., Siesky, B. et al.: Pulsatile ocular blood flow: relationship with flow velocities in vessels supplying the retina and choroid. Br. J. Ophthalmol. 91, 2007 : 882–4.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2009 Issue 2-
All articles in this issue
- nfluence of Haemorheopheresis in the Dry Form of the Age Related Macular Degeneration
- European Cataract Outcome Study – Evaluation of 3 Years in European Study
- Statistical Analysis of the Nerve Fiber Layer in Color Digital Images of the Retina
- Septo-optic Dysplasia – Omitted Interdisciplinary Clinic Entity: Report on Three Patients
- Central Serous Choroidopathy as Rare Complication of the Corticosteroid Treatment
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Central Serous Choroidopathy as Rare Complication of the Corticosteroid Treatment
- nfluence of Haemorheopheresis in the Dry Form of the Age Related Macular Degeneration
- Septo-optic Dysplasia – Omitted Interdisciplinary Clinic Entity: Report on Three Patients
- Statistical Analysis of the Nerve Fiber Layer in Color Digital Images of the Retina
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

