-
Medical journals
- Career
Chirurgická léčba benigních neurogenních tumorů mediastina – analýza 7letého souboru pacientů
Authors: Radek Pohnán 1,2; J. Herzinger 2; P. Vaněk 3; J. Mališ 2; A. Tašková 2; D. Netuka 3
Authors‘ workplace: Chirurgická klinika, 2. LF UK a ÚVN – VFN, Praha 1; Oddělení hrudní chirurgie, Thomayerova nemocnice, Praha 2; Neurochirurgická a neuroonkologická, klinika 1. LF UK a ÚVN – VFN, Praha 3
Published in: Cesk Slov Neurol N 2020; 83(2): 184-188
Category: Original Paper
doi: https://doi.org/10.14735/amcsnn2020184Overview
Cíl: Benigní intratorakální neurogenní nádory jsou tumory s malou četností vyskytující se převážně v zadním mediastinu. Videem asistovaná torakoskopická chirurgie (video assisted thoracoscopic surgery; VATS) umožňuje miniinvazivní operační léčení u řady nitrohrudních onemocnění. Cílem práce bylo porovnat výsledky operací neurogenních tumorů mediastina provedených technikou VATS a otevřenou resekcí.
Soubor a metodika: Retrospektivně jsme analyzovali soubor 22 pacientů, kteří byli operováni v letech 2013–2018 pro benigní neurogenní tumor mediastina.
Výsledky: Průměrný věk pacientů v souboru byl 57 let, 73 % byly ženy. U 19 pacientů (86,4 %) se jednalo o incidentální náhodně odhalené nálezy. Na základě histologického vyšetření bylo 20 případů (90,9 %) neurinomy, u 1 nemocného (4,5 %) paraganglion, a v 1 případě (4,5 %) se jednalo o neurofibrom. V souboru nebylo zaznamenáno žádné úmrtí, pooperační morbidita dosáhla 13,6 %. Pacienti operovaní metodou VATS měli signifikantně nižší krevní ztráty (42,5 ± 52,6 vs. 95 ± 48 ml; p = 0,033), kratší dobu hospitalizace (6,9 ± 1,5 vs. 11 ± 2,6 dne; p = 0,008) a nižší výskyt komplikací (6,25 vs. 33 %; p = 0,001). V délce operací (78 ± 22,3 vs. 87 ± 72,2 min; p = 0,393) a velikosti nádoru (40 ± 19,9 vs. 61 ± 54,7 mm; p = 0,074) nebyl mezi porovnávanými skupinami zjištěn signifikantní rozdíl. Po dobu dispenzarizace (průměrná doba 34 měsíců) nedošlo u žádného pacienta k recidivě nádoru.
Závěr: VATS představuje bezpečnou a efektivní chirurgickou metodu v léčbě benigních tumorů mediastina. Ve srovnání s otevřeným přístupem dosahuje VATS lepších výsledků v nižší krevní ztrátě, kratší době hospitalizace a nižší frekvenci komplikací.
Klíčová slova:
neurinóm – chirurgická léčba – mediastinum – videem asistovaná torakoskopická chirurgie
Úvod
Neurogenní nádory mediastina (NNM) představují vzácné tumory, které mohou vzniknout z jakékoli nervové struktury v mezihrudí. Převážně vycházejí z nervových obalů a podpůrné tkáně periferních nervů, nádory z gangliových buněk se vyskytují sporadicky. Tumory nervového původu reprezentují 12–20 % mediastinálních novotvarů a typicky se vyskytují v zadním mediastinu [1–3]. Celkem 95 % tumorů v paravertebrálním mediastinálním kompartmentu má svůj původ v mezižeberním nervu nebo v oblasti sympatického řetězce [2,4]. Nejčastějším NNM je benigní neurinom (schwannom) [1,3].
Většina těchto nádorů je diagnostikována náhodně při radiologickém vyšetřování (RTG hrudníku, CT, MR) a v době diagnózy nevykazuje žádné symptomy [4,5].
Velká většina NNM u dospělých má benigní povahu, výskyt maligní varianty tumorů je zde udáván do 6 % případů, naopak u dětí do 5 let je popsán až ve 40 % případů výskyt maligních forem [5]. Postupným růstem se NNM vyklenují z mediastina do pohrudniční dutiny, jelikož nádory vyrůstající z podpůrných buněk míšního kořene mohou se až v 10 % propagovat cestou foramen intervertebrale intraspinálně, a nabývat tak typického tvaru přesýpacích hodin („dumbbell“ tumor – v angličtině tumor ve tvaru činky) [2].
Radiologické metody umožňují zobrazit nádorovou masu s topografickými vztahy k sousedícím strukturám, ale definitivní diagnóza je založena vždy na histopatologickém vyšetření [1,6].
Metodou volby v léčbě je u NNM kompletní chirurgická resekce, která je doporučena u všech resekabilních mediastinálních tumorů [2–5,7]. Posterolaterální torakotomie byla tradičním chirurgickým přístupem k tumorům zadního mediastina. Všeobecný rozvoj videoendoskopické chirurgie vedl k zavádění miniinvazivních chirurgických technik i v oblasti hrudníku.
Miniinvazivní videem asistované torakoskopické výkony (video-assisted thoracoscopic surgery; VATS) jsou bezpečnou a efektivní metodou resekce nitrohrudních nádorů. V posledních 25 letech prodělala VATS bouřlivý rozvoj a v současnosti je VATS resekce perspektivní technikou v léčbě nitrohrudních neurogenních tumorů [7,8].
Cílem této práce je prezentovat výsledky operační léčby nitrohrudních neurogenních tumorů a porovnat tradiční torakotomický přístup s miniinvazivním VATS přístupem.
Soubor a metodika
Retrospektivně jsme hodnotili výsledky léčby u všech pacientů, kteří byli v období let 2013–2018 operováni na oddělení hrudní chirurgie Thomayerovy nemocnice pro benigní NNM. Celkem se jednalo o 22 pacientů (16 žen). Pacienti byli ve věku 28–82 let (průměrný věk 57 let).
Všichni pacienti podstoupili důkladné předoperační vyšetření, které zahrnovalo rodinnou a osobní anamnézu, klinické vyšetření, krevní testy (krevní obraz, vyšetření krevní srážlivosti, vyšetření hemokoagulace, základní panel metabolických, renálních a jaterních funkcí). U každého nemocného bylo provedeno vyšetření CT hrudníku (obr. 1A–C). MR byla indikována selektivně u tumorů lokalizovaných v paravertebrálním sulku a při podezření na vrůstání tumoru do foramen intervertebrale. Před výkonem v selektivní plicní intubaci byly všem nemocných vyšetřeny plicní funkce a provedena diagnostická bronchoskopie. Každý jednotlivý případ byl zhodnocen multidisciplinárním indikačním týmem.
Image 1. (A) CT hrudníku zobrazující kraniálně uložený neurinom zadního mediastina – transverzální projekce; (B) CT hrudníku – koronární projekce; (C) CT hrudníku – sagitální projekce; (D) peroperační videotorakoskopické zobrazení tumoru
Fig. 1. (A) CT scan showing cranial localization of mediastinal neurinoma – transverse plane; (B) thoracic CT scan – coronal plane; (C) thoracic CT scan – sagittal view; (D) intraoperative video-assisted thoracoscopic surgical view at the mediastinal tumor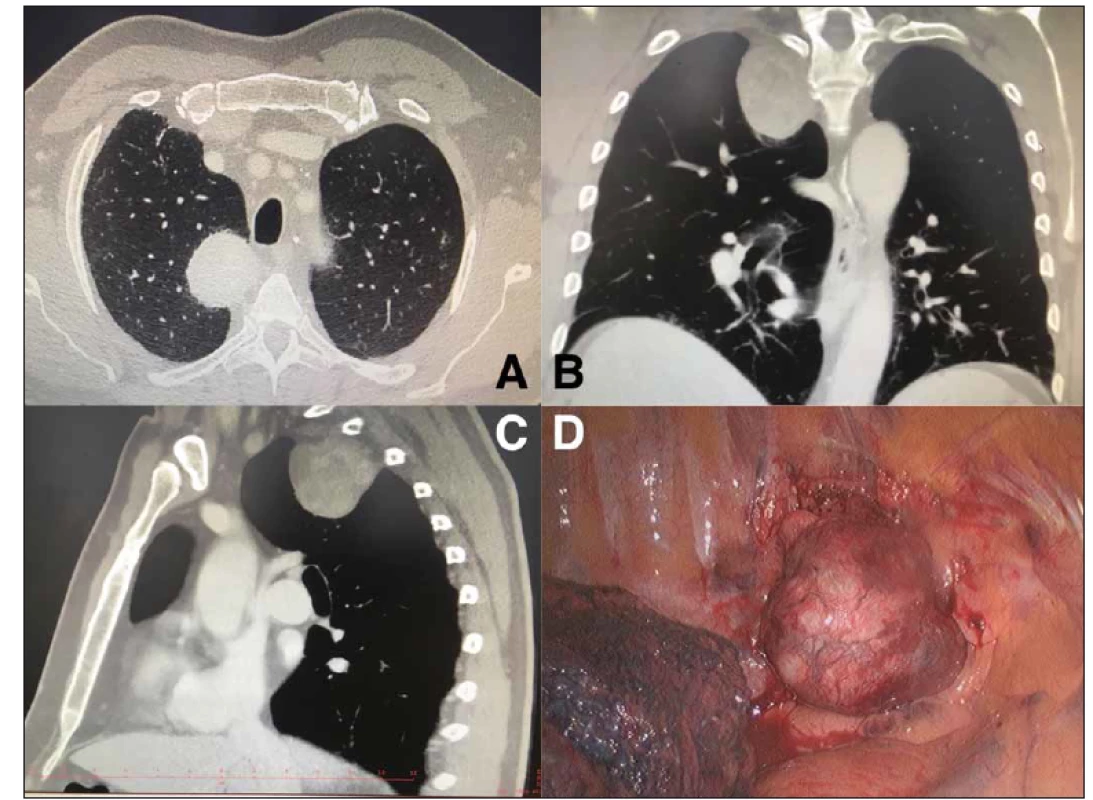
Techniky VATS k resekci tumorů mediastina využíváme od roku 2013. Otevřený výkon torakotomickým přístupem byl indikován u 6 pacientů. VATS přístup byl indikován u 16 pacientů, v jednom případě byl miniinvazivní výkon konvertován na otevřený.
V roce 2013 byla technika VATS využívána přísně selektivně k řešení malých tumorů mediastina s maximálním rozměrem 40 mm dle vyšetření CT. Po zhodnocení předběžných výsledků jsme od roku 2014 k VATS resekci indikovali všechny pacienty s tumorem mediastina do velikosti 60 mm dle vyšetření CT.
Výkony byly vedeny v celkové anestezii se selektivní intubací biluminální kanylou a s jednostrannou plicní ventilací. Pacienti byli uloženi do polohy na boku kontralaterálně vůči operované straně. Při VATS byl z incize ve střední axilární čáře v šestém mezižebří zaveden videoport pro kameru. V obvyklé konfiguraci byly paralelně s videoportem zavedeny dva pracovní porty v přední a zadní axilární čáře. Po lokalizaci tumoru (obr. 1D) nastřihl operatér nástěnnou pleuru kolem nádoru a tupou disekcí byl tumor mobilizován. Cévy vyživující nádor byly zajištěny endoklipy nebo ošetřeny pomocí harmonického skalpelu. Po exstirpaci byl nádor uložen do plastikového sáčku a extrahován cestou rozšířené incize po portu v přední axilární čáře. Na konci výkonu byl do pohrudniční dutiny zaveden hrudní drén.
Při otevřeném výkonu byla využita posterolaterální torakotomie v pátém nebo šestém mezižebří. U nádorů uložených v horním mediastinu byla torakotomie vedena čtvrtým mezižebřím. Nitrohrudní postup byl analogický s VATS (obr. 2).
Image 2. (A) Objemný mediastinální tumor zobrazený na CT – transverzální projekce; (B) CT hrudníku – koronární projekce; (C) peroperační snímek – torakotomie s tumorem vyplňujícím pohrudniční dutinu; (D) resekovaný neurofi brom
Fig. 2. (A) CT scan showing voluminous mediastinal tumor – transverse plane; (B) thoracic CT scan – coronal plane; (C) intraoperative view – thoracotomy showing a large mediastinal tumor; (D) resected neurofi broma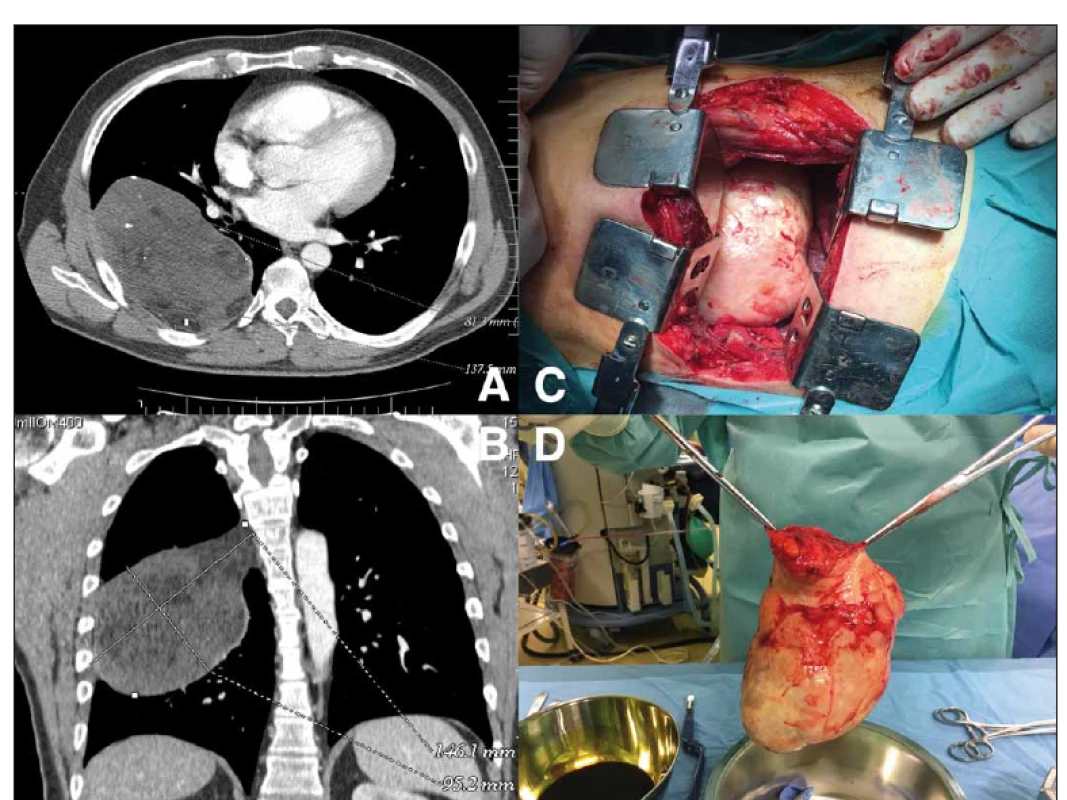
Bezprostředně po výkonu byla zahájena dechová rehabilitace s časnou vertikalizací. Po odstranění hrudního drénu byli pacienti propuštěni do domácího léčení. První pooperační kontrolu jsme prováděli po 3 týdnech od operace s dalšími pravidelnými kontrolami po 3 měsících v 1. roce od operace a následně po 6 měsících do 3 let od výkonu.
V souboru jsme sledovali demografické a anamnestické údaje a histologický typ nádoru. Analyzovali jsme výsledky chirurgické léčby podle typu výkonu: délku výkonu, krevní ztráty, perioperační a pooperační komplikace po 3 týdnech a po 3 měsících od operace. K statistickému zhodnocení jsme využili statistický software Stata13 (StataCorp, College Station, TX, USA).
Výsledky
Ve sledovaném období bylo operováno 138 pacientů pro tumor mediastina, ve 22 případech byl histologickým vyšetřením prokázán benigní neurogenní nádor. U všech výkonů bylo dosaženo kompletní resekce (R0).
V době diagnózy nemělo 19 pacientů (86,4 %) žádné symptomy a jednalo se o náhodný nález při zobrazovacím vyšetření. Jeden nemocný měl dysfagické obtíže (4,5 %), dva pacienti byli vyšetřováni pro bolesti na hrudi (9 %).
Celkem 16 pacientů podstoupilo resekci VATS. V jednom případě (6,3 %) byl miniinvazivní výkon konvertován na otevřený pro krvácení z lůžka po exstirpaci nádoru. Průměrný operační čas byl 78 ± 22,3 min (v intervalu 45–145 min). Průměrná krevní ztráta činila 42,5 ± 52,6 ml (v intervalu 0–200 ml). Šest pacientů bylo indikováno k otevřenému výkonu. Průměrný operační čas byl 87 ± 17,2 min (v intervalu 58–108 min). Průměrná krevní ztráta činila 95 ± 48 ml (v intervalu 20–150 ml) (tab. 1).
Table 1. Výsledky chirurgické léčby a histologického vyšetření. 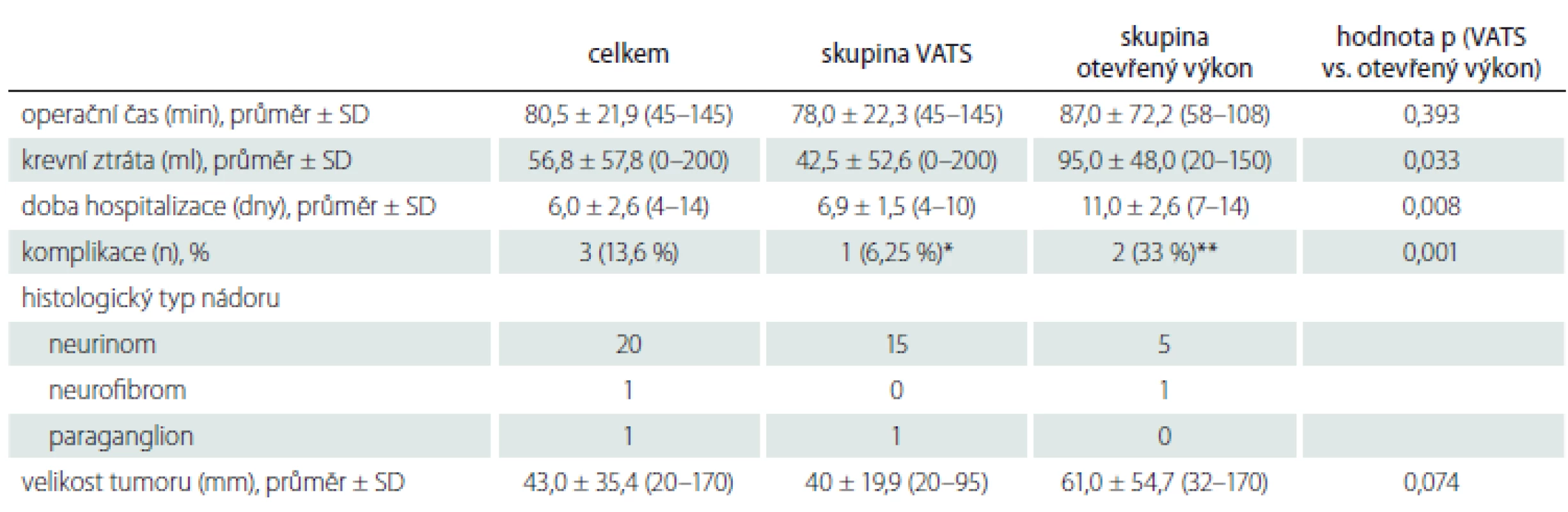
*paréza pravého zvratného nervu; **reoperace pro hemotorax, parestezie hrudní stěny n – počet; SD – směrodatná odchylka; VATS – videem asistovaná torakoskopická chirurgie V souboru všech operovaných pacientů nedošlo k žádnému úmrtí. Pooperační komplikace se vyskytly u 3 nemocných (13,6 %). Jednoho nemocného bylo nutné v časném pooperačním období opětovně operovat pro hemotorax, jeden pacient popisoval parestezie hrudní stěny (4,5 %) a u jednoho nemocného došlo k trvalé lézi pravého zvratného nervu (4,5 %). Torakotomický přístup byl asociován s vyšším výskytem komplikací (p = 0,001).
Jednoznačně převažujícím tumorem v souboru byl benigní neurinom, nalezený u 20 případů (90,9 %). Jedenkrát byl zachycen paraganglion (4,5 %) a neurofibrom (4,5 %). Průměrná velikost neurogenních nádorů dosahovala 52,8 ± 35,4 mm (v intervalu 20–170 mm).
Po dobu dispenzarizace (průměrná doba dispenzarizace 34 měsíců, v intervalu 10–69 měsíců) nedošlo u žádného pacienta k recidivě nádoru.
Diskuze
Během 6letého období jsme operovali 22 pacientů s NNM. V absolutních číslech se nádory nervového původu vyskytují v oblasti hrudníku relativně vzácně, přesto tvoří pětinu všech tumorů mediastina, a v zadním mediastinu NNM jednoznačně dominují [1–5,9]. V našem souboru se všechny benigní NNM vyskytovaly paravertebrálně v zadním mezihrudí.
Jedny z největších sestav NNM byly publikovány japonskými a čínskými autory. Japonští chirurgové Takeda et al [5] prezentovali svůj soubor 146 pacientů operovaných v rozmezí 50 let (od roku 1951 do roku 2000) pro benigní i maligní neurogenní nádory hrudníku. Čínští autoři Liu et al [10] publikovali 143 pacientů s NNM operovaných v 7letém období ve třech chirurgických centrech. Tato sestava je dosud největším souborem resekcí VATS pro benigních NNM. I v našem souboru byl výskyt neurinomů nejvyšší [1–5,9,10].
U NNM se projevily symptomy jen u 3 našich pacientů (13,6 %). Incidence symptomů v naší sestavě je tak výrazně nižší než v dalších publikovaných sériích, kde se symptomy onemocnění projevily u 27–50 % pacientů s NNM [5,10–12].
Posterolaterální torakotomie je klasický chirurgický přístup k nádorům zadního mediastina [13]. Otevřený operační postup vyžaduje rozsáhlou incizi se současným přerušením kaudálního žebra, což vede k významným pooperačním bolestem.
Videem asistovaná torakoskopická chirurgie je chirurgický postup, který minimalizuje operační trauma hrudní stěny. Zároveň umožňuje přímou vizuální diagnostiku a následnou resekci nádorových lézí ve všech kompartmentech mediastina. První torakoskopickou resekci NNM popsal v roce 1992 Landreneau [12]. Od té doby dosáhla technika VATS významného rozšíření a v literatuře přibývají další zprávy potvrzující bezpečnost a proveditelnost kompletní nádorové resekce pomocí miniinvazivních metod [2,7,8,14–16].
Mezi výhody VATS (při porovnání s otevřenými torakotomickými operacemi) patří menší pooperační plicní komplikace, časnější obnovení respiračních funkcí, nižší krevní ztráta, menší pooperační bolestivost, lepší kosmetický efekt, kratší pooperační pobyt v nemocnici s rychlejším návratem do práce a v neposlední řadě i nižší celkové náklady nemocnic [2,7,8,14,15].
Naše zkušenosti s VATS operacemi mediastinálních tumorů ukázaly, že NNM představují ideální léze pro VATS resekci. Mezi limity VATS patří nemožnost využít tuto techniku při kompletní obliteraci pleurální dutiny, při rozsáhlých plošných pleurálních adhezích, a pokud nelze u pacienta provést selektivní plicní ventilaci [8].
Velikost nádoru je samostatnou determinantou, která určuje proveditelnost miniinvazivní operace, a velikost tumoru patří i mezi nejčastější důvody konverze [14,17]. V naší sestavě jsme k resekci VATS indikovali pacienty s tumorem do 6 cm dle vyšetření CT. U větších nádorů je zpravidla již nutné při extrakci nádoru z pohrudniční dutiny rozšířit ránu do velikosti torakotomie, čímž se ztrácí výhody miniinvazivní operace. Dalším důvodem ke konverzi může být závažné, torakoskopicky neošetřitelné krvácení [14,17], které vedlo ke konverzi i u jednoho z našich pacientů.
Při výskytu nádorů tvaru přesýpacích hodin („dumbbell“ tumor) prorůstá část mediastinálního tumoru intraspinálně skrze foramina. Bezpečné odstranění tohoto typu nádoru vyžaduje kombinovaný přístup z torakotomie a konkomitantní laminektomie [18]. V současné době jsou popsány případy úspěšné léčby pomocí laminektomie a následné resekce VATS [19,20]. V našem souboru NNM jsme takovýto případ nezaznamenali.
Záměrem této práce bylo demonstrovat bezpečnost a proveditelnost resekcí VATS u benigních NNM s benefity miniinvazivních výkonů při dodržení chirurgické radikality. Práce je limitována malým počtem pacientů při relativní vzácnosti NNM s potenciální BIAS způsobenou dlouhou dobou trvání studie (7letý interval pozorování) a výběrovými kritérii (zejména velikost tumoru).
Závěr
Neurogenní nádory mediastina vycházejí nejčastěji z nervových pochev mezižeberních nervů. Tyto vzácné tumory bývají asymptomatické a většinou jsou zjištěny náhodně při zobrazovacím vyšetření. Definitivní diagnózu určí histologické vyšetření. Resekce VATS je bezpečnou a efektivní miniinvazivní chirurgickou metodou v léčbě NNM. Ve srovnání s otevřenými výkony dosahuje VATS stejné úrovně chirurgické radikality při menším výskytu pooperačních komplikací, nižší pooperační bolestivosti a kratší disabilitě a při nižších celkových finančních nákladech. Limitací resekcí VATS je velikost nitrohrudního nádoru, která je společně s krvácením nejčastějším důvodem konverze na otevřený výkon.
Etické principy
Studie byla provedena ve shodě s Helsinskou deklaraci z roku 1975 (a jejími revizemi z let 2004 a 2008).
Grantová podpora
Tato práce byla podpořena grantem MO 1012.
Konflikt zájmů
Autoři deklarují, že v souvislosti s předmětem studie nemají žádný konflikt zájmů.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Radek Pohnán, Ph.D.
Chirurgická klinika
2. LF UK a ÚVN – VFN
U Vojenské nemocnice 1200
169 02 Praha
e-mail: radek.pohnan@uvn.czPřijato k recenzi: 28. 10. 2019
Přijato do tisku: 18. 2. 2020
Sources
1. Reeder LB. Neurogenic tumors of the mediastinum. Semin Thorac Cardiovasc Surg 2000; 12 (4): 261–267. doi: 10.1053/stcs.2000.16738.
2. Cardillo G, Carleo F, Khalil MW et al. Surgical treatment of benign neurogenic tumours of the mediastinum: a single institution report. Eur J Cardiothorac Surg 2008; 34 (6): 1210–1214. doi: 10.1016/j.ejcts.2008.09.006.
3. Mlika M, Marghli A, Souilem I et al. A single-institution experience of neurogenic tumors of the mediastinum. Asian Cardiovasc Thorac Ann 2019; 27 (8): 661–669. doi: 10.1177/0218492319878575.
4. Davidson KG, Walbaum PR, McCormack RJ. Intrathoracic neural tumors. Thorax 1978; 33 (3): 359–367. doi: 10.1136/thx.33.3.359.
5. Takeda S, Miyoshi S, Minami M et al. Intrathoracic neurogenic tumors-50 years’ experience in a Japanese institution. Eur J Cardiothorac Surg 2004; 26 (4): 807–812. doi: 10.1016/j.ejcts.2004.07.014.
6. Pohnan R, Ryska M, Hytych V et al. Echinococcosis mimicking liver malignancy: a case report. Int J Surg Case Rep 2017; 36 : 55–58. doi: 10.1016/j.ijscr.2017.04.032.
7. Kumar A, Kumar S, Aggarwal S et al. Thoracoscopy: the preferred approach for the resection of selected posterior mediastinal tumors. J Laparoendosc Adv Surg Tech A 2002; 12 (5): 345–353. doi: 10.1089/ 109264202320884090.
8. Hytych V, Horazdovsky P, Pohnan R et al. VATS lobectomy, history, indication, contraindication and general techniques. Bratisl Lek Listy 2015; 116 (7): 400–403. doi: 10.4149/BLL_2015_076.
9. Silverman NA, Sabiston DC. Mediastinal masses. Surg Clin North Am 1980; 60 (4): 757–777. doi: 10.1016/s0039-6109 (16) 42181-x.
10. Liu HP, Yim AP, Wan J et al. Thoracoscopic removal of intrathoracic neurogenic tumors: a combined Chinese experience. Ann Surg 2000; 232 (2): 187–190. doi: 10.1097/00000658-200008000-00006.
11. Riquet M, Mouroux J, Pons F et al. Videothoracoscopic excision of thoracic neurogenic tumors. Ann Thorac Surg 1995; 60 (4): 943–946. doi: 10.1016/0003-4975 (95) 00487-6.
12. Landreneau RJ, Dowling RD, Ferson PF. Thoracoscopic resection of a posterior mediastinal neurogenic tumor. Chest 1992; 102 (4): 1288–1290. doi: 10.1378/ chest.102.4.1288.
13. Shields TW. Benign and malignant neurogenic tumors of the mediastinum in adults. In: Shields TW (ed). Mediastinal Surgery. Philadelphia: Lea & Febiger 1992 : 241 – 253.
14. Demmy TL, Krasna MJ, Detterbeck FC et al. Multicenter VATS experience with mediastinal tumors. Ann Thorac Surg 1998; 66 (1): 187–192. doi: 10.1016/s0003-4975 (98) 00378-6.
15. Zierold D, Halow KD. Thoracoscopic resection as the preferred approach to posterior mediastinal neurogenic tumors. Surg Laparosc Endosc Percutan Tech 2000; 10 (4): 222–225.
16. Hytych V, Horazdovsky P, Stehlik L et al. Our own method of fixation of biodegradable tracheal stent. Bratisl Lek Listy 2015; 116 (5): 340–342. doi: 10.4149/bll_2015_064.
17. Sakumoto N, Inafuke S, Shimoji H et al. Video thoracoscopic surgery for thoracic neurogenic tumors: a 7-year experience. Surg Today 2000; 30 (11): 974–977. doi: 10.1007/s005950070016.
18. Grillo HC, Ojemann RG, Scannell G et al. Combined approach to “dumbbell” intrathoracic and intraspinal neurogenic tumors. Ann Thorac Surg 1983; 36 (4): 402–407.
19. Negri G, Puglisi A, Gerevini S et al. Thoracoscopic techniques in the management of benign mediastinal dumbbell tumors. Surg Endosc 2001; 15 (8): 897. doi: 10.1007/s004640042001.
20. Okada D, Koizumi K, Haraguchi S et al. A case of dumbbell tumor of the superior mediastinum removed by combined thoracoscopic surgery. J Nippon Med School 2002; 69 (1): 58–61. doi: 10.1272/jnms. 69.58.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2020 Issue 2-
All articles in this issue
- Cévní morfologie, symptomy, diagnostika a léčba ischemických příhod mozkového kmene
- Je koncept vaskulární demence trvale udržitelný?
- Je koncept vaskulární demence trvale udržitelný? NE
- Je koncept vaskulární demence trvale udržitelný? Komenář
- Mezinárodní klasifikace bolestí hlavy (ICHD-3) – oficiální český překlad
- Schwannóm extrakraniálnej časti trojklanného nervu
- Chirurgická léčba mozkových metastáz
- Cavum septi pellucidi, cavum vergae a cavum veli interpositi
- Poměr fosforylovaného tau proteinu k beta amyloidu v likvoru predikuje pozitivitu amyloidové PET
- Chirurgická léčba benigních neurogenních tumorů mediastina – analýza 7letého souboru pacientů
- Transkraniální sonografie mediotemporálního laloku u pacientů s Alzheimerovou demencí
- Endarterektomie zevní karotické tepny
- Vestibulární funkce u pacientů s kochleárním implantátem
- Opakovaná trombektómia u pacienta so zriedkavou kombináciou etiologických faktorov
- Dopis redakci
- Komentář redakce
- Prof. Mraček oslavil 90 let
- Odešla MUDr. Olga Baudyšová
- K jubileu profesorky Soni Nevšímalové
- Provokační faktory a reakce na léčbu juvenilní myoklonické epilepsie – zkušenosti z tertiárního epileptického centra
- Cystická hydatidóza mozečku – vzácná kazuistika
- Případ pozdní brachiální plexopatie po chemoterapii a radioterapii
- Spontánní vaginální extruze distálního katetru ventrikuloperitoneálního zkratu
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Cavum septi pellucidi, cavum vergae a cavum veli interpositi
- Cévní morfologie, symptomy, diagnostika a léčba ischemických příhod mozkového kmene
- Mezinárodní klasifikace bolestí hlavy (ICHD-3) – oficiální český překlad
- Chirurgická léčba mozkových metastáz
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

