-
Medical journals
- Career
Endoskopické operace výhřezu bederních meziobratlových plotének – první zkušenosti
: K. Máca 1; K. Ďuriš 1,2; M. Smrčka 1
: Neurochirurgická klinika, LF MU a FN Brno 1; Ústav patologické fyziologie, LF MU, Brno 2
: Cesk Slov Neurol N 2019; 82(5): 541-547
: Original Paper
prolekare.web.journal.doi_sk: https://doi.org/10.14735/amcsnn2019541Cíl: Výhřez meziobratlové ploténky v bederní oblasti patří k nejčastějším indikacím operace páteře. Zlatým standardem chirurgické léčby výhřezu meziobratlové ploténky je otevřená diskektomie z transligamentózního přístupu. V poslední dekádě se čím dál více prosazuje endoskopická technika, která má srovnatelný efekt z hlediska výsledku léčby a navíc přináší řadu výhod pro operatéra i pacienta díky minimální invazivnosti endoskopické techniky. Neurochirurgická klinika FN Brno je prvním pracovištěm v ČR, které začalo získávat zkušenosti s tímto typem operací. V předkládaném článku přinášíme první zkušenosti a výsledky získané od roku 2017, kdy u nás byla endoskopická metoda léčby výhřezu meziobratlové ploténky zavedena.
Metody: Do souboru jsou zařazování pacienti ve věkovém rozmezí 20 – 70 let, u kterých je indikováno operační řešení výhřezu meziobratlové ploténky v etáži L4/ L5 nebo L5/ S1 a kteří dříve nepodstoupili žádnou operaci v inkriminovaných etážích. Dosud bylo do souboru zařazeno 15 pacientů, u kterých byla hodnocena míra intenzity bolesti charakteru dorzalgií a radikulární symptomatologie pomocí Visual Analogue Score (VAS) a dále míra omezení v běžných činnostech pomocí Oswestry Disability Index (ODI). Údaje byly hodnoceny předoperačně a dále s odstupem 6 týdnů a 6 měsíců po operaci.
Výsledky: Předoperační hodnoty VAS skóre byly u celého souboru signifikantně vyšší než hodnoty 6 týdnů a 6 měsíců po operaci, a to jak v případě dorzalgie, tak v případě radikulárních bolestí. Obdobné výsledky byly v podskupinách mužů a žen, kdy došlo u obou typů iritací ke značnému zlepšení 6 týdnů i 6 měsíců po operaci. U souboru jako celku byly signifikantně vyšší předoperační hodnoty ODI v porovnání s hodnotami 6 týdnů a 6 měsíců po operaci. V podskupině mužů nebyl prokázán signifikantní rozdíl mezi předoperačními hodnotami ODI a hodnotami 6 týdnů po operaci, zatímco 6 měsíců po operaci byly hodnoty výrazně nižší. V podskupině žen byly předoperační hodnoty ODI signifikantně vyšší než hodnoty 6 týdnů i 6 měsíců po operaci. Pooperačně nastalo u zkoumaného souboru značné zmírnění subjektivních obtíží, které ve většině případů odpovídalo normalizaci stavu. K výraznému zlepšení až k ústupu problémů došlo ve všech sledovaných parametrech, kterými byly dorzalgie, radikulární symptomatologie a omezení běžných denních aktivit v důsledku bolestí dolní části zad. Recidiva výhřezu disku se ve sledovaném období vyskytla v jednom případě.
Závěr: Naše dosavadní zkušenosti s použitím endoskopické techniky k operaci výhřezu meziobratlové ploténky hodnotíme maximálně pozitivně a vzhledem k těmto zkušenostem i s odkazem na literární zdroje z jiných pracovišť plánujeme další rozvoj této operační metody.
Klíčová slova:
endoskopie – výhřez meziobratlové ploténky – Visual Analogue Score – Oswestry Disability Index
Úvod
Vertebrogenní algický syndrom je jedním z nejčastějších zdravotních problémů, který přechodně postihuje až 80 % populace [1]. Chronický vertebrogenní algický syndrom se vyskytuje s vysokou mírou variability, v rozmezí 12 – 43 %, a ve většině případů je řešitelný konzervativně [2]. Prevalence výhřezů meziobratlové ploténky indikovaných k operaci je asi 2 %, přesto se jedná o nejčastější indikaci k operaci páteře [3 – 5].
Otevřená diskektomie z transligamentózního přístupu s parciální hemilaminektomií je považována za zlatý standard chirurgické léčby poskytující konzistentní a uspokojivé výsledky [6]. V poslední dekádě se začíná prosazovat endoskopická technika, která má srovnatelný efekt z hlediska celkového výsledku léčby a jež je navíc spojena s příznivějším průběhem v časné pooperační fázi [7]. Hlavními výhodami endoskopické diskektomie je menší incize, menší traumatizace kostních struktur i svalové tkáně a menší krevní ztráty, které jsou spojeny s lepším hojením rány, rychlejší rehabilitací a kratší dobou hospitalizace [7,8].
U endoskopické diskektomie se používají dva druhy přístupů, interlaminární a transforaminální. Interlaminární technika je invazivnější, neboť se užívá přístupu přes ligamentum flavum. Interalminární technika je vhodnější k operaci výhřezu v etáži L5/ S1, kde přístup do foramen vertebrale omezuje crista iliaca [7,9]. Transforaminální technika je méně invazivní, neboť šetří ligamentum flavum / event. lamina superior. Transforaminální technika je spojena s menším množstvím komplikací, jako je např. perforace durálního vaku [7]. Transforaminální technika je, ve srovnání s interlaminárním postupem, snazší na nácvik, ovšem osvojení si endoskopických technik trvá obecně déle než nácvik standardní otevřené diskektomie [10].
Endoskopická diskektomie se v současnosti nepoužívá v ČR jako standardní metoda volby k léčbě výhřezu meziobratlové ploténky, avšak probíhá evaluace této metody. Neurochirurgická klinika FN Brno je prvním pracovištěm v ČR, které začalo získávat zkušenosti s tímto typem operací. V tomto článku předkládáme první zkušenosti a výsledky získané od roku 2017, kdy na naší klinice započalo hodnocení této metody.
Materiál a metodika
Hodnocení možnosti použití endoskopické diskektomie probíhá na Neurochirurgické klinice FN Brno od listopadu 2017. Dosud bylo endoskopickou technikou operováno 15 pacientů ve věkovém rozmezí 20 – 70 let. Pacienti byli operováni v etáži L4/ L5 nebo L5/ S1 a jednalo se o první operaci v inkriminovaných etážích.
Operační výkon probíhá v celkové anestezii v pronační semiflekční poloze s vypodložením pod hrudníkem a lopatami kyčelních kostí. Poloha endoskopu je ověřována peroperační skiaskopií. Transforaminální technika je použita u výhřezů L4/ L5, zatímco interlaminární technika se užívá v případě výhřezů L5/ S1. K provedení výkonu se používá endoskopické instrumentárium Vertebris (RIWOspine GmbH, Knittlingen, Německo) se zevním průměrem zavaděče 6,9 mm, endoskopu 5,6 mm a šířkou pracovního kanálu 4,1 mm. Při transforaminální technice je dle skiaskopické kontroly v úrovni příslušného neuroforamen provedena kožní incize v délce 2 cm asi 12 cm laterálně od střední čáry. Přes zaváděcí drát a dilatátory se přes kaudální část foramen intervertebrale ventrálně od zadního podélného vazu zavede endoskop do oblasti herniované části disku. Chapáčky se odstraní herniovaná část nucleus pulposus a dekomprimuje se odstup nervového kořene. Poloha endoskopu pod skiaskopickou kontrolou je na obr. 1. U transligamentózní techniky v etáži L5/ S1 je kožní incize provedena cca 2 cm laterálně od střední čáry a směřuje k ligamentum flavum. Klíšťkami je část žlutého vazu odstraněna, pouzdro endoskopu je zavedeno do epidurálního prostoru laterálně od kořene S1, následně je kořen mobilizován, přesunut mediálně, protnut zadní podélný vaz a odstraněna herniovaná část ploténky. Obr. 2 ukazuje skiaskopickou kontrolu zavedení endoskopu. Kanál endoskopu je kontinuálně proplachován fyziologickým roztokem, aby byla zajištěna přehlednost operačního pole.
1. Poloha endoskopu pod skiaskopickou kontrolou.
Fig. 1. Position of instrument under skiascopic control.
2. Skiaskopická kontrola zavedení endoskopu.
Fig. 2. Skiascopic control of instrument localization.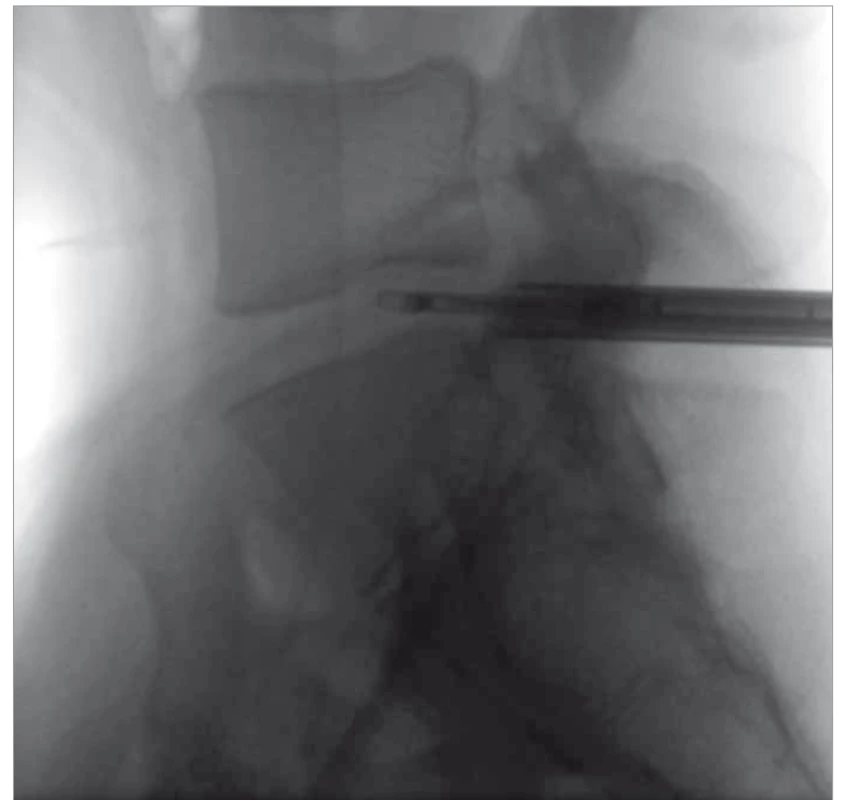
V rámci pilotního hodnocení byly použity základní demografické údaje a sebehodnotící škály. Konkrétně byly hodnoceny míra intenzity bolesti charakteru dorzalgií a radikulární symptomatologie pomocí Visual Analogue Score (VAS) a dále míra omezení v běžných činnostech pomocí Oswestry Disability Index (ODI). Výše zmíněné údaje byly hodnoceny předoperačně a dále pooperačně s odstupem 6 týdnů a 6 měsíců.
Data reprezentující věkovou skladbu souboru splnila kritéria normálního rozložení, jsou prezentována jako průměr, směrodatná odchylka, minimum/ maximum a hodnocena byla pomocí nepárového t-testu. Data představující klinické parametry kritéria normálního rozložení nesplnila a jsou prezentována jako medián, 25/ 75 percentil, minimum/ maximum a hodnocena byla pomocí Friedmanova testu následovaného Dunnovým testem pro mnohonásobné srovnání. Statistické hodnocení dat bylo provedeno softwarem GraphPad Prism version 7.00 for Windows (GraphPad Software, La Jolla, CA, USA). Za hladinu významnosti byla považována hodnota α = 0,05.
Výsledky
Endoskopickou technikou bylo na naší klinice zatím operováno 15 pacientů, z toho 8 žen a 7 mužů. Charakteristiku souboru dle věku znázorňuje tab. 1. Průměrný věk zkoumaného souboru byl 37,13 let (muži 32,71, ženy 41,00), přičemž nebyl prokázán statisticky významný rozdíl mezi skupinou mužů a žen (p = 0,1537). Střední doba hospitalizace po operaci byla u zkoumaného souboru 3 dny. Ve sledovaném období, které představovalo 6 měsíců po operaci, se v operované etáži vyskytla 1 recidiva výhřezu meziobratlové ploténky. Recidiva vznikla 3 měsíce po operaci a byla nutná reoperace pro klinicky manifestní lumboischiadický syndrom. Reoperace byla úspěšná a pacientka udávala při kontrole 6 měsíců po první operaci VAS 1 pro bolesti v zádech i v dolní končetině a ODI 4 %.
1. Charakteristika souboru dle věku. 
2. Hodnoty VAS skóre charakteru dorzalgií. 
VAS – Visual Analogue Scale Obrázek 3 a tab. 2 ukazují hodnoty VAS skóre charakteru dorzalgií u souboru jako celku (obr. 3A) a dále v podskupině mužů (obr. 3B) a žen (obr. 3C). U souboru jako celku byl nalezen statisticky významný rozdíl v hodnotě VAS skóre před operací ve srovnání s hodnotami 6 týdnů (p = 0,0005) i 6 měsíců (p < 0,0001) po operaci. Proporcionálně shodné výsledky byly v podskupině mužů, u kterých došlo ve srovnání předoperačních hodnot VAS skóre k signifikantnímu zlepšení 6 týdnů (p = 0,0334) i 6 měsíců po operaci (p = 0,0063). Analogická situace byla v podskupině žen, u kterých byly hodnoty předoperačního VAS skóre signifikantně vyšší než 6 týdnů (p = 0,0179) i 6 měsíců po operaci (p = 0,0035).
3. VAS skoŕe charakteru dorzalgií u souboru jako celku (A), u mužů (B) a u žen (C). Data jsou vyjádřena jako medián, 25/75 percentil a min/max. * p < 0,05; ** p < 0,01; *** p < 0,001 VAS – Visual Analogue Scale
Fig. 3. VAS score for dorsalgia in all the patients (A), in males (B) and in females (C). Data are expressed as median, 25/75 percentile and min/max values. * p < 0.05; ** p < 0.01; *** p < 0.001 VAS – Visual Analogue Scale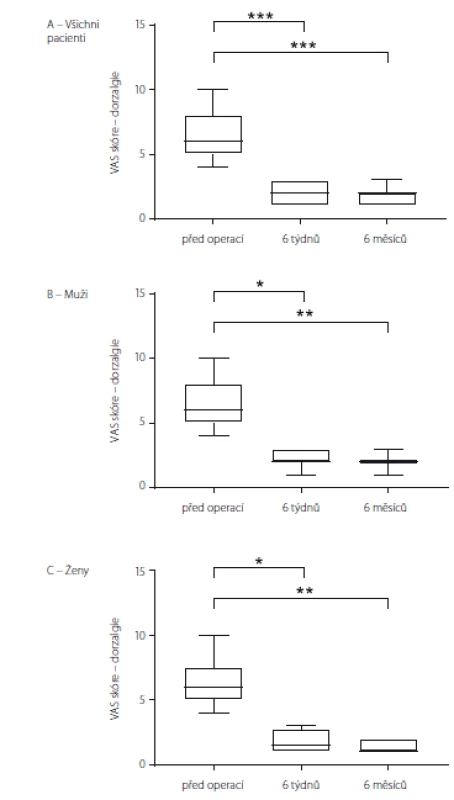
Obrázek 4 a tab. 3 znázorňují VAS skóre charakteru radikulární symptomatologie u souboru jako celku (obr. 4A), u mužů (obr. 4B) a žen (obr. 4C). I v tomto případě byl u souboru jako celku signifikantní rozdíl mezi hodnotami před operací v porovnání s hodnotami 6 týdnů (p = 0,0011) i 6 měsíců po operaci (p < 0,0001). V podskupině mužů byly předoperační hodnoty VAS skóre signifikantně vyšší než hodnoty 6 týdnů (p = 0,0334) i 6 měsíců (p = 0,0063) po operaci. Obdobná situace byla v podskupině žen, u kterých byly předoperační hodnoty VAS skóre signifikantně vyšší než 6 týdnů (p = 0,0373) a 6 měsíců po operaci (p = 0,0014).
4. VAS skoŕe charakteru radikulopatií u souboru jako celku (A), u mužů (B) a u žen (C). Data jsou vyjádřena jako medián, 25/75 percentil a min/max. * p < 0,05; ** p < 0,01; *** p < 0,001 VAS – Visual Analogue Scale
Fig. 4. VAS score for radiculopathy in all the patients (A), in males (B) and in females (C). Data are expressed as median, 25/75 percentile and min/max values. * p < 0.05; ** p < 0.01; *** p < 0.001 VAS – Visual Analogue Scale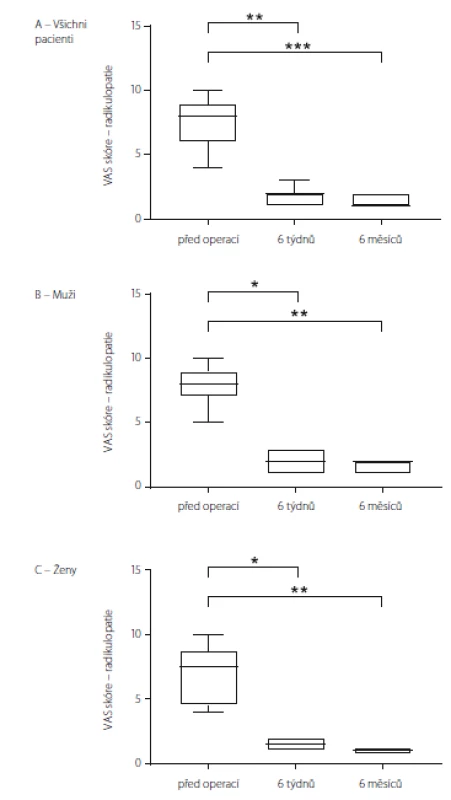
3. Hodnoty VAS skóre charakteru radikulární symptomatologie. 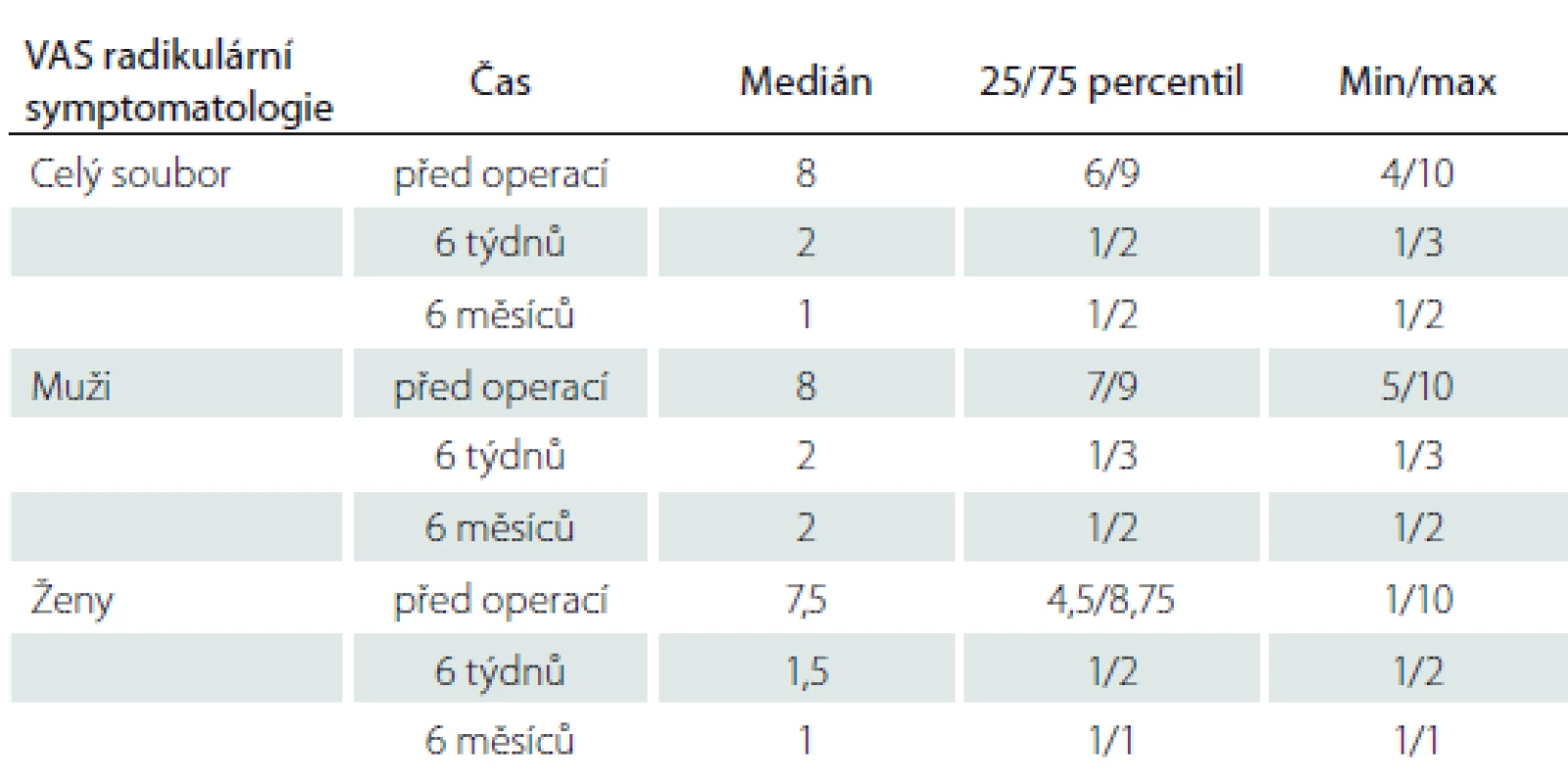
VAS – Visual Analogue Scale Obrázek 5 a tab. 4 demonstrují hodnoty ODI u souboru jako celku (obr. 5A) a u podskupin mužů (obr. 5B) a žen (obr. 5C). U souboru jako celku byly předoperační hodnoty ODI signifikantně vyšší než hodnoty 6 týdnů (p = 0,0030) i 6 měsíců po operaci (p < 0,0001). V podskupině mužů nebyl prokázán signifikantní rozdíl mezi předoperačními hodnotami a hodnotami 6 týdnů po operaci (p = 0,0975), zatímco rozdíl mezi předoperačními hodnotami a hodnotami 6 měsíců po operaci statisticky významný byl (p = 0,0063). V podskupině žen byly předoperační hodnoty ODI signifikantně vyšší než hodnoty 6 týdnů (p = 0,0373) i 6 měsíců po operaci (p = 0,0053).
5. Oswestry disability index u souboru jako celku (A), u mužů (B) a u žen (C). Data jsou vyjádřena jako medián, 25/75 percentil a min/max. * p < 0,05; ** p < 0,01; *** p < 0,001
Fig. 5. Oswestry disability index in all the patients (A), in males (B) and in females (C). Data are expressed as median, 25/75 percentile and min/max values. * p < 0.05; ** p < 0.01; *** p < 0.001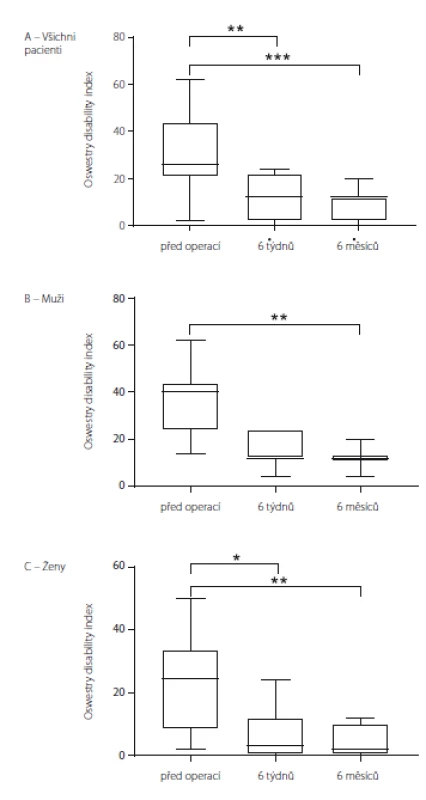
4. Hodnoty ODI u zkoumaného souboru. 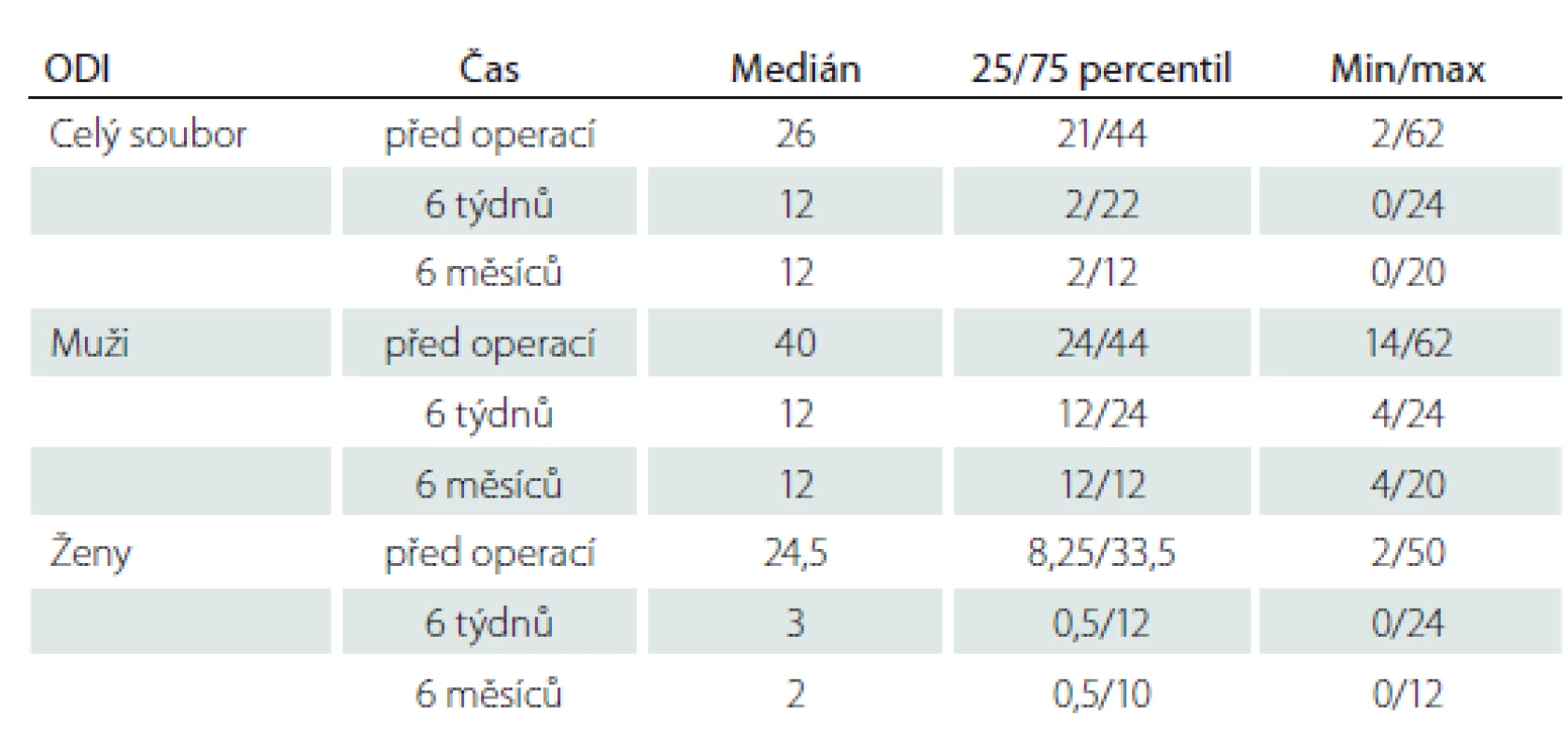
ODI – Oswestry Disability Index Diskuze
Cílem práce je prezentovat první výsledky získané na souboru pacientů operovaných endoskopickou disektomií. Endoskopicky bylo zatím na Neurochirurgické klinice FN Brno operováno 15 pacientů, transforaminální technika byla použita u výhřezů L4/ L5, v případě výhřezů L5/ S1 byla užita technika interlaminární.
Dosavadní soubor tvoří pacienti, jejichž nález na MR prokazoval výhřez nucleus pulposus v úrovni meziobratlové štěrbiny, bez kraniálně či kaudálně lokalizovaných volných sekvestrů a bez výskytu nasedajících dorzálních osteofytů. Výše uvedená kritéria výběru pacientů umožnila bezproblémové osvojení si obou typů endoskopických technik, které jsou z chirurgického hlediska náročnější než standardní otevřená diskektomie [10]. Oproti standardnímu výkonu je však výhodou endoskopické techniky kratší doba operace [11]. V našem souboru jsme, s ohledem na krátký čas od zavedení nové metody, dobu trvání operace zatím nehodnotili.
Endoskopická diskektomie je prováděna z 2cm kožního řezu, operuje se přes pracovní kanál endoskopu a díky tomu nedochází k odloučení paravertebrálního svalstva. To je spojeno s minimalizací krevních ztrát a výrazným omezením pooperačních bolestí v přístupové cestě [11 – 13]. Výsledkem je zvýšení pooperačního komfortu pro pacienta, což je spojeno s rychlejší rehabilitací, snížením spotřeby analgetik a kratší dobou hospitalizace [7,14].
Podobné výhody má tubulární technika s využitím speciálních rozvěračů umožňující výrazně omezit poškození paravertebrálního svalstva [15]. Výsledky této metody jsou v porovnání s konvenční mikrodiskektomií srovnatelné [16]. Zatím však nebyla publikována studie, která by porovnávala endoskopickou diskektomii s tubulární technikou.
U zkoumaného souboru se během operace ani v pooperačním období nevyskytly žádné komplikace. Dvanáct pacientů (80 %) neužívalo pooperačně žádná analgetika a všichni pacienti zahájili rehabilitaci od prvního pooperačního dne. Všichni pacienti byli propuštěni do domácího léčení 2. – 3. den po operaci, zatímco pacienti po standardním operačním výkonu jsou propouštěni 5. – 6. pooperační den. V případě jedné pacientky s dobrým pooperačním průběhem vznikla v návaznosti na zvednutí těžkého břemena 3 měsíce po operaci recidiva výhřezu ve stejné etáži. Pacientka byla pak operována konvenční mikrodiskektomií s dobrým výsledkem.
Pooperačně došlo u zkoumaného souboru k signifikantnímu zmírnění subjektivních obtíží, které ve většině případů odpovídalo normalizaci stavu. K výraznému zlepšení až k ústupu problémů došlo ve všech sledovaných parametrech, kterými byly dorzalgie, radikulární symptomatologie a omezení běžných denních aktivit v důsledku bolestí dolní části zad. Zlepšení stavu bylo 6 měsíců po operaci srovnatelné u mužů i žen, celkový efekt léčby byl tedy vcelku konzistentní.
Ačkoliv byla jedna z nejvýznamnějších velkých studií zabývajících se danou problematikou publikována již v roce 2006, hodnocení možností užití endoskopické techniky k operaci výhřezu meziobratlové ploténky nebylo definitivně uzavřeno a další velké studie probíhají i v současnosti [2,17]. Výše zmíněná studie z roku 2006 přináší data o souboru 331 pacientů, kteří byli sledování po dobu 2 let po endoskopické herniektomii interlaminární technikou. U zkoumaného souboru došlo ve sledovaném období k úplnému ústupu iritační symptomatologie u 82 % pacientů a u dalších 13 % pacientů se iritace vyskytovaly pouze občasně nebo byly výrazně menší. Pouze 5 % pacientů nepociťovalo po operaci zlepšení, přičemž recidiva se vyskytla v 2,4 % případů [17]. Naše dosavadní výsledky jsou ve shodě s publikovanými údaji i přes některé metodické odlišnosti a výrazně menší soubor pacientů. Vedle malého souboru pacientů je limitacemi této práce absence kontrolní skupiny a selekční bias způsobené výběrovými kritérii (zejména primooperace v dané oblasti).
Závěr
Endoskopické techniky se prosazují v chirurgických oborech čím dál více, neboť pacientům přinášejí mnoho výhod z důvodu minimální invazivity. Vyšší finanční náročnost operace, která je spojena s použitím jednorázového instrumentária, je zpravidla kompenzována kratší dobou hospitalizace, což většinou vede ke snížení celkových nákladů na léčbu. Naše dosavadní zkušenosti s použitím endoskopické techniky k operaci výhřezu meziobratlové ploténky hodnotíme maximálně pozitivně a vzhledem k těmto zkušenostem i s odkazem na literární zdroje z jiných pracovišť plánujeme další rozvoj této operační metody.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
prof. MUDr. Martin Smrčka, Ph.D., MBA
Neurochirurgická klinika
LF MU a FN Brno
Jihlavská 20
625 00 Brno
e-mail: smrcka.martin@fnbrno.cz
Přijato k recenzi: 21. 3. 2019
Přijato do tisku: 15. 8. 2019
Sources
1. Spijker-Huiges A, Groenhof F, Winters JC et al. Radiating low back pain in general practice: Incidence, prevalence, diagnosis, and long-term clinical course of illness. Scand J Prim Health Care 2015; 33(1): 27 – 32. doi: 10.3109/ 02813432.2015.1006462.
2. Seiger A, Gadjradj PS, Harhangi BS et al. PTED study: design of a non-inferiority, randomised controlled trial to compare the effectiveness and cost-effectiveness of percutaneous transforaminal endoscopic discectomy (PTED) versus open microdiscectomy for patients with a symptomatic lumbar disc herniation. BMJ Open 2017; 7(12): e018230. doi: 10.1136/ bmjopen-2017-018230.
3. Nováková E, Říha M. Low back pain – evidence-based medicine and current clinical practice. Is there any reason to change anything? Cesk Slov Neurol N 2017; 80/ 113(3): 280 – 284. doi: 10.14735/ amcsnn2017280.
4. Gibson JN, Waddell G. Surgical interventions for lumbar disc prolapse: updated Cochrane Review. Spine (Phila Pa 1976) 2007; 32(16): 1735 – 1747. doi: 10.1097/ BRS.0b013e3180bc2431.
5. Gibson JN, Cowie JG, Iprenburg M. Transforaminal endoscopic spinal surgery: the future “gold standard” for discectomy? – a review. Surgeon 2012; 10(5): 290 – 296. doi: 10.1016/ j.surge.2012.05.001.
6. Vaněk P, Bradáč O, Saur K et al. Faktory ovlivňující výsledek chirurgické léčby výhřezu meziobratlové ploténky bederní. Cesko Slov Neurol N 2010; 73/ 106(2): 157 – 163.
7. Yadav YR, Parihar V, Kher Y et al. Endoscopic inter laminar management of lumbar disease. Asian J Neurosurg 2016; 11(1): 1 – 7. doi: 10.4103/ 1793-5482.145377.
8. Righesso O, Falavigna A, Avanzi O. Comparison of open discectomy with microendoscopic discectomy in lumbar disc herniations: results of a randomized controlled trial. Neurosurgery 2007; 61(3): 545 – 549. doi: 10.1227/ 01.NEU.0000290901.00320.F5.
9. Choi G, Lee S-H, Raiturker PP, Lee S, Chae Y-S. Percutaneous endoscopic interlaminar discectomy for intracanalicular disc herniations at L5-S1 using a rigid working channel endoscope. Neurosurgery 2006; 58 (Suppl 1): ONS59 – ONS68. doi: 10.1227/ 01.neu.0000192713.95921.4a.
10. Hsu HT, Chang SJ, Yang SS et al. Learning curve of full--endoscopic lumbar discectomy. Eur Spine J 2013; 22(4): 727 – 733. doi: 10.1007/ s00586-012-2540-4.
11. Ruetten S, komp M, Merk H et al. Use of newly developed instruments and endoscopes: full-endoscopic resection of lumbar disc herniations via the interlaminar and lateral transforaminal approach. J Neurosurg Spine 2007; 6(6): 521 – 530.
12. Palmer S. Use of a tubular retractor system in microscopic lumbar discectomy: 1 year prospective results in 135 patients. Neurosurg Focus 2002; 13(2): E5.
13. Ruetten S, Komp M, Merk H et al. Use of newly developed instruments and endoscopes: full-endoscopic resection of lumbar disc herniations via the interlaminar and lateral transforaminal approach. J Neurosurg Spine 2007; 6(6): 521 – 530. doi: 10.3171/ spi.2007.6.6.2.
14. Righesso O, Falavigna A, Avanzi O. Comparison of open discectomy with microendoscopic discectomy in lumbar disc herniations: results of a randomized controlled trial. Neurosurgery 2007; 61(3): 545 – 549. doi: 10.1227/ 01.NEU.0000290901.00320.F5.
15. Moliterno JA, Knopman J, Parikh K et al. Results and risk factors for recurrence following single-level tubular lumbar microdiscectomy. J Neurosurg Spine 2010; 12(6): 680 – 686. doi: 10.3171/ 2009.12.SPINE08843.
16. Wang Y, Liang Z, Wu J et al. Comparative clinical effectiveness of tubular microdiscectomy and conventional microdiscectomy for lumbar disc herniation: a systematic review and network meta-analysis. Spine (phil Pa 1976) 2019; 44(14): 1025 – 1033. doi: 10.1097/ BRS.0000000000003001.
17. Ruetten S, Komp M, Godolias G. A New full-endoscopic technique for the interlaminar operation of lumbar disc herniations using 6 - mm endoscopes: prospective 2-year results of 331 patients. Minim Invasive Neurosurg 2006; 49(2): 80 – 87. doi: 10.1055/ s-2006-932172.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2019 Issue 5-
All articles in this issue
- Compressive neuropathies as an occupational disease
- Refractory myasthenia gravis – clinical characteristics and possibilities of biological treatment
- The role of physical activity in the management of patients with Parkinson‘s disease
- Changes of paraspinal muscle morphology in patients with chronic non-specific low back pain
- Treatment of insomnia in the context of neuropathic pain
- Massive cervical haematoma after minimal energy trauma
- Perinatal brachial plexus palsy based on avulsion, conservative treatment
- Pulmonary arteriovenous malformation as a rare cause of ischaemic stroke
- Acute amnestic syndrome as a rare consequence of bilateral ischemic hippocampal stroke
- Esophageal perforation caused by dislocated cervical plate five years after cervical spine surgery – a rare complication
- Serious vasculopathies in neurofibromatosis type 1
- Simultaneous multiple intracerebral hemor rhages
- The importance of collateral circulation in acute basilar artery occlusion
- Determination of tau proteins and β-amyloid 42 in cerebrospinal fl uid by ELISA methods and preliminary normative values
- Endoscopic surgery for lumbar disc herniation – the first experience
- Pegylated inteferon beta 1-a in clinical routine
- Congenital fibrosis of the extraocular muscles in a Czech family and its molecular genetic cause
- Analýza dat v neurologii LXXVII. Korelační analýza vícerozměrných souborů kvantitativních dat – příklady
- Recenze knih
- A different view on the platelet aggregation inhibitor clopidogrel – a well-suitable anti-oedema agent in a preclinical model of brain injury?
- High-sensitive CRP in ischaemic stroke patients – from risk factors to evolution
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Treatment of insomnia in the context of neuropathic pain
- Compressive neuropathies as an occupational disease
- Changes of paraspinal muscle morphology in patients with chronic non-specific low back pain
- Endoscopic surgery for lumbar disc herniation – the first experience
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

