-
Medical journals
- Career
Oboustranná ischemická retinopatie a neuropatie optiku jako izolovaný oční projev vysokohorské nemoci – kazuistika
Authors: N. Jirásková 1; E. Rencová 1; O. Renc 2; P. Rozsíval 1
Authors‘ workplace: LF UK a FN Hradec Králové Oční klinika 1; LF UK a FN Hradec Králové Radiologická klinika 2
Published in: Cesk Slov Neurol N 2011; 74/107(5): 575-578
Category: Case Report
Overview
Autoři referují o případu oboustranného ischemického poškození cévnatky, sítnice a zrakového nervu u pacientky s náhle vzniklým nebolestivým poklesem zrakových funkcí, které zaznamenala na konci měsíčního cestování po Nepálu spojeného s občasným pobytem v nadmořských výškách okolo 5 000 metrů nad mořem. Při vstupním očním vyšetření byl zjištěn asymetrický edém terčů zrakových nervů více vlevo, jenž byl doprovázen zhoršením zrakové ostrosti a dolním altitudinálním defektem zorného pole. Provedená vyšetření vyloučila infekční, autoimunitní (neinfekční) či demyelinizační etiologii zánětlivých projevů na očním pozadí. Po nasazení terapie kortikosteroidy a acetazolamidem perorálně došlo k postupnému vymizení ischemických a zánětlivých změn na očním pozadí, zůstal však trvalý pokles zrakových funkcí vlevo a tomu odpovídající subatrofie terče zrakového nervu, což je dle dostupné literatury vzácný jev.
Klíčová slova:
vysokohorská nemoc – ischemická neuropatie optiku – vysokohorská retinopatieÚvod
Vysokohorská nemoc (Altitude Sickness, AS) vzniká již při výškách nad 2 500 až 3 500 metrů nad mořem (m) v prostředí, kde je snížený atmosférický tlak vzduchu a snížený parciální tlak kyslíku (pO2), což způsobuje hypoxii organizmu. Jedná se o syndrom složený ze čtyř klinických jednotek, z nichž jedna či více mohou být vyjádřeny v různém stupni a intenzitě [1]. Mezi tyto klinické jednotky řadíme:
- akutní formu horské nemoci doprovázenou závratí (Acute Mountain Sickness, AMS)
- vysokohorskou retinopatii (High-Altitude Retinopathy, HAR),
- akutní vysokohorský edém mozku (High-Altitude Cerebral Edema, HACE)
- akutní vysokohorský plicní edém (High--Altitude Pulmonary Edema, HAPE) [1].
Cílem této práce je referovat o izolovaném projevu vysokohorské nemoci, jež se projevila jako oboustranná vysokohorská retinopatie s ischemií optického nervu s vzácně se vyskytujícími trvalými následky v podobě parciální atrofie optiku a zhoršení zrakových funkcí.
Klinické pozorování
Osmapadesátiletá žena byla na měsíční turistické cestě v Indii a Nepálu, kde se pohybovala i ve výškách okolo 5 000 m. V posledních dnech pobytu začala vnímat šedou clonu před levým okem doprovázenou poklesem centrální zrakové ostrosti (CZO). Poškození zraku bylo bezbolestné, pacientka měla jen mírné bolesti hlavy a vadilo jí přímé světlo. Jiné celkové příznaky (malátnost, slabost, nauzea, zvracení, zhoršené dýchání, zmatenost) nemocná nepociťovala. V cizině na vyšetření nešla, rozhodla se počkat až po návratu do vlasti. Druhý den po příletu navštívila spádovou oční lékařku, která diagnostikovala oboustranný asymetrický edém terčů zrakových nervů (ZN) a odeslala pacientku na naši kliniku.
Při vstupním vyšetření byla zraková ostrost pravého oka 1,0 a levého oka 0,5 paracentrálně. Vyšetření zorného pole (prahové vyšetření centrálních 30 stupňů zorného pole statickým automatickým perimetrem Humphrey II) prokázalo normální nález vpravo a dolní altitudinální skotom a defekty v horním nazálním kvadrantu vlevo (obr. 1). Motilita bulbů byla bez omezení, diplopii pacientka neudávala. Vyšetření zornicových reakcí prokázalo relativní aferentní pupilární defekt 2. stupně vlevo. Přední segment oční byl oboustranně normální, na fundu byl vlevo rozvinutý a vpravo incipientní edém terčů ZN. Terče byly oboustranně, více vlevo, neohraničené, prosáklé, vény i arterie dilatované, obklopené jemnými exsudáty a plaménkovitými hemoragiemi (obr. 2).
Image 1. Vstupní vyšetření zorného pole OPL. 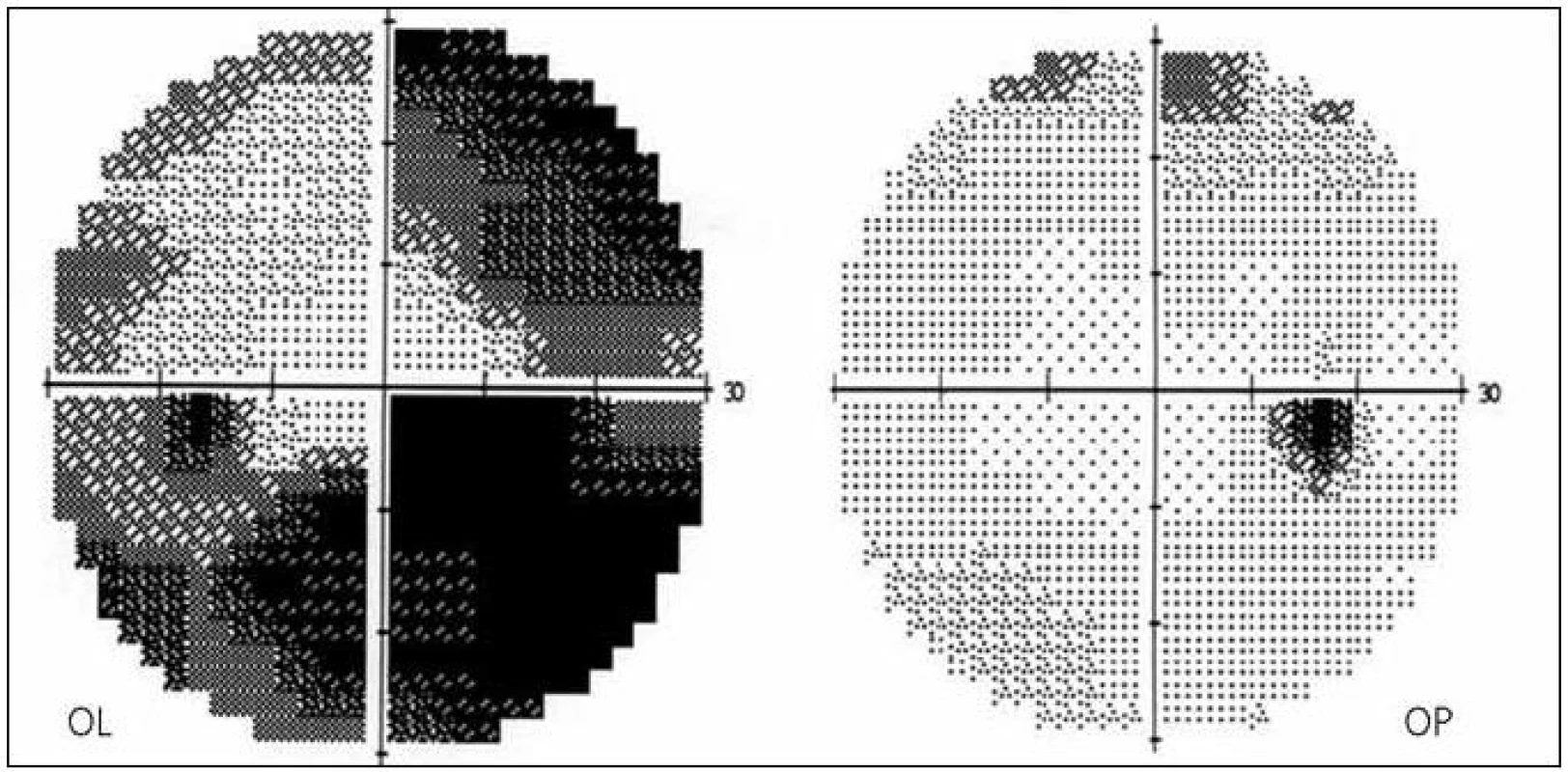
Image 2. Nález na fundu OPL při vstupním vyšetření. 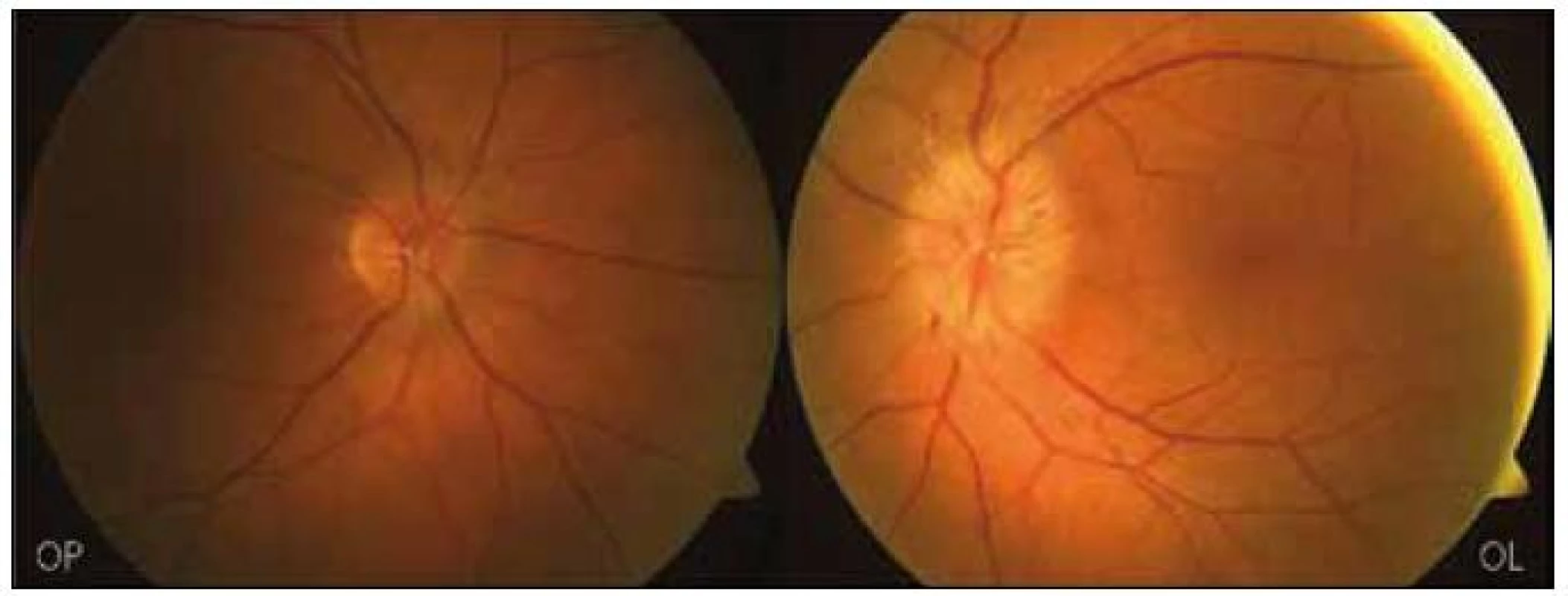
Z osobní anamnézy vyplynulo, že se pacientka léčí s chronickým zánětem močových cest a prodělala excizi bazaliomů z oblasti zad. Alergii neudává. Nekuřačka. Přisátí klíštěte popírá, před odjezdem do Nepálu se nechala očkovat proti hepatitidě B a břišnímu tyfu.
Fluorescenční angiografie (FAG) prokázala v choroideální fázi defekt náplně cévnatky v oblasti zadního pólu oka s převažující intenzivní hyperfluroscencí terčů ZN. Arterie měly nepravidelný průsvit s hrudkovitými konturami reliéfu cévní stěny, při naplnění cévní stěny barvivem bylo zřetelné prosakování do okolní tkáně. Jen místy byly cévní úseky překryty exsudáty či hemoragiemi. V arteriální fázi vynikly mnohočetné bělavé body defektů retinálního pigmentového epitelu zasahující centrální krajinu včetně makuly. Nález byl oboustranný, více vyjádřený vlevo a potvrdil diagnózu ischemického edému terčů ZN a ischemicko-zánětlivých změn vaskulárního řečiště cévnatky a sítnice (obr. 3).
Image 3. FAG OPL při vstupním vyšetření. 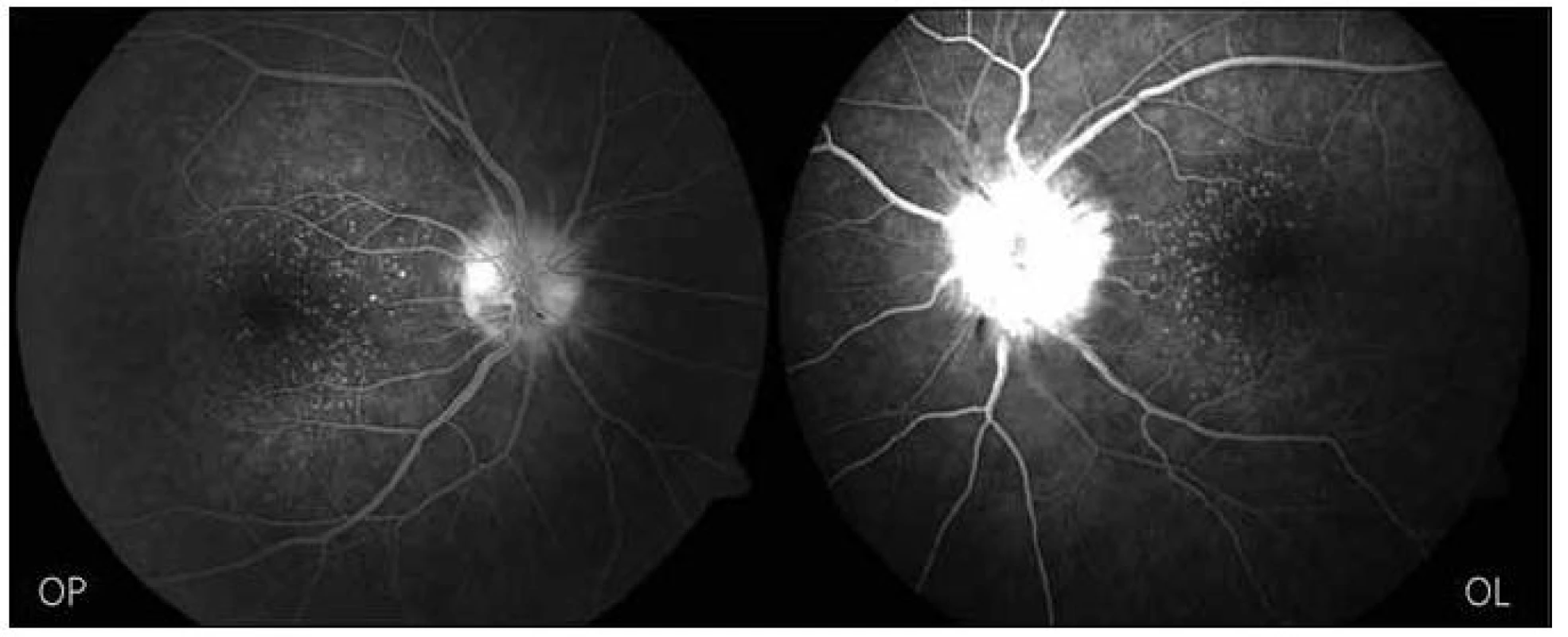
Neurologický nález byl ve fyziologických mezích, bez ložiskových změn. Byla provedena i série laboratorních a zobrazovacích vyšetření k vyloučení jiné možné příčiny oční patologie. MR mozku odhalila pouze suspektní drobnou arachnoideální cystu parasylviovsky vlevo bez známek expanzivního chování, jinak byl nález přiměřený věku bez průkazných patologických expanzí intrakraniálně. Skiagrafický nález na plicích a srdci byl přiměřený věku a konstituci pacientky, plicní parenchym bez ložiskových či infiltrativních změn. Základní biochemická a hematologická laboratorní vyšetření přinesla normální výsledky, zánětlivé markery byly rovněž v normě. Sérologická vyšetření na možná infekční agens (borelie, viry, toxoplazma) byly též negativní. Specializovaná imunologická vyšetření rovněž nepotvrdila přítomnost systémové autoimunitní choroby. Lumbální punkci pacientka odmítla.
Ihned po stanovení diagnózy byla zahájena antiedematózní a protizánětlivá léčba kortikosteroidy (prednizon 1 mg//kg/den) a acetazolamidem 1 g/den perorálně za substituce kalia a antiulcerózní prevence (omeprazol). Léčbu pacientka dobře snášela. Na očním pozadí byl již po týdnu patrný ústup edému terčů ZN a vstřebávání exsudátů podél cév. Kontrolní FAG dva a tři týdny po zahájení léčby potvrdilo ústup hyperperfuzní reakce ve formě prosakování kontrastní látky z retinálních cév na terči ZN a postupné mizení edémů terčů ZN (obr. 4). Zrakové funkce se však ani v této fázi nezlepšily. Léčba byla postupně vysazena.
Image 4. Kontrolní FAG tři týdny po zahájení léčby. 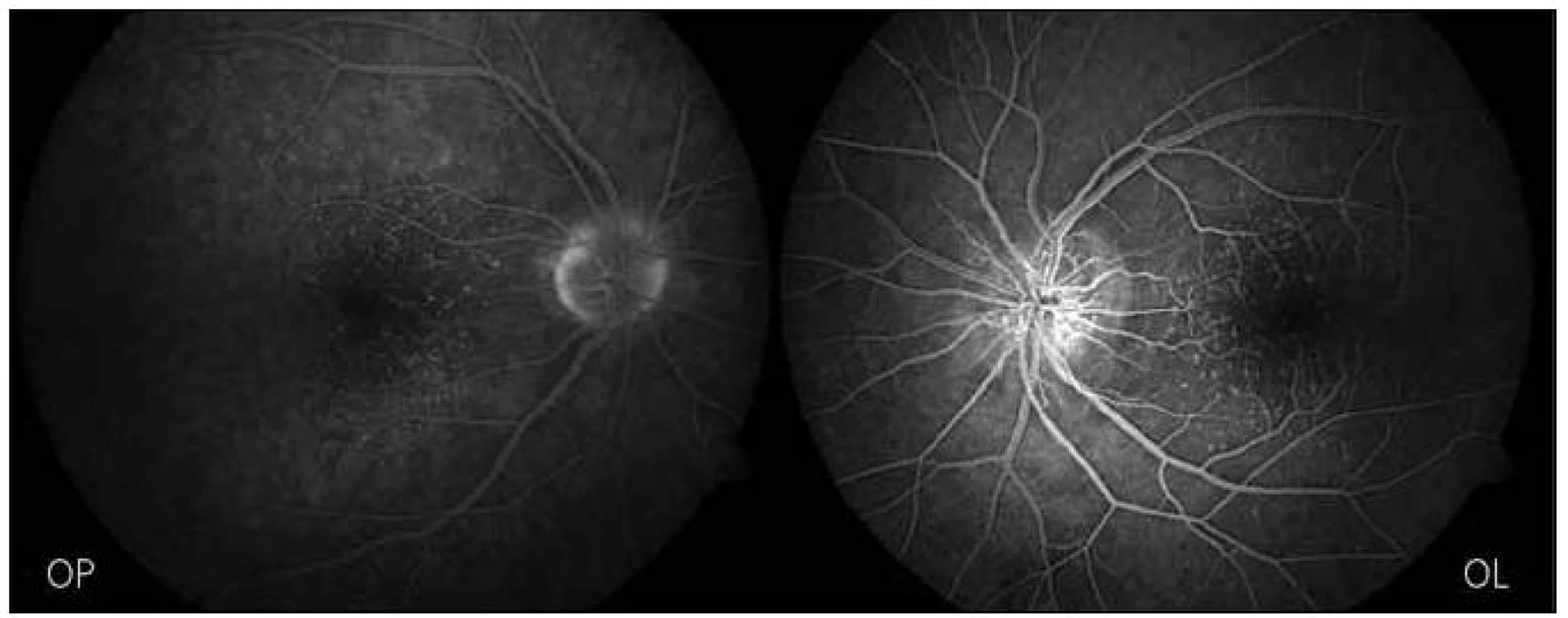
Dva měsíce po začátku potíží nebyly již na očním pozadí žádné známky edému terčů ZN, na levém oku byla již patrná subatrofie terče. Původní perivaskulární exsudáty na terčích ZN byly vstřebány, počáteční dilataci cév prozrazovaly bělavé doprovodné proužky nyní normalizovaného cévního kalibru (obr. 5). Ke zlepšení zrakových funkcí levého oka však nedošlo, zraková ostrost zůstala 0,5 paracentrálně a na perimetru zůstal dolní altitudinální defekt a skotom v horním nazálním kvadrantu (obr. 6).
Image 5. Nález na fundu OPL dva měsíce od začátku obtíží. 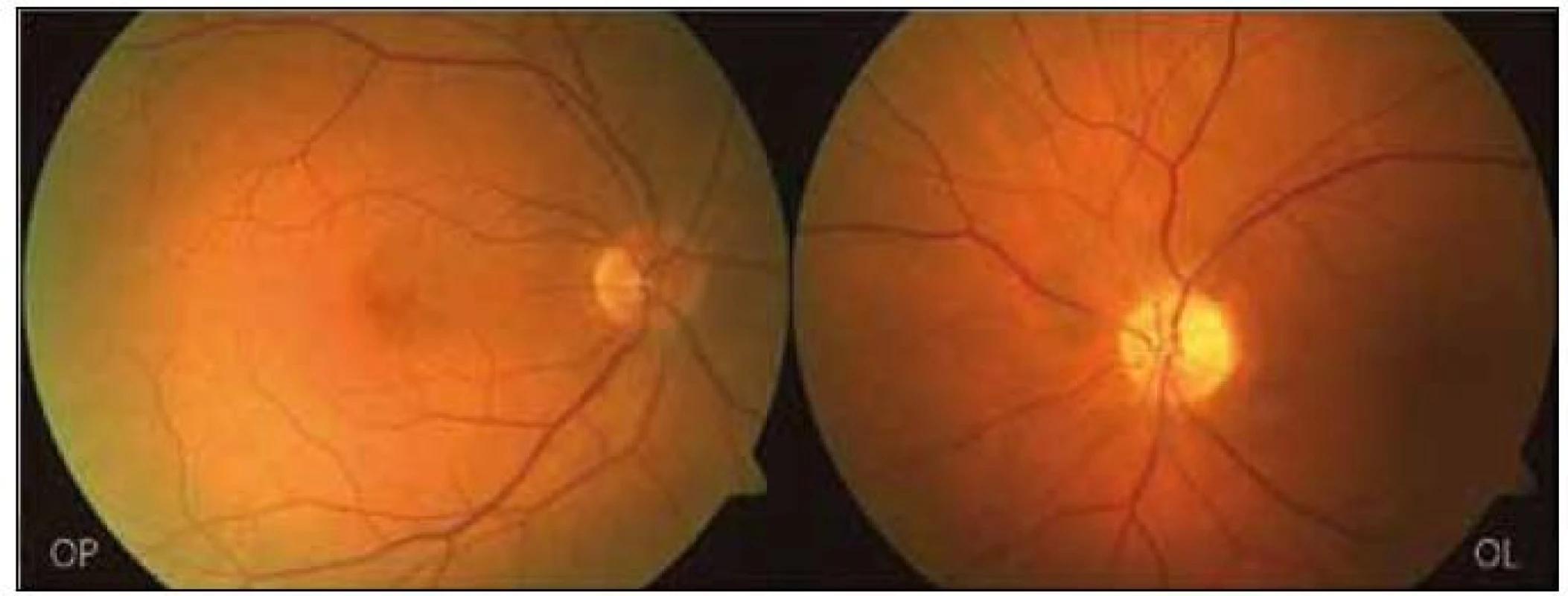
Image 6. Zorné pole OPL dva měsíce od začátku obtíží. 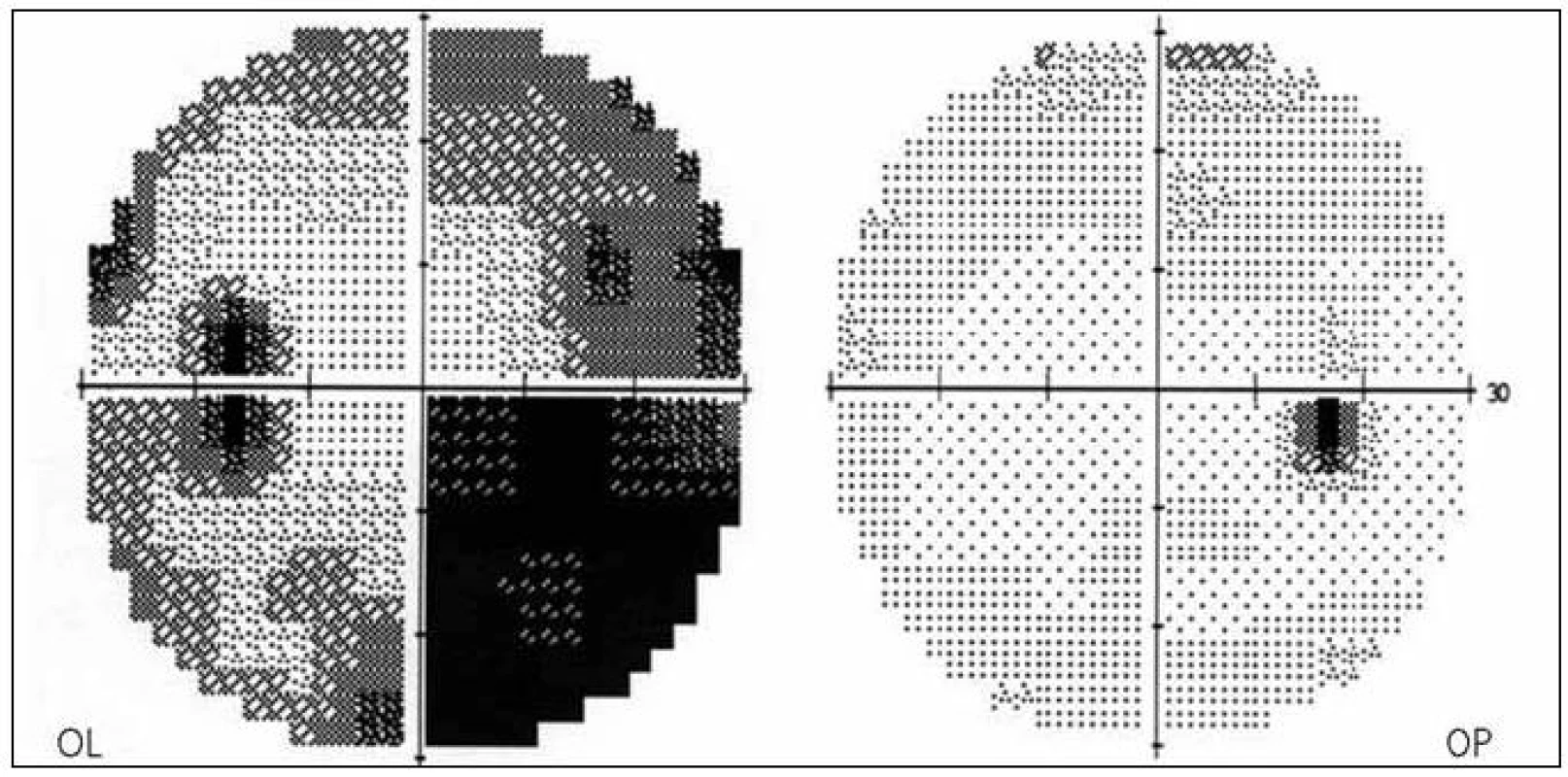
Diskuze
Vysokohorská nemoc je známa od roku 1969 [2]. Hlavní příčinou je snížení barometrického tlaku s poklesem množství kyslíku ve vdechovaném vzduchu. V organizmu vystaveném hypobarické hypoxii nastává kompenzační vazodilatace venózní i arteriální. Vzniklá hyperperfuze je příčinou výstupu tekutiny do tkání. Edém mozku a edém plic jsou známy jako vitálně závažné projevy vysokohorské nemoci [3]. Hyperperfuze se ovšem týká i retinálních a choroidálních cév. Bosch et al [4] popisují po úvodní vazodilataci při překročení výšky okolo 6 200 m vazokonstrikci retinálních cév, u choroidálních cév vazodilatace trvala. O možné hemokoncentraci při pobytu ve vysokohorském prostředí, jehož projevem jsou trvalé hemiparézy vlivem tromboembolizmu, se zmiňuje Clarke [3]. Müller-Eidenböck et al [5] si všimli u části horolezců ve výšce nad 5 000 m paradoxní vazokonstrikce retinálních cév, mluví proto o možné okulární vaskulární dysregulaci. Rennie et al [6] v 15členné skupině horolezců nalezli retinální hemoragie u 33 % Američanů, ale u žádného ze šerpů. Bosch et al [7] objevili u 57 % zdravých horolezců edém papily zrakového nervu vlivem hypoxií indukovaného edému mozku. Šlo tedy o městnavou papilu, která se po léčbě upravila bez trvalého poškození zrakových funkcí.
Námi popsaný nález je ovšem jiný. Při první návštěvě jsme pozorovali edém terčů ZN více vyjádřený vlevo s dilatací retinálních vén i arterií, s prosakováním ve formě exsudátů obklopujících tyto cévy a s plaménkovitými hemoragiemi v oblasti papil. Jejich příčinou je zvýšená vulnerabilita stěny dilatovaných cév. Fluorescenční angiografie potvrdila edém papil na ischemickém podkladě při výrazné ischemii cévnatky na zadním pólu. Jde tedy o typický obraz přední ischemické neuropatie optiku, se kterou se většinou setkáváme u starších osob s aterosklerotickým postižením cév. Vývoj klinického i funkčního nálezu po léčbě naši diagnózu ischemie optiku potvrdil. Normalizace původně dilatovaných retinálních arterií i vén po léčbě je jasně patrná z doprovodných proužků podél těchto cév na papile (proužky jsou stopou rozsahu původní vazodilatace). Na levém oku došlo vzhledem k rozsahu ischemického postižení optiku již v době nasazení léčby k trvalým následkům charakterizovaným subatrofií terče ZN a poškozením zrakových funkcí. Vpravo na základě mírnějšího stupně ischemie a edému (časná fáze) zůstaly zrakové funkce prakticky normální.
Na rozdíl od případů zde popsaných ostatními autory jde o trvalé zhoršení zrakové ostrosti i zorného pole levého oka. Náš případ má i další významnou odlišnost: nejde o trénovanou aklimatizovanou horolezkyni. Hlavně absence aklimatizace má svůj význam: Clarke [3] doporučuje vysokohorskému turistovi pomalu dojít do výšky 2 500 m a tam vybudovat základní tábor. Poté vystupovat denně po 300–500 m výše a zde denně přečkat noc. Jedině takto pozvolna je možno dosáhnout bezpečně nadmořské výšky 3 000 a více metrů. S tímto režimem ostře kontrastuje režim „putování“ naší nemocné. Ta „občas“ vyjela autobusem do nadmořské výšky nad 3 500 m, tam určitou dobu pobývala a poté zase sjela dolů. A to několikrát opakovala. Tento způsob cestování je vysoce rizikový a je na pováženou, že byl organizován s průvodcem (cestovní kanceláří).
Závěr
Daný případ by měl být mementem pro všechny, kteří bez znalosti problematiky vysokohorské nemoci absolvují zájezdy do velehor bez potřebné aklimatizace, a zároveň výstrahou pro ty, kteří tyto zájezdy pro netrénované jedince pořádají.
prof. MUDr. Naďa Jirásková, Ph.D.
Oční klinika LF UK a FN Hradec Králové
Sokolská 581
500 05 Hradec KrálovéPodpořeno výzkumným záměrem MZO 001179906.a
e-mail: jiraskova.nada@fnhk.czPřijato k recenzi: 20. 1. 2011
Přijato do tisku: 8. 4. 2011Podpořeno výzkumným záměrem MZO 001179906.a
Sources
1. Wiedman M, Tabin GC; High-altitude retinopathy and altitude illness. Ophthalmology 1999; 106(10): 1924–1927.
2. Morris DS, Sommer J, Donald MJ, Mc Cormick IJ, Bourne RR, Huang SS et al. The eye altitude. Adv Exp Med Biol 2006; 588 : 249–270.
3. Clarke C. Acute mountain sickness: medical problems associated with acute and subacute exposure to hypobaric hypoxia. Postgrad Med J 2006; 82(973): 748–752.
4. Bosch MM, Merz TM, Barthelmes D, Petrig BL, Truffer F, Bloch KE et al. New insights into ocular blood flow at very high altitudes. J Appl Physiol 2009; 106(2): 454–460.
5. Müllner-Eidenböck A, Rainer G, Strenn K, Zidek T. Hihg-altitude retinopathy and retinal vascular dysregulation. Eye 2000; 14(5): 724–729.
6. Rennie D, Morrisey J. Retinal changes in Himalayan climbers. Arch Ophthalmol 1975; 93(6): 395–400.
7. Bosch MM, Barthelmes D, Merz TM, Bloch KE, Turk AJ, Hefti U et al. High incidence of optic disc swelling at very high altitudes. Arch Ophthalmol 2008; 126(5): 644–650.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2011 Issue 5-
All articles in this issue
- Vývojová porucha koordinace – vývojová dyspraxie
- „Awake“ resekcia supratentoriálnych low-grade gliómov lokalizovaných vo vnútri alebo v priamom kontakte s elokventnými oblasťami
- Kognitivní evokované potenciály
- Hereditární časná forma Alzheimerovy nemoci v důsledku zárodečné mutace p.M139V v genu PSEN1 – kazuistika
- Oboustranná ischemická retinopatie a neuropatie optiku jako izolovaný oční projev vysokohorské nemoci – kazuistika
- Progredující spasticita, kognitivní deficit a nevýbavné kortikální motorické evokované potenciály jako klinické příznaky pravděpodobné primární laterální sklerózy – kazuistika
- Kvalita života po hluboké mozkové stimulaci u pacientů s pokročilou Parkinsonovou nemocí
- Prevence žilní trombózy a plicní embolizace v neurochirurgii
- Zkušenosti s evakuací chronického subdurálního hematomu z návrtu kalvy
- Kognitivní dysfunkce u pacientů s klinickým izolovaným syndromem a roztroušenou sklerózou
- Agregometrie v sekundární prevenci cévních mozkových příhod. Aspirinová rezistence
- Vyšetření očních pohybů v neurologické praxi
- Kalcifikující pseudoneoplazma nervového systému – tři kazuistiky
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Vývojová porucha koordinace – vývojová dyspraxie
- Kognitivní evokované potenciály
- Progredující spasticita, kognitivní deficit a nevýbavné kortikální motorické evokované potenciály jako klinické příznaky pravděpodobné primární laterální sklerózy – kazuistika
- Zkušenosti s evakuací chronického subdurálního hematomu z návrtu kalvy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

