-
Medical journals
- Career
Oboustranná neurochorioretinitis na podkladě syfilis u 33leté uživatelky pervitinu – kazuistika
Authors: D. Darsová; D. Dotřelová
Authors‘ workplace: Oční klinika dětí a dospělých 2. LF UK a FN v Motole, Praha
Published in: Cesk Slov Neurol N 2011; 74/107(2): 197-200
Category: Case Report
Overview
Neurochorioretinitis je charakterizována zánětlivým procesem postihujícím zrakový nerv, cévnatku a sítnici. Je nejméně frekventovaným typem zánětu zrakového nervu. Nejčastěji vzniká na podkladě virových infekcí a nemoci z kočičího škrábnutí, méně často na podkladě lymeské boreliózy a syfilis. Autoři prezentují klinický průběh onemocnění u 33leté, dosud zdravé pacientky, která byla odeslána na naši kliniku pro náhlý pokles centrální zrakové ostrosti (6/60) pravého oka. Čtyři měsíce před očním vyšetřením se u pacientky objevily bolesti hlavy, subfebrilie, bolest v krku a uchu a diseminovaná kožní vyrážka. Tyto symptomy se spontánně upravily. Pacientka přiznala v posledním roce abúzus pervitinu. Při očním vyšetření byla diagnostikována oboustranná neurochorioretinitis, perivaskulitis a práškovité pigmentace ve sklivci. Pozitivní nepřímý a přímý treponemový test potvrdil diagnózu syfilis. Včasné rozpoznání klinické manifestace syfilis a promptní zahájení léčby krystalickým penicilinem normalizovalo funkční a anatomické změny obou očí během čtyř týdnů. Kazuistika demonstruje syfilis, kterou diagnostikoval oftalmolog na podkladě atypické formy zadní uveitis.
Klíčová slova:
atypická forma zadní uveitis – neurochorioretinitis – neurosyfilis – syfilisÚvod
Syfilis, tzv. opice nemocí, je chronické infekční onemocnění vyvolané spirochetou Treponema pallidum. Primárně se přenáší pohlavním stykem, ale v 5 % případů může dojít k přenosu infekce krevní transfuzí, transplacentární cestou a vzácně poraněním lékařů či porodních asistentek (tzv. syfilis nevinných). Pokud onemocnění zůstává neléčeno, probíhá podle literatury přes čtyři stadia: primární s charakteristickým rysem vzniku tvrdého vředu a lymfadenopatie, sekundární stadium syfilis s exantémy a enantémy (stadium generalizace), latentní stadium, kdy přetrvává pouze pozitivní sérologický nález, a stadium terciální s kardiovaskulárním a CNS postižením. S nárůstem syfilis vázaným na HIV pozitivitu se někdy mluví o kvarterním stadiu s projevy nekrotizující encefalitis. V posledních letech však stoupá výskyt zcela asymptomatické syfilis a forem spontánně latentních [1].
Toto konvenční dělení syfilis má však jen malý význam pro rozpoznání očních projevů. Oční forma syfilis se obecně řadí k projevům neurosyfilis, která se může rozvinout během všech stadií [2]. Invaze Treponema pallidum do CNS začíná již v primárním stadiu neléčené syfilis a má nejčastěji podobu akutní či subakutní aseptické meningitis. Laboratorní nález u neurosyfilis je definován počtem leukocytů v likvoru větším než 20 leukocytů/μL, zvýšenou celkovou bílkovinou v likvoru nad referenční rozmezí 200–50 mg/ l, pleocytózou a/nebo pozitivní VDRL reakcí v likvoru. Mimo oční příznaky může neurosyfilis probíhat pouze asymptomaticky nebo se manifestuje jako meningitis či jako cerebrovaskulární postižení charakterizované nitrolební hypertenzí a okluzemi cerebrálních arterií. Nejzávažnějším projevem neurosyfilis je parenchymatózní postižení, které nastává při degeneraci neuronů a axonů [3].
Nemoc může napodobovat jakýkoli zánětlivý oční proces. Nejčastější oční komplikace syfilis je až v 56 % přední uveitis. Dalšími, méně častými očními nálezy mohou být intermediální uveitis, zadní uveitis (9–18 %), panuveitis (27–47 %), papilitis, papiledema či atrofie zrakového nervu. Na předním segmentu oka diagnostikujeme nespecifickou konjunktivitis s ulcus durum v primárním stadiu či s gummaty v terciálním stadiu, skleritis, intersticiální neulcerózní keratitis (nejčastěji u vrozené syfilis) a abscesy víček [4]. Starší literatura z éry před antibiotickou léčbou uvádí koexistenci syfilitické meningitis s chorioretinitis [5]. Ta má typický oftalmoskopický obraz: velmi diskrétní práškovité pigmentace ve sklivci, difuzní serózní prosáknutí retiny v oblasti zadního pólu oka a terče zrakového nervu, retinální perivaskulitis a žlutobělavé plošné choroidální infiltrace.
Metodou volby v léčbě syfilis je parenterálně aplikovaný krystalický penicilin. Alternativní léčbou u pacientů s alergií na penicilin je doxycyklin, azitromycin a ceftriaxon. Dávka, způsob podání a délka léčby závisí na stadiu onemocnění.
Kazuistika
33letá pacientka byla vyšetřena na naší klinice pro náhlý pokles centrální zrakové ostrosti pravého oka. Rodinná i osobní anamnéza byly negativní, avšak pacientka udala v průběhu posledního roku abúzus pervitinu formou šňupání a krátce i formou i.v. aplikace. Poslední dávku aplikovala v dubnu 2009. Koncem dubna 2009 se u pacientky projevily systémové nespecifické symptomy malátnosti až kolapsových stavů, dvoudenní febrilie, chrapot a bolest v krku spolu se silnou bolestí hlavy a diseminovanou kožní vyrážkou na obou horních končetinách od lokte po zápěstí, dále na krku, v horní polovině zad a na hrudi. Praktickým lékařem byla doporučena symptomatická celková terapie Coldrex tbl. a Dithiaden tbl. a pro bolest hlavy Dolmina tbl. Pro týden neustupující obtíže a nově vzniklou bolest levého ucha byla vyšetřena lékařkou urgentního příjmu FN Motol a tam byl diagnostikován alergický exantém v.s. po Coldrexu a byla ponechána pouze perorální terapie Dithiaden tbl. a Dolmina tbl. Na klinice ORL byl proveden průplach levého sluchovodu pro cerumen. Popsané symptomy trvaly s různou intenzitou do června 2009 a pak spontánně ustoupily.
Koncem července 2009 náhle poklesla centrální zraková ostrost pravého oka na 6/60 excentricky, vlevo byla normální centrální zraková ostrost 6/6. Vyšetření na štěrbinové lampě odhalilo slabou tyndalizaci v předních komorách obou očí a diskrétní práškovité pigmentace ve sklivci. Nitrooční tlak byl u obou očí v mezích normy. Nepřímá oftalmoskopie pravého oka ukázala zánětlivě prosáklý terč zrakového nervu, zvláště temporálně. Oblast zadního pólu oka byla prosáklá především v oblasti cévnatky a měla žlutobělavou opalescentní barvu (obr. 1). Nepřímou oftalmoskopií levého oka byl diagnostikován rovněž zánětlivě prosáklý terč zrakového nervu s neostrými hranicemi a s dilatovanými kapilárami. Makula byla bez foveolárního reflexu, temporálně nahoře od terče bylo obdobné ložisko choroidálního prosáknutí se žlutobělavou opacitou jako u pravého oka (obr. 1).
Image 1. Vstupní nález na fundu pravého a levého oka. 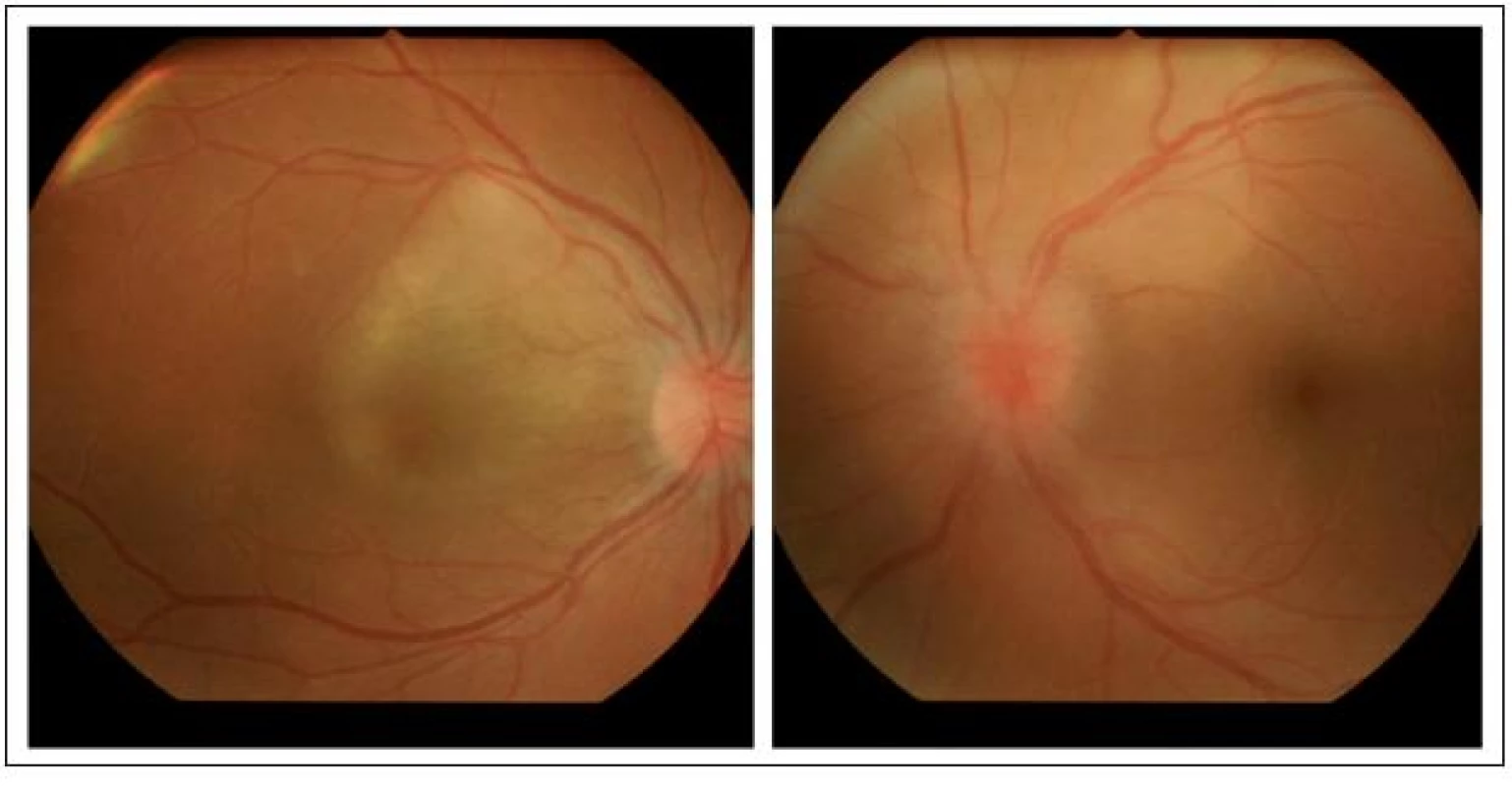
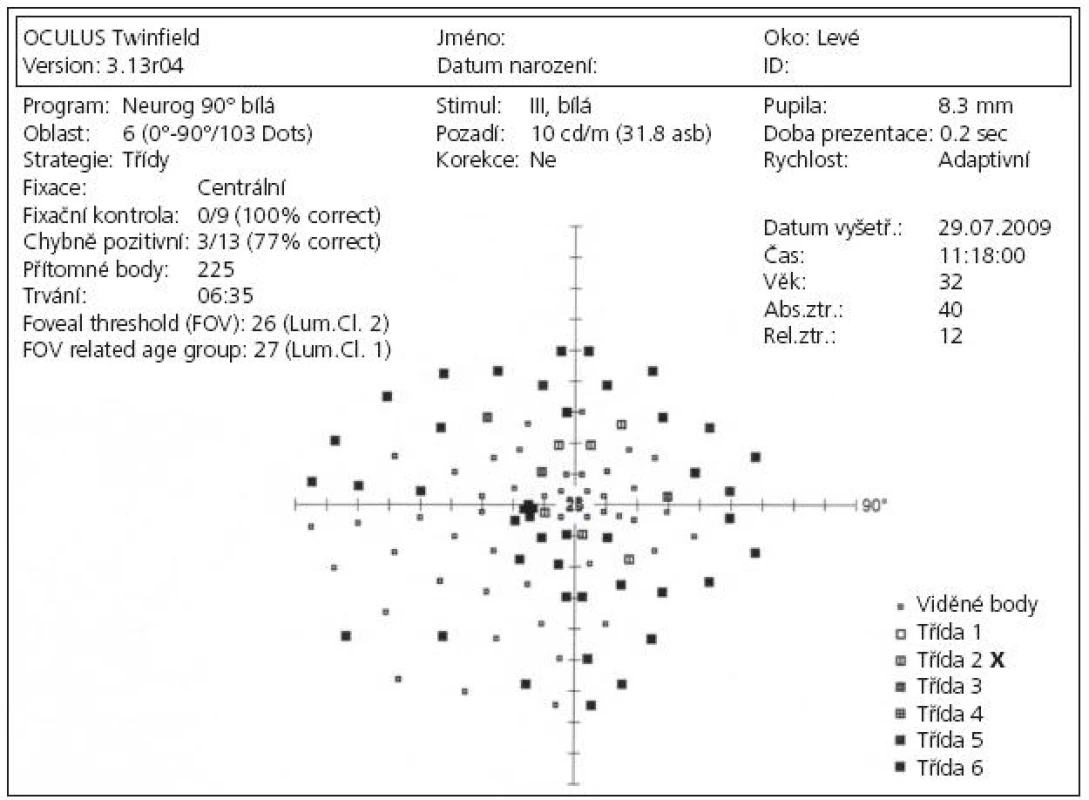
Na obtížně hodnotitelném perimetru vpravo (pro excentrickou fixaci) byl diagnostikován pozitivní paracentrální skotom dosahující k temporální periferii. Vlevo bylo zachyceno koncentrické zúžení zorného pole s depresí shora a nazálně k 30 stupňům s centrálním skotomem (obr. 2).
V časné fázi fluorescenční angiografie pravého oka bylo patrné rozsáhlé choroidální ložisko, které tvořila mnohočetná, splývající hyperfluorescentní ložiska jdoucí podél horní retinální arkády a obloukovitě zasahující do oblasti makuly (obr. 3). Ve střední fázi angiogramu se choroidální hyperfluorescence zvyšovala ve své intenzitě i velikosti a postihla celý zadní pól oka. Dále byla zaznamenána mnohočetná ložiska perivaskulárního prosakování fluoresceinu podél horní retinální arkády a prosakování kolem terče zrakového nervu. V pozdní fázi angiogramu se hyperfluorescence rozšířila po celém zadním pólu. Obdobný nález vykázala fluorescenční angiografie levého oka. Výrazná hyperfluorescence však zůstala lokalizována podél horní retinální arkády a již od časné fáze angiogramu bylo patrné rovněž výrazné prosakování v oblasti terče zrakového nervu (obr. 3).
Image 3. Časná fáze fluorescenčního angiogramu pravého a levého oka v horní polovině, v dolní polovině kontrolní fluorescenční angiografie pravého a levého oka po devíti dnech od zahájení terapie. 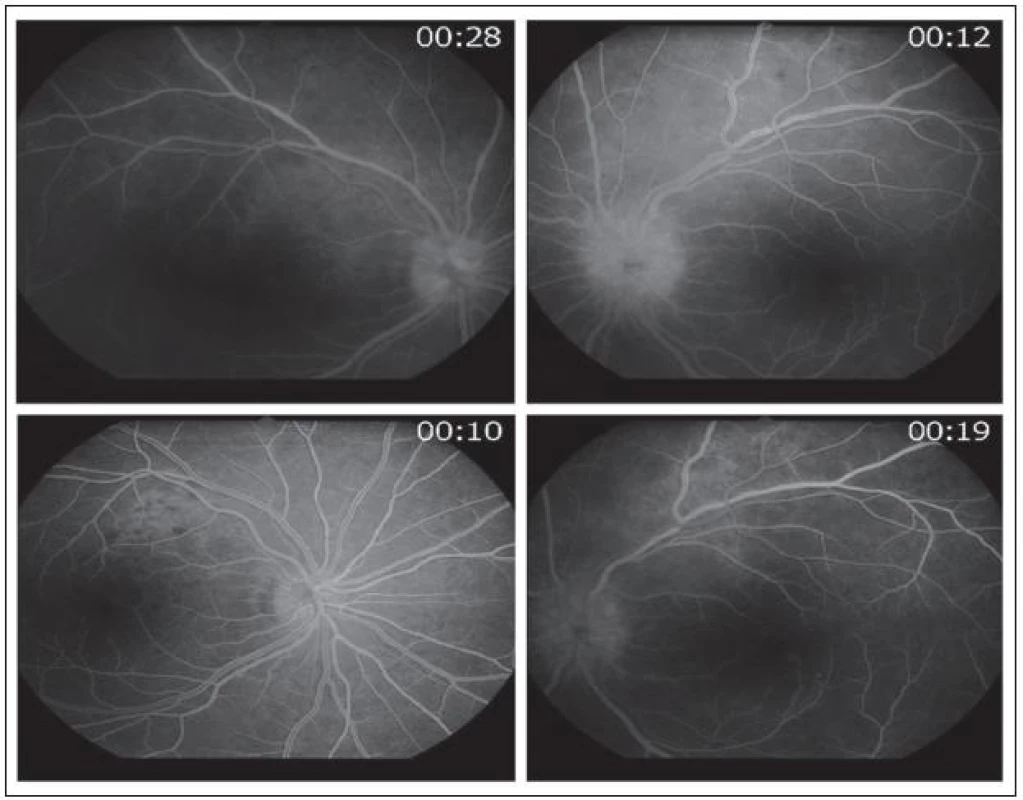
Celková vyšetření diagnostikovala zvýšenou hladinu amfetaminu v moči (1 000 ng/ ml), v krvi pozitivní TPHA a RRR reakci, zvýšenou hladinu leukocytů (7,5 tis/ ml), zvýšenou sedimentaci (FW 48/95) a CRP (8 mg/ l). V likvoru byla pozitivní TPHA reakce, zvýšená celková bílkovina (891 mg/ l) a pleocytóza (leukocyty 153/3 μl). Pacientka byla a-HCV, a-HbsAg a a-HIVp24 negativní, negativní byl i nález při komplexním klinickém neurologickém vyšetření.
Po stanovení diagnózy jsme zahájili celkovou léčbu krystalickým penicilinem i.v. 20 MIU/den po dobu dvou týdnů, dále jedenkrát týdně 3 MIU Pendeponu i. m. po dobu čtyř týdnů. Současně jsme indikovali lokální oční léčbu: Tobradex gtt, Voltaren gtt a Atropin 1% gtt.
Již druhý den po zahájení i.v. terapie se nejlépe korigovaná centrální zraková ostrost pravého oka zlepšila na 6/18 a zánětlivé prosáknutí zadního pólu pravého oka ustoupilo. Kontrolní fluorescenční angiografie po devíti dnech od zahájení i.v. terapie prokázala ložisko hyperfluorescence pouze kolem horní retinální arkády (obr. 3) a vlevo ustupující prosakování terče zrakového nervu s několika ložisky hyperfluorescence kolem horní retinální arkády (obr. 3). Dvacet dní po zahájení i.v. terapie byla již nejlépe korigovaná centrální zraková ostrost pravého oka 6/6 částečně s klinicky normálním nálezem na fundu (obr. 4), vlevo byl ještě terč zrakového nervu s neostrými konturami nazálně (obr. 4). Po dalším týdnu se nález na terči zrakového nervu normalizoval.
Image 4. Nález na fundu pravého a levého oka 20 dní po zahájení terapie. 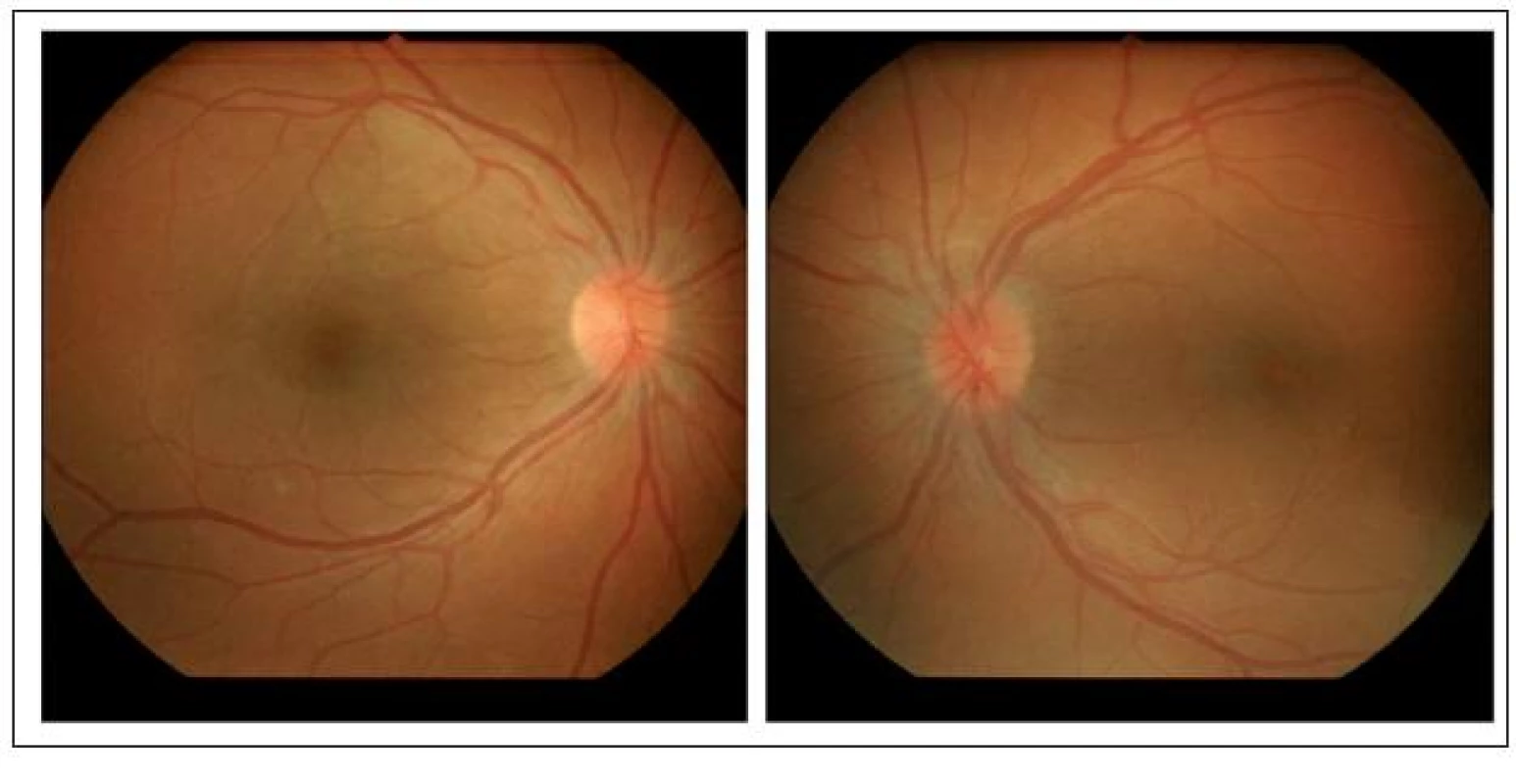
Diskuze
Neurochorioretinitis je nitrooční zánět postihující zadní uveální trakt, sítnici a terč zrakového nervu. Rozsah očních komplikací závisí na vyvolávajícím patogenu. Oboustranná ložisková exsudativní chorioretinitis nebo panuveitis bývá nejčastěji projevem infekce způsobené následujícími patogeny: Toxoplasma gondii, cytomegalovirus, borelie, Bartonella henselae či Treponema pallidum.
Oční projevy syfilis v zadním segmentu oka diagnostikujeme na podkladě kongenitální či získané infekce. U kongenitální syfilis oftalmoskopický nález připomíná onemocnění retinitis pigmentosa s charakteristickými chorioretinálními pigmentacemi charakteru „pepř a sůl“ a bývá bez výrazných nitroočních zánětlivých změn. U získané syfilis je chorioretinitis obvykle přítomna v sekundárním stadiu onemocnění a bývá bilaterální. Je charakterizována mnohočetnými žlutobělavými subretinálními ložisky a přítomností výrazné retinální perivaskulitis v zadním pólu oka. Na fluorescenční angiografii vykazují tyto léze hyperfluorescenci, včetně terče zrakového nervu [6].
U naší pacientky byly pro diagnózu patognomické velice jemné, diskrétní práškovité pigmentace ve sklivci obou očí. O nich jsme se dočetli v téměř sto let staré učebnici oftalmologie koncipované v éře před objevením antibiotik [5].
Diagnóza syfilis u naší pacientky byla stanovena oftalmologem na základě následujících nálezů:
- riziková anamnéza u mladé pacientky;
- oboustranný, lehce asymetrický oční nález: charakteristické diskrétní práškovité pigmentace ve sklivci, neurochorioretinitis a výrazná retinální periflebitis;
- konečná verifikace onemocnění pozitivním TPHA a RRR testem na syfilis.
Atypický průběh syfilis v éře všeobecně používaných lokálních či celkových antibiotik velmi pravděpodobně ovlivňuje i klinický průběh onemocnění až do latence [1], a tím zhoršuje jeho diagnostiku. Naše pacientka popřela primární stadium tvrdého vředu a lymfadenopatie. Je otázka, zda po případném orálním sexu nevznikla slizniční léze tvrdého vředu v krku provázená udávanou bolestí v krku v anamnéze. A dále zda následná lymfadenopatie v této oblasti nezpůsobila po týdnu bolestí v krku i bolest v krajině levého ucha, které bylo vyšetřeno na ORL klinice a byl diagnostikován pouze cerumen. Z tohoto zorného úhlu pohledu nemusela být ani kožní vyrážka projevem alergické reakce na Coldrex.
V současné době neexistuje jednotný konsenzus diagnózy neurosyfilis. Většina autorů se přiklání k názoru zahájit léčbu dle neurosyfilitického protokolu při přítomnosti pleocytózy a vysoké hladiny proteinů v likvoru, ačkoli jsou treponemové testy negativní [2,6]. Nejvíce autorů také zastává názor, že treponemová chorioretinitis a neuritis patří mezi formu manifestace neurosyfilis bez ohledu na nález v likvoru [2,7,8] a vyžaduje 10–14denní intravenózní terapii krystalickým penicilinem v dávce 18 až 24 MU denně a následnou třítýdenní intramuskulární terapii benzatin penicilinem v dávce 2,4 MU. Všichni pacienti s pozitivní sérologií na treponemu a jedním či více očními nálezy by měli být vyšetřeni na neurosyfilis. Vyšetření zahrnuje klinické neurologické vyšetření včetně lumbální punkce a perimetru obou očí.
V 90. letech počet nově hlášených případů syfilis vzrostl. Nárůst se zastavil v roce 2001, kdy byla incidence syfilis 13,4 na 100 000 obyvatel. Od tohoto roku se incidence onemocnění syfilis snižovala, ale od roku 2007 byl opět zaznamenán nárůst na 7,9 nových případů ročně [9]. Tomu napomáhá opětovný růst HIV pozitivity v České republice. Proto by měli být všichni pacienti s oční formou syfilis testováni jak na neurosyfilis, tak na HIV pozitivitu. U naší pacientky jsme HIV pozitivitu neprokázali.
V diferenciální diagnostice atypicky probíhajících zadních uveitid doporučujeme provést testy na syfilis, i když celkové příznaky nemoci chybí. Správná diagnóza neurochorioretinitis vzniklé na podkladě syfilis nejen indikuje celkovou léčbu pacienta, ale je i prevencí atrofie zrakového nervu s následnou slepotou a dalších celkových komplikací.
Seznam zkratek
CZO - centrální zraková ostrost
RRR - rychlá reaginová reakce
TPHA - nepřímý treponemový hemaglutinační test
VDRL - venereal diseases research laboratories (mikroflokulační netreponemový test)
MUDr. Denisa Darsová
Oční klinika dětí a dospělých
2. LF UK a FN v Motole, Praha
V Úvalu 84
150 06 Praha 5
e-mail: denisa.darsova@centrum.czPřijato k recenzi: 27. 5. 2010
Přijato do tisku: 30. 7. 2010
Sources
1. Avenel G, Goëb V, Abboud P, Ait-Abdesselam T, Vittecoq O. Atypical forms of syphilis: two cases. Joint Bone Spine 2009; 76(3): 293–295.
2. Margo C, Hamed L. Ocular syphilis. Surv Ophthalmol 1992; 37(3): 203–220.
3. Timmermans M, Carr J. Neurosyphilis in the modern era. J Neurol Neurosurg Psychiatry 2004; 75(12): 1727–1730.
4. Dourmishev L, Dourmishev A. Syphilis: uncommon presentations in adults. Clin Dermatol 2005; 23(6): 555–564.
5. Römer P. Lehrbuch der Augenheilkunde in der Form klinischer Besprechungen. Retinitis syphilitica, leukaemica. 2nd ed. Wien: Urban, Schwarzenberg 1913 : 306.
6. Tait M, Yound Z, Campbell J. Syphilitic chorioretinitis. In: Ferris JD. Essential Medical Ophthalmology: a problem oriented approach. 1st ed. Italy: Butterworth-Heinemann 2001 : 65–66.
7. Kuo I, Kapusta M, Rao N. Vitritis as the primary manifestation of ocular syphilis in patients with HIV infection. Am J Ophthalmol 1997; 125(3): 306–311.
8. Aldave A, King J, Cunningham E jr. Ocular syphilis. Curr Opin Ophthalmol 2001; 12(6): 433–441.
9. Zákoucká H, Polanecký V, Kastánková V. Syphilis and gonorrhoea in the Czech Republic. Eurosurveillance 2004; 9(12): 18–22.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2011 Issue 2-
All articles in this issue
- Syndrom neklidných nohou
- Využití kombinace metod magnetické rezonance pro diagnostiku tumorů
- Hyperkinetická porucha/„Attention Deficit Hyperactivity Disorder“ u dětských pacientů s epilepsií
- Invazivní mykotické sinusitidy
- Hluboká mozková stimulace u nemocných s extrapyramidovými poruchami pohybu – stereotaktická procedura a intraoperační nálezy
- Operační léčba poranění peroneálního nervu
- Radioterapií indukované meningeomy
- Oboustranná neurochorioretinitis na podkladě syfilis u 33leté uživatelky pervitinu – kazuistika
- Neurodegenerácia asociovaná s pantotenátkinázou – kazuistika
- Progredující axonální senzitivně-motorická multifokální polyneuropatie u pacientky s chronickou hepatitidou C
- Náhle vzniklá dušnost jako příznak vedoucí k diagnóze amyotrofické laterální sklerózy – kazuistika
- Léčba kraniosynostóz remodelační technikou
- Pacient s Creutzfeldtovou-Jakobovou nemocí se sníženým prokrvením mozku na Tc-99 ECD SPECT v počátcích choroby
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Syndrom neklidných nohou
- Operační léčba poranění peroneálního nervu
- Náhle vzniklá dušnost jako příznak vedoucí k diagnóze amyotrofické laterální sklerózy – kazuistika
- Invazivní mykotické sinusitidy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career