-
Medical journals
- Career
Střelná poranění hlavy a mozku
: Marek Sova 1; M. Duba 1; V. Vybíhal 1; A. Šprláková 2; L. Juříček 3
: Neurochirurgická klinika LF MU a FN Brno 1; Radiologická klinika LF MU a FN Brno 2; Univerzita obrany Brno 3
: Cesk Slov Neurol N 2010; 73/106(5): 547-551
: Short Communication
Cíl:
Ve své práci autoři prezentují výsledky léčby pacientů operovaných na Neurochirurgické klinice LF MU a FN Brno pro střelné poranění hlavy a mozku během let 2005–2008. Ve sdělení jsou zvažovány nejdůležitější prognostické faktory, které ovlivňují volbu terapeutického postupu. Součástí práce je i připomenutí klasifikace a patofyziologie penetrujících poranění. Autoři v textu předkládají základní přehled ranivé balistiky střelných poranění.Soubor a metodika:
Celkem podstoupilo operační revizi 20 pacientů, ve všech případech se jednalo o muže, s průměrným věkem 59 let. Nejmladší byl ve věku 33, nejstarší 80 let. V 17 případech šlo o poranění, která si pacienti způsobili v sebevražedném úmyslu, ve dvou případech došlo k poranění při neopatrné manipulaci se střelnou zbraní. Jedenkrát byl pacient obětí násilného trestného činu. Soubor pacientů byl retrospektivně vyhodnocen stran výsledného klinického stavu ve škále Glasgow Outcome Scale (GOS) [1], u přeživších s odstupem do šesti měsíců od penetrujícího poranění. Byla zhodnocena závislost GOS na stavu vědomí pacienta při přijetí a na rozsahu postižení dle CT vyšetření mozku.Výsledky:
Stav vědomí pacienta při přijetí a rozsah postižení mozkového parenchymu na vstupním CT mozku jsou nejdůležitějšími prognostickými faktory, dle kterých se řídí další postup léčby těchto těžce poraněných pacientů. V našem souboru mělo vstupní Glasgow Coma Scale (GCS) [2] 3 body celkem 15 pacientů (75 %), GCS 9 bodů 1 pacient (5 %), GCS 14 bodů 1 pacient (5 %) a GCS 15 bodů 3 pacienti (15 %). Primární vstupní vyšetření mozku výpočetní tomografií vykazovalo 9krát těžké multilobární extenzivní postižení mozkového parenchymu, 11krát se jednalo o fokální postižení jednoho laloku mozku, často v elokventní zóně. Mortalita v našem souboru dosáhla 65 %, celkem 4krát byl pacient zařazen jako dárce do transplantačního programu.Závěr:
V odborné literatuře kolísá mortalita střelných poranění mozku mezi 60–90 %, v našem souboru dosáhla mortalita 65 %. Tento relativně příznivější výsledek je dán celkem 50% zastoupením jateční pistole užité při střelném poranění. I přes závažné primární poranění parenchymu mozku je při příznivé prognóze kladen důraz na minimalizaci dalších, sekundárních postižení mozkové tkáně.Klíčová slova:
penetrující poranění hlavy – střelné poranění hlavyPráce byla přednesena na Brněnských neurochirurgických dnech ve Velkých Bílovicích 13. 11. 2008
Úvod
Incidence kraniocerebrálních traumat v České republice dosahuje 150 případů na 100 000 obyvatel a rok. Jejich závažnost je dána vysokou mortalitou, která kolísá mezi 15–30 úmrtími na 100 000 obyvatel a rok (čerpáno z údajů Ústavu zdravotnických informací a statistiky ČR). Především mortalita těžkých kraniocerebrálních traumat přesahuje 40 % [3], v případě střelných poranění je ještě vyšší. Pacienti, kteří kraniocerebrální poranění přežijí, mají velmi často širokou škálu trvalých následků. Nejzávažnější možností je přechod do permanentního vigilantního stavu, v případě příznivějšího průběhu můžeme jmenovat poruchy hybnosti končetin, poruchy řeči, chování, paměti [4]. Častá je i možnost rozvoje posttraumatické epilepsie. V naší práci se dále budeme soustřeďovat na problematiku penetrujících poranění hlavy a mozku s akcentem na poranění střelná.
Stav tvrdé pleny mozkové je rozhodující pro zařazení úrazu hlavy a mozku mezi penetrující poranění. Dle mechanizmu vzniku jsou tato poranění dále dělena na střelná, sečná a bodná. Z patofyziologického pohledu jsou, obdobně jako jiná kraniocerebrální traumata, dělena na poranění primární a sekundární. Sekundární postižení, vznikající kaskádou patofyziologických dějů, mají společné jmenovatele. Můžeme hovořit o problematice mozkového edému, hodnotách intrakraniálního tlaku (ICP), mozkovém perfuzním tlaku (CPP), o tkáňovém metabolizmu, možnosti konusových mechanizmů s finální ischemizací postižené mozkové tkáně [5]. Není možné opominout ani morfologické změny, hlavně v okolí mozkových cév jednak mimo dosah dočasné dutiny při zasažení mozku [6], a dokonce ani po vzdálených poraněních jiných částí těla [7].
Střelná poranění mozku, s jejich specifiky v patofyziologii, a prezentace našeho souboru pacientů operovaných v letech 2005–2008 jsou další náplní naší práce.
Mechanizmus a patofyziologie střelného poranění hlavy a mozku
Mechanizmus a patofyziologie střelného poranění hlavy a mozku má z hlediska použitého zbraňového systému určitá specifika. Drtivá většina střelných poranění člověka, s nimiž se můžeme v praxi dnes setkat, je způsobena střelami jednotných nábojů. Při střelném poranění hlavy a mozku vzniká v zasažených tkáních střelný kanál. U střel pronikajících tkáněmi stabilně je střelný kanál přímočarý a střela zasažené tkáně opouští zpravidla s přebytkem kinetické energie, vzniká tzv. průstřel. Je-li dopadová kinetická energie střely k průniku hlavy nedostatečná (podlimitní) nebo je střela schopna předat probíjenému prostředí veškerou energii (střely s řízeným ranivým účinkem – expanzivní), dochází k zástřelu. Povrchové střelné poranění hlavy, při němž střela zasáhne její povrch tangenciálně, nazýváme ostřelem. Pro úplnost je zde uveden poslední typ střelného poranění, při němž střela jednotného náboje neproniká do organizmu, ale sklouzne nebo se odrazí od povrchu kůže. V těchto případech se jedná o nastřelení, které je obvykle způsobeno střelou s velmi nízkou dopadovou energií. Mechanizmus působení na měkké tkáně je rozdílný u střel dopadajících nízkou nebo vysokou rychlostí. U pomalých střel, dopadajících na cíl rychlostí nepřevyšující 350–400 m.s-1, je mechanizmus vzniku poranění relativně jednoduchý. Pomalá střela zasahuje pouze ty tkáně, s nimiž přichází do bezprostředního styku. Při dopadu rychlých střel, o rychlosti vyšší, než je přibližně dvojnásobná rychlost zvuku ve vzduchu (cca 640 m.s-1), vzniká v tkáních intenzivní rázová vlna s amplitudou přetlaku na jejím čele dosahující hodnoty až 10 MPa. Tato vlna se šíří tkáněmi bohatými na vodu rychlostí 1 400–1 600 m.s-1, takže zasahuje obvykle tkáně ležící ve směru pohybu střely dříve než vlastní střela. Kinetická energie střely přenesená na pronikané tkáně rázovou vlnou vyvolává jejich pohyb vpřed a do stran, čímž vzniká v tkáni kolem dráhy střely tzv. dočasná dutina. Objem této dutiny mnohonásobně (30 až 40krát) převyšuje finální objem střelného kanálu (permanentní dutiny) po ustálení celého děje. Poměr mezi objemem dočasné a trvalé dutiny se zvětšuje s růstem elasticity zasažených tkání. Po počáteční fázi přetlaku v tkáních následuje fáze podtlaku, kdy se dočasná dutina smršťuje a v důsledku pružnosti tkání se opět rozpíná (celkem 3–4krát). Celková doba pulzace tD (v milisekundách) dočasné dutiny závisí na množství předané kinetické energie střely tkáním EPŘ [Joule] a dosahuje hodnotu 15–30 ms (pro předanou kinetickou energii EPŘ = 450 J dosahuje tD hodnotu kolem 15 ms, pro EPŘ = 3 600 J odpovídá tato hodnota 30 ms). Tuto dobu je možné poměrně přesně stanovit podle empirického vztahu:
#other:1#
Dochází tak k rozsáhlé devastaci mozkové tkáně, a to nejen vlastní penetrací střely při jejím průbojném působení, ale i mechanizmem molekulárního otřesu a vlastní kavitací, která je typickým mechanizmem poškozujícím mozkový parenchym u vysokorychlostních střelných poranění [8,9].
Faktory a složky ranivého účinku malorážové střely
Ranivý účinek střely je výsledkem okamžité náhodné souhry řady působících vlivů. Dosažená úroveň ranivého účinku závisí na dvou základních skupinách faktorů:
- a) konstrukční a balistické charakteristiky pronikající střely (ráže, hmotnost, rychlost, tvar, celkové uspořádání střely a její stabilita při pronikání tkáněmi)
- b) vlastnosti cíle – zejména se jedná o druh zasažené tkáně.
Převážná většina střel je tvořena pouze kovovými materiály (zejména olovo, ocel, mosaz a tombak), přičemž jejich účinek v cíli je zajištěn kinetickou dopadovou energií postupného i rotačního pohybu ED [J] a schopností střely tuto energii předat zasaženým tkáním EPŘ [J]. Ranivý účinek je poté výsledkem komplexního působení průbojného účinku, tříštivého a trhavého účinku, střepinového účinku a účinku sekundárních střel [10]. Celkový ranivý účinek v tkáních po zásahu hlavy člověka je tedy výsledkem velmi složitého dynamického děje, založeného na interakci střely s tkáněmi různých vlastností, a to za různých podmínek.
Materiál a metodika
V naší práci retrospektivně hodnotíme výsledky léčby pacientů, kteří byli na naší klinice operováni pro střelné poranění hlavy a mozku, a to v časovém období od března roku 2005 do srpna roku 2008. Celkem se jednalo o 20 pacientů, ve všech případech šlo o muže, jejichž průměrný věk byl 59 let. Nejmladšímu pacientovi bylo 33 let, nejstaršímu 80 let. Naprosto dominantní příčinou vzniku střelného poranění byl pokus o suicidium, konkrétně v 17 případech. Z tohoto počtu se celkem šestkrát jednalo o pacienty s onkologickým onemocněním, čtyřikrát bylo příčinou suicidia onemocnění pacienta depresivní poruchou. Dvě střelná poranění vznikla při neopatrné manipulaci se střelnou zbraní a jeden pacient byl obětí násilného trestného činu. Z dostupných informací jsme analyzovali použité střelné zbraně. Celkem v deseti případech si střelné poranění pacient způsobil jateční pistolí, která je již tradičně běžně dostupná v regionu jižní Moravy v mnoha venkovských domácnostech. Ve dvou případech byla zbraní pistole malé ráže, v jednom případě vzduchová puška, v jednom případě se jednalo o perkusní revolver a ve zbylých případech se jednalo o pistoli nebo revolver větší ráže. Přesnější údaje o užité zbrani, její ráži a o podmínkách střelby nebylo možné z dostupné zdravotnické dokumentace blíže získat. Z grafu 1 je patrné, jaký byl stav vědomí pacientů při přijetí. Patnáct pacientů bylo v hlubokém bezvědomí, jeden pacient byl skórovaný v GCS 9 body, jeden měl 14 bodů a tři pacienti byli při plném vědomí, GCS 15 bodů. Všichni pacienti, kteří nebyli v hlubokém bezvědomí, prodělali střelné poranění typu zástřelu s fokálním postižením na vstupním CT mozku. Naopak ti, kteří byli přijati s průstřelem hlavy s extenzivním nálezem postižení mozkového parenchymu na CT, byli všichni v hlubokém bezvědomí.
1. Stav vědomí pacienta při přijetí v GCS. 
Všichni pacienti s hlubokou poruchou vědomí, s GCS = 3 body, byli již před transferem na naše pracoviště zajištěni orotracheální intubací s adekvátní oxygenací a oběhovou stabilizací v rámci primárního ošetření. Většina pacientů byla při patrném penetrujícím poranění hlavy správně směrována přímo na naše specializované pracoviště k diagnostice a terapii tohoto velmi vážného poranění hlavy a mozku. Po přijetí bylo provedeno vstupní vyšetření mozku výpočetní tomografií, včetně vyšetření v kostním okně (příklady – obr. 1, 2). Primární vstupní vyšetření vykazovalo 9krát těžké multilobární extenzivní postižení mozkového parenchymu, 11krát se jednalo o fokální postižení jednoho laloku mozku. Následně po zhodnocení základních prognostických faktorů, kterými jsou vstupní CT vyšetření, neurologický stav pacienta, reaktivita zornic, věk a celkový stav pacienta, byla indikována terapie s diferencovaným operačním výkonem.
1. Průstřel hlavy a mozku bazálně před mozkovým kmenem. CT mozku – axiální řez. 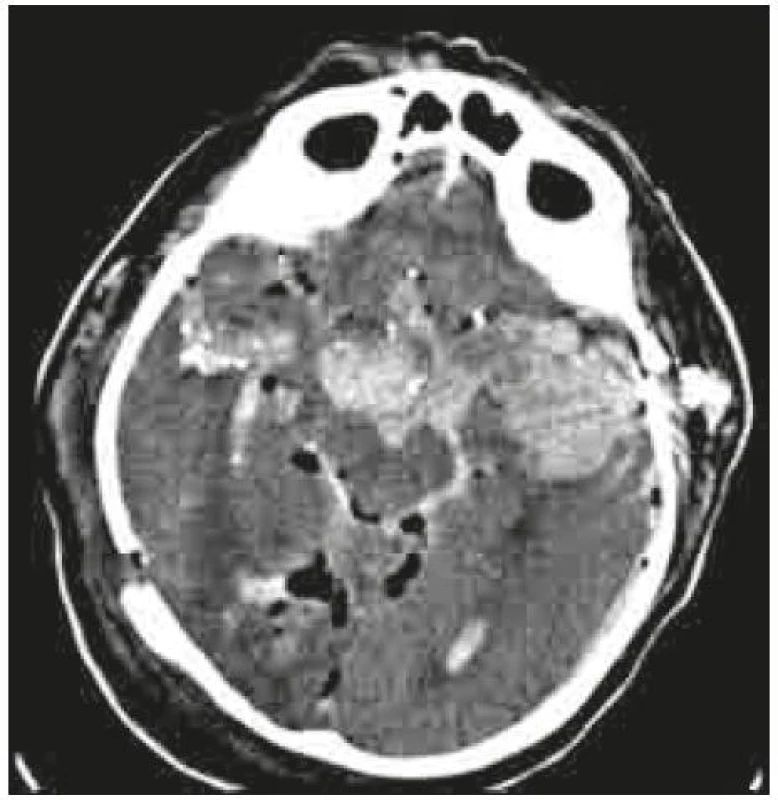
2. Průstřel hlavy a mozku v oblasti parietálních laloků. CT mozku – boční topogram. 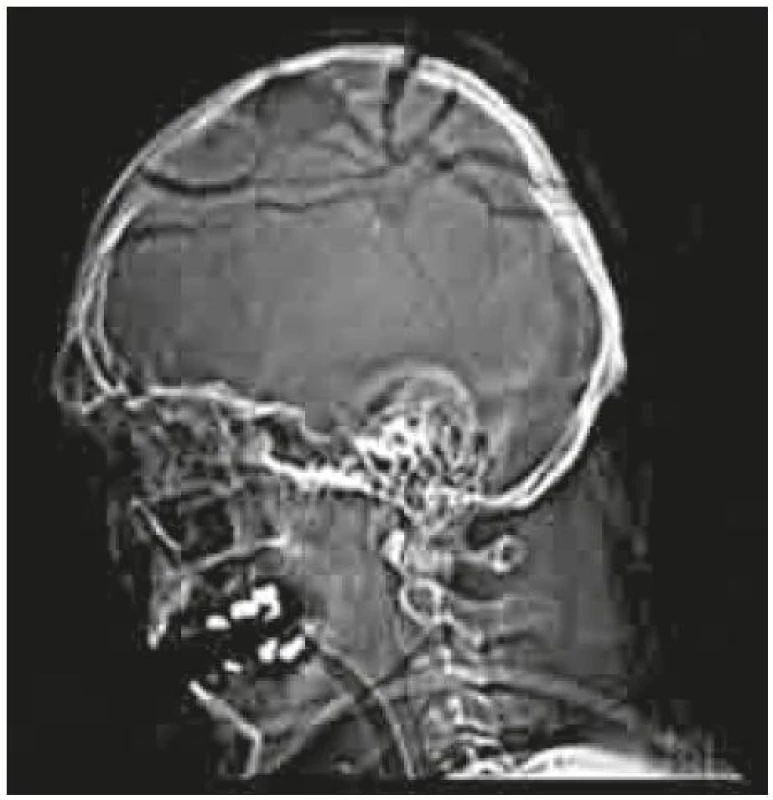
V případě špatné prognózy jsme provedli ošetření místa vstřelu a eventuálně výstřelu projektilu, s převedením poranění na zavřené. Materiál z excize kůže místa vstřelu byl uchován pro další potřeby vyšetřování ústavu soudního lékařství. Negativními prognostickými faktory bylo hluboké bezvědomí, porucha zornicových reflexů a především extenzivní poranění mozkové tkáně na CT vyšetření, s průchodem projektilu přes střední čáru, event. oblast mozkového kmene, bazálních ganglií či velkých cév. V opačném případě, kdy nález na CT vyšetření mozku nebyl tak devastující a jednalo se zejména o fokální poranění mozkové tkáně, bylo zvoleno ošetření střelného kanálu z jedné nebo dvou kraniotomií. V tomto případě jsme evakuovali intracerebrální krvácení, odstranili primární a sekundární projektily, provedli hemostázu, plastiku tvrdé pleny mozkové. Po operaci byla podávána širokospektrá antibiotika s dobrým průnikem přes hematoencefalickou bariéru, jako claforan, metronidazol, CHLMF, septrin, vždy po dohodě s antibiotickým střediskem naší nemocnice. Nedílnou součástí další léčby byla plná neurointenzivní péče na naší klinice nebo na lůžku Kliniky anesteziologie, resuscitace a intenzivní medicíny FN Brno, s neuromonitorací, cílenou antiedematózní léčbou, časnou rehabilitací, s opakovaně prováděnými kontrolami CT mozku.
Náš soubor pacientů byl retrospektivně vyhodnocen stran výsledného klinického stavu ve škále Glasgow Outcome Scale u přeživších s odstupem do šesti měsíců od střelného penetrujícího poranění. Byla zhodnocena závislost GOS na stavu vědomí pacienta při přijetí a na rozsahu postižení dle vyšetření CT mozku.
Výsledky
Pro zhodnocení výsledného klinického stavu našich pacientů jsme použili hodnotící škálu Glasgow Outcome Scale. Při porovnání GCS při přijetí a výsledného GOS (graf 2) je patrna jednoznačná souvislost špatného výsledku na primárně těžkém neurologickém stavu pacienta při přijetí. Při porovnání závislosti GOS na rozsahu postižení mozku dle vstupního CT vyšetření je výsledek léčby našich pacientů také jednoznačný. Extenzivní poranění mozku znamená smrt, jeden pacient přežil v permanentním vigilantním stavu. Naopak všichni pacienti s dobrým výsledkem měli na CT vyšetření mozku poranění fokální, které bylo ohraničeno vesměs na jeden mozkový lalok a střelný kanál nepřecházel středočárové struktury. Zvolený typ výkonu odpovídá vyhodnoceným prognostickým faktorům. V 10 případech byla provedena pouze revize místa vstřelu, výstřelu, v dalších 10 případech byla provedena revize z kraniotomie. Celkem 13 pacientů zemřelo, s průměrnou délkou přežití 10,8 dne. Celková mortalita při hodnocení šestiměsíčního přežití dosáhla 65 %.
2. Výsledný klinický stav pacienta v GOS. 
Diskuze
Střelná poranění hlavy a mozku jsou velmi vážná, s vysokou mortalitou, která např. dle souboru Traumatic Coma Databank (Bethesda Maryland, USA) dosahuje až 88 %. V našem souboru hodnocených případů dosáhla šestiměsíční mortalita 65 %, přičemž většina pacientů zemřela v prvních dnech po střelném poranění, s průměrnou délkou přežití 10,8 dne. Prognóza pacientů je primárně závislá jednak na faktorech ranivého účinku střely, tzn. na konstrukční a balistické charakteristice pronikající střely, jednak na trajektorii střelného kanálu. Zhodnocení trajektorie střelného kanálu, rozsahu poškození mozkového parenchymu na vstupním CT vyšetření mozku a vstupního neurologického vyšetření je nezbytným postupem ke stanovení prognózy s následným diferencovaným neurochirurgickým výkonem. Naše pozorování a výsledky jsou v korelaci i s dalšími publikovanými studiemi. Např. francouzští autoři Paradot et al [11], po retrospektivním zhodnocení svého souboru 18 pacientů se střelným poraněním hlavy a mozku z let 2000–2005, vyhodnotili za fatální prognostické faktory oboustrannou mydriázu, GCS při přijetí menší než 7 bodů a střelný kanál probíhající přes střední čáru mozku. Zemřeli také všichni pacienti jejich souboru s přítomnou intraventrikulární hemoragií. V další práci, jihokorejských autorů Kim et al [12], kteří zpracovali soubor 13 pacientů s civilním střelným poraněním hlavy a mozku, je za hlavní prognostický faktor uváděn také stav vědomí při přijetí. Osm pacientů z devíti, kteří měli vstupní GCS vyšší než 8, přežilo s dobrým výsledkem, s GOS 4 a 5.
V českém písemnictví se problematice střelných poranění hlavy a možnostech terapie věnovali Klener et al [13], kteří publikovali soubor 21 pacientů se střelným poraněním civilního charakteru. Za nepříznivé prognostické faktory byly považovány: GSC 3–5 bodů, transverzální poranění obou hemisfér, poranění mozkových komor a výrazný swelling mozku. Za další nepříznivý faktor je pokládána přítomnost intrakraniálního expanzivně se chovajícího hematomu, která hovoří pro aktivní operační přístup i u nemocných s nízkým GSC. Velmi vzácně se může projektil dostat do mozku i jinou cestou než samotným mechanizmem zástřelu. V práci Hanince et al [14] je popsáno vzácné střelné poranění, které embolizovalo do arteria cerebri media a bylo ošetřeno urgentní embolektomií.
Specifickou komplikací u pacientů po tomto penetrujícím poranění je výskyt infekčních komplikací a eventuální rozvoj posttraumatického hydrocefalu. V našem souboru se u sedmi pacientů, kteří měli delší nežli šestiměsíční přežití, vyskytla dvakrát likvorová píštěl s nutností reoperace, u jednoho pacienta bylo nutno implantovat ventrikuloperitoneální shunt pro hydrocefalus. Jeden pacient byl opakovaně revidován pro rozvoj mozkového abscesu.
Závěr
Přestože jsou střelná poranění hlavy a mozku prognosticky velmi závažná, patří definitivní zhodnocení prognózy a rozhodnutí o diagnosticko-terapeutickém postupu do rukou neurochirurga. Při příznivých prognostických faktorech lze dosáhnout relativně uspokojivých léčebných výsledků, především v závislosti na lokalizaci a rozsahu fokálního střelného poranění. Důležitá je okolnost, zda došlo k postižení elokventní oblasti mozku a jestli se vyvinuly infekční či jiné komplikace poranění. V případě difuzních devastujících poranění jsou léčebné možnosti minimální. Je nutno myslet na možnost eventuálního zařazení pacienta jako dárce do transplantačního programu. V našem souboru tomu tak bylo ve čtyřech případech.
MUDr. Marek Sova
Neurochirurgická klinika
LF MU a FN Brno
Jihlavská 20
625 00 Brno
e-mail: msova@fnbrno.czPřijato k recenzi: 24. 11. 2009
Přijato do tisku: 4. 5. 2010
Sources
1. Jennett B, Bond M. Assessment of outcome after severe brain damage. Lancet 1975; 1(7905): 480.
2. Teasdale G, Jennett B. Assessment of coma and impaired consciousness: a practical scale. Lancet 1974; 2(7872): 81–84.
3. Murray GD, Teasdale G, Braakman R, Cohadon F, Dearden M, Iannotti F et al. The European Brain Injury Consortium survey of head injuries. Acta Neurochir (Wien) 1999; 141(3): 223–236.
4. Navrátil O, Smrčka M, Hanák P. The outcome, working ability and psychic changes after traumatic brain injury. Bratisl Lek Listy 2006; 107(4): 110–112.
5. Smrčka M et al. Poranění mozku. Praha: Grada Publishing 2001.
6. Hirt M, Krajsa J. Krvácení v perivaskulárních prostorech mimo oblast střelného kanálu u poranění mozku. Cesk Slov Neurol N 2005; 68/101(1): 26–28.
7. Hirt M, Krajsa J, Vojtíšek T. Perivascular Brain Microhaemorrhages Accompanying a Penetrating Gunshot Wound of the Chest. Cesk Slov Neurol N 2005; 68/101(2): 116–118.
8. Klein L, Ferko A et al. Principy válečné chirurgie. 1st ed. Praha: Grada Publishing 2005.
9. Komenda J, Juříček L. Ranivá balistika. Brno: Vojenská akademie v Brně 2003.
10. Kneubühl BP et al. Wundballistik – Grundlagen und Anwendungen. 3rd ed. Berlin: Springer Medizin Verlag Heidelberg 2008.
11. Paradot G, Aghakani N, Montpellier D, Parker F, Tadié M. Les plaies crâniocérébrales d’origine balistique – recherche d’arguments pronostiques. Neurochirurgie 2008; 54(2): 79–83.
12. Kim TW, Lee JK, Moon KS, Klak HJ, Joo SP, Kim JH et al. Penetrating gunshot injuries to the brain. J Trauma 2007; 62(6): 1446–1451.
13. Klener J, Zvěřina E, Houšťava L, Haninec P. Střelná poranění hlavy a možnosti neurochirurgické léčby: naše zkušenosti za 10 let. Voj zdrav listy 1993; 57 : 197–200.
14. Haninec P, Houstava L, Klener J. Shotgun pellet embolus of the middle cerebral artery treated by emergency embolectomy. Br J Neurosurg 1996; 10(3): 311–314.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2010 Issue 5-
All articles in this issue
- Stroke and Coronary Artery Disease
- Concomitant Chemoradiotherapy and Targeted Therapy in Glioblastoma Multiforme
- Cubital Tunnel Syndrome – a Review of Surgical Treatments and Comparison of their Outcomes
- “Default Mode” Network Analysis in Healthy Volunteers
- The Impact of Pre-operative Time Interval on the Treatment of Discogenic Cauda Equina Syndrome
- The Occurence of Psychogenic Disorders in Neurology
- Behavioral Disturbances in Patients with Parkinson’sDisease – Screening Patient History by Means of a Questionnaire
- The Occurrence of “Typical” MRI Findings in Progressive Supranuclear Palsy and Multiple System Atrophy – a Retrospective Pilot Study
- Transnasal Endoscopic Surgery of the Pituitary Gland – the Benefit of Collaboration between Otorhinolaryngologist and Neurosurgeon
- Gunshot Wounds of the Head and Brain
- Hemangioblastoma of the Cauda Equina – a Case Report
- Pudendal Neuralgia – a Case Report
- Stabbing Penetrating Injuries of the Spinal Cord and Nerve Roots – Case Reports
- Lhermitte-Duclos Disease – a Case Report
- Development of National Set of Clinical Standards and Healthcare Indicators and First Results in the Field of Neurology
- Guideline for the Use of Intravenous Immunoglobulin and Plasma Exchange in Treatment of Autoimmune Neuromuscular Disorders
- Anticoagulant Therapy in the Prevention and Treatment of Ischemic Stroke
- Development of the PLIF and TLIF Techniques
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Pudendal Neuralgia – a Case Report
- Development of the PLIF and TLIF Techniques
- Cubital Tunnel Syndrome – a Review of Surgical Treatments and Comparison of their Outcomes
- Gunshot Wounds of the Head and Brain
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

