-
Medical journals
- Career
Malfunkce peritoneálního katétru vnitřního likvorového drenážního systému u dětí
Authors: E. Brichtová; Z. Mackerle; J. Tůma; P. Gál
Authors‘ workplace: Neurochirurgické oddělení Kliniky dětské chirurgi e, ortopedie a traumatologie FN Brno
Published in: Cesk Slov Neurol N 2009; 72/105(5): 461-465
Category: Short Communication
Overview
K implantaci distálního katétru vnitřního drenážního systému je ve většině případů nejvhodnější peritone ální dutina. I když jso u tyto peritone ální shunty preferovány, moho u mít své specifické komplikace. Nesprávná funkce peritone álního katétru se projevuje příznaky malfunkce drenážního systému (symptomy nitrolební hypertenze) nebo lokálními břišními příznaky (bolesti břicha, symptomy peritone ální iritace). Malfunkce peritone álního katétru může být způsobena přetržením a dislokací katétru v dutině břišní, jizevnatými změnami s vytvořením likvorové pse udocysty kolem distálního konce katétru nebo infekcí. Ve sdělení a utoři prezentují so ubor 48 dětských paci entů s malfunkcí peritone álního katétru léčených na ne urochirurgickém oddělení Kliniky dětské chirurgi e, ortopedi e a tra umatologi e ve FN Brno v období 1/ 2003 až 12/ 2007 a sledují příčiny malfunkce, dobu od implantace drenážního systému a strategii léčebného postupu.
Klíčová slova:
peritone ální katétr – malfunkce katétru – peritone ální pse udocysta – likvorová drenáž u dětí – laparoskopi eÚvod
Vnitřní drenážní (shuntové) systémy slouží k derivaci mozkomíšního moku z mozkových komor, arachnoidálních cyst nebo subdurálního prostoru. Cílovou dutinou resorpce likvoru může být peritoneální dutina, pravá předsíň srdeční nebo vzácně pleurální dutina či žaludek. Obecně je neu-rochirurgy dlouhodobě preferována drenáž do peritoneální dutiny. Peritoneální dutina představuje největší tělní dutinu s dobrou schopností resorpce likvoru. Výhodou této drenáže je relativně snadná implantace a v případě infekčních komplikací méně závažný průběh s nižší mortalitou [1]. Tak jako u centrálního katétru nebo drenážního ventilu může i u peritoneálního katétru dojít k poruše funkce. Malfunkce může být způsobena nedostatečnou délkou katétru při fyziologickém růstu dítěte, přerušením kontinuity katétru nebo patologickými stavy v dutině břišní, nejčastěji jizevnatými adhezemi či pseudocystou. Rychlost růstu pacienta s implantovaným drenážním systémem je nutno při ambulantních neurochirurgických kontrolách pečlivě sledovat. Nedostatečnou délku peritoneálního katétru v důsledku růstu je zapotřebí včas předvídat, verifikovat RTG vyšetřením břicha a naplánovat elektivní operační výměnu katétru. Obr. 1 ukazuje nález RTG vyšetření břicha zachycující nedostatečnou délku peritoneálního katétru. V tomto sdělení se dále zabýváme pouze patologickými příčinami malfunkce peritoneálního katétru vnitřního drenážního systému a sledujeme příčiny malfunkce, dobu od implantace drenážního systému a léčebný postup.
Image 1. RTG vyšetření břicha s nálezem nedostatečné délky peritoneálního katétru. 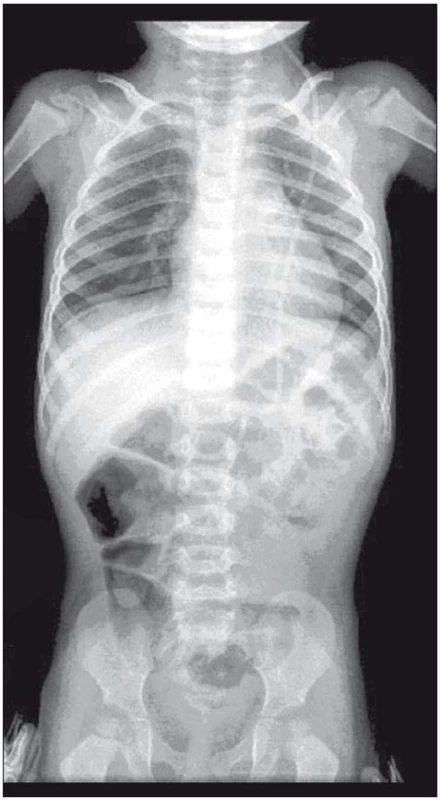
Materiál a metoda
Na neurochirurgickém oddělení Kliniky dětské chirurgie, ortopedie a traumatologie FN Brno jsme od 1/2003 do 12/2007 léčili 48 pacientů (16 dívek a 32 chlapců, průměrný věk 6 let) pro malfunkci peritoneálního katétru vnitřního drenážního systému. V tab. 1 jsou uvedeny diagnózy, pro které byla implantace vnitřního drenážního systému u těchto pacientů indikována.
Table 1. Příčiny implantace vnitřního drenážního systému. 
Sledovali jsme příčiny a četnost malfunkcí, dobu od implantace drenážního systému k projevům malfunkce a způsob léčby. Do souboru byli zařazeni všichni pacienti s diagnostikovanou malfunkcí peritoneálního katétru v uvedeném období. Podezření na přerušení kontinuity drenážního systému pod ventilem bylo dáno klinickými příznaky malfunkce drenážního systému, tedy bolestmi hlavy a zvracením. K verifikaci přerušení peritoneálního katétru a k lokalizaci dislokovaného katétru bylo použito RTG vyšetření průběhu shuntu (obr. 2).
Image 2. RTG vyšetření s nálezem přerušení kontinuity a dislokací peritoneálního katétru v dutině břišní. 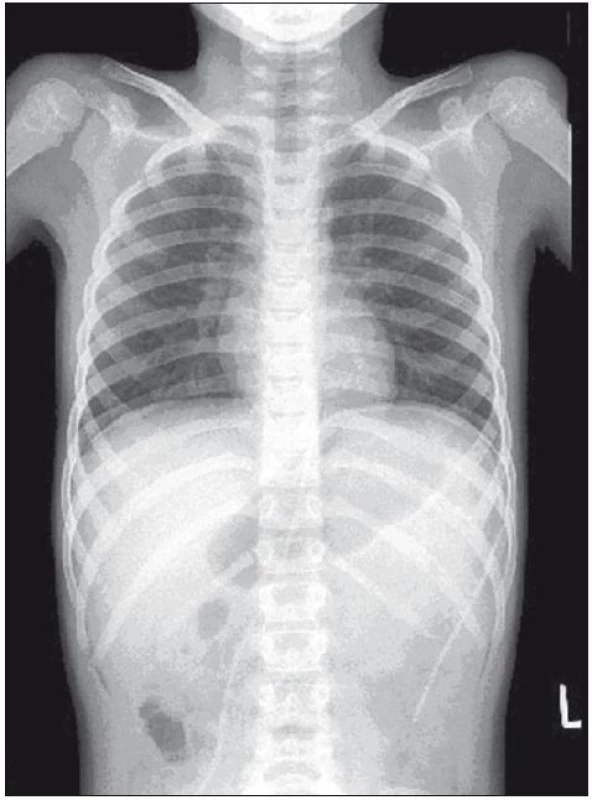
K další diagnostice bylo prováděno sonografické vyšetření dutiny břišní, které v případě malfunkce neprokazuje přítomnost volné tekutiny (likvoru) v peritoneální dutině a slouží též k zobrazení pseudocyst v okolí distální části peritoneálního katétru (obr. 3). Klinickými příznaky malfunkce peritoneálního katétru byla bolest břicha, později se známkami peritoneální iritace, septická pseudocysta se většinou projevovala též febriliemi a laboratorními známkami zánětu.
Image 3. Sonografický nález pseudocysty v peritoneální dutině kolem distální části katétru. 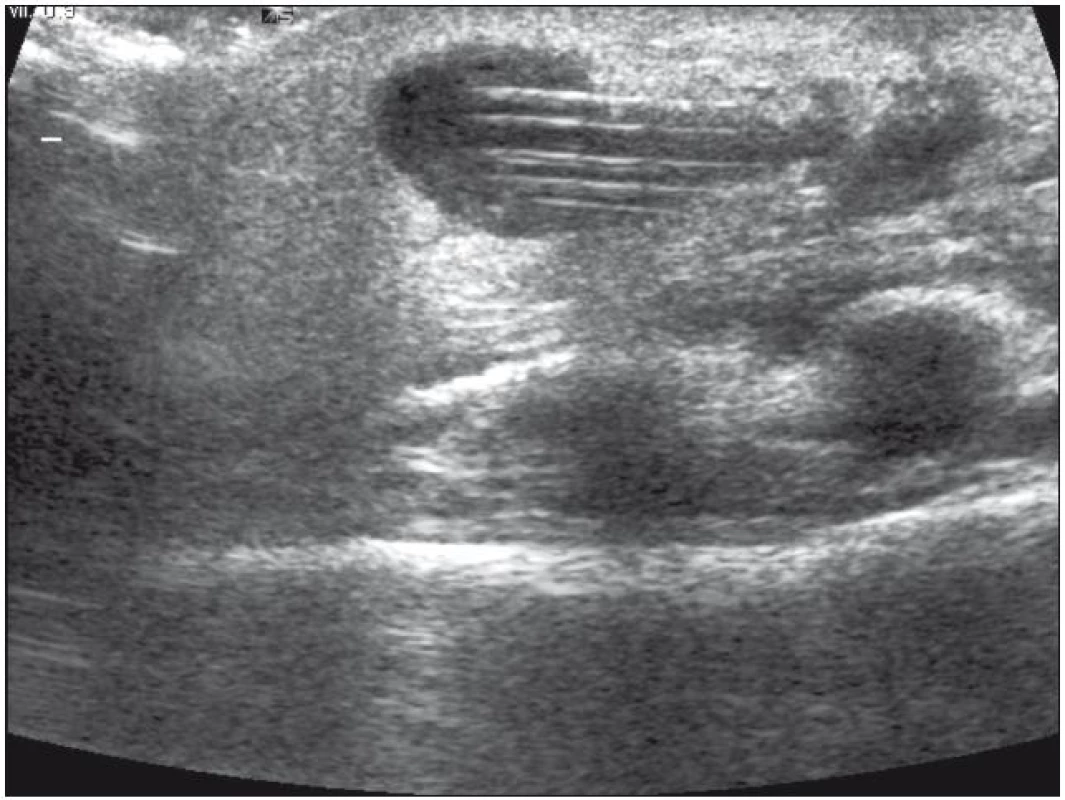
Výsledky
V souboru 48 pacientů se ve sledovaném pětiletém období vyskytlo 111 malfunkcí peritoneálního katétru. Časové intervaly mezi implantací shuntu a první zjištěnou malfunkcí peritoneálního katétru jsou zobrazeny v grafu 1, počet opakovaných malfunkcí peritoneálního katétru u jednoho pacienta zobrazuje graf 2.
Graph 1. Časové intervaly mezi primoimplantací vnitřního drenážního systému a malfunkcí peritoneálního katétru. 
Graph 2. Počet opakovaných malfunkcí peritoneálního katétru u jednoho pacienta. 
Příčiny nedostatečné funkce peritoneálního katétru vnitřního drenážního systému jsou uvedeny v tab. 2.
Table 2. Příčiny malfunkce peritoneálního katétru vnitřního drenážního systému. 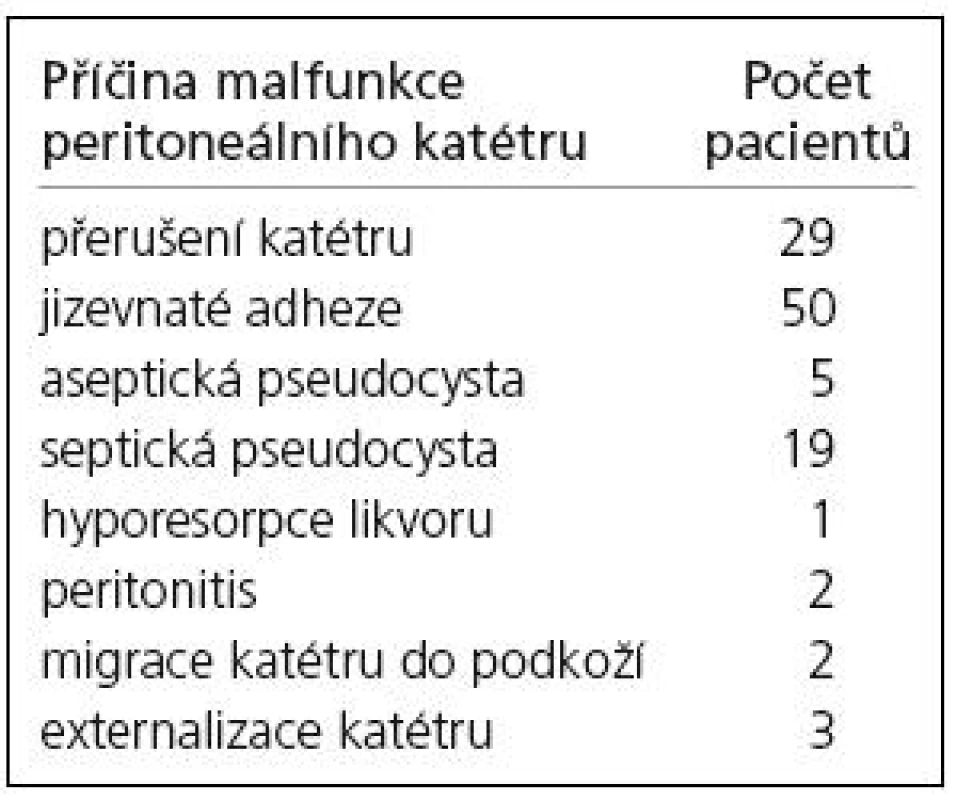
Nejčastěji docházelo u jednoho pacienta k jednomu nebo dvěma případům malfunkce peritoneálního katétru. Vzácně jsme řešili případy více než tří opakovaných malfukcí v relativně krátkém časovém intervalu.
Nejčastější příčinu malfunkce peritoneálního katétru vnitřního drenážního systému v souboru tvoří jizevnaté adheze (50 případů, 45 %). Jizevnaté adheze se u pacientů v souboru vytvářely do jednoho roku po primoimplantaci nejčastěji v případě posthemoragického a poinfekčního hydrocefalu, adheze s odstupem delším než dva roky od primoimplantace se vyskytovaly častěji u kongenitálních hydrocefalů. Přerušení kontinuity peritoneálního katétru pod ventilem a jeho dislokaci v peritoneální dutině jsme v našem souboru jako příčinu malfunkce vnitřního drenážního systému zaznamenali ve 29 případech (26,1 %). Pseudocysty kolem distálního konce peritoneálního katétru se jako příčina malfunkce vyskytly ve 24 případech (21,8 %). Aseptická pseudocysta byla diagnostikována 5krát (u čtyř pacientů), septická pseudocysta 19krát (u devíti pacientů). V dalších třech případech (2,7 %) došlo u jednoho pacienta k spontánním externalizacím peritoneálního katétru jizvouve stěně břišní, ve dvou případech (1,8 %) se vyskytla spontánní migrace distálního katétru z peritoneální dutiny do podkoží, ve dvou případech (1,8 %) byla příčinou malfunkce distálního katétru peritonitida a v jednom případě (0,9 %) primární hyporesorpce mozkomíšního moku v peritoneální dutině.
Aseptické pseudocysty byly diagnostikovány v průměru za 28,2 měsíců od implantace shuntu, septické pseudocysty průměrně za 34,5 měsíců od implantace. Nejkratší doba, kdy došlo k přerušení peritoneálního katétru od implantace shuntu byla jeden rok, nejdelší zjištěná doba od implantace k přerušení katétru 15 let, průměrný časový interval mezi implantací vnitřního drenážního systému a přerušením peritoneálního katétru činil sedm let. Průměrný věk dětských pacientů s diagnostikovaným přerušením peritoneálního katétru byl devět let.
U všech diagnostikovaných případů přerušení kontinuity peritoneálního katétru a jeho dislokace v dutině břišní byla provedena laparoskopická operační revize dutiny břišní, extrakce dislokovaného katétru a implantace nového peritoneálního katétru. Léčba jizevnatých adhezí okolo katétru v peritoneální dutině spočívala v laparoskopické revizi dutiny břišní. V případě snadného laparoskopického uvolnění katétru z adhezí bylo dostačující prosté uvolnění katétru a jeho přemístění v peritoneální dutině pod kontrolou zraku, v případě těsných srůstů velkého rozsahu nebo obturace lumen bylo nutno peritoneální katétr extrahovat a implantovat nový. Počet laparoskopických revizí pro adheze v peritoneální dutině je uveden v tab. 3.
Table 3. Počet laparoskopických revizí pro adheze v peritoneální dutině. 
Diskuze
Nejčastější příčinou malfunkce peritoneálního katétru vnitřního drenážního systému v sledovaném souboru jsou jizevnaté adheze (45 %), přerušení kontinuity peritoneálního katétru a jeho dislokace (26,1 %) a pseudocysty kolem distálního konce peritoneálního katétru (21,8 %). Ke spontánní migraci peritoneálního katétru z peritoneální dutiny do podkoží došlo u dvou pacientů. Tento stav se klinicky projevil fluktuací likvorové kolekce v podkoží na místě implantace katétru do dutiny břišní. Příčinou migrace byla zřejmě kratší délka katétru a nepřiměřený pohyb pacienta. Do souboru byl zařazen též pacient, u něhož došlo v průběhu dvou let ke třem opakovaným spontánním externalizacím peritoneálního katétru jizvou ve stěně břišní. Příčinou byla nesnášenlivost implantovaného materiálu a protrahované hojení. Stav bylo nakonec nutno řešit drenáží ventrikulo-atriální. Stejný postup byl zvolen u jiného pacienta s malfunkcí drenáže v důsledku snížené resorpce likvoru v dutině břišní. Vzácnější příčinou malfunkce peritoneálního katétru může být též přítomnost inguinální či umbilikální hernie nebo hydrokély. Jejich výskyt závisí na přetrvávání peritoneovaginálního kanálu, který se vyskytuje až u 30 % nedonošených novorozenců a u 10 % přetrvává i po prvním roce věku dítěte [2]. Je‑li peritoneální katétr obsahem kýlního vaku, může způsobit malfunkci shuntu a progresi hernie. U žádného z pacientů v našem souboru nebyl výskyt umbilikální hernie nebo hydrokély zaznamenán.
Jizevnaté adheze se vytvářejí v peritoneální dutině těsně kolem distální části katétru, obturují jeho perforace, a znemožňují tak odtok mozkomíšního moku. Klinicky se tento stav projevuje příznaky nitrolební hypertenze – bolestí hlavy, opakovaným zvracením nebo kvantitativní poruchou vědomí. Léčba jizevnatých adhezí okolo katétru v peritoneální dutině u pacientů v souboru spočívala v laparoskopické revizi dutiny břišní. V případě snadného laparoskopického uvolnění katétru z adhezí bez rizika následného krvácení nebo v případě peroperačně zjištěného pouhého „zabalení“ peritoneálního katétru do omenta bylo dostačující prosté uvolnění katétru a jeho přemístění v peritoneální dutině pod kontrolou zraku. Při těsných srůstech kolem průběhu katétru bylo nutno k jeho uvolnění provést laparoskopické „svléknutí“ z jizevnatého rukávu a poté přemístění katétru. Při zjištění srůstů velkého rozsahu byl peritoneální katétr dočasně externalizován na modifikovanou zevní drenáž a později implantován nový katétr. V případě zjištěné obturace lumen byl katétr extrahován a ihned implantován nový peritoneální katétr.
I když je používání trokaru při zavádění peritoneálního katétru do dutiny břišní označováno za bezpečné [3], může v některých případech při zavádění peritoneálního katétru tímto způsobem dojít k perforaci střeva. Popsané zkušenosti z našeho pracoviště jsou v souladu s doporučením dalších autorů, kteří obhajují implantaci peritoneálního katétru pod kontrolou zraku [4,5]. V případě laparoskopické revize dutiny břišní přistupujeme k implantaciperitoneálního katétru technikou punkce peritoneální dutiny, vždy však pod vizuální laparoskopickou kontrolou. V našem sou-boru jsme za sledované období 1/2003 až12/2007 nezaznamenali žádný případ perforace střeva. Úspěšné laparoskopické přemístění peritoneálního katétru bylo provedeno v 11 případech (73 %), ve dvou případech bylo nutno laparoskopické přemístění opakovat dvakrát a ve dvou případech třikrát. K dočasné externalizaci katétru na systém zevní drenáže po dobu 3–5 týdnů jsme přistoupili v 10 případech. U pěti pacientů byl poté úspěšně implantován nový peritoneální katétr, u pěti pacientů bylo nutno změnit typ drenáže na ventrikulo-atriální vzhledem k nadměrné tvorbě adhezí limitující přemisťování katétru a omezující resorpci likvoru v peritoneální dutině.
Přerušení kontinuity peritoneálního katétru pod ventilem a jeho dislokaci v peritoneální dutině jsme v našem souboru zaznamenali ve 29 případech (26,1 %). Vinchon et al uvádějí nejčastější věk pacientů při přerušení peritoneálního katétru ve svém souboru 11 let [6], v našem souboru činí průměrný věk dětských pacientů s diagnostikovaným přerušením peritoneálního katétru devět let. Naopak dle pozorování Piatta dochází nejčastěji k přetržení peritoneálního katétru do dvou let věku dítěte [7]. Piatt též uvádí průměrnou dobu k přerušení peritoneálního katétru osm měsíců od implantace shuntu [7]. V našem souboru jsme zaznamenali mnohem delší časový interval mezi primoimplantací a přerušením peritoneálního katétru, a sice průměrně sedm let (nejkratší doba byla jeden rok, nejdelší 15 let). U všech diagnostikovaných případů přerušení kontinuity peritoneálního katétru a jeho dislokace v dutině břišní byla provedena laparoskopická operační revize dutiny břišní, extrakce dislokovaného katétru a implantace nového peritoneálního katétru.
Dle Vinchona et al aseptické pseudocysty vznikají průměrně za 42,2 měsíců od primoimplantace, septické pseudocysty v průměru za 12,1 měsíců od implantace shuntu [6]. V našem souboru jsme aseptickou pseudocystu diagnostikovali naopak za kratší dobu nežli septickou, a to průměrně za 28,2 měsíců od primoimplantace shuntu. Septická pseudocysta vzniká dle našich pozorování později, průměrně za 34,5 měsíců od zavedení vnitřního drenážního systému. Obvyklou příjmovou diagnózou pacientů s pseudocystou v okolí peritoneálního katétru je náhlá příhoda břišní [8], méně často jsou od počátku přidruženy příznaky nitrolební hypertenze [9].
Léčba aseptických pseudocyst spočívala v laparoskopické revizi a přemístění katétru v dutině břišní. V případě septické pseudocysty byla provedena externalizace na modifikovanou zevní drenáž a zahájena cílená antibiotická léčba. K reimplantaci peritoneálního či implantaci atriálního katétru bylo přistoupeno po normalizaci klinického stavu, laboratorních nálezů a výsledků sonografického vyšetření.
U dětských pacientů s implantovaným ventrikulo-peritoneálním shuntem je peritonitida po proběhlé apendicitidě závažným stavem pro vysoké riziko přestupu infekce. V případě apendicitidy se proto u dětských pacientů s ventrikulo-peritoneální drenáží doporučuje dočasná externalizace peritoneálního katétru jako prevence zánětlivých komplikací drenážního systému [10]. V souboru jsou zahrnuti dva pacienti s ventrikulo-peritoneální drenáží a přítomnou peritonitidou po flegmonózní apendicitidě. U těchto pacientů byla provedena externalizace peritoneálního katétru na dočasnou zevní drenáž a zahájena léčba antibiotiky. Indikace reimplantace peritoneálního či zavedení atriálního katétru byla stanovena na základě klinického stavu, normalizace laboratorních nálezů a výsledků sonografických vyšetření.
Opakované implantace peritoneálního katétru po zhojení patologického procesu, který způsobil malfunkci, se jeví úspěšné po aseptických pseudocystách, nikoliv po septických nebo po peritonitidě. Zde je potřeba dlouhý časový interval k vyhojení zánětlivého procesu. Vhodnější se proto v těchto případech ukazuje změna cílové drenážní dutiny a implantace atriálního katétru či zvážení jiné léčebné modality, nejčastěji neuroendoskopie [11].
Závěr
Jizevnaté adheze v dutině břišní tvořily nejčastější příčinu malfunkce peritoneálního katétru vnitřního drenážního systému u pacientů v souboru. Adheze se vy-tvářely do jednoho roku po primoimplantaci nejčastěji v případě posthemoragického a poinfekčního hydrocefalu, adheze s odstupem delším než dva roky od primoimplantace se vyskytovaly u kongenitálních hydrocefalů. K přerušení kontinuity peritoneálního katétru vnitřního drenážního systému docházelo ve sledovaném souboru průměrně za sedm let po implantaci shuntu. Přerušení kontinuity peritoneálního katétru nebylo zaznamenáno dříve než za jeden rok po primoimplantaci a téměř vždy bylo lokalizováno těsně pod drenážním ventilem. Aseptické pseudocysty byly diagnostikovány v průměru za 28,2 měsíců od primoimplantace shuntu, septické pseudocysty průměrně za 34,5 měsíců od primoimplantace. Obvyklou příjmovou diagnózou pacientů s pseudocystou v okolí peritoneálního katétru byla náhlá příhoda břišní. Znovuzavedení peritoneálního katétru po septické pseudocystě v dutině břišní a peritonitidě v důsledku flegmonózní apendicitidy vede obvykle k recidivě infekce. Doporučuje se proto změna drenáže na atriální. V případě malfunkce peritoneálního katétru ventrikulo-peritoneální drenáže u pacientů s triventrikulárním hydrocefalem nebo arachnoidální cystou se nabízí extrakce vnitřního drenážního systému a řešení neuroendoskopické s trvalým efektem.
MUDr. Eva Brichtová, Ph.D.
Neurochirurgické oddělení
Klinika dětské chirurgie, ortopedie a traumatologie FN Brno
Černopolní 9
625 00 Brno
e‑mail: brichtovae@seznam.cz
Sources
1. Mazza C, Pasqu alin A, Da Pi an R. Results of tre atment with ventriculo atri al and ventriculoperitone al shunt in infantile nontumoral hydrocephalus. Childs Brain 1980; 7(1): 1 – 14.
2. Clarnette TD, Lam SK, Hutson JM. Ventriculo - peritone al shunts in children reve al the natural history of closure of the processus vaginalis. J Pedi atr Surg 1998; 33(3): 413 – 416.
3. Moss SD, Pattisapu JV, Walker ML. Use of the peritone al trocar in pedi atric shunt procedures. Concepts Pedi atr Ne urosurg 1988; 8 : 23 – 28.
4. Di Rocco C, Marchese E, Velardi F. A survey of the first complicati on of newly implanted CSF devices for the tre atment of nontumoral hydrocephalus. Co operative survey of the 1991 – 1992 Educati on Committee of the ISPN. Childs Nerv Syst 1994; 10(5): 321 – 327.
5. Plánka L, Starý D, Tůma J, Macháček R, Gál P. Laparoscopic versus laparotomic appendectomy for generalized peritonitis in children. Scripta Medica 2009; 82(2): 83 – 89.
6. Vinchon M, Dhellemmes P. Abdominal complicati ons of Peritone al Shunts. In: Cinalli G, Maixner WJ, Sainte - Rose C (eds). Pedi atric hydrocephalus. Milano: Springer 2004 : 316 – 327.
7. Pi att JH. Cerebrospinal fluid shunt failure: late is different from e arly. Pedi atr Ne urosurg 1995; 23(3): 133 – 139.
8. Besson R, Hladky JP, Dhellemmes P, Debe ugny P. Peritone al pse udocyst: peritone al shunt complicati ons. Eur J Pedi atr Surg 1995; 5(4): 195 – 197.
9. Fischer EG, Shillito J jr. Large abdominal cysts: a complicati on of peritone al shunts. J Ne urosurg 1969; 31(4): 441 – 444.
10. Hadani M, Findler G, Muggi a - Sullam M, Sahar A. Acute appendicitis in children with a ventriculoperitone al shunt. Surg Ne urol 1982; 18(1): 69 – 71.
11. Jones RF, Stening WA, Kwok BC, Sands TM. Third ventriculostomy for shunt infecti on in children. Ne urosurgery 1993; 32(5): 855 – 860.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2009 Issue 5-
All articles in this issue
- Lumbální spinální stenóza a neurogenní klaudikace
- Genetika Parkinsonovy nemoci
- Disoci ativní křeče
- Indikace dekompresivní kraniektomie u traumat mozku
- Ovlivnění fibrinolytického systému pomocí kontinuálního dopplerovského monitoringu u zdravých dobrovolníků
- Neuropatie n. cutaneus antebrachii posterior – kazuistiky
- Oční manifestace u pituitární apoplexi e – kazuistika
- Malfunkce peritoneálního katétru vnitřního likvorového drenážního systému u dětí
- Možnosti epileptochirurgie u nemocných po mozkové hypotermii
- Ageneze, aplazie a hypoplazie arteria carotis interna
- Použití BOLD efektu při vyšetření cerebrovaskulární rezervní kapacity
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Lumbální spinální stenóza a neurogenní klaudikace
- Disoci ativní křeče
- Genetika Parkinsonovy nemoci
- Indikace dekompresivní kraniektomie u traumat mozku
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

