-
Medical journals
- Career
Úskalí diagnostiky a léčby flekčně-distrakčních poranění hrudní a bederní páteře: prospektivní studie
Authors: L. Hrabálek 1; J. Bučil 2; M. Vaverka 1; M. Houdek 1; D. Krahulík 1; O. Kalita 1
Authors‘ workplace: Neurochirurgická klinika, LF UP a FN Olomouc 1; Radiologická klinika, LF UP a FN Olomouc 2
Published in: Cesk Slov Neurol N 2008; 71/104(2): 163-172
Category: Original Paper
Overview
Posouzení míry nestability poraněné hrudní a bederní páteře je základní podmínkou pro stanovení správného léčebného postupu. Proto je kladen značný důraz na přesné zobrazení rozsahu a lokalizace poškození kostních a vazivových struktur. Zvláště v případech flekčně-distrakčních forem poranění je diagnostika běžným skiagrafickým vyšetřením a počítačovou tomografií obtížná. Doplnění magnetické rezonance umožní spolehlivě odhalit ztrátu kontinuity zadního vazivového komplexu. Autoři vyhodnotili prospektivně 117 pacientů, 14 z nich (12 %) mělo flekčně-distrakční typ poranění a současně prokázali vysokou spolehlivost vyšetření magnetickou rezonancí (100 %) ve srovnání se skiagrafickým vyšetřením a počítačovou tomografií (71,4 %) v průkazu poranění zadního vazivového komplexu. Korektní diagnóza je výsledkem komplexního vyhodnocení všech uvedených zobrazovacích metod a je podkladem pro volbu správného léčebného postupu. Případné operační řešení je pak selektivní podle lokalizace a charakteru poranění páteře. Chirurgické ošetření flekčně-distrakčních poranění ve sledovaném souboru bylo vždy dostatečně efektivní.
Klíčová slova:
poranění – hrudní a bederní páteř – flekčně distrakční mechanizmus – páteřní nestabilita – magnetická rezonanceÚvod
Stabilita páteře je podmíněna integritou jak kostních, tak chrupavčitých a vazivových struktur, a poranění jednoho nebo více těchto elementů může způsobit páteřní nestabilitu. Přesné stanovení míry nestability je základním požadavkem pro volbu optimálního způsobu léčby, s cílem vyhnout se progresivní deformitě, progresivnímu neurologickému deficitu a chronické bolesti. Skiagrafie nebo počítačová tomografie (CT) zobrazí spolehlivě poranění kostních struktur páteře, ale poranění vazivových struktur může předpovědět jen na základě nepřímých známek. Zobrazení magnetickou rezonancí (MRI) naopak ukáže přímo poškození vazivového aparátu páteře a meziobratlové ploténky.
Mezi vazivové struktury ovlivňující stabilitu páteře řadíme ligamentum supraspinale (LSS), ligamentum interspinale (LIS), ligamentum flavum (LF), ligamentum longitudinale posterius (LLP), ligamentum longitudinale anterius (LLA), kloubní pouzdra z articulationes intervertebrales a meziobratlovou ploténku (zejména anulus fibrosus). Kloubní pouzdra, LSS, LIS a LF společně tvoří tzv. zadní vazivový komplex (ZVK). K jeho poškození dochází flekčně-distrakčním mechanizmem a výsledkem je ztráta tahové rezistence poraněného segmentu ve flexi.
Cílem této práce bylo prokázat význam vyšetření ZVK pomocí MRI a odhalit nebo vyloučit tak spolehlivě flekčně-distrakční poranění hrudní a bederní páteře a na základě toho zvolit adekvátní léčebný postup.
Materiál a metodika
Tato prospektivní studie byla zahájena 1. 1. 2005 a zařadili jsme do ní všechny pacienty s poraněním hrudní a bederní páteře, kteří byli hospitalizováni a léčeni na Neurochirurgické klinice FN a LF UP v Olomouci do 30. 6. 2006. Vyloučili jsme pacienty s osteoporotickými nebo jinými patologickými zlomeninami. Celý soubor tvořilo 117 nemocných (průměrný věk 45,96 let), z toho bylo 74 mužů (průměrný věk 47,08 let) a 43 žen (průměrný věk 44,67 let). Doba sledování pacientů byla 12–30 měsíců.
Po přijetí a zajištění nemocného jsme zhodnotili celkový klinický stav a neurologické postižení podle Frankelovy škály [1]. Každému pacientovi jsme standardně provedli skiagrafické vyšetření hrudní, torakolumbální a bederní páteře v předozadní a bočné projekci. Na snímcích jsme zhodnotili lokalizaci zlomeniny a na předozadních skiagramech jsme měřili interspinózní distanci (ISD) mezi poraněným a nižším obratlem, mezi poraněným a vyšším obratlem a ještě o segment výše. Na skiagramu v bočné projekci jsme měřili úhel regionální kyfózy Cobbovou metodou, s přepočtem tohoto úhlu na sagitální index (SI) podle Farcyho [2]. Poraněný obratel a oba sousední jsme poté došetřili na CT (Hi-Speed Cti-Pro, General Electric, USA) spirální technikou ve vrstvách 1–3 mm. V případech již provedeného CT ve spádové nemocnici jsme vyšetření neopakovali.
Všem pacientům jsme doplnili MRI. Vyšetřovali jsme přístrojem Magnetom Symphony 1.5T (Siemens, Německo), v sagitální rovině v sekvenci T2 tse – rst sag pat 2 /i PAT/, v T1 tse – sag /i PAT/ a ve STIR sag Hi Res /i PAT/. Rozsah byl biforaminální, s tloušťkou vrstvy 4 mm, TR/TE (ms) pro T2 bylo 3 520/95, pro T1 bylo 564/14 a pro STIR 4 500/70. V transverzální rovině jsme vyšetřili fraktury v T2-váženém obraze. MR jsme vyhodnotili podle Onerových kritérií a sledovali jsme stav meziobratlových plotének (kraniálních a kaudálních od poraněného těla), stav krycích desek (kraniálních a kaudálních), míru poranění obratlového těla, poranění předního podélného vazu, poranění zadního podélného vazu a poranění zadního vazivového komplexu, tedy supraspinózní vaz, interspinózní vaz, žlutý vaz a kloubní pouzdra [3]. Onerova kritéria hodnocení jsou uvedena ve schématu 1.
Schéma 1. Onerova kritéria hodnocení poranění páteře na MRI 
PPV – přední podélný vaz, ZPV – zadní podélný vaz, ZVK – zadní vazivový komplex, disk – meziobratlová ploténka Na základě zobrazovacích metod jsme každou zlomeninu zařadili do AO klasifikace podle Magerla et al [4]. Podrobněji sledovaná flekčně-distrakční poranění patří do typu B1, B2 nebo C2 , jak je uvedeno ve schématu 2.
Schéma 2. Flekčně-distrakční typ poranění dle AO klasifikace. 
Všechna flekčně-distrakční poranění jsme indikovali k operační stabilizaci. Volili jsme zadní operační přístup s krátkou transpedikulární fixací sousedních neporaněných obratlů, s repozicí lordotizačním manévrem a s posterolaterální dezou autologní kostí. V případě neurologického deficitu jsme provedli dále dekompresi laminektomií nebo hemilaminektomií s případným ošetřením lacerace durálního vaku. Při současné kominutivní zlomenině obratlového těla jsme doplnili transpedikulární oboustrannou spongioplastiku poraněného těla bioaktivními materiály (Chronos, Synthes, USA). Při zadní operační revizi jsme ověřovali nálezy ze skiagramů, z CT a z MRI. V případě 4. stupně poranění meziobratlových plotének (na MRI podle Onerových kriterií) jsme ve 2. době, resp. v odstupu 1–4 týdnů provedli přední náhradu meziobratlové ploténky titanovým spacerem (Syncage, Synthes, USA) vyplněným autologní kostí.
Pacienti zahájili rehabilitaci a byli vertikalizováni 2. den po operaci, nosili snímatelný textilní korzet zpevněný pelotou a neposazovali se po dobu 3 měsíců. Skiagrafickou a klinickou kontrolu jsme prováděli v 1. týdnu, 12. týden, 6., 12. a 18. měsíc po operaci s vyhodnocením „Pain Scale“ (schéma 3) a „Work Scale“ (schéma 4) dle Denise [5]. Zadní implantáty jsme odstranili po 12 měsících od instrumentace.
Výsledky
Sledovali jsme 117 pacientů (tab. 1) a u 14 z nich (12 %) jsme diagnostikovali flekčně-distrakční typ poranění. Těchto 14 nemocných jsme dále podrobněji zhodnotili a výsledky jsou uvedeny v tab. 2 a v tab. 3.
Table 1. Počet pacientů v souboru s poraněním hrudních a bederních obratlů podle jednotlivých subtypů AO klasifikace. 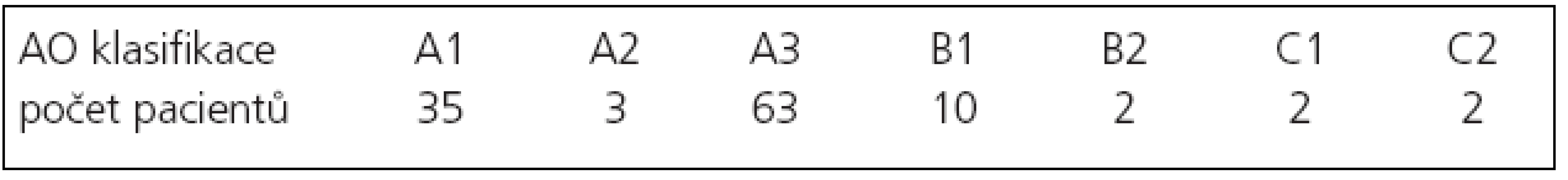
Table 2. Hodnocení pacientů. 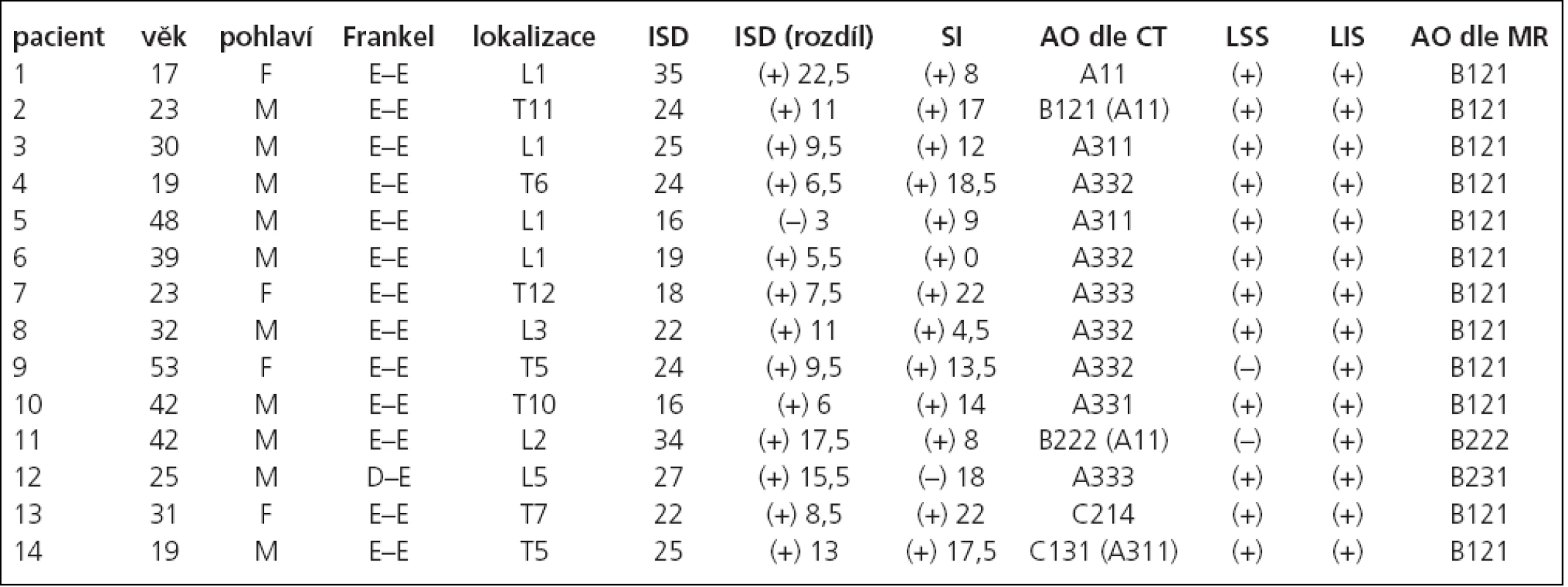
Věk: věk v době úrazu (roky) – pohlaví: mužské (M) nebo ženské (F) – Frankel: Frankelova škála neurologického postižení (A–E) – lokalizace: označení poraněného obratle – ISD: interspinózní distance, dle předozadního skiagramu (v milimetrech) – ISD (rozdíl): rozdíl interspinózní distance poraněného segmentu od průměru interspinózních distancí v obou sousedních segmentech, dle předozadního skiagramu (v milimetrech), jako (+) označen kladný rozdíl, jako (–) označen záporný rozdíl – SI: sagitální index poraněného obratle před operací, dle bočného skiagramu (ve stupních), jako (+) označena kyfóza, jako (–) lordóza – AO dle CT: zařazení zlomeniny do AO klasifikace, dle nálezu na CT – LSS: nález přerušení ligamentum supraspinosum na MR v T1W (+) nebo (–) – LIS: nález přerušení ligamentum interspinosum na MRI v T1W (+) nebo (–) – AO dle MRI: zařazení zlomeniny do AO klasifikace, dle nálezu na MRI (v T1W, T2W a STIR). Table 3. Výsledky. 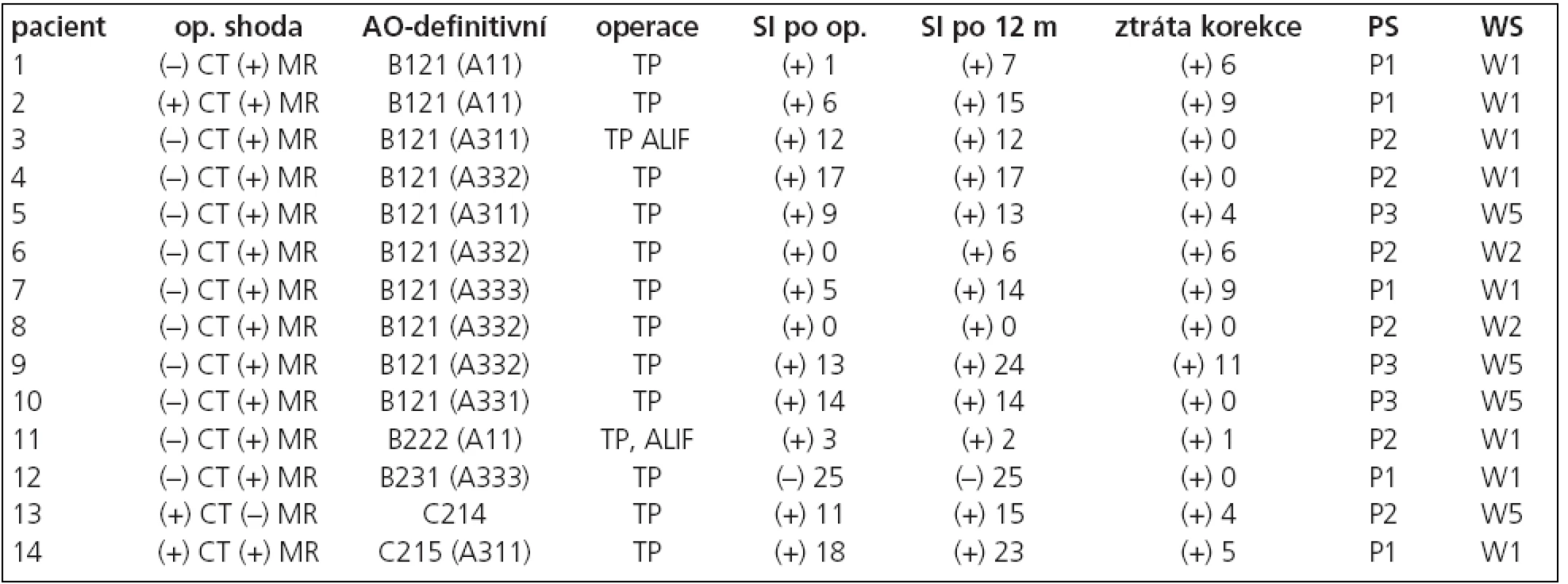
Op. shoda: ověření přesnosti zobrazení poranění ZVK na CT (+) nebo (–) a MRI (+) nebo (–) zadní operační revizí – AO-definitivní: konečné zařazení zlomeniny do AO klasifikace na základě skiagrafického, CT a MRI zobrazení, a po operační revizi – operace: typ provedeného operačního zákroku, TP: transpedikulární fixace se spongioplastikou poraněného těla, ALIF: přední náhrada poraněné meziobratlové ploténky – SI po op.: sagitální index poraněného obratle ihned po operaci, dle bočného skiagramu (ve stupních), jako (+) označena kyfóza, jako (–) lordóza – SI po 12 m: sagitální index poraněného obratle 12 měsíců po operaci, dle bočného skiagramu (ve stupních), jako (+) označena kyfóza, jako (–) lordóza – ztráta korekce: rozdíl sagitálního indexu poraněného obratle 12 měsíců po operaci se sagitálním indexem ihned po operaci (ve stupních), jako (+) označen kladný rozdíl, tedy kyfotizace – PS: označení pro Pain Scale (schéma 3) 12 měsíců po operaci – WS : označení pro Work Scale (schéma 4) 12 měsíců po operaci. Pacienti s flekčně-distrakční formou poranění byli ve věku 17–53 let (průměr 31,6 roků), z toho bylo 10 mužů (ve věku 19–48 let) a 4 ženy (ve věku 17–53 let). Příčinou úrazu byla autonehoda u 3 pacientů (tzv. seatbelt), pád ze střechy u 4 pacientů , pád z kola u 2 pacientů a vždy u 1 pád ze schodů, pád v lese na záda, pád na lyžích, pád z koně a pád větve s úderem do zad.
Nepřímé známky flekčně-distrakčního poranění (dle skiagrafie a CT):
- interspinózní distance poraněného segmentu (20 mm a více) – pozitivní nález mělo 10 ze 14 pacientů (71,4 %)
- rozdíl mezi interspinózní distancí poraněného segmentu a průměrnou hodnotou obou sousedních segmentů (10 mm a více) – pozitivní nález mělo 7 ze 14 pacientů (50 %)
- sagitální index poraněného segmentu (kyfóza 12° a více) – pozitivní nález mělo 8 ze 14 pacientů (57,1 %)
- CT známky (subluxace, přední dislokace, fraktura meziobratlových kloubků) – pozitivní nález byl u 4 ze 14 pacientů (28,6 %).
Přímé známky flekčně-distrakčního poranění (dle MRI):
- stav supraspinózního vazu na MRI (disrupce nebo intaktní) ve srovnání s operační revizí – shoda byla u 13 ze 14 pacientů (93 %)
- stav interspinózního vazu na MRI (disrupce nebo intaktní) ve srovnání s operační revizí – shoda byla u 13 ze 14 pacientů (93 %).
Při vyhodnocení nepřímých známek flekčně-distrakčního poranění (jen ze skiagramů a CT) jsme správně předpokládali tento typ zlomeniny u 10 ze 14 pacientů (71,4 %), stačil k tomu pozitivní nález jen 1 ze 4 indicií.
Při vyhodnocení přímých známek flekčně-distrakčního poranění (disrupce ZVK na MR) jsme byli úspěšní ve 100 % případů. Jen u 1 pacienta byl nález nespecifický, kdy jsme dle MR předpokládali laceraci supraspinózního i interspinózního vazu a operační revize potvrdila příčnou a mírně distrahovanou zlomeninu oblouku a trnového výběžku (vazivové struktury byly intaktní). V tomto jediném případě bylo hodnocení z CT vyšetření přesnější než MRI. Senzitivita MRI vyšetření byla 100 % a specifita 93 %.
Naprosto přesné zařazení do AO klasifikace bylo možné dle MRI u 12 ze 14 pacientů (85,7 %), dle CT vyšetření u 3 ze 14 pacientů (21,4 %) a u 1 pacienta bylo nutné ke stanovení správné klasifikace provést syntézu nálezů obou vyšetřovacích metod. MRI byla neomylná v zobrazení flekčně-distrakčního poranění struktur v sagitální rovině (typ B dle AO), naopak u obou pacientů s rotační složkou (typ C dle AO) selhala a přesnější byly skiagramy a CT vyšetření.
Po operacích jsme prokázali průměrnou ztrátu korekce kyfózy celého souboru 3,9° během 12 měsíců, přitom 2 pacienti operovaní kombinovaně kyfotizovali o 0,5° a 12 pacientů po zadní stabilizaci ztratilo korekci v průměru o 4,5°.
Přínos vyšetření poranění hrudní a bederní páteře pomocí MRI demonstrují následující 3 kazuistiky.
Kazuistika 1
Žena ve věku 17 let si po pádu z koně stěžovala na bolesti torakolumbální páteře a neměla neurologický deficit. Vyšetřena byla ve spádové nemocnici skiagraficky s nálezem suspektní zlomeniny těla L1. CT prokázalo pouze infrakci levého příčného výběžku při mírné impakci horní krycí desky těla L1 (obr. 1), zatímco na meziobratlových kloubech nebyly známky zlomeniny nebo subluxačního postavení (obr. 2). Mělo by se tedy jednat o stabilní typ zlomeniny, který by byl indikován ke konzervativní terapii. Po provedení MRI (obr. 3) jsme jasně prokázali roztržení supraspinózního a interspinózního vazu a zlomenina byla přehodnocena na nestabilní flekčně-distrakční poranění. Byla proto indikována operační zadní fixace a fraktura se zhojila bez komplikací.
Image 1. CT vyšetření obratle L1 v axiální rovině, na úrovni horní krycí desky a příčných výběžků. Bílá šipka označuje impakci přední horní hrany těla L1, černá šipka označuje infrakci baze levého příčného výběžku. 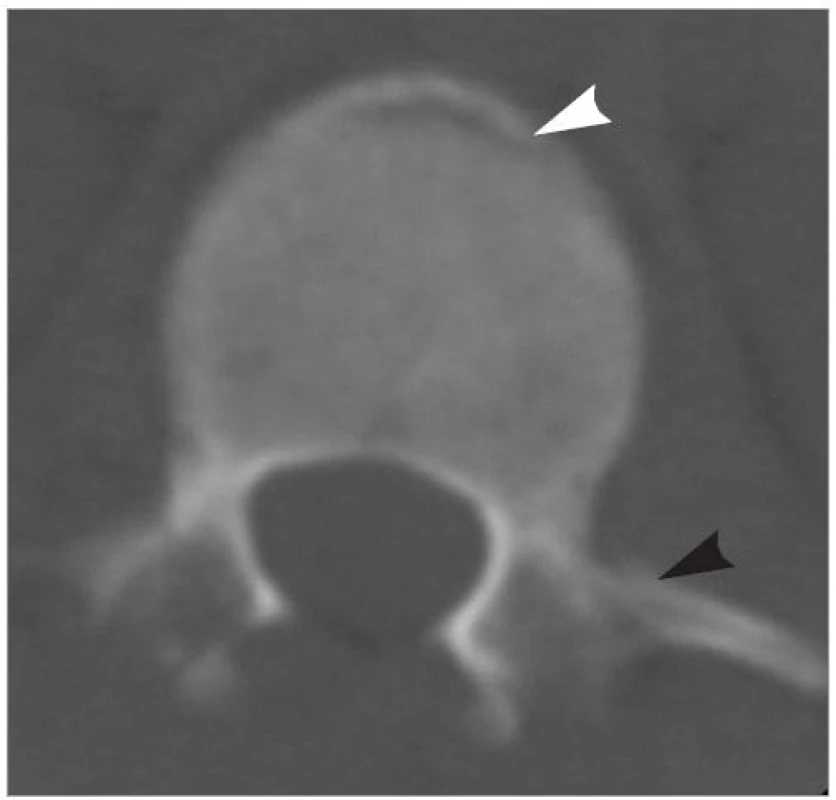
Image 2. CT vyšetření obratle L1 v axiální rovině, na úrovni meziobratlových kloubů Th12/L1 neprokazuje subluxační postavení nebo frakturu kloubů. 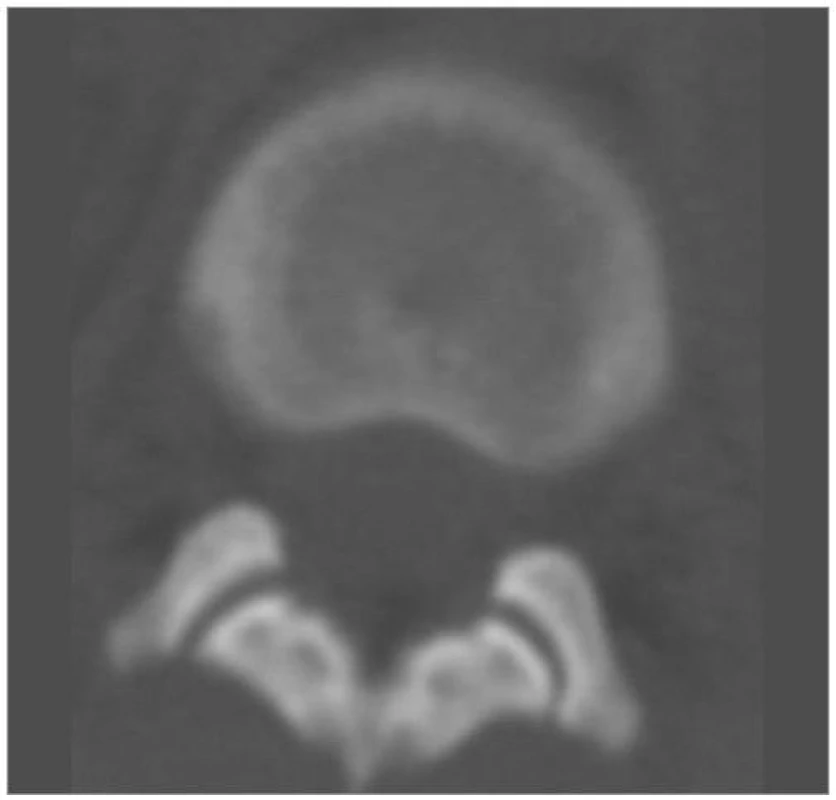
Image 3. MRI ve STIR zobrazení v sagitální rovině ve střední čáře. Bílá šipka označuje roztržení supraspinózního a interspinózního vazu Th12/L1. Hyperintenzivní ložisko v okolí ZVK je známkou edému a hematomu. Zelená šipka označuje hyperintenzivní, tedy poraněnou horní polovinu obratlového těla L1. 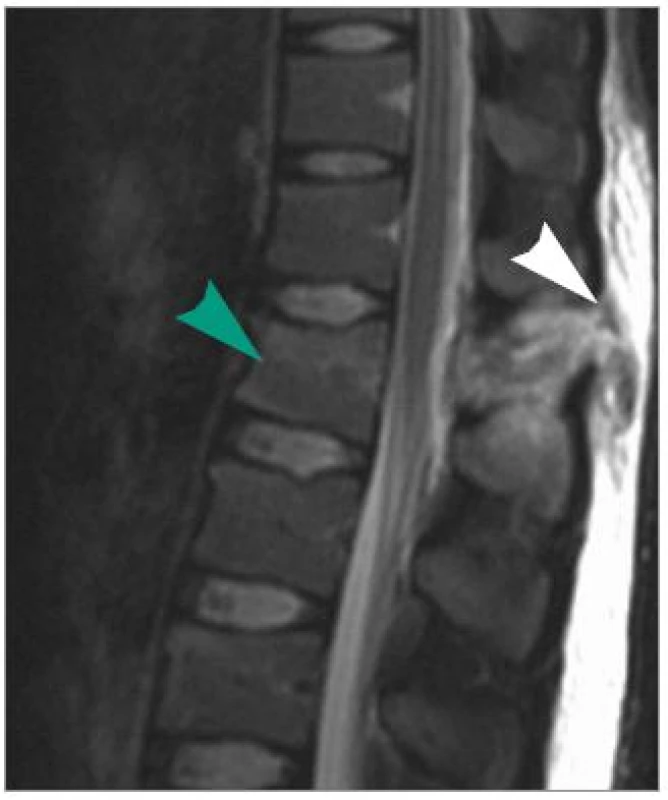
Kazuistika 2
Žena ve věku 23 let havarovala jako spolujezdkyně v osobním autě, byla bez známek poranění nervových struktur a stěžovala si na bolest torakolumbální páteře. Ve spádové nemocnici bylo provedeno skiagrafické a CT vyšetření s průkazem tříštivého poranění těla Th12 s dislokací do kanálu bez známek poškození ZVK a byla indikována k operační stabilizaci ze zadního nebo předního přístupu. Po provedení MRI jsme prokázali diskrétní přerušení supraspinózního vazu bez zvětšení interspinózní distance (obr. 4). Poranění jsme hodnotili jako flekčně-distrakční a zvolili jsme proto zadní operační revizi a fixaci, při které jsme poranění ZVK potvrdili. Pacientka se zhojila bez komplikací.
Image 4. MRI v T1-váženém zobrazení v sagitální rovině ve střední čáře. Bílá šipka označuje diskrétní defekt v supraspinózním vazu Th11/Th12. Zlomenina obratlového těla Th12 je tříštivá s dislokací do kanálu páteřního. 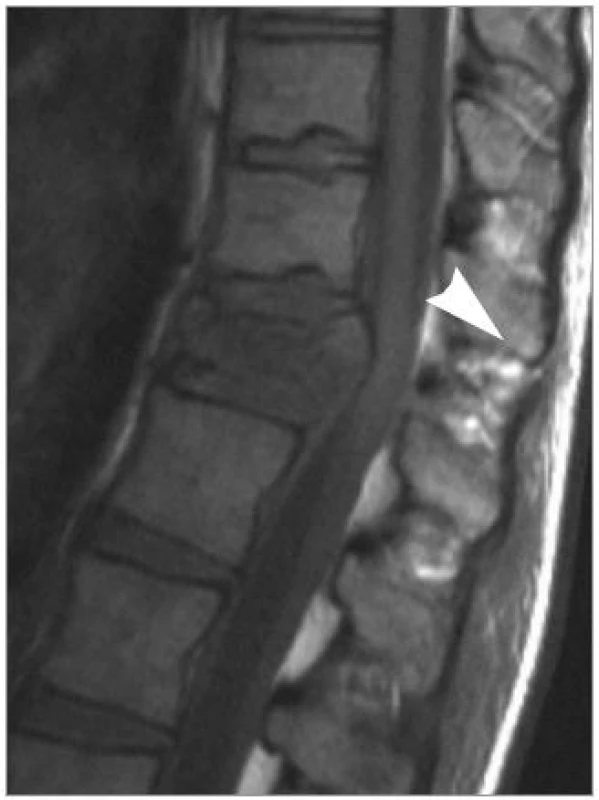
Kazuistika 3
Žena ve věku 44 let spadla na záda, udávala bolestivost torakolumbálního přechodu a po vyšetření nebyla zjištěna doprovodná neurologická léze. Po provedení skiagrafického a CT vyšetření jsme prokázali impakci horní krycí desky obratlového těla Th12 s kyfotizací na 11° (obr. 5), s nápadným rozšířením interspinózní distance na 28 mm ve srovnání se sousedními 12 mm a 15 mm širokými prostory (obr. 6). Předpokládali jsme nestabilní flekčně-distrakční poranění. Provedené MRI (obr. 7) ale vyloučilo disrupci ZVK, a tedy i flekčně-distrakční typ poranění. Proto byla zlomenina hodnocena jako stabilní (typ A1 dle AO) a pacientka byla indikována jen ke konzervativní terapii. Již po 6 týdnech nastoupila do zaměstnání a po dobu 18 měsíců od úrazu je bez obtíží.
Image 5. Bočný skiagram torakolumbálního přechodu zobrazil frakturu těla Th12 s kyfotizací – sagitálním indexem 11°. 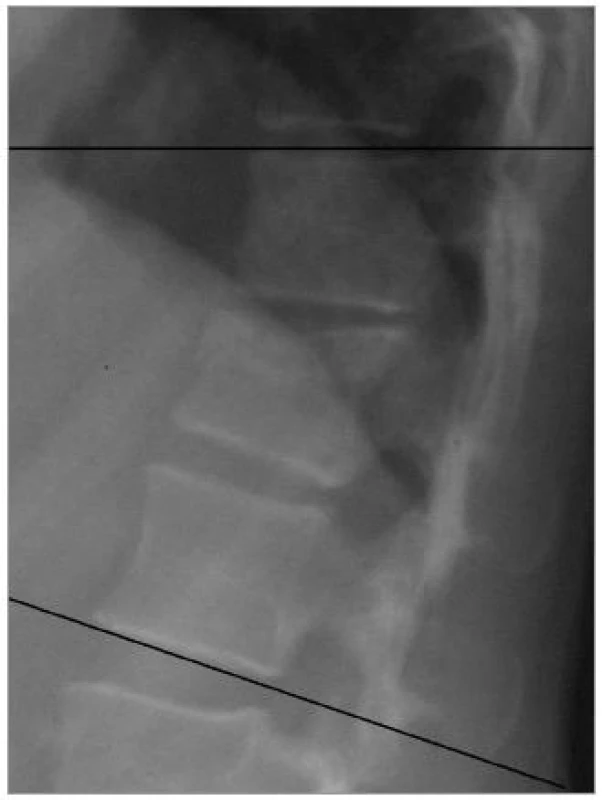
Image 6. Předozadní skiagram torakolumbálního přechodu zobrazil při fraktuře těla Th12 rozšíření interspinózní distance Th11/Th12 na 28 mm, zatímco interspinózní distance Th10/Th 11 je 12 mm a Th12/L1 je 15 mm. 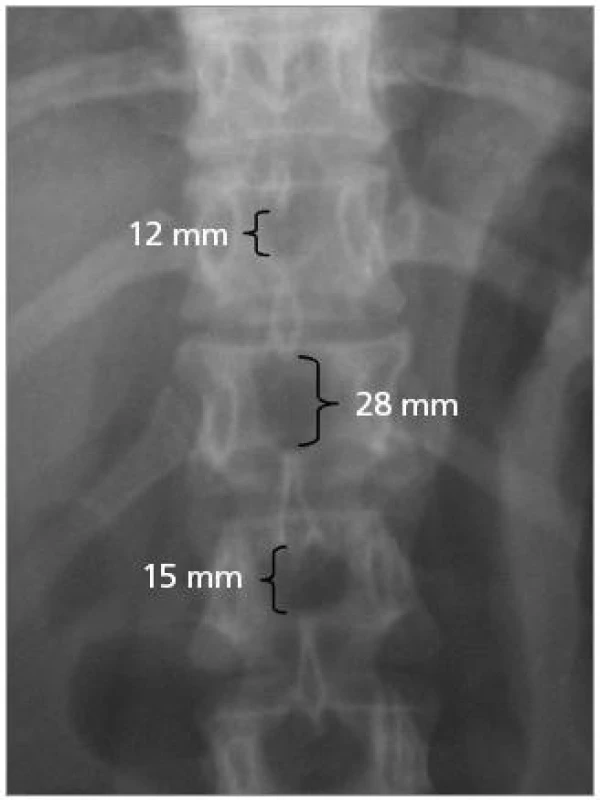
Image 7. MRI v T1-váženém zobrazení v sagitální rovině ve střední čáře. Zelená šipka zobrazuje intaktní supraspinózní a interspinózní vaz Th 11/Th12. Bílá šipka zobrazuje impakci a defekt horní krycí desky Th12. 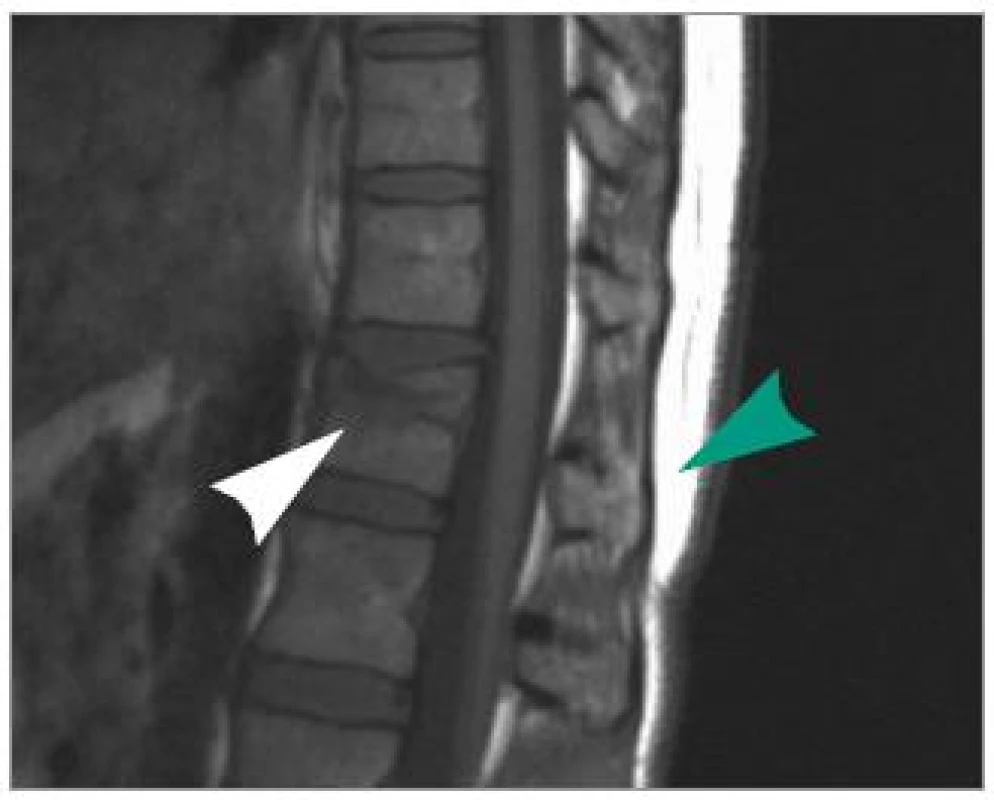
Diskuse
Rozlišení nestabilního poranění je zásadní pro indikaci vhodné terapie a prevenci pozdějšího poškození nervových struktur. Vycházíme z konceptu stability páteře popsané Whitem a Panjabim, podle kterého byla nestabilita definována jako neschopnost páteře zachovat při fyziologickém zatížení uspořádání obratlů tak, že není ani počáteční ani následný neurologický deficit, žádná velká deformita, ani silná bolest [6].
Zlomeniny na stabilní a nestabilní rozdělil v roce 1949 Nicoll [7]. Holdsworth v roce 1963 stanovil pojem „zadní vazivový komplex“ a vycházel z dvousloupcové teorie. Přední páteřní sloupec je tvořen předním a zadním podélným vazem, obratlovými těly a meziobratlovými ploténkami, zadní sloupec je tvořen pedikly, oblouky obratlovými s trnovými a příčnými výběžky, meziobratlovými klouby, žlutým vazem, interspinózními a supraspinózními vazy. Holdsworth byl přesvědčen, že poranění zadního sloupce vede k nestabilitě páteře a všechny tříštivé zlomeniny považoval za stabilní [8,9]. Denis v roce 1983 konvertoval tento dvousloupcový systém na třísloupcový tím, že dále rozdělil přední sloupec na přední a střední, přitom zadní zůstal nezměněn. Přední sloupec tvoří přední podélný vaz a přední polovina anulus fibrosus a obratlového těla a střední sloupec tvoří zadní podélný vaz, zadní polovina anulus fibrosus a obratlového těla. Denis rozlišoval poranění na malá a velká. Mezi tzv. malá řadil fraktury proc. transversus, proc. articularis, pars interarticularis nebo proc. spinosus a tato izolovaná poranění nevedou k nestabilitě. Tzv. velká poranění dělil na kompresivní, tříštivá, „seatbelt“ a dislokovaná. Poranění „seatbelt“ popsal jako poranění středního a zadního sloupce s distrakcí, v předním sloupci může být komprese a vzniká flekčně-distrakčním mechanizmem [10]. Panjabi biomechanickou studií v roce 1995 prokázal, že primární determinantou mechanické stability nebo nestability torakolumbální páteře je střední sloupec [11]. Vycházel ale z modifikace provedené Fergussonem a Allenem, kteří definovali přední sloupec v rozsahu předních 2/3 a střední sloupec v rozsahu zadní l/3 obratlového těla a disku [12].
V minulosti bylo vytvořeno mnoho klasifikačních schémat s cílem sjednotit popis a hodnocení zlomeniny z hlediska patologicko-anatomického, mechanizmu poranění a odhadnout stupeň nestability [13].
AO klasifikace vytvořená Magerlem et al v roce 1994 je nejpodrobnější a v současné době nejvíce používaná [4]. Vychází z dvousloupcové teorie a rozlišuje 3 typy poranění: typ A je kompresivní poranění předního sloupce, typ B je poranění předního i zadního sloupce s distrakcí a typ C je poranění předního i zadního sloupce s rotací. Klasifikace nestanovuje jasně, která poranění jsou již nestabilní. Všeobecně je akceptováno, že podtypy A1 a A2 jsou stabilní a typy B a C jsou nestabilní. Posouzení stability u tříštivých zlomenin (podtyp A3) je sporné. Dle biomechanických studií Panjabiho jsou všechny tříštivé zlomeniny nestabilní [11]. Naproti tomu Mc Afee rozlišuje tříštivá poranění na stabilní a nestabilní. V roce 1983 definoval nestabilní frakturu při průkazu disrupce zadního vazivového komplexu (dle AO klasifikace se pak ale jedná již o flekčně-distrakční poranění typu B) nebo při progresi kyfózy nad 20°, ztrátě 50 % výšky těla se subluxací, nebo pokud je volný fragment v kanále se známkami neurologického deficitu, nebo při průkazu progresivního neurologického poškození [14]. Cantor považuje tříštivé zlomeniny za stabilní tehdy, pokud nejsou provázeny neurologickým deficitem, snížení přední hrany těla nepřesáhne 50 % a iniciální kyfóza je do 30° [15], jiní autoři tehdy, pokud nejsou poraněné nebo dislokované meziobratlové kloubky a kyfotizace nepřesáhne 35° [16,17]. Později Tezer doporučoval v případech konzervativní terapie kominutivních zlomenin provést přímo MRI k vyloučení poranění zadních vazivových struktur, a tím snížil riziko pozdního neurologického poškození [18]. Protože AO klasifikace nedává jasný návod na způsob operační terapie, tak McCormack et al v roce 1994 vytvořili vlastní kritéria (Load-Sharing Classification), podle kterých se snažili předpovědět selhání zadní fixace, a tedy potřebu doplnění přední stabilizací [19]. V roce 2005 vytvořili Vaccaro et al skórovací systém TLICS (Thoracolumbar Injury Classification and Severity Score), který již hodnotí nejen morfologii poranění, ale i poranění ZVK a nervových struktur a jeho nezbytným předpokladem je vyšetření páteře pomocí MRI. Pro volbu způsobu chirurgické léčby se autoři shodli na 3 základních postulátech. V případě poranění ZVK je indikována zadní transpedikulární fixace, v případě inkompletní neurologické léze je indikována přední dekomprese a stabilizace a v případě kombinace poranění ZVK s inkompletní lézí je doporučen kombinovaný přístup [20].
Typickým flekčně-distrakčním poraněním je „seatbelt“ [10]. Poškození páteře je morfologicky charakterizované disrupcí zadních vazivových struktur a někdy je kombinováno poraněním předního a středního sloupce. Důvodem ke zranění je decelerace těla při čelním nárazu auta, která vede k hyperflexi trupu při imobilizaci pánve bezpečnostním pásem [21]. Osa pohybu je dorzálně od předního podélného vazu, na páteř působí přední ohybový moment, přední posun a zadní trakční síly [13]. Výsledkem je disrupce struktur zadního a středního sloupce s malou nebo žádnou kompresí předního sloupce. Denis ve svém souboru tzv. velkých poranění páteře popsal 4,6 % „seatbelt“ fraktur, avšak přiznává, že CT diagnostika nedává příliš informací o této zlomenině, zejména pokud je převažující vazivové poranění [10]. Lukáš prokázal, že MRI odhalí velké množství do té doby nepoznaných poranění typu B a našel je u 45 % operovaných pacientů [22]. V našem souboru tvořila flekčně-distrakční poranění 12 % ze všech sledovaných zlomenin.
Je zřejmé, že vazivové struktury a zejména ZVK jsou důležitým prvkem k posouzení nestabilních flekčně-distrakčních poranění. Poranění ZVK můžeme klinicky odhalit palpací s nálezem jamky na místě interspinózního prostoru. Vyhmatání defektu ale není spolehlivé a může selhat u obézních pacientů nebo při otoku měkkých tkání, a proto není vždy korelace klinického vyšetření s operačními nálezy [23].
Poranění kostních struktur je dobře sledovatelné na skiagramu nebo na CT. Naproti tomu ztráta integrity vazivových struktur na statickém rentgenovém snímku není sledovatelná vůbec a může detekovat poranění ZVK jen nepřímo při rozšíření interspinózního prostoru nebo výraznější kyfotizaci. Zvětšení interspinózní distance se nemusí výrazněji projevit, neboť skiagrafické a CT vyšetření je prováděno v supinační poloze nebo v poloze na boku v pozicích, kdy páteř není zatížena axiálně. Provedení dynamických rentgenových snímků ve stoje je buď zcela nemožné, nebo minimálně vysoce rizikové pro možnost sekundárního poranění nervových struktur a běžně se proto neprovádí.
Neumann biomechanickou studií při simulaci „seatbelt“ poranění prokázal, že lze nepřímo usuzovat na flekčně distrakční poranění podle míry kyfózy (sagitálního indexu) a rozšíření interspinózní distance. Páteřní segment se stal nestabilní při kyfotizaci nad 19° a nestabilita se může projevit později nebo je suspektní, pokud je úhel nad 12°, a to při zachování integrity středního sloupce [21]. Přitom fyziologická angulace (z plné flexe do plné extenze) je na torakolumbálním přechodu v rozsahu 8–13° [24–26]. V našem souboru bychom takto prokázali distrakci v zadním sloupci (dle sagitálního indexu nad 12°) u 8 ze14 pacientů, tedy takto by bylo správně diagnostikováno jen 57,1 % flekčně-distrakčních poranění.
Obdobně podle biomechanické studie rozšíření interspinózní distance nad 33 milimetrů znamená jistou nestabilitu a nad 20 milimetrů suspektní nebo hrozící nestabilitu, pokud nedošlo ke tříštivému poranění těla [21]. Levine prokázal disrupci ZVK při rozšíření interspinózní distance na předozadním skiagrafickém snímku o více než 10 milimetrů ve srovnání se sousedními intaktními segmenty [27]. V našem souboru pacientů jsme prokázali rozšíření interspinózní vzdálenosti nad 20 milimetrů u 10 ze 14 pacientů s flekčně-distrakčním poraněním (71,4 %), tedy 28,6 % poranění by ušlo naší pozornosti. Při srovnání rozdílu se sousedními neporaněnými prostory by podmínku 10 milimetrů nesplnilo dokonce 50 % našich pacientů. Naopak může dojít i k opačnému omylu, kdy bychom mohli stabilní poranění typu Al vyhodnotit podle nepřímých radiologických známek jako nestabilní flekčně-distrakční (viz kazuistika 3). Výsledkem pak může být i chybná operační revize zlomeniny, která se jinak dobře hojí konzervativně.
CT vyšetření může chybějící informace o vazivovém poranění doplnit, zejména nález subluxace, poranění meziobratlových kloubů nebo přední dislokace jasně svědčí o flekčně-distrakčním poranění. Leferink ale prokázal, že 30 % kompletních poranění ZVK není podle úvodních skiagrafických a CT snímků vůbec diagnostikováno [28]. Petersilge našel na skiagramech a CT vyšetření známky poranění supraspinózního vazu u tříštivých zlomenin dokonce jen ve 33 % případů ve srovnání s MRI [29]. Také naše pozorování (viz kazuistika 1 a 2) a výsledky prokazují nespolehlivost CT diagnostiky flekčně-distrakčních poranění, zejména v případě chybějící subluxace, přední dislokace nebo fraktury kloubů.
Nespornou výhodou MRI je, že se jedná o neinvazivní vyšetření, nevyžadující dynamické zobrazení a má vysokou senzitivitu i specifitu pro měkké tkáně. MRI je běžně používanou metodou k hodnocení páteřních onemocnění, tradičně slouží i k diagnostice poranění krční páteře, ale u traumat hrudní a bederní páteře se využívá zřídka. Je nenahraditelným vyšetřením, které vyloučí patologické zlomeniny, odhalí spolehlivě mnohočetná poranění páteře, zobrazí poranění míchy a kořenů, odhalí případný hematom v páteřním kanále nebo vyloučí starší zlomeninu [30–33]. Nevýhodou MRI jsou některé kontraindikace a delší doba trvání vlastního vyšetření.
Někteří autoři začali používat MRI páteře ke zhodnocení míry poranění meziobratlových plotének, krycích desek, obratlového těla, předního a zadního podélného vazu a ZVK, se snahou doplnit si představu o míře nestability [3,23,24,35,36]. T1-vážené a T2-vážené MRI snímky zobrazí vazivové struktury hypointenzivním signálem, tedy tmavou souvislou linií. Ztráta kontinuity tohoto signálu v průběhu ligamenta znamená jeho disrupci. Vyšetření ve STIR sekvencích dokáže přesně zhodnotit poranění ZVK tím, že hyperintenzivním signálem zobrazí otok poraněných měkkých tkání a tento signál nelze zaměnit s tukovou tkání (na rozdíl od T2-váženého MR). Toho využívá mnoho páteřních chirurgů k diagnostice poranění ZVK u traumat hrudní a bederní páteře [3,18,23,29,34–38]. Lee srovnal nálezy poranění ZVK palpací, skiagrafickým snímkem a magnetickou rezonancí s nálezy při zadní operační revizi a zjistil, že spolehlivost palpace byla jen v 52 %, a skiagramů v 66,7 % operačně ověřených poranění ZVK. Naproti tomu senzitivita MRI pro poranění LSS byla v 92,9 %, LIS ve 100 % a LF v 85,7 % případů [23]. Obdobně Haba prokázal operační revizí poraněného ZVK diagnostickou přesnost MRI při detekci poranění supraspinózního vazu v 90,5 % a interspinózního vazu v 94,3 % případů. Specifita vyšetření T1-váženého MRI byla vyšší než u T2-váženého zobrazení [39]. V našem souboru jsme prokázali 100% senzitivitu MRI vyšetření v T1-váženém a T2-váženém obraze pro LSS i LIS. Specifita pro obě ligamenta byla 93 %, protože v jednom případě jsme na MRI nesprávně diagnostikovali poranění LSS i LIS a při operační revizi byla prokázána zlomenina oblouku a trnového výběžku.
Pokud nemůžeme MR z různých důvodů provést, lze identifikovat poranění ZVK pomocí ultrazvuku, toto vyšetření ale má na úseku hrudní páteře své limity dané vzájemným překrytím trnových výběžků [40].
V případě konzervativní terapie flekčně-distrakčních poranění selhává stabilita zadního a někdy i středního sloupce, zejména v důsledku ztráty rezistence v tahu při flexi páteře. Výsledkem je progresivní kyfotická deformita páteře se všemi důsledky, zejména progresivní bolestí a někdy i rozvojem pozdního neurologického deficitu [41].
Proto je indikována zadní operační stabilizace a fúze [20,42–44]. Liu ve svém souboru 23 operovaných pacientů s flekčně-distrakčním poraněním prokázali reziduální kyfózu po zhojení 5,4° [43]. Lukáš u pacientů s poraněním typu B prokázal po zadní stabilizaci ztrátu korekce o 3,1° [22]. V případě současného poranění krycích desek, meziobratlových plotének a ZVK je zvýšená tendence k selhání zadní stabilizace. Oner prokázal kyfotizaci nad 10° u 39 % takto operovaných pacientů s nálezem poranění obratlového těla v rozsahu nad 30 %. Současně podtrhl význam MRI, které odhalí nejen poranění ZVK, ale i krycích desek a meziobratlových plotének, a to nelze jiným vyšetřením dostatečně posoudit [3]. Naproti tomu Alanay prokázal, že ani intaktní zadní sloupec při současném těžkém poranění předního a středního sloupce nezabrání vždy kyfotizaci [45]. V našem souboru pacientů operovaných jen zadní fixací byla ztráta korekce během 12 měsíců o 4,5° a u pacientů operovaných kombinovaně byla kyfotizace 0,5°. V případě nutnosti doplnění přední stabilizace torakolumbální páteře doporučuje Kočiš méně invazivní retropleurální-retroperitoneální přístup [46].
V krajním případě může dojít k rozvoji pozdního neurologického deficitu. Denis to ve svém souboru konzervativně léčených tříštivých zlomenin torakolumbární páteře prokázal u 17 % pacientů [5]. Jiní autoři udávají jen 0–3 % těchto závažných komplikací [15,41,47,48].
Závěr
- Magnetická rezonance je suverénní metodou pro posouzení poranění zadního vazivového komplexu ve srovnání se skiagrafií, počítačovou tomografií a klinickým vyšetřením.
- Magnetická rezonance nezobrazí spolehlivě rotační složku poranění, to je naopak doménou vyšetření skiagrafií a počítačovou tomografií.
- Ke spolehlivému odhalení flekčně-distrakčního poranění doporučujeme provést a zhodnotit všechny vyšetřovací metody (klinické vyšetření, skiagrafie, CT a MRI).
Správná diagnostika poranění páteře umožní zvolit i adekvátní léčebný postup. Případné operační řešení je pak selektivní podle lokalizace a charakteru poranění páteře.
Studie je podporována grantem IGA MZ ČR č. 1A8674–3 (86–10).
MUDr. Lumír Hrabálek, Ph.D.
Neurochirurgická klinika LF UP a FN Olomouc
I.P. Pavlova 6
775 20 Olomouc
lumir.hrabalek@seznam.cz
Přijato k recenzi: 12. 8. 2007
Přijato do tisku: 8. 1. 2008
Sources
1. Frankel HL, Mancock DO, Hyslop G, Melzak J, Michaelis LS, Ungar GH et al. The value of postural reduction in the initial management of closed injuries of the spine with paraplegia and tetraplegia. Paraplegia 1969; 7 : 179–192.
2. Farcy JP, Weidenbaum M, Glassmann SD. Sagittal index in management of thoracolumbar burst fractures. Spine 1990; 15 : 958–965.
3. Oner FC, van Gils AP, Faber JA, Dhert WJ, Verbout AJ. Some complications of common treatment schemes of thoracolumbar spine fractures can be predicted with magnetic resonance imaging: prospective study of 53 patients with 71 fractures. Spine 2002; 27 : 629–636.
4. Magerl F, Aebi M, Gertzbein SD, Harms J, Nazarian S. A comprehensive classification of thoracic and lumbar injuries. Eur Spine J 1994; 3 : 184–201.
5. Denis F, Armstrong GW, Searls K, Matta L. Acute thoracolumbar burst fractures in the absence of neurological deficit. A comparison between operative and nonoperative treatment. Clin Orthop Relat Res 1984; 189 : 142–149.
6. White AA, Panjabi MM. Clinical Biomechanics of the spine. Second ed. Philadelphia: JB Lippincott 1990.
7. Nicoll EA. Fractures of the dorso-lumbar spine. J Bone Joint Surg Am 1949; 31B: 376–394.
8. Holdsworth F. Fractures, dislocations and fracture dislocations of the spine. J Bone Joint Surg l963; 45 : 6–20.
9. Holdsworth F. Fractures, dislocations and fracture-dislocations of the spine. J Bone Joint Surg Am 1970; 52 : 1534–1551.
10. Denis F. The three column spine and its significance in the classification of acute thoracolumbar spinal injuries. Spine 1983; 8 : 817–831.
11. Panjabi MM, Oxland TR, Kifune M, Arand M, Wen L, Chen A. Validity of the three-column theory of thoracolumbar fractures. A biomechanic investigation. Spine 1995; 20 : 1122–1127.
12. Ferguson RL, Allen BL jr. A mechanistic classification of thoracolumbar spine fractures. Clin Orthop Relat Res 1984; 189 : 77–88.
13. Lukáš R, Taller S. Vývoj klasifikací zlomenin T-L páteře. Acta spondylologica 2002; 1 : 31–38.
14. McAfee PC, Yuan HA, Frederickson BE, Lubicky JP. The value of computed tomography in thoracolumbar fractures. An analysis of one hundred consecutive cases and a new classification. J Bone Joint Surg Am 1983; 65 : 461–473.
15. Cantor JB, Lebwohl NH, Garvey T, Eismont FJ. Nonoperative management of stable thoracolumbar burst fractures with early ambulation and bracing. Spine 1993; 18 : 971–976.
16. Shen WJ, Shen YS. Nonsurgical treatment of three-column thoracolumbar junction burst fractures without neurological deficit. Spine 1999; 24 : 412–415.
17. Chow GH, Nelson BJ, Gebhard JS, Brugman JL, Brown CW, Donaldson DH. Functional outcome of thoracolumbar burst fractures managed with hyperextension casting or bracing and early mobilisation. Spine 1996; 21 : 2170–2175.
18. Tezer M, Erturer RE, Ozturk C, Ozturk I, Kuzgun U. Conservative treatment of fractures of the thoracolumbar spine. Int Orthop 2005; 29 : 78–82.
19. McCormack T, Karaikovic E, Gaines RW. The load sharing classification of spine fractures. Spine 1994; 19 : 1741–1744.
20. Vaccaro AR, Lehman RA jr, Hurlbert RJ, Anderson PA, Harris M, Hedlund R et al. A new classification of thoracolumbar injuries: the importance of injury morphology, the integrity of the posterior ligamentous complex, and neurological status. Spine 2005; 30 : 2325–2333.
21. Neumann P, Nordwall A, Osvalder AL. Traumatic instability of the lumbar spine. A dynamic in vitro study of flexion-distraction injury. Spine 1995; 20 : 1111–1121.
22. Lukáš R, Suchomel P, Šrám J, Endrych L. Klasifikací řízená volba operačního přístupu při operačním léčení zlomenin torakolumbární páteře. Rozhl Chir 2006; 85 : 365–372.
23. Lee HM, Kim HS, Kim D, Suk KS, Park JO, Kim NH. Reliability of magnetic resonance imaging in detecting posterior ligament complex injury in thoracolumbar spinal fractures. Spine 2000; 25 : 2079–2084.
24. Adams MA, Hutton WC, Stott JR. The resistance to flexion of the lumbar intervertebral joint. Spine 1980; 5 : 245–253.
25. Nagel DA, Koogle TA, Piziali RL, Perkash I. Stability of the upper lumbar spine following progressive disruptions and application of individual internal and external fixation devices. J Bone Joint Surg Am 1981; 63 : 62–70.
26. Pearcy M, Portek I, Shepherd J. Three-dimensional x-ray analysis of normal movement in the lumbar spine. Spine 1984; 9 : 294–297.
27. Levine AM, Bosse M, Edwards CC. Bilateral facet dislocations in the thoracolumbar spine. Spine 1988; 13 : 630–640.
28. Leferink VJ, Veldhuis EF, Zimmermann KW, ten Vergert KW, ten Duis HJ. Classificational problems in ligamentary distraction type vertebral fractures: 30% of all B-type fractures are initially unrecognised. Eur Spine J 2002; 11 : 246–250.
29. Petersilge CA, Pathria MN, Emery SE, Masaryk TJ. Thoracolumbar burst fractures: evaluation with MR imaging. Radiology 1995; 194 : 49–54.
30. An HS, Andreshak TG, Nguyen, Williams A, Daniels D. Can we distinguish between benign versus malignant compressive fractures of the spine by magnetic resonance imaging? Spine 1995; 20 : 1776–1782.
31. Blumenkopf B, Juneau PA 3rd. Magnetic resonance imaging (MRI) of thoracolumbar fractures. J Spinal Disord 1988; 1 : 144–150.
32. Lecouvet FE, Vande Berg BC, Maldague BE, Michaux L, Laterre E, Michaux JL et al. Vertebral compression fractures in multiple myeloma. Part I. Distribution and appearance at MR imaging. Radiology 1997; 204 : 195–199.
33. Wittenberg RH, Hargus S, Steffen R, Muhr G, Bötel U. Noncontiguous unstable spine fractures. Spine 2002; 27 : 254–257.
34. Oner FC, van Gils AP, Dhert WJ, Verbout AJ. MRI findings of thoracolumbar spine fractures: a categorisation based on MRI examinations of 100 fractures. Skeletal Radiol 1999; 28 : 433–443.
35. Oner FC, van der Rijt R, Ramos LM et al. Changes in the disc space after thoracolumbar spine fractures. J Bone Joint Surg Br 1998; 80 : 833–839.
36. Oner FC, van der Rijt R, Ramos LM, Groen GJ, Dhert WJ, Verbout AJ. Correlation of MR images of disc injuries with anatomic sections in experimental thoracolumbar spine fractures. Eur Spine J 1999; 8 : 194–198.
37. Emery SE, Pathria MN, Wilber RG, Masaryk T, Bohlman HH. Magnetic resonance imaging of posttraumatic spinal ligament injury. J Spinal Disord 1989; 2 : 229–233.
38. Terk MR, Hume-Neal M, Fraipont M, Ahmadi J, Colletti PM. Injury of the posterior ligament complex in patients with acute spinal trauma: evaluation by MR imaging. AJR Am J Roentgenol 1997; 168 : 1481–1486.
39. Haba H, Taneichi H, Kotani Y, Terae S, Abe S, Yoshikawa H et al. Diagnostic accuracy of magnetic resonance imaging for detecting posterior ligamentous complex injury associated with thoracic and lumbar fractures. J Neurosurg 2003; 99(Suppl 1): 20–26.
40. Moon SH, Park MS, Suk KS, Suh JS, Lee SH, Kim NH et al. Feasibility of ultrasound examination in posterior ligament complex injury of thoracolumbar spine fracture. Spine 2002; 27 : 2154–2158.
41. Levi AD, Hurlbert RJ, Anderson P, Fehlings M, Rampersaud R, Massicotte EM et al. Neurologic deterioration secondary to unrecognized spinal instability following trauma-a multicenter study. Spine 2006, 31 : 451–458.
42. Krbec M, Štulík J. Ošetření zlomenin Th-L páteře vnitřním fixatérem (zhodnocení 120 operovaných případů). Acta Chir Orthop Traumatol Czech. 2001; 68 : 77–84.
43. Liu YJ, Chang MC, Wang ST, Yu WK, Liu CL, Chen TH. Flexion-distraction injury of the thoracolumbar spine. Injury 2003; 34 : 920–923.
44. Štulík J, Krbec M, Vyskočil T. Použití biokeramiky při ošetřování zlomenin TL páteře. Acta Chir Orthop Traumatol Czech. 2002; 69 : 288–294.
45. Alanay A, Yazici M, Acaroglu E, Turhan E, Cila A, Surat A. Course of nonsurgical management of burst fractures with intact posterior ligamentous complex: An MRI study. Spine 2004; 29 : 2425–2431.
46. Kočiš J, Wendsche P, Višňa P, Mužík V. Méně invazivní retropleurální – retroperitoneální přístup k torakolumbální páteři. Acta Chir Orthop Traumatol Czech. 2002; 69 : 285–287.
47. Mumford J, Weinstein JN, Spratt KF, Goel VK. Thoracolumbar burst fractures, the clinical efficacy and outcome of nonoperative management. Spine 1993; 18 : 955–970.
48. Weinstein JN, Collalto P, Lehmann TR. Thoracolumbar ,,burst“ fractures treated conservatively: A long term follow-up. Spine 1988; 13 : 33–38.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2008 Issue 2-
All articles in this issue
- Roztroušená skleróza
- Zlyhanie farmakologickej antiepileptickej liečby
- Patofyziologie bloku vedení u neuromuskulárních chorob
- Žena a iktus
- Diagnostika hyponatremií v neurointenzivní péči: úloha renálních funkčních parametrů
- Úskalí diagnostiky a léčby flekčně-distrakčních poranění hrudní a bederní páteře: prospektivní studie
- Efekt endoskopické a klasické operace pro syndrom karpálního tunelu
- Mírná řízená hypotermie jako neuroprotektivní metoda při pozdních ischemických komplikacích v resuscitační péči u pacientů s těžkým spontánním subarachnoidálním krvácením při ruptuře aneuryzmatu
- Intrakraniální angioplastika a implantace stentu u aterosklerotických lézí
- Familiárna agregácia Parkinsonovej choroby: genealogická štúdia
- PCR diagnostika herpetických virů u pacientů s akutní „idiopatickou“ parézou lícního nervu
- Výsledky léčby gliomů nízkého stupně malignity u dětí (retrospektivní analýza dat)
- Hemangioblastom a jeho léčba pomocí Leksellova gama nože
- Syndrom Smithové-Magenisové: kazuistika
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Roztroušená skleróza
- Hemangioblastom a jeho léčba pomocí Leksellova gama nože
- Syndrom Smithové-Magenisové: kazuistika
- Výsledky léčby gliomů nízkého stupně malignity u dětí (retrospektivní analýza dat)
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career



