-
Medical journals
- Career
Postavení funkční echokardiografie v diagnostice akutní oběhové deteriorace u novorozenců
Authors: J. Širc; Z. Straňák
Authors‘ workplace: 3. lékařská fakulta Univerzity Karlovy, Praha ; Ústav pro péči o matku a dítě, Praha
Published in: Čes-slov Neonat 2022; 28 (1): 18-26.
Category: Reviews
Overview
Ultrazvukové vyšetření srdce je dnes běžnou praxí na novorozeneckých odděleních. Indikací k vyšetření je klinické podezření na strukturální nebo funkční abnormality srdce, avšak stále častěji je to důležitý nástroj v diferenciálně-diagnostických postupech u kriticky nemocného novorozence. Vyšetření na většině pracovišť provádí neonatolog, často bez odborné kvalifikace a dostatečného tréninku. Důvodem je absence systematické přípravy v České republice. V posledních letech se vzdělávání a trénink echokardiografie v neonatologii vyvíjí dvěma směry. Prvním je superspecializace v rámci neonatologie s komplexním porozuměním hemodynamiky, smyslem druhého směru je rozvoj základních ultrazvukových dovedností potřebných ke klinickému rozhodování u většiny neonatologů. Primárním cílem této publikace je seznámit lékaře neonatology se základními pravidly echokardiografie, popsat základní projekční roviny, jak je zobrazit a popis anatomických struktur.
Klíčová slova:
novorozenec – echokardiografie – funkční echokardiografie – point-of-care vyšetření srdce – projekční roviny
ÚVOD
Od počátku ultrazvukového vyšetření srdce byla primárním cílem diagnostika srdečních vad. Postupně s vývojem ultrazvukových přístrojů a schopnostmi vyšetřujících se zvyšovaly možnosti funkčního vyšetření srdce. Minimální invazivita, relativně snadná a rychlá diagnostika strukturálních a funkčních vad srdce, ale i jiných orgánů vedla k rozšíření ultrasonografie (USG) do jiných oborů medicíny, včetně neonatologie. Od osmdesátých let 20. století se používala USG především k zobrazení parenchymových orgánů, intrakraniálního krvácení a také k diagnostice srdečních vad. V rychle se rozvíjející neonatologické intenzivní péči bylo použití USG logickým krokem. Ultrazvuk se tak stal nezbytnou součástí diferenciálně-diagnostických postupů nejen u kriticky nemocných novorozenců.
V roce 2011 byl publikován guideline evropských a amerických echokardiografických společností, který jasně definoval rozsah vyšetření neonatologem prováděné funkční echokardiografie (targeted neonatal echocardiography, TNE) a doporučený rozsah vzdělávání [5]. Byly zde popsány indikace TNE a patofyziologie adaptace oběhu. Klíčovým požadavkem je vyloučení srdeční vady při prvním vyšetření. Úkolem neonatologa není jasně určit druh vrozené vady, ale i zhodnotit, jedná-li se o kritickou, duktus dependentní srdeční vadu. Při podezření na srdeční vadu nebo při neschopnosti popsat fyziologický nález je nutné odeslat pacienta na dětskou kardiologii. Publikovány jsou také technické a bezpečnostní aspekty vyšetření. Požadovaný rozsah pro základní vzdělání obsahuje 4 až 6 měsíců na oddělení dětské kardiologie, 150 echokardiografických vyšetření (z toho 80 % abnormálních), interpretace dalších 150 vyšetření (z toho 80 % abnormálních) a zhodnocení zobrazovacích schopností vedoucím kardiologického oddělení. Pro vyšší stupeň vzdělání je vyžadován další trénink 4–6 měsíců pod supervizí na daném pracovišti, ideálně novorozenecké jednotce intenzivní péče, provedení 150 vyšetření a interpretace dalších 150 vyšetření. Takto navržený model vzdělávání je totožný s prvními roky vzdělávání v dětské kardiologii ve Spojeném království. Z uvedeného vyplývá časová náročnost a v rámci postgraduálního vzdělávání může takový trénink absolvovat jen velmi omezený počet neonatologů. Následně byla evropskými odbornými společnostmi publikována doporučení pro vzdělávání v obdobném rozsahu, jen s možností přípravy na novorozeneckém oddělení [1, 6].
Přitom je evidentní, že schopnost základního zobrazení srdce k zodpovězení specifických klinických otázek může zlepšit novorozeneckou péči. Například v Austrálii již funguje časově a odborně méně náročný systematický trénink ultrazvuku mozku, břicha a srdce [2]. Pro ultrazvukové vyšetření srdce k získání základních fyziologických a klinických informací v intenzivní péči se proto vžil název point-of-care ultrasound (POCUS). Základní role srdečního POCUS je rychlé ultrazvukové vyšetření srdce symptomatického novorozence a identifikace patologických procesů, jako je perikardiální výpotek, malpozice centrálního žilního katetru a kontraktility srdce [7, 8]. POCUS je aplikován na většině pracovišť dětské a novorozenecké intenzivní péče v Evropě s výraznými mezinárodními rozdíly, ale i rozdíly v rámci pracovišť jednotlivých zemí. Ve většině zemí však chybí systematické vzdělávání [3].
Vývoj USG vyšetření srdce v neonatologii a požadavky na vzdělávání mají dva směry. Pod zkratkou TNE je to komplexní hemodynamické vyšetření srdce [5], které je svým rozsahem a náročným vzděláním určeno jen pro malou část neonatologů. Smyslem druhého směru je základní ultrasonografické vzdělání pro většinu neonatologů pod zkratkou POCUS. V praxi, i vzhledem k absenci systematického vzdělávání, se oba směry prolínají.
V České republice není USG vyšetření srdce zařazeno do povinného vzdělávání před certifikovaným kurzem z neonatologie. Lékaři získávají tyto dovednosti z vlastní iniciativy a potřeby v klinické praxi. Ultrasonografické kurzy pro neonatology i publikace v českém jazyce jsou ojedinělé [4, 9], zdrojem informací a mentory jsou většinou zkušenější kolegové z řad neonatologů, ev. kardiologů. Pro zlepšení edukace neonatologů bude v průběhu roku 2022 zprovozněn Atlas echokardiografie pro neonatology na stránkách České neonatologické společnosti. Online forma bude obsahovat praktická videa jak získat základní roviny vyšetření s podrobným popisem. Atlas bude doplňován o patologické stavy.
Cílem této publikace je seznámit neonatology a pediatry začínající s echokardiografií se základními projekcemi s popisem anatomických struktur.
Základní pravidla ultrazvukového vyšetření srdce:
• během prvního vyšetření, je-li to možné, vyloučit strukturální vadu srdce
• při nejasném nálezu nutná konzultace se zkušenějším kolegou nebo dětským kardiologem
• nedělat terapeutická rozhodnutí pouze na základě ultrazvukového zobrazení, vždy přihlížet ke klinickému stavu novorozence a ostatním klinickým parametrům
Obecné podmínky, praktické poznámky pro správné USG vyšetření:
• optimální prostředí při vyšetření – teplo, klid, přítmí, nefarmakologická analgosedace (dudlík, sacharóza do úst), kontrola vitálních funkcí vyšetřovaného rizikového novorozence – při soustředění můžete opomenout deterioraci klinického stavu
• pro zobrazení většiny rovin je vhodná poloha dítěte na zádech, ev. mírně na levém boku, hlavičku směřovat spíše doleva
• hygienický režim – dezinfekce sond a rukou
• před přiložením sondy je zásadní stranově sjednotit zobrazení s pozicí sondy – značka na sondě musí být na stejné straně jako značka na monitoru
• při barevném dopplerovském zobrazení nastavit barevný rozsah kolem 80 cm/s pro arteriální tok, pro venózní tok 50 cm/s a ev. upravovat dle potřeby
STANDARDNÍ PROJEKČNÍ ROVINY
Čtyřdutinová projekce A4C
Většinou první zobrazení při vyšetření. Sonda je umístěna na hrotu srdce v úhlu směřujícím směrem k pravému rameni. Zobrazení může být obtížné u dětí s bronchopulmonální dysplazií. Poté je nutné měnit pozici sondy, ev. subkostální zobrazení. Při pneumoperikardu nelze srdce zobrazit vůbec – rychlá diagnostika v kritickém stavu.
Lze dobře rozeznat čtyři oddíly (pravá komora – RV, pravá síň – RA, levá komora – LV, levá síň – LA), síňové i komorové septum. Dobře přehledné jsou mitrální a trikuspidální chlopně, včetně vyšetření vtokových parametrů komor a eventuální regurgitace – standardní zobrazení pro detekci perikardiálního výpotku. Projekce však není vhodná pro dopplerovské vyšetření případného zkratu na úrovni defektu septa – úhel zkratu k sondě je téměř kolmý.
Existují tři základní varianty zobrazení čtyřdutinové projekce, které komplikují orientaci (ASE dle American Society for Echocardiography):
1. ASE varianta 1 – hrot dole. Odpovídá pohledu na srdce zepředu, jak srdce vidí kardiochirurg při operaci. Nejvíce odpovídá anatomické představě. Nejčastěji používané v dospělé kardiologii a v publikacích (obr. 1).
Image 1. Čtyřdutinová projekce, ASE varianta 1 – hrot dole 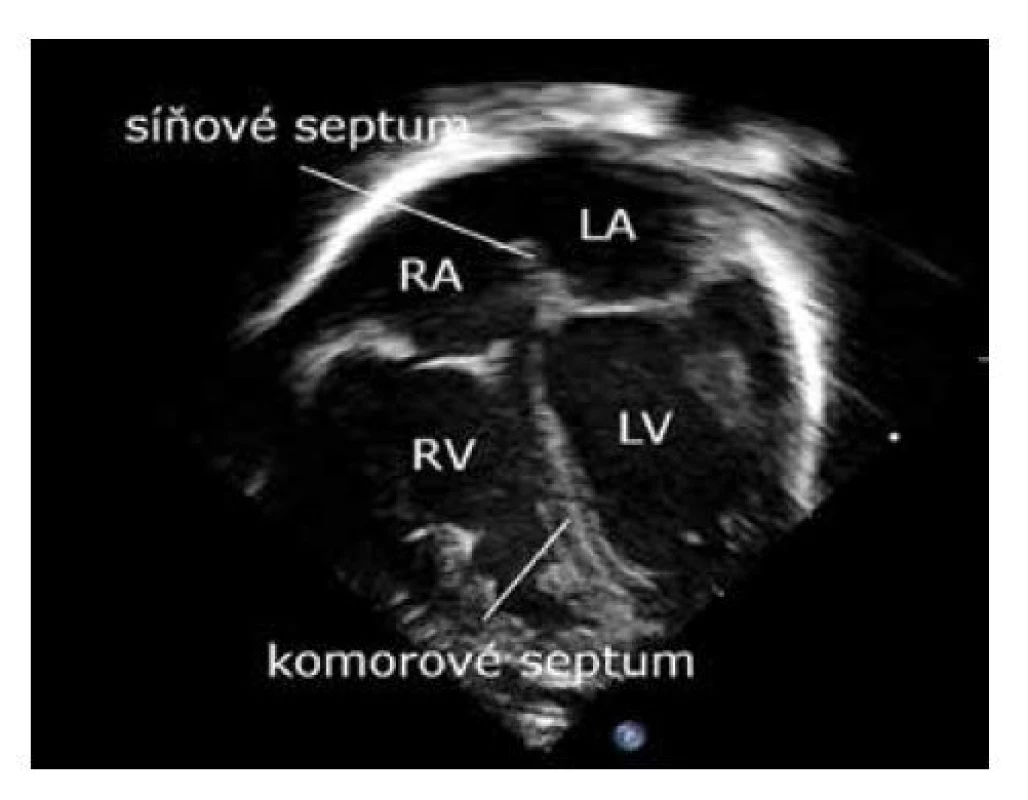
LV – levá komora, RV – pravá komora, LA – levá síň, RA – pravá síň 2. ASE varianta 2 – hrot nahoře. Zobrazení srdce jako při pohledu od bránice kraniálně. Nejčastěji používané v klinické praxi v neonatologii (obr. 2).
Image 2. Čtyřdutinová projekce, ASE varianta 2 – hrot nahoře 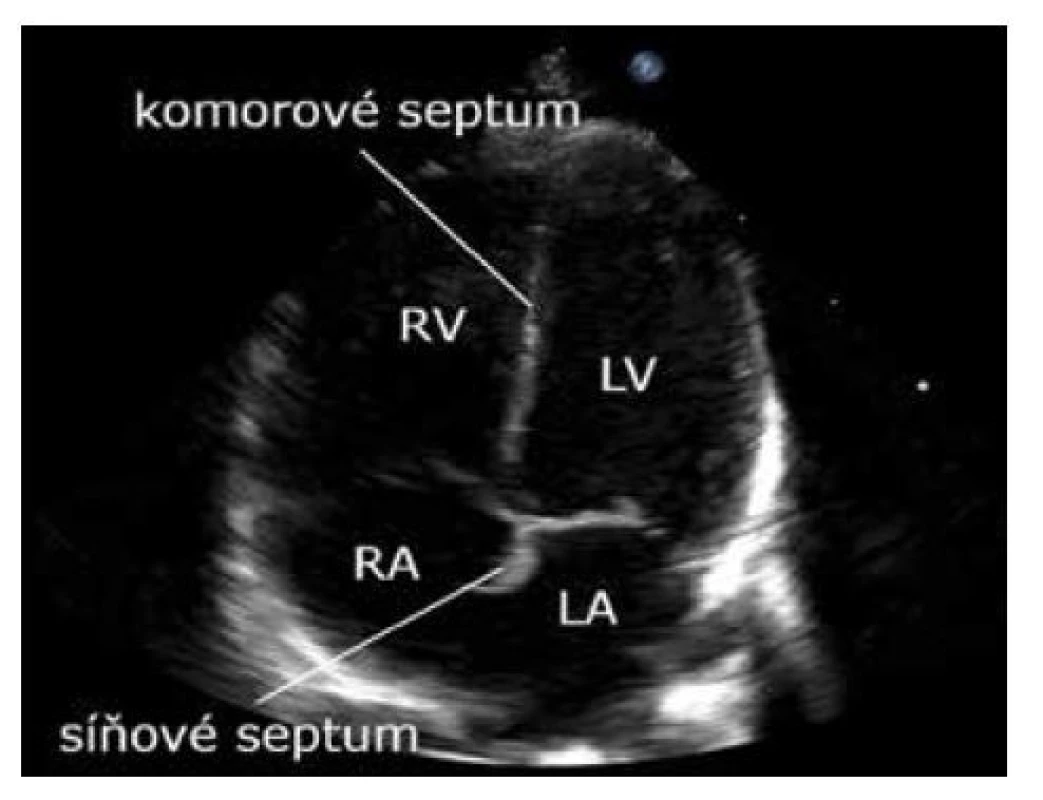
LV – levá komora, RV – pravá komora, LA – levá síň, RA – pravá síň 3. ASE varianta 1 s hrotem nahoře. Levé srdce je zobrazeno na monitoru vlevo, pravé srdce vpravo. Odpovídá pohledu na srdce shora od sterna (obr. 3).
Image 3. Čtyřdutinová projekce, ASE varianta 1 – hrot nahoře 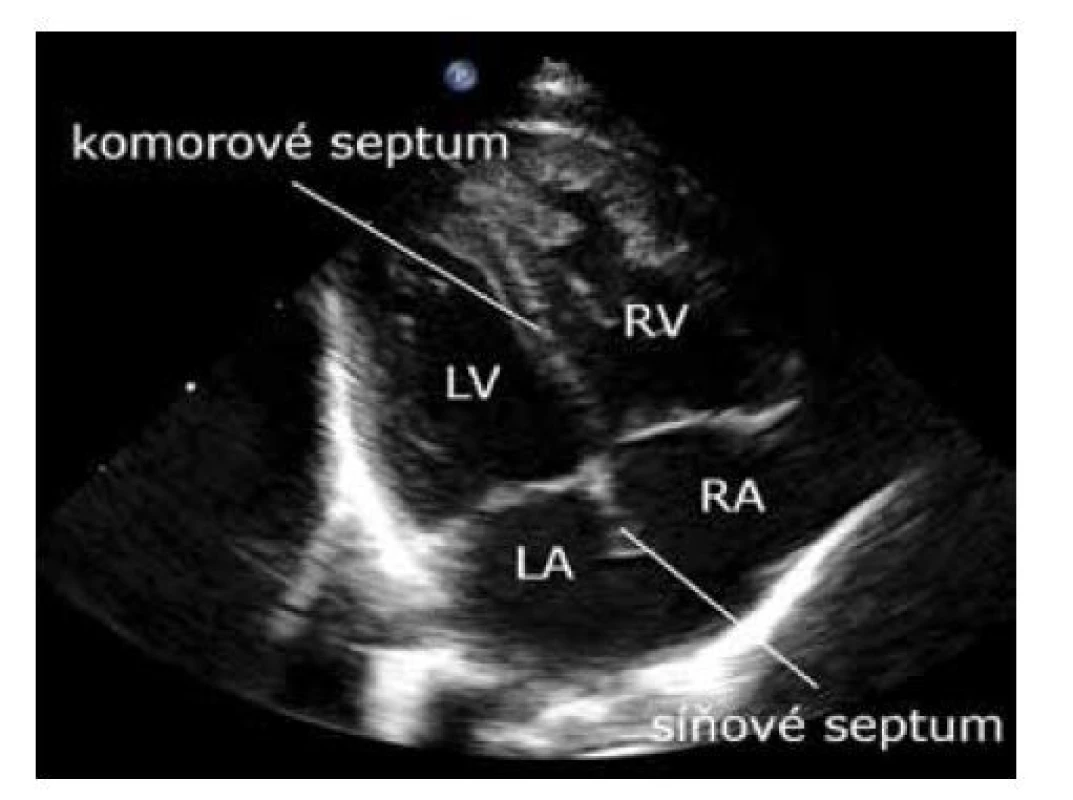
LV – levá komora, RV – pravá komora, LA – levá síň, RA – pravá síň Pětidutinová projekce – A5C
Obraz se získá nakloněním sondy ze čtyřdutinové projekce frontálně. Pro současné zobrazení výtokového a vtokového traktu levé komory je potřeba sondu rotovat po směru hodinových ručiček. Lze zobrazit výtokový trakt levé komory a aortální chlopeň (obr. 4).
Image 4. Pětidutinová projekce – A5C 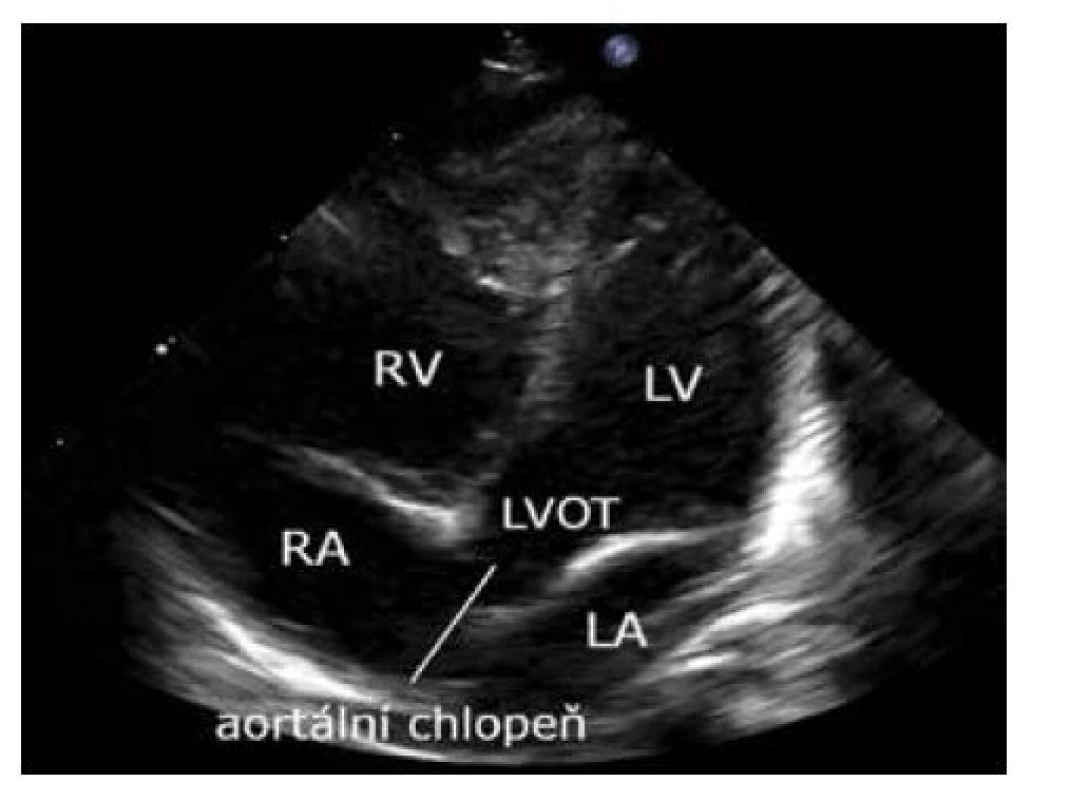
LV – levá komora, RV – pravá komora, RA – pravá síň, LVOT – výtokový trakt levé komory Apikální projekce plicní arterie
Obraz se získá dalším nakloněním sondy frontálně z pětidutinové projekce. Přehledně zobrazíte výtokový trakt pravé komory a plicnice. Lze zobrazit křížení velkých arterií (obr. 5).
Image 5. Apikální projekce plicní arterie 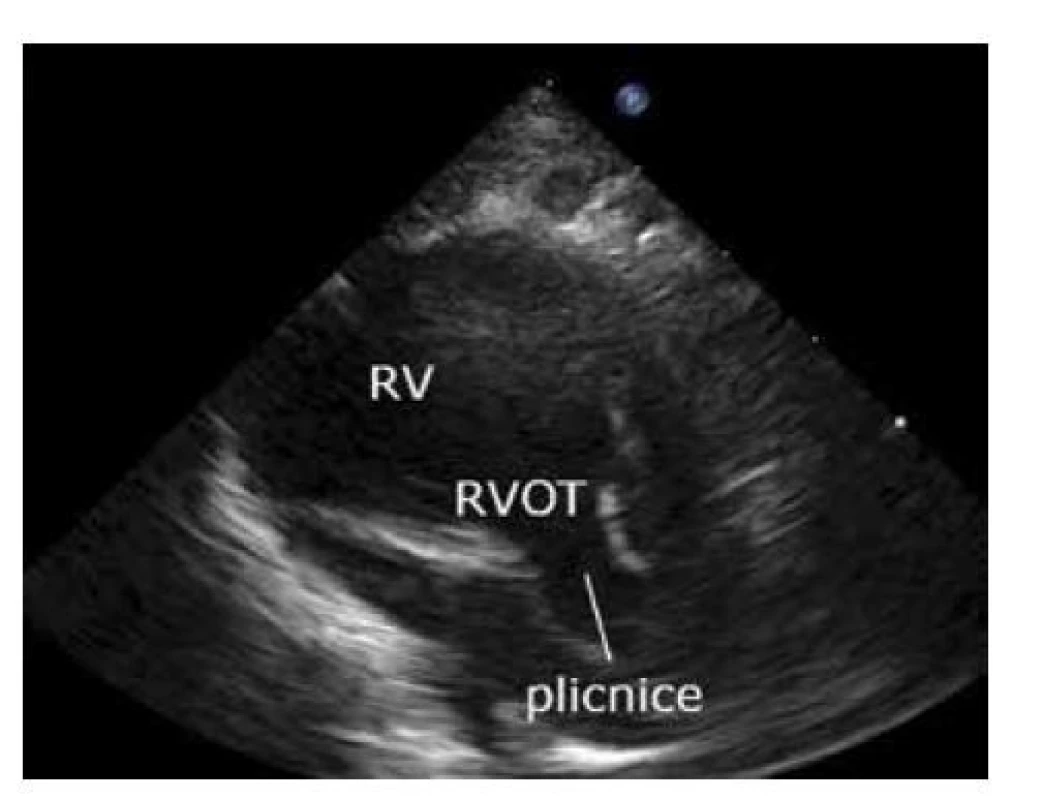
RV – pravá komora, RVOT – výtokový trakt pravé komory Parasternální dlouhá osa – PLAX
Levá komora
Jedno z nejčastěji používaných zobrazení v neonatologii je zobrazení levé komory. Sonda je umístěna při levém okraji sterna s markerem směřujícím směrem k pravému rameni. Často je nutné popojet sondou směrem k levému rameni a mírně naklonit sondu k pupku.
Zobrazením levé komory z dlouhé parasternální osy lze získat mnoho informací o stavu srdce – preload, kontraktilitu levé komory, poměr průměru levé síně k aortě (kvůli zhodnocení hemodynamické signifikantnosti tepenné dučeje), hypertrofii myokardu, známky plicní hypertenze (deviace interventrikulárního septa doleva, levá komora je utlačena dilatovanou pravou komorou), srdeční vady (především defekt septa komor – je třeba důsledná kontrola celého septa barevným zobrazením, a transpozice velkých cév), průměr aorty (pro kalkulaci levostranného srdečního výdeje) (obr. 6).
Image 6. Parasternální dlouhá osa 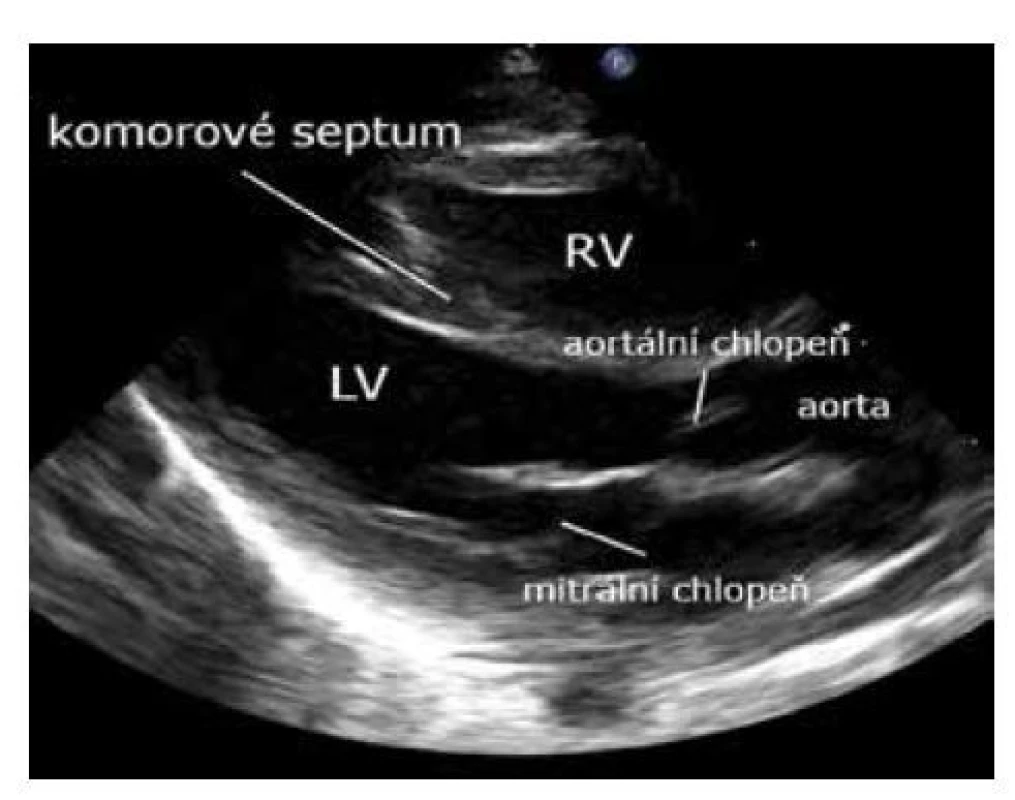
LV – levá komora, RV – pravá komora Vtoková část pravé komory
Nakloněním paprsku sondy kaudálně směrem k pupku (a kabelem sondy směrem k levému rameni) z parasternální dlouhé osy na levou komoru zobrazíme trikuspidální chlopeň a vtokovou část pravé komory. Velmi dobrá projekce na zhodnocení funkce (barevným mapováním) a morfologie trikuspidální chlopně (obr. 7).
Image 7. Modifikovaná parasternální dlouhá osa – vtoková část pravé komory 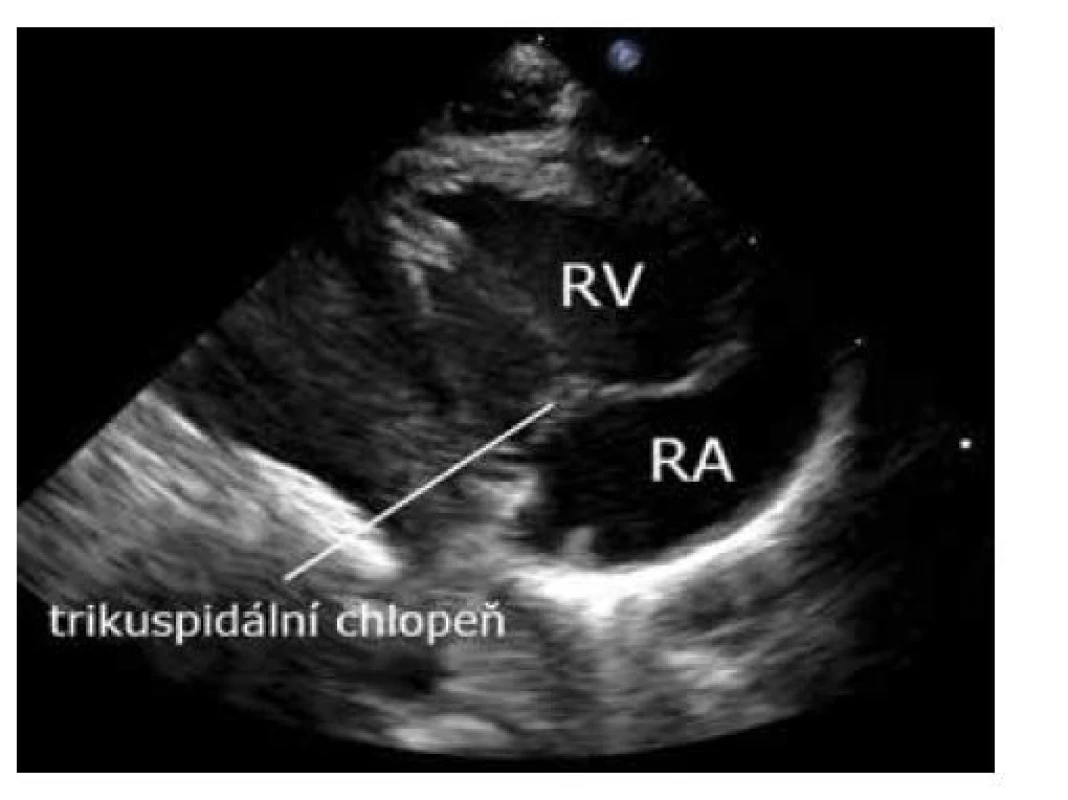
RV – pravá komora, RA – pravá síň Výtoková část pravé komory
Nakloněním paprsku sondy k levému rameni (a kabelem sondy k pupku) a mírnou rotací po směru hodinových ručiček zobrazíme výtokový trakt pravé komory (RVOT), chlopeň a kmen plicnice. Vhodná projekce pro stanovení morfologie a funkce chlopně plicnice, charakteru toku v kmeni plicnice (častý je turbulentní tok u levo-pravého zkratu hemodynamicky významné tepenné dučeje), ev. akcelerace toku ve RVOT (dopplerovským vyšetřením u subvalvární stenózy nebo hypertrofie myokardu) (obr. 8).
Image 8. Modifikovaná parasternální dlouhá osa – výtoková část pravé komory 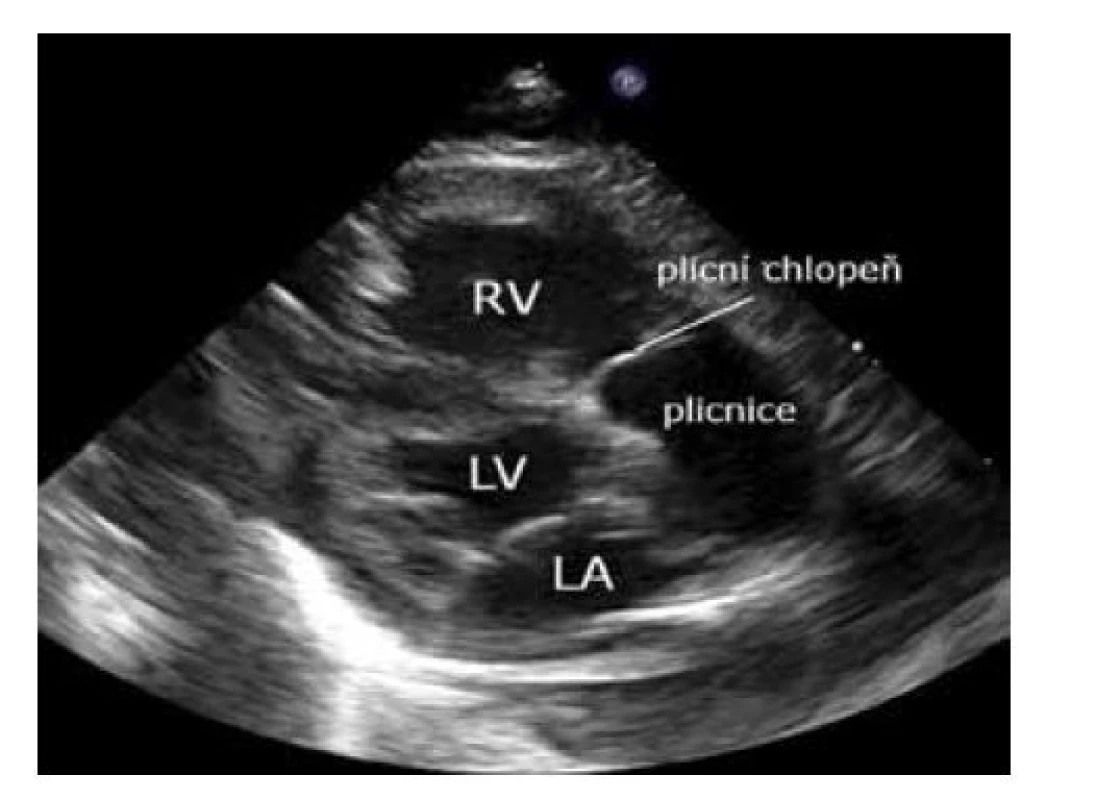
LV – levá komora, RV – pravá komora, LA – levá síň Parasternální krátká osa – PSAX
Aorta v krátké ose
Obraz získáte ze stejné pozice jako levou komoru v parasternální dlouhé ose rotací sondy po směru hodinových ručiček. Marker na sondě směřuje k levému rameni. Vhodná projekce pro zobrazení morfologie aortální chlopně (3 cípy – tzv. ,,Mercedes sign“), koronární arterie, perimembranózní defekt komorového septa, vtokový a výtokový trakt pravé komory obepínající aortu (obr. 9).
Image 9. Parasternální krátká osa – aorta 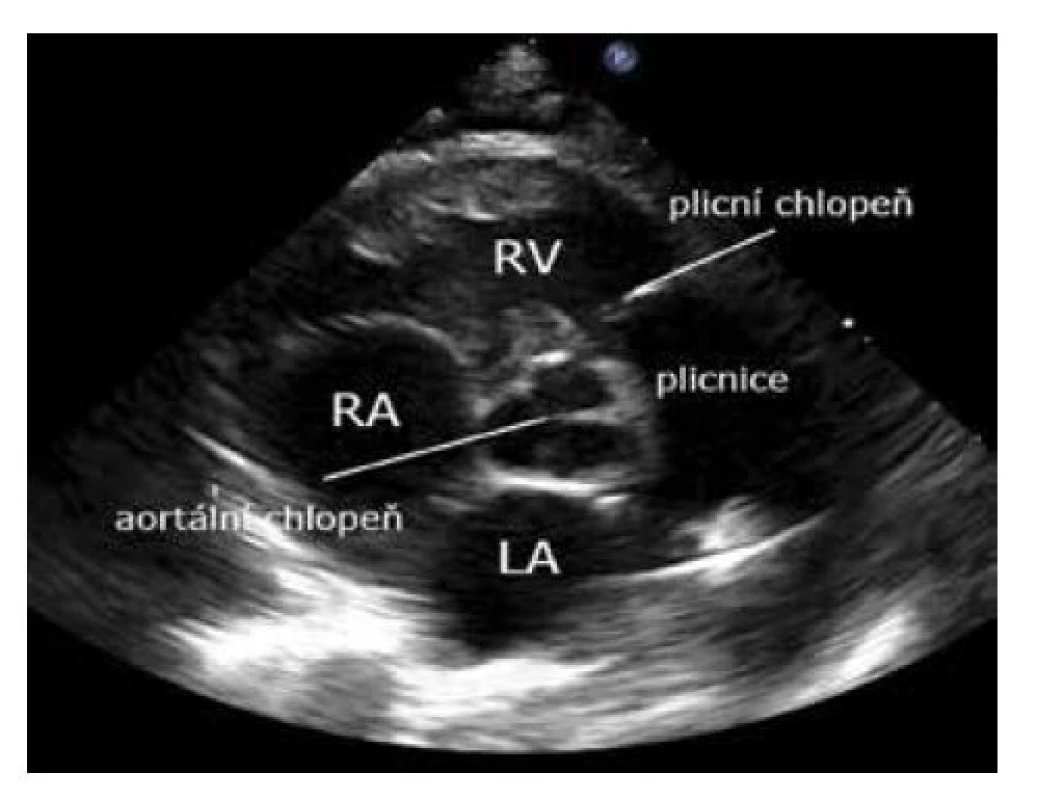
RV – pravá komora, LA – levá síň, RA – pravá síň Mitrální chlopeň v krátké ose
Z osy na zobrazení aorty v krátké ose nakloněním paprsku sondy směrem k apexu (a kabelem sondy k pravému rameni) zobrazíme mitrální chlopeň (vzhledu tzv. rybích úst). Můžeme detekovat defekty komorového septa, zhodnotit pohyby komorového septa a poměr velikosti levé a pravé komory (obr. 10).
Image 10. Parasternální krátká osa – mitrální chlopeň 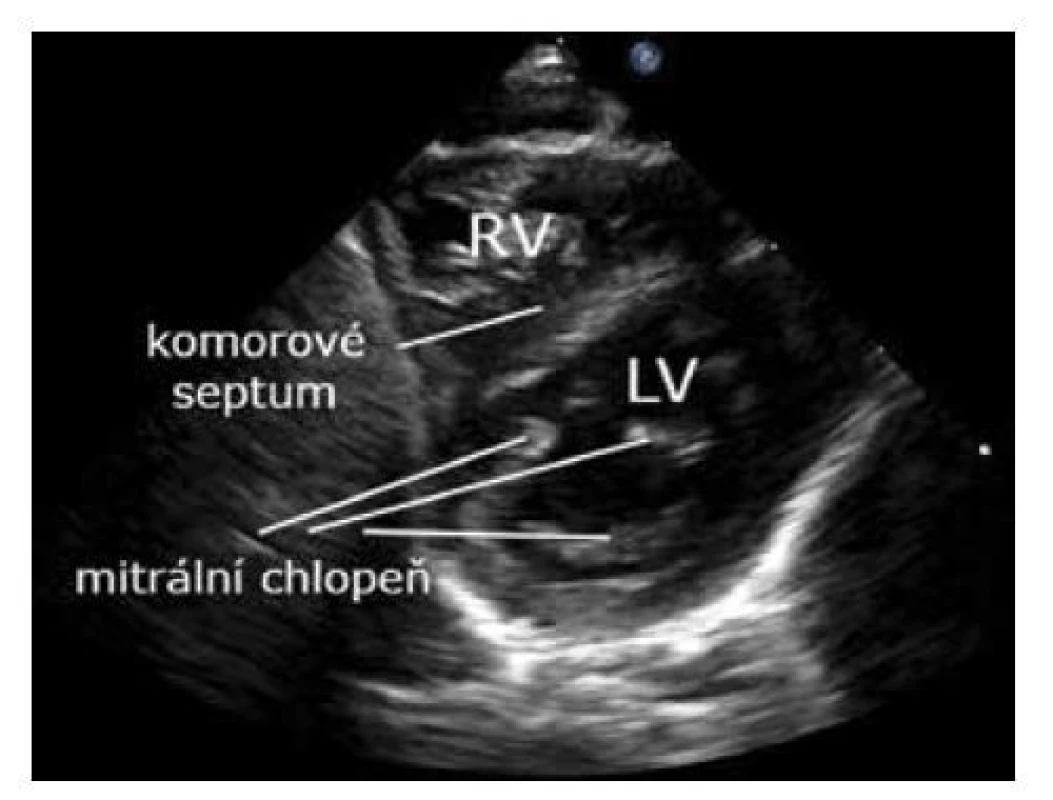
LV – levá komora, RV – pravá komora Papilární svaly v krátké ose
Dalším nakloněním paprsku sondy směrem k apexu (a kabelem sondy k pravému rameni) ze zobrazení mitrální chlopně v krátké ose zobrazíme papilární svaly levé komory. Opět vhodná projekce pro zhodnocení funkce komor, pohybů septa (u plicní hypertenze), poměru velikosti komor a zobrazení defektů komorového septa (obr. 11).
Image 11. Parasternální krátká osa – papilární svaly 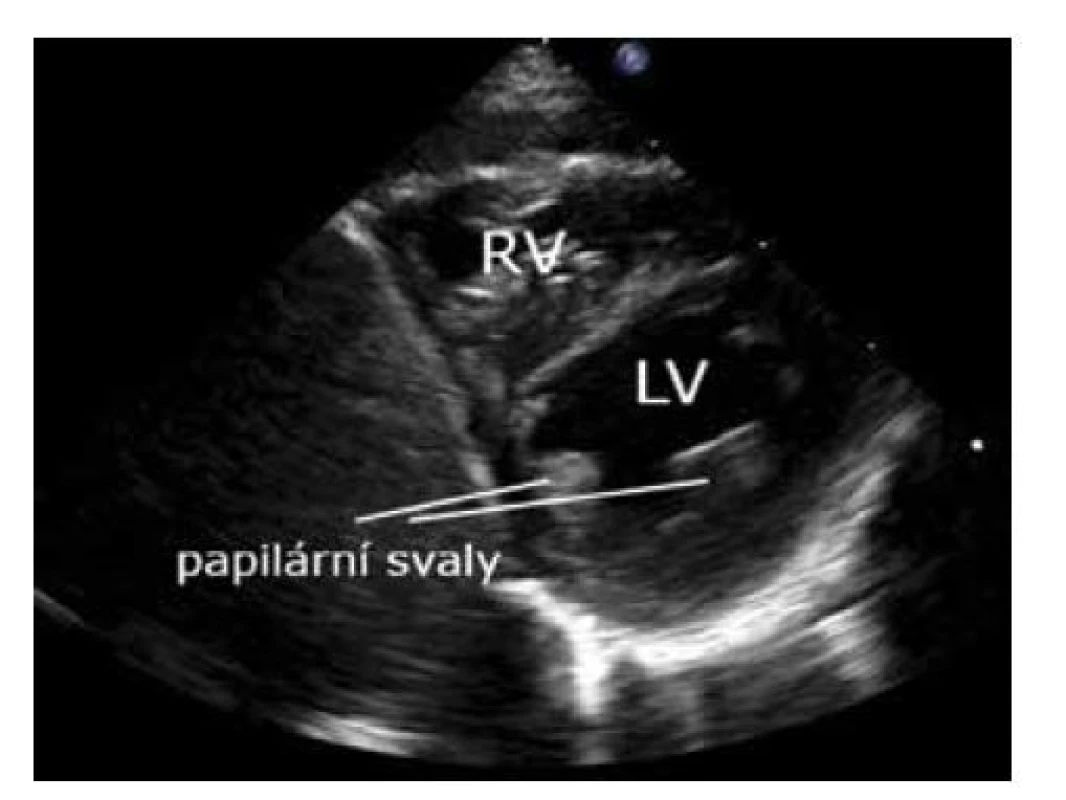
LV – levá komora, RV – pravá komora Apex v krátké ose
Obraz získáme z pozice jako na aortu, mitrální chlopeň a papilární svaly výraznějším nakloněním sondy směrem k levému boku, zobrazíme zužující se komory. Apex tvoří levá komora. V této projekci lze posoudit pohyby septa a diagnostikovat případné defekty komorového septa (obr. 12).
Image 12. Parasternální krátká osa – apex 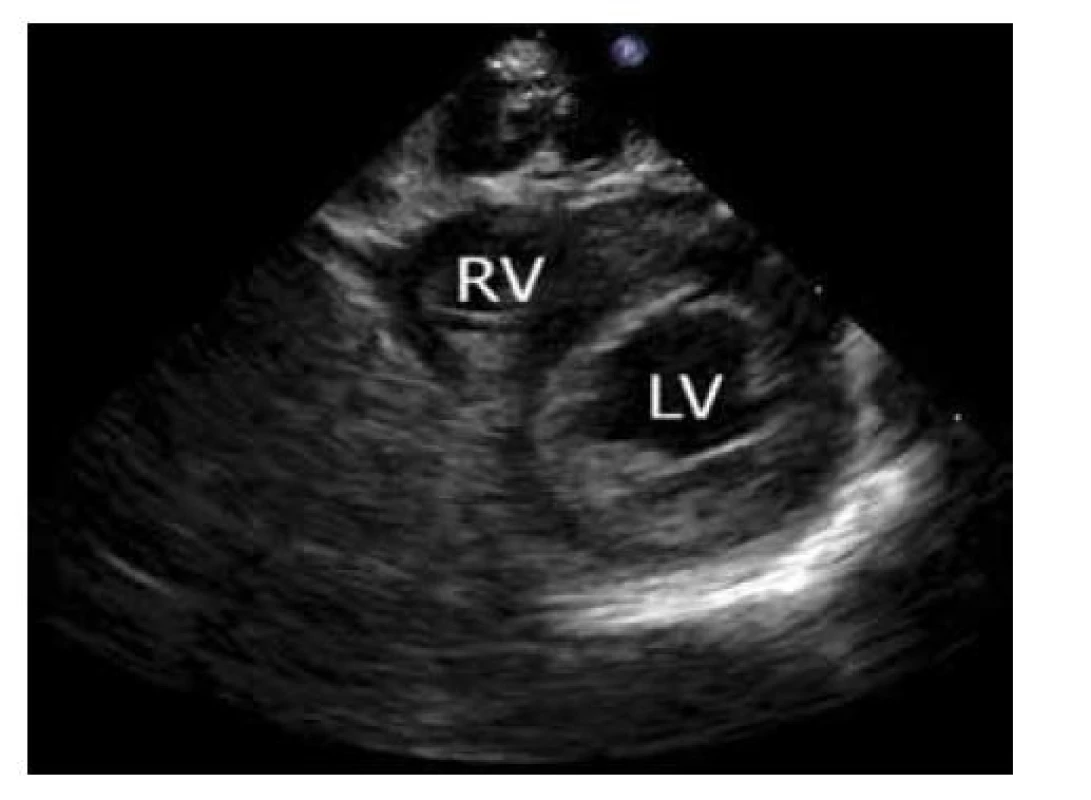
LV – levá komora, RV – pravá komora Subkostální projekce
Axiální zobrazení situs cordis
Projekci získáme transverzálním umístěním sondy ve střední čáře pod processus xiphoideus. Ve středu dorzálně je páteř, před ní vlevo aorta, nad aortou žaludek. Vpravo a před páteří jsou játra s dolní dutou žílou. Toto zobrazení je zásadní pro stanovení situs cordis (obr. 13).
Image 13. Subkostální projekce – axiální zobrazení situ 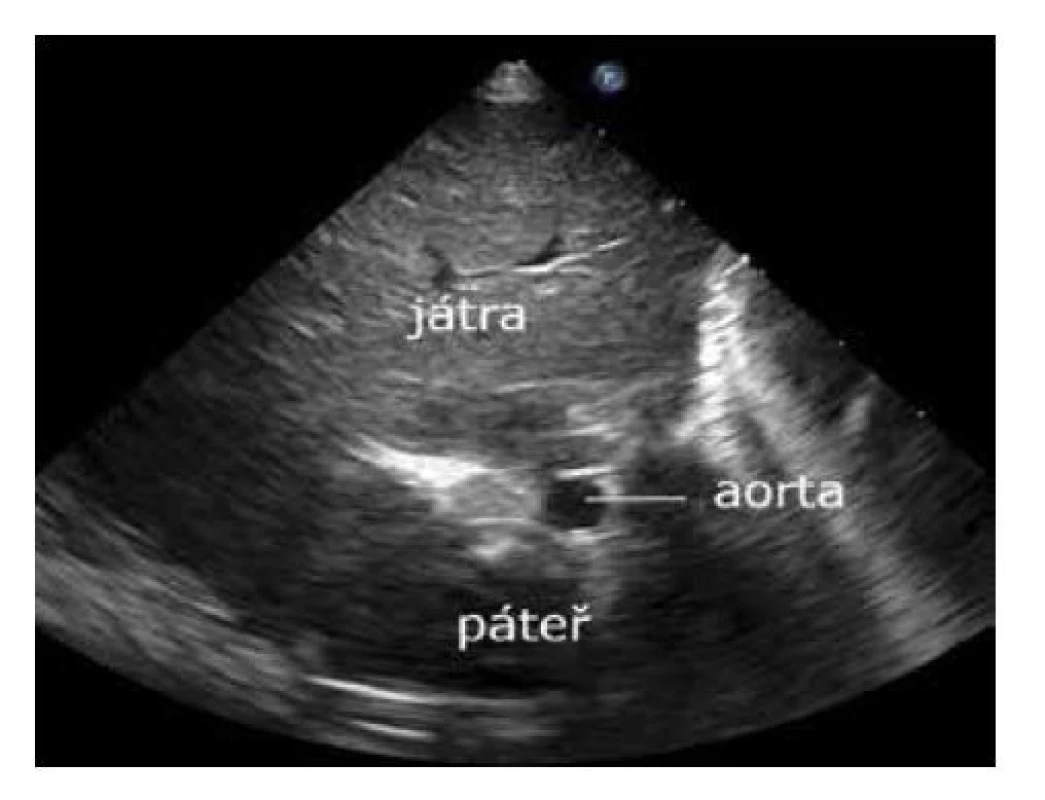
Sagitální zobrazení dolní duté žíly
Rotací o 90 ° proti směru hodinových ručiček z axiální subkostální projekce a mírným nakloněním paprsku doprava (kabelu sondy doleva) zobrazíme dolní dutou žílu a vyústění jaterních žil. Průměr dolní duté žíly je velmi variabilní (většinou je kolabovaná). Dle průměru a pulzace žíly lze odhadnout preload a efekt případné volumexpanze při oběhové deterioraci pacienta. V této projekci lze zobrazit umbilikální žilní katetr a ev. komplikace katetru (hepatální léze) (obr. 14).
Image 14. Subkostální projekce – sagitální zobrazení dolní duté žíly 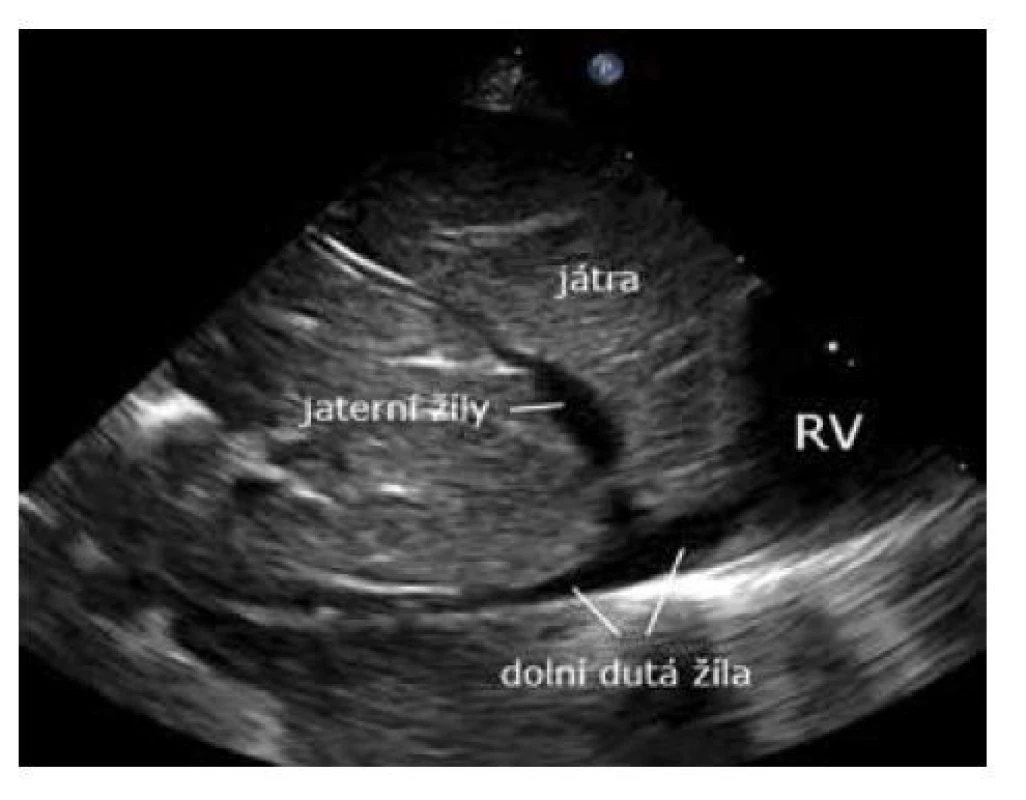
RV – pravá komora Sagitální zobrazení břišní aorty
Nakloněním sondy ze subkostálního sagitálního zobrazení dolní duté žíly paprskem sondy doleva (kabelem sondy doprava) zobrazíme břišní aortu. Dopplerovským vyšetřením průtoku v odstupujícím truncus coeliacus nebo arteria mesenterica superior lze měřit hemodynamický význam tepenné dučeje. Tzv. ,,steal“ fenomén během diastoly se projevuje později než v břišní aortě (čím významnější zkrat, tím dále od dučeje detekujeme zpětný tok v arteriích během diastoly). Vhodné pro zobrazení pozice arteriálního katetru, ev. trombotické komplikace arteriálního katetru (obr. 15). Subkostální zobrazení síní Transverzálním umístěním sondy pod processus xiphoideus a nakloněním paprsku sondy kraniálně (kabelem sondy kaudálně) s markerem sondy vlevo zobrazíme síně a síňové septum. Kvalitní obraz získáme tlakem sondy na břicho, což může být pro dítě nekomfortní. Vhodná projekce pro detekci síňových zkratů – foramen ovale (FOA – u novorozenců téměř vždy přítomno), defekt síňového septa a směru zkratů (dopplerovským barevným mapováním, důležité je nastavení nižšího rozsahu rychlostí k detekci pomalého venózního toku, cca 50 cm/s). Zkrat přes foramen ovale je nutný odlišit od průtoku z horní duté žíly (obr. 16a, b).
Image 15. Subkostální projekce – sagitální zobrazení břišní aorty 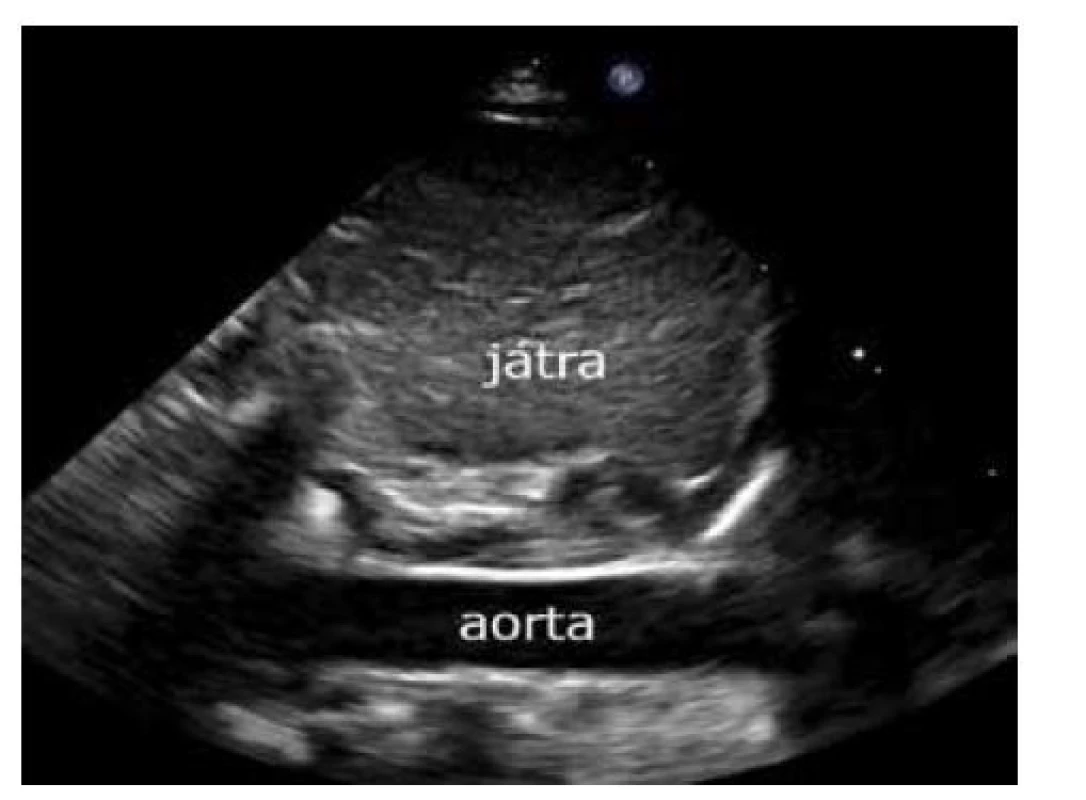
Image 16. a, b. Subkostální projekce – zobrazení síní 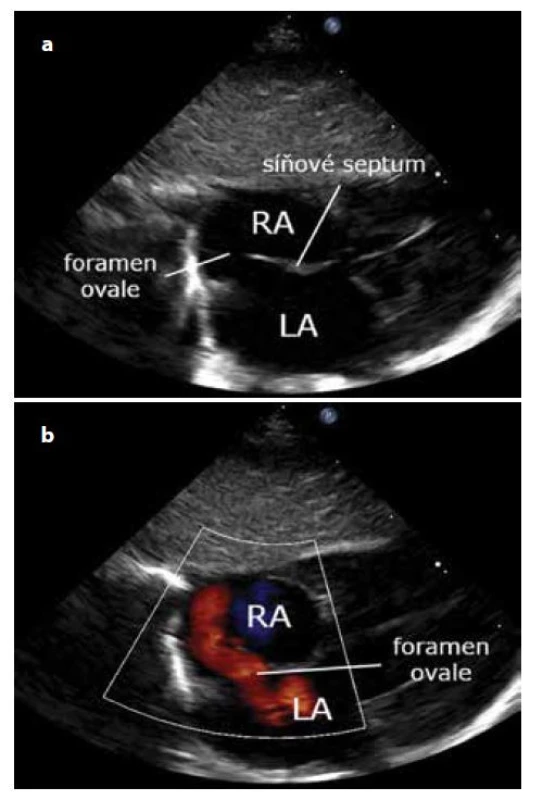
RA – pravá síň, LA – levá síň Subkostální zobrazení horní duté žíly
Nakloněním paprsku sondy kraniálně (kabelu sondy kaudálně) ze subkostální projekce na síně zobrazíme vyústění horní duté žíly (SVC) do pravé síně. Je to zásadní projekce pro měření průtoku v SVC, nutného ke kalkulaci parciálního srdečního návratu (tzv. SVC flow – parciální srdeční návrat, zhodnocení systémového průtoku minimálně závislého na zkratu přes FOA a tepennou dučej (PDA), parametr používaný u oběhově deteriorovaných pacientů) (obr. 17).
Image 17. Subkostální projekce – zobrazení horní duté žíly 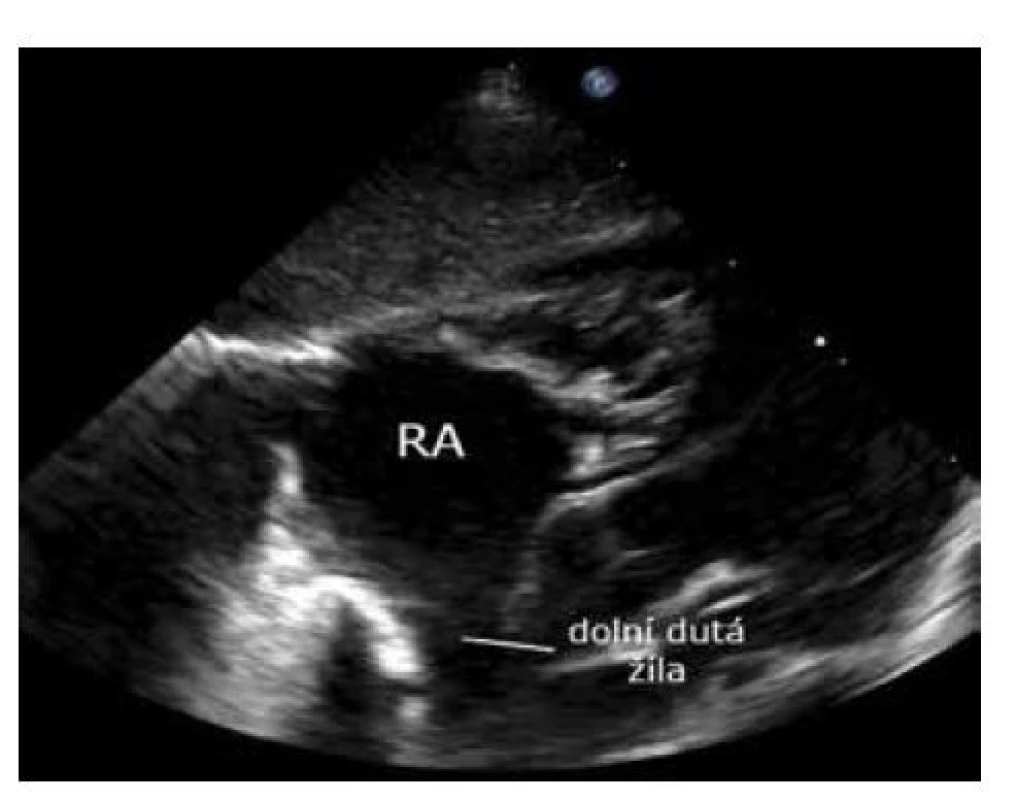
RA – pravá síň Suprasternální projekce
Větvení plicnice
Transverzálním umístěním sondy na levém okraji horní třetiny sterna s markerem sondy směřujícím doprava a ev. mírným nakloněním paprsku sondy kaudálně (kabelem sondy kraniálně) zobrazíme větvení plicnice. Ideální je použití dopplerovského barevného zobrazení. U levo-pravého zkratu tepennou dučejí vidíme červený ,,jet“ v plicnici. Průběh větví plicnice zobrazíte kyvadlovým nakloněním paprsku sondy doprava nebo doleva a ev. rotací sondy. Poměrně častým nálezem u nedonošených novorozenců je vysoká rychlost toku v levé větvi plicnice (rychlost nad 2 m/s), především po uzávěru tepenné dučeje (jedná se o benigní nález se spontánní regresí). Vpravo od větvení plicnice je transverzálně zobrazena ascendentní aorta a dále vpravo horní dutá žíla (většinou oválného tvaru) (obr. 18a, b).
Image 18. a, b. Suprasternální projekce – větvení plicnice 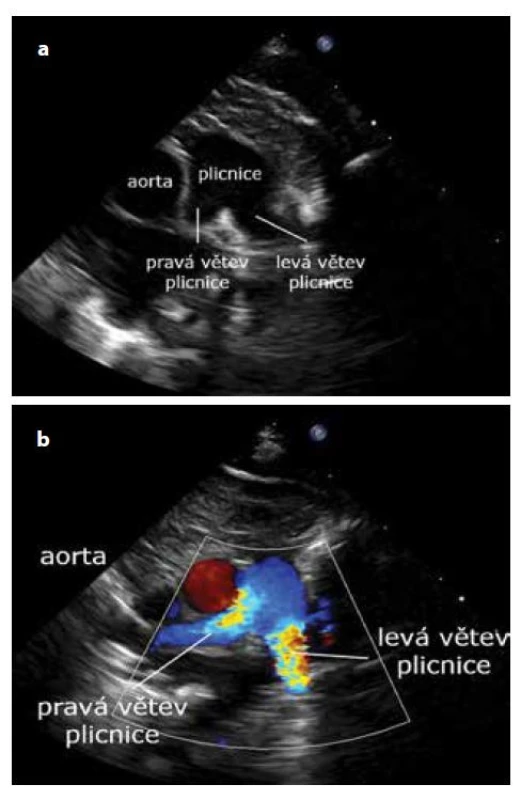
Zobrazení tepenné dučeje – ductal view
Sonda je umístěna sagitálně v horní třetině sterna s markerem sondy kraniálně. Sondu mírně rotujeme po směru hodinových ručiček a nakláníme paprsek sondy k levému boku (kabel sondy k pravému rameni), abychom zobrazili ev. otevřenou tepennou dučej (zásadní je zobrazení barevným mapováním). Kvalitnější zobrazení většinou získáme podložením ramen a natočením hlavičky dítěte doleva. Při levo-pravém zkratu tepennou dučejí zobrazíme červený jet směřující od aorty do plicnice. V případě uzavřené dučeje vidíme dva modré toky ve větvích plicnice a dorzálně descendentní aortu. U pacienta s plicní hypertenzí a pravo-levým cyanotickým zkratem tepennou dučejí je vlevo vedle dvou modrých toků ve větvích plicnice třetí modrý tok dučejí. Tepennou dučej lze v tomto případě snadno zaměnit za tok v levé větvi plicnice (obr. 19a, b).
Image 19. a, b. Suprasternální projekce – zobrazení tepenné dučeje 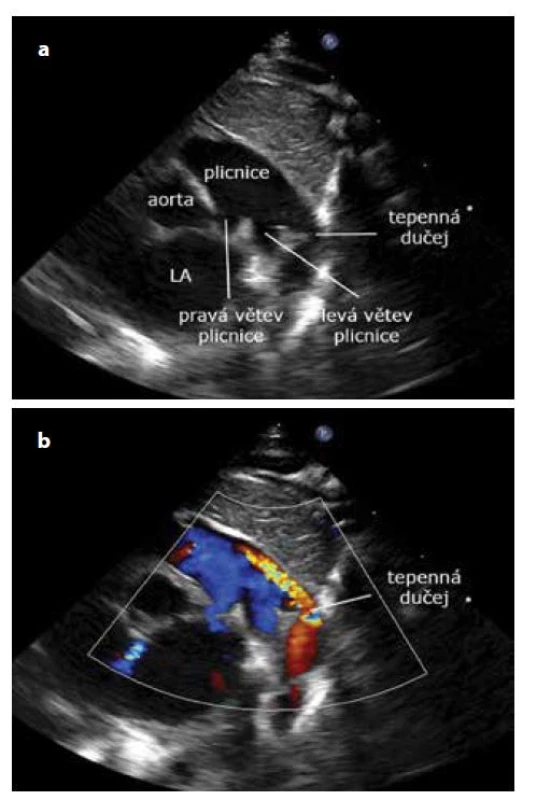
LA – levá síň Aortální oblouk
Sondu umístíme k pravému hornímu okraji sterna na osu mezi bradou a pravou bradavkou s markerem sondy, směřujícím k bradě pacienta, a rotujeme sondu po i proti směru hodinových ručiček, abychom vizualizovali kompletní aortální oblouk. Kvalitnější zobrazení většinou získáme podložením ramen a natočením hlavičky doleva. Důležitá a často obtížně zobrazitelná je oblast isthmu. Nutné je barevné mapování a vyloučení turbulentního toku, ev. dopplerovské vyšetření. Normální toky v isthmu dosahují rychlosti do 2 m/s, u koarktace jsou toky rychlejší. V případě vysokého srdečního výdeje, např. u hemodynamicky signifikantní tepenné dučeje, mohou být toky do 2,5 m/s i bez stenózy v oblasti isthmu (obr. 20).
Image 20. Suprasternální projekce – aortální oblouk 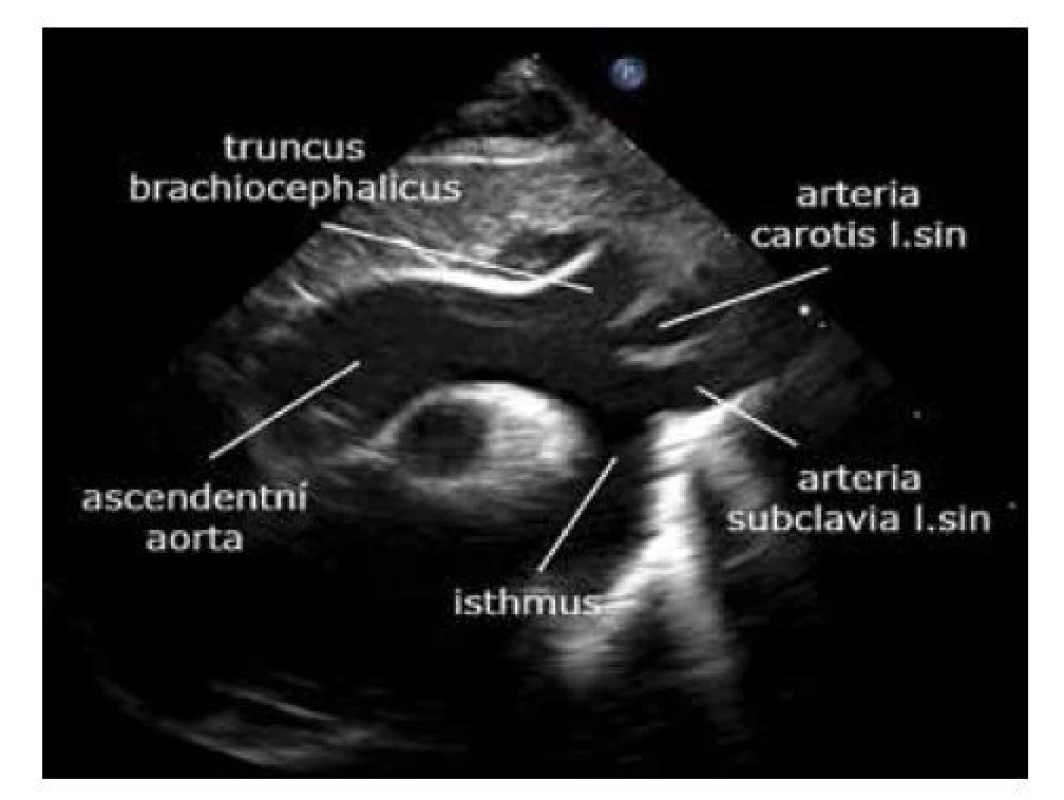
Plicní žíly
Ideální pozice pacienta je na zádech s podloženými rameny a natočením hlavičky doleva. Sondu umístíme do jugula s markerem doprava a nakloníme paprsek sondy kaudálně (kabelem kraniálně). Jedná se o velmi těžkou projekci. Pro zobrazení je nezbytné barevné mapování s optimálním nastavením barevného rozsahu na žilní tok (40–50 cm/s) a optimalizací (navýšením) barevného gainu. Měli bychom zobrazit návrat čtyř žil do levé síně (dvě modré a dvě červené) – tzv. ,,crab view“ (obr. 21a, b).
Image 21. a, b. Suprasternální projekce – plicní žíly 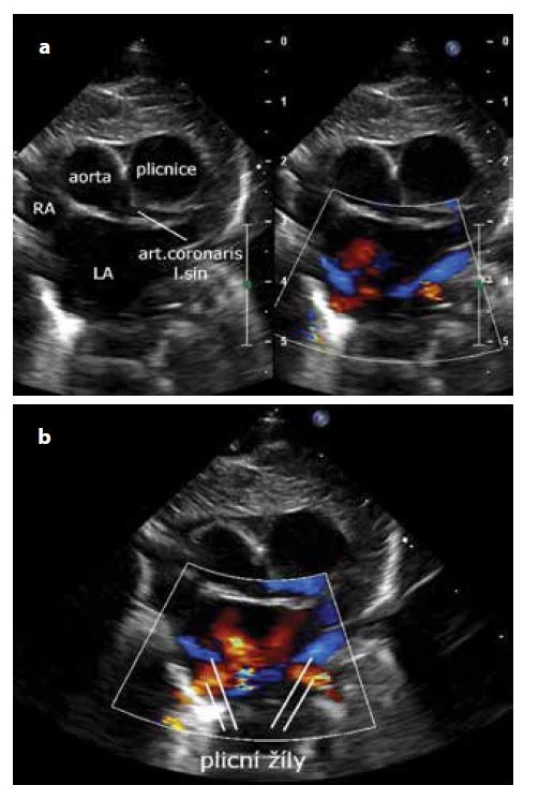
RA – pravá síň, LA – levá síň Zobrazení břišní aorty z retroperitonea
Zobrazení průběhu břišní aorty v subkostální projekci je často obtížné kvůli plynem distendovaným střevním kličkám. Tomu se vyhneme zobrazením z levého retroperitonea. Novorozence polohujeme mírně na pravý bok a sondu umístíme mezi zadní axilární čáru a páteř na úrovni pupku. Při měření průtoku dopplerovským pulzním vyšetřením nakloníme paprsek sondy kraniálně (kabel sondy kaudálně), aby tok v aortě směřoval více k sondě (obr. 22).
Image 22. Zobrazení břišní aorty z retroperitonea 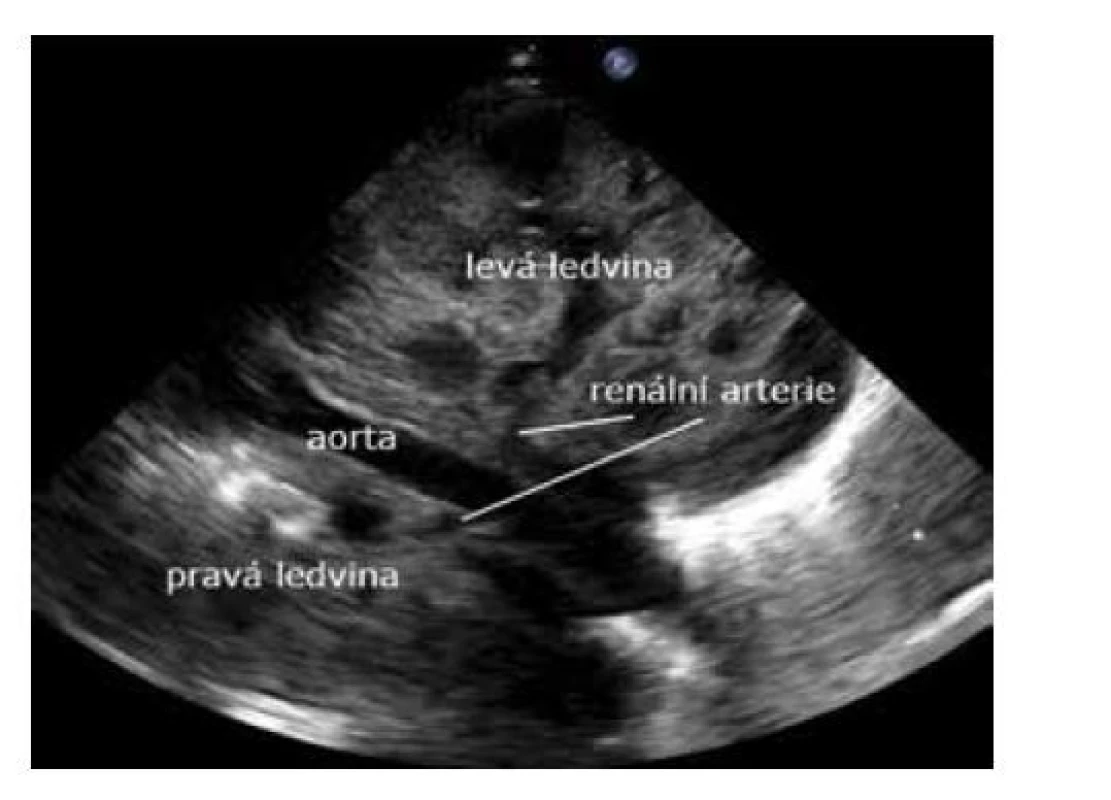
ZÁVĚR
Funkční echokardiografie je v současné době považována za jednu ze základních a nenahraditelných diagnostických metod u novorozenců se známkami oběhové dysfunkce. Rychlé a neinvazivní vyloučení závažné srdeční vady eliminuje zbytečný transport na superspecializované pracoviště a umožňuje optimalizovat léčbu kriticky nemocného novorozence. Intenzivní edukace v oblasti USG je jednou z priorit péče o novorozence.
Konflikt zájmu: žádný.
Došlo do redakce: 2. 3. 2022
Adresa pro korespondenci:
MUDr. Jan Širc, PhD
Ústav pro péči o matku a dítě
Podolské nábřeží 157
147 00 Praha 4
e-mail: jan.sirc@upmd.eu
Sources
1. de Boode WP, Singh Y, Gupta S, Austin T, Bohlin K, Dempsey E, Groves A, Eriksen BH, van Laere D, Molnar Z, Nestaas E, Rogerson S, Schubert U, Tissot C, van der Lee R, van Overmeire B, El-Khuffash A. Recommendations for neonatologist performed echocardiography in Europe: Consensus statement endorsed by european society for paediatric research (ESPR) and european society for neonatology (ESN). Pediatr Res 2016; 80(4): 465–471. doi: 10.1038/pr.2016.126. Epub 2016 Jun 8. PMID: 27384404; PMCID: PMC5510288.
2. https://www.asum.com.au/standards-of-practice/emergency - medicine-and-pocus/
3. Humblet MH, Singh Y, Tissot C, De Luca D, Leroy PL. Current clinical practice in point-of-care ultrasound use in the PICUs across Europe. Pediatr Crit Care Med 2020; 21(9): e716–e722. doi: 10.1097/PCC.0000000000002403. PMID: 32590833.
4. Marek J. Echokardiografie 2. díl, Pediatrická a prenatální echokardiografie. Praha: Triton 2003 : 1–371
5. Mertens L, Seri I, Marek J, Arlettaz R, Barker P, McNamara P, Moon-Grady AJ, Coon PD, Noori S, Simpson J, Lai WW. Targeted neonatal echocardiography in the neonatal intensive care unit: Practice guidelines and recommendations for training. Writing Group of the American Society of Echocardiography (ASE) in collaboration with the European Association of Echocardiography (EAE) and the Association for European Pediatric Cardiologists (AEPC). J Am Soc Echocardiogr 2011; 24(10): 1057–1078. doi: 10.1016/j.echo.2011.07.014. PMID: 21933743.
6. Singh Y, Roehr CC, Tissot C, Rogerson S, Gupta S, Bohlin K, Breindahl M, El-Khuffash A, de Boode WP. Education, training, and accreditation of neonatologist performed echocardiography in Europe-framework for practice. European Special Interest Group ‘Neonatologist Performed Echocardiography’ (NPE). Pediatr Res 2018; 84(Suppl 1): 13–17. doi: 10.1038/s41390-018-0078-9. PMID: 30072809; PMCID: PMC6257220.
7. Singh Y, Tissot C, Fraga MV, Yousef N, Cortes RG, Lopez J, Sanchez-de-Toledo J, Brierley J, Colunga JM, Raffaj D, Da Cruz E, Durand P, Kenderessy P, Lang HJ, Nishisaki A, Kneyber MC, Tissieres P, Conlon TW, De Luca D. International evidence-based guidelines on point-of-care ultrasound (POCUS) for critically ill neonates and children issued by the POCUS, Working Group of the European Society of Paediatric and Neonatal Intensive Care (ESPNIC). Crit Care 2020; 24(1): 65. doi: 10.1186/s13054-020-2787 - 9. PMID: 32093763; PMCID: PMC7041196.
8. Singh Y, Bhombal S, Katheria A, Tissot C, Fraga MV. The evolution of cardiac point-of-care ultrasound for the neonatologist. Eur J Pediatr 2021; 180(12): 3565–3575. doi: 10.1007/s00431-021 - 04153-5. Epub 2021 Jun 14. PMID: 34125292.
9. Straňák Z, Janota J. Neonatologie. 2. vyd. Praha: Mladá fronta, 2015 : 504–518.
Labels
Neonatology Neonatal Nurse
Article was published inCzech and Slovak Neonatology

2022 Issue 1-
All articles in this issue
- Editorial
- Současné možnosti měření perfuze u novorozenců
- Perzistující plicní hypertenze u novorozenců: patofyziologie, diagnostika a terapie
- Postavení funkční echokardiografie v diagnostice akutní oběhové deteriorace u novorozenců
- Farmakoterapie oběhového selhání novorozenců
- Relativní adrenální insuficience a vazopresor-rezistentní hypotenze u kriticky nemocných novorozenců
- Near-infrared spektroskopie v posuzování hemodynamických změn u novorozenců
- Význam placentární transfuze ve vztahu ke kardiopulmonální stabilizaci novorozence a závažné neonatální morbiditě
- Hypertrofie myokardu u novorozence
- Okluze retinální arterie u extrémně nezralého novorozence s Escherichia coli meningitidou
- Czech and Slovak Neonatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Perzistující plicní hypertenze u novorozenců: patofyziologie, diagnostika a terapie
- Hypertrofie myokardu u novorozence
- Význam placentární transfuze ve vztahu ke kardiopulmonální stabilizaci novorozence a závažné neonatální morbiditě
- Farmakoterapie oběhového selhání novorozenců
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

