-
Medical journals
- Career
Atypické fraktury femuru – co je nového?
Authors: Franeková Lenka
Authors‘ workplace: Interní klinika – revmatologická a osteologická ambulance 1. LF UK a ÚVN – Vojenská fakultní nemocnice Praha
Published in: Clinical Osteology 2021; 26(4): 191-199
Category:
Overview
Atypická fraktura femuru (AFF) je definována jako atraumatická nebo nízkozátěžová, lokalizovaná mezi subtrochanterickou a suprakondylární oblastí femuru, s charakteristickými klinickými a radiologickými rysy. Nejčastěji jsou tyto zlomeniny považovány za komplikaci dlouhodobé léčby bisfosfonáty a denosumabem, častěji se vyskytují i při léčbě glukokortikoidy a inhibitory protonové pumpy. Určení atypické fraktury femuru se stále řídí revidovanými kritérii ASBMR (American Society of Bone and Mineral Research) publikovanými v roce 2014. Hodnocením specificity jednotlivých radiologických kritérií se ukázal klíčovým transverzální průběh zlomeniny laterálního kortexu. Další průběh lomné linie by měl být transverzální nebo šikmý. Zdokumentovali jsme na našem pracovišti i případ pacientky se spirální zlomeninou, která splnila kritéria ASBMR pro atypickou frakturou femuru. ASBMR - -kritéria pro AFF vylučují periprotetické zlomeniny, přesto ortopedická pracoviště upozorňují na existenci periprotetických zlomenin, které mají charakteristiky a splňovaly by radiologická kritéria pro atypickou zlomeninu femuru a rovněž mají častější výskyt u pacientů užívajících bisfosfonáty. Prevalence těchto typů zlomenin se mezi všemi periprotetickými zlomeninami pohybuje mezi 8–10 %. S délkou užívání bisfosfonátů se riziko těchto atypických periprotetických zlomenin zvyšuje. Na možnost genetické dispozice pro vznik atypických faktur femuru lze usuzovat u osob, které neužívaly žádnou rizikovou medikaci. Příčinou mohou být i geneticky podmíněná kostní onemocnění, která doprovázejí pseudofraktury velmi podobné atypickým frakturám. Článek se zabývá i dalšími přídatnými rizikovými faktory vzniku AFF a doporučením pro terapii.
Klíčová slova:
teriparatid – bisfosfonáty – denosumab – atypické fraktury femuru – periprotetické fraktury
Úvod
Atypické fraktury femuru jsou považovány za vzácný nežádoucí účinek antiresorpční terapie a jejich rozpoznání by mělo vést k vysazení terapie. Je tedy velmi důležité odlišit atypickou frakturu femuru od typické osteoporotické zlomeniny. V obou případech se jedná o nízkozátěžovou zlomeninu. Zatímco pro osteoporotické zlomeniny je typickým místem zlomeniny krček a intertrochanterická oblast, atypické zlomeniny jsou subtrochanterické nebo diafyzární často bývá jejich výskyt současně oboustranný. Přestože na rentgenovém snímku má atypická zlomenina obraz únavové zlomeniny, pro špatnou kvalitu postižené kosti ji radiologové označují jako „insufficiency fracture“ [1]. Článek se podrobněji zabývá radiologickým obrazem atypické fraktury femuru včetně obrazové dokumentace, upozorňuje na existenci spirálních atypických zlomenin, periprotetických zlomenin s RTG-charakteristikami atypických zlomenin femuru a pseudofraktur podobných atypickým zlomeninám u geneticky podmíněných kostních chorob. Budou uvedeny dosud známé rizikové faktory atypických zlomenin a doporučení pro terapii.
Diagnóza atypické fraktury femuru
Atypické fraktury femuru postihují diafýzu femuru od malého trochanteru po úroveň nad kondyly. Mohou být inkompletní nebo kompletní. Inkompletní fraktury postihují laterální kortex (obr. 1).
Image 1. Inkompletní atypická subtrochanterická fraktura femuru vpravo postihující laterální kortex 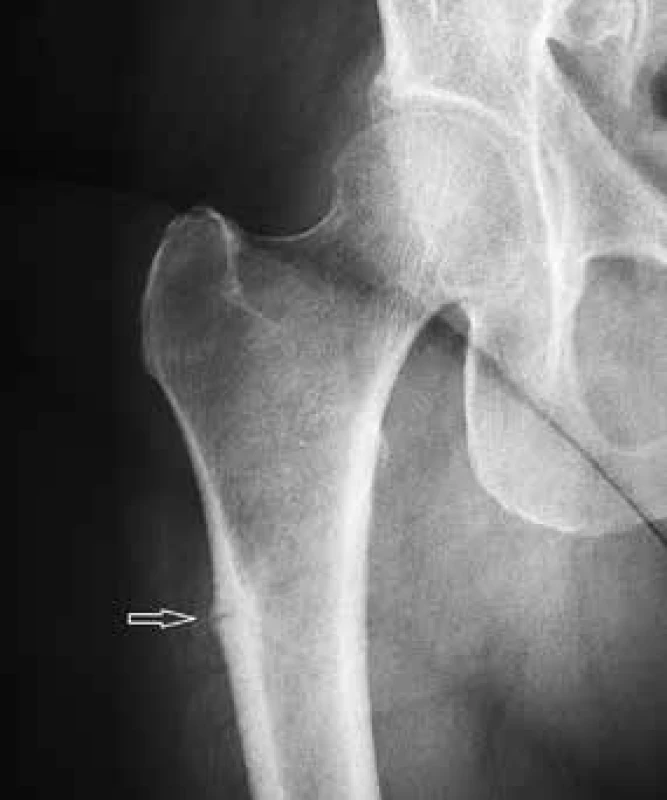
Průběh lomné linie laterálním kortexem je transverzální. Laterální kortex je obvykle v místě fraktury zesílený. Pacient si může stěžovat na bolesti při chůzi, v případě inkompletní subtrochanterické zlomeniny bolest lokalizuje do třísla. Distálněji lokalizované zlomeniny pacient vnímá jako bolest ve stehně. Abychom včas odhalili inkompletní frakturu, je třeba se aktivně vyptávat na bolest stehna a třísla a případně provést rentgenový snímek kyčle a celého femuru. Dle naší vlastní zkušenosti nelze spoléhat na fyzikální vyšetření kyčelního kloubu do flexe a rotačních pohybů, protože tyto pasivní pohyby nemusí vyvolat bolest.
Neodhalená inkompletní atypická fraktura může progredovat do kompletní fraktury [2], obr. 2.1 a obr. 2.2. Lomná linie je pak směrem od laterálního k mediálnímu kortexu přímá (transverzální) nebo šikmá. Sklon šikmé zlomeniny není jednoznačně určen, měl by být do 30 stupňů, někteří autoři jej považují i do 60 stupňů. Zlomenina je netříštivá nebo jen minimálně tříštivá a na mediálním konci se může vytvořit hrot (spike).
Image 2. Kompletní atypická fraktura diafýzy femuru vpravo (2.1) a pooperační snímek (2.2). Je patrný horizontální průběh lomné linie v laterálním ztluštělém kortexu a dále šikmý průběh mediálním směrem. Šikmý typ zlomeniny je lépe vidět na pooperačním snímku 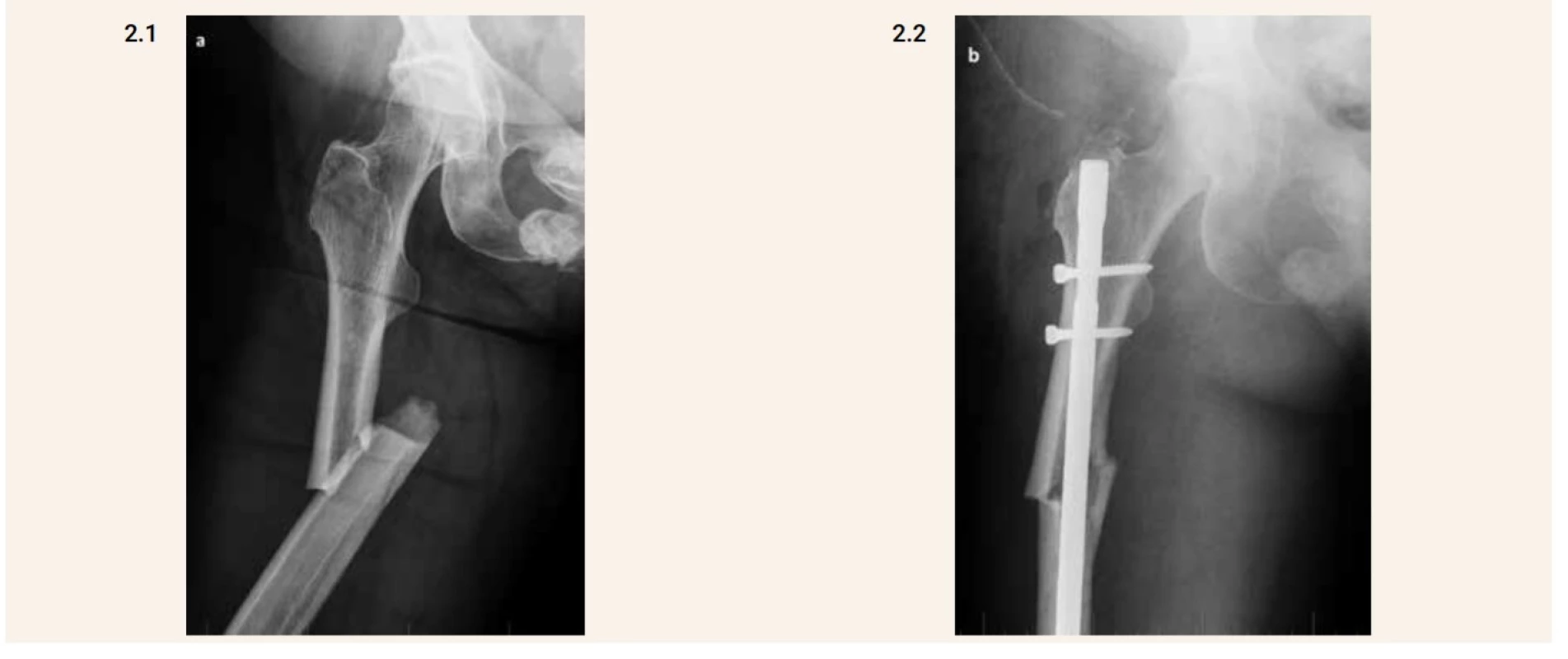
Pro stanovení diagnózy atypické zlomeniny máme k dispozici revidovaná kritéria ASBMR (tab. 1) [3]. Kromě lokalizace fraktury je podmínkou splnění alespoň 4 z 5 velkých kritérií. Jsou vyloučeny fraktury periprotetické, patologické a spirální intertrochanterické, které zasahují subtrochantericky.
Transverzální průběh fraktury v laterálním kortexu se ukázal být klíčovým při rozpoznávání atypické fraktury od osteoporotické. Byla vyhodnocena vysoká senzitivita (93,6%) a specificita (95,5%) tohoto ukazatele při určování typu fraktury experty [4,5].
Table 1. Revidovaná kritéria pro atypické fraktury (ASBMR). Upraveno podle [3] ![Revidovaná kritéria pro atypické fraktury (ASBMR). Upraveno podle [3]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/b31ab800ed3e1c86a50f999991e2762b.jpg)
*Vyloučeny jsou fraktury krčku femuru, intertrochanterické zlomeniny se spirálním průběhem zasahující subtrochantericky, periprotetické a patologické zlomeniny (při primárních nebo metastatických kostních tumorech a různých kostních onemocněních jako Pagetova choroba a fibrózní dysplazie). Spirální atypická fraktura femuru: kazuistika 1
72letá pacientka s postmenopauzální osteoporózou (s BMD obratlů L1–2 v T-skóre – 2,9, osteopenií v levém proximálním femuru – 1,7, v krčku s osteoporózou – 2,6) léčená 7 let bisfosfonáty (2 roky alendronátem, 5 let ibandronátem i.v.) byla odeslána v říjnu 2013 do Osteocentra ÚVN – Vojenské fakultní nemocnice Praha k vyšetření. Po celou dobu léčby byla také suplementována kalciem 1 000 mg denně a vitaminem D 800 IU denně. Pacientka v roce 2007 prodělala fraktury obou předloktí a recentně (v březnu 2013) frakturu chirurgického krčku levého humeru, tuto frakturu jsme tedy považovali za projev selhání dosavadní terapie. Pacientka neměla k osteoporóze žádnou genetickou dispozici a nástup menopauzy byl u ní v obvyklém věku 54 let. Léčila se pro hypertenzi ramiprilem a hydrochlorothiazidem a pro hyperurikemii alopurinolem. Nekouřila a alkohol prakticky nekonzumovala.
Terapii jsme změnili a indikovali jsme stroncium ranelát, pacientka však léčbu netolerovala. Následně v únoru 2014 byla zahájena terapie denosumabem 60 mg s.c. v 6měsíčních intervalech. Po 1,5roční léčbě (v září 2015) u pacientky došlo k pádu a vzniku spirální zlomeniny diafýzy levého femuru (obr. 3). Po konzultaci s radiology, zda se nejedná o atypickou frakturu femuru, jsme dospěli k závěru, že se jedná spíše o frakturu osteoporotickou, jelikož nejde o typ zlomeniny transverzální a ani šikmý. Pokračovali jsme v terapii denosumabem. Po 2 letech (v září 2017) pacientka znovu upadla a způsobila si šikmou zlomeninu diafýzy pravého femuru, která byla nepochybně atypická, splňující všech 5 velkých ASBMR kritérií (obr. 4). Zlomenina byla ošetřena nitrodřeňovým hřebem. Léčbu denosumabem jsme ukončili. Vznik této zlomeniny nás vedl k přehodnocení předchozí spirální zlomeniny levého femuru (obr. 3). Zjištění, že i laterální kortex je v místě zlomeniny rozšířený, lomná linie je v laterálním kortexu horizontální a mediálně je vytvořený hrot, nás vedlo k závěru, že i spirální zlomenina může být atypická, pokud splní ostatní 4 kritéria ASBMR.
Rok po vysazení denosumabu jsme vzhledem k akcelerovanému poklesu BMD v bederní páteři, obavám ze vzniku kompresivní zlomeniny obratle při současném ošetření obou femurů nitrodřeňovými hřeby léčbu denosumabem opět nasadili.
Image 3. Spirální zlomenina diafýzy levého femuru.
Dvojitá lomná linie odpovídá spirálnímu typu zlomeniny (malé šipky). Jelikož je zlomenina nízkotraumatická, netříštivá, mediálně s hrotem (velká šipka) a se ztluštěním laterálního kortexu v místě zlomeniny, v němž je průběh lomné linie horizontální, jde o atypickou zlomeninu femuru.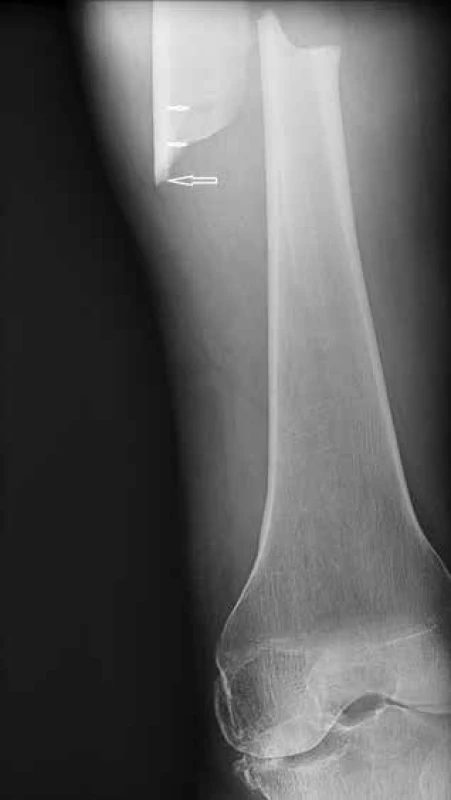
Image 4. Atypická fraktura diafýzy pravého femuru u stejné pacientky jako na obr. 3 o 2 roky později 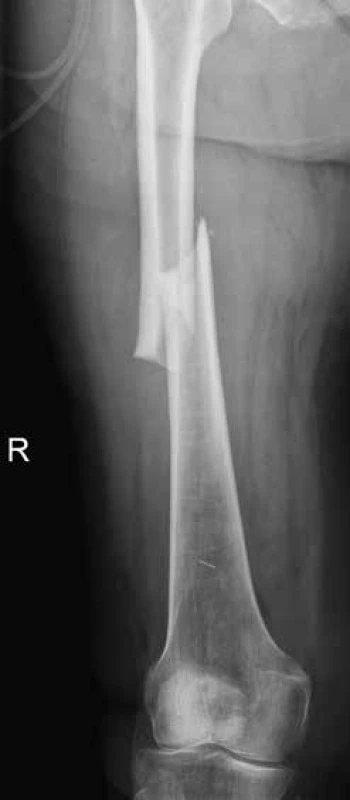
Periprotetické zlomeniny
Periprotetické zlomeniny jsou vyloučeny z ASBMR-kritérií pro atypické fraktury, přesto 8−10 % těchto zlomenin má radiologické charakteristiky atypických zlomenin (obr. 5) [6]. Vznikají i při správném postavení implantátu. Jsou nízkotraumatické a polovina pacientů má prodromální bolesti. Až 73 % pacientů s těmito atypickými periprotetickými zlomeninami užívá bisfosfonáty [7].
Image 5. Periprotetická zlomenina s radiologickým obrazem atypické fraktury femuru. Upraveno podle [6] ![Periprotetická zlomenina s radiologickým obrazem atypické fraktury femuru. Upraveno podle [6]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/db854a343ee69c4dfda62356b69a38f9.jpg)
Přestože bisfosfonáty pravděpodobně snižují počet aseptických uvolnění endoprotéz a počet revizních operací, pacienti užívající bisfosfonáty prodělají více periprotetických zlomenin. Jedná se o relativně mladší osoby s mírně sníženou denzitou kostního minerálu v proximálním femuru. S délkou užívání bisfosfonátu se riziko periprotetické zlomeniny zvyšuje [8,9]. Nejvíce publikovaných případů je zmiňováno v souvislosti s léčbou alendronátem. Byl publikován i případ současně oboustranných zlomenin − periprotetické zlomeniny a atypické zlomeniny druhostranného femuru u pacientky léčené 11 let alendronátem [10].
Pro podobné charakteristiky a rizikové faktory žádají odborníci z oboru ortopedie přehodnocení ASBMR vylučujících kritérií pro atypické faktury femuru.
Epidemiologie a patogeneze atypických zlomenin femuru
Atypické fraktury femuru jsou považovány za raritní nežádoucí účinek léčby bisfosfonáty, denosumabu a i jiných léků jako romosozumab, který kromě osteoanabolického účinku vykazuje i účinky antiresorpční. Jejich počet narůstá s délkou užívání léčby. Relativní riziko atypických fraktur femuru při léčbě bisfosfonáty je relativně vysoké [1,7], ale absolutní riziko je extrémně nízké [11]. Při užívání delším než 8 let se jedná o 113 případů na 100 000 pacientoroků. Léčba alendronátem představuje vyšší riziko než risedronátem [3]. Riziko atypické fraktury femuru je i při léčbě denosumabem porovnatelně nízké. V případě bisfosfonátů je medián výskytu těchto fraktur po 7. roce užívání. To je důležitý argument pro doporučovaný postup po 5 letech užívání bisfosfonátů zvážit přínosy a rizika a zahájit „lékové prázdniny“ [12,13]. Denosumabu se toto doporučení netýká. Důvodem je nebezpečí rebound fenoménu a mnohočetných vertebrálních zlomenin [14].
Studie Allisona et al [15], v níž byly aktivně vyhledávány inkompletní atypické fraktury femuru na rentgenových snímcích u 110 asymptomatických (bez bolestí v tříslech a stehnech) pacientů léčených dlouhodobě bisfosfonáty, byly nalezeny 3 inkompletní zlomeniny u 2 pacientek léčených 8 let. To naznačuje, že skutečný počet inkompletních atypických fraktur femuru bude vyšší, než je diagnostikováno. V tomto případě činil výskyt 1,82 %.
Po vysazení bisfosfonátů riziko atypických fraktur pravděpodobně rychle klesá až o 70 % ročně [16,17]. K odlišným výsledkům dospěla studie z kalifornského registru, v níž v 1. roce po vysazení kleslo riziko atypických fraktur o 44 % a v dalších 4 a více letech po vysazení o 78 % oproti pacientům pokračujícím v terapii bisfosfonáty [18]. Přinášíme kazuistiku (viz níže) pacientky, u níž došlo k recidivě atypické fraktury femuru 7 let po vysazení bisfosfonátu. Pacientka ovšem užívala bisfosfonáty kontinuálně 14 let. V literatuře se již objevila kazuistika ženy, u níž se atypická zlomenina femuru objevila 10 let po vysazení alendronátu poté, co jí byl jednou aplikován denosumab [19]. Léčba alendronátem u ní trvala kontinuálně 10 let.
Patogenetický mechanizmus vývoje atypické fraktury femuru není zcela jasný, ale předpokládá se kumulace mikropoškození následkem útlumu kostní remodelace antiresorpční léčbou [20]. Vázne zejména intrakortikální remodelace, která je za normálních okolností zodpovědná za hojení únavových zlomenin. Pokud kumulace mikropoškození dosáhne určité kritické meze, může dojít ke kompletní zlomenině. Primární poškození laterálního kortexu v místě maximální tahové zátěže, transverzální průběh a ztráta tříštivosti svědčí o špatné kvalitě kosti. Atypická fraktura femuru je proto považována za insuficientní frakturu. Skutečné únavové zlomeniny postihují naopak mediální kortex femuru. Při patogenezi atypických fraktur femuru se mohou uplatňovat i další účinky bisfosfonátů, jako je kumulace pentosidinu (konečný produkt pokročilé glykace), antiangiogenní efekt, vliv na maturaci kolagenu a homogennější mineralizaci kostní matrix. Tyto účinky se však v některých studiích nepotvrdily. Přestože na buněčných kulturách prokázaly bisfosfonáty přímý toxický vliv na osteoblasty a léčba bisfosfonáty je provázena poklesem kostních markerů kostní novotvorby, pokles kapacity osteoformace v místě zlomeniny se nepotvrdil [21]. K tomuto závěru se dospělo hodnocením radiologických známek hojení resekovaného kortikálního defektu v místě atypických inkompletních zlomenin ošetřených nitrodřeňovým hřebem. I genetická predispozice může být důvodem, proč někteří jedinci jsou ke vzniku atypických zlomenin náchylnější.
Recidiva atypické fraktury femuru s dlouhým odstupem od vysazení léčby ibandronátem: kazuistika 2
70letá pacientka byla vyšetřena v revmatologické ambulanci v únoru 2014 pro zátěžové bolesti v pravém třísle trvající již 7 měsíců. Léčila se dosud pro hypertenzi, hyperlipidemii, hypotyreózu a postmenopauzální osteoporózu manifestovanou zlomeninou radia vpravo. Její chronickou medikaci tvořil levotyroxin, telmisartan, bisoprolol, amlodipin, ibandronát a kalcium citrát. Fyzikální vyšetření nevykazovalo žádnou bolestivost nebo omezení pohybů v pravém kyčelním kloubu. Na rentgenovém snímku ze října 2013 byla popsána jen počínající oboustranná koxartróza. Závěr revmatologického vyšetření konstatoval, že příčina bolestí v třísle je pravděpodobně vertebrogenního původu, a proto byla doporučena rehabilitace. Při kontrole za 2 měsíce byla pacientka pro trvající bolesti odeslána ke kontrolnímu rentgenovému vyšetření 4. 4. 2014. Na RTG-snímku byla patrná inkompletní únavová zlomenina proximální diafýzy pravého femuru se ztluštěním kortikalis splňující kritéria pro atypickou frakturu femuru (obr. 1). Pacientka si nepamatovala, jak dlouho bisfosfonáty užívá, ale pátráním v dokumentaci bylo zjištěno, že užívala 10 let alendronát a 4 roky ibandronát, tedy celkově 14 let bisfosfonáty. Dle CT-vyšetření postihla atypická faktura 2/3 obvodu femuru, tedy pro hrozící kompletní frakturu byla indikována k operačnímu řešení. Byla použita osteosyntéza PFN (proximálním femorálním hřebem). Byl vysazen ibandronát a pacientka byla ponechána na suplementaci kalciem a vitaminem D. DEXA-nález v roce 2015 v oblasti bederní páteře byl v pásmu osteopenie (T-skóre – 2,2), v levém proximálním femuru rovněž v pásmu osteopenie (T-skóre – 2,3) a v krčku femuru již byla hraniční osteoporóza – 2,5), přesto pacientka nesplnila indikační kritéria k léčbě teriparatidem. Fraktura se kompletně zhojila. 11. 9. 2019 byla reoperována pro periprotetickou únavovou zlomeninu v oblasti distálního dříku. Další operační zákrok pacientka absolvovala v oblasti bederní páteře se stabilizací L4/5 pro spondylolistézu L4/5 v únoru 2021, která pacientce působila klaudikační bolesti v bederní páteři a obou stehnech po 20 m chůze. Operací zcela odezněly bolesti beder a pravého stehna. Pro trvající bolesti levého stehna bylo 19. 4. 2021 provedeno RTG-vyšetření a při něm byla zjištěna únavová zlomenina laterálního kortexu levého femuru, který byl v místě zlomeniny zesílený (obr. 6). Radiologický obraz odpovídal atypické fraktuře femuru při léčbě bisfosfonáty, přestože již byly 7 let vysazeny, ale laboratorně byl stále patrný útlum aktivity osteoblastů (nižší osteokalcin). Fraktura byla řešena konzervativně odlehčením při chůzi. Pacientka nadále nesplňovala indikační kritéria pro léčbu teriparatidem, ale léčba jí byla schválena revizním lékařem pojišťovny.
Přestože dosavadní studie považuje výskyt atypických fraktur femuru 7 let po vysazení bisfosfonátu za nepravděpodobný, lze nižší osteokalcin považovat za protrahovaný nežádoucí efekt bisfosfonátu na osteoformační složku kostní remodelace. Prověřovali jsme geometrii levé dolní končetiny a konstatovali varózní krček levého femuru (kolodiafyzární úhel 125 stupňů) a valgózní kolena, což jsou společně s vyšším BMI (31) další rizikové faktory, které se na vzniku zlomeniny mohly podílet.
Image 6. Recidiva atypické fraktury levého femuru u pacientky 7 let po vysazení bisfosfonátů 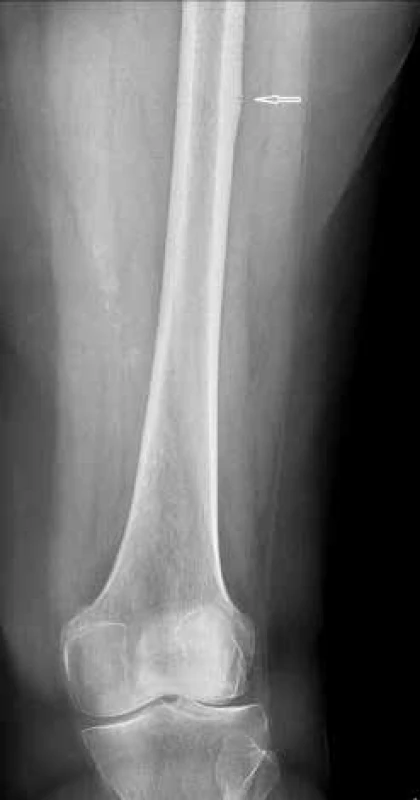
Rizikové faktory vzniku atypických fraktur femuru
Hlavní příčinou vzniku atypických fraktur femuru je dlouhodobé užívání antiresorpční léčby, jako jsou bisfosfonáty a denosumab (tab. 2). Riziková je i další medikace např. inhibitory protonové pumpy, glukokortikoidy anebo jejich kombinace. Jedná se o osoby relativně mladší, ženy užívající bisfosfonáty jsou postiženy atypickou frakturou 3krát častěji než muži [17]. Rizikem je BMI >30 a asijská rasa. Častěji pacienti s atypickou frakturou femuru trpí kardiovaskulárními chorobami. Pacienti s diabetes mellitus 1. typu vykazují vyšší výskyt subtrochanterických fraktur a fraktur diafýzy femuru. Předpokládá se tedy i vyšší výskyt fraktur atypických, ale jejich podíl zkoumán zatím nebyl [22]. Ke vzniku atypické fraktury femuru přispívá nedostatečná saturace kalcia, abúzus alkoholu a kouření. Uplatňují se i další faktory týkající se geometrie končetin jako varózní krček femuru (kolodiafyzární úhel menší než 126˚), valgozita i varozita kolene a laterální vychýlení femurů. Předmětem zájmu se stále více stávají genetické faktory, a to zejména u osob po atypické fraktuře femuru, které neužívaly žádnou rizikovou medikaci. U některých těchto osob byly nalezeny polymorfizmy genů, které jsou známy u monogenně podmíněných kostních chorob [23].
Pseudofraktury podobné atypickým frakturám femuru
Pseudofraktury velmi podobné atypickým frakturám femuru se vyskytují u některých vzácných geneticky podmíněných onemocnění skeletu (tab. 3) s poruchou v oblasti mineralizace, remodelace, syntézy a struktury kolagenu a nebo funkce osteocytů. Pečlivým vyšetřením pacienta s atypickou frakturou femuru, zejména toho, který neužíval antiresorpční léčbu, může dojít k odhalení těchto onemocnění [24]. Upozornit by nás měl výskyt těchto onemocnění v rodině pacienta. U pacienta s osteogenesis imperfecta můžeme vidět modré skléry a deformity femurů [25]. V anamnéze pacienta s hypofosfatázií budou těžké bolesti kolen, kalcifikující entezitidy, mnohočetné faktury metatarzů a renální koliky, v laboratorních vyšetřeních výrazný pokles aktivity kostní, a tím i celkové alkalické fosfatázy. Redukce aktivity osteoklastů a vysoké hodnoty BMD (T-skóre > 4,0) doprovázejí pyknodysostózu a osteopetrózu [26,27].
Table 2. Rizikové faktory vzniku atypických fraktur femuru 
Table 3. Pseudofraktury podobné atypické fraktuře femuru 
Terapie atypických fraktur femuru Řešení atypických zlomenin je buď chirurgické, nebo konzervativní (schéma). Zda bude pacient s inkompletní zlomeninou léčen konzervativně či chirurgicky, rozhoduje traumatolog. V každém případě je nutné vyloučit inkompletní frakturu druhostranného femuru a antiresorpční léčbu okamžitě vysadit.
Schéma | Terapie atypických fraktur femuru 
V případě konzervativního postupu traumatolog nebo ortoped nařídí odlehčování končetiny oporou dvěma francouzskými holemi. Měli bychom se postarat o dostatečný příjem kalcia a vitamínu D.
U atypických zlomenin je nutno počítat s prodlouženým hojením.
Ke zvážení je podávání teriparatidu, který dle observačních studií urychloval hojení chirurgicky ošetřených atypických zlomenin. U neoperovaných zlomenin se jich 43 % zhojilo, ale 30 % nikoliv a 13 % progredovalo do kompletní zlomeniny [28]. Teriparatid je doporučován zejména u pacientů s těžkou osteoporózou.
Znovunasazení antiresorpční léčby bychom měli odložit až dle vývoje kostních markerů a BMD, v případě chirurgicky ošetřených bilaterálních zlomenin je možné antiresorpční léčbu vrátit ihned po zhojení.
Závěr
Atypická fraktura femuru je vzácnou, ale velmi závažnou komplikací dlouhodobé antiresorpční léčby osteoporózy. Minimální trauma pak způsobí zlomeninu stehenní kosti, která je nejsilnější kostí v lidském těle. Osteolog se dozví o zlomenině dodatečně. Upozornit na atypickou frakturu by měla lokalizace zlomeniny pod úrovní trochanteru a prodromální bolesti. Po zajištění předoperační RTGdokumentace je třeba poskytnout kritéria ASBMR radiologovi, informovat jej o mechanizmu vzniku zlomeniny a požádat o zhodnocení, zda zlomenina splňuje kritéria pro atypickou fakturu femuru. Nejdůležitějším radiologickým obrazem je horizontální linie lomu laterálního kortexu. Po zjištění atypické fraktury musí následovat okamžité vysazení antiresorpční léčby.
Vzniku zlomeniny předchází inkompletní zlomenina, na kterou by nás mohly upozornit prodromální bolesti třísla nebo stehna. Pacient s inkompletní atypickou frakturou může být zcela asymptomatický. Užitečným nástrojem k odhalení rozšíření laterální kortiky obklopující počínající frakturu může být scan femuru, který nabízejí denzitometry značky Hologic i Lunar. Rozhodnout o terapii inkompletní atypické fraktury musí traumatolog. Osteolog kromě vysazení antiresorpční léčby zváží možnost nasazení osteoanabolické léčby.
Pacienti s atypickou frakturou femuru, kteří neužívali rizikovou medikaci, by měli být podrobně vyšetřeni. Některá geneticky podmíněná onemocnění skeletu mohou být diagnostikována až v dospělosti.
Odůvodněný je požadavek na přehodnocení vylučujících ASBMR-kritérií, které se týká periprotetických zlomenin femuru. Až 10 % těchto zlomenin i přes správné uložení implantátu vykazuje radiologický obraz atypických fraktur a i asociaci s dlouhodobou léčbou bisfosfonáty. Uznání existence tohoto typu zlomenin by mohlo vést k častější monitoraci pacientů s kloubními implantáty, pokud užívají dlouhodobě antiresorpční léčbu. Je na dalším zkoumání, zda by se v případě okamžitého vysazení antiresorpční léčby zlepšily podmínky pro hojení těchto zlomenin.
Prevencí atypických fraktur femuru by měly být „lékové prázdniny“ v případě léčby bisfosfonáty. Pokračovaní léčby delší než 5 let by mělo být vyhrazeno pro pacienty s vysokým rizikem osteoporotické fraktury vertebrální nebo fraktury krčku femuru. Zvažujeme-li změnu několikaleté léčby bisfosfonáty na denosumab, je na zvážení provést RTG-vyšetření kyčlí a femurů k vyloučení asymptomatické inkompletní fraktury femuru nebo i vmezeření lékových prázdnin. Toto je názor autorky článku na základě její klinické zkušenosti. Žádné takové oficiální doporučení neexistuje.
Received | Doručeno do redakce | Doručené do redakcie 6. 11. 2021
Accepted | Přijato po recenzi | Prijaté po recenzii 5. 12. 2021MUDr. Lenka Franeková, Ph.D. | lenka.franekova@uvn.cz | www.uvn.cz
Sources
- Marshall RA, Mandell JC, Weaver MJ et al. Imaging features and management of stress, atypical, and pathologic fractures. RadioGraphics 2018; 38(7): 2173–2192. Dostupné z DOI: <http://dx.doi. org/10.1148/rg.2018180073>.
- Png MA, Mohan PC, Koh J et al. Natural history of incomplete atypical femoral fractures in patients after a prolonged and variable course of bisphosphonate therapy – a long - term radiological follow - -up. Osteoporos Int 2019; 30(12): 2417–2428. Dostupné z DOI: <http:// dx.doi.org/10.1007/s00198–019–05067–7>.
- Shane E, Burr D, Abrahamsen B et al. Atypical subtrochanteric and diaphyseal femoral fractures: Second report of task force of the American society for bone and mineral research. J Bone Miner Res 2014; 29(1): 1–23. Dostupné z DOI: <http://dx.doi.org/10.1002/jbmr.1998>.
- Adams AL, Xue F, Chantra JQ et al. Sensitivity and specificity of radiographic characteristics in atypical femoral fractures. Osteoporos Int 2017; 28(1): 413–417. Dostupné z DOI: <http://dx.doi.org/10.1007/ s00198–016–3809-y>
- LeBlanc ES, Rosales AG, Genant HK et al. Radiological criteria for atypical features of femur fractures: what we can learn when applied in a clinical study setting. Osteoporos Int 2019; 30(6): 1287–1295. Dostupné z DOI: <http://dx.doi.org/10.1007/s00198–019–04869-z>.
- Tomonori B, Masataka U, Hironori O et al. Atypical periprosthetic femoral fractures after arthroplasty for fracture are at high risk of complications. Sci Rep 2021; 11(1):14378. Dostupné z DOI: <http:// doi: 10.1038/s41598-021-93574-1>.
- Leclerc JT, Michou L, Vaillancourt F et al. Prevalence and characteristics of atypical periprosthetic femoral fractures. J Bone Miner Res 2019; 34(1): 83–92. Dostupné z DOI: <http://dx.doi.org/10.1002/ jbmr.3584>.
- MacKenzie SA, Ng RT, Snowden G et al. Periprosthetic atypical femoral fractures exist and are associated with duration of bisphosphonate therapy. Bone Joint J 2019; 101-B(10): 1285–1291. Dostupné z DOI: <http://dx.doi.org/10.1302/0301–620X.101B10.BJJ-2019 – 0599.R2>.
- Dózsai D, Ecseri T, Csonka I et al. Atypical periprosthetic femoral fracture associated with long-term bisphosphonate therapy. J Orthop Surg Res 2020; 15(1): 414–420. Dostupné z DOI: <http://dx.doi. org/10.1186/s13018–020–01941-x>.
- Simoes ND, Goncalves Z, Moreno J et al. Peri-implant atypical fractures associated with bisphosphonates: Should this clinical entity be included in the definition of atypical femoral fracture? Case report. J Orthop Case Rep 2018; 8(4): 66–69. Dostupné z DOI: <http://dx.doi. org/10.13107/jocr.2250–0685.1164>.
- Gedmintas L, Solomon DH, Kim SC. Bisphosphonates and risk of subtrochanteric, femoral shaft, and atypical femur fracture: a systematic review and meta-analysis. J Bone Miner Res 2013; 28(8): 1729 – 1737. Dostupné z DOI: <http://dx.doi.org/10.1002/jbmr.1893>.
- Adler RA, Fuleihan GE, Bauer DC et al. Managing osteoporosis in patients on long-term bisphosphonate treatment: Report of a task force of the American society for bone and mineral research. J Bone Miner Res 2016; 31(1): 16–35. Dostupné z DOI: <http://dx.doi. org/10.1002/jbmr.2708>.
- Dell R, Greene D. A proposal for an atypical femur fracture treatment and prevention clinical practice guideline. Osteoporosis Int 2018; 29(6):1277–1283. Dostupné z DOI: <http://dx.doi.org/10.1007/ s00198–018–4506–9>.
- Guanabens N, Moro-Álvarez MJ, Casado E et al. The next step after anti-osteoporotic drug discontinuatio: an up-to-date review of sequential treatment. Endocrine 2019; 64(3): 441–455. Dostupné z DOI: <http://dx.doi.org/10.1007/s12020–019–01919–8>.
- Allison MB, Markman L, Rosenberg Z et al. Atypical incomplete femoral fractures in asymptomatic patients on long term bisphosphonate therapy. Bone 2013; 55(1): 113–118. Dostupné z DOI: <http:// dx.doi.dorg/10.1016/j.bone.2013.03.018>.
- Schilcher J, Michaëlsson K, Aspenberg P et al. Bisphosphonate use and atypical fractures of the femoral shaft. N Engl J Med 2011; 364(18): 1728–1737. Dostupné z DOI: <http://dx.doi.org/10.1056/ NEJMoa1010650>
- Schilcher J, Koeppen V, Aspenberg P et al. Risk of atypical femoral fracture during and after bisphosponate use. Acta Orthop 2015; 8(1): 100–107. Dostupné z DOI: <http://dx.doi.org/10.3109/17453674.2015 .1004149>.
- Dennison EM, Cooper C, Kanis JA et al. Fracture risk following intermission of osteoporosis therapy. Osteoporosis Int 2019; 30(9): 1733–1743. Dostupné z DOI: <http://dx.doi.org/10.1007/s00198 – 019–05002-w>.
- Smith MD, Haseman OJ, Garza JAV et al. Bilateral atypical fractures of the femur: ten years after ten years of bisphosponate therapy. Bone Rep 2021; 15 : 101112. Dostupné z DOI: <http://dx.doi.org/10.1016/j.bonr.2021.101112>.
- Gun-Il I, Seung-Hyo J. Pathogenesis, management and prevention of atypical femoral fractures. J Bone Metab 2015; 22(1): 1–8. Dostupné z DOI: <http://dx.doi.org/10.11005/jbm.2015.22.1.1>.
- Bögl HP, Aspenberg P, Schilcher J. Undisturbed local bone formation capacity in patients with atypical femoral fractures: a case series. Osteoporosis Int 2017; 28(8): 2439–2444. Osteoporosis Int 2017; 28(8): 2439–2444. Dostupné z DOI: <http://dx.doi.org/10.1007/ s00198–017–4058–4>.
- Rasmussen NH, Dal J, Vries F et al. Diabetes and fractures? new evidence of atypical femoral fractures. Osteoporosis Int 2020; 31(3): 447–455. Dostupné z DOI: <http://dx.doi.org/10.1007/s00198–019 – 05224-y>.
- Funck-Brentano T, Ostertag A, Debiais F et al. Identification of a p.Arg708Gln variant in COL1A2 in atypical femoral fractures. Joint Bone Spine 2017; 84(6): 715–718. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jbspin.2016.11.014>.
- Nguyen HH, Laarschot DM, Verkerk AJ. Genetic risk factors for atypical femoral fractures (AFFs): a systematic review. JBMR Plus 2018; 2(1): 1–11. Dostupné z DOI: <http://dx.doi.org/10.1002/jbm4.10024>.
- Andersen JD, Bünger MH, Rahbek O et al. Do femoral fractures in adult patients with osteogenesis imperfecta imitate atypical femoral fractures? A case series. Osteoporosis Int 2019; 30(2): 513–517. Dostupné z DOI: <http://dx.doi.org/10.1007/s00198–018–4769–1>.
- Romans M, Sambandan B, Moses J et al. A rare case of pycnodysostosis: technical difficulties in managing long bone fractures. J Clin Orthop Trauma 2020; 11(2): 332–338. Dostupné z DOI: <http://dx.doi. org/10.1016/j.jcot.2018.09.012>.
- Wu CC, Econs MJ, DiMeglio LA et al. Diagnosis and management of osteopetrosis: consensus guidelines from the osteopetrosis working group. J Clin Endocrinol Metab 2017; 102(9): 3111–3123. Dostupné z DOI: <http://dx.doi.org/10.1210/jc.2017–01127>.
- Laarschot DM, McKenna MJ, Abrahamsen B et al. Medical management of patients after atypical femur fractures: a systematic review and recommendations from the European Calcified Tissue Society 2020. J Clin Endocrinol Metab 2020; 105(5): 1682–1699. Dostupné z DOI: <http://dx.doi.org/10.1210/clinem/dgz295>
Labels
Clinical biochemistry Paediatric gynaecology Paediatric radiology Paediatric rheumatology Endocrinology Gynaecology and obstetrics Internal medicine Orthopaedics General practitioner for adults Radiodiagnostics Rehabilitation Rheumatology Traumatology Osteology
Article was published inClinical Osteology

2021 Issue 4-
All articles in this issue
- Péče o pacienty s osteoporózou v období pandemie COVID-19
- Atypické fraktury femuru – co je nového?
- Vliv podkožního tuku, viscerálního tuku a objemu pánevní kosti na obsah kostních minerálů: pilotní studie na rutinních CT
- Výber z najnovších vedeckých informácií v osteológii
- Doplnění sborníku abstrakt: XXIV. mezinárodní kongres českých a slovenských osteologů
- Clinical Osteology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Atypické fraktury femuru – co je nového?
- Vliv podkožního tuku, viscerálního tuku a objemu pánevní kosti na obsah kostních minerálů: pilotní studie na rutinních CT
- Péče o pacienty s osteoporózou v období pandemie COVID-19
- Doplnění sborníku abstrakt: XXIV. mezinárodní kongres českých a slovenských osteologů
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

