-
Medical journals
- Career
Atraumatické heterotopické osifikáty po respiračnom zlyhaní a prolongovanej mechanickej ventilácii: kazuistika
Authors: Jr Kloc Ján 1; Šteňo Boris 2; Sr Kloc Ján 1
Authors‘ workplace: Oddelenie ortopédie, FNsP J. A. Reimana, Prešov 1; II. ortopedicko- traumatologická klinika LF UK a UNB, Nemocnica sv. Cyrila a Metoda, Bratislava 2
Published in: Clinical Osteology 2021; 26(2): 98-102
Category:
Overview
Heterotopická osifikácia je známa často sa vyskytujúca komplikácia po úrazoch, operáciách pohybového aparátu a neurotraume. Prezentujeme prípad pacientky, u ktorej došlo k rozvoju heterotopických osifikátov s obrazom kostnej ankylózy bedrových kĺbov po prolongovanej umelej pľúcnej ventilácii z dôvodu pľúcneho zlyhania pri chrípkovej pneumónii H1N1. Atraumatická heterotopická osifikácia sa vyskytuje u kriticky chorých pacientov vyžadujúcich mechanickú ventiláciu, vrátane pacientov s COVID-19. Imobilizáciu a umelú pľúcnu ventiláciu považujeme za možné príčiny heterotopickej osifikácie. Včasná diagnostika a implementácia potenciálne preventívnych a terapeutických možností, ako podávanie nesteroidných antireumatík a vhodná rehabilitačná liečba, sú potrebné na zníženie morbidity u rizikových pacientov. Chirurgická excízia heterotopických osifikátov musí byť správne načasovaná s ohľadom na riziko recidívy a ireverzibilné poškodenie postihnutého kĺbu.
Klíčová slova:
COVID-19 – heterotopická osifikácia – umelá pľúcna ventilácia
Úvod
Heterotopická osifikácia je proces, pri ktorom vzniká ektopická lamelárna kosť v mäkkých extraskeletárnych štruktúrach, najčastejšie v okolí veľkých kĺbov [1]. Prejavuje sa bolesťami kĺbov a svalov, funkčným obmedzením kĺbov, môže spôsobiť útlak nervovo-cievnych štruktúr a vznik tlakových dekubitov [2].
Heterotopické osifikáty (HO) vznikajú pri rôznych patologických stavoch a možno ich rozdeliť na 3 základné subtytypy [3]: geneticky podmienené, posttraumatické a neurogénne. Geneticky podmienené formy zahŕňajú autozomálne dominantne dedičné ochorenia fibrodysplasia ossificans progressiva a progresívna kostná heteroplázia s generalizovaným výskytom osifikátov [4,5].
Posttraumatické HO vznikajú ako dôsledok priameho poškodenia štruktúr pohybového aparátu po úrazoch alebo operáciách, často sa vyskytujú tiež po popáleninách [2].
Neurogénne HO vznikajú najčastejšie ako komplikácia pri patologických stavoch spojených s traumatickým poškodením centrálneho nervového systému (CNS) [3], ako sú úrazy mozgu (TBI -Traumatic Brain Injury) a miechy (SCI – Spinal Cord Injury) [6]. Avšak sú popísané aj prípady neurogénnych HO po infekciách CNS (encefalitídy, poliomyelitída alebo tetanus), mozgových tumoroch, náhlych cievnych mozgových príhodách a Guillainovom-Barrého syndróme [3,7].
Prinášame prípad pacientky bez anamnézy úrazu, operácie, popálenín alebo traumatického poškodenia CNS, u ktorej došlo k vzniku heterotopických osifikátov s obrazom kostnej ankylózy bedrových kĺbov po prolongovanej umelej pľúcnej ventilácii (UPV) pre pľúcne zlyhanie pri chrípkovej pneumónii H1N1. V časti diskusia prinášame prehľad v literatúre popísaných HO, ktoré vznikli atraumaticky u pacientov po prolongovanej UPV a rozoberáme aspekty ich etiopatogenézy a správneho načasovania chirurgickej excízie.
Kazuistika
59-ročná žena, 20 rokov sledovaná a liečená pre psoriázu, bola vo februári 2011 prijatá na Oddelenie pneumológie Nemocnice A. Leňa Humenné pre týždeň trvajúci febrilný stav so suchým dráždivým kašľom, dušnosťou a RTG-nálezom obojstranných rozsiahlych infiltrátov typu mliečneho skla na pľúcach. Pre pokles saturácie kyslíka na 60 % a ďalšie zhoršovanie stavu bola pacientka preložená na Oddelenie anesteziológie a intenzívnej medicíny (OAIM) s nutnosťou intubácie a UPV. Po 17 dňoch
kontinuálnej analgosedácie a podpore katecholamínmi bola pacientka postupne prevedená na spontánnu ventiláciu a extubovaná. Vzhľadom na röntgenologický, klinický a mikrobiologický nález bola počas hospitalizácie na OAIM podávaná antibiotická a antivirotická liečba v 3-kombinácii – Tamiflu, Meropenem, Colimycin.Po prebudení z umelého spánku sa pacientka sťažovala na silné bolesti v oblasti bedrových kĺbov s výrazným obmedzením hybnosti. Stav bol uzavretý ako postinfekčná paraparéza dolných končatín a bola začatá rehabilitácia. Po obdržaní výsledku sérologického vyšetrenia, ktoré potvrdilo chrípkovú pneumóniu H1N1, bola pacientka preložená v stabilizovanom stave na Oddelenie pneumológie, odkiaľ bola po 1 mesiac trvajúcej hospitalizácii preložená do Národného rehabilitačného centra Kováčová.
Napriek dlhodobej intenzívnej rehabilitácii pretrvávalo výrazne funkčné obmedzenie bedrových kĺbov. RTG-snímka panvy 1 rok po umelej pľúcnej ventilácii potvrdila výskyt mohutných paraartikulárnych heterotopických osifikátov oboch bedrových kĺbov s obrazom kostnej ankylózy (obr. 1).
Na naše pracovisko bola pacientka odoslaná za účelom operačného riešenia stavu 3 roky po vzniku HO s nulovou hybnosťou bedrových kĺbov. V apríli 2014 bola vykonaná parciálna exstirpácia osifikátov z oblasti pravého bedrového kĺbu, avšak pooperačne došlo k nekróze hlavy femuru s jej kraniálnou subluxáciou (obr. 2). Stav bol v decembri 2015 riešený implantáciou totálnej endoprotézy (obr. 3). Vzhľadom na výborný funkčný výsledok bez recidívy heterotopických osifikátov v oblasti pravého bedrového kĺbu bol indikovaný operačný zákrok vľavo. V decembri 2016 bola vykonaná exstirpácia HO z okolia ľavého bedrového kĺbu s implantáciou totálnej endoprotézy v jednej dobe (obr. 4). Pri kontrolnom vyšetrení v decembri 2017 pacientka dosiahla výborný funkčný výsledok oboch bedrových kĺbov s flexiou 100 stupňov, vnútornou rotáciou 10 stupňov a vonkajšou rotáciou 30 stupňov. Röntgenologicky sme nepozorovali recidívu heterotopických osifikátov (obr. 5).
Image 1. Atraumatické heterotopické osifikáty s obrazom kostnej ankylózy bedrových kĺbov 1 rok po umelej pľúcnej ventilácii 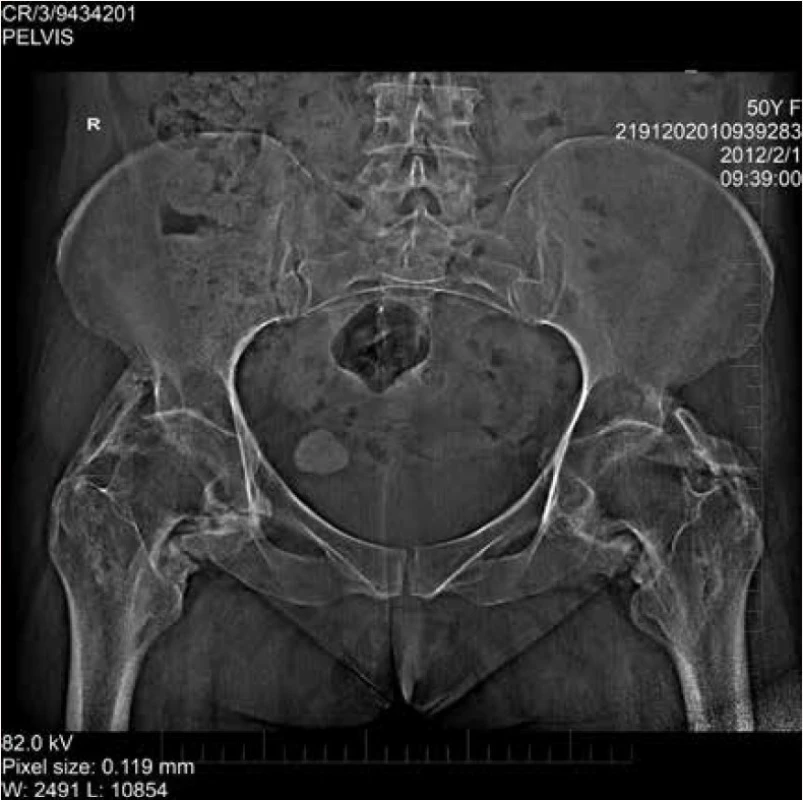
Image 2. Stav po parciálnej exstirpácii heterotopických osifíkátov v teréne lokálnej osteoporózy s rozvojom nekrózy hlavy femuru 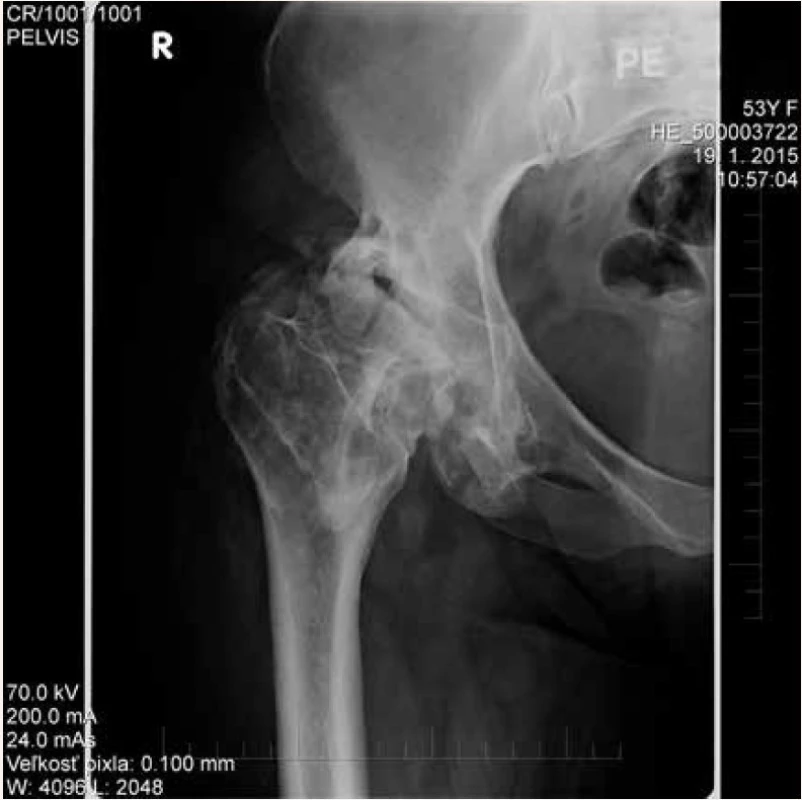
Image 3. Stav riešený implantáciou totálnej endoprotézy pravého bedrového kĺbu s použitím závitoreznej jamky 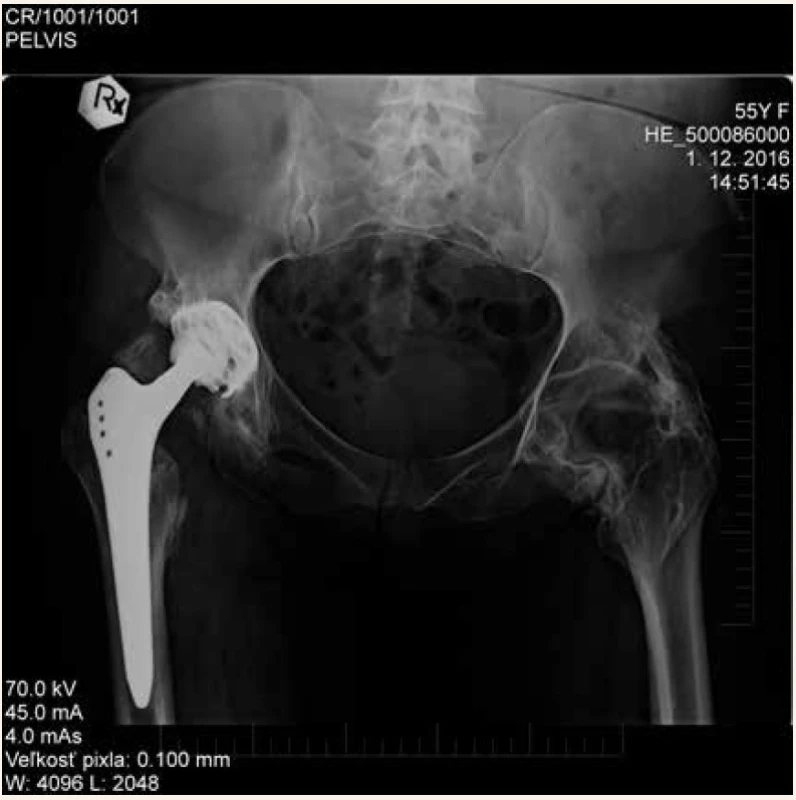
Image 4. Stav po exstirpácii heterotopických osifikátov ľavého bedrového kĺbu s implantáciou totálnej endoprotézy v jednej dobe 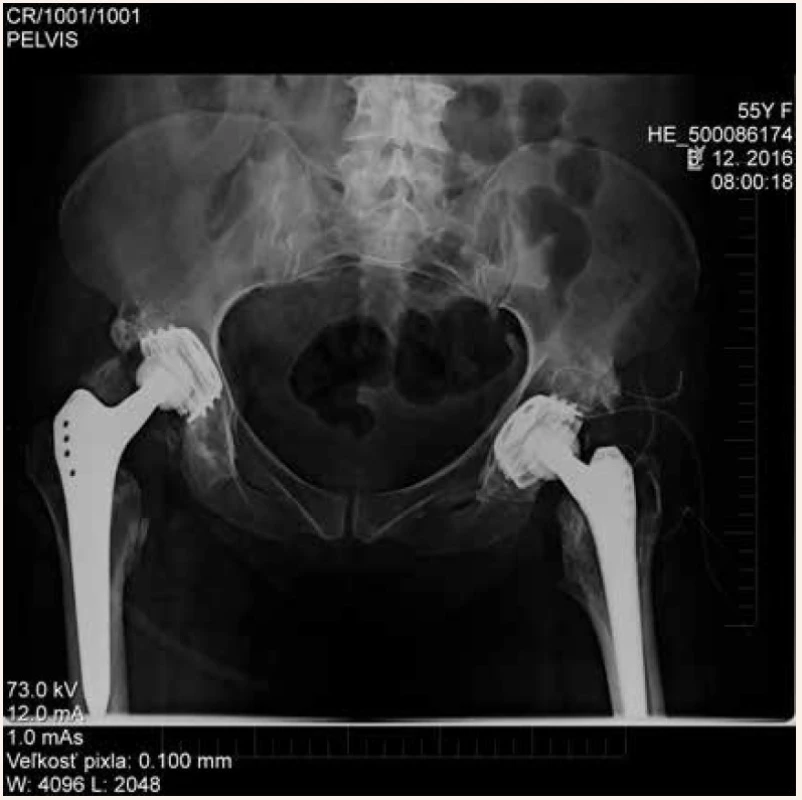
Image 5. Rok po definitívnom riešení bez recidívy heterotopických osifikátov 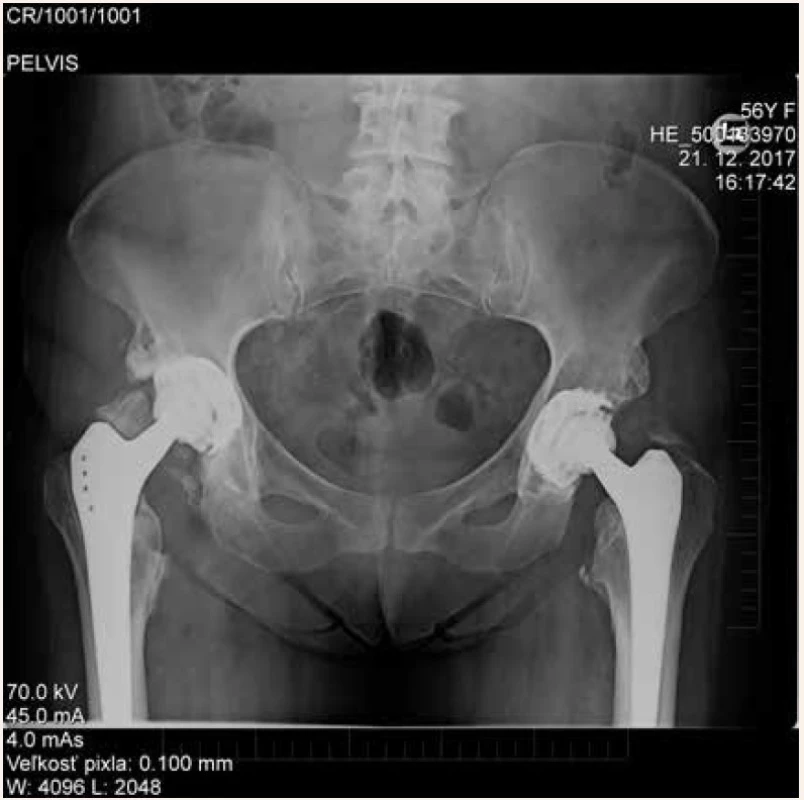
Diskusia
Etiopatogenéza heterotopickej osifikácie nie je definitívne objasnená, no javí sa ako multifaktoriálna [8]. Trauma, genetická predispozícia a zápalové stavy sú predpokladané kauzálne faktory. Podľa postulátu Chalmers et al [9] musia byť pri vzniku ektopickej kosti splnené 3 podmienky: (1) prítomnosť pluripotentnej mezenchymálnej osteoprogenitórnej bunky (2) vplyv osteoinduktívnych faktorov (3) permisívne prostredie.
Ak máme prípad našej pacientky zaradiť do jedného zo subtypov HO, pravdepodobne najvhodnejšou kategóriou sú neurogénne HO, napriek neprítomnosti priameho poškodenia CNS. Vzťahy medzi nervovým systémom a kosťou nie sú kompletne pochopené, ale je objasnený priamy efekt špecifických neurotransmiterov na kostný metabolizmus [10,11]. Viaceré štúdie naznačujú, že umelá pľúcna ventilácia je rizikovým faktorom pre formáciu HO [12–17]. Proliferácia kostných buniek je zvýšená pri nízkych koncentráciách kyslíka [18]. Predpokladaným mechanizmom vplyvu arteficiálnej ventilácie na formáciu HO je porucha homeostázy, predovšetkým elektrolytov (kalcium a fosfor) a acidobázickej rovnováhy. Christakou et al [12] považuje imobilizáciu taktiež za potenciálny rizikový faktor vzniku HO, keďže je spojená so svalovou atrofiou z inaktivity a prozápalovým stavom, ktorý vytvára permisívne prostredie ako ho popísal Chalmers et al [9]. Christakou et al naviac považuje neuromuskulárnu blokádu za dôležitý faktor vo vývoji HO, farmakologickú paralýzu dáva do paralely s poškodením CNS [12].
Chirurgická excízia HO je indikovaná pri klinicky významných HO [2,19,20]. Je nevyhnutné správne načasovanie operačného výkonu, predovšetkým s ohľadom na riziko recidívy. Garland [2] odporúča excíziu traumatických HO 6 mesiacov po úraze, 1 rok po SCI a 18 mesiacov po TBI. Posledné dáta naznačujú, že resekcia nezrelých HO nemusí jednoznačne viesť k zvýšenému riziku recidívy a odďaľovanie chirurgickej intervencie môže viesť k ireverzibilnému kĺbnemu poškodeniu [19,20]. Podobne v prípade našej pacientky, kedy sme vykonali excíziu osifikátov viac ako 3 roky po vzniku kostnej ankylózy, peroperačne bola prítomná výrazná lokálna osteoporóza kostí bedrového kĺbu z inaktivity a pooperačne došlo k deštrukcii kĺbu, nekróze hlavy femuru s jej kranializáciou. Stav musel byť riešený náhradou bedrového kĺbu. Napriek výraznej osteoporóze bol s úspechom použitý necementovaný typ endoprotézy so závitoreznou jamkou. Kontralaterálnu stranu sme sa po predošlých skúsenostiach rozhodli riešiť excíziou HO a implantáciou rovnakého typu endoprotézy v jednej dobe.
V literatúre je popísaných viacero prípadov HO, ktoré vznikli atraumaticky po prolongovanej UPV. V roku 1993 Clements et al [13] popísali 3 prípady HO u pacientov po hospitalizácii na jednotke intenzívnej starostlivosti (JIS). V prvom prípade pacienta so SIRS (Systemic Inflammatory Response Syndrome/syndróm systémovej zápalovej odpovede) a pneumokokovou pneumóniou sa HO vyskytli bilaterálne v okolí distálnych femurov, ramien a panvy. Ich druhý prípad atraumatických HO vznikol po pneumónii spôsobenej Pseudomonas aeruginosa. V treťom prípade išlo o pacienta s ARDS (Acute Respiratory Distress Syndrome/syndróm akútnej respiračnej tiesne), u ktorého neidentifikovali špecifický mikrób. Vo všetkých 3 prípadoch sa HO vyskytli bilaterálne a symetricky, v stavoch signifikantne kompromitovaného dýchania v zmysle ARDS a pľúcneho zlyhania.
Prípad podobný našej kazuistike popísali Davis et al [14] v roku 2012, kedy došlo k vzniku atraumatických HO po pľúcnom zlyhaní v dôsledku chrípkovej pneumónie H1N1. Jednalo sa o pacientku, ktorá bola pre ARDS ventilovaná po dobu 33 dní a s odstupom niekoľkých mesiacov jej bola pre bolesť vykonaná RTG-snímka ľavého kolena s nálezom heterotopickej osifikácie v oblasti distálneho stehna. Vykonaná bola excízia HO s pooperačnou rádioterapiou. 8 týždňov po operácii nebola pozorovaná recidíva HO.
V neposlednom rade a zároveň ako jeden z hlavných dôvodov uverejnenia našej kazuistiky je nutné spomenúť recentne popísané prípady výskytu heterotopických osifikátov u pacientov s ochorením COVID-19 vyžadujúcich UPV. V septembri 2020 Meyer et al [15] uverejnili 4 prípady pacientov, u ktorých došlo k vzniku HO po ťažkom priebehu COVID-19 s nutnosťou UPV na JIS po dobu 26 až 28 dní. V 3 prípadoch sa HO vyvinuli v oblasti bedrových kĺbov a v 1 prípade v oblasti ramien. K prejavom v zmysle bolestivého obmedzenia hybnosti bedrových, resp. ramenných kĺbov došlo u týchto pacientov včasne, t. j. 30. až 41. deň od začiatku hospitalizácie. Diagnóza bola potvrdená CT-vyšetrením a scintigraficky, sledovaná bola elevácia hodnôt ALP. Následne v decembri 2020 Aziz et al [16] publikovali 2 prípady pacientov, u ktorých došlo k vzniku HO po 1 mesiac trvajúcej mechanickej ventilácii pri ochorení COVID-19. U oboch pacientov došlo k bolestivému obmedzeniu hybnosti ramien niekoľko mesiacov po prepustení s röntgenologicky potvrdeným obrazom HO v okolí ramenných kĺbov. V decembri 2020 Stoira et al [17] popísali výskyt heterotopických osifikátov u 10 z 52 pacientov s ťažkým priebehom COVID-19 vyžadujúcich prolongovanú UPV. Do analýzy bolo zahrnutých 52 pacientov, ktorí absolvovali viac ako jedno CT-vyšetrenie počas hospitalizácie. 5 pacientov udávalo výraznú bolestivosť ramena, lakťa, eventuálne bedra s obmedzením hybnosti. CT-vyšetrenie vykonané v mediáne 43 dní (35 až 48 dní) po začiatku hospitalizácie odhalilo ďalších 5 asymptomatických pacientov s HO v okolí ramena, lakťa, resp. bedra. Ďalšie klinické štúdie sú potrebné na určenie presnej incidencie heterotopickej osifikácie u kriticky chorých pacientov s COVID-19 odkázaných na UPV a identifikácie rizikových faktorov vzniku HO v tejto skupine pacientov, ako sú vek, pohlavie, pridružené ochorenia a genetická predispozícia.
Záver
Popísané prípady reprezentujú skupinu pacientov, u ktorých došlo k rozvoju HO bez prítomnosti 2 typických kauzálnych faktorov: poškodenie nervového systému a trauma. Ako možná príčina vzniku HO sa javí imobilizácia a/alebo respiračné zlyhanie s nutnosťou pľúcnej ventilácie. Na tieto faktory je nutné zamerať sa pri ďalšom výskume patogénezy HO. Zároveň je potrebné implementovať a overiť potenciálne preventívne a terapeutické možnosti, predovšetkým podávanie nesteroidných antireumatík a vhodnú rehabilitačnú liečbu. Efekt nesteroidných antireumatík je dokázaný v primárnej i sekundárnej prevencii u pacientov s traumatickými a neurogénnymi HO [21]. Z hľadiska rehabilitácie sa javí ako najefektívnejšia včasná mobilizácia kĺbov vo fyziologickom nebolestivom rozsahu [3].
doc. MUDr. Boris Šteňo, PhD. | steno@pe.unb.sk | www.unb.sk
Received | Doručené do redakcie | Doručeno do redakce 14. 7. 2021
Accepted | Prijaté po recenzii | Přijato po recenzi 4. 8. 2021
Sources
- Brooker AF, Bowerman JW, Robinson RA et al. Ectopic ossification following total hip replacement. Incidence and method of classification. J Bone Joint Surg Am 1973; 55(8): 1629–1632.
- Garland DE. A clinical perspective on common forms of acquired heterotopic ossification. Clin Orthop 1991; (263): 13–29.
- Kľoc J. Neurogenic heterotopic ossification. Clinic Osteol 2020; 25(3): 128–134.
- Pignolo RJ, Kaplan FS. Clinical staging of fibrodysplasia ossificans progressiva (FOP). Bone 2018; 109 : 111–114. Dostupné z DOI: <http:// doi: 10.1016/j.bone.2017.09.014>.
- Kaplan FS, Craver R, MacEwen GD et al. Progressive osseous heteroplasia: a distinct developmental disorder of heterotopic ossification. Two new case reports and follow-up of three previously reported cases. J Bone Joint Surg Am 1994; 76(3): 425–436.
- Cipriano CA, Pill SG, Keenan MA. Heterotopic ossification following traumatic brain injury and spinal cord injury. J Am Acad Orthop Surg 2009; 17 : 689–697. Dostupné z DOI: <http://doi: 10.5435/00124635 – 200911000–00003>.
- Halas RA, Karuppiah S. Heterotopic ossification of the hip after stroke. Curr Orthop Pract 2011; 22(2): E19–E21. Dostupné z DOI: <http://dx.doi.org/10.1097/BCO.0b013e3181ff73af>.
- Ebinger T, Roesch M, Kiefer H et al. Influence of etiology in heterotopic bone formation of the hip. J Trauma 2000; 4 8 : 1058–1062. Dostupné z DOI: <http://doi: 10.1097/00005373–200006000–00010>.
- Chalmers J, Gray DH, Rush J. Observations on the induction of bone in soft tissues. J Bone Joint Surg 1975; 57(B): 36–45.
- Jones KB, Mollano AV, Morcuende JA et al. Bone and brain: a review of neural, hormonal, and musculoskeletal connections. Iowa Orthop J 2004; 24 : 123–132.
- Chen D, Zhao M, Mundy GR. Bone morphogenetic proteins. Growth Factors 2004; 22(4): 233–241. Dostupné z DOI: <http://doi: 10.1080/08977190412331279890>.
- Christakou A, Alimatiri M, Kouvarakos A et al. Heterotopic ossification in critical ill patients: a review. Int J Physiother Res 2013; 1(4):188 – 195.
- Clements NC jr, Camilli AE. Heterotopic ossification complicating critical illness. Chest 1993 ;104(5):1526–1528. Dostupné z DOI: <http://doi: 10.1378/chest.104.5.1526>.
- Davis C, Kolovich GP, Scharschmidt TJ. Atraumatic heterotopic ossification in the setting of prolonged intubation because of H1N1 influenza: a case report. Orthop Surg 2012; 4(4): 258–262. Dostupné z DOI: <http://doi: 10.1111/os.12009>.
- Meyer C, Haustrate MA, Nisolle JF, Deltombe T. Heterotopic ossification in COVID-19: a series of 4 cases. Ann Phys Rehabil Med 2 020; 6 3(6): 5 65–567. D ostupné z DOI: < http://doi: 1 0.1016/j.rehab.2020.09.010>.
- Aziz A, Choudhari R, Alexander AJ et al. Heterotopic ossification post COVID-19: Report of two cases. Radiol Case Rep 2021; 16 : 404 – 409. Dostupné z DOI: <http://doi: 10.1016/j.radcr.2020.12.002>.
- Stoira E, Elzi L, Puligheddu C et al. High prevalence of heterotopic ossification in critically ill patients with severe COVID-19. Clin Microbiol 2 021; 2 7(7): 1 049–1050. D ostupné z DOI: < http://doi: 1 0.1016/j. cmi.2020.12.037>.
- Brighton CT, Schaffer JL, Shapiro DB et al. Proliferation and macromolecular synthesis by rat calvarial bone cells grown in various oxygen tensions. J Bone Joint Surg Am 1991; 9 : 847–854. Dostupné z DOI: <http://doi: 10.1002/jor.1100090610>.
- Genet F, Jourdan C, Lautridou C et al. The impact of preoperative hip heterotopic ossification extent on recurrence in patients with head and spinal cord injury: a case control study. PLoS One 2011; 6:e23129. Dostupné z DOI: <http://doi: 10.1371/journal.pone.0023129>.
- Denormandie P, de l’Escalopier N, Gatin L et al. Resection of neurogenic heterotopic ossification (NHO) of the hip. Orthop Traumatol Surg Res 2018; 104(1S): S121-S127. Dostupné z DOI: <http://doi: 10.1016/j. otsr.2017.04.015>.
- Banovac K. The effect of Etidronate on late development of heterotopic ossification after spinal cord injury. J Spinal Cord Med 2000; 23(1): 40–44. Dostupné z DOI: <http://doi: 10.1080/10790268.2000.11753507>.
Labels
Clinical biochemistry Paediatric gynaecology Paediatric radiology Paediatric rheumatology Endocrinology Gynaecology and obstetrics Internal medicine Orthopaedics General practitioner for adults Radiodiagnostics Rehabilitation Rheumatology Traumatology Osteology
Article was published inClinical Osteology

2021 Issue 2-
All articles in this issue
- Posledné zbohom vedcovi, lekárovi, filantropovi a priateľovi prof. Vladyslavovi Povoznyukovi
- Význam a charakteristika vybraných génov v patogenéze osteoporózy
- Patofyziológia zmien kvality kostí u obéznych diabetikov
- Muskuloskeletálne zmeny pri hypotyreóze
- Intramedulárna reosteosyntéza periprotetických zlomenín distálneho femuru
- Atraumatické heterotopické osifikáty po respiračnom zlyhaní a prolongovanej mechanickej ventilácii: kazuistika
- Výber z najnovších vedeckých informácií v osteológii
- Clinical Osteology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Muskuloskeletálne zmeny pri hypotyreóze
- Intramedulárna reosteosyntéza periprotetických zlomenín distálneho femuru
- Atraumatické heterotopické osifikáty po respiračnom zlyhaní a prolongovanej mechanickej ventilácii: kazuistika
- Význam a charakteristika vybraných génov v patogenéze osteoporózy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

