-
Medical journals
- Career
Syndróm hornej dutej žily v onkológii
: F. Kohútek 1; I. Litvin 2; M. Tamášová 3; B. Bystrický 1
: Onkologické oddelenie, FN Trenčín 1; Rádiologické oddelenie, FN Trenčín 2; Klinika pneumológie a ftizeológie LF UK a UN Bratislava 3
: Klin Onkol 2013; 26(6): 434-437
: Case Report
Východiska:
Syndróm hornej dutej žily (superior vena cava obstruction – SVCO) je spôsobený obštrukciou prietoku v hornej dutej žile. V súčasnosti najčastejšou príčinou je karcinóm pľúc alebo iná malignita rastúca expanzívne v hornom mediastine. SVCO je jeden z urgentných stavov u onkologických pacientov a vyžaduje neodkladnú diagnostiku a liečbu.Prípad 1:
Sedemdesiat deváť ročného pacienta s nemalobunkovým karcinómom pľúc vpravo, IIIB štádium, po dvoch cykloch chemoterapie sme prijali k hospitalizácii pre klinické známky SVCO. U pacienta sme indikovali urgentnú rádioterapiu na oblasť tumoru. Pre progredujúci klinický stav počas rádioterapie sme pristúpili k implantácii samoexpanzibilného stentu do hornej dutej žily s rýchlym ústupom klinických ťažkostí.Prípad 2:
V druhom prípade ide o 56-ročnú pacientku s novodiagnostikovaným difúznym veľkobunkovým B lymfómom vo IV. štádiu s postihnutím mediastina. Pacientka bola s klinickými známkami SVCO privezená na našu chemoterapeutickú ambulanciu ešte pred zahájením onkologickej liečby. Pacientka udávala rozvoj opuchu viečok, tváre a úporného kašľa v priebehu dvoch dní. CT vyšetrenie ukázalo tumor mediastina s kompresiou vena cava superior. U pacientky bola indikovaná urgentná chemoterapia v schéme R ‑ CHOP, ktorá viedla k rýchlemu vymiznutiu príznakov SVCO.Záver:
Syndróm hornej dutej žily je urgentný stav u onkologických pacientov spôsobený externým útlakom hornej dutej žily najčastejšie pľúcnym karcinómom, lymfómom alebo, zriedkavejšie, trombózou centrálneho venózneho katétra. Stav vyžaduje promptnú liečbu a multidisciplinárnu spoluprácu medzi radiačnými a klinickými onkológmi a intervenčnými rádiológmi.Kľúčové slová:
syndróm hornej dutej žily – karcinóm pľúc nemalobunkový – lymfom B ‑ bunkový – rádioterapia – chemoterapia nádorov – stentyÚvod
Syndróm hornej dutej žily (superior vena cava obstruction – SVCO) je závažný stav sprevádzajúci benígne i malígne ochorenia. Vzniká ako následok zvýšeného venózneho tlaku vo v. cava superior jej obštrukciou, infiltráciou alebo útlakom zvonku pri expanzívnych procesoch v mediastine. Prvý opísal tento syndróm škótsky lekár Wiliam Hunter v roku 1757 u pacienta s aneuryzmou ascendentnej aorty na podklade syfilisu [1]. Najčastejšou príčinou je malignita, a to karcinóm pľúc – 65 % zo všetkých prípadov; najmä malobunkový typ pre jeho predilekčne centrálny rast. Lymfómy sa podieľajú na výskyte SVCO v 8 % prípadov a iné malignity sa podieľajú v 10 % prípadov. Z benígnych afekcií môžu spôsobiť obštrukciu v. cavy vyššie spomínaná aneuryzma aorty, fibrózna mediastinitída, granulomatózy a zriedkavo aj trombózy centrálnych venóznych katétrov alebo elektród kardiostimulatóra [2].
Patofyziológia
U onkologických pacientov SVCO vzniká kompresiou hornej dutej žily tumorom vyrastajúcim z pravého hlavného alebo horného bronchu, alebo útlakom zväčšených lymfatických uzlín v pravom paratracheálnom alebo prekarinálnom priestore. U lymfómov podobne vedie k SVCO rast patologickej lymfadenopatie v mediastine s útlakom cievnych štruktúr mediastina.
Diagnostika
Diagnostický proces zahajujeme anamnézou a fyzikálnym vyšetrením. Pacienti s SVCO sa spočiatku sťažujú na zachrípnutie, kašeľ a postupne sa pridáva zvýšenie žilovej náplne s dilatovanými cievami na hlave, krku a hrudníku. Môžeme pozorovať opuch a zmenu sfarbenia tvárovej oblasti a krku (tzv. Stokesov golier) a horných končatín. Neskôr sa pridáva dysfágia, dyspnoe, ale aj klasický Hornerov trias (mióza, ptóza, enoftalmus) [3].
Tzv. Pembertonov manéver je provokačný manéver, pri ktorom pacient súčasne zdvihne obe horné končatiny nad hlavu. Následkom je zvýšenie jugulárneho venózneho tlaku sprevádzané rozšírením povrchových vén hlavy a krku, začervenaním v oblasti hlavy a krku a inspiračným stridorom [4,5].
Najvážnejšími (život ohrozujúcimi) prejavmi sú laryngeálny edém a edém mozgu s prejavmi obnubilácie, letargie, podráždenosi, bolesťmi hlavy alebo kvantitatívnou poruchou vedomia. U každého pacienta je vhodné odobrať krvný obraz s diferenciálnym počtom leukocytov (detekcia prípadných blastov, zmeny hemogramu pri infiltrácii kostnej drene), biochémiu (detekcia možnej hyponatrémie pri paraneoplatických prejavoch malobunkového karcinómu pľúc), krvné plyny. Zo zobrazovacích metód je najvýznamnejšie kontrastné CT event. MRI vyšetrenie hrudníku. Na CT môžeme sledovať uzáver cievy (obštrukciu, infiltráciu) alebo zmenšenie lumenu cievy útlakom zvonka. Ďalej môžeme pozorovať slabé plnenie kontrastom pod prekážkou a plnenie kolaterálnych vén. V prípade, že lézia spôsobujúca SVCO nebola histologizovaná, CT vyšetrenie nám pomôže rozhodnúť sa o najvhodnejšej ceste odberu materiálu na histologické vyšetrenie. Absolútne esenciálne je histologické vyšetrenie, od ktorého závisí ďalšia liečba [3]. Histologické vyšetrenie je dôležité aj v prípade suspektného karcinómu pľúc, umožní nám odlíšiť dva základné histologické podtypy – malobunkový karcinóm pľúc (small‑cell lung cancer – SCLC, približne 15 % prípadov karcinómu pľúc) a nemalobunkový karcinóm pľúc (non‑small cell lung cancer – NSCLC, približne 85 % prípadov karcinómu pľúc) s odlišnou liečebnou stratégiou.
Kazuistika
Prípad 1
Sedemdesiatdeväť ročného pacienta s nemalobunkovým karcinómom pľúc l. dx T4N2M0, iniciálne IIIB štádium, po dvoch cykloch paliatívnej chemoterapie (karboplatina, gemcitabín) sme prijali k hospitalizácii pre syndróm hornej dutej žily (obr. 1A, 1B). U pacienta bola indikovaná paliatívna rádioterapia na oblasť tumoru. Pacienta sme polohovali do ortopnoickej polohy, podávali kyslík, kortikoidy a malé dávky diuretika. Počas prvých dní rádioterapie sa však stav pacienta pomerne rýchlo zhoršoval – zvýraznil sa opuch tváre, krku, hrudníku a horných končatín, zhoršila sa dušnosť, sprevádzaná kvantitatívnou poruchou vedomia (somnolenciou). Biochemicky sme zaznamenali zhoršenie saturácie krvi až do pásma ťažkej hypoxémie. Pod USG kontrolou bola realizovaná punkcia v. jugularis interna vpravo a zavedený samoexpandibilný stent do v. cava superior. Ako prevencia trombotických komplikácii bol do liečby pridaný nízkomolekulárny heparín (low ‑ molecular ‑ weight heparin – LMWH) v preventívnej dávke. Stav pacienta sa už v prvých hodinách po zákroku výrazne zlepšil – sledovali sme výraznú regresiu opuchu tváre, krku a horných končatín a zlepšenie saturácie krvi do pásma normoxémie. Pokračovali sme v začatej rádioterapii do celkovej dávky 30 Gy. Pacient liečbu toleroval dobre aj po postupnom znižovaní dávok kortikoidov a vynechaní diuretika. S odstupom dvoch týždňov sme realizovali kontrolné CT vyšetrenie (obr. 2) – stent ostal in situ, bez známok prerastania a s pretrvávajúcim priaznivým klinickým a lokálnym nálezom.
Obr. 1A. Foto pacienta z prípadu 1 pred zavedením stentu. 
Obr. 1B. CT snímka pacienta z prípadu 1 s kompresiou hornej dutej žily. 
1. CT kontrola u pacienta z prípadu 1 – 1 mesiac po zavedení stentu. 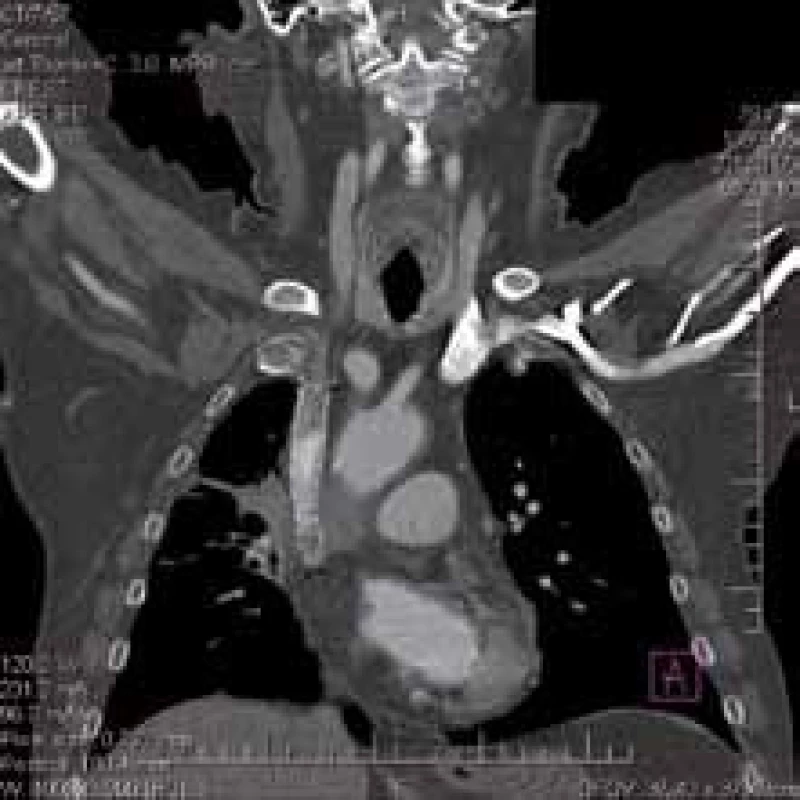
Prípad 2
V ďalšom prípade išlo o 56 – ročnú pacientku s difúznym veľkobunkovým B lymfómom (diffuse large ‑ cell B ‑ cell lymphoma – DLBCL) v IV. štádiu s infiltráciou mediastina, ktorá bola privezená na našu chemoterapeutickú ambulanciu s klinickými príznakmi SVCO (obr. 3A). Pacientka preferovala ambulantnú liečbu, podali sme jej šest cyklov kuratívnej chemoterapie v režime R ‑ CHOP (každých 21 dní). Už po prvom cykle nastal výrazný ústup opuchu povodia hornej dutej žily, ústup kašľa (obr. 3B). Počas liečby bola pacientka pre infiltráciu v. cava superior a pravých oddielov srdca zaistená plnou dávkou LMWH.
Obr. 3A. Foto pacientky z prípadu 2 pred podaním chemoterapie. 
Obr. 3B. Foto pacientky z prípadu 2 po podaní chemoterapie. 
Manažment SVCO
Režimové opatrenia a nešpecifická medikamentózna liečba
Pacienta s prejavmi SVCO polohujeme do polohy s vyvýšenou hornou polovicou tela. Vzhľadom na zníženú absorpciu a zhoršenú následnú distribúciu liečiv z povodia hornej dutej žily sa neodporúča podávať lieky intramuskulárne alebo intravenózne do horných končatín. Pri dušnosti je vhodná oxygenoterapia a tlmenie dychového centra malými dávkami morfínu. Diuretiká (najčastejšie malé dávky furosemidu) nám v manažmente SVCO môžu napomôcť zmenšením cirkulujúceho objemu tekutín a snáď aj objemu tumoru, ktorý obštrukciu spôsobil. Pri SVCO sa štandardne podávajú kortikoidy, najmä ak sú súčasťou SVCO príznaky zvýšeného intrakraniálneho tlaku.
Bežne sa podáva LMWH v profylaktickej dávke z dvoch dôvodov – hyperkoagulačný stav pri malígnom ochorení a mechanický útlak žily tumorom sú ako významné protrombogénne faktory. Avšak o podávaní LMWH v profylaktickej dávke sa v súčasnosti vedie diskusia (nie sú dostupné štúdie potvrdzujúce benefit podávania profylaktickej antikoagulácie).
V plnej dávke je antikoagulačná liečba indikovaná v prípade jednoznačne verifikovanej trombózy hornej dutej žily [6].
Chemoterapia a rádioterapia
Chemoterapia a rádioterapia predstavujú kauzálnu terapiu SVCO spôsobeného karcinómom pľúc. Ich účinnosť sa však líší u jednotlivých histopatologických skupín karcinómu pľúc. Podľa štúdie Rowella et al samostatné podávanie chemoterapie viedlo u pacientov so SCLC k odpovedi na liečbu (response rate – RR) v 76,9 % prípadov a samostatná aplikácia rádioterapie viedla k odpovedi na liečbu v 77,6 % prípadov. Odpoveď u pacientov, ktorým bola podávaná chemo ‑ rádioterapia predstavoval 83,3 %. U NSCLC predstavoval RR u samostatnej chemoterapie 59 % a u samostatnej rádioterapie 63 %. Oproti malobunkovému karcinómu sa u NSCLC chemorádioterapiou dosiahla odpoveď na liečbu len u 31,3 % prípadov [7].
U SVCO spôsobeného difúznym veľkobunkový B ‑ nonhodgkinským lymfómom má kuratívny potenciál chemoterapia. Response rate u chemoterapie v režime CHOP, resp. R ‑ CHOP predstavovali v štúdii Feugiera et al 63 – 75 % [8].
Možnosti intervenčnej rádiológie
Éra endovaskulárnej terapie SVCO začala po roku 1986, kedy bola 1-krát opísaná úspešná angioplastika SVCO zapríčinená kardiostimulátorom [9]. Pomocou intervenčnej rádiológie možno účinne mechanicky odstrániť obštrukciu v oblasti povodia SVC. Je nutné zavádzať širšie steny o priemere 14 mm, aby sa zabránilo migrácii stentu. Ideálnym riešením je použitie stentgraftu, ktorý vďaka vnútornej goratexovej vrstve zabraňuje restenóze alebo reoklúzii prerastajúcim malígnym nádorom. Riziko restenóz sa udáva pri karcinóme pľúc okolo 11 % [7] (obr. 4). Restenózu v stente možno okrem CT‑angiografického vyšetrenia detekovať aj USG dopplerovskom vyšetrení – prejaví sa ako oploštenie pulzatility prenesených pulzácii zo srdca pri meraní v jugulárnej žile, prípadne subklaviálnej alebo axilárnej žile. Sledovanie prípadnej migrácie stentu je možné prostredníctvom natívnej snímky hrudníka porovnaním k úrovni kostenných štruktúr (spravidla stavcov), ktoré nám slúžia ako landmark. Komplikácie po stentovaní SVC sú relatívne zriedkavé (bolesť, fraktúra, migrácia stentu, apod.) a žiadne úmrtia súvisiace týmto výkonom neboli v súčasnej literatúre spomínané [7].
2. In-stent oklúzia u pacienta z prípadu 1. 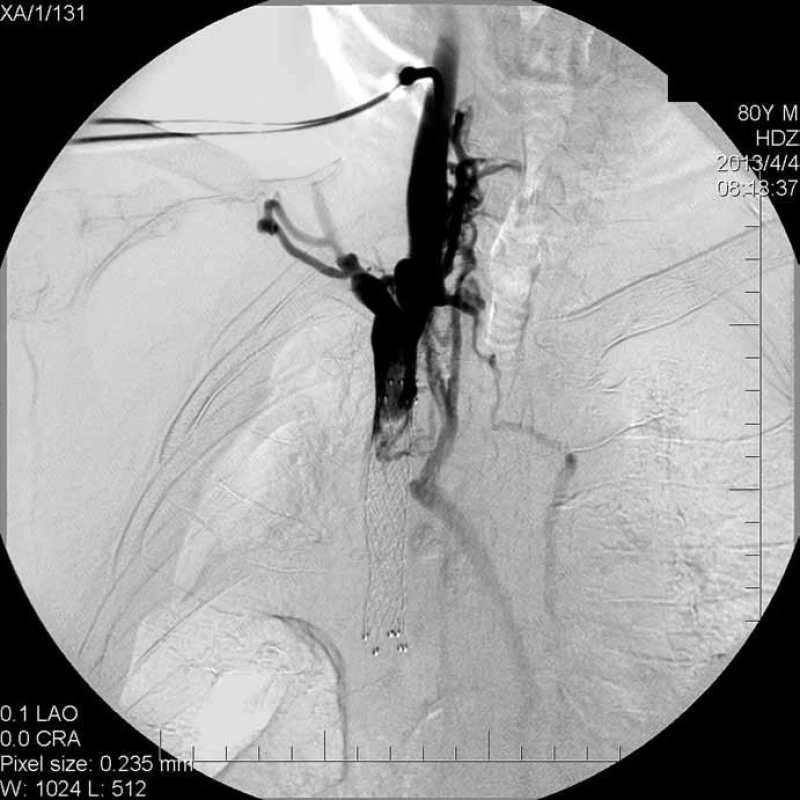
Súhrn
Syndróm hornej dutej žily je závažný stav sprevádzajúci benígne i malígne ochorenia. Najčastejšou príčinou SVCO je karcinóm pľúc (najmä malobunkový karcinóm pľúc). K zisteniu povahy ochorenia (a k začatiu kauzálnej liečby) je nutné histologické vyšetrenie. Nešpecifická liečba spočíva v režimových opatreniach (polohovanie), oxygenoterapii a tlmení nepríjemných symptómov, podávaní antiedematóznych liekov (kortikoidy, diuretiká). Špecifická liečba sa u karcinómu pľúc líši v závislosti od histologického podtypu. Podáva sa chemoterapia, rádioterapia alebo ich kombinácia, pričom lepšie výsledky v zmysle odpovede na liečbu sa dosahujú u SCLC. U pacientov s lymfómami sa uprednostňuje podávanie chemoterapie. Zavedenie stentu do hornej dutej žily má svoje pevné miesto u pacientov nereagujúcich na chemoterapiu či rádioterapiu. Zavedenie stentu môže byť aj prvým krokom v manažmente SVCO hlavne u pacientov s karcinómom pľúc a inými malignitami s nízkou mierou odpovede na chemoterapiu a/ alebo rádioterapiu.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Filip Kohútek
Onkologické oddelenie
FN Trenčín
Legionárska 28
911 01 Trenčín
e-mail: filip.kohutek@gmail.com
Obdrženo: 9. 7. 2013
Přijato: 10. 8. 2013
Sources
1. Hunter W. The history of an aneurysm of the aorta with some remarks on aneurysms in general. Med Observ Inq (Lond) 1757; 1 : 323 – 357.
2. Musumeci ML, De Pasquale R, Tedeschi A et al. Non malignant superior vena cava syndrome. Int J Dermatol 2000; 39(12): 934 – 936.
3. Krimsky WS, Behrens RJ, Kerkvliet GJ. Oncologic emergencies for the internist. Cleve Clin J Med 2002; 69(3): 209 – 210.
4. Wilson LD, Detterbeck FC, Yahalom J. Clinical practice. Superior vena cava syndrome with malignant causes. N Engl J Med 2007; 356(18): 1862 – 1869.
5. Pemberton HS. Sign of submerged goitre (letter). Lancet 1946; 251 : 509.
6. Svoboda M, Bednaříková M, Palácová M. Akutní stavy v onkologii. In: Jurga LM et al (eds). Klinická a radiačná onkológia. 1. vyd. Martin: Osveta; 2010 : 1350 – 1351.
7. Rowell NP, Gleeson FV. Steroids, radiotherapy, chemotherapy and stents for superior vena caval obstruction in carcinoma of the bronchus: a systematic review. Clin Oncol (R Coll Radiol) 2002; 14(5): 338 – 351.
8. Feugier P, Van Hoof A, Sebban C et al. Long‑term results of the R ‑ CHOP study in the Treatment of elderly patients with diffuse large B ‑ Cell lymphoma: a study by the Groupe d’Etude des Lymphomes de l’Adulte. J Clin Oncol 2005; 23(18): 4117 – 4126.
9. Sherry CS, Diamond NG, Meyers TP et al. Successful treatment of superior vena cava syndrome by venous angioplasty. AJR Am J Roentgenol 1986; 147(4): 834 – 835.
Labels
Paediatric clinical oncology Surgery Clinical oncology
Article was published inClinical Oncology

2013 Issue 6-
All articles in this issue
- Smoking and Breast Cancer
- Radiobiological Pitfalls of New Techniques in Radiotherapy
- Oncogenic Potential of Papillomaviruses
- The Assessment of Quality of Life of Patients at Oncological Clinic – Pilot Study
- Five-Year Results of IMRT for Prostate Cancer – Toxicity
- Five-Year Results of IMRT for Prostate Cancer – Tumor Control
- OPERa Study
- Syndrome of Vena Cava Obstruction in Oncology
- Studie CLARINET – průkaz antiproliferativního účinku lanreotidu
- XOFIGO® (radium‑ 223 dichlorid) v léčbě metastatického kastračně rezistentního karcinomu prostaty
- Is Preoperative Bone Scintigraphy in Early Stage of Breast Cancer T1N0 Indicated and Meaningful?
-
Onkologie v obrazech
Pacient s recidivujícím melanomem na pravé tváři - Bilateral Germ-Cell Testicular Cancer – Long-Term Experience
- Clinical Oncology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Syndrome of Vena Cava Obstruction in Oncology
- Is Preoperative Bone Scintigraphy in Early Stage of Breast Cancer T1N0 Indicated and Meaningful?
- Smoking and Breast Cancer
- The Assessment of Quality of Life of Patients at Oncological Clinic – Pilot Study
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

