-
Medical journals
- Career
Profil nemocných s akutním srdečním selháním léčených v přednemocniční péči
Authors: J. Svoboda 1; M. Felšöci 2,3; S. Littnerová 4; J. Pařenica 2,3; M. Pavlušová 2; Jiří Jarkovský 4; J. Špinar 2,3
Authors‘ workplace: Zdravotnická záchranná služba Jihomoravského kraje, p. o., Brno 1; Interní kardiologická klinika LF MU a FN Brno 2; Mezinárodní centrum klinického výzkumu, FN u sv. Anny v Brně 3; Institut biostatistiky a analýz, LF a PřF MU, Brno 4
Published in: Kardiol Rev Int Med 2014, 16(5): 386-390
Category: Cardiology Review
Overview
Cíl:
Popsat profil nemocných s akutním srdečním selháním (ASS) z pohledu přednemocniční péče v České republice.Metodika:
Data pochází z registru Zdravotnické záchranné služby (ZZS) Jihomoravského kraje z období leden 2010 – prosinec 2011. Byl proveden konsekutivní sběr nemocných s podezřením na ASS. Vyloučeni byli nemocní po kardiopulmonální resuscitaci nebo zemřelí před příjezdem ZZS nebo pacienti s dominantně extrakardiální příčinou dušnosti. Srovnáni jsou nemocní transportovaní do nemocnice oproti pacientům léčeným ambulantně. Cílovým parametrem je 30denní celková mortalita.Výsledky:
Z celkového počtu 131 798 nemocných bylo podezření na ASS vysloveno ve 1 964 (1,5 %) případech. Konečná diagnóza ASS byla nakonec stanovena u 1 310 pacientů, kteří byli transportováni do nemocnice s předpokladem hospitalizace. Ambulantně bylo ošetřeno 35 nemocných. Průměrný věk celé populace byl 78 let, nejčastější komorbiditou byla hypertenze (67,0 %), u téměř poloviny jsou do doby předání do nemocnice přítomny známky plicního edému (46,4 %). Ambulantně léčení nemocní jsou častěji muži (71,4 % vs 49,1 %), mají menší výskyt komorbidit a nevykazují známky těžší respirační insuficience (kyslíková saturace 96 % oproti 87 %, žádné známky plicního edému). Nejčastěji aplikovaným lékem v přednemocniční péči u pacientů s podezřením na ASS je furosemid (74,0 %). Jednoměsíční mortalita souboru dosahovala 20,7 %.Závěr:
ASS představuje 1,5 % všech volání ZZS pro akutní potíže, většina nemocných je transportována do nemocnice s předpokladem hospitalizace. Časná mortalita nemocných je vysoká.Klíčové slova:
akutní – srdeční selhání – úmrtnost – zdravotnická záchranná službaÚvod
Akutní srdeční selhání (ASS) je syndrom charakterizovaný náhlým začátkem symptomů a objektivních známek srdečního selhání (SS) nebo jejich náhlým zhoršením u již přítomného chronického SS. ASS může být způsobeno jakoukoli abnormalitou srdeční funkce, většinou jde o závažný stav, který vyžaduje okamžitou lékařskou péči a vede k hospitalizaci nemocného. Syndrom je velice variabilní, klinická manifestace se pohybuje v rozmezí od periferní kongesce po život ohrožující plicní edém nebo kardiogenní šok [1]. Různá je proto i prognóza jednotlivých forem [2].
Diagnostika a terapie musí být zvláště u nejvíce rizikových pacientů zahajována současně a bez odkladu již při prvním kontaktu s nemocným ještě před přijetím do nemocnice. Nezbytné je kontinuální monitorování vitálních funkcí. Prvořadým cílem v iniciální fázi je zlepšení symptomů a hemodynamická stabilizace nemocného. V diagnostice rutinně využívaná echokardiografie, stanovení natriuretických peptidů, případně rentgenové vyšetření hrudníku nejsou většinou v přednemocniční péči dostupné. Zde má zásadní roli hodnota krevního tlaku, kyslíková saturace a EKG křivka. Nicméně správné stanovení diagnózy co nejdříve, již v přednemocniční péči, je důležitým momentem, který zabrání případným nežádoucím účinkům léčby a příznivě ovlivní další osud postižených.
V posledních letech byl publikován dostatek poznatků o ASS, a to zejména z velkých registrů [3 – 6]. Tyto poznatky jsou ale založeny na datech získaných v průběhu hospitalizace, případně v dalším období. Pouze minimum informací existuje o péči poskytované před přijetím do nemocnice, případně o nemocných léčených pouze ambulantně. Cílem práce je tedy popsat profil nemocných s ASS z pohledu přednemocniční péče v České republice. Srovnávaní jsou nemocní s ASS, kteří byli transportováni do nemocnice, oproti pacientům primárně léčeným na místě bez nutnosti hospitalizace. Cílem hodnocení je celková mortalita do 30. dne od prvního medicínského kontaktu.
Metodika
Data byla získána ze záznamů o výjezdu a z informačního systému Zdravotnické záchranné služby (ZZS) Jihomoravského kraje v období od ledna 2010 do prosince 2011. Diagnóza ASS byla založena na doporučeních České kardiologické společnosti (vyžadováno splnění minimálně dvou ze tří kritérií):
- symptomy suspektní pro ASS (zejména náhlý vznik dušnosti, případně zhoršení chronické dušnosti nebo slabosti v posledních 14 dnech),
- klinické známky (poslechový nález chrůpků nebo krepitací, tachypnoe s poklesem kyslíkové saturace, tachykardie, hypotenze, známky periferní kongesce, třetí srdeční ozva),
- pozitivní odpověď na léčbu (diuretika, nitráty, vazoaktivní nebo inotropní léčba) [7].
Vyloučeni byli nemocní s dušností dominantně nekardiální příčiny (např. bronchopneumonie, exacerbace chronické bronchitidy nebo astmatu, pneumothorax) a nemocní po kardiopulmonální resuscitaci (KPR) nebo ti, kteří zemřeli ještě před příjezdem ZZS. Zaznamenávána byla pouze data z posádek, které měly k dispozici lékaře (ve výše uvedeném regionu 21 z 26 týmů ZZS). Pacienti mohli být transferováni do některé z 19 nemocnic (17 regionálních a dvě univerzitní centra). Vzhledem k tomu, že nebylo možné získat podrobnější hospitalizační údaje a výsledky provedených vyšetření ze všech přijímajících nemocnic, a tedy potvrdit diagnózu ASS podrobnějším vyšetřením, byla diagnóza stanovená lékařem ZZS považována v registru za definitivní.
V registru jsou získávány základní epidemiologické údaje, stručná osobní anamnéza, iniciální klinické vyšetření a léčba podaná před přijetím do nemocnice. Anamnéza ischemické srdeční nemoci (ICHS) byla definována jako stav po perkutánní koronární intervenci, chirurgické revaskularizaci myokardu nebo prodělaný infarkt myokardu v minulosti. Závažnost celkového stavu byla hodnocena skórovacím systémem NACA (National Advisory Committee for Aeronautics score), který rozeznává celkem osm stupňů závažnosti stavu definovaných následovně:
- bez přítomnosti nemoci,
- onemocnění bez nutnosti lékařské péče,
- onemocnění vyžadující lékařské vyšetření a léčbu, bez nutnosti hospitalizace,
- onemocnění bezprostředně neohrožující životní funkce, hospitalizace ale nutná,
- onemocnění, které může potenciálně vést k ohrožení života,
- onemocnění bezprostředně ohrožující život,
- stav po kardiopulmonální resuscitaci, selhání základních životních funkcí,
- smrt [8].
Údaje o celkové mortalitě jsou získány z Ústavu zdravotnických informací a statistiky České republiky (ÚZIS Praha). Práce byla provedena v souladu s etickými principy danými Helsinskou deklarací.
Statistika
Analýza byla provedena pomocí software Statistical Package for Social Sciences (22.0.0, IBM Corporation 2012). Kategoriální proměnné jsou vyjádřeny procentuálním zastoupením, spojité proměnné mediánem s 5% a 95% kvantilem jako ukazatelem rozsahu dat. Srovnání nemocných transportovaných do nemocnice a pacientů léčených pouze ambulantně bylo provedeno pomocí chí-kvadrát testu maximální věrohodnosti (u kategoriálních proměnných) a ve spojitých parametrech byl použit Mann‑Whitney U test. Za statisticky významný byl považován rozdíl na hladině významnosti p < 0,05.
Výsledky
V průběhu sledovaného období bylo v Jihomoravském kraji záchrannou službou ošetřeno celkem 131 798 nemocných. Podezření na ASS bylo vysloveno u 1 964 pacientů (1,5 %). Po vyloučení nemocných s dominantně extrakardiální dušností, po KPR a zemřelých před příjezdem posádky ZZS, případě ošetřených posádkou bez lékaře byla konečná diagnóza ASS stanovena u 1 345 pacientů, kteří byli dále analyzováni. Z tohoto souboru bylo 1 310 (97,4 %) nemocných na základě klinického vyšetření a zhodnocení stavu transportováno do nemocnice s předpokladem hospitalizace, pouze 35 (2,6 %) pacientů bylo ošetřeno ambulantně.
Průměrný věk sledované populace byl 78 let. Ambulantně byli častěji léčeni muži (71,4 %; p = 0,008), tato podskupina měla významně menší výskyt komorbidit (ICHS, diabetes mellitus, hypertenze, známky akutní infekce). Základní charakteristika populace a podskupin je uvedena v tab. 1. Nebyl pozorován rozdíl v základních hemodynamických parametrech (krevní tlak, tepová frekvence). Podskupina nemocných odesílaných k hospitalizaci ale měla výrazně nižší saturaci tepenné krve kyslíkem (hodnoty < 90 % u 66,6 % nemocných transferovaných k hospitalizaci oproti 2,9 % léčených na místě; p < 0,001), a tedy i častěji patrné známky plicního edému (47,6 % vs žádný pacient v ambulantní podskupině; p < 0,001). Závažnost celkového stavu byla v celém souboru nejčastěji hodnocena stupněm 3 podle NACA skóre (celkem 633 nemocných, 47,2 %). Lékem nejčastěji aplikovaným záchrannou službou byl furosemid (74,0 %), dále parenterální nitrát (30,6 %), resp. jeho sublingvální forma (10,1 %).
Table 1. Profil nemocných s ASS léčených mimo nemocnici. 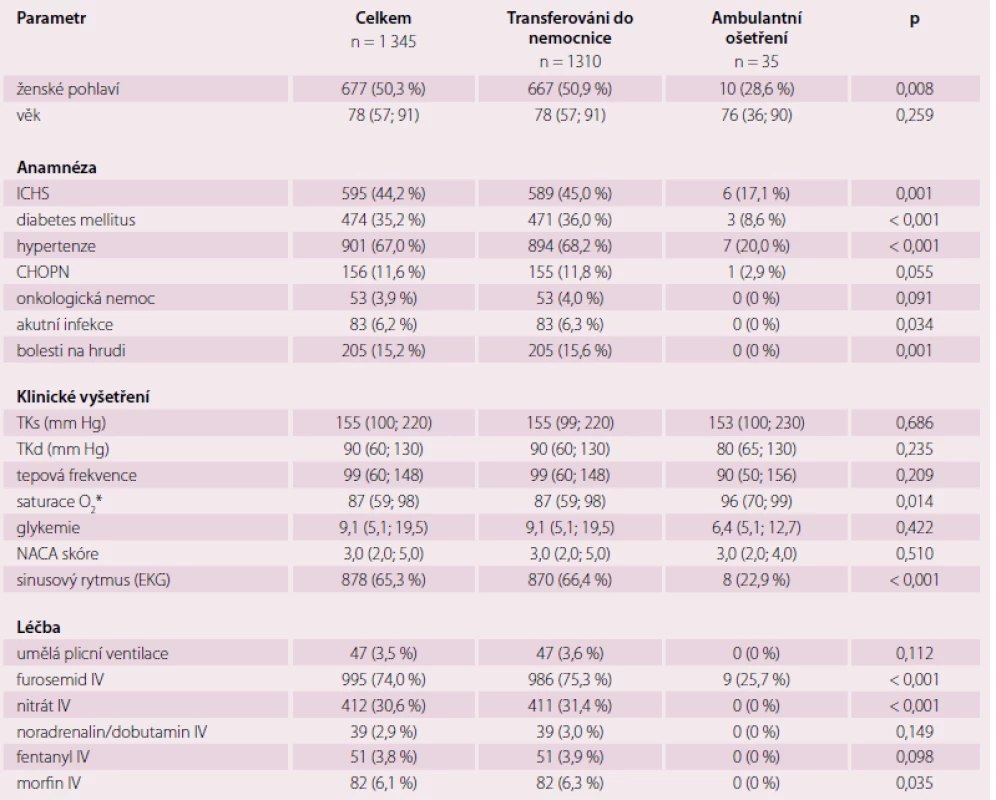
ICHS – ischemická choroba srdeční; CHOPN – chronická obstrukční plicní nemoc; TKs/d – systolický/diastolický krevní tlak; IV – nitrožilní aplikace; * saturace O2 stanovena pulzní oxymetrií Třicetidenní mortalita celého souboru dosahovala 20,7 %. Ve skupině nemocných transferovaných do nemocnice byla 21,1 % (n = 277), v populaci léčené ambulantně zemřel jeden pacient (2,9 %; p < 0,001). Faktory ovlivňující 30denní mortalitu celého souboru uvádí tab. 2. Úmrtnost se zvyšovala s narůstající hodnotou NACA skóre (obr. 1), inverzní vztah k mortalitě byl pozorován u krevního tlaku (obr. 2).
Table 2. Parametry související s 30-denní mortalitou. 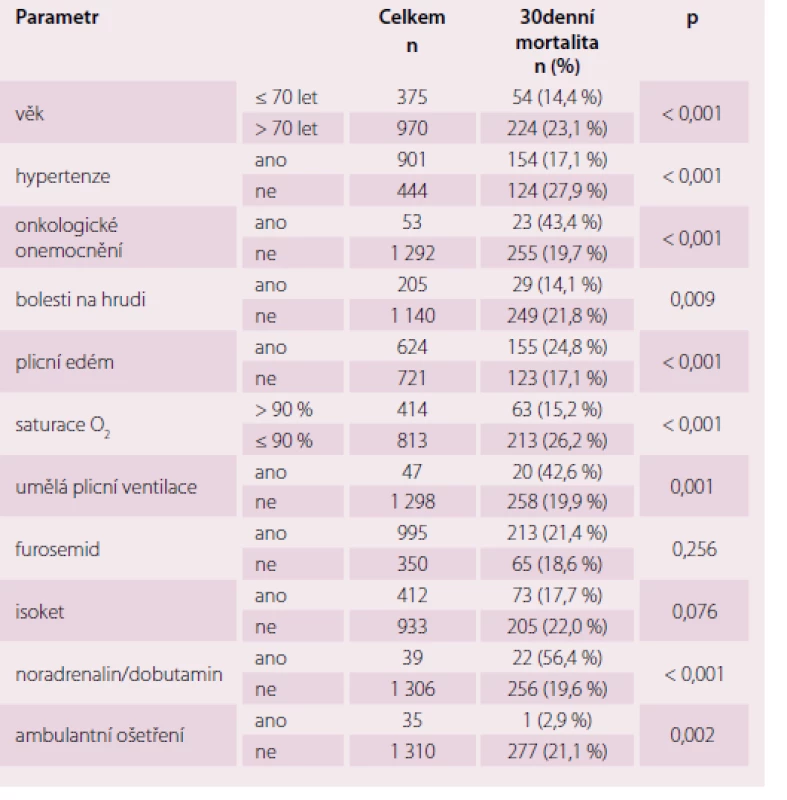
Image 1. Mortalita do 30. dne v závislosti na hodnotě NACA skóre (p < 0,001). 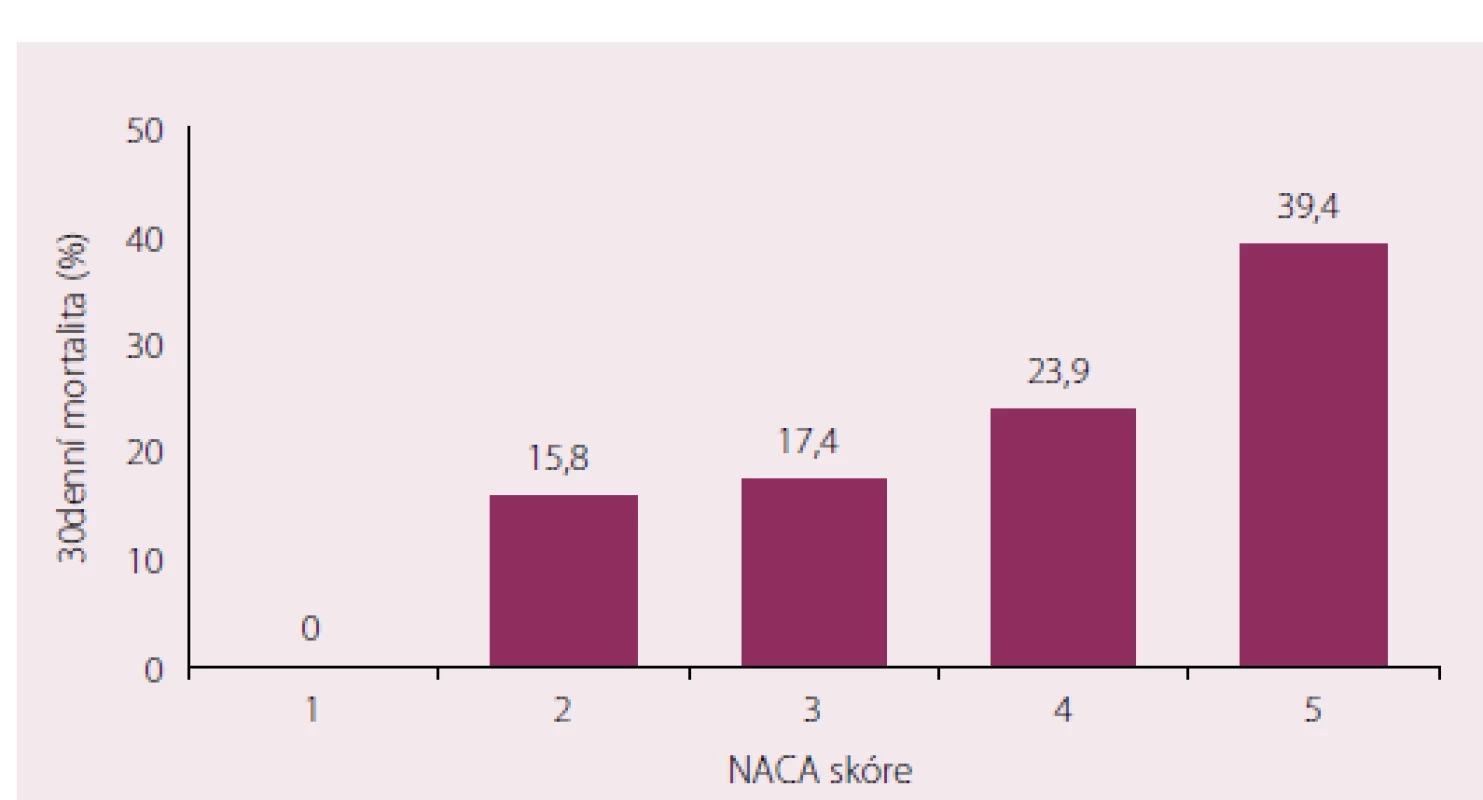
Image 2. Mortalita do 30. dne v závislosti na vstupní hodnotě systolického a diastolického TK (u obou skupin p < 0,001) 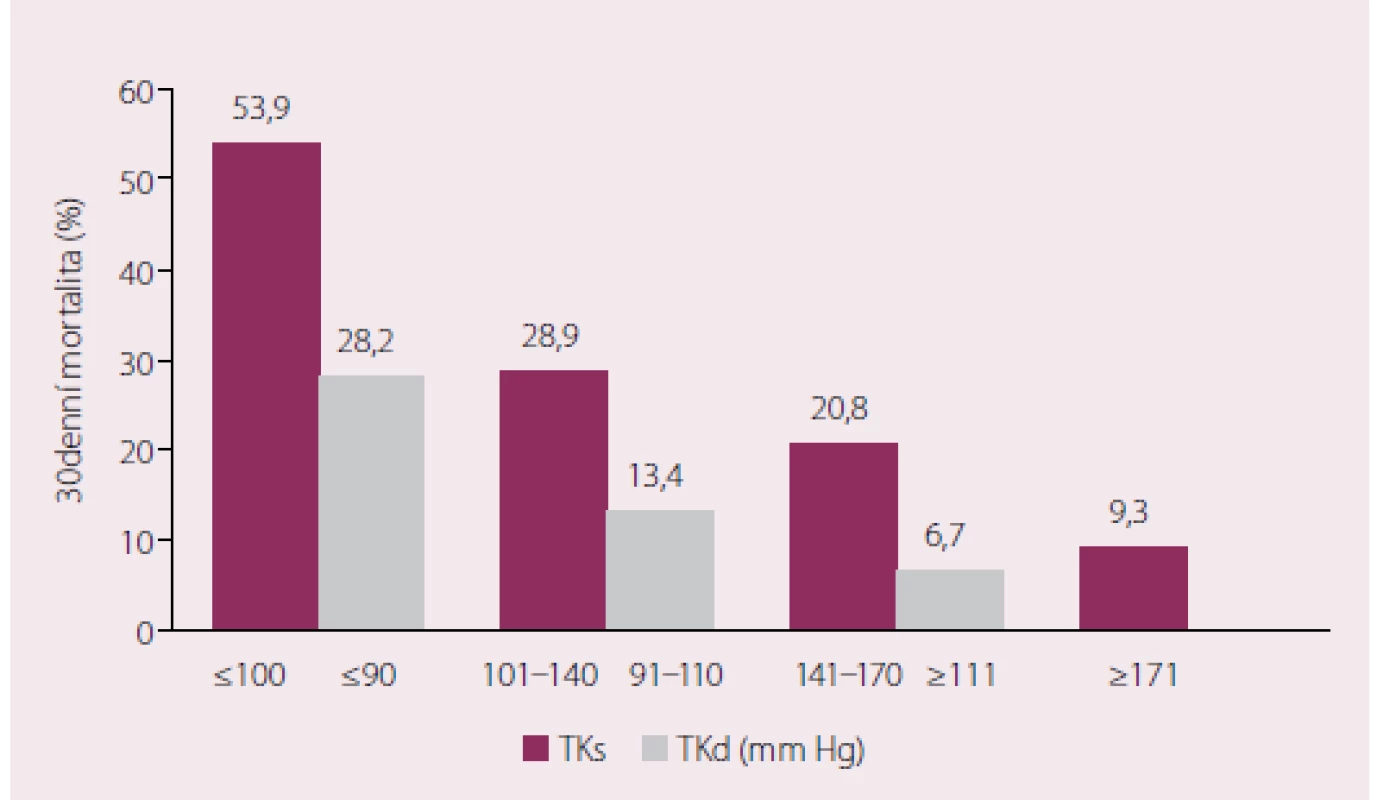
Diskuze
Práce popisuje přednemocniční management pacientů s ASS v podmínkách ČR.
V naprosté většině případů jsou nemocní transportováni do nemocnice s předpokladem hospitalizace, pouze méně než 3 % postižených je ošetřeno v domácích podmínkách. Jde o nemocné s menším výskytem komorbidit, kteří jsou oběhově stabilní, nejsou u nich patrné známky plicního edému, akutní infekce, nemají anamnézu bolestí na hrudi a jsou nejčastěji léčeni intravenózním kličkovým diuretikem, případně úpravou dlouhodobé medikace. Vzhledem k taktéž relativně menšímu počtu pacientů se sinusovým srdečním rytmem předpokládáme v této podskupině častější výskyt chronického SS. Krátkodobá mortalita je očekávaně nízká, jediné úmrtí bylo pozorováno u nemocného, který hospitalizaci odmítl.
Akutní SS představuje 1,5 % ze všech výjezdů ZZS pro akutní potíže. Odhadovaná incidence syndromu v ČR se pohybuje kolem 250 hospitalizovaných případů na 100 000 obyvatel za rok [9]. Při počtu obyvatel regionu, kde probíhal sběr dat naší populace (1,169 milionu obyvatel), by byl odhadovaný výskyt nižší, kolem 58 případů na 100 000 obyvatel/ rok. V úvahu je potřeba vzít fakt, že ne všichni nemocní jsou do nemocnice transportováni prostřednictvím ZZS, navíc populace nemocných v našem souboru byla získávána pouze z posádek, u kterých byl k dispozici lékař, do analýz nebyli zahrnuti pacienti po KPR. Incidence ASS podle Zemana et al navíc brala v úvahu i syndromy vzniklé v průběhu hospitalizace, tedy u nemocných iniciálně přijímaných do nemocnice pro jinou diagnózu [9]. Incidence ASS ve světě není přesně známá, odhady se liší podle metody sběru dat a kvality zdravotní péče zemí, ve kterých nábor pacientů probíhal [1,2].
Krátkodobá úmrtnost dosahovala v našem souboru 20,7 % a je srovnatelná s mortalitou syndromu v ČR. V celonárodním registru ASS (registr AHEAD) dosahovala 30denní úmrtnost 17,2 % [10]. V tomto registru je mírně nižší mortalita očekávaná, protože zde byl nábor nemocných prováděn většinou ve specializovaných kardiocentrech s komplexní péčí. Naproti tomu v našem registru pouze dvě pracoviště z celkem 19 zúčastněných nemocnic byla komplexními kardiovaskulárními centry. Hospitalizační nebo jednoměsíční mortalita v zahraničních registrech se podle různých autorů liší a pohybuje v rozmezí 2 – 20 %, v závislosti na hodnocené populaci, etiologii syndromu a tíži stavu [2]. Například u nemocných hospitalizovaných na jednotkách intenzivní péče dosahuje až k 27,4 % [5]. Vzhledem k faktu, že diagnóza ASS byla pro potřeby registru stanovena pouze lékařem ZZS a nebylo možné ji potvrdit získáním dat z dalších vyšetření všech přijímacích nemocnic, je zřejmé, že do registru mohli být zařazeni i nemocní, u kterých po detailnějším došetření byla zjištěna jiná příčina dušnosti, a tedy ASS neměli. Správnost diagnózy jsme se pokusili ověřit v největším centru, do kterého byli nemocní referováni – ve Fakultní nemocnici Brno. Na tomto pracovišti bylo přijato celkem 17,2 % pacientů našeho souboru. Po analýze pacientů přijatých na urgentní příjem a tři interní kliniky nemocnice byla konečná diagnóza ASS shodná s diagnózou stanovenou lékařem ZZS v 90 % případů. Vzhledem k celkovému počtu pacientů zařazených v registru považujeme tuto hodnotu za dostačující. Diagnostickou přesnost v přednemocniční péči by v budoucnu mohlo zvýšit zavedení rychlých „bed - side“ analyzátorů natriuretických peptidů (BNP, resp. NT - proBNP), jejichž použití se jeví jako prospěšné [11]. Podle Prosena et al lze možnost falešně pozitivní diagnózy ASS zcela minimalizovat kombinací těchto analyzátorů s ultrazvukovým vyšetřením plicní tkáně. Tato metoda je založena na hodnocení artefaktů generovaných interakcí vzduchu a na plicní tkáň bohatou na tekutinu, která je za podmínek městnání v malém oběhu přítomná – jde to tzv. obraz ohonu komety („comet tail“ sign). Vyšetření lze provést u lůžka nemocného relativně jednoduše a rychle (do jedné minuty). V Prosenově práci vykazovala kombinace těchto dvou vyšetření v přednemocničním testování dokonce 100% senzitivitu a specificitu v diferencování ASS od plicních příčin dušnosti [12].
Časné odlišení nekardiálních příčin dušnosti zůstává i nadále velkou výzvou. Nejčastěji aplikovaným lékem u ASS je i v předhospitalizační fázi furosemid. Zvláště u pacientů s plicní příčnou dušnosti (např. pneumonie, akutní exacerbace chronické obstrukční plicní nemoci), kteří jsou často spíše dehydratováni v důsledku febrilií, tachypnoe a nechutenství, může podání diuretik navodit nepříznivou vodní a elektrolytovou rovnováhu. V rozsáhlé studii Wuerze et al bylo použití furosemidu u nemocných s nesprávně stanovenou diagnózou ASS spojeno s nepříznivou prognózou [13]. Dokonce i u pacientů s jistými známkami ASS nebývá retence tekutin v periferních tkáních v akutní fázi tak důležitá jako kongesce v plicním vaskulárním řečišti, která se bezprostředně podílí na ventilační nedostatečnosti. Časná vaskulární redistribuce se proto zdá být důležitější než navození diurézy. Ideálními léky z tohoto pohledu jsou nitráty. Zvláště u nemocných s relativně zachovalým a zvýšeným TK by měly patřit mezi léky první volby. Jak ale ukazují data našeho registru, pouze 40,7 % pacientů dostalo nitrát (v jakékoli formě), i když 92,6 % nemocných mělo hodnotu systolického TK nad 100 mm Hg (hodnota nad 140 mm Hg byla dokonce zaznamenána u 61,8 % pacientů). Práce Hoffmana et al ukazuje, že nitráty mají příznivější efekt na dušnost a časnou mortalitu ve srovnání s furosemidem při podání před příjezdem do nemocnice. Navíc u nich nebyl pozorován žádný nežádoucí účinek v případě nesprávně stanovené diagnózy ASS [14].
Důležitým parametrem ovlivnitelným v přednemocniční péči je i saturace tepenné krve pomocí pulzního oxymetru. Její snížené hodnoty, které jsou často již známkou plicního edému, korelují inverzně s časnou mortalitou. Podpora ventilace kyslíkem inhalovaným maskou je standardní výbavou vozů RZP. U závažných forem ASS s těžkou respirační insuficiencí se nedá vyhnout tracheální intubaci a umělé plicní ventilaci. Tato léčba má ale četná úskalí a je obecně markrem horší prognózy [4]. Perspektivní se jeví použití neinvazivních ventilačních metod s pozitivním přetlakem, které zatím v přednemocniční péči nejsou rutinně rozšířené. Podle recentních metaanalýz časná aplikace těchto technik snižuje nutnost intubace, délku hospitalizace a její celkové náklady a také časnou mortalitu [15].
Limitace
Jak již bylo uvedeno, diagnóza ASS byla v registru postavena na základě klinického úsudku lékaře ZZS, který byl do doby předání v bezprostředním kontaktu s nemocným, a nebylo možné ji potvrdit dalšími vyšetřeními v přijímající nemocnici. Na základě částečného ověření dat ve Fakultní nemocnici Brno odhadujeme, že u přibližně desetiny nemocných mohla být diagnóza ASS stanovena mylně. Taktéž nebylo možné získat kompletní údaje o kardiovaskulární mortalitě a počtu rehospitalizací, práce tedy vychází pouze z hodnocení celkové mortality poskytnuté ÚZIS.
Závěr
ASS představuje téměř 1,5 % všech výjezdů ZZS pro akutní symptomy. Časná mortalita těchto pacientů je vysoká a dosahuje 20,7 % v průběhu prvního měsíce. Jde o nemocné v pokročilém věku, nejčastěji dlouhodobě léčené pro hypertenzi, u téměř poloviny jsou do doby předání do nemocnice přítomny známky plicního edému. Malou skupinu hemodynamicky stabilních nemocných bez známek těžší respirační insuficience lze ošetřit ambulantně. Nejčastěji aplikovaným lékem v přednemocniční péči je furosemid, i když recentní poznatky spíše naznačují lepší efektivitu a bezpečnost při použití nitrátů. Zlepšení osudů nemocných by v budoucnu mohlo přinést větší rozšíření neinvazivních metod plicní ventilace.
Grantová podpora
Práce byla podpořena European Regional Development Fund – Project FNUSA ‑ ICRC (No.CZ.1.05/ 1.1.00/ 02.0123) a projektem Ministerstva zdravotnictví České republiky 65269705 (Fakultní nemocnice Brno, Brno, Česká republika).
Doručeno do redakce: 22. 7. 2014
Přijato po recenzi: 10. 8. 2014
MU Dr. Marián Felšöci, Ph.D.
www.fnbrno.cz
mfelsoci@fnbrno.cz
Sources
1. Dickstein K, Cohen ‑ Solal A, Filippatos G et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2008: the Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2008 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association of the ESC (HFA) and endorsed by the European Society of Intensive Care Medicine (ESICM). Eur Heart J 2008; 29 : 2388 – 2442. doi: 10.1093/ eurheartj/ ehn309.
2. De Luca L, Fonnarow GC, Adams KF Jr et al. Acute heart failure syndromes: clinical scenarios and pathophysiologic targets for therapy. Heart Fail Rev 2007; 12 : 97 – 104.
3. Adams KF Jr, Fonarow GC, Emerman CL et al. Characteristics and outcomes of patients hospitalized for heart failure in the United States: Rationale, design, and preliminary observations from the first 100,000 cases in the Acute Decompensated Heart Failure National Registry (ADHERE). Am Heart J 2005; 149 : 209 – 216.
4. Spinar J, Parenica J, Vitovec J et al. Baseline characteristics and hospital mortality in the Acute Heart Failure Database (AHEAD) Main registry. Crit Care 2011; 15: R291. doi: 10.1186/ cc10584.
5. Zannad F, Mebazaa A, Juilliére Y et al. Clinical profile, contemporary management and one‑year mortality in patients with severe acute heart failure syndromes: The EFICA study. Eur J Heart Fail 2006; 8 : 697 – 705.
6. Nieminen MS, Brutsaert D, Dickstein K et al. EuroHeart Failure Survey II (EHFS II): a survey on hospitalized acute heart failure patients: description of population. Eur Heart J 2006; 27 : 2725 – 2736.
7. Špinar J, Janský P, Kettner et al. Doporučení pro diagnostiku a léčbu akutního srdečního selhání. Cor Vasa 2006; 48: K3 – 31.
8. Bonatti J, Göschl O, Larcher P et al. Predictors of short‑term survival after helicoper rescue. Resuscitation 1995; 30 : 133 – 140.
9. Zeman K, Pohludková L, Špinar J et al. Krátkodobá prognóza a léčba pacientů hospitalizovaných pro akutní srdeční selhání v regionální nemocnici bez kardiocentra. Vnitr Lek 2012; 58 : 273 – 279.
10. Parenica J, Spinar J, Vitovec J et al. Long‑term survival following acute heart failure: The acute heart failure database Main registry (AHEAD Main). Eur J Intern Med 2013; 24 : 151 – 160. doi: 10.1016/ j.ejim.2012.11.005.
11. Teboul A, Gaffinel A, Meune C et al. Management of caute dyspnea: use and feasibility of brain natriuretic peptide (BNP) assay in the prehospital setting. Resuscitation 2004; 61 : 91 – 96.
12. Prosen G, Klemen P, Strnad M et al. Combination of lung ultrasound (a comet ‑ tail sign) and N‑terminal pro‑brain natriuretic peptide in differentiating acute heart failure from chronic obstructive pulmonary disease and asthma as cause of acute dyspnea in prehospital emergency setting. Crit Care 2011; 15: R114. doi: 10.1186/ cc10140.
13. Wuerz RC, Meador SA. Effects of prehospital medications on mortality and length of stay in congestive heart failure. Ann Emerg Med 1992; 21 : 669 – 674.
14. Hoffman JR, Reynolds S. Comparison of nitroglycerin, morphine and furosemide in treatment of presumed pre‑hospital pulmonary edema. Chest 1988; 92 : 586 – 593.
15. Hubble MW, Richards ME, Jarivs R et al. Effectiveness of prehospital continuous positive airway pressure in the management of acute pulmonary edema. Prehosp Emerg Care 2006; 10 : 430 – 439.
Labels
Paediatric cardiology Internal medicine Cardiac surgery Cardiology
Article was published inCardiology Review

2014 Issue 5-
All articles in this issue
- Ledviny a srdeční selhání
- Léčba anémie a nedostatku železa z pohledu hematologa
- Léčba anémie a nedostatku železa u chronického srdečního selhání
- Léčba sideropenní anémie v gastroenterologii
- Léčba anémie z nedostatku železa z pohledu nefrologa
- Aerobní a specifický trénink nádechových svalů u pacientů s chronickým srdečním selháním – přehledový článek
- Profil nemocných s akutním srdečním selháním léčených v přednemocniční péči
- Ruptura aneuryzmatu nekoronárního Valsalvova sinu jako raritní příčina bolesti na hrudi – kazuistika
- Co nám přináší studie PARADIGM‑HF
- Diagnostika a léčba osteoporózy
- Antifosfolipidový syndrom – diagnostika, manifestace a léčba
- Systémová sklerodermie
- Současné použití biologik v léčbě revmatoidní artritidy
- Nežádoucí účinky biologické léčby v revmatologii
- Srdeční selhání a CHOPN – přehledový článek
- Diabetes mellitus a srdeční selhání
- Cardiology Review
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Léčba anémie a nedostatku železa z pohledu hematologa
- Antifosfolipidový syndrom – diagnostika, manifestace a léčba
- Nežádoucí účinky biologické léčby v revmatologii
- Systémová sklerodermie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

