-
Medical journals
- Career
Aneuryzma hrudní aorty
: P. Piler; P. Fila
: Centrum kardiovaskulární a transplantační chirurgie Brno
: Kardiol Rev Int Med 2008, 10(1): 18-25
Aneuryzma hrudní aorty patří mezi nejčastější a nejzávažnější chronická onemocnění aorty, kromě pravého aneuryzmatu do této kategorie lze zařadit ještě aneuryzma nepravé, chronickou aortální disekci, penetrující aterosklerotický vřed a intramurální hematom.
Podle lokalizace lze aneuryzmata hrudní aorty rozdělit na aneuryzmata ascendentní aorty, aortálního oblouku, hrudní descendentní aorty a torakoabdominální aneuryzmata. Každá z těchto lokalizací má svoje specifické zvláštnosti. Aneuryzmata ascendentní aorty jsou nejčastěji chirurgicky řešenou problematikou, při operacích na oblouku je nejdůležitější a technicky nejnáročnější částí operačního výkonu ochrana mozku a operace na torakoabdominální aortě představují pro svoji technickou složitost a komplexnost přístupu vč. náročné pooperační péče jednu z nejobtížnějších chirurgických oblastí. Autoři se zabývají etiologií, patofyziologií, klinickým obrazem a diagnostikou, průběhem onemocnění a zejména operačními technikami.
Na závěr uvádí výsledky z vlastního pracoviště. V průběhu 5 let operovali 125 pacientů s hospitalizační mortalitou 1,6 %.Klíčová slova:
Aneuryzma hrudní aorty - aneuryzma aortálního oblouku - aneuryzma hrudní a torakoabdominální aorty - ochrana mozku - hypotermická zástava oběhuÚvod
Aneuryzma hrudní aorty patří mezi chronická onemocnění hrudní a torakoabdominální aorty. Kromě pravého aneuryzmatu lze do této kategorie zařadit ještě aneuryzma nepravé, chronickou aortální disekci, penetrující aterosklerotický vřed a intramurální hematom.
Aneuryzma hrudní aorty patří mezi nejzávažnější chronická onemocnění aorty, podle lokalizace je lze rozdělit na aneuryzmata ascendentní aorty, aortálního oblouku a torakoabdominální aneuryzmata. Každá z těchto lokalizací má svoje specifické zvláštnosti. Aneuryzmata ascendentní aorty jsou nejčastěji chirurgicky řešenou problematikou, při operacích na oblouku je kritickou částí operačního výkonu ochrana mozku a operace na torakoabdominální aortě představují pro svoji technickou složitost a komplexnost přístupu včetně náročné pooperační péče jednu z nejobtížnějších chirurgických oblastí. Autoři se zabývají etiologií, patofyziologií, klinickým obrazem a diagnostikou, průběhem onemocnění a zejména operačními technikami.
V USA je aneuryzma hrudní aorty třináctou nejčastější příčinou smrti [1], incidence je 5,9 případů na 100 000 obyvatel a rok [2], v České republice tedy statisticky vzniká ročně 600 aneuryzmat hrudní aorty. Náhrada ascendentní aorty je nejčastějším výkonem na hrudní aortě. Nejvíce je toto onemocnění diagnostikováno ve věku mezi 59-69 roky, častěji jsou postiženi muži (2 : 1 – 4 : 1) [3].
Mezi rizikové faktory patří kouření, hypertenze, ateroskleróza, genetická onemocnění jako Marfanův syndrom a syndrom Ehlersův-Danlosův [4]. Rovněž bikuspidní či monokuspidní aortální chlopeň je častěji spjata s aneuryzmatem nebo disekcí aorty.
Patofyziologie
Pružnost a poddajnost aorty je dána hlavně schopnostmi tunica media (medial layer), která se skládá z elastinu, kolagenu, hladké svaloviny a základní substance. Tunica media u aneuryzmatu hrudní aorty je charakteristická fragmentací elastinových vláken a ztrátou buněk hladké svaloviny nebo poruchou jejich funkce. Výsledkem tohoto procesu je pak cystická degenerace střední vrstvy nebo cystická nekróza střední vrstvy. Dramatická ztráta elastických vláken a buněk hladké svaloviny spolu s kumulací bazofilních amorfních materiálů dává střední vrstvě cystický vzhled [5].
Během srdeční systoly aorta (zejména ascendentní) expanduje a mění tak část kinetické energie vzniklé kontrakcí levé komory na potenciální energii aortální stěny. Během diastoly se pak aortální stěna vrací (průměr aorty se zmenšuje) a energie stěny se mění zpět na kinetickou energii dopředného toku. Podle LaPlaceova zákona dilatace aorty vede ke zvýšení napětí stěny aorty vzhledem k inraaortálnímu tlaku [6]. Tato skutečnost může vést ve svém důsledku k nedomykavosti aortální chlopně, k větší náchylnosti k ruptuře či disekci aortální stěny.
Morfologie
Aneuryzma pravé
Aneuryzma hrudní aorty je nejčastějším onemocněním hrudní aorty vyžadujícím chirurgickou léčbu. Do této skupiny patří vrozená, degenerativní, chronická, traumatická, zánětlivá, infekční, mechanická a aneuryzmata v anastomózách.
Aneuryzma vrozené a postupně se vyvíjející
Marfanův syndrom je autozomálně dominantní onemocnění pojivové tkáně [7]. Je vázáno na poruchu 15 chromozomu, která se projeví poruchou tvorby fibrilinu. Jeho frekvence je 1 na 10 000 porodů [8]. Fibrilin je jednou z hlavních komponent elastických vláken, jeho porucha vede ke zvýšené fragilitě těchto vláken. 75–85 % postižených Marfanovým syndromem má dilataci ascendentní aorty a jedna třetina má také mitrální regurgitaci [9].
Ehlersův–Danlosův syndrom je heterogenní skupina charakterizovaná defektem syntézy kolagenu. Nejčastější lokalizací postižení jsou cévy splanchnické oblasti [10].
Aneuryzma degenerativní
Cystická degenerace tunica media je nejčastější histopatologický nález při aneuryzmatickém postižení aorty, je charakteristický fragmentací a ztrátou elastické tkáně a ztrátou buněk hladké svaloviny. Nejčastěji dochází k dilataci proximální části ascendentní aorty, ale mohou být postiženy i aortální siny či může dojít k anuloaortální ektázii. Degenerativní postižení aorty je také často spjato s těžkou aterosklerozou.
Chronické posttraumatické aneuryzma
Aneuryzmata, která jsou následkem tlakového poranění a která v akutní fázi neskončí smrtelně nebo bezprostřední operací, se mohou projevit až se značným odstupem. Obyčejně jsou lokalizována v proximální části descendentní aorty v oblasti ligamentum arteriosum, končí extravazací krve do okolní tkáně nebo mohou být krytá adventicií aorty.
Zánětlivé aneuryzma
Takayasu arteriitis, Kawasaki syndrom či velkobuněčná artritida mohou také tvořit aneuryzma vyžadující chirurgickou intervenci, mohou například způsobit dilataci kořene aorty a tím způsobit významnou aortální regurgitaci, která vyžaduje náhradu chlopně.
Infekční aneuryzma
Primárně infekční aneuryzma je vzácné, častěji dojde k sekundární infekci aterosklerotického plátu či jinak traumatizované intimy. Může se projevit jako epizoda endokarditidy, nejčastěji je způsobena stafylokokem, salmonelou či streptokokem [11]. Rovněž se mohou projevit jako infekce protézy po předešlé operaci.
Mechanické aneuryzma
Dilatace ascendentní aorty může být spojena s aortální stenózou častěji při vrozeném postižení aortální chlopně.
Rovněž se mohou vyvinout aneuryzmata v anastomóze po předešlé operaci aorty.
Aneuryzma nepravé
Jeho stěnu netvoří celá stěna aorty, ale jen adventicie, event. i část medie, nejčastěji je spojeno s traumatem, infekcí nebo předešlou operací aorty.
Chronická disekce aorty
U disekce aorty dochází k roztržení stěny aorty a místem vstupu pak k výronu krve do nepravého lumina. Pokud je tento stav starší než 14 dnů, považujeme jej za chronický. Chronická disekce aorty s perzistujícím nepravým kanálem je substrátem pro vznik chronického aneuryzmatu hrudní či torakoabdominální aorty.
Penetrující aterosklerotický vřed
Aterosklerotická léze s postižením intimy může penetrovat do aortální stěny, častěji se vyskytuje na torakoabdominální aortě. Může vytvořit intramurální hematom, aneuryzma, disekci, může vytvořit rupturu, ale může být rovněž zdrojem embolizace.
Intramurální hematom
U intramurálního hematomu chybí poškození intimy a místo vstupu do disekčního kanálu.
1. Morfologie aneuryzmatu hrudní aorty. 
Klinické projevy
Mnoho aneuryzmat je v období diagnostiky onemocnění zcela asymptomatických a jedná se o náhodný nález při vyšetřování jiného onemocnění. Vlastní symptomy jsou závislé na velikosti aneuryzmatu a jsou dány buď aortální regurgitací, či vztahem a interakcí aneuryzmatu a okolní tkáně, kam aneuryzma imponuje. Aneuryzma aortálního oblouku se může projevit bolestmi v oblasti krku a ramen. Chrapot je důsledkem tahu za levý n. recurrens, stridor může být způsoben útlakem tracheální trubice aneuryzmatem, dysfagie útlakem jícnu, dyspnoe útlakem plicního parenchymu, edém horní poloviny těla útlakem horní duté žíly. Aneuryzma descendentní aorty se může projevit bolestmi v oblasti zad, mezi lopatkami, torakoabdominální výduť mohou signalizovat bolesti břicha, zad, levé kyčle nebo i iritace levé bránice.
V této souvislosti je nezbytné odlišit akutní příznaky disekce, penetrace vředu, perforace nebo i akutního infarktu myokardu.
Přímé známky aneuryzmatu hrudní aorty jsou vzácné, ale mohli bychom mezi ně zařadit aortální regurgitaci a pulzující hmoty v oblasti hrudníku a břicha.
Diagnostické techniky
Prostý RTG-snímek srdce a plic
I vzhledem k četnosti tohoto vyšetření je nejčastějším vyšetřením při zjištění této patologie. Aneuryzma se projeví ohraničeným zvětšení srdečního stínu, které nutí k zamyšlení a dalším diagnostickým postupům a metodám. Bohužel 17 % pacientů s aneuryzmatickým rozšířením aorty má normální RTG-snímek srdce a plic, a to hlavně v případě retrosternální expanze [12].
CT hrudníku
Možnosti této metody (použití kontrastu, spirální CT, možnosti prostorové rekonstrukce) činí tuto metodu dnes nejpoužívanější v oblasti diagnostiky tohoto onemocnění. CT vyšetření umožní posoudit velikost, lokalizaci i expanzi aneuryzmatu, může zhodnotit růst výdutě v čase, a je tak důležitou metodou při rozhodování o načasování operace. Limitací je použití kontrastu u alergických pacientů event. při renální insuficienci.
NMR
Dnes se stává stále častější metodou při potřebě akutního rozhodování. Je přesná se schopností podrobně popsat trombotickou formaci, místo vstupu, či arteriální zásobení míchy při torakoabdominálních aneuryzmatech. Ve srovnání s CT je nevýhodou delší doba nutná k vyšetření, vyšší cena a komplikovanější situace u zaintubovaných a ventilovaných pacientů.
1. Aneuryzma ascendentní aorty zobrazené pomocí NMR. 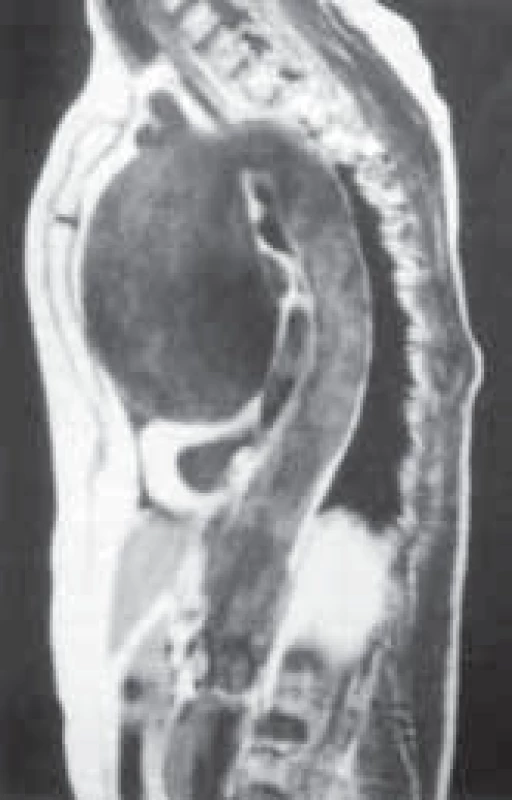
Transtorakální a transezofageální echokardiografie
Některé části hrudní aorty jsou transtorakálním vyšetřením hůře přehledné, častěji se dnes tedy používá vyšetření transezofageální, které je rychlé, nenáročné a schopné popsat ascendentní a descendentní aortu, část oblouku může být hůře vyšetřitelná. Cenné je rovněž během operace a v bezprostředním pooperačním období.
Aortografie
Aortografie je stále standardně užívanou metodou u pacientů, kteří se připravují k elektivní operaci na hrudní aortě. Vyšetření popíše lokalizaci, velikost aneuryzmatu a vztah k větvím aorty, jak v oblasti aortálního oblouku, tak v oblasti hrudní a břišní aorty. Rovněž se prokáže přítomnost či absence vady aortální chlopně.
Předoperační vyšetření
Protože infarkt myokardu, respirační a renální selhání a cévní mozková příhoda jsou nejčastějšími příčinami zvýšené morbidity a mortality po operaci aneuryzmatu hrudní aorty, je nezbytné podrobné předoperační vyšetření těchto systémů [13].
Vyšetření srdce
Prevalence ischemické choroby srdeční je u degenerativních postižení aorty vyšší, a proto je třeba podrobné vyšetření stavu srdce. Je třeba zjistit eventuální přítomnost srdeční vady – v případě jejího výskytu je nutný kombinovaný výkon s náhradou chlopně. V případě pozitivní anamnézy ischemické choroby srdeční nebo infarktu myokardu a věku nad 40 roků je indikována koronarografie a v případě patologického nálezu je nutná i bypassová operace s přemostěním stenózy koronární tepny.
Plicní funkce
Kouření a CHOPN jsou rizikovými faktory plicního selhání, Testy plicních funkcí jsou standardním vyšetřením před operací aneuryzmatu aorty.
Renální funkce
Standardně se vyšetřují hladiny urey a kreatininu. Dostatečná hydratace je prevencí hypotenze, nízkého srdečního výdeje a hypovolemie v perioperačním období a je prevencí pooperačního selhání ledvin.
Neurologické vyšetření
Vzhledem k minimalizaci cévní mozkové příhody se standardně provádí základní neurologické vyšetření a vyšetření karotického řečiště (USG, angiografie nebo NMR). U pacientů s významnou stenózou karotidy (70 % a více) je indikována její operace před elektivní operací aneuryzmatu aorty.
Indikace k operaci
K akutní operaci jsou jednoznačně indikováni pacienti s akutní disekcí či rupturou aorty.
U chronických stavů, jak byly výše popsány, závisí indikace především na velikosti aorty. Riziko disekce či ruptury se zvyšuje s rostoucím aneuryzmatickým rozšířením aorty (rostoucím průměrem aorty). Různí autoři udávají různou hodnotu pro indikaci k operaci. Na našem pracovišti bereme jako hodnotu k náhradě aorty její průměr přes 50 mm [14,15].
Dalším faktorem pro rozhodování o operaci je vývoj aneuryzmatu, pokud se dilatace vyvíjí rychle (1 cm za rok), pak tento faktor přispívá k urychlení indikace k operaci.
Rovněž etiologie má vliv na indikační kritéria – u pacientů s Marfanovým syndromem, a zejména pokud se v rodinné anamnéze vyskytují náhlá úmrtí či jiné komplikace v souvislosti s tímto postižením, s operací neváháme.
Dalším faktorem, ovlivňujícím rozhodování o operaci, je přítomnost některého ze symptomů, které vznikají při utlačení okolních struktur aneuryzmatem (utlačení jícnu, tracheální trubice, n. recurens, plicního parenchymu). Přítomnost těchto symptomů urychluje rozhodnutí o operačním výkonu.
Operační techniky
Náhrada ascendentní aorty
Lokalizované aneuryzma ascendentní aorty se chirurgicky řeší náhradou postižené části protézou. Mimotělní oběh se zavádí kanylací pravé síně dvoustupňovou kanylou, a pokud je dostatečný prostor v oblasti aortálního oblouku, zavádí se arteriální kanyla v těchto místech. Pokud je zde třeba ponechat prostor pro anastomózu protézy a zdravé části aorty, kanylujeme axilární tepnu či tepnu femorální. Po naložení svorky na zdravou část ascendentní aorty či na začátek aortálního oblouku a po aplikaci plegického roztoku do kořene aorty (pokud je domykavá aortální chlopeň) či cíleně do koronárních ústí (pokud je chlopeň insuficientní), odstraníme aneuryzmaticky rozšířenou část aorty a provedeme anastomózu aorty těsně nad komisurami s protézou. V případě špatné kvality stěny zpevníme suturu plstěným proužkem. Nakonec doplníme distální suturu protézy a aorty. Po pečlivém odvzdušnění srdce a protézy odstraníme aortální svorku a obnovíme srdeční akci.
V případě, že je dilatovaný i kořen aorty a aortální chlopeň je insuficientní, provedeme náhradu aorty a chlopně konduitem umělé chlopně a protézy. V tomto případě je třeba reimplantovat ústí koronárních tepen do protézy – Bentallova operace.
Z dalších operačních výkonů, které je možné v této situaci použít, je Davidova operace se zachováním aortální chlopně a Rossova operace (náhrada aortální chlopně a kořene aorty chlopní plícnicovou a částí plícnice). Pokud je při náhradě aortální chlopně jen hraničně dilatovaná ascendentní aorta, stav řešíme zmenšením dilatace při podélné incizi aorty (aortoplastika). Poslední možností operačního řešení je aortální alograft. Toto řešení použijeme při postižení chlopně a kořene aorty zánětlivým procesem, a to jak při primooperaci, tak hlavně při prostetické bakteriální endokarditidě při reoperaci.
2. Náhrada aortální chlopně a ascendentní aorty protézami. 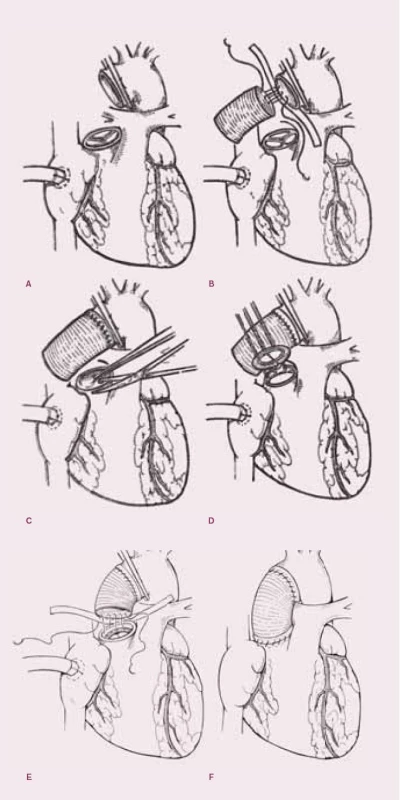
Operace na aortálním oblouku
Strategii operační léčby na aortálním oblouku ovlivňuje přítomnost rozšíření ascendentní a/nebo descendentní aorty a etiologie aneuryzmatu.
Částečná resekce oblouku
Pokud aneuryzma ascendentní aorty přechází na začátek aortálního oblouku a dál je aortální oblouk a descendentní aorta normální, volíme náhradu ascendentní aorty rozšířenou do začátku oblouku. V tomto případě arteriální kanylu zavádíme do axilární tepny (přes protézu našitou na tepnu) a po otevření oblouku můžeme kanylovat ještě levou karotickou tepnu. Tak zabezpečíme dostatečnou perfuzi mozku, kterou monitorujeme transkraniálním neinvazivním sledováním saturace mozkové tkáně kyslíkem (NIRS). Další ochranu mozku a ostatních částí organizmu zajišťujeme zchlazením (25 °C). Postiženou část pak resekujeme a nahradíme protézou stejně jako u operací na ascendentní aortě. Anastomózy zpevňujeme plstěným kroužkem a k šití používáme monofilamentózní polypropylenové stehy.
3. Bentallova operace s částečnou náhradou oblouku. 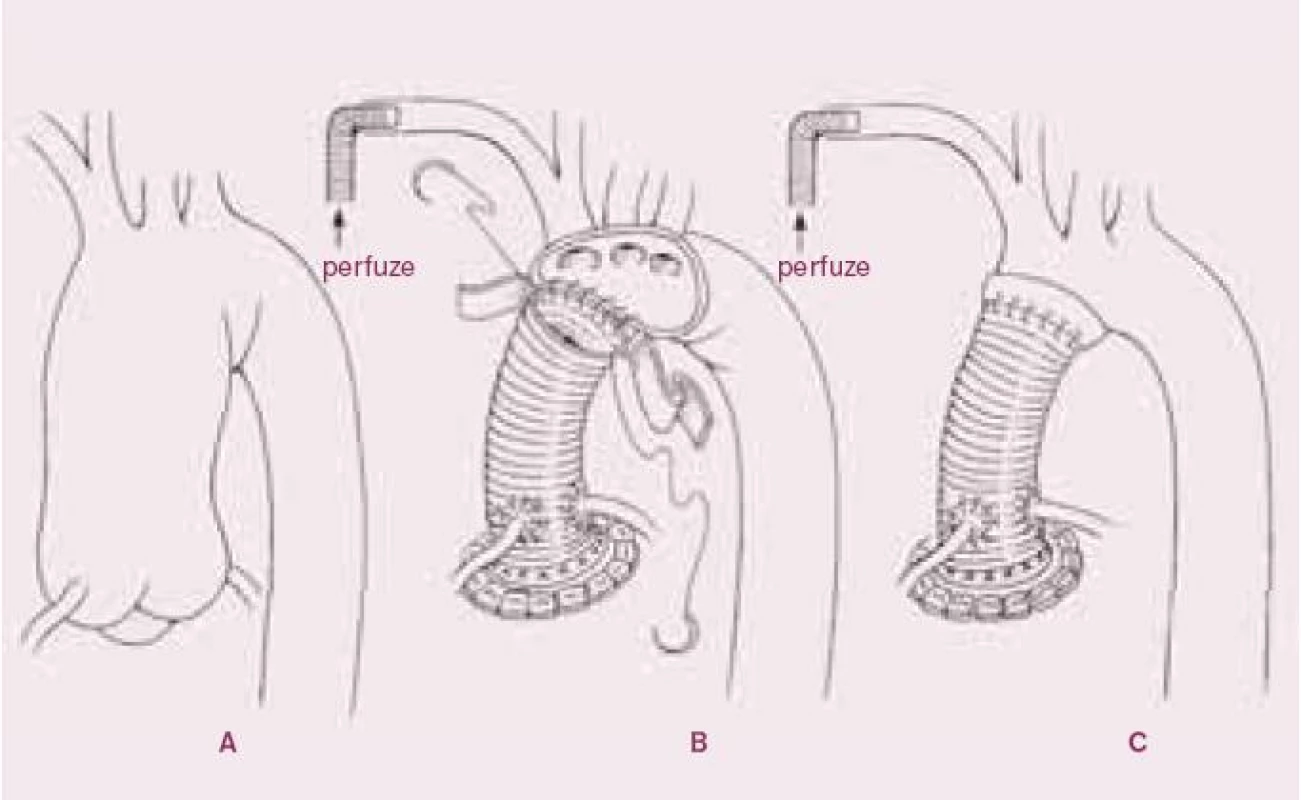
Úplná náhrada aortálního oblouku
V případě, že aneuryzmatické rozšíření sahá od ascendentní aorty přes oblouk a zasahuje i na descendentní aortu, je třeba provést kromě náhrady ascendentní aorty i kompletní náhradu oblouku. Při tom je nutné ochránit srdce, mozek, orgány dutiny břišní a míchu. To lze zajistit tak, že zabezpečíme dobrou perfuzi nebo zajistíme, aby orgány netrpěly při nedostatečném prokrvení. Srdce je jako při jiných operacích ochráněno hypotermickou kardioplegickou zástavou. Mozek, orgány dutiny břišní a míchu ochráníme celkovou hypotermií (25 °C), navíc i při tomto stavu zabezpečujeme prokrvení mozku. Dále je třeba, aby celý tento stav bez perfuze či s minimální perfuzí trval co nejkratší dobu.
Po zavedení mimotělního oběhu kanylací axilární tepny a pravé síně naložíme svorku na ascendentní aortu, tuto otevřeme a podáme kardioplegický roztok do ústí koronárních tepen. Tak zajistíme ochranu myokardu. Pokud je aortální chlopeň postižená, našijeme konduit protézy s chlopní, pokud chlopeň postižená není, našijeme jen cévní protézu nad chlopeň. Po ochlazení organizmu (nejčastěji na 25 °C) odstraníme svorku z aorty a otevřeme aortální oblouk. Perfundujeme dále pouze mozek, a to antegrádně cestou a. axillaris a cestou arteria karotis vlevo. Našijeme další protézu za aortální oblouk na začátek descendentní aorty, a to tak, aby její část zasahovala i do descendetní aorty – tzv. elephant trunk (a byla tak připravena pro ev. další krok v řešení aneuryzmatu – náhradu descendentní aorty). Dále napojíme větve aortálního oblouku na protézu (s pomocí další protézy či přímo). Nakonec spojíme obě protézy a obnovíme kompletní perfuzi celého organizmu.
4. Úplná náhrada aortálního oblouku s použitím metody "elephant trunk". 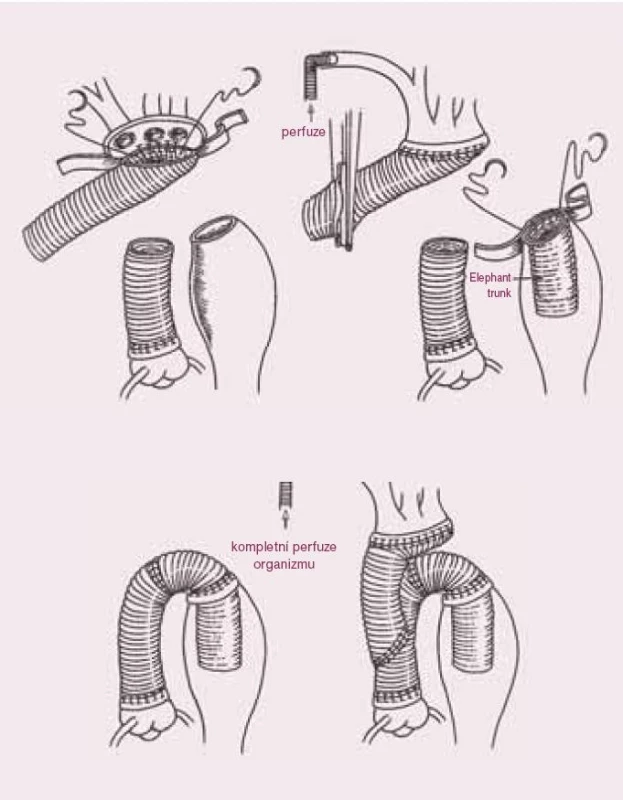
Náhrada torakoadominální aorty
Klasifikaci aneuryzmat torakoabdominální aorty podle lokalizace popsal Crawford. Vždy se jedná o závažné onemocnění, operační výkon je zatížen vyšší mortalitou a morbiditou, než je u kardiochirurgických výkonů běžné. K operaci jsou dnes indikováni pacienti, kteří mají příznaky z útlaků dilatovaným aneuryzmatem nebo při značné dilataci, kde hrozí ruptura s fatálními následky. Vzhledem k tomuto stavu se v posledních letech stává metodou volby intravaskulární léčba pomocí stentů a stent graftů, které se zavádějí intervenčně přes incizi ve femorální tepně do postižené oblasti aorty. Tato problematika by ovšem vyžadovala zvláštní článek. Pokud je tedy operace nezbytná a není možná tato miniinvazivní léčba, je třeba provést operační výkon. Jeho principem je po otevření dutiny hrudní (v případě descendentní hrudní aorty) i břišní (v případě torakoabdominální výdutě) resekce dilatované části aorty a náhrada cévní protézou, do které se postupně reimplantují větve postižené části.
Rizikem této operace je následná paraplegie po ischemickém postižení míchy během operace. Tomuto se snažíme zabránit perfuzí dolní poloviny těla zavedením mimotělního oběhu cestou femorální tepny a žíly.
5. Crawfordova klasifikace aneuryzmat torakoabdominální aorty. 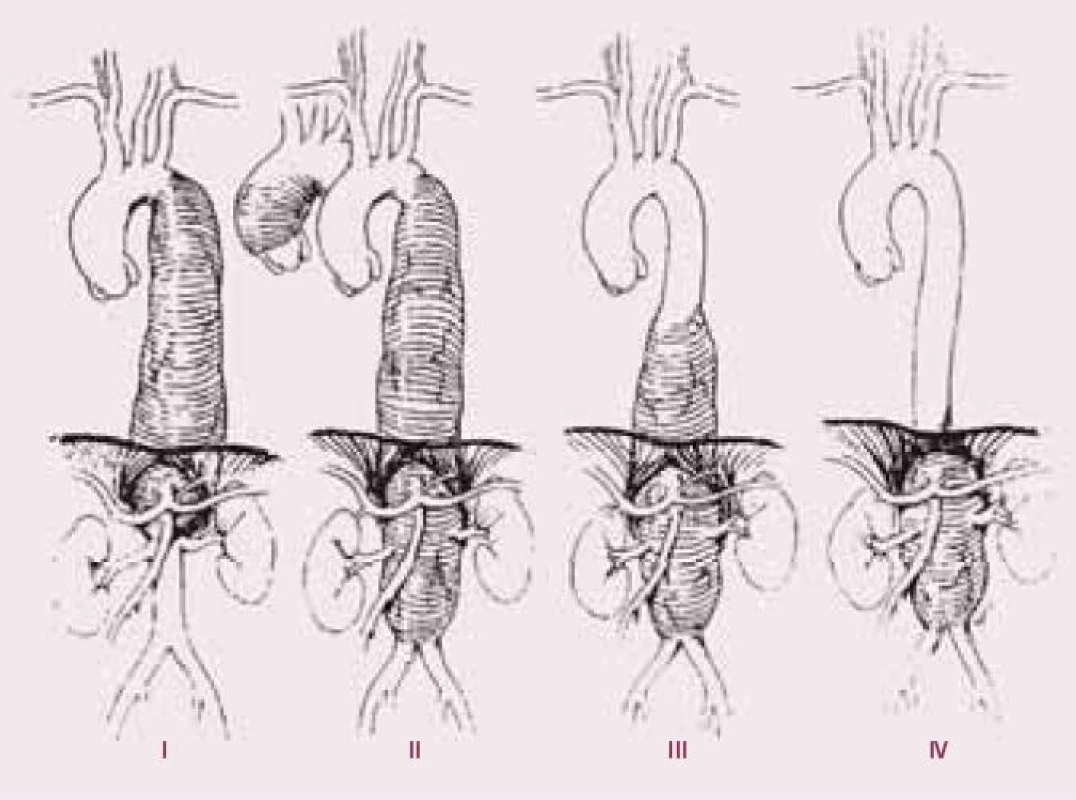
6. Náhrada descendentní hrudní aorty a části oblouku protézou. 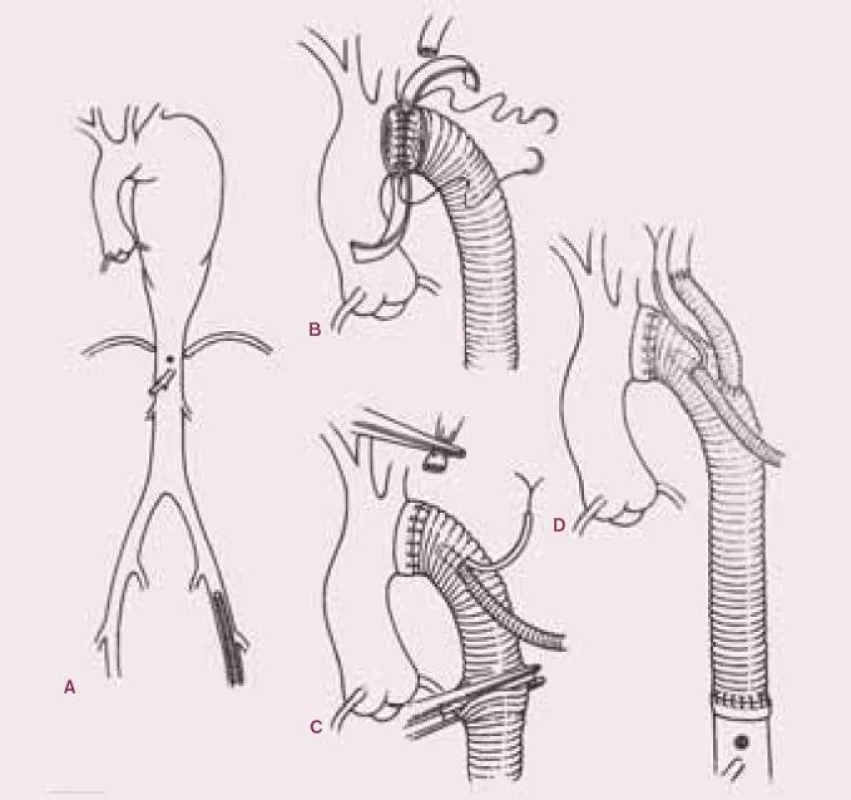
Vlastní soubor a výsledky
V Centru kardiovaskulární a transplantační chirurgie v Brně jsme v letech 2002-2007 operovali 125 pacientů s průměrným věkem 56 ± 14,9 let, z toho bylo 88 (70 %) můžu a 37 (30 %) žen.
1. Soubor operovaných pacientů. 
Dilataci ascendentní aorty mělo 119 (94 %) nemocných, dilataci aortálního oblouku 23 (18,4 %) a dilataci descendentní aorty 4 (3,2 %) operovaných.
2. Počty pacientů podle lokalizace postižení . 
Z ostatních onemocnění se nejvíce vyskytovala aortální regurgitace 66 (52 %), aortální stenóza 40 (31 %) mitrální regurgitace 4 (3,2 %), trikuspidální regurgitace 3 (2,3 %), ICHS 17 (16 %), hypertenzi mělo 64 (51,2 %), fibrilace síní 16 (12,8 %), HLP 32 (25,6 %), DM 16 (12,8 %).
3. Přítomnost přidružených onemocnění. 
Průměrná šířka dilatace (údaj jen od 24 % pacientů) byla 59 mm. Ejekční frakce pacientů byla většinou normální – průměr 54 % a funkční skupina s průměrem NYHA 2,1.
Bentallovu operaci jsme provedli u 71 (56,8 %) operovaných, náhradu ascendentní aorty u 23 (18,4 %) operovaných, aortoplastiku u 22 (17,6 %) operovaných, částečnou nebo úplnou náhradu oblouku u 23 (18,4 %), náhradu descendentní aorty u 4 (3,2 %) operovaných a Davidovu operaci u 4 (3,2 %).
Z ostatních operací jsme připojili náhradu aortální chlopně u 30 (24 %) operovaných, bypassovou oparaci u 20 (16 %) nemocných, plastiku mitrální chlopně u 6 (4,8 %), náhradu mitrální chlopně u 1 (0,8 %) a plastiku trikuspidální chlopně u (2,4 %) nemocných. Z ostatních výkonů pak ještě ablaci LS, refixaci chlopně a jednotlivé další výkony.
Průměrná doba svorky byla 77 minut, doba mimotělního oběhu 104 minut, průměrná doba intubace 19 hodin, průměrná doba pobytu na JIP 3,5 dne a průměr krevních ztrát 801 ml.
Z komplikací se nejčastěji vyskytovaly cévní mozková příhoda u 3 pacientů (2,4 %), TIA u l pacienta (0,8 %), psychosyndrom u 4 (3,2 %), oběhové selhání vyžadující vyšší podporu oběhu u 10 pacientů (8,0 %), přechodná fibrilace síní byla u 24 (18,4 %), dlouhodobá umělá plicní ventilace (nad 24 hod nebo s potřebou tracheostomie) u 11 operovaných (8,8 %), dialýza u tohoto souboru nebyla nutná u nikoho a pro krvácení jsme byli nuceni provést operační revizi u 4 operovaných (3,2 %)
Zemřeli 2 pacienti což je 1,6% hospitalizační mortalita.
Závěr
Aneuryzma hrudní aorty je častější onemocnění, než se dnes očekává a diagnostikuje, přesto je to ale v dnešní době onemocnění dobře diagnostikovatelné a řešitelné. Hospitalizační mortalita 1,6 % je stejná jako mortalita ostatních kardiochirurgických operací. V podobě endovazálního léčení pomocí stentů a stent graftů se vyvíjí v indikovaných případech možnost elegantního miniinvazivního řešení této závažné situace.
Doručeno do redakce 7. 3. 2008
Přijato k otištění po recenzi 20. 3. 2008
MUDr. Pavel Piler
MUDr. Petr Fila
Centrum kardiovaskulární a transplantační chirurgie Brno
pavel.piler@cktch.cz
Sources
1. Majimder PP, St Jean PL, Ferrell JE et al. On the inheritance of the abdominal aorta aneurysm. Am J Hum Genet 1991; 48(1): 164-170.
2. Bickerstaff LK, Pairolero PC, Hollier LH et al. Thoracic aortic aneurysm: a population-based study. Surgery 1982; 92(6): 1103-1108.
3. Coady MA, RizzoJA, Goldstein LJ, Elefteriades JA. Natural history, pathogenesis, and etiologyof thoracic aortic aneurysms and dissections. Cardiol Clin 1999; 17(4): 615-635.
4. Larson EW, Edwards WD. Risk factors of aortic dissection: a necropsy study of 161 cases. J Am Cardiol 1984; 53(6): 849-855.
5. Schoen F. Blood vesels. In: Cotran R, Kantor V. Collins C (eds). Robins Pathologic Basis of disease. Philadelphia: WB Saunders 1999
6. O’Rourke MF, Avolio AP, Nichols WW. Left-ventricular-systemic arterial coupling in humans and strategies to inprove coupling in disease states. In Yin FCP (ed)Ventricular/Vascular coupling: Clinical, Physiological andEngineering Aspects. New York, Springer-Verlag, 1987
7. Kainulainen K, Pulkinnen L, Savolainen A et al. Location on chromosome 15 of the gene defect causing Marfan syndrome. N Angl J Med 1990; 323(14): 935-939.
8. Tsipouras P, Del Mastro R, Sarfarazi M et al. Genetic linkage of the Marfan syndrome, ectopia lentis, and congenital contractural arachnodactyly to the fibrilin genes on chromosome 15 and 5. The international Marfan syndrome Collaboration Study. A Engl J Med 1992; 326(14): 905-909.
9. Marsalese DL, Moodie DS, Vacante M et al. Marfan,s syndrome: natural history and long-term follow-up of cardiovascular involvement. J Am Coll Cardiol 1989; 14 : 422-428.
10. Pope FM, Narcisi P, Nicholls SC et al. Clinical presentation of Ehlers-Danlos syndrome type IV. Arch Dis Child 1988; 63(9): 1016-1025.
11. Chan FY, Crawford ES, Coselli JS et al. In situ prosthetic grat replacement for mycotis aneurysm of aorta. Ann Thorac Surg 1989; 47(2): 193-203.
12. Earnest F IV, Muhm JR, Sheedy PF II. Roentgenographic findings in thoracic aortic dissection. Mayo Clin Proc 1979; 54(1): 43-50.
13. Kouchoukos NT, Wareing TH, Izumoto H, Murphy SF, Klausig W, Abboun D. Elective hypothermic cardiopulmonary bypass and circulatory arrest for spinal cord protection during operations on thoracoabdominal aorta. J Thorac Cardiovasc Surg 1990; 99(4): 659-664.
14. Davies RR, Goldstein LJ, Coady MA, Tittle SL, Rizzo JA, Kopf GS et al. Yearly rupture or dissection rates for thoracic aortic aneurysms: simple prediction based on size. Ann Thorac Surg 2002; 73(1): 17-27, Discussion 27-28.
15. Gott VL, Gillinov AM, Pyeritz RE, Cameron DE, Reitz BA, Greene PS et al. Aortic root replacement. Risk factor analysis of a seventeen-year experience with 270 patients. J Thorac Cardiovac Surg 1995; 109(3): 563-544; Discussion 544-545
Labels
Paediatric cardiology Internal medicine Cardiac surgery Cardiology
Article was published inCardiology Review

2008 Issue 1-
All articles in this issue
- Speckle tracking echocardiography is a new, non-invasive method for the assessment of left ventricular global and regional function
- What is new in heart transplantation
- Aneurysm of the thoracic aorta
- Central blood pressure: how to improve the measurement of blood pressure in the 2nd century after Korotkoff
- Cardiology Review
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Aneurysm of the thoracic aorta
- Speckle tracking echocardiography is a new, non-invasive method for the assessment of left ventricular global and regional function
- Central blood pressure: how to improve the measurement of blood pressure in the 2nd century after Korotkoff
- What is new in heart transplantation
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career



