-
Medical journals
- Career
Zajištění dýchacích cest v přednemocniční péči dospělých – to tube or not to tube?
Authors: O. Klementová 1; T. Henlín 2,3; M. Szkorupa 4; P. Michálek 5,6
Authors‘ workplace: Klinika anesteziologie, resuscitace a intenzivní medicíny, Fakultní nemocnice, Olomouc 1; Klinika anesteziologie, resuscitace a intenzivní medicíny, Vojenská fakultní nemocnice, Praha 2; Odbor letecké záchranné služby a urgentní medicíny AČR Líně, Plzeň 3; 1. chirurgická klinika, Fakultní nemocnice, Olomouc 4; Klinika anesteziologie, resuscitace a intenzivní medicíny, 1. LF UK a Všeobecná fakultní nemocnice, Praha 5; Department of Anaesthesia and Intensive Medicine, Antrim Area Hospital, Antrim, Spojené království 6
Published in: Anest. intenziv. Med., 31, 2020, č. 1-2, s. 6-12
Category: Review Articles
Overview
Adekvátní zajištění oxygenace a průchodných dýchacích cest je jedním z klíčových faktorů pro přežití pacienta v předne ‑ mocniční péči. Hlavním rozdílem proti operačnímu sálu je prostředí zásahu a zkušenost i kvalifikace zdravotníka. Základní techniky zahrnují použití manuálních manévrů ke zprůchodnění dýchacích cest, ventilaci obličejovou maskou i zavedení ústních nebo nosních vzduchovodů. K pokročilým technikám patří zavedení supraglotické pomůcky a tracheální intubace. U malého množství pacientů a ve válečné medicíně je nutné použít chirurgickou techniku zajištění dýchacích cest, konio ‑ tomii. Tracheální intubace stále zůstává metodou volby v rukou zkušeného zdravotníka pro stavy se závažnou poruchou vědomí a pro resuscitaci při zástavě oběhu. Pro zvýšení úspěšnosti tracheální intubace v terénu jsou používány další pomůcky, bužie nebo videolaryngoskopy. Supraglotické pomůcky zaváděné v přednemocniční péči zahrnují laryngeální masky, i‑gel a laryngeální tubus.
Klíčová slova:
tracheální intubace – supraglotická pomůcka – koniotomie – přednemocniční péče
Úvod
Zajištění dýchacích cest v přednemocniční péči je spojeno s větším množstvím obtíží než na operačním sále. V systémech, v nichž pracují v terénu lékaři se specializací z urgentní medicíny, anesteziologie nebo intenzivní medicíny, je tracheální intubace stále metodou volby a nejčastěji používanou technikou zajištění dýchacích cest u indikovaných případů zástavy oběhu, polytraumat, intoxikací a ostatních život ohrožujících stavů [1]. Ve Velké Británii, Spojených státech i například v Japonsku ale většinu primárních výjezdů zdravotnické záchranné služby zajišťují záchranáři neboli paramedici [2]. I v České republice se v posledních letech zvyšuje množství zásahů, při nichž je péče poskytována převážně zdravotnickými záchranáři. Hlavním tématem expertů a článků v poslední době je, zda tracheální intubace je stále nejlepší metodou zajištění průchodnosti dýchacích cest v přednemocniční péči, nebo jsou jiné alternativní metody, které by ji měly nahradit [3].
Metodika
V databázích PubMed, Scopus a Web of Science byly vyhledány články pomocí klíčových slov „prehospital airway management“, „battlefield airway management“, „ambulance airway management“ a „adults“. Podle relevance obsahu bylo autory manuálně vytříděno 38 původních a přehledových článků pro potřeby této publikace.
Možnosti zajištění dýchacích cest v přednemocniční péči
Techniky zajištění dýchacích cest v přednemocniční péči jsou závislé na několika faktorech – kvalifikaci a zkušenosti záchranáře nebo lékaře záchranné služby, pomůckách dostupných na místě zásahu, stavu pacienta i rozsahu zásahu [1].
Použité techniky a pomůcky lze rozdělit od nejjednodušších až po technicky nejnáročnější na:
Použití obličejové masky a manuálních manévrů k zprůchodnění dýchacích cest
Tyto techniky patří k základním postupům v obnovení a zajištění průchodnosti dýchacích cest, které by měly ovládat všechny osoby poskytující zdravotnickou péči. Základní manuální manévry zahrnují předsunutí dolní čelisti, otevření úst a mírný záklon hlavy tak, aby došlo k udržení „linie průchodnosti“ dýchacích cest. Tento trojitý manévr musí být samozřejmě modifikován u pacientů se suspekcí na poranění krční páteře, kdy nelze provést záklon hlavy. Ve výuce zdravotnických záchranářů je velká úloha kladena na výuku základních postupů ke zprůchodnění dýchacích cest. Není již doporučováno položit pacienta na záda, tato pozice je dokonce považována za život ohrožující – COFFIN („cannot oxygenate face flat in neutral position“) [4]. Poloha vleže na zádech způsobuje častěji obstrukci dýchacích cest v oblasti kořene jazyka, snižuje funkční reziduální kapacitu plic i znesnadňuje ventilaci obličejovou maskou. Při iniciálním managementu dýchacích cest je nyní doporučován postup OOPS („Oxygen on, put the mandible forward, sit the patient up“) – tedy podat kyslík nosní kanylou nebo maskou s rezervoárem vysokým průtokem až 15 l/min, provést předsunutí dolní čelisti a pacienta dát do polohy v polosedě nebo vsedě [4].
Nejčastější rizika spojená s ventilací a oxygenací pomocí obličejové masky v přednemocniční péči jsou obstrukce v oblasti velofaryngu, nedostatečná ventilace, nedostatečná oxygenace, zvýšené riziko aspirace žaludečního obsahu nebo krve, barotrauma či insuflace žaludku vzduchem. Studie použití řízené ventilace obličejovou maskou u přednemocniční zástavy oběhu zjistila 12% četnost regurgitace žaludečního obsahu, 1,7% incidenci závažné aspirace žaludečního obsahu a krvácení z dutiny ústní [5]. Ve velké prospektivní randomizované multicentrické studii, která srovnávala výsledky a komplikace u přednemocniční ventilace obličejovou maskou s tracheální intubací byla četnost regurgitace žaludečního obsahu 15,2 % a nedostatečná oxygenace u 6,7 % [6].
Ústní a nosní vzduchovody
Jsou používány k udržení průchodnosti dýchacích cest při ventilaci obličejovou maskou. Ústní vzduchovody jsou dobře tolerovány pouze u pacientů s Glasgow Coma Scale nižším než 9. Pacienti, kteří mají zachovaný kašlací a dávivý reflex, netolerují obvykle ani zavedení ústního vzduchovodu [4]. Naopak se zvyšuje riziko regurgitace, zvracení a aspirace žaludečního obsahu. Nosní vzduchovody jsou měkčí než ústní a jejich zavedení je například součástí vojenských algoritmů BATLS a TCCC [7]. Zavedení ústního i nosního vzduchovodu je také kontraindikováno při frakturách obličejových kostí včetně nosu, aktivním krvácení z dutiny ústní nebo nosní. Zavedení nosního vzduchovodu není vhodné u podezření na zlomeninu baze lební.
Supraglotické pomůcky
První laryngeální maska pro udržení průchodnosti dýchacích cest při anestezii byla uvedena do klinické praxe v roce 1983. Již brzy poté se Dr. Brain a jeho spolupracovníci zamýšleli nad jejím potenciálním použitím v přednemocniční péči [8]. Jako hlavní indikace uváděli pacienta s poruchou vědomí, ale spontánně dýchajícího, neúspěšné pokusy o tracheální intubaci, situace, kdy přístup k zachraňovanému je omezený a není jej možné uložit na záda, a při traumatu obličeje s vysokým rizikem obtížné intubace [8]. Naopak za možné limitace jejího použití považovali selhání zavedení při špatné technice nebo nedostatečném tréninku, nedostatečnou ochranu proti aspiraci žaludečního obsahu a nemožnost dosáhnout vysokých tlaků pro řízenou ventilaci. Tyto předpoklady byly potvrzeny i u některých klinických studií [9, 10].
Supraglotické pomůcky se postupně vyvíjely, nejprve byly vyrobeny jednorázové formy původních laryngeálních masek a v roce 2000 byla vyvinuta první supraglotická pomůcka s ochranným mechanismem proti aspiraci žaludečního obsahu – LMA ProSeal [11]. Tato laryngeální maska se ale v přednemocniční péči neprosadila, především z důvodu obtížné techniky zavedení a relativně vysoké četnosti selhání při zavádění nezkušeným zdravotníkem. V současné době jsou dostupné moderní jednorázové supraglotické pomůcky, které mají vysokou úspěšnost zavedení i při použití záchranáři a široký drenážní kanál pro derivaci žaludečního obsahu. Nejčastěji používanými pomůckami v přednemocniční péči jsou i‑gel, LMA Supreme, laryngeální maska AuraGain (obr. 1) a z nejnovějších LMA Protector. Nejrychlejší a nejsnadnější zavedení je prokázáno u LMA Supreme a i‑gel [9]. V Německu, ve Skandinávii a v Japonsku je populární také laryngeální tubus, který je designem podobný kombirource (obr. 2) [5]. Prospektivní randomizované studie, které probíhaly v přednemocniční péči, byly zaměřeny především na srovnání supraglotických pomůcek druhé generace (s mechanismem poskytujícím ochranu proti aspiraci) a tracheální intubace [10, 12]. Jedna pomůcka, i‑gel O2 Resus Pack, byla vyvinuta speciálně pro použití při kardiopulmonální resuscitaci a má kromě dýchacího kanálu i přídatný na drenáž žaludečního obsahu, konektor pro pasivní oxygenoterapii a fixační popruhy (obr. 3).
Image 1. Laryngeální maska AuraGain (Ambu Ltd., Ballerup, Dánsko) má široký odsávací kanál na drenáž žaludečního obsahu 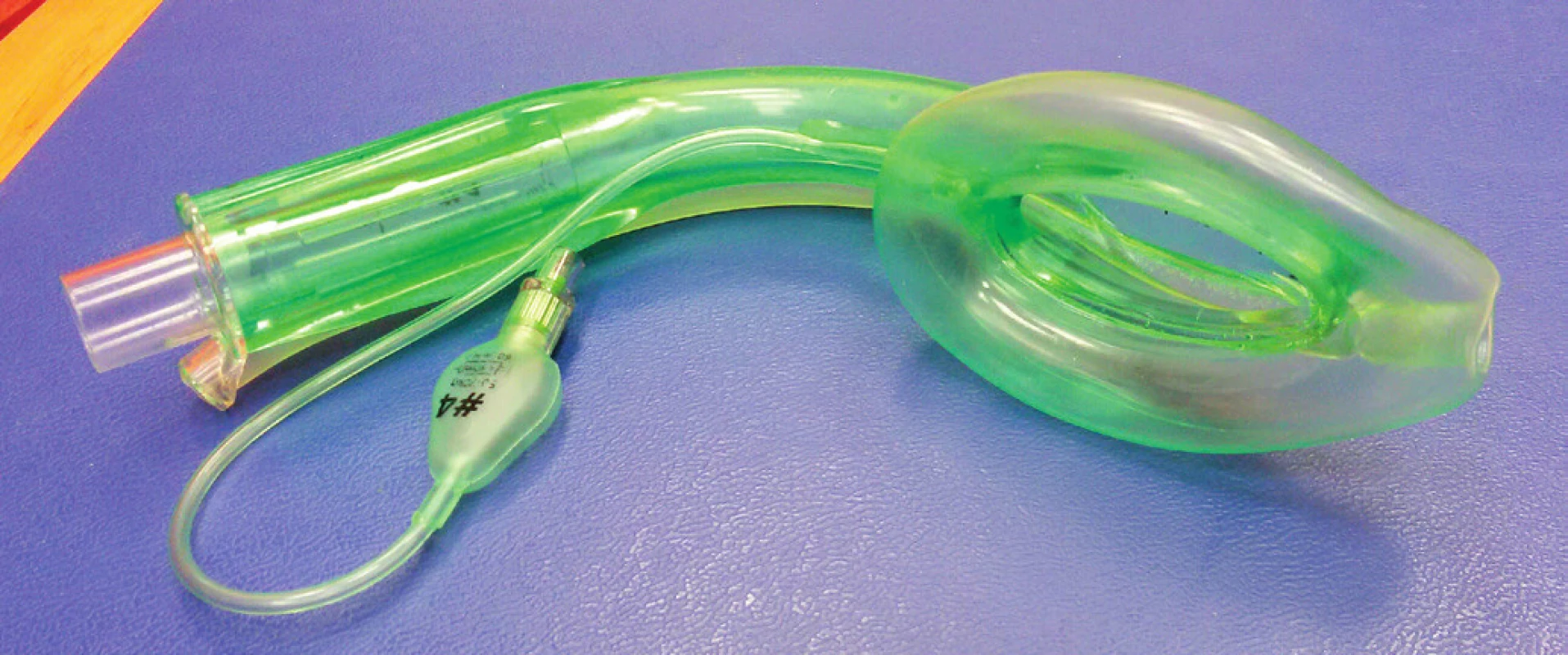
Image 2. Laryngeální tubus, v Evropě vyráběný pod názvem LTS-D (VBM Medizintechnik GmbH, Sulz a. N, Německo) a v USA pod názvem King LTS-D (Ambu Inc., Columbia, USA) 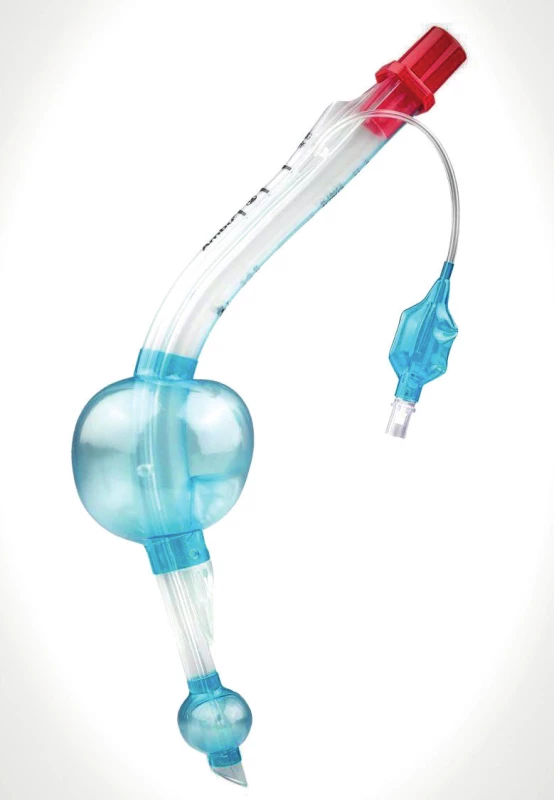
Image 3. I-gel O2 Resus Pack (Intersurgical, Ltd., Wokingham, Spojené království) obsahuje speciálně upravenou supraglotickou pomůcku i-gel s přídatnými kanály na drenáž žaludečního obsahu a pasivní oxygenaci, elastický popruh na upevnění okolo hlavy a lubrikační gel. 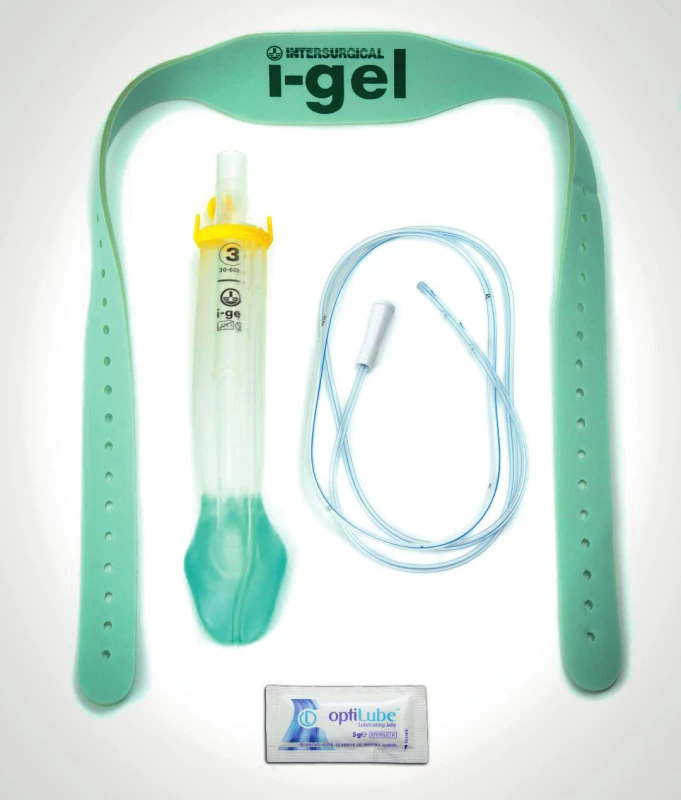
Tracheální intubace
V Evropě mimo Velké Británie je tracheální intubace stále považována za „zlatý standard“ zajištění dýchacích cest v přednemocniční péči. Na operačním sále, po úvodu do celkové anestezie prováděné anesteziologem s použitím svalového relaxancia, je tracheální intubace rutinním výkonem, rychlým, s úspěšností blížící se 100 %, a s malým množstvím komplikací. Naopak v přednemocniční péči, za podmínek, které nejsou ideální, například prostorově nebo světelně, může být tracheální intubace relativně složitým výkonem. Část lékařů a záchranáři v přednemocniční péči nejsou často stejně zkušení jako anesteziologové. Hlavní odpůrci tracheální intubace v přednemocniční péči argumentují větším množstvím pokusů, nízkou celkovou úspěšností, dlouhým trváním tracheální intubace a riziky spojenými s malpozicí endotracheální kanyly a nerozpoznanou intubací do jícnu. Celková úspěšnost tracheální intubace v terénu Obr. 2. Laryngeální tubus, v Evropě vyráběný pod názvem LTS-D (VBM Medizintechnik GmbH, Sulz a. N, Německo) a v USA pod názvem King LTS-D (Ambu Inc., Columbia, USA) Obr. 3. I-gel O2 Resus Pack (Intersurgical, Ltd., Wokingham, Spojené království) obsahuje speciálně upravenou supraglotickou pomůcku i-gel s přídatnými kanály na drenáž žaludečního obsahu a pasivní oxygenaci, elastický popruh na upevnění okolo hlavy a lubrikační gel. je popisována mezi 75–98 % [13]. Podle této recentní meta‑analýzy se úspěšnost tracheální intubace mimo nemocnici zvyšuje, což je dáno lepším přístrojovým vybavením vozidel (především dostupnost kapnografie), ale i kvalitnějším tréninkem záchranářů. Přesto existují významné rozdíly úspěšnosti intubace mezi zkušenými lékaři (více než 98 %) a relativně nezkušenými záchranáři – 90 %. Celková úspěšnost tracheální intubace lékaři v přednemocniční péči je 99 %, u nelékařů 97 % [14]. První pokus je úspěšný z 88 % u lékařů a ze 78 % u záchranářů. Tracheální intubace prováděná lékaři je spojena s nižší četností traumatu dýchacích cest, bradykardie, zástavy oběhu, endobronchiální intubace, hypertenze i hypotenze.
Existuje shoda mezi odborníky, že tracheální intubace u pacienta, který nemá zástavu oběhu, je rychlejší a úspěšnější při použití farmakologického bleskového úvodu („rapid sequence induction“ – RSI) než při pokusu o intubaci bez podání léků. Celková úspěšnost tracheální intubace přesahuje 96 % při bleskovém úvodu, ale je pouze 88% bez použití léků [14]. Neexistuje shoda mezi odborníky, zda by měl být před použitím léků pro bleskový úvod použit Selickův manévr nebo ne [15]. Při obtížné laryngoskopii hrají důležitou roli i optimalizace pomocí externí manipulace s hrtanem (tzv. BURP manévr) nebo zavedení gumové elastické či oxygenační bužie [16]. Role videolaryngoskopie v přednemocniční péči není zatím potvrzena studiemi [17]. Dalším problémem může být nízká expozice tracheální intubaci, zejména u záchranářů. Odhaduje se, že záchranář provádí pouze 0–4 tracheální intubace ročně celkově a méně než 1 ročně u dětí [18]. Četnost obtížné intubace v přednemocniční péči je v literatuře uváděna až 10 % [16].
Combi‑tube (kombirourka)
Kombirourka je pomůckou k zajištění dýchacích cest v urgentních situacích. Byla vyvinuta pro stavy, kdy je tracheální intubace neúspěšná nebo pro případy, když osoba zajišťující dýchací cesty není zkušená v technice tracheální intubace. Pomůcku vynalezl mezinárodní tým – Michael Frass, Reinhard Frenzer a Jonas Zahler v roce 1987. Jedná se o kanylu s dvěma lumen, zaváděnou naslepo až do polohy, kdy je značka umístěná mezi zuby. Přibližně v 90 % je distální lumen zavedeno do jícnu a po nafouknutí obou obturačních manžet je pacient ventilován otvory v proximálním lumen. V malém množství případů je distální lumen zavedeno přímo do trachey. Pomůcka byla populární zejména pro zajištění dýchacích cest paramediky ve Spojených státech a Japonsku. Kombirourka byla rozsáhle studována především u zajištění dýchacích cest při kardiopulmonální resuscitaci v terénu. Úspěšnost zavedení s efektivní ventilací jícnovým i tracheálním lumen není ale vysoká a dosahuje maximálně 75 % [19]. Wang s kolektivem v jiné studii zajištění dýchacích cest v přednemocniční péči analyzovali také 1521 zavedení kombirourky. U zástavy oběhu byla úspěšnost jejího zavedení téměř 98 % [20]. Kombirourka je poměrně rigidní a může se stát, že vůbec nejde zavést ani do pozice ve středním jícnu. Komplikace mohou zahrnovat poranění jícnu nebo dýchacích cest se vznikem emfyzému nebo krvácením, poranění dutiny ústní, zubů nebo dislokaci pomůcky v průběhu transportu do zdravotnického zařízení. Téměř všechny studie, které srovnávají úspěšnost oxygenace v přednemocniční péči u kombirourky a tracheální intubace, prokazují vyšší efektivitu intubace. Zavedení kombirourky může být extrémně složité nebo neúspěšné u pacientů s poraněním krční páteře a její stabilizací pomocí krčního límce. Kombirourka má také výrazně nižší úspěšnost zavedení ve srovnání s většinou supraglotických pomůcek, a proto v současnosti v přednemocniční péči není její použití doporučováno [1].
Chirurgické techniky k zajištění dýchacích cest
Na operačním sále jsou chirurgické techniky zajištění dýchacích cest prováděny minimálně. Na urgentním příjmu nebo v přednemocniční péči je ale situace rozdílná [21]. Každý lékař záchranné služby i zdravotnický Obr. 4. Souprava pro bužií asistovanou koniotomii – ScalpelCric (VBM Medizintechnik GmbH, Sulz a. N, Německo) obsahuje jednorázový skalpel, gumovou elastickou bužii se zahnutým hrotem, zkrácenou tracheální kanylu s průměrem 6 mm, injekční stříkačku a konektor pro připojení k dýchacímu okruhu. záchranář by měl ovládat alespoň jednu chirurgickou techniku zajištění dýchacích cest a umět ji použít v daných indikacích. Základní indikací provedení chirurgické nebo kombinované koniotomie je, podobně jako na operačním sále, stav CICO („cannot intubate, cannot oxygenate“) [16]. Existuje konsenzus expertů, že indikovanými technikami u dospělého jsou buď bužií asistovaná koniotomie (BACT), nebo otevřená koniotomie skalpelem s přímým zavedením rourky do trachey pod optickou kontrolou [22]. Pro BACT nyní existují komerčně vyráběné, sterilně balené soupravy (obr. 4). U dětí je akceptovatelné provedení punkce ligamentum conicum několika 20-G kanylami při spontánní ventilaci a nemožnosti tracheální intubace. Kromě situace CICO je indikací koniotomie v přednemocniční péči také masivní trauma obličejového skeletu, měkkých tkání, popáleniny obličeje, bodné poranění supralaryngeální oblasti. V algoritmech zajištění dýchacích cest ve válečné medicíně je koniotomie vyučována ihned po neúspěšném zprůchodnění dýchacích cest pomocí nosního vzduchovodu a obličejové masky [7, 23]. Pro vojenské paramediky je jednodušší naučit se a procvičovat chirurgickou techniku než tracheální intubaci.
Image 4. Souprava pro bužií asistovanou koniotomii – ScalpelCric (VBM Medizintechnik GmbH, Sulz a. N, Německo) obsahuje jednorázový skalpel, gumovou elastickou bužii se zahnutým hrotem, zkrácenou tracheální kanylu s průměrem 6 mm, injekční stříkačku a konektor pro připojení k dýchacímu okruhu. 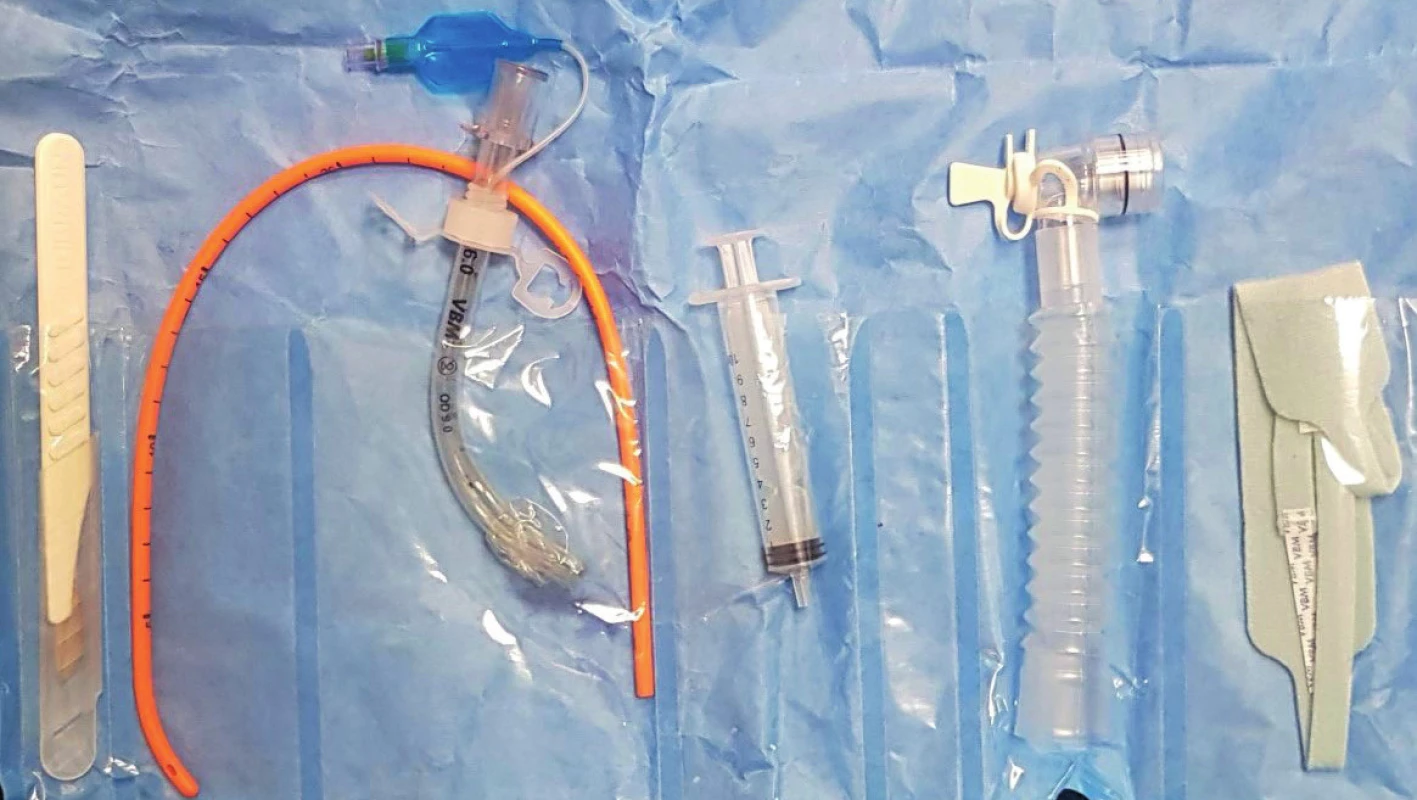
Výhody a nevýhody jednotlivých technik a pomůcek jsou shrnuty v tabulce 1.
Table 1. Výhody a nevýhody technik zajištění průchodnosti dýchacích cest v přednemocniční péči 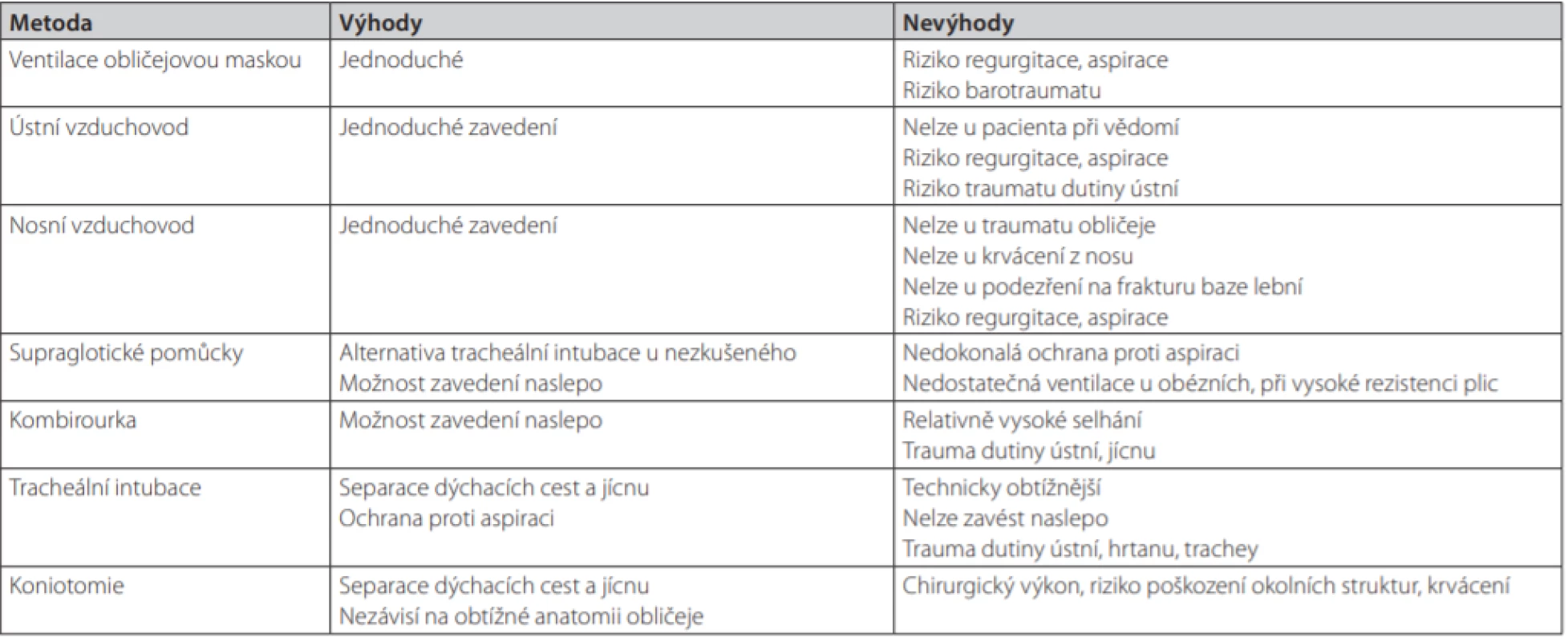
Obtížné zajištění dýchacích cest v přednemocniční péči
Tato situace může být definována jako obtížná ventilace obličejovou maskou, obtížné zavedení supraglotické pomůcky, obtížná intubace nebo stav „nelze intubovat, nelze oxygenovat“ (CICO) [16]. V přednemocniční péči mohou být obtíže dále akcentovány nevhodnou polohou pacienta, místem zásahu, světelnými podmínkami, nezkušeností zdravotníka i jinými faktory. Obtížná ventilace obličejovou maskou nastává častěji u obézních, mužů s vousy, Mallampatiho skóre 3 a 4, u syndromu spánkové apnoe a u bezzubých. Četnost obtížné intubace v přednemocniční péči může být od 6 až do 25 % [16, 24]. Combes a kol. navrhl v roce 2011 pro obtížnou intubaci mimo nemocnici jednoduchý algoritmus spočívající v použití bužie, následně intubační laryngeální masky a při selhání provedení koniotomie [16]. Recentní práce doporučují i v přednemocniční péči použití speciálních typů laryngoskopů, jako je například McCoyův laryngoskop nebo i videolaryngoskopů. Z videolaryngoskopů mají potenciál k využití v terénu přenosné přístroje – Airtraq, KingVision, Glidescope Ranger, Pentax AWS, McGrathův videolaryngoskop (obr. 5) [17].
Image 5. Videolaryngoskop McGrath (Medtronic Inc., Minneapolis, USA), který je určený také pro urgentní příjem a přednemocniční péči 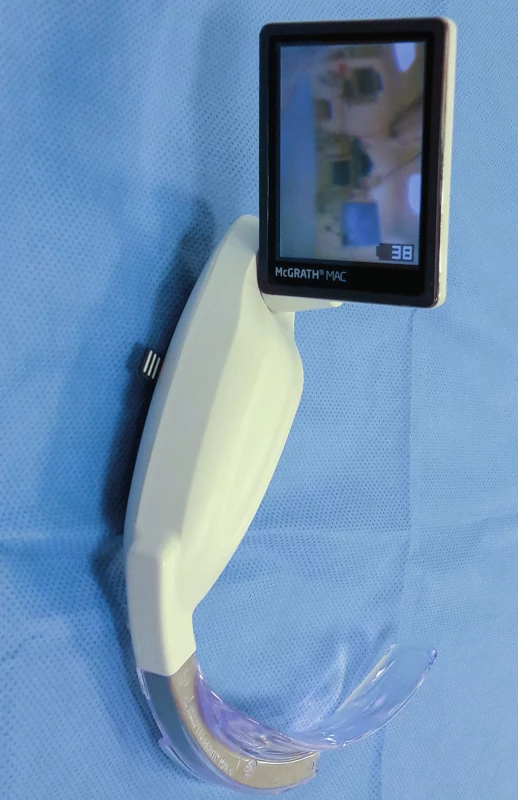
Přednemocniční zástava oběhu
Zajištění dýchacích cest po zástavě oběhu mimo zdravotnické zařízení (OHCA) je upraveno ERC Guidelines 2015 a bude znovu přehodnoceno v roce 2020 [25]. Nejlépe jsou zajištěny dýchací cesty pomocí tracheální intubace, ta by měla být ale prováděna pouze osobou, která ji bezpečně ovládá a za co nejkratšího přerušení nepřímé srdeční masáže. Při nemožnosti tracheální intubace je doporučeno zavést supraglotickou pomůcku, laryngeální masku, laryngeální tubus nebo i‑gel. AHA Guidelines doporučují použít techniku a pomůcku, kterou zachránce nejlépe ovládá, a uvádějí, že supraglotická pomůcka může být rovnocennou alternativou tracheální intubace nebo ventilace pomocí obličejové masky. Zastánci tracheální intubace argumentují lepší kontrolou průchodnosti dýchacích cest, ochranou proti aspiraci žaludečního obsahu, prevencí obstrukce horních cest dýchacích v oblasti velofaryngu a lepší kontrolou odstraňování oxidu uhličitého z organismu. Nevýhodami tracheální intubace jsou relativně dlouhý čas přerušení nepřímé srdeční masáže, nemožnost výkonu u zaklíněného pacienta a relativně vysoké selhání v rukách nezkušených zachránců [26].
V posledních letech bylo provedeno relativně velké množství kvalitních studií, které srovnávaly různé techniky zajištění dýchacích cest u přednemocniční zástavy oběhu. Jabre s kolektivem srovnával výsledky u pacientů, kteří byli pouze ventilováni obličejovou maskou s tracheální intubací [6]. Autoři neprokázali rozdíl v přežití do příjezdu do nemocnice ani přežití do 28. dne. Ventilace obličejovou maskou byla spojena s významně vyšší četností obtíží, nedostatečné oxygenace i regurgitace žaludečního obsahu. V Japonsku sledovali přežití a neurologické funkce u 318 141 pacientů s přednemocniční zástavou oběhu [27]. Nadpoloviční většina resuscitovaných byla ventilována pouze obličejovou maskou (56,5 %), 27,4 % mělo jícnový obturátor, 10,9 % mělo zavedenou laryngeální masku a pouze 5,2 % zajištěny dýchací cesty tracheální intubací. Horší neurologický výsledek byl zaznamenán u obou skupin, jejichž dýchací cesty byly zajištěny supraglotickou pomůckou. Jiná prospektivní studie sledovala 5 377 pacientů s přednemocniční zástavou oběhu, třetina měla dýchací cesty zajištěny tracheální intubací a dvě třetiny pomocí supraglotické pomůcky [28]. Autoři nezjistili významný rozdíl mezi přežitím ani zotavením neurologických funkcí mezi oběma skupinami. Tracheální intubace trvala významně delší dobu než zavedení supraglotické pomůcky. Podobná studie ukázala významně nižší přežití do příjezdu do nemocnice i počet pacientů propuštěných do domácího ošetření při použití laryngeální masky ve srovnání s tracheální intubací nebo použitím obličejové masky [29]. Recentní randomizovaná studie na 3 004 dospělých s přednemocniční zástavou oběhu prokázala výrazně vyšší přežití v horizontu 72 hodin, jestliže byl jako primární zajištění dýchacích cest použit laryngeální tubus ve srovnání s tracheální intubací [30]. Hlavní limitací studie byla extrémně nízká úspěšnost tracheální intubace prováděná záchranáři, pouze 51,6 %.
AIRWAYS-2 studie navazovala na předchozí REVIVE studii ve srovnání supraglotických pomůcek u přednemocniční zástavy oběhu s tracheální intubací [12]. REVIVE studie srovnávala tracheální intubaci, zavedení LMA Supreme a i‑gel [10]. V AIRWAYS-2 studii bylo srovnáváno pouze použití i‑gel proti tracheální intubaci [12]. Nebyl prokázán žádný rozdíl v přežití, regurgitaci ani aspiraci žaludečního obsahu.
Polytrauma a kraniocerebrální poranění
Metaanalýza 21 studií a celkově 35 838 jedinců s polytraumatem sledovala, jestli je rozdíl mezi mortalitou a komplikacemi mezi tracheální intubací prováděnou na místě zásahu nebo odloženou intubací v nemocnici na urgentním příjmu [31]. Pacienti intubovaní v terénu měli mortalitu 48 %, zatímco ti, kteří byli intubováni na urgentním příjmu pouze 29 %. Kvalita studií byla problematická, navíc pacienti intubovaní na místě měli většinou závažnější poranění.
Indikacemi k přednemocniční tracheální intubaci u kraniocerebrálního poranění jsou nejčastěji vysokoenergetické trauma, hluboká porucha vědomí, nereaktivita zornic, oběhová nestabilita, způsob transportu a vzdálenost do zdravotnického zařízení [32]. Přednemocniční tracheální intubace a rychlý letecký transport do zdravotnického zařízení byly spojeny s vyšším celkovým přežitím a dobrým neurologickým výsledkem u pacientů s kraniocerebrálním poraněním [33]. V další studii neovlivnila přednemocniční intubace celkovou mortalitu, ale byla spojena s lepším přežitím u jedinců s traumatickým poraněním mozku a „Injury Severity Score“ (ISS) vyšším než 25 [34].
Akutní respirační insuficience
Velká část zásahů v přednemocniční péči se týká pacientů s akutní respirační insuficiencí. Tento stav může nastat „de novo“ následkem pneumonie, aspirace, plicního edému nebo při dekompenzaci stávajícího chronického respiračního onemocnění – chronické obstrukční plicní nemoci, emfyzému, plicní fibrózy [35]. Pokud má nemocný při příjezdu záchranné služby hypoxemii měřenou pulzním oxymetrem (obvykle spO2 méně než 92 %) a je při vědomí, prvním krokem je aplikace kyslíku maskou, případně se vřazením kontinuálního pozitivního tlaku (CPAP) [36]. Pouze pacienti, kteří mají závažnou poruchu vědomí, nebo mají výraznou hypoxemii pod 85 % i navzdory posazení, předsunutí dolní čelisti, aplikaci vysokého průtoku kyslíku kombinací obličejové masky a nosních brýlí a aplikaci CPAP (případně i manuální ventilaci obličejovou maskou), vyžadují invazivní metodu zajištění dýchacích cest – tracheální intubaci nebo zavedení supraglotické pomůcky.
Intoxikace
Otravy ročně způsobí ve světě množství úmrtí srovnatelné s dopravními nehodami. Nejzávažnější intoxikace jsou spojeny s vysokými dávkami opioidů, kardiovaskulárními léky a chemickými substancemi. Pouze malé množství pacientů s intoxikací vyžaduje rozšířenou intervenci k zajištění průchodnosti dýchacích cest včetně tracheální intubace [37]. V souboru 2 497 intoxikovaných bylo nezbytné provést intubaci trachey u 3,5 %. Nezávislými prediktory byly mladší věk a přítomnost chronické obstrukční plicní nemoci. Indikací k tracheální intubaci bylo předpokládané zhoršení klinického stavu, závažná porucha vědomí, hypoxemie, hypoventilace, ochrana dýchacích cest před aspirací žaludečního obsahu, zástava oběhu a generalizované křeče [38].
Závěr
Podle dostupných studií stále zůstává nejlepší metodou invazivního zajištění dýchacích cest v přednemocniční péči tracheální intubace. Podmínkou je ale dostatečně zkušený zdravotník, který výkon provádí. Záchranáři nebo lékaři s nedostatečnou zkušeností v tracheální intubaci by měli dát přednost méně invazivním metodám, z nichž je pravděpodobně nejvýhodnější zavedení supraglotické pomůcky i‑gel nebo laryngeální masky Supreme. Z akutních stavů jsou výjimkou akutní respirační insuficience a intoxikace, při nichž by měly být voleny méně invazivní postupy oxygenace, pokud není závažná porucha vědomí. Zvláštní pozornost zasluhuje otázka obtížného zajištění dýchacích cest v přednemocniční péči. Měly by být aplikovány postupy primárně zajišťující oxygenaci, včetně časné deklarace stavu „cannot intubate, cannot oxygenate“ (CICO) a aplikace chirurgického zajištění dýchacích cest v indikovaných případech.
PROHLÁŠENÍ AUTORŮ: Prohlášení o původnosti: Práce je původní a nebyla publikována ani není zaslána k recenznímu řízení do jiného média. Práce byla ve zkrácené formě prezentována jako vyzvaná přednáška na konferenci Mission Impossible v Prášilech 3.–4. 10. 2019. Střet zájmů: Autoři prohlašují, že nemají střet zájmů v souvislosti s tématem práce. Podíl autorů: Všichni autoři rukopis četli, souhlasí s jeho zněním a zasláním do redakce časopisu Anesteziologie a intenzivní medicína. OK provedla literární rešerši a analýzu studií, redigovala finální verzi rukopisu, TH připravil části rukopisu týkající se válečné medicíny, MS provedl literární rešerši a podílel se na části rukopisu věnované kardiopulmonální resuscitaci, PM vytvořil první verzi a podílel se na finální verzi rukopisu. Financování: Práce byla podporována institucionální podporou MZ ČR‑RVO‑VFN64165. Poděkování: MUDr. Eriku Lichnovskému, pplk., MUDr. Petře Vyhnalové.
Článek přijat redakcí: 25. 11. 2019;
Článek přijat k tisku: 10. 12. 2019;
KORESPONDENČNÍ ADRESA AUTORA:
prof. MUDr. Pavel Michálek, Ph.D., DESA, MSc, FEAMS,
Cit. zkr: Anest intenziv Med. 2020; 31(1–2): 6–12
Sources
1. Jacobs PE, Grabinsky A. Advances in prehospital airway management. Int J Crit Illn Inj Sci 2014; 4 : 57–64.
2. Sunde GA, Kottmann A, Heltne JK, Sandberg M, Gellerfors M, Krűger A, et al. Standardised data reporting from pre‑hospital advanced airway management – a nominal group technique update of the Utsteinstyle airway template. Scand J Trauma Resusc Emerg Med 2018; 26 : 46.
3. Bosch J, de Nooij J, de Visser M, Cannegieter SC, Terpstra NJ, Heringhaus C, et al. Prehospital use in emergency patients of a laryngeal mask airway by ambulance paramedics is a safe and effective alternative for endotracheal intubation. Emerg Med J 2014; 31 : 750–753.
4. Merelman A, Levitan R. A modern approach to basic airway management. J Emerg Med Serv 2018; 43 : 4.
5. Fiala A, Lederer W, Neumayr A, Egger T, Neururer S, Toferer E, et al. EMT‑led laryngeal tube vs. face mask ventilation during cardiopulmonary resuscitation – multicenter prospective randomized trial. Scand J Trauma Resusc Emerg Med 2017; 25 : 104.
6. Jabre P, Penaloza A, Pinero D, Duchateau FX, Borron SW, Javaudin F, et al. Effect of bag mask ventilation vs endotracheal intubation during cardiopulmonary resuscitation on neurological outcome after outof‑hospital cardiorespiratory arrest. JAMA 2018; 319 : 779–787.
7. Butler FK. TCCC updates: two decades of saving lives on the battlefield: Tactical Combat Casualty Care turns 20. J Spec Oper Med 2017; 17 : 166–172.
8. Berry AM, Brimacombe JR, Verghese C. The laryngeal mask airway in emergency medicine, neonatal resuscitation, and intensive care medicine. Int Anesthesiol Clin 1998; 36 : 91–109.
9. Henlin T, Sotak M, Kovaricek P, Tyll T, Balcarek L, Michalek P. Comparison of five 2nd generation supraglottic airway devices for airway management performed by novice military operators. Biomed Res Int 2015; 2015 : 201898.
10. Benger J, Coates D, Davies S, Greenwood R, Nolan J, Rhys M, et al. Randomised comparison of the effectiveness of the laryngeal mask airway supreme, i‑gel and current practice in the initial airway management of out of hospital cardiac arrest: a feasibility study. Br J Anaesth 2016; 116 : 262–268.
11. Michalek P, Miller DM. Airway management evolution – in a search for an ideal supraglottic airway device. Prague Med Rep 2014; 115 : 87–103.
12. Benger JR, Kirby K, Black S, Brett SJ, Clout M, Lazaroo MJ, et al. Effect of a strategy of a supraglottic airway device vs tracheal intubation during out‑of‑hospital cardiac arrest on functional outcome: the AIRWAYS-2 randomized clinical trial. JAMA 2018; 320 : 779–791.
13. Crewdson K, Lockey DJ, Roislien R, Lossius HM, Rehn M. The success of pre‑hospital tracheal intubation by different pre‑hospital providers: a systematic literature review and meta‑analysis. Crit Care 2017; 21 : 31.
14. Fouche PF, Stein C, Simpson P, Carlson JN, Doi SA. Nonphysician out‑of‑hospital rapid sequence intubation success and adverse events: a systematic review and meta‑analysis. Ann Emerg Med 2017; 70 : 449–459.
15. Zdravkovic M, Berger‑Estilita J, Sorbello M, Hagberg CA. An international survey about rapid sequence intubation of 10.003 anaesthetists and 16 airway experts. Anaesthesia 2020; 75 : 313–322.
16. Combes X, Jabre P, Margenet A, Merle JC, Leroux B. Unanticipated difficult airway management in the prehospital emergency setting: prospective validation of an algorithm. Anesthesiology 2011; 114 : 105–110.
17. Brožek T, Michálek P. Role videolaryngoskopie v perioperační medicíně. Anest intenziv Med 2018; 29 : 96–106.
18. Pepe PE, Roppolo LP, Fowler RL. Prehospital endotracheal intubation: elemental or detrimental. Crit Care 2015; 19 : 121.
19. Calkins TR, Miller K, Langdorf MI. Success and complication rates with prehospital placement of an esophageal‑tracheal combitube as a rescue airway. Prehosp Disaster Med 2006; 21 : 97–100.
20. Wang HE, Mann NC, Mears G, Jacobson K, Yealy DM. Out‑of‑hospital airway management in the United States. Resuscitation 2011; 82 : 378–385.
21. Collopy KT, Kivlehan SM, Snyder SR. Surgical cricothyrotomies in prehospital care. EMS World 2015; 44 : 42–49.
22. Otáhal M, Michálek P. Urgentní infraglotické zajištění dýchacích cest – koniopunkce, koniostomie, BACT. Anest intenziv Med 2018; 29 : 158–165.
23. Henlin T, Michalek P, Tyll T, Ryska O. A randomized comparison of bougie‑assisted and TracheoQuick Plus cricothyrotomies on a live porcine model. BioMed Res Int 2017; 2017 : 4215159.
24. Trimmel H, Beywinkler C, Hornung S, Kreutziger J, Voelckel WG. Success rates of pre hospital difficult airway management: a quality control study evaluating an in‑hospital training program. Int J Emerg Med 2018; 11 : 19.
25. Soar J, Nolan JP, Bottiger BW, Perkins GD, Lott C, Carli P, et al. European Resuscitation Council guidelines for resuscitation 2015. Section 3. Adult advanced life support. Resuscitation 2015; 95 : 100–147.
26. Henlin T, Michalek P, Tyll T, Hinds JD, Dobias M. Oxygenation, ventilation and airway management in out‑of‑hospital cardiac arrest: a review. BioMed Res Int 2014; 2014 : 376871.
27. Tanabe S, Ogawa T, Akahane M, Koike S, Horiguchi H, Yasunaga H, et al. Comparison of neurological outcome between tracheal intubation and supraglottic device airway insertion of out‑of‑hospital cardiac arrest patients: a nationwide, population‑based, observational study. J Emerg Med 2013; 44 : 389–397.
28. Kajino K, Iwami T, Kitamura T, Daya M, Ong ME, Nischiuchi T, el al. Comparison of supraglottic airway versus endotracheal intubation for the prehospital treatment of out‑of hospital cardiac arrest. Crit Care 2011; 15: R236.
29. Shin SD, Ahn KO, Song KJ, Park CB, Lee EJ. Out of hospital airway management and cardiac arrest outcomes: a propensity score matched analysis. Resuscitation 2012; 83 : 313–319.
30. Wang HE, Schmicker RH, Daya MR, Stephens SW, Idris AH, Carlson JN, et al. Effect of a strategy of initial laryngeal tube insertion vs endotracheal intubation on 72-hour survival in adults with out‑of‑hospital cardiac arrest. JAMA 2018; 320 : 769–778.
31. Fevang E, Perkins Z, Lockey D, Jeppesen E, Lossius HM. A systematic review and meta analysis comparing mortality in pre‑hospital tracheal intubation to emergency department intubation in trauma patients. Crit Care 2017; 21 : 192.
32. Wahlin RR, Nelson DW, Bellander BM, Svensson M, Helmy A, Thelin EP. Prehospital intubation and outcome in traumatic brain injury – assessing intervention efficacy in a modern trauma cohort. Front Neurol 2018; 9 : 194.
33. Denninghoff KR, Nuno T, Pauls Q, Yeatts SD, Silbergleit R, Palesch YY, et al. Prehospital intubation is associated with favorable outcomes and lower mortality in ProTECT III. Prehosp Emerg Care 2017; 21 : 539–544.
34. Choffat C, Delhumeau C, Fournier N, Schoettker P. Effect of pre‑hospital intubation in patients with severe traumatic brain injury on outcome: a prospective cohort study. J Clin Med 2019; 8 : 470.
35. Prekker ME, Feemster LC, Hough CL, Carlbom D, Crothers K, Au DH, et al. The epidemiology and outcome of prehospital respiratory distress. Acad Emerg Med 2014; 21 : 543–550.
36. Nielsen VM, Madsen J, Aasen A, Toft‑Petersen AP, Lubcke K, Rasmussen BS, et al. Prehospital treatment with continuous positive airway pressure in patients with acute respiratory failure: a regional observational study. Scand J Trauma Resusc Emerg Med 2016; 24 : 121.
37. Hua A, Haight S, Hoffman R, Manini AF. Endotracheal intubation after acute drug overdoses: incidence, complications, and risk factors. J Emerg Med 2017; 52 : 59–65.
38. Prekker ME, Kwok H, Shin J, Carlbom D, Grabinsky A, Rea TD. The process of prehospital airway management: challenges and solutions during paramedic endotracheal intubation. Crit Care Med 2014; 42 : 1372–1378.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care Medicine
Article was published inAnaesthesiology and Intensive Care Medicine

2020 Issue 1-2-
All articles in this issue
- Pandemie COVID-19 – jenom rizika a negativní dopady nebo i příležitosti?
- Airway management in the adult prehospital medicine – to tube or not to tube?
- Our article after ten years: Intraoperative fluid optimization using stroke volume variation in high risk surgical patients: results of prospective randomized study
- Sedation in the intensive care unit – part I.
- Historical overview of fluid therapy
- Fascial planes of the trunk in relation to regional anesthesia – part one: chest fascial spaces in relation to regional anesthesia
- Pulmonary alveolar proteinosis: repeated bilateral whole lung lavage supported by extracorporeal membrane oxygenation
- Příjem a třídění pacientů se suspektním nebo potvrzeným COVID-19
- Obecné zásady péče o pacienta s COVID-19 na pracovišti intenzivní péče
- Perioperační péče o pacientky podstupující císařský řez
- Kardiopulmonální resuscitace pacientů se suspektním nebo potvrzeným COVID-19
- Protektivní ventilace u chirurgicky nemocných pacientů: doporučení mezinárodního expertního panelu
- Cílená regulace tělesné teploty: konsenzuální stanovisko mezioborové pracovní skupiny k použití metody „targeted temperature management“ u dospělých pacientů v intenzivní péči
- Mezinárodní konsenzuální stanovisko k použití uterotonik v průběhu císařského řezu
- Glykemie, mozkové neurotransmitery a možný vztah k pooperační kognitivní poruše?
- European Diploma in Regional Anaesthesia and Acute Pain Management – EDRA
- Prof. MUDr. Danuše Táborská, DrSc. 22. 12. 1928 – 6. 4. 2020
- Životní jubileum emeritního primáře MUDr. Jana Řezáče
- Zajímavosti, tipy a triky, informace z jiných oborů
- Non-acute coronary syndrome elevations of high-sensitivity troponin – a challenge for the emergency physician
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Sedation in the intensive care unit – part I.
- Airway management in the adult prehospital medicine – to tube or not to tube?
- Perioperační péče o pacientky podstupující císařský řez
- Obecné zásady péče o pacienta s COVID-19 na pracovišti intenzivní péče
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

