-
Medical journals
- Career
Novinky v kardiopulmonální resuscitaci v porodnictví
: P. Nosková 1; J. Bláha 1; R. Klozová 2; D. Seidlová 3; P. Štourač 4
: Klinika anesteziologie, resuscitace a intenzivni mediciny, 1. LF UK a VFN v Praze 1; Klinika anesteziologie a resuscitace, 2. LF UK a FN Motol 2; II. anesteziologicko-resuscitační oddělení FN Brno 3; Klinika dětské anesteziologie a resuscitace, LF MU a FN Brno 4
: Anest. intenziv. Med., 27, 2016, č. 4, s. 222-225
: Anesthesiology - Review Article
Článek se ve stručném přehledu zaměřuje na podstatné praktické změny, které se týkají resuscitace těhotné a novorozence na podkladu nových doporučení pro resuscitaci. Ta byla vydána Evropskou resuscitační radou (European Resuscitation Council Guidelines for Resuscitation) v roce 2015.
Klíčová slova:
resuscitace těhotné – aortokavální komprese – emergentní císařský řez – resuscitace novorozence – podvaz pupečníkuÚVOD
Mateřská mortalita (smrt ženy během těhotenství nebo do 42 dnů od ukončení těhotenství, z jakékoli příčiny spojené s těhotenstvím, ale ne z úrazu a nahodilých příčin) je v Evropě poměrně vzácná (16 úmrtí na 100 000 živě narozených dětí), ale v celosvětovém měřítku je velká variabilita mezi jednotlivými státy. Nejčastější příčinou srdeční zástavy v těhotenství je krvácení, plicní embolie, embolizace plodovou vodou, hypertenzní krize a sepse. Mezi další příčiny úmrtí patří neurologická a psychiatrická onemocnění a malignity. V roce 2015 byla vydána nová doporučení Evropskou resuscitační radou (European Resuscitation Council Guidelines for Resuscitation 2015), která zahrnují také specifické situace, jakou je srdeční zástava v těhotenství a resuscitace novorozence. Resuscitační doporučení se opírají o jednotlivé kazuistiky, simulační medicínu a fyziologické změny v těhotenství. Vzhledem k fyziologickým změnám v graviditě má těhotná žena výrazně nižší celkové rezervy organismu, a proto se u ní hypoxie, hyperkapnie a acidóza vyvíjejí extrémně rychle. Příčinami jsou jednak vysoké metabolické nároky matky a plodu, ale i fyziologické změny v těhotenství – především vyšší postavení bránice se sníženou funkční reziduální kapacitou plic, a po 20. gestačním týdnu i možná aortokavální komprese s nízkým preloadem, a tudíž sníženým srdečním výdejem.
Aortokavální komprese
Zcela zásadní změnou pro resuscitaci těhotné je po 20. týdnu gravidity riziko aortokavální komprese, kdy v supinní poloze dochází k mechanickému útlaku aorty a veny cavy inferior zvětšenou dělohou. To následně vede ke sníženému žilnímu návratu a srdečnímu výdeji, následné hypotenzi a ohrožení plodu hypoxií. Snížený srdeční výdej dále významně snižuje účinnost srdeční masáže během resuscitace. Je proto nutné vždy provést polohování pacientky na levý bok o 15–30 stupňů k zamezení aortokavální komprese. Náklon nad 30 stupňů již snižuje efektivitu srdeční masáže. Ideální je provedení sklonu polohováním operačního stolu, mimo operační sál je třeba podložit pravý bok ženy polštářem, kolenem zachraňujícího, taškou nebo jinou pomůckou. Pokud je přítomno více zachránců, je nejefektivnějším způsobem manuální odtlačení dělohy na levou stranu.
ZÁKLADNÍ NEODKLADNÁ RESUSCITACE V GRAVIDITĚ
V základní neodkladné resuscitaci (BLS – basic life support) platí standardní postupy pro BLS jako u netěhotné ženy s důrazem na tyto kroky:
- Po 20. gestačním týdnu je současně s resuscitačním týmem nutno volat porodníka, neonatologa a anesteziologa (pokud není členem resuscitačního týmu). Komprese hrudníku se provádějí ve třetím trimestru o něco výše, než je střed sterna.
- Manuální odtlačení dělohy k prevenci aortokavální komprese (pokud je to technicky možné).
- Polohování pacientky na levý polobok (15–30 stupňů) k prevenci aortokavální komprese. Náklon ale nesmí bránit účinné nepřímé srdeční masáži.
- Příprava emergentního císařského řezu (po 20. gestačním týdnu).
Rozšířená neodkladná resuscitace v graviditě
Pro rozšířenou neodkladnou resuscitaci (ALS – advanced life support) těhotné platí standardní postupy pro ALS jako u netěhotné ženy s těmito modifikacemi:
- Defibrilace se provádí beze změn, není rozdílu v transtorakální impedanci u těhotných, před defibrilací se odstraní případné fetální monitorování.
- Časné zajištění dýchacích cest intubací pro vyšší riziko aspirace.
- Vždy se předpokládá riziko obtížné intubace, proto musí být současně připraveno okamžité alternativní zajištění oxygenace (supraglotické pomůcky, BACT – Bougie Assisted CricoThyrotomy (koniotomie pomocí bužie).
- Volba endotracheální kanyly menšího průměru pro riziko edematózních tkání.
- Oxygenace a ventilace je prioritou před prevencí aspirace.
- Nepoužívá se k zajištění žilního nebo intraoseálního přístupu povodí vena cava inferior (aortokavální komprese).
- ALS v graviditě vyžaduje koordinaci resuscitace těhotné, provedení emergentního císařského řezu a zahájení resuscitace novorozence ideálně během 5 minut.
Císařský řez a neodkladná resuscitace
Zcela zásadní pro resuscitaci těhotné nad 20. týden je provedení emergentního císařského řezu a odstranění aortokavální komprese, která kompromituje účinnost kardiopulmonální resuscitace těhotné. U novorozenců nad 24. týden umožňuje císařský řez také zahájení resuscitace novorozence.
- Do 20. gestačního týdne neovlivňuje gravidní děloha oběh matky, a tudíž ani kardiopulmonální resuscitaci. Emergentní císařský řez není proto nutný.
- Ve 20.–23. gestačním týdnu je vhodné provést emergentní císařský řez pro zvýšení účinnosti kardiopulmonální resuscitace matky, nikoli pro záchranu plodu. Plod není v tomto stáří ještě viabilní.
- Nad 24. týden gestace se emergentní císařský řez provádí vždy, pokud není oběh matky obnoven neprodleně, a to z indikace matky i plodu. Šance plodu na přežití jsou největší, pokud je vybaven do 5 minut po zástavě oběhu matky.
- U gestačního stáří nad 30.–38. týden je možné přežití plodu i po vybavení po 5. minutě od srdeční zástavy těhotné.
Novinky v resuscitaci novorozence
Pro resuscitace novorozence platí základní algoritmus (obr. 1). Zcela zásadní je během resuscitace udržování tělesné teploty, hodnocení přijatelné oxygenace v časovém průběhu a vyhodnocování potřeby další pomoci. Nová doporučení kladou důraz na opatření, která vedou na podkladě studií k lepší poporodní adaptaci s cílem co nejmenší invazivity pro novorozence. Změny se týkají podvazu pupečníku, ventilace, oxygenace a udržování tělesné teploty. Ostatní standardní postupy BLS/ALS zůstávají beze změn.
1. Algoritmus resuscitace novorozence 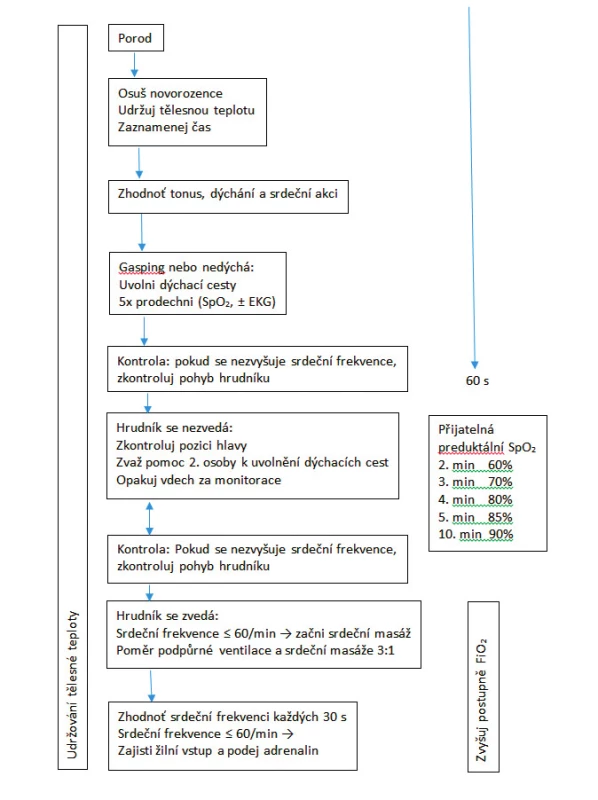
(podle [2]) - Snaha o podporu přirozeného přechodu na extrauterinní život a rozlišení stavu, kdy je nutné resuscitovat nebo jen tento přechod podpořit.
- U termínových a nezralých novorozenců nevyžadujících resuscitaci je doporučená doba do podvazu pupečníku prodloužena na 1 minutu. Studie prokazují u těchto novorozenců zlepšenou hladinu železa a dalších hematologických parametrů během 3–6 měsíců po porodu a snižují potřebu krevní transfuze. U nedonošených novorozenců tato prodloužená doba podvazu společně s tzv. „milkingem“ (aktivní placentární transfuze) zlepšuje kardiovaskulární stabilitu a hladinu hemoglobinu. Některé studie prokazují i snížený výskyt intraventrikulární mozkové hemoragie, periventrikulární leukomalacie a výskyt septických komplikací. U novorozenců vyžadujících resuscitaci (nepřítomnost dechu a křiku) není toto opatření doporučováno pro nedostatek studií.
- Teplota nehypoxického novorozence by měla být udržována mezi 36,5–37,5 °C. S každým snížením teploty o 1 °C se zvyšuje morbidita a mortalita novorozenců. Je kladen důraz na zamezení tepelných ztrát s využitím inkubátoru, obalů, vyhřívacích lůžek a předpokladem udržování tělesné teploty je i teplota místnosti 23–25 °C. Na zvýšený teplotní komfort je třeba dbát zejména u novorozenců pod 32. týden gestace.
- U dětí vyžadujících resuscitaci je doporučováno monitorování EKG k optimálnímu hodnocení srdeční frekvence.
- Při přítomnosti mekonia v dutině ústní není doporučena rutinní tracheální intubace, pokud není podezření na obstrukci trachey. Podstatné je okamžité zahájení ventilace u nedýchajících novorozenců během jedné minuty.
- Ventilační podpora u termínových novorozenců je zahajována vzduchem, vyšší koncentrace kyslíku zvyšují mortalitu a prodlužují dobu nástupu spontánní dechové aktivity. U nezralých jedinců je možné použít nízkou koncentraci kyslíku do 30 %. Teprve pokud není takto dosaženo uspokojivé ventilace a oxygenace, lze zvážit vyšší procento kyslíku. Použití vyšších koncentrací kyslíku vede podle studií ke zvýšení markerů oxidativního stresu.
- U spontánně ventilujících nezralých novorozenců s dechovou tísní je doporučováno zahájení ventilační podpory pomocí CPAP (continuous positive airway pressure), který je preferován před tracheální intubací. U nezralých novorozenců pod 30. týden gestace snižuje CPAP nutnost intubace a dobu ventilační podpory.
Článek byl připraven Sekcí porodnické anestezie a analgezie ČSARIM ČLS JEP jako součást série tematicky zaměřených edukačních článků.
Do redakce došlo dne 23. 3. 2016.
Do tisku přijato dne 20. 5. 2016.
Adresa pro korespondenci:
MUDr. Pavlína Nosková, Ph.D.
KARIM 1. LF UK a VFN v Praze
U Nemocnice 2
128 08 Praha 2
e-mail: pavlina.noskova@vfn.cz
Sources
1. Truhlář, A., Deakin, Ch. D., Soar, J., Khalifa, G. E. A., Alfonzo, A. et al. Cardiac arrest associated with pregnancy in European Resuscitation Council Guidelines for Resuscitation 2015 Section 4. Cardiac arrest in special circumstances. Resuscitation, 2015, 95, p. 184–186.
2. Wyllie, J., Bruinenberg, J., Roehr, Ch. Ch., Rudiger, M., Trevisanuto, D., Urlesberg, B. European Resuscitation Council Guidelines for Resuscitation 2015 Section 7. Resuscitation and support of transition of babies at birth. Resuscitation, 2015, 95, p. 249–263.
3. Kolníková, I., Bláha, J. Resuscitace těhotné. In Pařízek A. a kol. Kritické stavy v porodnictví. Galén MCC Publishing: Praha 2012, s. 10–12.
4. Dokoupilová, M. Resuscitace novorozence. In Pařízek A. a kol. Kritické stavy v porodnictví. Galén MCC Publishing: Praha 2012, s. 13–22.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care Medicine
Article was published inAnaesthesiology and Intensive Care Medicine

2016 Issue 4-
All articles in this issue
- A few comments by clinical biochemists on acute kidney injury
- Is morphine still indicated for the management of cardiogenic pulmonary oedema?
- Metformin-associated lactic acidosis
- Non-opioid analgesics in the treatment of acute postoperative pain
- Rotational thromboelastometry (ROTEM) in the management of perioperative haemorrhage
- Specifics of interventional bronchology from the anaesthetic perspective
- Postoperative nausea and vomiting in children
- Update on CPR in the obstetric patient
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Rotational thromboelastometry (ROTEM) in the management of perioperative haemorrhage
- Metformin-associated lactic acidosis
- Postoperative nausea and vomiting in children
- Update on CPR in the obstetric patient
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

