-
Medical journals
- Career
Děložní hypotonie a přístup anesteziologa
Authors: P. Nosková 1,2; J. Bláha 1,2; R. Klozová 1,3; D. Seidlová 1,4; P. Štourač 1,5; A. Pařízek 6
Authors‘ workplace: Sekce porodnické anestezie a analgezie ČSARIM 1; Klinika anesteziologie, resuscitace a intenzivni mediciny, 1. LF UK a VFN v Praze 2; Klinika anesteziologie a resuscitace, II. LF UK a FN Motol 3; II. anesteziologicko-resuscitační oddělení FN Brno 4; Klinika dětské anesteziologie a resuscitace, LF MU a FN Brno 5; Gynekologicko-porodnická klinika, 1. LF UK a VFN v Praze 6
Published in: Anest. intenziv. Med., 26, 2015, č. 3, s. 145-149
Category: Anaesthesiology - Review Article
Hypotonie/atonie děložní je nejčastější příčinou peripartálního život ohrožujícího krvácení. Cílem článku je podat informace o současných možnostech léčby této závažné komplikace. Podrobněji jsou rozebrány farmakologické vlastnosti uterotonik, jejichž nesprávné podání může paradoxně vést ke zhoršení kritického stavu. Současně je zdůrazněna nutnost mezioborové spolupráce při řešení hypotonie/atonie děložní.
Overview
Hypotonie/atonie děložní je nejčastější příčinou peripartálního život ohrožujícího krvácení. Cílem článku je podat informace o současných možnostech léčby této závažné komplikace. Podrobněji jsou rozebrány farmakologické vlastnosti uterotonik, jejichž nesprávné podání může paradoxně vést ke zhoršení kritického stavu. Současně je zdůrazněna nutnost mezioborové spolupráce při řešení hypotonie/atonie děložní.
Klíčová slova:
hypotonie/atonie děložní – uterotonika – Bakriho balonek – chirurgická intervence – hysterektomieÚVOD
Děložní hypotonie a atonie znamená poruchu retrakce dělohy po porodu selháním mechanismu myometrálních ligatur. K rizikovým faktorům poruch kontraktility svaloviny děložní patří nadměrná děložní distenze při vícečetném těhotenství, polyhydramniu, makrosomii plodu, vyčerpání myometria u prolongovaných porodů, intraamniální infekce, anatomické poruchy myometria, vrozené vady dělohy a děložní myomatóza. Významným faktorem je též nevhodná indukce porodu nebo augmentace děložní činnosti uterotoniky či naopak použití uterolytik během porodu. Sekundárně může nastat hypotonie dělohy v důsledku poporodní hemoragie, zejména pak v případech patologické invaze placenty (placenta accreta, increta, percreta) a retence lůžka při placenta adherens. Stejně tak nastává při poruše dodávky kyslíku a energetických substrátů při hypoperfuzi myometria – při větší krevní ztrátě z epiziotomie nebo jiného poranění měkkých porodních cest (varixy apod).
Děložní hypotonie a atonie je stále nejčastější příčinou primární poporodní hemoragie, která má významný podíl na mateřské mortalitě. S rozvojem účinných uterotonik používaných v prevenci i léčbě porodnického krvácení (aktivní vedení III. doby porodní) nastávají její těžké formy méně často. Je však třeba zmínit multidisciplinární přístup a využít všechna dostupná farmaka a metody, které mohou zabránit vzniku peripartálního život ohrožujícícího krvácení (PŽOK). Uterotonika jsou skupinou léků, která mohou při neznalosti jejich farmakologie kritickou situaci paradoxně ještě zhoršit, zejména vlivem na hemodynamiku. A tak je i na anesteziologovi, aby znal jejich účinky a dodržoval zejména jejich správná dávkovací schémata.
DOPORUČENÝ POSTUP U HYPOTONIE/ATONIE DĚLOŽNÍ
Hypotonie/atonie je až v 80 % příčinou PŽOK, proto i mezioborový konsenzuální doporučený postup z roku 2011 „Peripartální život ohrožující krvácení“ věnuje významnou část řešení této peripartální patologie (tab. 1).
Table 1. Doporučený postup ČSARIM/ČGPS hypotonie/atonie děložní 
[Podle 1–3] Farmakoterapie – uterotonika
Endogenní oxytocin (Oxytocin, Ferring-Léčiva) je peptidický hormon (nonapeptid) syntetizovaný v hypotalamu, který se uvolňuje z neurohypofýzy a má uterokinetický a galaktokinetický účinek. Oxytocin stimuluje kontraktilitu myometria senzibilizovaného estrogeny. Léčebně se používá syntetický přípravek oxytocinu, který má shodné farmakologické vlastnosti jako oxytocin endogenní. U oxytocinu je udáván poločas rozpadu podle různých pramenů 5–20 minut, přesná odpověď na tuto otázku není známa vzhledem k mnoha faktorům, na nichž tento proces závisí: individuální citlivost myometria, dilatace děložního hrdla, parita, těhotenské stáří a délka porodu. Známá je také nestabilita při jeho kontinuálním podávání v infuzi, jejíž teplota přesahuje 25 °Celsia [4], což může mít vliv na jeho účinnost, pokud podáváme ohřáté infuzní roztoky, zejména při krevních ztrátách. Z toho důvodu se jeví racionální jeho podávání v izolované infuzi FR (fyziologický roztok) 250 ml. Při nadměrných dávkách podaného oxytocinu a při rychlém přísunu většího objemu tekutiny (preload nebo coload tekutin při neuroaxiální blokádě, krevní ztráty) může reflexně nastat retence vody. Důvodem je pozitivní zpětnovazebná inhibice ADH (antidiuretický hormon) a oxytocinu z neurohypofýzy. Nejčastěji diskutovaným a nejvíce obávaným nežádoucím účinkem oxytocinu je systémová hypotenze způsobená vazodilatací, která vede k nechtěné reflexní tachykardii. Dále má negativní chronotropní a inotropní efekt, snižuje srdeční výdej, zvyšuje ischémii myokardu a má mírný antidiuretický efekt [5]. Tento účinek je zprostředkovaný působením oxytocinu na atriální natriuretický peptid (ANP), oxid dusnatý (NO), α2-adrenoreceptory [6] a přítomností receptorů pro oxytocin v srdci, cévách a ledvinách [7, 8]. Tyto účinky mohou nesprávnou aplikací (rychlý bolus větší dávky) vést až k ischemickým změnám na EKG [9–11]. Dávkovací schémata se napříč různými pracovišti i v celosvětovém měřítku různí. Stěžejními otázkami zůstávají: bolus versus infuze, velikost dávky a doba podávání. Nejčastěji užívaná celková dávka oxytocinu u císařského řezu (SC) je 10–20 jednotek, s rychlostí infuze danou klinickým stavem [12–14]. Význam pomalé aplikace úvodní bolusové dávky jako prevence negativních hemodynamických účinků potvrzují i literární zdroje [15]. Minimální efektivní dávka oxytocinu musí být více než 3 jednotky [5, 16]. Racionální aplikace podle randomizovaných klinických studií udává bolus 3 jednotky oxytocinu během jedné minuty následovaný infuzí 5–10 jednotek/hodinu po dobu 4 hodin. Pokud iniciální dávka není účinná je doporučeno bolus 1–2krát opakovat nebo použít další uterotonikum [5].
Problémy s velikostí bolusové dávky a schématem kontinuálního podávání možná paradoxně odpadají při aplikaci dlouhodobého a synteticky vyrobeného agonisty oxytocinu – karbetocinu (Duratocin™, Ferring-Léčiva). Jedná se také o nonapeptid, který se váže na receptory hladké svaloviny děložní a způsobuje její rytmické kontrakce, zvyšuje jejich frekvenci a děložní tonus. Jedna dávka činí 100 µg/1 ml, což j ekvivalentní 50 j. oxytocinu. Jeho výhodou je dlouhodobý účinek, biologický poločas je až 6–8krát delší než u oxytocinu. Karbetocin snižuje poporodní krvácení, redukuje potřebu masáže děložní a snižuje nutnost podání dalších uterotonik u císařského řezu [17, 18]. Nežádoucí účinky jsou stejné jako u oxytocinu, což vyžaduje také pomalou aplikaci injekce. Jeho širšímu užívání může bránit vyšší cena přípravku. Zajímavostí například je, že v USA není registrován. Podle SPC (Souhrn údajů o přípravku) je doporučeno podávání pouze v případě regionální anestezie u císařského řezu. V ostatních indikacích (spontánní porod, celková anestezie u SC) se pro nedostatek klinických studií jedná o off-label indikaci.
Námelové alkaloidy a jejich deriváty působí na α-adrenergních, serotoninergních a dopaminergních receptorech. Mají výrazně uterotonický efekt a vyvolávají i retrakci děložního hrdla. V praxi se nyní používá metylergometrin (Methylergometrine, Rotexmedica) v dávce 0,2 mg, často v kombinaci s oxytocinem. Tato kombinace minimálně, ale statisticky významně redukuje poporodní krvácení oproti samotnému oxytocinu, nevýhodou je však nárůst nežádoucích účinků, jako je nauzea a zvracení, a to především při rychlé aplikaci léku [19]. To je nevýhodné zejména u výkonů v regionální anestezii. Mezi méně časté nežádoucí účinky patří bolest na hrudi, palpitace a akcentace hypertenze.
Prostaglandiny (PG) jsou 20uhlíkaté mastné kyseliny, z nichž přirozené PGF2α – dinoprost (Enzaprost F®, Sanofi-aventis) a karboprost (Prostin 15 M™, Pfizer) mají vliv na děložní kontraktilitu a používají se u hypotonie/atonie děložní po selhání předchozí farmakoterapie. Kromě vlivu na děložní kontraktilitu mají PG celou řadu účinků: pozitivně chronotropní a inotropní, bronchokonstrikční, stimulují sympatikus, zvyšují průtok krve ledvinami, zvyšují kontrakce gastrointestinálního traktu (GIT) a zvyšují tělesnou teplotu. Tyto vlastnosti mohou při nedodržování dávkovacích schémat (tab. 2), zejména při intravenózním podání, způsobit řadu závažných nežádoucích účinků – bronchospasmus, tachykardii, závažnou hypertenzi, nauzeu, zvracení, průjem. Dinoprost se podává primárně intravenózně velmi pomalou infuzí: 1 amp/5 mg do 500 ml FR, kapat rychlostí 300 ml/hod. Pokud po 10 minutách není adekvátní klinická odpověď, aplikuje porodník karboprost 1 amp/0,25 mg intramyometrálně dlouhou jehlou. Další dávku karboprostu lze podat po 10 minutách a dále opakovat v intervalu 15–90 minut do celkové dávky 2 mg.
Table 2. Nežádoucí účinky a dávkování uterotonik* 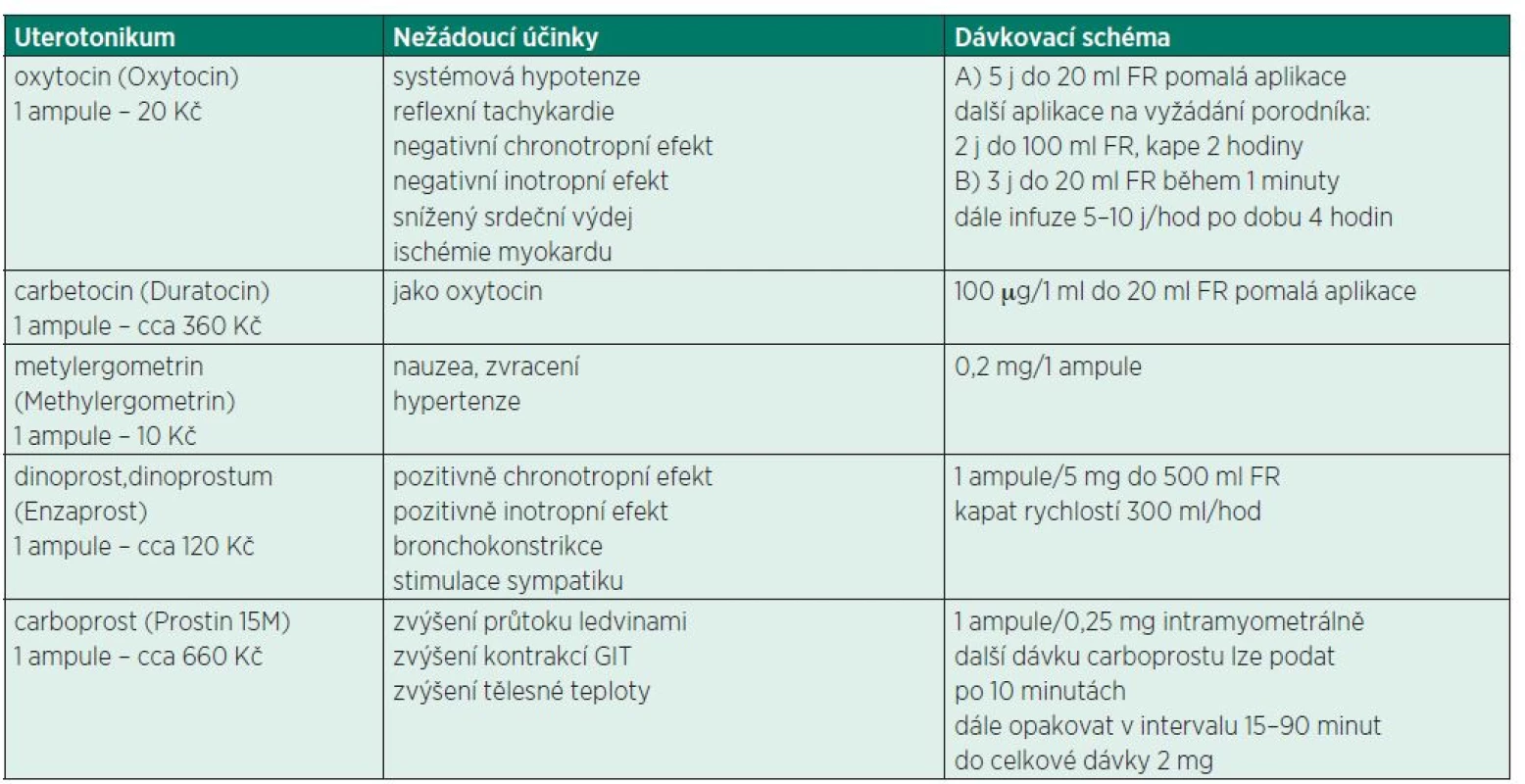
*ceny léčiv k 1/2015 Pohled na realitu a druh podáváných uterotonik na našich pracovištích zaznamenaných anesteziology přinesla měsíční observační studie OBAAMA-CZ. U výkonů v časném poporodním období byla děloha medikamentózně tonizována ve 107 případech (75,4 %). Dominovalo podání oxytocinu (90; 84,1 %) a metylergometrinu (47; 43,9 %), často v kombinaci. Nový syntetický analog oxytocinu karbetocin byl podán ve 4 případech (3,7 %) [20]. U císařského řezu byla uterotonika podána v 1158 případech (99 %), pouze 1 % (8 případů SC) proběhlo bez farmakologické tonizace dělohy. Opět byl nejčastěji podáván oxytocin – 1 053 případů (90 %) a metylergometrin – 501 případů (43 %). Karbetocin byl podán 79 pacientkám (7 %) a 10 případů (1 %) vyžadovalo aplikaci prostaglandinů [21].
Dávkování a hlavní nežádoucí účinky uterotonik shrnuje tabulka 3. Nedílnou součástí řešení hypotonie/atonie děložní je management PŽOK.
Vliv anestezie na děložní činnost
Sami anesteziologové si často kladou otázku, zda podáváním anestetik mohou sami negativně ovlivnit děložní tonus. Standardně intravenózně podávaná anestetika (thiopental nebo propofol, silné opioidy, svalová relaxancia) nemají klinicky významný vliv na svalovinu děložní. Stejně tak i regionální anestezie (epidurální, subarachnoidální) je z hlediska ovlivnění kontraktility/retrakce děložní bezpečná. Diskutabilní může být koncentrace volatilních anestetik (sevofluran, izofluran), která se běžně u celkové anestezie u císařského řezu podávají. Tlumivý účinek na spontánní děložní aktivitu začíná přibližně od 0,5 minimální alveolární koncentrace (MAC). Při 0,8–0,9 MAC se snižuje odpověď na působení oxytocinu. Účinek je reverzibilní. Z dostupné literatury a klinických zkušeností vyplývá, že použití sevofluranu a izofluranu v běžných MAC (sevofluran do 0,7; izofluran 0,5) není spojeno s negativním vlivem na hypotonii/atonii děložní [22].
Pokud je podávána celková anestezie k revizi v III. době porodní po spontánním porodu a předpokládá se při děložní hypotonii větší krevní ztráta, je výhodnější použít k intravenózní anestezii kombinaci propofolu s ketaminem. U kombinace propofol-krátkodobý opioid je potencován nežádoucí kardiodepresivní účinek propofolu opioidem. Výhodou ketaminu je také jeho tonizující vliv na děložní svalovinu u vyšších dávek (1,27–2,2 mg/kg). Celková dávka ketaminu 75 až 100 mg je srovnatelná s účinkem oxytocinu v dávce 10 jednotek [23].
Porodnické postupy
V případě neúspěšné farmakoterapie hypotonie/atonie děložní přistupuje porodník s další intervencí – zavedením Bakriho balonku, nejlépe pod ultrazvukovou kontrolou. Je to intrauterinní balonkový katétr určený k dočasné děložní tamponádě a redukci krvácení. Katétr by neměl být ponechán v děloze déle než 24 hodin. Pokud i nadále přetrvává krvácení, je možné provést chirurgickou intervenci s cílem postupné devaskularizace dělohy: postupný podvaz aa. uterinae a aa. ovaricae nebo B-Lynchovu suturu dělohy nebo podvaz aa. illiacae internae. Tyto výkony mohou vyžadovat, zejména pokud je z důvodů krvácení již nepřehledný terén, i erudovaného chirurga-gynekologa, nejlépe onkogynekologa. V nemocničním zařízení s centrálními sály a dostupností zkušeného intervenčního radiologa je možné před konečnou hysterektomií provést selektivní katetrizační embolizaci aa.uterinae. V situaci, kdy pokračuje PŽOK i po vyčerpání všech dostupných léčebných postupů, včetně podání rekombinantního aktivovaného f VII, zbývá poslední řešení – hysterektomie. Indikací k výkonu je také devastující poranění dělohy a stavy, kdy je děloha považována za zdroj sepse. U prvorodiček a rodiček novorozenců s nejistou prognózou to je z etických důvodů (konec reprodukční činnosti) složité rozhodnutí, ale život matky zůstává na prvním místě.
Pacientka s děložní hypotonií na lůžku intenzivní péče
Pokud stav pacientky s PŽOK, u které zůstala děloha zachována, vyžaduje následnou resuscitační péči, je třeba i nadále sledovat stav dělohy a pokračovat v aplikaci uterotonik. Součástí standardního monitorování pacientky by mělo být zaznamenávání velikosti dělohy pohmatem břicha a sledování vaginálního krvácení v pravidelných intervalech. Současně se pokračuje v aplikaci uterotonik. O výběru uterotonika rozhoduje již aplikovaná medikace na porodním sále po konzultaci s porodníkem. Protokoly podávání uterotonik po porodu se mohou lišit podle zvyklostí pracovišť, např:
- oxytocin 3–4 j/hod po dobu 4–5 hodin po porodu, následně metylergometrin 1 ampule intramuskulárně (při fyziologických hodnotách koagulace);
- oxytocin 2 j do 100 ml fyziologického roztoku, podat v intravenózní infuzi během 2 hodin a opakovat podle klinického stavu;
- jednorázová aplikace carbetocinu.
V případě pochybností je nutné vždy konzilium porodníka u lůžka a ultrazvuková kontrola dělohy.
ZÁVĚR
Nezvládnutá hypotonie/atonie děložní může vést až k fatálním následkům. Je proto třeba k jejímu řešení využít všechny dostupné metody a prostředky. Předpokládá se znalost farmakologie a dávkovacích schémat uterotonik a zejména spolupráce celého týmu na porodním sále (porodník-anesteziolog-porodní asistentka-anesteziologická sestra-sanitář).
Do redakce došlo dne 18. 1. 2015.
Do tisku přijato dne 15. 3. 2015.
Adresa pro korespondenci:
MUDr. Pavlína Nosková
KARIM VFN a 1. LF UK
U Nemocnice 2
128 08 Praha 2
e-mail: pavlina.noskova@vfn.cz
Sources
1. Kvasnička, J., Balík, M., Binder, T., Blatný, J., Bláha, J., Cvachovec, K., Černý, V., Dulíček, P., Feyereisl, J., Hájek, Z.,Janků, P., Malý, J., Měchurová, A., Pařízek, A., Penka, M., Procházka, M., Roztočil, A., Řeháček, V., Seidlová, D., Ševčík, P.,Valenta, J., Ventruba, P. Peripartální život ohrožující krvácení – mezioborové konsenzuální stanovisko. Vnitř. Lék., 2012, 58, 9, p. 661–664.
2. Balík, M., Binder, T., Blatný, J., Bláha, J., Cvachovec, K., Černý, V., Dulíček, P., Feyereisl, J., Hájek, Z., Janků, P., Kvasnička, J., Malý, J., Měchurová, A., Pařízek, A., Penka, M., Procházka, M., Roztočil, A., Řeháček, V., Seidlová, D., Ševčík, P., Valenta, J., Ventruba P. Peripartální život ohrožující krvácení. Čes. Gynek., 2013, 78, Supplementum, p. 38–40.
3. www.csarim.cz/Public/csim/PERIPARTALNI_ZIVOT_OHROZUJICI_KRVACENI_MEZIOBOROVE_KONSENSUALNI_STANOVISKO_2011.pdf
4. Gard, J. W., Alexander, J. M., Bawdon, R. E., Albrecht, J. T. Oxytocin preparation stability in several common obstetric intravenous solutions. American Journal of Obstetrics and Gynecology, 2002, 186, 3, p. 496–498.
5. Stephens, L. C., Bruessel, T. Systematic review of oxytocin dosing at caesarean section. Anaesthesia and intensive care, 2012, 40, 2, p. 247–252.
6. Petersson, M. Cardiovascular effects of oxytocin. Progress in brain research, 2002, 139, p. 281–288.
7. Gutkowska, J., Jankowski, M. Oxytocin revisited: its role in cardiovascular regulation. Journal of Neuroendocrinology, 2012, 24, 4, p. 599–608.
8. Mukaddam-Daher, S., Yin, Y. L., Roy, J., Gutkowska, J., Cardinal, R. Negative inotropic and chronotropic effects of oxytocin. Hypertension, 2001, 38, 2, p. 292–296.
9. Jonsson, M., Hanson, U., Lidell, C., Norden-Lindeberg, S. ST depression at caesarean section and the relation to oxytocin dose. A randomised controlled trial. BJOG : an international journal of obstetrics and gynaecology, 2010, 117, 1, p. 76–83.
10. Svanstrom, M. C., Biber, B., Hanes, M., Johansson, G., Naslund, U., Balfors, E. M. Signs of myocardial ischaemia after injection of oxytocin: a randomized double-blind comparison of oxytocin and methylergometrine during Caesarean section. British Journal of Anaesthesia, 2008, 100, 5, p. 683–689.
11. Archer, T. L., Knape, K., Liles, D., Wheeler, A. S., Carter, B. The hemodynamics of oxytocin and other vasoactive agents during neuraxial anesthesia for cesarean delivery: findings in six cases. International Journal of Obstetric Anesthesia, 2008, 17, 3, p. 247–254.
12. Jackson, K. W., Jr., Allbert, J. R., Schemmer, G. K., Elliot, M., Humphrey, A., Taylor, J. A randomized controlled trial comparing oxytocin administration before and after placental delivery in the prevention of postpartum hemorrhage. American Journal of Obstetrics and Gynecology, 2001, 185, 4, p. 873–877.
13. Davies, G. A., Tessier, J. L., Woodman, M. C., Lipson, A., Hahn, P. M. Maternal hemodynamics after oxytocin bolus compared with infusion in the third stage of labor: a randomized controlled trial. Obstetrics and Gynecology, 2005, 105, 2, p. 294–299.
14. Nordstrom, L., Fogelstam, K., Fridman, G., Larsson, A., Rydhstroem, H. Routine oxytocin in the third stage of labour: a placebo controlled randomised trial. British Journal of Obstetrics and Gynaecology, 1997, 104, 7, p. 781–786.
15. Thomas, J. S., Koh, S. H., Cooper, G. M. Haemodynamic effects of oxytocin given as i.v. bolus or infusion on women undergoing Caesarean section. British Journal of Anaesthesia, 2007, 98, 1, p. 116–119.
16. Butwick, A. J., Coleman, L., Cohen, S. E., Riley, E. T., Carvalho, B. Minimum effective bolus dose of oxytocin during elective Caesarean delivery. British Journal of Anaesthesia, 2010, 104, 3, p. 338–343.
17. Su, L. L., Chong, Y. S., Samuel, M. Carbetocin for preventing postpartum haemorrhage. Cochrane Database Syst. Rev., 2012, 4, CD005457.
18. Dansereau, J., Joshi, A. K., Helewa, M. E., Doran, T. A., Lange, I. R., Luther, E. R., Farine, D., Schulz, M. L., Horbay, G. L., Griffin, P. et al. Double-blind comparison of carbetocin versus oxytocin in prevention of uterine atony after cesarean section. American Journal of Obstetrics and Gynecology, 1999, 180, 3 Pt, 1, p. 670–676.
19. McDonald, S., Abbott, J. M., Higgins, S. P. Prophylactic ergometrine-oxytocin versus oxytocin for the third stage of labour. Cochrane Database Syst. Rev., 2004, 1, CD000201.
20. Štourač, P., Bláha, J., Nosková, P., Klozová, R., Seidlová, D., Jarkovský, J., Zelinková, H. Časná poporodní anestezie z pohledu studie OBAAMA-CZ – prospektivní observační studie. Anest. intenziv. Med., 2014, 25, 5, p. 341–347.
21. Stourac, P., Blaha, J., Klozova, R., Noskova, P., Seidlova, D., Brozova, L., Jarkovsky, J. Anesthesia for Cesarean Delivery in the Czech Republic: A 2011 National Survey. Anesth. Analg., 2014, Dec 16. [Epub ahead of print].
22. Larsen, R. Anestezie. Praha: Grada, 2004, p. 933.
23. Larsen, R. Anestezie. Praha: Grada, 2004, p. 934.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care Medicine Gynaecology and obstetrics Haematology
Article was published inAnaesthesiology and Intensive Care Medicine

2015 Issue 3-
All articles in this issue
- Předoperační vyšetření autonomního nervového systému měřením variability srdeční frekvence jako metoda predikce perioperačního průběhu
- Děložní hypotonie a přístup anesteziologa
- Biologická léčba a riziko komplikací v perioperačním období
- PRES (Posterior reversible encefalopathy syndrome) doprovázející preeklampsii u ženy s dvojčetným těhotenstvím– kazuistika
- Ultrazvuk a jeho současná role v rozhodovacích procesech a při intervencích v oblasti dýchacích cest
-
Postoperative Delirium in Older Adults: Best Practice Statement from the American Geriatrics Society
The American Geriatrics Society Expert Panel on Postoperative Delirium in Older Adults - The 50th anniversary of Prague’s Na Františku Hospital
- Vzpomínky na Nemocnici Na Františku
- Ohlednutí za slavnostním otevřením rekonstruovaného lůžkového resuscitačního oddělení Nemocnice Na Františku v roce 1999
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Děložní hypotonie a přístup anesteziologa
- PRES (Posterior reversible encefalopathy syndrome) doprovázející preeklampsii u ženy s dvojčetným těhotenstvím– kazuistika
- Biologická léčba a riziko komplikací v perioperačním období
- Předoperační vyšetření autonomního nervového systému měřením variability srdeční frekvence jako metoda predikce perioperačního průběhu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

