-
Medical journals
- Career
Urgentní antagonizace warfarinu a použití subarachnoidální anestezie
Authors: Jindrová Barbora 1; Kříž Petr 1; Kvasnička Jan 2; Burget Filip 3; Kraus Josef 3; Stříteský Martin 1; Michálek Pavel 1
Authors‘ workplace: Klinika anestezie, resuscitace a intenzivní medicíny 1. LF UK v Praze a VFN v Praze 1; Centrální hematologické laboratoře, Trombotické centrum 1. LF UK v Praze a VFN v Praze 2; 1. chirurgická klinika 1. LF UK v Praze a VFN v Praze 3
Published in: Anest. intenziv. Med., 23, 2012, č. 6, s. 290-294
Category: Anaesthesiology - Original Paper
Overview
Cíl studie:
Použití neuroaxiálních blokád u chronicky warfarinizovaných pacientů je diskutabilní. Pro urgentní výkon jsou podle doporučení České společnosti pro trombózu a hemostázu antagonizováni podáním čerstvé mražené plazmy a vitaminu K nebo koncentrátu faktorů protrombinového komplexu.Typ studie:
Soubor 21 pacientů, kteří byli součástí prospektivní randomizované studie.Název a sídlo pracoviště:
Klinika anesteziologie, resuscitace a intenzivní medicíny a 1. chirurgická klinika fakultní nemocnice.Materiál a metoda:
Do studie byli zařazeni pacienti dlouhodobě warfarinizovaní s hodnotou INR nad 1,5 a podstupující akutní chirurgický výkon pro zlomeninu proximálního konce kosti stehenní. K antagonizaci byla použita buď čerstvě zmražená plazma a vitamin K, nebo koncentrát faktorů protrombinového komplexu. Jako anesteziologická technika byla zvolena jednostranná subarachnoidální anestezie.Výsledky:
Průměrná vstupní hodnota INR byla v prezentovaném souboru 2,71 (SD 1,31). Průměrná hodnota po korekci 1,12 (SD 0,14). Všichni pacienti podstoupili výkon v jednostranné subarachnoidální anestezii. Průměrný počet vpichů na jednoho pacienta byl 2,23 (SD 1,41). V prezentované skupině se nevyskytly žádné komplikace v průběhu subarachnoidální punkce ani v průběhu dalšího sledování.Závěr:
Vzhledem k odhadované incidenci spinálního hematomu by pro statisticky významný průkaz bezpečnosti použití subarachnoidální anestezie po antagonizaci warfarinu bylo nutno zařadit do souboru 2,2 milionu pacientů. Přesto považujeme při dodržení všech pravidel pro provedení subarachnoidální punkce a při zvážení rizika a prospěchu pro pacienta provedení subarachnoidální blokády za možné i po akutní antagonizaci účinku warfarinu.Klíčová slova:
warfarin – akutní výkon – subarachnoidální anestezieÚvod
Pacienti chronicky užívající preparáty ovlivňující krevní srážlivost představují významnou skupinu nemocných podstupujících akutní chirurgický výkon. Ten lze podle urgentnosti provedení klasifikovat do tří základních podskupin: resuscitační, urgentní a akutní [1]. Zlomeniny proximálního konce kosti stehenní lze zařadit mezi výkony akutní.
I přes vývoj nových preparátů zůstává nejtypičtějším a nejrozšířenějším zástupcem perorálních antikoagulancií warfarin. Jedná se o syntetický derivát dikumarolu, působí inhibici karboxylace prekurzorů vitamin K dependentních faktorů – fII, fVII, fIX, fX, proteinu C, proteinu S a proteinu Z.
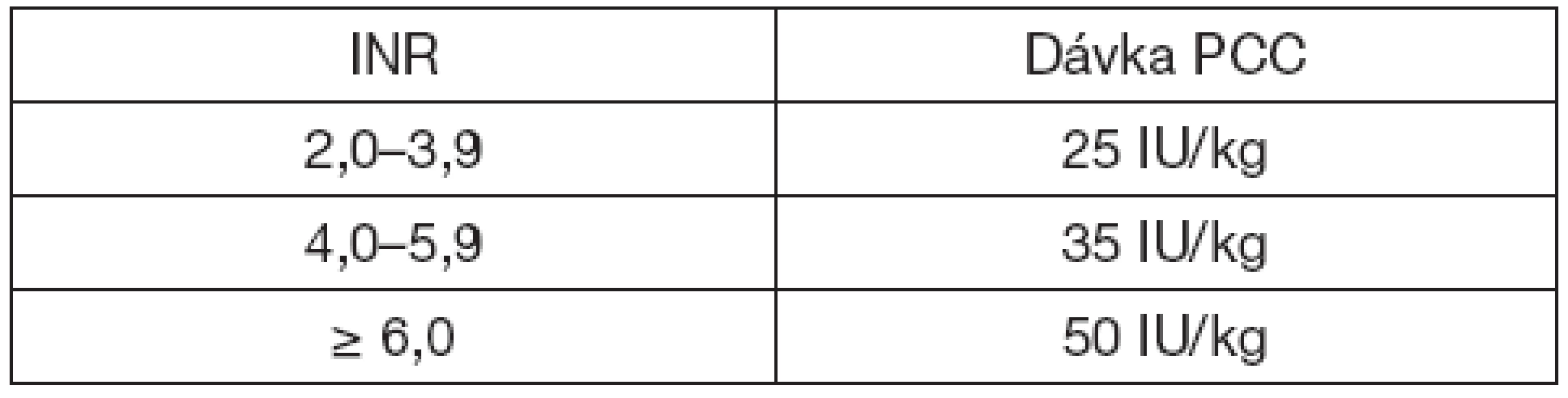
Podle doporučení České společnosti pro trombózu a hemostázu lze antikoagulační efekt warfarinu při potřebě urgentního výkonu zrušit přerušením léčby warfarinem, podáním vitaminu K, substitucí koagulačních faktorů podáním čerstvě zmražené plazmy (FFP) nebo koncentrátu faktorů protrombinového komplexu (PCC), podáním aktivovaného faktoru VII. Operaci lze zahájit při hodnotě INR 1,3–1,5 [2].V podobném duchu jsou vedena i doporučení American College of Chest Physicians [3].
Použití technik regionální anestezie u pacientů užívajících antiagregační a antikoagulační terapii je diskutabilní. Americká společnost anesteziologů (ASA), Evropská společnost regionální anestezie (ESRA) i některé národní společnosti vydávají pravidelně aktualizovaná doporučení pro provedení regionální anestezie u pacientů na antiagregační nebo antikoagulační terapii. Jejich součástí jsou i doporučené intervaly mezi podáním jednotlivých preparátů a punkcí [4–6].
Doposud ovšem nejsou k dispozici žádné údaje o použití regionální anestezie u warfarinizovaných pacientů, u kterých bylo z důvodu akutního chirurgického výkonu působení warfarinu antagonizováno podáním koncentrátu faktorů protrombinového komplexu nebo podáním čerstvě zmražené plazmy a vitaminu K.
Předkládáme zde soubor 21 pacientů, u kterých byla jako anesteziologická technika po akutní antagonizaci warfarinu zvolena subarachnoidální anestezie.
Pacienti a metodika
Prezentovaní pacienti byli součástí prospektivní randomizované studie, která probíhala po dobu tří let. Do této studie byli zařazeni pacienti dlouhodobě warfarinizovaní s hodnotou INR > 1,5 podstupující akutní chirurgický výkon pro zlomeninu proximálního konce kosti stehenní. Jejím cílem bylo porovnat dvě metody přípravy chronicky warfarinizovaných pacientů indikovaných k urgentnímu chirurgickému výkonu: podání čerstvě zmražené plazmy a vitaminu K a podání koncentrátu faktorů protrombinového komplexu. (Prezentace těchto výsledků je součástí jiné publikace.) Vedlejšími sledovanými parametry byly mimo jiné i typ a délka anestezie, a výskyt komplikací, včetně trombotických. Ke studii byl vydán souhlas Etické komise VFN v Praze. Všichni pacienti podepsali Informovaný souhlas.
Protokol projektu
Pacienti byli po příjmu a indikaci připraveni k výkonu buď podáním PCC, nebo FFP a vitaminu K. Samotný operační výkon byl podle stavu pacienta, stavu jeho hemokoagulace a jeho preferencí veden buď v celkové anestezii, nebo v regionální anestezii, konkrétně v jednostranné subarachnoidální anestezii. V tomto článku je prezentován pouze profil a výsledky pacientů, kteří podstoupili výkon v regionální anestezii.
Po provedení operačního výkonu byli pacienti hospitalizováni minimálně do prvního pooperačního dne, vyžadoval-li to jejich stav tak déle, na jednotce intenzivní péče 1. chirurgické kliniky nebo na lůžkách Kliniky anesteziologie, resuscitace a intenzivní medicíny. Všichni pacienti, včetně těch, u kterých byl pokus o subarachnoidální anestezii neúspěšný, byli pravidelně kompletně neurologicky monitorováni (čití, motorika, sfinkterové funkce) za účelem včasné diagnostiky rozvíjejícího se spinálního hematomu. Jejich zdravotní stav byl potom sledován po celou dobu hospitalizace a dále do 28. pooperačního dne.
Přípravek Prothromplex total
Přípravek Prothromplex total je koncentrát připravený z lidské plazmy a obsahuje faktory II, VII, IX a X, které jsou souborně označovány jako protrombinový komplex (PCC). Jedno námi používané balení přípravku Prothromplex obsahuje 600 IU PCC. Konkrétně 600 IU faktoru II, 500 IU faktoru VII, 600 IU faktoru IX a 600 IU faktoru X. Poločas vyloučení jednotlivých faktorů z plazmy je pro faktor II 58 hodin, pro faktor VII 5 hodin, pro faktor IX 19 hodin a pro faktor X 35 hodin. Dále obsahuje malé množství antitrombinu, proteinu C a heparinu. Přípravek je dodáván jako lyofylizovaný prášek určený k ředění do 20 ml injekční vody nebo fyziologického roztoku. Je určen pro intravenózní podání.
Přípravek byl dávkován podle dávkovacího schématu, které se řídilo vstupní hladinou INR a sledovalo doporučení České společnosti pro trombózu a hemostázu (tab. 1).
Vitamin K
K substituci vitaminu K byl použit přípravek Kanavit (Kanavit, HBM Pharma, s r.o., SR) obsahující v jedné ampuli (1 ml) 10 mg účinné látky phytomenadionum (vitamin K). Přípravek je určen pro intravenózní nebo intramuskulární podání. Přípravek byl dávkován podle doporučení uvedených v příbalovém letáku: Úvodní dávka 10 mg a dále dle parametrů krevní srážlivosti.
Čerstvě zmražená plazma
Čerstvě zmražená plazma je transfuzní přípravek obsahující ekvipotentní dávky všech faktorů krevního srážení, tedy nejen faktorů protrombinového komplexu. Byl připraven a ošetřen standardním způsobem transfuzní stanicí a vydán proti žádance po provedení všech předepsaných krevních zkoušek. Dávkování čerstvě zmražené plazmy se řídilo doporučením České společnosti anesteziologie, resuscitace a intenzivní medicíny (Doporučení ČSARIM pro léčbu život ohrožujícího krvácení, www.csarim.cz): Úvodní dávka 10–15 ml/kg a dále podle parametrů krevní srážlivosti.
Technika regionální anestezie
Punkce byla provedena bezpečně pod úrovní L2 v poloze na boku na straně zlomeniny po předchozí analgezii pacienta intravenózně podaným sufentanilem v dávce 5–10 µg. K punkci byla i s ohledem na věk a obtížné polohování pacientů použita spinální jehla G22 (Portex, Smith Medical ASD, USA; typ hrotu Quincke). K provedení blokády bylo použito 1,5–1,8 ml hyperbarického bupivakainu (Marcaine Heavy 0,5%, AstraZeneca, Sodertalje, Švédsko; účinná látka bupivacain 0,5%) s přídavkem 0,1 mg magistraliter připraveného purifikovaného morfinu určeného pro subarachnoidální aplikaci. Po aplikaci byl pacient ponechán 15 minut na boku na straně zlomeniny k fixaci lokálního anestetika.
Sledovány byly základní demografické parametry, důvod warfarinizace, klasifikace ASA, délka výkonu, typ a délka anestezie včetně perioperačního monitorování vitálních funkcí, výskyt komplikací, včetně trombotických.
Statistické zpracování
U všech spojitých proměnných byly stanoveny základní popisné charakteristiky (průměr, medián, modus, minimum, maximum). V případě kategoriálních proměnných (pohlaví, důvod warfarinizace atd.) byly stanoveny tabulky četností.
Výsledky
V souboru bylo 21 chronicky warfarinizovaných pacientů přicházejících k urgentnímu chirurgickému výkonu, šestnáct žen a pět mužů. Základní demografické údaje jsou uvedeny v tabulce 2.
Table 2. Charakteristika souboru: pohlaví, věk 
Nejčastějším důvodem warfarinizace byla přítomnost srdeční arytmie, dále to byl protrombogenní stav, stav po plicní embolizaci a stavy po mozkové příhodě. Důvody warfarinizace jsou uvedeny v tabulce 3.
Table 3. Charakteristika souboru: důvod warfarinizace 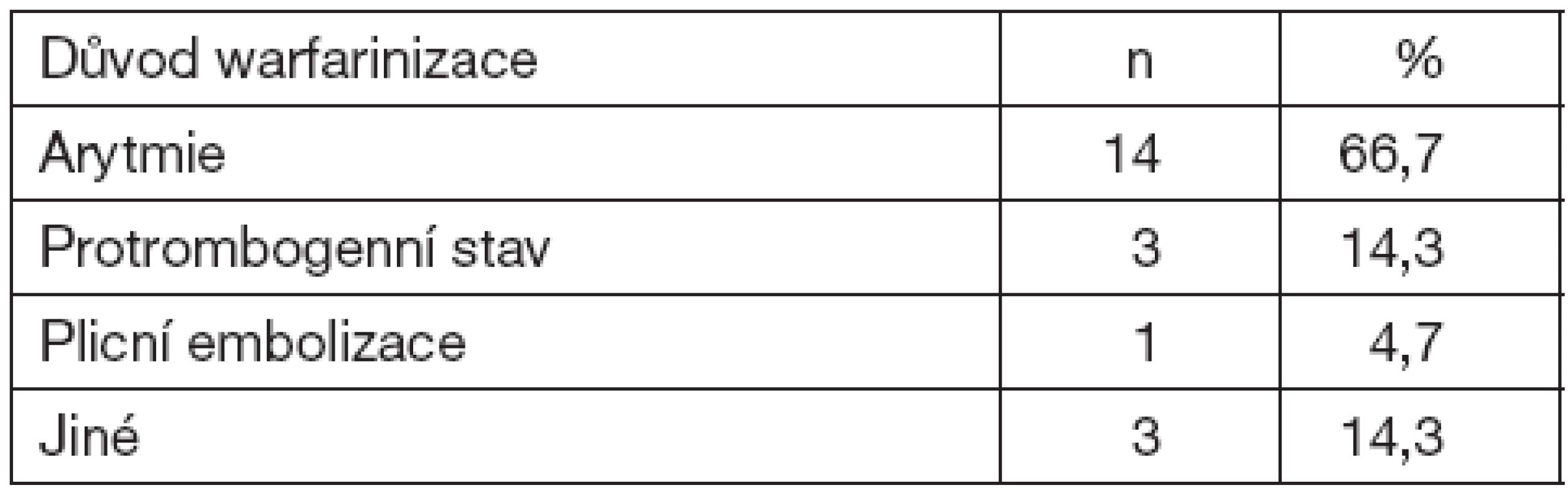
Průměrná vstupní hodnota INR byla 2,71 (medián 2,26, min. 1,58, max. 7, SD 1,31). Průměrná hodnota po korekci potom 1,12 (medián 1,1, min. 0,9, max. 1,48, SD 0,14).
U všech pacientů byla uspokojivá antagonizace dosažena podáním první dávky. Průměrná dávka koncentrátu faktoru protrombinového komplexu byla 1752 IU (medián 1800, min. 1000, max. 3000). Všem pacientům, kromě jednoho, bylo podle vstupní hodnoty INR podáno 25 IU/kg PCC. Průměrná dávka čerstvě zmražené plazmy byla 700 ml (medián 700, min. 700, max. 1000). Průměrný čas od přijetí a indikace do provedení výkonu byl ve skupině Prothromplex 14,3 hodin (medián 12, min. 3, max. 36) a ve skupině čerstvě zmražené plazmy a vitaminu K 25,8 hodin (medián 27,5, min. 12, max. 36). Podrobná prezentace těchto výsledků je součástí jiné publikace [7].
Subarachnoidální anestezie byla použita u 21 pacientů. U dalších dvou pacientů byl pokus o detekci subarachnoidálního prostoru neúspěšný a výkon byl proveden v celkové doplňované anestezii. Ve skupině operované v subarachnoidální anestezii se nevyskytly žádné sledované komplikace jako krev v jehle nebo traumatická punkce. Průměrný počet vpichů na jednoho pacienta byl 2,23 (medián 2, minimum 1, maximum 6, SD 1,41). Osm z 21 pacientů vyžadovalo v průběhu operačního výkonu vazopresorickou podporu pro pokles středního tlaku krve o více jak 20 % výchozí hodnoty. Ke korekci krevního tlaku bylo použito frakcionované podání efedrinu (průměrná dávka 20 mg, min. 10 mg, max. 40 mg) nebo frakcionované podání noradrenalinu (bolus 0,01 µg). Jeden pacient vyžadoval kontinuální podporu oběhu noradrenalinem v nízké dávce (max. rychlost 0,15 µg/kg/min).
V průběhu sledování se dále nevyskytla žádná krvácivá komplikace. Jedna pacientka prodělala 4. pooperační den, po ukončení studijního monitorování, pravděpodobně v důsledku podání čerstvě zmražené plazmy indikované ošetřujícím chirurgem, akutní koronární příhodu s nutností angiografické intervence a zavedení stentu. Jeden pacient prodělal v důsledku přetížení tekutinami v průběhu předoperační přípravy podáním čerstvě zmražené plazmy akutní respirační selhání.
Diskuse
Antagonizace působení warfarinu podáním čerstvě zmražené plazmy je standardním způsobem předoperační přípravy chronicky antikoagulovaných nemocných. Tento postup s sebou ovšem nese řadu rizik. Vzhledem k dávce, kterou je pro antagonizaci nutné použít (10–35 ml/kg), hrozí objemové přetížení pacienta, účinek nemusí být dostatečný a projeví se s latencí v řádu hodin [8, 9]. Podání čerstvě zmražené plazmy s sebou dále nese rizika spojená obecně s podáním krevních derivátů a transfuzních přípravků, tedy riziko přenosu virové infekce, riziko anafylaktické reakce, riziko rozvoje akutního plicního poškození – TRALI. V neposlední řadě je nutné dodržet skupinovou kompatibilitu.
K urgentní antagonizaci warfarinu lze efektivně využít koncentrát protrombinového komplexu, který obsahuje faktory II, VII, IX a X, protein C a S. Účinek je rychlý (do deseti minut) a při správném dávkování snadno predikovatelný [10, 11]. Dávkování se řídí vstupní hodnotou INR (viz tabulka 1). Přípravek se ředí do malého objemu, při jeho podání tedy nehrozí objemové přetížení a je standardně protivirově ošetřen. V in vitro ani v in vivo studiích nebyla prokázána vyšší trombogenicita protrombinového koncentrátu [12]. Podání koncentrátu protrombinového komplexu představuje nejrychlejší a bezpečnou variantu antagonizace warfarinu před urgentním chirurgickým výkonem.
Spinální hematom patří mezi nejzávažnější a nejobávanější komplikace regionální anestezie. Jeho incidence je odhadována 1 : 1 000 000 pro spontánní míšní hematom, 1 : 220 000 u spinální anestezie a 1 : 150 000 u epidurální anestezie [13]. Vandermeulen ve své metaanalýze uvádí, že z 61 pacientů s evidovaným spinálním hematomem celých 68 % užívalo antikoagulační nebo antiagregační látky. Z těchto 61 případů 15 bylo po subarachnoidální anestezii a 46 po epidurální anestezii. 32 pacientů ve skupině epidurální anestezie mělo zavedený epidurální katétr a u 15 z nich vznikl hematom až po odstranění katétru. Ze stejné studie vyplývají i hlavní rizikové faktory: antikoagulační a antiagregační terapie, obtížná a krvavá punkce a použití katétrových technik [13]. K podobným závěrům došli ve své publikaci i Bergquist et al. Z jejich analýzy publikovaných spinálních hematomů v Evropě a v USA vyplývá, že riziko se zvyšuje při současné antikoagulační terapii a použití katétrových technik. Ve svém sdělení uvádějí incidenci spinálního hematomu 1 : 3000 při použití katétrové techniky a 1 : 40 000 při použití subarachnoidální techniky u pacientů současně užívajících antikoagulační látky [14].
Parvizi et al. publikovali soubor 1030 pacientů po náhradě kolenního kloubu, kterým byl odstraněn epidurální katétr 1. nebo 2. den terapie warfarinem při průměrné hodnotě INR 1,54. V této studii nebyl zaznamenán žádný případ epidurálního hematomu [15].
Vzhledem k relativně krátkému poločasu především koagulačního faktoru VII (poločas eliminace 5 hodin) jsme použití katétrové techniky zamítli. Hlavním důvodem zamítnutí byla pravděpodobnost nutnosti opětovné antagonizace účinku warfarinu při odstranění katétru. Jednostranná subarachnoidální anestezie byla zvolena jako nejméně riziková technika.
S použitím jednostranné subarachnoidální anestezie máme na našem pracovišti velmi dobré zkušenosti. Již v minulosti jsme prezentovali její minimální vliv na hemodynamiku [16, 17]. Přídavek purifikovaného morfinu připravovaného magistraliter navíc zajišťuje adekvátní analgezii v prvních 12–24 hodinách po výkonu [18].
Závěr
Vzhledem k odhadované incidenci spinálního hematomu by pro statisticky významný průkaz bezpečnosti použití subarachnoidální anestezie po antagonizaci warfarinu bylo nutno zařadit do souboru 2,2 milionu pacientů. Námi předložená kohorta 21 pacientů je nicméně první prací publikovanou v české literatuře, která se touto problematikou zabývá. Při dodržení všech pravidel pro provedení subarachnoidální punkce, zejména při respektování doporučených hodnot koagulačních parametrů, považujeme provedení subarachnoidální blokády za možné i po akutní antagonizaci účinku warfarinu.
Studie byla podpořena grantem IGA MZ NS/10594-3;2009-2011.
Autorka prohlašuje, že si není vědoma žádného konfliktu zájmů.
Do redakce došlo dne 27. 6. 2012.
Do tisku přijato dne 1. 10. 2012.
Adresa pro korespondenci:
MUDr. Barbora Jindrová
KARIM 1. LF UK v Praze a VFN v Praze
U Nemocnice 2
128 08 Praha 2
e-mail: barbora.jindrova@vfn.cz
Sources
1. NCEPOD classification of intervention, dostupné online na: http://www.ncepod.org.uk/pdf/NCEPODClassification.pdf., citace 2. 4. 2012.
2. Gumulec, J., Kessler, P., Penka, M., Klodová, D., Králová, S., Brejcha, M., Wrobel, M., Šumná, E., Blatný, J., Klaricová, K., Riedlová, P., Lasota, Z. Krvácivé komplikace při léčbě warfarinem. Doporučení pro klinickou praxi. Sekce pro trombózu a hemostázu ČHS ČLS JEP, 2005.
3. Douketis, J. D., Berger, P. B., Dunn, A. S., Jaffer, A. K., Spyropoulos, A. C., Becker, R. C., Ansell, J. The perioperative management of antithrombotic therapy: American Collegue of chest physicians evidence-based clinical practice guidelines (8th edition). Chest, 2008, 133, S6, p. S299–S339.
4. Horlocker, T. T. Wedel, D. J., Benzon, H., Brown, D. L., Enneking, F. K., Helt, J. A., Mulroy, M. F., Rosenquist, R. W., Rowlingson, J., Tryba, M., Yuan, C. S. Regional anesthesia in the anticoagulated patient: defining the risks (the second ASRA Consensus Conference on Neuraxial Anesthesia and Anticoagulation). Reg. Anesth. Pain Med., 2003, 28, 3, p. 172–197.
5. Horlocker, T. T., Wedel, D. J., Rowlingson, J. C., Enneking, F. K., Kopp, S. L., Benzon, H. T., Brown, D. L., Heit, J. A., Mulroy, M. F., Rosenquist, R. W., Tryba, M., Yuan, C. S. et al. Regional anesthesia in the patient receivingantithrombotic or thrombolytic therapy: American Society of Regional Anesthesia and Pain Medicine Evidence-Based Guidelines (3rd Edition). Reg. Anesth. Pain Med., 2010, 35, 1, p. 64–101.
6. Horlocker, T. T., Wedel, D. J., Rowlingson, J. C., Enneking, F. K. Executive summary: regional anesthesia in the patient receiving antithrombotic or thrombolytic therapy: American Society of Regional Anesthesia and Pain Medicine Evidence-Based Guidelines (3rd Edition). Reg. Anesth. Pain Med., 2010, 35, 1, p. 102–105.
7. Kříž, P., Jindrová, B., Krška, Z., Kvasnička, J., Trč, T., Stříteský, M. Vliv podání koncentrátu plazmatických faktorů na zkrácení předoperační přípravy warfarinizovaných pacientů se zlomeninou proximálního konce kosti stehenní. Ortopedie, 2012, 5, 6, s. 205–209.
8. Abdel-Wahab, O. I., Healy, B., Dzik, W. H. Effect of fresh-frozen plasma transfusion on prothrombin time and bleeding in patients with mild coagulation abnormalities. Transfusion, 2006, 46, 8, p. 1279–1285.
9. Makris, M., Greaves, M., Phillips, W. S., Kitchen, S., Rosendaal, F. R., Preston, E. F. Emergency oral anticoagulation reversal: the relative efficacy of infusions of fresh frosen plasma and clotting factor concetrate on correction of the coagulopathy. Thromb. Haemost., 1997, 77, 3, p. 477–480.
10. Cartmill, M., Dolan, G., Byrne, J. L., Byrne, P. O. Prothrombin complex concentrate for oral anticoagulant reversal in neurosurgical emergencies. Br. J. Neurosurg., 2000, 14, 5, p. 458–461.
11. Fredriksson, K., Norrving, B., Strömblad, L. G. Emergency reversal of anticoagulation after intracerebral hemorrhage. Stroke, 1992, 23, 7, p. 972–977.
12. Josić, D., Hoffer, L., Buchacher, A., Schwinn, H., Frenzel, W., Biesert, L., Klocking, H. P., Hellstern, P., Rokicka-Milewska, R., Klukowska, A. Manufacturing of a prothrombin complex concentrate aiming at low thrombogenicity. Thromb. Res., 2000, 100, 5, p. 433–441.
13. Vandermeulen, E. P., van Aken, H., Vermylen, J. Anticoagulants and spinal-epidural anesthesia. Anesth. Analg., 1994, 79, 6, p. 1165–1177.
14. Bergqvist, D., Lindblat, B., Matzsch, T. Low molecular weight heparin for thromboprophylaxis and epidural/spinal anaesthesia – is there a risk? Acta Anaesthesiol. Scand., 1992, 36, 7, p. 605–609.
15. Parvizi, J., Viskusi, E. R., Frank, H. G., Sharkey, P. F., Hozack, W. J., Rothman, R. R. Can epidural anesthesia and warfarin be coadministered? Clin. Orthop. Relat. Res., 2007, 456, 1, p. 133–137.
16. Kříž P., Jindrová B., Urban M., Zakharchenko M., Kudrna K., Výborný J. Haemodynamic response to different types of anaesthesia for proximal femur fracture osteosynthesis in geriatric patiens. Perioperative Care for Geriatric Patient. Prague, 2009, abstract CD-ROM.
17. Jindrová, B., Kříž, P. Výběr anesteziologické techniky pro chirurgickou intervenci u zlomenin proximálního femuru. XVII. kongres ČSARIM, Zlín, 2010. Anesteziol. intenziv. Med., 2011, 22, 1, s. 44–45.
18. Yamashita, K., Fukusaki, M., Ando, Y., Tanabe, T., Terao, Y., Sumikawa, K. Postoperative analgesia with minidose intrathecal morphine for bipolar hip prothesis in extremely elderly patients. J. Anesth., 2009, 23, 4, p. 504–507.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care Medicine
Article was published inAnaesthesiology and Intensive Care Medicine

2012 Issue 6-
All articles in this issue
- Urgentní antagonizace warfarinu a použití subarachnoidální anestezie
- Identifikace potenciálních dárců orgánů po nevratné zástavě oběhu na pracovišti intenzivní medicíny
- Aktuální postavení a používání intravenózních imunoglobulinů nejen v intenzivní medicíně
-
Red Blood Cell Transfusion: A Clinical Practice Guideline from the AABB
(American Association of Blood Banks)
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Aktuální postavení a používání intravenózních imunoglobulinů nejen v intenzivní medicíně
- Urgentní antagonizace warfarinu a použití subarachnoidální anestezie
- Identifikace potenciálních dárců orgánů po nevratné zástavě oběhu na pracovišti intenzivní medicíny
-
Red Blood Cell Transfusion: A Clinical Practice Guideline from the AABB
(American Association of Blood Banks)
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career